Инсулиновый шприц: как правильно пользоваться?

Сахарный диабет – тяжелое эндокринное заболевание, при котором жизненно необходимо введение инсулина. Как выбрать инсулиновый шприц и сделать инъекцию? Нужную информацию вы найдете в статье.
Сделайте наилучший выбор
Классический инсулиновый шприц
Специальные шприцы начали применять в 20-х годах прошлого столетия (через несколько лет после изобретения инсулина). В наше время в аптечной сети можно найти самые современные приспособления.
Какие бывают шприцы?
Модель со встроенной иглой
Виды:
- со съемной иглой – во время инъекции часть препарата может задержаться в игле, из-за чего в кровь поступит меньшее количество инсулина, чем обычно,
- с интегрированной (встроенной в шприц) иглой, что исключает потерю лекарства при введении.
Шприцы одноразовые, повторная эксплуатация запрещена. После инъекции игла тупится. В случае повторного использования увеличивается риск микротравм кожи при ее прокалывании. Это может привести к развитию гнойных осложнений (абсцессов), так как при сахарном диабете нарушены процессы регенерации.
Классический инсулиновый шприц
Составные части:
- Прозрачный цилиндр с разметкой – для того, чтобы можно было оценить количество набранного и введенного препарата. Шприц тонкий и длинный, изготовлен из пластмассы.
- Сменная или встроенная игла, оснащена защитным колпачком.
- Поршень, предназначенный для подачи лекарства в иглу.
- Уплотнитель. Представляет собой темный кусочек резины в середине приспособления, показывает количество набранного препарата.
- Фланец (предназначен для того, чтобы удерживать шприц во время укола).
Необходимо внимательно изучить шкалу на корпусе, так как от этого зависит расчет вводимого гормона.
Как сделать правильный выбор?
В продаже сети имеются разнообразные модели. К выбору необходимо отнестись серьезно, так как от качества приспособления зависит здоровье больного.
Шприцы «Микро-Файн Плюс Деми»
«Правильное» приспособление имеет:
- плавный поршень, который по своим размерам соответствует корпусу шприца,
- встроенную тонкую и короткую иглу,
- прозрачный корпус с четкой и нестираемой разметкой,
- оптимальную шкалу.
Важно! Шприцы необходимо покупать только в проверенных аптеках!
Как набрать нужную дозу гормона?
Обучение пациента проводит опытная медсестра. Очень важно рассчитать, сколько препарата необходимо набрать для инъекции, так как резкое снижение и повышение сахара в крови – состояния, опасные для жизни.
Инсулин 500 МЕ в 1 мл
На территории России можно найти шприцы с маркировкой:
- U-40 (рассчитан на дозу инсулина 40 ЕД в 1 мл),
- U-100 (на 1мл препарата – 100 ЕД).
Чаще всего больные используют модели с маркировкой U-100.
Внимание! Разметка у шприцов с разной маркировкой отличается. Если ранее вы вводили «соткой» определенное количество препарата, для «сороковки» необходим пересчет.
Для удобства использования устройства выпускаются с крышечками различных цветов (красная для U-40, оранжевая для U-100).
«Сороковка»
Шприц U-40:
| 1 деление | 0,025 мл | 1 ЕД инсулина |
| 2 | 0,05 мл | 2 ЕД |
| 4 | 0,1 мл | 4 ЕД |
| 10 | 0,25 мл | 10ЕД |
| 20 | 0,5 мл | 20 ЕД |
| 40 | 1 мл | 40 ЕД |
Для безболезненной инъекции важен правильный подбор длины и диаметра иглы. Самые тонкие используются в детском возрасте. Оптимальный диаметр иглы составляет 0,23 мм, длина – от 8 до 12,7 мм.
«Сотка»
Как ввести инсулин?
Для того, чтобы гормон быстро усваивался организмом, необходимо вводить его подкожно.
Памятка для диабетика
Наилучшие зоны для введения инсулина:
- наружная часть плеча,
- область слева и справа от пупка с переходом на спину,
- передняя часть бедра,
- подлопаточная зона.
Для получения быстрого действия рекомендуется делать инъекции в область живота. Дольше всего инсулин всасывается из подлопаточной области.
Техника введения
Алгоритм действий:
- Снять с флакона защитный колпачок.
- Проколоть резиновую пробку,
- Перевернуть флакон вверх дном.
- Набрать необходимое количество препарата, превысив дозу на 1-2 ЕД.
- Осторожно передвигая поршень, удалить из цилиндра воздух.
- Обработать кожу медицинским спиртом в месте укола.
- Сделать укол под углом 45 градусов, ввести инсулин.
Введение при различной длине иглы
Шприц-ручка
Ручка-инъектор
Современная модель. Оснащена автоматическим механизмом введения, что очень удобно для пациентов, которые много времени проводят вне дома.
Устройство инъектора
В продаже имеются следующие модели:
- со впаянным картриджем (одноразовые),
- многоразового использования (картридж можно поменять).
Шприц-ручка пользуется популярностью среди пациентов. Даже при плохом освещении легко ввести нужную дозу препарата, так как имеется звуковое сопровождение (на каждой единице инсулина слышен характерный щелчок).
Одного картриджа хватает на длительное время
Преимущества использования:
- необходимое количество гормона регулируется автоматически,
- стерильность (не нужно набирать инсулин из флакона),
- в течение дня можно сделать несколько инъекций,
- точная дозировка,
- простота использования,
- приспособление оснащено короткой и тонкой иглой, поэтому пациент практически не ощущает укола,
- быстрое «кнопочное» введение лекарства.
Устройство автоматического инъектора сложнее, чем у классического шприца.
Современное изобретение
Составные части:
- пластиковый или металлический корпус,
- картридж с инсулином (объем рассчитан на 300 ЕД),
- съемная одноразовая игла,
- защитный колпачок,
- регулятор дозы гормона (спусковая кнопка),
- механизм подачи инсулина,
- окошко, в котором отображается дозировка,
- специальный колпачок с клипсой-фиксатором.
У некоторых современных устройств имеется электронный дисплей, где можно прочитать важную информацию: степень наполненности гильзы, выставленную дозировку. Полезное оснащение – специальный фиксатор, который предохраняет от введения слишком высокой концентрации лекарства.
Как правильно использовать «инсулиновую ручку»?
Приспособление подходит для детей и пожилых людей, не требует особых навыков. Для больных, которые не могут самостоятельно сделать укол, можно выбрать модель с автоматической системой.
Введение инсулина в живот
Инструкция:
- Проверить наличие препарата в инъекторе.
- Убрать защитный колпачок.
- Закрепить одноразовую иглу.
- Для того, чтобы освободить устройство от пузырьков воздуха, нужно нажать кнопку, расположенную на нулевой позиции инъекционного дозатора. На конце иглы должна появиться капля.
- С помощью специальной кнопки отрегулировать дозу.
- Ввести иглу под кожу, нажать на кнопку, отвечающую за автоматическую подачу гормона. Для введения препарата необходимо десять секунд.
- Извлечь иглу.
Важно! Перед покупкой шприц-ручки посоветуйтесь с лечащим врачом, который может подобрать нужную модель и научит вас регулировать дозу.
На что обратить внимание при покупке устройства?
Необходимо покупать инъектор только у проверенных производителей.
Удобный футляр
Важные характеристики:
- шаг деления (как правило, равен 1 ЕД или 0,5),
- шкала (четкость шрифта, достаточный размер цифр для комфортного чтения),
- удобная игла (длиной 4-6 мм, тонкая и острая, со специальным покрытием),
- исправность механизмов.
Устройство не привлекает к себе повышенного внимания посторонних.
Шприц-пистолет
Новейшее устройство, разработано специально для безболезненного введения лекарства в домашних условиях и уменьшения страха перед уколами.
Приспособление для инъекций
Составные части устройства:
- пластмассовый корпус,
- ложе, в которое помещается одноразовый шприц,
- курок.
Для введения гормона аппарат заряжается классическими инсулиновыми шприцами.
Забор инсулина
Преимущества приспособления:
- для применения не нужны специальные навыки и медицинские знания,
- пистолет обеспечивает правильное положение иглы и погружает ее на нужную глубину,
- укол быстрый и абсолютно безболезненный.
При выборе инъекционного пистолета необходимо проверить, соответствует ли ложе размеру шприца.
Правильное положение шприца
Правила пользования:
- Набрать нужную дозу инсулина.
- Подготовить пистолет: взвести курок и установить шприц между красными отметками.
- Выбрать область введения.
- Снять защитный колпачок.
- Собрать кожу в складку. Приложить устройство на расстоянии 3 мм от кожи, под углом в 45 градусов.
- Нажать на курок. Устройство погрузит иглу в подкожное пространство на нужную глубину.
- Медленно и плавно ввести лекарство.
- Резким движением извлечь иглу.
После эксплуатации приспособление вымыть теплой водой с мылом и высушить при комнатной температуре. Выбор шприца для инъекции зависит от возраста больного, дозы инсулина и индивидуальных предпочтений.

С чего начать?
Добрый день! У 12-летнего сына обнаружили сахарный диабет. Что мне купить для введения инсулина? Он только начал осваивать эту премудрость.
Здравствуйте! Лучше начать с обычного классического шприца. Если ваш сын хорошо освоит это приспособление, то без труда перейдет на любой автоматический инъектор.
Как хранить картриджи?
Добрый день! Я диабетик. Недавно купила автоматический шприц со сменными картриджами. Скажите, можно ли их хранить в холодильнике?
Здравствуйте! Для подкожного введения разрешается использовать инсулин комнатной температуры, но в этих условиях срок годности препарата составляет 1 месяц. Если вы носите шприц-ручку в кармане, лекарство утратит свою активность уже через 4 недели. Заменные картриджи лучше хранить на нижней полке холодильника, это увеличит срок годности.
Источник: http://DiabetSahar.ru/lechenie/insulinovyy-shprits-kak-pravilno-polzovatsya.html
Инструкция по применению препарата Клексан
В медицине встречается огромное количество болезней, сопровождающихся нарушениями в системе свёртывания крови. Данное состояние повышает риск образования тромбов в сердечно-сосудистой системе. Клексан, согласно инструкции по применению, – один из препаратов, способных восстановить баланс гемостаза и предупредить инфаркты и инсульты различных органов.
Что представляет собой Клексан
Лекарственный препарат представляет собой низкомолекулярный гепариноид с повышенной активностью по отношению к активированной тромбокиназе и сниженной – к тромбину. Уколы Клексана, применяемые профилактически, не вызывают в коагулограмме существенных изменений показателей. Медикамент в меньшей мере влияет на склеивание тромбоцитов и активированное частичное тромбопластиновое время.
Форма выпуска: состав и упаковка
Лекарственное средство выпускается в предварительно заполненном стеклянном шприце в виде бесцветного (допускается бледно-жёлтый оттенок) раствора для уколов. Количество содержимого зависит от концентрации действующего вещества. Последнее представлено эноксапарином натрия, антагонистом 10-го фактора свёртывания крови.
В блистере имеется 2 шприца, в упаковке – от одного до пяти блистеров. Действующее вещество обладает активностью в виде 100 антитромбокиназных международных единиц в 1 миллиграмме. Объём инъекционной воды в растворе – из расчёта 1 мл для 100 мг активного компонента.
В продаже представлены следующие дозировки препарата: 20, 40, 60, 80 или 100 мг эноксапарина натрия.
Фармакологические свойства и фармакодинамика
Эноксапарин натрия является низкомолекулярным гепарином, у которого антитромботическая и антикоагулянтная активности не связаны. Его получают путём щелочного гидролиза бензилового эфира гепарина, который был экстрагирован из содержимого слизистой оболочки тонкой кишки свиньи.
Средняя молекулярная масса соединения – 4500 Да (преимущественно, от 2000 до 8000 Да). Различие в точке приложения при взаимодействии с факторами крови позволяет препарату оказывать более сильное воздействие на фактор Стюарта-Прауэра.
Это позволяет не нарушать равновесие системы гемостаза и физиологичность реакции организма в случае кровотечения.
Показания к применению
Лекарственное средство назначается как для системного применения, так и для местного. Использование препарата в лечебных целях основано на показателях коагулограммы и международного нормализованного отношения. Указанные анализы позволяют контролировать эффективность медикамента.
Таблица показаний к назначению
| Системное использование | Местное нанесение |
| Воспалительные заболевания глубоких и поверхностных вен, образование в них тромбов | Варикозная болезнь |
| Лечение инфаркта миокарда на начальных этапах | Осложнения после кроссэктомии |
| Предотвращение ТЭЛА (тромбоэмболии лёгочной артерии) и ветвей лёгочного ствола на постоперационном этапе или в период продолжительной иммобилизации | Воспаление вен после внутривенных инъекций |
| Наличие катетера в камерах сердца | Тромбоз геморроидальных вен |
| Диссеминированное внутрисосудистое свёртывание крови (фаза гиперкоагуляции) | Варикозные язвы конечностей |
| Улучшение реологических свойств крови при почечном диализе и прочих манипуляциях с применением методики экстракорпорального кровообращения | Травмы опорно-двигательной системы |
| Инфильтрационные процессы, местные ограниченные гематомы |
Ограничения для назначения
При назначении препарата учитываются как показания, так и противопоказания к его применению. Ограничения к использованию Клексана следующие.
- Повышенная чувствительность к эноксапарину, гепарину и другим его производным, в том числе низкомолекулярным гепаринам.
- Наличие в анамнезе тяжёлой гепарин-индуцированной тромбоцитопении, вызванной использованием нефракционного или низкомолекулярного гепарина.
- Наличие кровотечения или склонности к нему, связанное с нарушением гемостаза (исключением является диссеминированное внутрисосудистое свёртывание крови).
- Органическое поражение с возможным возникновением кровотечения.
- Активное, клинически значащее кровотечение.
Также лекарство не показано использовать пациентам:
- с тяжёлой степенью почечной недостаточности;
- после внутримозгового кровотечения в течение первых суток.
Правила применения и дозировки
Применяя Клексан, необходимо следовать правилам, указанным в инструкции. Дозировка подбирается в зависимости от целей использования, состояния, причины, его вызвавшей, тяжестью его проявления. Расчёт дозы производится, исходя из веса пациента, с пересчётом активности действующего вещества, содержащегося в растворе.
Как правильно колоть Клексан
Клексан – раствор для инъекций, требующий соблюдения определённых навыков по технике введения. Из парентеральных способов разрешены исключительно подкожные инъекции в белую линию передней брюшной стенки, за исключением пациентов, находящихся на гемодиализе.
Перед проведением инъекции не нужно выпускать пузырёк воздуха из шприца. Предпочтительно положение пациента на спине, так будет удобнее колоть Клексан в живот.
При этом инъекция выполняется на расстоянии от пупка (не менее 50 мм) с обязательным чередованием места введения. Обработав нужный участок спиртом, большим и указательным пальцами руки необходимо образовать складку кожи.
Удерживая её, вводят иглу под прямым углом на полную длину. Противопоказаны массирование и прочие манипуляции в участке введения Клексана.
При венозных тромбозах и тромбоэмболии на фоне варикозной болезни
Пациентам с венозными тромбозами при варикозной болезни рекомендовано применять 0,04 г Клексана один раз в сутки на протяжении 1-2 недель. Лечение должно соблюдаться до окончательного перевода пациента на поликлинический уровень оказания медицинской помощи. Тромбоэмболии, развившиеся на фоне варикозной болезни, нуждаются в назначении по одной из схем:
- 1 мг на 1 килограмм массы тела раз в сутки;
- 1,5 мг на 1 килограмм массы тела два раза в день.
Продолжительность курса лечения – 10-14 суток.
Лечение тромбоза глубоких вен
Стартовая доза медикамента при лечении тромбоза глубоких вен нижних конечностей равна 1,5 мг на 1 кг массы человека 1 раз в 24 часа.
При сопутствующих факторах риска, повышающих вероятность тромбоза, таких как ожирение, присутствие в анамнезе ТЭЛА, рак, препарат вводится два раза в сутки по 1 мг на 1 кг веса человека.
Отмена медикамента зависит от быстроты нормализации МНО (международное нормализованное отношение – индекс протромбированого времени) до уровня 2-3, но не ранее 10 дней с момента начала курса.
Возможные последствия и побочные эффекты
Применение препарата может сопровождаться высоким риском развития кровотечения. Наблюдаются также другие побочные эффекты при использовании Клексана:
- проявления аллергии;
- подкожные и подслизистые кровоизлияния;
- кровотечения из повреждённых кожных покровов, мочевыделительных органов;
- желудочно-кишечные кровотечения;
- сниженное количество тромбоцитов;
- увеличение показателей печёночных ферментов в плазме крови;
- преходящая алопеция, гипоальдостеронизм.
Особые указания
В особые группы выделяют больных с гипотрофией, избыточным весом и возрастной категории после 65 лет. У больных с низким весом увеличена вероятность развития кровотечения из-за экспозиции действия эноксапарина. Напротив, тучные пациенты имеют повышенный риск ВТЭ (венозной тромбоэмболии).
При назначении медикамента необходимо также учитывать, что безопасность применения у людей с ИМТ (индексом массы тела) 30 кг/м2 не доказана.
Поэтому представители обоих перечисленных контингентов требуют наблюдения со стороны медицинских сотрудников под контролем лабораторных показателей.
Это обусловлено полиморбидностью состояний и сочетанным приёмом нескольких групп медикаментов. Клексан не рекомендуется применять профилактически данным больным в сочетании с:
- ацетилсалициловой кислотой (АЦК);
- нестероидными противовоспалительными препаратами (НПВП) при курсовом назначении;
- Декстран 40 (при парентеральном введении).
Пациентам других возрастных категорий необходимо ежедневное исследование коагулограммы и международного нормализованного отношения. Указанные анализы позволяют контролировать эффективность медикамента. В целях предупреждения лекарственной индуцированной тромбоцитопении обязательно дополнительно определять количество этих клеток крови.
Необходимо усилить наблюдение также в следующих случаях:
- печёночная недостаточность;
- желудочно-кишечное кровотечение;
- сосудистое хориоретинальное заболевание;
- период после нейрохирургических операций;
- проведённая люмбальная пункция.
Лекарственное взаимодействие
Учитывая, что Клексан влияет на наименее изученную систему организма, необходимо избегать его сочетанного приёма с медикаментами из других фармакологических групп. Не рекомендованы комбинации с:
- салицилатами системного действия (АЦК, НПВП, кеторолак);
- тромболитиками (тенектеплазе, альтеплазе);
- медикаментами, оказывающими тормозящее влияние на слипание тромбоцитов (клопидогрель, тиклопидин);
- системными глюкокортикостероидами;
- лекарствами, повышающими уровень калия.
Совместим ли Клексан с алкоголем
В инструкции по использованию любого лекарственного средства указана несовместимость с алкогольными напитками. Клексан не является исключением. Приём алкоголя снижает скорость выведения медикамента, тем самым повышая вероятность возникновения кровотечения.
Применение у детей
Клексан не рекомендован для назначения детям. Из-за отсутствия доказательных данных о безопасности медикамент запрещён в педиатрической практике до 18 лет.
Применение при беременности
При проведении исследований не было выявлено тератогенного воздействия данного лекарственного средства. Однако назначение Клексана беременным нежелательно.
Использование медикамента возможно лишь при крайней потребности.
Необходимо также учитывать, что, если планируется обезболивание родов в виде эпидуральной анестезии, то лекарство должно быть отменено как минимум за 12 часов до проведения манипуляции.
Условия отпуска из аптек и стоимость
Клексан можно купить в аптеке только по рецепту врача. Цена медикамента зависит от количества блистеров в упаковке и дозировки действующего вещества. В разных фармацевтических сетях стоимость блистера колеблется от 400 до 720 рублей. Цена полной упаковки – от 1500 до 4000 рублей, в зависимости от числа антитромбокиназных международных единиц.
Сроки и условия хранения
Клексан необходимо сохранять в труднодоступном для ребёнка месте. Во избежание разрушения медикамента температура помещения для хранения должна быть не больше 25 °C. Запрещена заморозка лекарственного препарата. Срок годности, при соблюдении вышеперечисленных параметров микроклимата, – до трёх лет включительно.
Схожие лекарства того же направления
Достаточно «внушительная» стоимость Клексана вынуждает к поиску более дешёвых аналогов на отечественном рынке. Основными дженериками с аналогичным механизмом действия являются следующие препараты:
- Фраксипарин – антикоагулянтное средство, в котором действующее вещество представлено Надропарином кальция;
- Гемапаксан – относится к группе прямых гепаринов. Представлен в виде раствора для глубоких подкожных инъекций и введения в артериальный контур во время сеанса гемодиализа;
- Анфибра – антикоагулянт прямого действия. Выпускается в наполненных раствором шприцах с 10 тысячами антитромбокиназных международных единиц;
- Эниксум – низкомолекулярный гепариноид. Медикамент выпускается только в шприцах по 0,2 и 0,6 мл, что требует тщательного дополнительного расчёта дозы.
Источник: https://oVakcine.ru/instruktsii/instruktsiya-po-primeneniyu-preparata-kleksan
Клексан® (6000 анти-Ха МЕ/0,6 мл)

- русский
- қазақша
Клексан Ò
Лекарственная форма
Раствор для инъекций 2000 анти-Ха МЕ/0, 2 мл, 2 однодозовых предварительно заполненных шприца с системой защиты иглы
Раствор для инъекций 4000 анти-Ха МЕ/0,4 мл, 10 однодозовых предварительно заполненных шприцев с системой защиты иглы
Раствор для инъекций 6000 анти-Ха МЕ/0,6 мл, 2 однодозовых предварительно заполненных шприца с системой защиты иглы
Состав
Один шприц содержит
активное вещество — эноксапарин натрия 20 мг (для дозировки 2000 анти-Ха МЕ/0,2 мл), 40 мг (для дозировки 4000 анти-Ха МЕ/0,4 мл), 60 мг (для дозировки 6000 анти-Ха МЕ/0,6 мл), 80 мг (для дозировки 8000 анти-Ха МЕ/0,8 мл
вспомогательное вещество — вода для инъекций.
Описание
Прозрачный раствор от бесцветного до бледно-желтого цвета.
Фармакотерапевтическая группа
Антикоагулянты. Антикоагулянты прямые (гепарин и его производные). Эноксапарин натрия.
Код АТХ B01AB05
Фармакологические свойства
Фармакокинетика
Фармакокинетические параметры эноксапарина оценивались на основании временной динамики анти-X и анти-IIa активности в плазме при рекомендуемых дозах (валидированные амидолитические методы) после однократных и повторных подкожных введений препарата, и после однократной внутривенной инъекции.
Биодоступность
После подкожного введения эноксапарин быстро и почти полностью всасывается (около 100%). Пиковая активность в плазме наблюдается между 3 и 4 часами после введения.
Такая пиковая активность (выраженная в анти-Xa МЕ) составляет 0,18±0,04 (после 2 000 анти-Xa МЕ), 0,43±0,11 (после 4 000 анти-Xa МЕ) в случае профилактической терапии и 1,01±0,14 (после 10 000 анти-Xa МЕ) при лечебной терапии.
После внутривенного болюсного введения в дозе 3 000 анти-Xa МЕ с последующим введением в дозе 100 анти-Xa МЕ/кг подкожно каждые 12 часов наблюдается первый пик в уровнях анти-Xa фактора — 1,16 МЕ/мл (n=16), и средняя экспозиция, соответствующая 88% уровня равновесной концентрации. Равновесная концентрация достигается на 2-ой день терапии.
В пределах рекомендуемых доз фармакокинетика эноксапарина линейная. Индивидуальная и межиндивидуальная вариабельность низкая.
После повторных подкожных введений 4 000 анти-Xa МЕ 1 раз в сутки у здоровых добровольцев состояние равновесия достигается на второй день со средней активностью эноксапарина, приблизительно на 15% выше, чем после однократной дозы. Уровни активности эноксапарина в стадии насыщения хорошо предсказуемы по фармакокинетике однократной дозы.
После многократного подкожного введения 100 анти-Xa МЕ/кг два раза в сутки, стадия насыщения достигается на 3-4 день со средней экспозицией, примерно, на 65% выше, чем после однократной дозы и при максимальном и минимальном уровнях анти-Xa активности, равных примерно 1,2 и 0,52 анти-Xa МЕ/мл, соответственно.
Исходя из фармакокинетики эноксапарина натрия, эта разница в стадии насыщения является предсказуемой и находится в пределах терапевтического интервала. Анти-IIa активность в плазме крови после подкожного введения примерно в 10 раз ниже, чем анти-Xa активность. Средняя максимальная анти-IIa активность наблюдается, приблизительно, через 3-4 часа после подкожной инъекции и достигает 0,13 анти-IIa МЕ/мл при повторных введениях дозы 100 анти-Xa МЕ/кг два раза в сутки. При совместном приеме эноксапарина и тромболитических препаратов не наблюдалось фармакокинетического взаимодействия.
Распределение
Объем распределения анти-Xa активности эноксапарина натрия составляет примерно 5 литров и приближается к объему крови.
Метаболизм
Эноксапарин натрия метаболизируется, преимущественно, в печени (десульфатирование, деполимеризация).
Выведение
Период полувыведения анти-Xa активности, наблюдаемый после подкожной инъекции, выше у низкомолекулярных гепаринов (НМГ), чем у нефракционированных гепаринов. Для эноксапарина характерно монофазное выведение с периодом полувыведения около 4 часов после однократной подкожной дозы и около 7 часов после повторного дозирования.
У низкомолекулярного гепарина (НМГ) снижение плазменной активности анти-IIa активности наступает быстрее, чем анти-Xa активности. Эноксапарин и его метаболиты выводятся через почки (ненасыщаемый механизм) и с желчью.
Почечный клиренс фрагментов с анти-Xa активностью составляет около 10% от введенной дозы, а общая почечная экскреция активных и неактивных компонентов составляет 40% дозы.
Пациенты группы риска
Больные пожилого возраста
Поскольку почечная функция в этой популяции физиологически снижена, выведение замедлено.
Это изменение не влияет на дозирование или режим введения при профилактической терапии, если почечная функция таких пациентов остается в приемлемых пределах, то есть когда она лишь слегка снижена.
Прежде, чем приступить к лечению НМГ, важно проводить систематическую оценку почечной функции у пациентов старше 75-летнего возраста, применяя формулу Кокрофта (см. «Особые указания»).
Почечная недостаточность от легкой до умеренной степени тяжести (т.е. клиренс креатинина > 30 мл/мин)
В некоторых случаях, может оказаться полезным мониторинг циркулирующей активности анти-Xa фактора для предотвращения передозировки при применении эноксапарина в качестве лечебной терапии (см. «Особые указания»).
Больные, находящиеся на гемодиализе
НМГ вводится в артериальную ветвь диализной системы в дозах, достаточных для предотвращения свертывания крови в системе.
В основном, фармакокинетические параметры остаются без изменений за исключением случаев передозировки или тех случаев, когда препарат попадает в общий кровоток и может вызвать высокую анти-Xa активность, связанную с терминальной стадией почечной недостаточности.
Фармакодинамика
Эноксапарин — это низкомолекулярный гепарин, у которого антитромботическое и антикоагулянтное действия стандартного гепарина не связаны между собой. Для него характерна более высокая анти-Xa активность, чем анти-IIa или антитромбиновая активности.
Соотношение между этими двумя видами активности для эноксапарина составляет 3,6. В профилактических дозах не оказывает существенного воздействия на активированное частичное тромбопластиновое время (АЧТВ). При лечебных дозах, АЧТВ может быть увеличено в 1,5-2,2 раза больше контрольного времени на пике активности.
Это удлинение отражает остаточное антитромбиновое действие.
Профилактическая терапия венозных тромбоэмболических заболеваний у пациентов, которые находятся на постельном режиме из-за острого заболевания
В рандомизированном двойном-слепом сравнительном исследовании (MEDENOX) по изучению безопасности и эффективности 2 000 анти-Xa МЕ /0,2 мл (20 мг/0,2 мл) и 4 000 анти-Xa МЕ/0,4 мл (40 мг/0,4 мл) эноксапарина в сравнении с плацебо введение препарата осуществлялось подкожно 1 раз в сутки в течение 6-14 дней для профилактики венозных тромбоэмболических заболеваний у 1102 пациентов с умеренным риском развития венозных тромбоэмболических заболеваний или у пациентов, которые находились на постельном режиме менее чем 3 дня из-за острого заболевания. У этих пациентов в возрасте более 40 лет наблюдалась сердечная недостаточность (III или IV класса NYHA), острая дыхательная недостаточность, что свидетельствует о хронической дыхательной недостаточности, острые инфекционные заболевания или острые ревматические заболевания, связанные как минимум с 1 другим фактором риска для венозных тромбоэмболических заболеваний (возраст более 75 лет, рак, наличие в анамнезе венозных тромбоэмболических заболеваний, ожирение, варикозное расширение вен, гормональная терапия, хроническая сердечная или дыхательная недостаточность).
В это исследование не были включены госпитализированные пациенты с высоким риском развития венозных тромбоэмболических осложнений (острый инфаркт миокарда; заболевания сердца, например, аритмия или поражение клапана, при которых необходима терапия с приемом антикоагулянтов; пациенты с интубацией или пациенты, которые перенесли инсульт в последние 3 месяца).
Первичной конечной точкой эффективности являлась частота венозных тромбоэмболических явлений на 10-ый день (±4) и определялась по частоте следующих нежелательных явлений:
— тромбоз глубоких вен (ТГВ), документально подтвержденный с помощью систематической флебографии (у 83,4% обследованных пациентов) или при допплеровском ультразвуковом обследовании (16,6% обследованных пациентов) у пациентов с симптоматическим ТГВ
— симптоматическая не летальная эмболия легочной артерии, подтвержденная с помощью легочной ангиографии или спирального КТ-сканирования
— или эмболия легочной артерии с летальным исходом
Значительное уменьшение частоты венозных тромбоэмболических явлений наблюдалось у 866 обследованных пациентов на 10-ый день (±4), 16/291 (5,5%) в группе приема эноксапарина 4 000 анти-Xa МЕ/0,4 мл (40 мг/0,4 мл) в сравнении с 43/288 (14,9%) в группе плацебо (p=0,0002).
Этот эффект был в основном обусловлен значительным уменьшением общего количества случаев ТГВ (проксимального и дистального), 16/291 (5,5%) в группе приема эноксапарина 4 000 МЕ анти-Xa /0,4 мл (40 мг /0,4 мл) в сравнении с 41/288 (14,2%) в группе плацебо (p=0,0004).
Тромбоз глубоких вен был в основном асимптоматичным (только 6 случаев симптоматического ТГВ). Клинический благоприятный эффект наблюдался через 3 месяца.
Повторная госпитализация при лечении эноксапарином в дозе 4 000 МЕ анти-Xa /0,4 мл (40 мг /0,4 мл) была зарегистрирована у 59% пациентов.
Что касается безопасности применения препарата, то гематомы или экхимозы >5 см на месте инъекции значительно чаще наблюдались в группе приема эноксапарина 4 000 МЕ анти-Xa/0,4 мл/день (40 мг/день), чем в группе плацебо.
В этом исследовании не было выявлено значимых различий по эффективности между эноксапарином 2 000 МЕ анти-Xa/0,2 мл (20 мг/0,2 мл) и плацебо.
Терапия острого инфаркта миокарда с подъемом сегмента ST в комбинации с тромболитическими препаратами для пациентов, которым рекомендуется или не рекомендуется последующее чрескожное коронарное вмешательство
В большом многоцентровом исследовании 20 479 пациентов с острым инфарктом миокарда с подъемом сегмента ST, у которых проводилась фибринолитическая терапия, были рандомизированы для получения либо эноксапарина в виде внутривенного болюсного введения по 3 000 анти-Xa МЕ с незамедлительным последующим введением подкожно в дозе 100 МЕ анти-Xa /кг, с последующим введением подкожно в дозе 100 анти-Xa МЕ /кг каждые 12 часов, либо нефракционированного гепарина путем внутривенного болюсного введения в дозе 60 МЕ/кг (максимум 4 000 МЕ) с последующим непрерывным введением в дозе, скорректированной по параметру активированное частичное тромбопластиновое время. Подкожное введение эноксапарина проводилось до выписки из стационара или в течение максимум 8 дней (в 75% случаев как минимум 6 дней). У половины пациентов, получавших гепарин, введение препарата осуществлялось менее чем 48 часов (в 89,5% случаев 36 часов или более). У всех пациентов также проводилось лечение ацетисалициловой кислотой как минимум 30 дней. Доза эноксапарина была скорректирована для пациентов в возрасте 75 лет или более: 75 МЕ/кг в виде подкожной инъекции каждые 12 часов, без начальной внутривенной болюсной инъекции.
В ходе этого слепого исследования для 4716 (23%) пациентов было выполнено чрескожное коронарное вмешательство с антитромботической терапией.
Пациенты не получали дополнительную дозу препарата, если последняя подкожная инъекция эноксапарина проводилась менее чем за 8 часов до надувания баллона; пациент получал внутривенную болюсную инъекцию 30 анти-Xa МЕ/кг, если последняя подкожная инъекция эноксапарина проводилась более чем за 8 часов до надувания баллона.
При применении эноксапарина наблюдалось значительное уменьшение частоты достижения первичной конечной точки [составная конечная точка: рецидив инфаркта миокарда и смерть по любой причине в течение 30 дней после включения в исследование: 9,9% в группе эноксапарина по сравнению с 12% в группе приема нефракционированного гепарина (уменьшение относительного риска на 17% (p0,1%, или даже >1%
— с наличием значительных сопутствующих заболеваний, с учетом потенциальной степени тяжести ГИТ у этих пациентов.
В других случаях с учетом меньшей частоты ГИТ (
Источник: https://drugs.medelement.com/drug/%D0%BA%D0%BB%D0%B5%D0%BA%D1%81%D0%B0%D0%BD-6000-%D0%B8%D0%BD%D1%81%D1%82%D1%80%D1%83%D0%BA%D1%86%D0%B8%D1%8F/467164391477650963?instruction_lang=RU
Инсулиновые шприцы
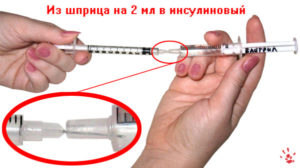
Подробнее о типах крепления иглы к шприцу по этой ссылке.
- со съемной иглой
- с несъемной иглой (интегрированная игла)
У инсулинового шприца шкала в единицах, в юнитах (единица = unit), потому обозначается буквой U.
В случае, когда объем шприца 1мл. и шкала U-100, единицы можно перевести в мл.из расчета 1 деление = 0,02мл.
Бывают шприцы:
- с одной шкалой U-100
- с одной шкалой U-40
- с двумя шкалами U-40 / U-100
- оранжевый колпачок — это шприцы с несъемной иглой и шкалой U-100
- красный колпачок — это шприцы с несъемной иглой и шкалой U-40
- объем 1мл.
- объем 0,5мл.
- объем 0,3мл. (Demi)
- в индивидуальной упаковке (1 шприц в блистере)
- в полиэтиленовом пакетике (по 10 шт. в пакетике)
Как правило, чем меньше объем шприца, тем выше точность шкалы.
— Если игла съемная, её можно заменить и размер иглы не имеет большого значения.
- Популярная игла для шприца 1мл. — 26G (0,45х12)
- Также встречаются шприцы без иглы и с иглой 29G (0,33мм. х 12,0мм.)
— Если игла интегрированная (несъемная), её размер очень важен.
- Наиболее популярные размеры игл: 29G (0,33мм. х 12,7мм.) и 30G (0,3мм. х 8,0мм.)
- Менее популярные размеры игл: 29G (0,33мм. х 12,0мм.) ; 30G (0,3мм. х 12,0мм.) ;
В нашем каталоге представлены инсулиновые шприцы следующих производителей:
- Becton Dickinson
- B.Braun
- SFM
- KDM
9) ПО ФОРМЕ УПЛОТНИТЕЛЯ
Трехкомпонентный шприц состоит из следующих деталей: цилиндр, поршень, уплотнитель на поршне (чаще всего бывает черного цвета, реже — зеленого и др.).
Уплотнитель, как правило (не всегда) состоит из 2х колец.
Одна сторона уплотнителя крепится непосредственно к платформе поршня шприца, вторая сторона соприкасается с раствором и она может иметь форму:
— плоскую
— с выступом (реже), который помогает уменьшить потерю препарата за счет вхождения выступа в крепление цилиндра шприца
При использовании материалов сайта
ссылка на источник обязательна
КЕНЕК
Подробнее о типах крепления иглы к шприцу по этой ссылке.
- со съемной иглой
- с несъемной иглой (интегрированная игла)
У инсулинового шприца шкала в единицах, в юнитах (единица = unit), потому обозначается буквой U.
В случае, когда объем шприца 1мл. и шкала U-100, единицы можно перевести в мл.из расчета 1 деление = 0,02мл.
Бывают шприцы:
- с одной шкалой U-100
- с одной шкалой U-40
- с двумя шкалами U-40 / U-100
- оранжевый колпачок — это шприцы с несъемной иглой и шкалой U-100
- красный колпачок — это шприцы с несъемной иглой и шкалой U-40
- объем 1мл.
- объем 0,5мл.
- объем 0,3мл. (Demi)
- в индивидуальной упаковке (1 шприц в блистере)
- в полиэтиленовом пакетике (по 10 шт. в пакетике)
Как правило, чем меньше объем шприца, тем выше точность шкалы.
— Если игла съемная, её можно заменить и размер иглы не имеет большого значения.
- Популярная игла для шприца 1мл. — 26G (0,45х12)
- Также встречаются шприцы без иглы и с иглой 29G (0,33мм. х 12,0мм.)
— Если игла интегрированная (несъемная), её размер очень важен.
- Наиболее популярные размеры игл: 29G (0,33мм. х 12,7мм.) и 30G (0,3мм. х 8,0мм.)
- Менее популярные размеры игл: 29G (0,33мм. х 12,0мм.) ; 30G (0,3мм. х 12,0мм.) ;
В нашем каталоге представлены инсулиновые шприцы следующих производителей:
- Becton Dickinson
- B.Braun
- SFM
- KDM





