Лейкопения у детей: причины, симптомы и лечение агранулоцитоза у разных возрастов

Лейкопения (нейтропения) у детей – уменьшение циркулирующих в крови лейкоцитов ниже 4500 на 1 мкл, или на 2000 меньше возрастной нормы. Лейкоциты снижаются за счет угнетения их образования или быстрого разрушения. Снижение числа лейкоцитов ниже 1500 на мкл называют агранулоцитозом – это крайнее проявление лейкопении.
Классификация лейкопений
По происхождению лейкопении у детей бывают первичными (врожденными) и вторичными (приобретёнными).
Первичные (они же наследственные):
- наследственная нейтропения Костмана – снижение нейтрофилов ниже 300 в 1 мкл c компенсаторным повышением других клеток лейкоцитарного ряда, которые обеспечивают нормальное общее лейкоцитарное число.
- синдром Генслера – доброкачественная нейтропения с длительным циклическим течением, характерными нейтрофильными кризами (кратковременное падение уровней лейкоцитов);
- синдром Чедиака-Хигаси – нейтропения развивается за счёт снижения длительности жизни нейтрофилов. У детей с этим синдромом также наблюдается альбинизм (отсутствие пигментации роговицы).
Вторичные – спровоцированные влиянием различных факторов:
- физических (ионизирующее облучение);
- химических (лекарственные препараты – барбитураты, цитостатики, иммунодепрессанты, сульфаниламиды);
- биологических (экзогенные и эндогенные факторы). К экзогенным биологическим факторам относят: бактерии, вирусы, паразиты, простейшие. Эндогенные биологические факторы – гормональные нарушения, воспалительные процессы.
Причины лейкопении у детей:
Инфекционного происхождения:
- сепсис;
- вирус герпеса 6 и 7 типа;
- тиф и паратиф.
Неинфекционного происхождения:
- ионизирующее облучение;
- острый лейкоз;
- системные заболевания соединительной ткани;
- анафилактический шок;
- плазмоцитома;
- болезнь Аддисона-Бримера;
- гиперспленизм (увеличение селезенки);
- метастазы опухолей в костный мозг;
- медикаментозная лейкопения.
Патогенетические механизмы лейкопений
Лейкоциты: классификация
- Нарушение образования лейкоцитов.
Лейкоцитарный росток очень чувствительный к разнообразным патологическим влияниям, поэтому факторов, вызывающих угнетение образования лейкоцитов, много. На дифференцировку лейкоцитов влияют расстройства механизма гуморальной регуляции в результате гипотиреоза (снижение уровня гормонов щитовидной железы), гипокортицизма (надпочечная недостаточность), дефицитные состояния (гиповитаминоз витаминов В, фолиевой кислоты, недостаточность аминокислот для синтеза компонентов лейкоцита). Опухолевые процессы в костном мозге также оказывают негативное действие на дифференцировку лейкоцитов. Ионизирующее излучение затрагивает все ростки кроветворения. - Усиленное разрушение лейкоцитов.
Данный вариант лейкопении у детей крайне редкий. Суть патологического процесса заключается в продукции организмом антилейкоцитарных антител, которые разрушают лейкоциты. Большие дозы радиации тоже могут вызывать разрушение лейкоцитов. - Перераспределительная лейкопения.
Это лейкопении, которые возникают в результате шоковых состояний, тяжелой мышечной работы, феномена краевого стояния лейкоцитов. В данном случае лейкоциты не исчезают из кровеносного русла полностью, а временно его покидают, находясь в капиллярах мышц, почек, лёгких. - Повышенная потеря лимфоцитов.
Происходит при ожогах больших участков тела, гнойных процессах, наличии свищей лимфатических сосудов, лимфорее (нарушение целостности лимфатических сосудов). - Лейкопения в результате гемоделюции (разведение крови).
Этот вид относительной лейкопении встречается крайне редко и является результатом чрезмерной заместительной инфузионной терапии.
Симптомы лейкопении у детей зависят от формы заболевания и остроты патологического процесса.
Основными признаками развития лейкопении есть нарастающее снижение иммунитета у ребенка.
Проявляется это состояние частыми инфекционными процессами, такими как пневмонии, стоматиты, гингивиты, пародонтит, фарингиты, гнойничковые заболевания кожи.
Ребёнок значительно отстаёт в развитии от своих сверстников. Инфекционные болезни, которые переносит ребёнок, протекают в тяжелой форме и часто дают осложнения.
Крайней степенью лейкопении у детей является агранулоцитоз. Выделяют два вида этого патологического состояния: иммунный и миелотоксический.
Иммунный агранулоцитоз у детей чаще всего возникает вследствие токсического действия медикаментов. Развивается остро, через несколько часов после приема миелотоксических препаратов.
Для начала болезни характерна высокая температура тела и быстрое присоединение сопутствующих инфекций (фарингит, гингивит, грибковые заболевания ротовой полости и носоглотки). Типичным симптомом есть некротическая ангина, места некроза часто кровоточат. Возможно развитие пневмонии, которая осложняется абсцессом лёгких.
В крови отмечается лейкопения и абсолютный агранулоцитоз. Остальные клетки крови остаются в пределах нормы. Основным и самым опасным осложнением иммунного агранулоцитоза есть сепсис.
Одним из поводов назначить ребенку дополнительные исследования, является низкий уровень незрелых гранулоцитов в анализе крови: http://krasnayakrov.ru/analizy-krovi/nezrelyie-granulotsityi-v-analize-krovi-vazhnyiy.html
Миелотоксический агранулоцитоз у детей развивается внезапно, без видимой причины. В крови резко снижается количество лейкоцитов, ретикулоцитов и тромбоцитов. При этом характерно отсутствие каких-либо клинических проявлений.
Первыми признаками болезни являются повышение температуры, некротическая ангина, стоматит, геморрагический синдром.
Клинические проявления данной формы острого агранулоцитоза у детей свидетельствуют о развитии глубоких изменений в клеточном составе крови и значительном поражении костного мозга.
Важно отметить ещё один вид лейкопении, это постинфекционная лейкопения. Наиболее часто встречается лейкопения у детей после гриппа. Это кратковременный процесс и после освобождения организма от вируса на фоне адекватного лечения показатели крови самостоятельно нормализуются без особой коррекции.
Диагностика лейкопении
Первым диагностическим показателем при лейкопении есть общий анализ крови с лейкоцитарной формулой.
Важными показателями в анализе крови есть абсолютный уровень нейтрофилов, лейкоцитарная формула и количество эритроцитов и тромбоцитов.
У детей основным показателем в общем анализе крови есть лейкоцитарная формула, так как важно определить соотношение всех форменных элементов. Если данного метода недостаточно, то исследуют спинномозговой пунктат.
Анализ крови с лейкоцитарной формулой – первичный способ диагностики детской лейкопении
Дополнительными методами диагностики могут быть биохимический анализ крови и маркеры вирусных гепатитов.
Лабораторные показатели, указывающие на лейкопению, следующие:
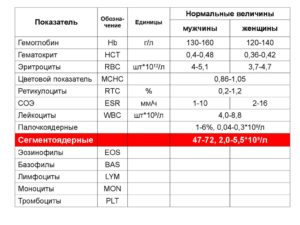
- снижение уровня лейкоцитов до 4,5 г/л (при нормальном соотношении к ним лимфоцитов);
- нейтропения – снижение уровня гранулоцитов меньше 1,5 г/л. Тяжесть патологического процесса напрямую зависит от числа гранулоцитов.
- увеличение лимфоцитов в крови;
Стоит обратить внимание, что диагностика у детей напрямую зависит от их возраста. Стоит обратить особое внимание на детей в возрасте 6 месяцев и 6 лет, так как в этот период происходит физиологические изменения соотношений гранулоцитов к лимфоцитам, что ошибочно может быть принято за патологию.
Лечение лейкопении у детей
Не каждое снижение лейкоцитов в крови требует терапевтического вмешательства. Обязательным есть лечение лейкопении с нарушением функции костного мозга. Объёмы и методы лечения напрямую зависят от степени выраженности патологического процесса.
К лечебным мероприятиям при лейкопении относят:
- изоляция пациента (детей помещают в изоляторы);
- исключение цитостатиков и ионизирующего облучения;
- постоянная санация кожи и слизистых оболочек.
Медикаментозное лечение включает:
- использование физиологических стимуляторов образования лейкоцитов;
- антибиотикотерапия бактериальных осложнений (используют антибиотики широкого спектра действия);
- при поражении кишечника используют внутривенное питание больных;
- использование кортикостероидов показано при иммунном происхождении лейкопении.
После перенесенной лейкопении ребенок нуждается в диспансерном наблюдении, во время которого проводят мониторинг уровня лейкоцитов в крови.
Стоит заметить, что у грудных детей присутствует явление транзиторной лейкопении, когда снижение уровня лейкоцитов не вызывает патологических состояний и не нуждается в коррекции. Явление подобной лейкопении у ребенка другой, более старшей возрастной группы, является патологией и требует терапевтического вмешательства.
Профилактика лейкопении проводиться лишь в случае известной причины её возникновения.
- Анастасия
- Распечатать
Источник: https://krasnayakrov.ru/organizm-cheloveka/rebenok/lejkopeniya-u-rebyonka-bez-paniki.html
Лейкопения у ребенка: о чем говорит уменьшение лейкоцитов в крови?
- Что такое кровь?
- Причины
- Симптомы
Каждый ребенок в возрасте до одного года, как минимум дважды сдает общий анализ крови. В пол года и год, перед плановым осмотром педиатра.
При болезни ребенка, этот анализ сдается так часто, как это считает лечащий врач. Общий анализ крови, очень информативный метод лабораторной диагностики.
Именно с помощью него можно на ранних стадиях выявить серьезные заболевания крови и дать оценку любому протекающему заболеванию.
Что такое кровь?
Кровь представляет собой циркулирующую по сосудам человека жидкость, которая состоит из плазмы и форменных элементов. К ним относятся лейкоциты, эритроциты и тромбоциты.
Эритроциты, красные кровяные клетки, в состав которых входит гемоглобин. Основная функция, обеспечение кислородом всех органов и тканей организма.
Лейкоциты, представляют собой белые кровяные клетки, образующиеся в костном мозге. Под микроскопом они несколько больше чем эритроциты, и имеют сферическую форму.
Основной функцией лейкоцитов, является защита от различных патогенных микроорганизмов, для предупреждения развития заболевания. Эти кровяные клетки подразделяются на гранулоциты и лимфоциты. Гранулоциты, обеспечивают подавление микроорганизмов, попавших в организм, а лимфоциты отвечают за выработку антител к инфекции. Так же лейкоциты, имеют свою формулу, включающие такие компоненты как:
- Нейтрофилы (миелоциты, метамиелоциты, палочкоядерные, сегментоядерные);
- Эозинофилы;
- Базофилы;
- Лимфоциты;
- Моноциты.
Все эти элементы – различные формы лейкоцитов. Поэтому для диагностики заболевания, нужно сдавать развернутый анализ крови, с лейкограммой.
Педиатр и родитель, должны помнить, что в зависимости от возраста ребенка, лейкоциты меняют свой количественный состав, что является нормой.
Показатели лейкоцитов колеблются в зависимости от возраста.
| Возраст ребенка | 1 день | 1 месяц | 6 месяцев | 1 год | 1-6 лет | 7-12 лет | 13-15 лет |
| Лейкоциты, *109 /л | 8,5-24,5 | 6,5-13,5 | 5,5-12,5 | 6,0-12,0 | 5-12 | 4,5-10 | 4,3-9,5 |
Но эти показатели могут быть увеличены или уменьшены, что свидетельствует о патологическом процессе в организме ребенка.
Лейкопения у детей – это снижение лейкоцитов в крови на две единицы ниже нормы по возрасту, или ниже 4,0*109 /л для детей любого возраста. Это происходит за счет угнетения их образования или за счет быстрого их разрушения.
Причины
- Употребление антибиотиков, сульфаниламидов при длительном приеме могут резко снизить количество лейкоцитов;
- Бактериальные или вирусные инфекции (грипп, бруцеллез, краснуха, корь и другие);
- Аутоиммунные заболевания;
- Генерализованные инфекции (сепсис);
- Эндокринные заболевания (гипотиреоз, сахарный диабет);
- Лейкоз (некоторые формы).
- Лучевая болезнь;
- Анафилактический шок;
- Анемия.
Симптомы
Осмотр лимфатических узлов
Симптомы лейкопении, зависят от причины, вызвавшей данное состояние. К примеру, при инфекционном заболевании у ребенка будут характерные симптомы: повышенная температура тела, озноб, учащенный пульс.
Они не являются показателем того, что в периферической крови, отмечается снижение лейкоцитов. Конечно, при стойкой лейкопении больные отмечают слабость, головную боль, чрезмерное беспокойство.
При объективном осмотре: увеличение селезенки и лимфатических узлов, что так же являются относительными признаками лейкопении. По данной симптоматике не возможно установить такое серьезное заболевание.
Для установления истинной причины лейкопении, потребуются дополнительные методы обследования. Серологический и биохимический анализ крови, спинномозговая пункция, УЗИ органов брюшной полости и другие методы обследования, которые определит лечащий врач.
Лейкопения – это симптом заболевания. Поэтому лечение лейкопении у ребенка, будет проводиться в составе комплексной терапии, направленное в первую очередь на само заболевание. При быстрой постановке диагноза и адекватном лечении, она проходит без каких либо последствий.
Наберитесь терпения, ведь даже при хорошем самочувствии вашего ребенка, лейкопения в анализе крови — это звоночек иммунной системы, на который обязательно нужно откликнуться. Вовремя выявленная причина снижения лейкоцитов в крови, поможет сохранить здоровье, а иногда и спасти жизнь малыша.
Источник: https://icvtormet.ru/bolezni/leykopeniya-rebenka-govorit-umenshenie-leykocitov-krovi
Пониженные лейкоциты в крови у ребенка
лейкоцитов в биожидкостях организма (моче, крови, ликворе) определено нормативами клинической гематологии, согласно гендерной принадлежности и возрасту человека. Детские показатели на порядок выше взрослых значений, но также имеют верхнюю и нижнюю границу нормы.
Если понижены лейкоциты в крови у ребенка, это может быть признаком серьезных функциональных нарушений иммунной системы, костного мозга или развития вирусных болезней и онкопатологий.
Лейкоциты – бесцветные форменные элементы (клетки) крови, наделенные функцией защитного фагоцитоза – поглощением чужеродных антигенов (паразитов, бактерий, аллергенов), атакующих иммунную систему. За образование бесцветных клеток отвечает селезенка, костный мозг и лимфоузлы. Разрушение и утилизация отработавших лейкоцитов происходит в печени и селезенке.
При проникновении в организм антигенов количество лейкоцитарных клеток увеличивается для устранения инфекционной угрозы организму. Лейкоцитоз (высокие показатели) – это маркер, прежде всего, воспалительного процесса. Низкие значения лейкоцитов в крови, иначе лейкопения, встречаются в лабораторной диагностике реже, но могут означать более серьезные проблемы со здоровьем.
Лейкоцитарные клетки в ОКА
Определение лейкоцитов и других гематологических параметров производят в рамках общего клинического анализа (ОКА) крови. В итоговом бланке исследования каждому показателю соответствует латинская аббревиатура и свое значение.
Справка! Измерительная величина лейкоцитов – число клеток на 1 мл крови, умноженное на миллиард (109/л).
Лейкоцитарная формула в анализе, иначе лейкограмма, является совокупной оценкой бесцветных клеток нескольких групп. Итоговые результаты лейкограммы чаще всего представлены общим количеством лейкоцитов (WBC) и процентным соотношением других лейкоцитарных клеток:
- лимфоциты (LYM) – основные показатели иммунного ответа (гуморального иммунитета) на вторжение антигенов;
- эозинофилы (EOS) – отвечают за дифференциацию, уничтожение паразитов и формирование противопаразитарного иммунитета;
- палочкоядерные и сегментоядерные нейтрофилы (NEU) – защищают организм от инфекционных атак, поглощая инфекционные микроорганизмы (в большинстве, бактерии). Изначально запрограммированы на гибель после выполнения своей миссии;
- моноциты (MON) – активно уничтожают патогены, проникшие в организм, участвуют в производстве интерферона, способствуют подавлению активности раковых клеток. Особенность MON – выживаемость, в отличие от нейтрофилов, которые погибают после выполнения своих охранных функций, моноциты не разрушаются сразу;
- базофилы (BAS) – остро реагируют на вторжение аллергенов, мобилизуют остальные элементы на борьбу с инфекцией и аллергией.
Нейтрофилы, базофилы и эозинофилы – это гранулоциты, содержащие в ядрах зерна (гранулы). Лимфоциты и моноциты – агранулоциты, лишенные зерен. ОКА не является окончательным диагностическим источником.
Отклонения, выявленные в ходе исследования, позволяют определить нарушения биохимических процессов в той или иной области организма. Стойкое смещение референсных значений требует подробного медицинского обследования пациента.
Общий клинический анализ крови детям назначают:
- при поступлении в дошкольное или образовательное учреждение;
- по симптоматическим жалобам для первичной диагностики причины недомогания;
- при госпитализации и перед выпиской из стационара.
Для контроля проводимой терапии в период лечения исследование крови могут назначать неоднократно.
Нормы лейкограммы для детей
Количество WBC у детей зависит от возраста. Выраженный лейкоцитоз характерен для новорожденных младенцев.
С появлением на свет иммунная система ребенка стремится адаптироваться, и организм вырабатывает больше защитных фагоцитов.
По мере взросления и становления иммунитета происходит снижение концентрации белых клеток. В пубертатном периоде детские значения сравниваются со взрослыми нормативами.
Референсные значения по возрасту (число клеток ×109/л)
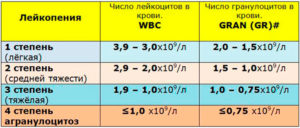
Лейкопения в результатах детского ОКА определяется при понижении количества лейкоцитарных клеток до критических значений:
- новорожденные дети – ≤ 8×109/л;
- младенцы от 1 месяца до года – ≤ 5×109/л;
- дети от 3 до 10 лет – ≤ 4×109/л;
- подростки – ≤ 3×109/л.
Важно! Лейкопения – это не диагноз, а показатель нарушения выработки или расхода бесцветных клеток крови, указывающий на возможные заболевания.
Количество бесцветных клеток чаще всего уменьшается на фоне прогрессирующих патологических изменений в организме. Пониженные лейкоциты в крови у ребенка сопровождают заболевания:
Понижение нейтрофилов в крови у ребенка
- цианокобаламино-дефицитная анемия – малокровие, связанное с недостаточным обеспечением организма витамином В12 (цианокобаламином);
- анапластическое малокровие – разновидность гипопластической анемии, характеризующаяся дефектом стволовых клеток;
- отравление тяжелыми металлами;
- аутоиммунные патологии, при которых антигены вырабатывает собственная иммунная система организма (анкилозирующий спондилит, ревматоидный артрит, болезнь Крона, системная красная волчанка и др.);
- ВИЧ и СПИД (у младенцев унаследованный от зараженной матери);
- ювенильный сахарный диабет 1 типа;
- гипотиреоз – низкий уровень продукции гормонов щитовидной железы;
- так называемые детские вирусные инфекции (корь, краснуха, ветрянка, эпидемический паротит и др.);
- заражение вирусами герпеса 4 и 5 типа (цитомегаловирус, вирус Эпштейн-Барр, иначе инфекционный мононуклеоз);
- вирусные гепатиты А, В, С;
- ОРВИ;
- заболевания костного мозга, связанные с дисфункцией выработки форменных элементов крови;
- злокачественная опухоль, подавляющая нормальное кроветворение (миелома).
Пониженное количество лейкоцитарных клеток является следствием анафилактического шока (острой аллергической реакции мгновенного типа) и кахексии (истощения организма). Непатологические причины снижения показателей:
- реабилитационный период после перенесенных детских вирусных болезней;
- постоперационный период после хирургического вмешательства и длительная иммобилизация (неподвижность);
- перенесенное ребенком нервное потрясение;
- несбалансированное меню (дефицит витаминов В-группы в рационе).
Пониженный уровень лейкоцитов может быть следствием некорректной терапии сульфаниламидными, противовирусными, противоопухолевыми, обезболивающими препаратами.
Дополнительно о значениях лейкоцитарной формулы
Параметры всех разновидностей бесцветных клеток находятся в тесной корреляции. При оценке результатов WBC обязательно учитывают остальные показатели лейкограммы. Особенное значение уделяют нейтропении (низкое содержание нейтрофилов), которая сопровождает:
- зоонозные инфекции (бруцеллез, туляремия, брюшной тиф);
- паразитарные инфекции токсоплазмы и плазмодии (токсоплазмоз и малярия);
- угнетение костного мозга после химиотерапевтического курса или радиоактивного облучения (лучевая болезнь).
Хроническая нейтропения может быть наследственной особенностью – синдром Костманна (генетическая неспособность молодых нейтрофилов к созреванию). Моноцитопения (показатели моноцитов ниже нормы) характерна для стрептококковых инфекций.
Эозинопения (дефицит эозинофилов) свойственна гнойно-воспалительным процессам длительного течения. Лимфопения (снижение лимфоцитов) фиксируется при онкопатологиях (раковых болезнях крови).
Подготовка ребенка к сдаче крови
Для объективной оценки WBC важно соблюдать правила подготовки. Под влиянием некоторых факторов значения изменяются. Физиологически ненормированное количество лейкоцитов (больше или меньше) может стать причиной постановки неверного диагноза.
Условия подготовки:
- За 3 дня необходимо перестать давать ребенку лекарственные препараты, витамины и БАДы. Исключение составляют жизненно необходимые лекарства.
- За 2 дня нужно сократить в рационе ребенка количество жиров. Из-за них мутнеет плазма крови, и проведение микроскопии будет затруднительно.
- Накануне процедуры следует отменить спортивные занятия. При физической активности увеличивается производство форменных элементов крови (показатели WBC будут искусственно завышены).
- Не нервировать и не кормить ребенка перед анализом. Стресс уменьшает выработку лейкоцитов, а полный желудок провоцирует пищевой лейкоцитоз. Педиатр не увидит объективной картины исследования.
Малышу нужно спокойно объяснить важность анализа, чтобы он не испугался в поликлиническом кабинете. С собой можно взять что-нибудь для перекуса после процедуры (фрукты, сок, йогурт). Грудничков следует покормить за 3 часа до забора крови и после взятия анализа. Сдача биоматериала проходит в утренние часы.
Забор крови проводят из подушечки безымянного пальца, предварительно обработав поверхность антисептиком. Для проведения процедуры у детей используют ланцет, как менее травматичный инструмент (в сравнении со скарификатором для взрослых). В современных лабораторных кабинетах для грудничков применяют набор «Комарик», позволяющий взять кровь безболезненно.
Прием врача после получения результатов
Расшифровкой полученных результатов микроскопии занимается педиатр, направивший на исследование. Однократно заниженные показатели WBC обычно не вызывают беспокойства у врача. Если лейкоциты снижены, назначают повторное исследование.
Стойкая лейкопения – клинический признак нарушений, вызывающих развитие серьезных заболеваний. В этом случае ребенок нуждается в обследовании. Амбулаторно или в условиях стационара проводят дополнительные лабораторные исследования крови:
- серологические тесты на обнаружение вирусных инфекций;
- биохимию (важное значение имеют показатели печеночных ферментов, билирубина);
- анализ на концентрацию витамина В12.
Дополнительно назначают микроскопию мочи и кала, процедуры аппаратной диагностики. При подозрении на патологию костного мозга проводят миелограмму. Лейкопения – это не болезнь, а ее следствие. Симптоматические проявления говорит о развивающихся заболеваниях. К основным симптомам вирусных инфекций, к примеру, относятся:
- фебрильная (38-39℃) температура тела;
- слабость и вялость (малыши становятся капризными);
- нарушение сна;
- высыпания на коже;
- слезотечение;
- ринит.
Нормальные показатели лейкоцитов в крови
Состояние может сопровождаться признаками интоксикации (рвота, тошнота, диарея).
Итоги
Норма бесцветных кровяных клеток определяется согласно возрасту ребенка. Низкая концентрация лейкоцитов в крови у детей – это:
- следствие перенесенных вирусных инфекций или хирургических операций;
- признак развития (прогрессирования) заболеваний.
В список болезней, сопровождающихся лейкопенией, входят инфицирование вирусами, отравления химикатами и металлами, нарушение костно-мозговых процессов, эндокринные патологии. Чтобы определить причину, почему снижены показатели, ребенка необходимо обследовать дополнительно.
Источник: https://apkhleb.ru/krov/ponizhennye-leykocity-rebenka
Лейкопения у детей
Работа иммунной системы тесно связана с лейкоцитами, количество которых должно находиться в определенных границах. Поскольку детский организм чутко реагирует на любые изменения, недостаточное количество лейкоцитов, как и их избыток, может приводить к различным расстройствам. Далее пойдет речь о лейкопении у детей, ее проявлениях и лечении.
Лейкопения — определение количества лейкоцитов (белых кровяных телец) ниже нормы. Расстройство возникает по различным причинам и чаще всего является симптомом другого заболевания. Особенное внимание уделяют лейкопении у детей, поскольку детский организм чутко реагирует на различные внешние и внутренние изменения.
Количество лейкоцитов в крови зависит от возраста ребенка, поэтому делают соответствующие анализы крови, чтобы узнать основные показатели лейкоцитарной формулы.
Лейкоциты играют важную роль, поскольку помогают организму противостоять разным патологическим возбудителям. Соответственно, при нехватке лейкоцитов возникает серьезный риск заражения. Поэтому лейкопения у детей обязательно, после выяснения причины, должна поддаваться соответствующему лечению.
: Лейкоциты. Белая формула крови
Описание лейкопении у детей
Кровь является жидкой субстанцией и кроме плазмы она включается три различных типа клеток, которые вырабатываются костным мозгом:
- Эритроциты, которые транспортируют ко всем клеткам кислород.
- Тромбоциты, которые участвуют в закрытии ран и остановке кровотечения.
- Лейкоциты, также называемые “белыми кровяными тельцами”, которые помогают бороться с различными инфекциями.
Существует несколько различных типов лейкоцитов, каждый из которых играет особую роль в защите организма от инфекции:
- Нейтрофилы — борются с бактериями и грибковыми инфекциями.
- Лимфоциты, которые борются с вирусами, вырабатывают антитела и регулируют работу иммунной системы.
- Моноциты / макрофаги, которые являются самыми большими лейкоцитами и выполняют роль очистителей крови от относительно крупных посторонних частиц.
- Эозинофилы и базофилы — первые помощники в борьбе с паразитами, дополнительно участвуют в аллергических реакциях.
Дифференциация лейкоцитов
Многие расстройства могут привести к тому, что костный мозг продуцирует слишком много или слишком мало лейкоцитов или же начинают продуцироваться лейкоциты, которые не функционируют должным образом.
Таблица нормального числа лейкоцитов в крови у детей различного возраста
| Возраст ребенка | Лейкоциты, *109 /л |
| 1 день | 8,5-24,5 |
| 1 месяц | 6,5-13,5 |
| 6 месяцев | 5,5-12,5 |
| 1 год | 6,0-12,0 |
| 1-6 лет | 5-12 |
| 7-12 лет | 4,5-10 |
| 13-16 лет | 4,3-9,5 |
Типы лейкопении
Изменение количества нейтрофилов и лимфоцитов является наиболее распространенным. Нарушения, связанные с моноцитами и эозинофилами, встречаются не столь часто, а базофильные расстройства — еще реже.
Примеры патологических состояний, возникающих при низком количестве лейкоцитов:
- Нейтропения — это общий термин для обозначения низкого количества нейтрофилов в крови. Нейтропения может быть врожденной (из-за генетических причин) или приобретенной (вызванной лекарствами / наркотиками, токсинами, вирусами или атаками со стороны собственной иммунной системы ребенка).
- Синдром Швахмана-Даймонда — это редкое наследственное заболевание, которое характеризуется дисфункцией поджелудочной железы и врожденной нейтропенией — низким числом нейтрофилов из-за недостаточной их продукции костным мозгом.
- Синдром Костмана является тяжелой формой врожденной нейтропении. При этом наследственном заболевании в крови практически отсутствуют нейтрофилы, потому что они не созревают должным образом. В результате у больных присутствуют инфекции и раны на слизистых оболочках, особенно во рту, с раннего возраста.
Дополнительно лейкопения может встречаться с нарушениями, возникающими при неисправности лейкоцитов. Примеры таких расстройств следующие:
- Хроническое гранулематозное заболевание — это наследственная патология, при которой нейтрофилы, моноциты и макрофаги (вместе называемые фагоцитами за их способность поглощать патогенные микроорганизмы) не способны эффективно бороться с бактериями и грибковыми инфекциями.
- Дефицит лейкоцитарной адгезии — это редкая наследственная группа заболеваний, при которых лейкоциты не могут продуцировать белки им необходимые для перемещения к месту инфекции.
- Дефицит миелопероксидазы — это заболевание характеризуется отсутствием ферментов, которые помогают нейтрофилам бороться с бактериями.
- Синдром Чедиака-Хигаси — очень редкое наследственное заболевание, при котором клетки иммунной системы не могут должным образом накапливать и выделять нужные ферменты.
В зависимости от типа нарушения лейкоцитов у ребенка врач может назначить:
- Анализ крови для оценки количества и морфологии лейкоцитов, то есть исследуются внешние и количественные характеристики.
- Анализ уровня витамина В12 и фолиевой кислоты.
- Проверку крови на наличие антител против нейтрофилов.
- Проверку костного мозга, для чего выполняется аспирация или биопсия костного мозга. Это помогает врачам понять, почему у ребенка низкий уровень нейтрофилов.
- Поиск изменений в генах, которые указывают на наследственную дисфункцию костного мозга.
Врачи могут проводить дополнительные специальные тесты для подтверждения или исключения определенных нарушений. В частности, может использоваться:
- Специфический анализ функции лейкоцитов.
- Образец кала для уточнения синдрома Швахмана-Даймонда.
После завершения всех диагностических тестов гематологи смогут узнать причину болезни и назначить наиболее подходящий вариант лечения.
Осмотр лимфатических узлов
Лейкопения у ребенка: причины
Низкое количество белых кровяных клеток обычно означает, что организм не производит белых кровяных клеток в достаточно количестве. Важно помнить, что это может увеличить риск развития всевозможных инфекций.
Общие причины, которые вызывают низкий уровень лейкоцитов в крови, следующие:
- Лечение раковых заболеваний посредством лучевой терапии.
- Прием антипсихотических препаратов.
- Прием лекарств для снижения активности щитовидной железы.
- Развитие инфекционных заболеваний, таких как ВИЧ или гепатит.
- Аутоиммунные расстройства, такие как ревматоидный артрит.
Некоторые категории населения, имеющие афро-карибское и ближневосточное происхождение, часто более склонны к низкому уровню лейкоцитов. Также иногда по наследственности передается низкое количество лейкоцитов в крови. Подобные случаи считаются нормальными и не увеличивают риск заражения, поэтому медикаментозная коррекция не требуется.
: Клинический анализ крови — Школа доктора Комаровского
Лейкопения у детей: симптомы
Симптомы зависят от типа количественного изменения лейкоцитов у ребенка. Общие признаки состояния, когда лейкоцитов слишком мало или они не функционируют должным образом, представляют собой следующее:
- Частые инфекционные заболевания, в основном поражаются легкие, уши или придаточные пазухи.
- Абсцессы кожных покровов.
- Язвы в ротовой полости.
- Инвазивные грибковые заболевания.
- Тяжелые поражения зубов и десен (пародонтоз).
Краткая клиническая характеристика:
- Ушные воспалительные заболевания вызывают боль в пораженном ухе.
- Инфекции придаточных пазух могут вызвать головную боль, затрудненное дыхание или кашель.
- Пневмония — это воспаление легких, которое может вызвать озноб, кашель, одышку и мышечные боли.
- Инфекционное воспаление мочевого пузыря нередко становится причиной жара, тошноты или боли при мочеиспускании.
Некоторые нарушения могут проявляться уникальными симптомами, такими как:
- Замедление заживления ран при дефиците адгезии лейкоцитов.
- Хроническая, иногда жировая, диарея, что характерно для синдрома Швахмана-Даймонда.
Менее характерными признаками считается слабость, быстрая утомляемость, головокружение, озноб и дрожь, но их появлением не стоит игнорировать. Если у ребенка имеются даже обычные симптомы простуды, стоит обратиться к лечащему педиатру. При необходимости врач направит к гематологу для проведения дальнейших исследований, а в случае надобности назначит лекарства.
Дефиците адгезии лейкоцитов
Лейкопения у детей: лечение
Лечение лейкопении у детей зависит от основной проблемы (например, приобретенной или врожденной патологии). Также имеет значение тяжесть протекания болезни. При необходимости:
- Проводится лечение симптомов, например назначаются пероральные или внутривенные антибиотики для борьбы с инфекцией.
- Назначается колониестимулирующий фактор, стимулирующий костный мозг с целью производства большего количества лейкоцитов.
- Выполняется трансплантация стволовых клеток (костного мозга), что чаще всего показано при тяжелых врожденных заболеваниях. Трансплантация костного мозга включает замену больного костного мозга здоровыми тканями, взятыми у другого человека (донора).
К сожалению, перечисленные методы лечения, особенно трансплантация костного мозга, не всем могут помогать.
Например, успех трансплантации зависит от многих факторов, таких как, насколько близко соответствие между ребенком и донором (родные братья и сестры являются лучшими донорами; если у ребенка есть брат, то вероятность, что ткани будут совпадать, составляет 1 к 4). Также имеет значение возраст больного. Как правило, маленькие дети лучше переносят подобные методы лечения по сравнению с подростками.
Решение о пересадке костного мозга обсуждается с гематологом, лечащим ребенка, и группой врачей, участвующих в пересадке стволовых клеток.
Пересадка костного мозга
Дополнительные рекомендации
Если у ребенка определяется низкий уровень лейкоцитов, вызванный болезнью или лекарствами, следует принять меры, чтобы избежать инфекций.
1. Что разрешается делать?
- Избегать тесного контакта с больными людьми
- Хранить и готовить пищу правильно, чтобы избежать пищевого отравления
- Регулярно мыть руки с мылом и теплой водой
- Использовать там, где нужно, одноразовые средства гигиены (например, подростку лучше пользоваться одноразовой бритвой)
- Избегать пользования душем или туалетом в общественных местах
2. Чего не следует делать?
- Не делиться едой, чашками, посудой, зубными щетками или косметикой
- Не есть сырые продукты, такие как мясо, моллюски и яйца
- Не контактировать с испражнениями животных и не общаться с животными, особенно больными
- Не ходить на улицу босиком
- Не купаться в прудах и реках
Дополнительные рекомендации, которые могут быть полезны в лечении лейкопении у ребенка, может дать педиатр или гематолог.
Заключение
Благодаря проводимым исследованиям, лечение больных с низким уровнем лейкоцитов значительно улучшилось за последние 20 лет.
Генетическое тестирование, которое в настоящее время используется при многих врожденных нарушениях лейкоцитов, включая врожденные нейтропении, позволяет лучше оценить прогноз больного.
Улучшенная терапия и поддерживающий уход помогают больным с самыми тяжелыми нейтрофильными расстройствами жить дольше и более качественно.
: Лейкоцитов становится меньше, иммунитет ниже!
Источник: https://arrhythmia.center/leykopeniya-u-detey/
Понижены лейкоциты в крови у ребенка: причины, последствия и лечение

Пониженный показатель лейкоцитов в анализе крови – распространенное явление. Низкое значение может напомнить о недавно перенесенной простуде или же быть признаком серьезной болезни.
Именно лейкоциты ответственны за иммунные процессы в организме и препятствуют развитию инфекции.
Разберемся, почему возникает лейкопения, может ли она быть опасна для ребенка и какие существуют способы нормализации показателей крови.
Роль лейкоцитов
Лейкоциты – это клетки крови, которые содержат ядро и не имеют цвета, из-за чего они носят название «белых клеток».
Их основная задача заключается в защите организма от болезнетворных микроорганизмов, атакующих его извне или изнутри. За их выработку отвечает красный костный мозг, они присутствуют абсолютно во всех жидкостях организма.
Лейкоциты активно перемещаются в плазме и обладают способностью проникать сквозь стенки капилляров.
Когда происходит формирование лейкоцитов, их основная часть остается в костном мозге, остальные разносятся по тканям и прикрепляются к стенкам сосудов.
При возникновении инфекции они все устремляются к месту поражения. В норме в образце для анализа лейкоциты должны присутствовать в минимальном количестве.
Если они повышены или снижены, это свидетельствует о патологии, развивающейся в организме.
Выделяют 5 видов лейкоцитов, каждый из которых играет определенную роль:
- Лимфоциты – составляют 40% от общего количества белых клеток. Они отвечают за состояние иммунитета и борются с чужеродными микроорганизмами.
- Нейтрофилы – погибают, поглощая и уничтожая патогенные бактерии. Способны существовать в тканях с ограниченным доступом кислорода. Скопление отмерших нейтрофилов образует гной.
- Базофилы – борются с воспалительным процессом и предотвращают тромбообразование (рекомендуем прочитать: базофилы у ребенка: в связи с чем может быть повышен уровень их содержания в крови?). Содержат факторы для агрегации тромбоцитов, участвуя в остановке кровотечений.
- Эозинофилы – внедряются внутрь инфекционной клетки, чтобы выделить специальные ферменты и уничтожить ее. Часто скапливаются в очаге аллергической реакции.
- Моноциты – борются с атаками паразитов и блокируют развитие опухолей. Эти кровяные тельца способствуют нормальному восстановлению и делению клеток.
Нормальное содержание лейкоцитов в крови у ребенка
Чтобы выяснить наличие заболевания, доктор направляет пациента на общий анализ крови (ОАК). Это удобный способ диагностики, позволяющий выявить недуг на начальном этапе развития. Число белых клеток у детей сильно отличается от показателей, которые являются нормой для взрослых. Более того, количество лейкоцитов у грудничка и ребенка 5 или 15 лет будет неодинаковым.
В первые дни после рождения содержание лейкоцитов в крови новорожденного повышено за счет процесса адаптации к жизни вне утробы матери, гормонов, проникших через плаценту, и сгущения крови. Далее происходит снижение количества белых клеток и меняется состав лейкоцитарной формулы. Нормы лейкоцитов по возрасту представлены в таблице:
| Возраст ребенка | Нормальные значения (x109 ед/л) |
| Новорожденные 1-5 день | 8-24,5 |
| 1 месяц | 6-19 |
| Полгода | 5,5-17 |
| Год | 6-17,5 |
| 2 года | 6-17 |
| 4 года | 5,5-15,5 |
| 6 лет | 5-14,5 |
| 8 лет | 4,5-13,5 |
| 10 лет | 4,5-13 |
| 16 лет | 4 -13 |
ОАК проводится при наличии жалоб у пациента, а также на профилактическом осмотре, перед вакцинацией и хирургическим вмешательством. Новорожденным анализ проводят ежемесячно в обязательном порядке. Полученные в ходе исследования данные могут быть полезны при назначении терапии заболеваний, находящихся в острой форме, и отслеживании динамики хронических недугов.
Возможные причины снижения уровня лейкоцитов
Белые кровяные клетки являются своеобразным барьером между организмом человека и бактериальными или вирусными агентами. Если их число снижено, это говорит о проблемах с иммунитетом.
Снижение лейкоцитов, или лейкопения – распространенное состояние у пациентов, но оно встречается реже, чем лейкоцитоз – увеличение их количества. Уменьшение числа лейкоцитов происходит по ряду причин:
- вирусные заболевания, угнетающе действующие на процесс образования белых клеток;
- недавно перенесенные корь, грипп, герпес (параллельно снижаются гемоглобин и эритроциты);
- истощение организма;
- несбалансированное питание;
- бактериальные инфекции (туберкулез, тиф, бруцеллез и др.);
- стресс и эмоциональная нестабильность;
- чрезмерная физическая активность;
- анафилактический шок;
- плохая наследственность;
- гормональная перестройка;
- прием некоторых препаратов (сульфаниламиды, антибиотики и т. д.);
- аутоиммунные болезни;
- злокачественные опухоли и метастазы;
- сбой в работе печени и селезенки;
- недостаток витамина B;
- нарушения функционирования щитовидной железы;
- сепсис;
- поражение костного мозга (сопровождается уменьшением числа тромбоцитов и эритроцитов) (см. также: низкий уровень тромбоцитов в крови у ребёнка: причины, последствия).
Иногда причиной низкого уровня белых клеток становится интоксикация при постоянном проживании на территории с загрязненной токсинами экологией.
Чем опасна лейкопения?
Пониженное содержание белых клеток (меньше 4,5 г/л) вызывает тревогу у специалистов. Их недостаток сигнализирует об отсутствии защиты организма от возбудителей заболеваний.
У новорожденных часто отмечается транзиторная лейкопения, при которой общее число белых телец крови остается нормальным, а количество эозинофилов, нейтрофилов и базофилов снижено до 5-15%.
При этом ребенок полностью здоров, и качество работы костного мозга остается на прежнем уровне. Причина заболевания – антитела, внутриутробно перешедшие к малышу от матери.
К 4 годам лейкоцитарная формула нормализуется.
Однако у детей постарше лейкопения проявляется снижением иммунитета, который грозит:
- появлением фурункулов;
- стоматитом и пародонтитом (присутствуют почти у всех малышей с лейкопенией);
- отставанием в росте;
- плохим набором массы тела.
Если число лейкоцитов у ребенка находится в пониженном состоянии долгое время, могут появиться осложнения:
- уменьшение количества тромбоцитов, что может спровоцировать кровотечение;
- развитие пневмонии и других заболеваний органов дыхания;
- агранулоцитоз, сопровождающийся некротической ангиной, язвами на коже;
- развитие анемии, при которой снижается число белых клеток, эритроцитов и гемоглобина;
- проникновение инфекции в печень, что провоцирует образование абсцесса;
- поражение костного мозга – алейкия;
- сепсис;
- быстрое развитие инфекционного недуга, тяжело поддающегося терапии.
Клиническая картина
Характерные признаки, сигнализирующие о лейкопении, отсутствуют. Однако на фоне развивающегося без иммунного ответа недуга возникают следующие симптомы:
- высокая температура в первые несколько суток заболевания и лихорадка;
- появление периодических головных болей;
- осиплость голоса;
- общее истощение;
- учащение пульса;
- нарушение сна.
При стабильном снижении числа белых клеток крови у ребенка отмечается увеличение селезенки и лимфоузлов. Его постоянно сопровождают слабость, беспокойство и головные боли. Если лимфоцитов мало вследствие химиотерапии, дополнительно наблюдается бледность кожи. На понижение их уровня также может указывать вялое протекание любого недуга или долгий период восстановления после простуды.
Особенности диагностики и лечения
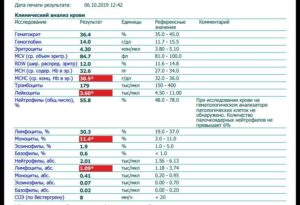
Сегодня есть возможность своевременно выявить лейкопению и не допустить ее перетекания в тяжелую форму. В лаборатории проводят общий анализ крови, расписывая показатели лейкоцитарной формулы. Важными значениями в ней является количество каждого из пяти типов лейкоцитов. На лейкопению указывают показатели:
- лейкоцитов менее 4,5 г/л (при этом соотношение лимфоцитов нормальное);
- повышение числа лимфоцитов;
- уменьшение количества гранулоцитов до 1,5 г/л и ниже.
Лаборанты должны четко знать принципы изменения соотношения лимфоцитов к гранулоцитам, поскольку у малышей с полугода до 6 лет оно сильно меняется, что иногда случайно принимается за заболевание. При необходимости специалисты назначают дополнительные анализы: биохимическое исследование крови и забор спинномозговой жидкости.
В меню следует включить продукты:
- сельдерей;
- спаржа;
- брокколи;
- тыква;
- бобовые;
- брюссельская капуста;
- морепродукты;
- мясо кролика и индейка;
- печень трески;
- цитрусовые фрукты;
- молочные продукты с низким процентом жиров.
Рацион необходимо насытить белковыми продуктами и углеводами, а жиры – исключить. На время терапии стоит полностью отказаться от жирного мяса, рыбы и субпродуктов.
Чтобы предпринимать меры для увеличения числа лейкоцитов, необходимо выяснить причину их уменьшения в крови. После постановки диагноза могут быть назначены:
- витамины группы B при диагностировании их дефицита;
- препараты для улучшения работы поджелудочной железы, если выявлен сахарный диабет;
- терапия АРВТ при ВИЧ-инфекции.
Из числа общих препаратов часто используют корректоры, модуляторы и стимуляторы иммунитета: Бронхомунал, Ликопид, Тимоген, а также растительные средства – Иммунал, женьшень.
Стимулируют обменные процессы в крови, ускоряют регенерацию и активируют клетки костного мозга медикаменты Пантоксил, Ленограстим, Метилурацил. Их часто используют после химиотерапии.
Медикаментозная терапия такими сильными препаратами проводится только в стационарных условиях.
Повысить лейкоциты можно самостоятельно с использованием средств народной медицины. Лучшим из них является мумие, которое нужно принимать трижды в день, увеличивая дозировку каждые 10 суток: сначала 0,2 г, затем 0,3 и 0,4 г. После прохождения месячного курса необходим 10-дневный перерыв. Есть и другие проверенные рецепты:
- Сварить 50 г неочищенного овса в 100 мл воды (кипятить 5 минут). Настоявшийся отвар дают малышам перед приемом пищи по 1 ч. л.
- Смешать нарезанные листья алоэ с 1 ч. л. меда и настоять сутки. Полученный сок развести в 250 мл воды и предлагать малышу по 1 ч. л. в день.
- Залить в термос 250 мл кипятка и добавить в него горсть шиповника. Чай можно пить ежедневно.
Меры профилактики
Для предотвращения снижения лейкоцитов необходимо:
- оберегать ребенка от контакта с больными людьми, чтобы предотвратить угнетение находящегося на стадии становления иммунитета;
- соблюдать правила прикорма;
- составить режим дня и обеспечить сбалансированное питание;
- придерживаться инструкции при дозировке препаратов;
- проводить процедуры закаливания для ребенка;
- периодически давать малышу аскорбиновую кислоту и витаминные комплексы;
- долго гулять с ним на улице;
- обеспечить физические нагрузки согласно возрасту;
- предотвращать переохлаждения;
- своевременно устранять любые заболевания.
Анализ крови очень важен в профилактических целях, но для получения правдивого результата его нужно сдавать натощак. Если обнаружено снижение лейкоцитов, этот процесс нужно контролировать.
Источник: https://www.deti34.ru/diagnostika/krov/ponizhennye-lejkocity-v-krovi-u-rebenka.html





