Подробно про инфекционный мононуклеоз у взрослых

Herpess.ru / Герпетические заболевания
Развитие мононуклеоза у взрослых это серьёзная проблема, которая может дать тяжёлые осложнения.
К тому же мононуклеозом легко инфицироваться, и важно понимать, как передаётся вирус Эпштейна-Барр, который чаще всего является возбудителем инфекционного мононуклеоза. А также как он лечится.
Сегодня мы разберём мононуклеоз у взрослых его симптомы и лечение, а также поговорим о причинах, диагностике и возможных осложнениях заболевания.
Причины
Инфекционный мононуклеоз у взрослых развивается благодаря возбудителю – вирусу Эпштейна-Барр. Вирус инфицирует поверхностные эпителии слизистой оболочки полости рта и горла, попадая в человеческий организм через органы дыхания.
При тесном контакте с инфицированной слизистой оболочкой B-лимфоциты также легко подвергаются вирусному заражению, который поселившись в них начинает активно размножаться. В результате происходит образование атипичных мононуклеаров.
Они с током крови успешно добираются до носоглоточных и нёбных миндалин, а также доходят до печени, селезёнки и лимфатических узлов.
Абсолютно все перечисленные органы состоят из иммунной, то есть – лимфоидной, ткани. Обосновываясь на них, вирус начинает также активно плодиться и постоянно провоцировать их значительный рост.
У больного внезапно возникает лихорадка, начинается острая боль в горле. Подхватить опасный вирус Эпшетйна-Барр можно исключительно от заражённого человека. Даже по внешнему виду совершенно здоровый человек легко может стать источником вирусной болезни при наличии инфекции в его слюне. Этот человек – вирусоноситель.
Чтобы взрослому человеку заразиться вирусом Эпштейна-Барр, существует несколько причин, таких как:
- вирус, находящий в слюне, имеет воздушно-капельный путь передачи инфекции при кашле или чихании;
- поцелуй – это существенный способ контактного заражения;
- признак бытового заражения – общее пользование разными предметами обихода (посудой, полотенцем, зубной щёткой, женщины – помадой и прочими предметами);
- мононуклеоз у взрослых может быть в наличии как в слюне, так и в сперме, поэтому вирус может передаваться при половом контакте;
- при процедуре переливания инфицированной крови мононуклеоз может скрывать риск заражения и легко передаваться через кровь здоровому человеку;
- проведение пересадки внутренних органов от вирусоносителя.
Иногда мононуклеоз как у взрослых, так и у детей, диагностируется как ОРВИ. В таких случаях вирус мог находиться в спящем режиме или болезнь была перенесена в максимально слабой форме. По этой причине у 90% населения могут не проявляться чётко выраженные признаки заболевания.
Мононуклеоз может встречаться в виде закономерных систематических случаев. В группу риска входят как все члены семьи, так и все члена коллектива, где реально случилась вспышка заражения мононуклеозом; ВИЧ-инфицированные люди. Заболевание фиксируется повсюду в течение всего полного года.
Но значительная заболеваемость регистрируется в весеннее и осеннее времена года. Преимущественно мононуклеозом страдают люди от двадцати до тридцати лет. Симптомы и лечение мононуклеоза у взрослых отличаются от других заболеваний.
Проявления этой болезни и процедура лечения обладают отличительными особенностями.
Симптомы
Как только вирус активно внедрился в человеческий организм через слизистые оболочки горла или носоглотки, а также через систему пищеварения, в течение инкубационной стадии (от 4 до 14 дней – неделю в среднем), вирус проходит в кровь и лимфоузлы. Сначала заразившийся испытывает сильное соматическое недомогание, общую слабость, безмерную ломоту в мышцах и адскую головную боль, а также сильную боль в горле при глотании.
Один за другим проявляются симптомы заболевания в самый тяжёлый период разгара инфекционного мононуклеоза:
- как правило, все эти симптомы проявляются почти сразу, при повышении температуры тела от 38,5 до 39,5 градусов, иногда достигающей 40 градусов;
- кроме этого, в зеве у заболевшего начинается покраснение гиперемированных и рыхлых миндалин, которые покрываются серым налётом. Такие симптомы мононуклеоза у взрослых очень похожи на признаки заболевания ангиной;
- на шее увеличиваются передние и задние лимфатические узлы;
- у пациента можно отметить увеличение лимфатических локтевых, трахеобронхиальных, подмышечных и паховых узлов, достигающих величину от размера фасоли до величины грецкого ореха. Как правило, величина лимфатических узлов становятся нормальной уже через несколько недель, реже через несколько месяцев, в исключительных случаях – через год;
- также мононуклеоз характерен увеличением селезёнки – отмечается на 7-9 день и печени – фиксируется на 9-10 день;
- изменением картины периферической крови (лейкоцитоз – увеличение количества лейкоцитов).
Разгар возникновения мононуклеоза у взрослых протекает в течение 2-4 недель. Время восстановления происходит в течение 3-4 недель в сопровождении сильной утомлённости и сонливости.
Диагностика
При синдроме острого тонзиллита и протекании атипичного мононуклеара в крови диагностируется инфекционный мононуклеоз. Подозревается наличие инфекции по общей клинической картине. Для освидетельствования диагноза применяются следующие методы:
- Проведение серологического обследования крови на антитела к мононуклеозу; при инфекции фиксируется повышенный к нему титр иммуноглобулинов класса M, когда выявление только лишь anti-EBV IgG представляет собой показатель перенесённой болезни, а никак не характерного острого процесса.
- В лаборатории проводится точное определение антигенов мембранного и капсидного вируса Эпштейн-Барр в крови.
- Буккальный соскоб со слизистых оболочек внутри щёк и ПЦР-обследования крови;
- Для необходимого уточнения тяжести заболевания надо сдавать кровь на биохимические анализы.
- Производится рентген грудной клетки.
- УЗИ брюшной полости.
- В острой стадии болезни необходимо обследование на ВИЧ-инфекцию.
При подозрении на мононуклеоз также необходимы консультации таких специалистов, как хирург (при боли в животе); гематолог; невропатолог.
Лечение
При правильной дифференциальной диагностике инфекционного мононуклеоза у взрослых будет несложно определяться – чем лечить это заболевание. Стоит обратить своё внимание на то, что в обязательном порядке необходимо своевременно обратиться в клинику, где только квалифицированный специалист назначит правильное лечение.
Итак, лечить мононуклеоз у взрослых можно используя препараты, описанные в таблице.
| Противовирусные и иммунномодуляторы. |
|
| Антигистамины. |
|
| Сосудосуживающие для носа. | |
| Для отёков миндалин. |
|
| Жаропонижающие. |
|
| Для поддержания печени. |
|
| Витамины. | |
| Антисептики для лечения горла. |
|
| Для лечения ангины. | Антибиотики:
Пробиотики: |
Для полного восстановления организма питание при мононуклеозе должно соответствовать лёгкой диете.
Для этого потребуется употреблять полезную пищу – каши, молочные продукты, рыбу, свежие овощи и фрукты, яйца, сыры, творог, домашний компот, тёплые чаи, лёгкие супы, отварную мясную продукцию.
Полностью исключить из рациона кофе, алкоголь, маринованные, солёные и жаренные блюда. Признак правильного восстановления – эффективные, специализированные гигиенические средства по уходу за телом.
Народная медицина
После предварительного дифференциального диагностирования и назначения медикаментозного лечения, можно эффективно поддержать результативность лечения народными средствами.
Лечебные травы и другие нетрадиционные методы могут безупречно дополнить лекарственные препараты и приумножить их эффект.
Рекомендуется пользоваться отварами, приготовленными на основе лекарственных трав:
- Взять одинаковую пропорцию травы эдельвейса; цветов василька; корней лопуха, девясила и цикория. Тщательно всё измельчить. Насыпать в подходящую посуду 3 столовые ложки смеси и заварить литром кипящей воды. Настоять в течение 12 часов. Затем процедить. Принимать по 0,5 стакана за полчаса до еды. Максимальный курс лечения отваром составляет около двух месяцев.
- Можно по такому же рецепту приготовить отвар из календулы, цветков ромашки, тысячелистника, череды и бессмертника, а также травы мать-и-мачехи. Принимать по той же системе.
Мононуклеоз требует дополнительного, особого подхода к восстановительному процессу (больше времени уделять на отдых, хороший сон, достойный покой).
Профилактика
В настоящее время медицинской наукой ещё не создано специфической вакцины от мононуклеоза. В связи с чем профилактика заболевания крайне важна. Предотвращение инфекционной болезни включает в себя:
- следование жёстких правил личной гигиены;
- применение индивидуальных столовых принадлежностей;
- использование личной зубной щётки;
- скрупулёзное исследование донорской крови на предмет наличия вируса.
К тому же, следует не забывать об укреплении иммунной системы:
- заниматься закаливанием;
- делать зарядку;
- заниматься спортом;
- чаще быть на свежем воздухе;
- комплексно принимать витамины.
Учитывая, что в детском или юношеском возрасте человек уже переболел мононуклеозом, то возможность возникновения опасного рецидива у взрослых маловероятна.
Осложнения
- Возможные осложнения. Внутреннее кровоизлияния в сетчатку; гепатит; нефрит (воспаление почек); поражение железистой соединительной ткани; вторичные гнойные осложнения; воспаления яичек; щитовидной железы; панкреатит; паротит; дыхательная недостаточность; разрыв селезёнки; увеличение паратрахеальных лимфатических узлов.
- Со стороны крови.
Аутоиммунная анемия; снижение числа лейкоцитов; снижение уровня тромбоцитов.
- Нервная система. Паралич Белла; синдром Гийена-Барре; галлюцинации, депрессия; возбуждение; психические нарушения; воспаление черепно-мозговых и периферических нервов; поражение спинного мозга; энцефалит.
Подводя итоги, стоит напомнить, что несмотря на приведённый список препаратов для лечения мононуклеоза не нужно подходить к терапии самостоятельно. Необходимо довериться своему лечащему врачу. Лечение мононуклеоза у взрослых может происходить иначе чем у детей, поэтому не стоит опираться на методики детского лечения.
А также следует заниматься восстановлением организма и поддерживать его с помощью народной медицины.
Загрузка…
Источник: https://Herpess.ru/zabolevaniya/mononukleoz-u-vzroslyh.html
Инфекционный мононуклеоз. Какой анализ выбрать для диагностики ВЭБ: IgM VCA или IgG EBNA?

Инфекционный мононуклеоз был признан уникальным заболеванием в 1880-х годах российским педиатром Нилом Филатовым, а его этиология оставалась загадкой до 1967 года, когда случайное событие установило причинно-следственную связь между инфекционным мононуклеозом и вирусом Эпштейна-Барра.
Памятник «Другу детей Нилу Федоровичу Филатову» установлен в сквере Девичьего поля г. Москвы
Заболевание характеризуется фарингитом, увеличением шейных лимфатических узлов, усталостью и повышением температуры. Встречается во всем мире без сезонной склонности.
Значительно число случаев инфекционного мононуклеоза у монозиготных близнецов по сравнению с дизиготными в исследованиях является убедительным доказательством того, что восприимчивость к инфекционному мононуклеозу имеет генетический компонент.
Инфекционный мононуклеоз представляет значительный риск для здоровья из-за тяжести и продолжительности острого заболевания, а также из-за вероятности долгосрочных осложнений в виде некоторых видов рака и аутоиммунных заболеваний. Есть два типичных клинических проявления инфекционного мононуклеоза. Одним из них является внезапное возникновение ангины.
Пациенты жалуются на опухшую шею, из-за увеличения шейного лимфатического узла. Другой вариант течения болезни — медленное развитие. Появляется недомогание, миалгия (боль в мышцах) и усталость.
Наиболее частые признаки и симптомы: боль в горле (95%), шейная лимфаденопатия (80%), усталость (70%), симптомы верхних дыхательных путей (65%), головная боль (50%), снижение аппетита (50%), лихорадка (47%) и миалгия (45%). Большинство симптомов длится 10 дней или менее, но усталость и шейная лимфаденопатия часто сохраняются в течение 3 недель и более.
Другие клинические проявления, наблюдаемые в редких случаях включают: боль в животе, гепатомегалию (увеличение размеров печени), спленомегалию (увеличение размеров селезенки), тошноту, рвоту, небные петехии, периорбитальный и отек век. Гепатит встречается у 75% пациентов, но обычно является субклиническим (повышение уровня аланинаминотрансферазы без желтухи или боли в животе). Сыпь наблюдается редко, в основном у пациентов, получающих антибиотики (производные пенициллина), и возникает из-за временной гиперчувствительности.
Атипичные мононуклеары (реактивные, активированные лимфоциты) — появляются в крови при инфекционном мононуклеозе.
История открытия
Вирус Эпштейна-Барр (герпес 4 типа) был обнаружен Эпштейном в 1964 году с помощью электронной микроскопии в культивируемых клетках лимфомы Беркитта. Эпштейн считал, что другая лаборатория должна повторить его открытие, но британские вирусологи не были заинтересованы в сотрудничестве.
Случайным способом в 1967 году все-таки удалось установить связь между вирусом и заболеванием. Сотрудница филадельфийской лаборатории Вернера Хенле выделяла лимфоциты из своей крови для эксперимента по выращиванию вируса Эпштейна-Барр. Но ее клетки никогда не приживались. Однажды она заболела и не ходила 5 дней на работу.
Ее врач заподозрил краснуху и инфекционный мононуклеоз. Но анализы к краснухе были отрицательными, а вот тест на гетерофильные антитела, который тогда был признан главным лабораторным методом для диагностики инфекционного мононуклеоза, был положительным. Ее лимфоциты теперь постоянно росли в культуре и были положительными на антигены к вирусу Эпштейн-Барр.
Этот случай стал убедительным доказательством, того что первичная инфекция вируса Эпштейн-Барр вызывала инфекционный мононуклеоз.
Как заразиться?
При инфекционном мононуклеозе в крови повышается общее количество лейкоцитов (WBC)
90% населения в возрасте старше 40 лет уже инфицированы вирусом Эпштейна-Барр, 50% населения переносит инфекцию еще в детском возрасте.
Согласно клиническим наблюдениям инфекция вирусом Эпштейна-Барр среди подростков и молодых людей распространяется главным образом в результате глубокого поцелуя, и подтверждается в исследовании среди студентов университетов.
Микроскопия крови пациента с инфекционном мононуклеозом. Атипичные мононуклеары.
Диагностика
Причину инфекционного мононуклеоза нельзя определить только по клиническим признакам. Начало острого заболевания отмечается высокими вирусными нагрузками как в полости рта, так и в крови. Практическим способом является получение лабораторного подтверждения с использованием теста IgM (VCA) — иммуноглобулина М против вирусного капсидного антигена вируса Эпштейна Барра.
В лейкоформуле наблюдается лимфоцитоз, относительное повышение палочкоядерных нейтрофилов. Но самое главное — появление атипичных мононуклеаров.
Антитела против VCA — IgM присутствуют у 75% пациентов во время острого заболевания. Однако сообщалось о ложноположительных результатах, особенно при цитомегаловирусной инфекции.
Все пациенты с инфекционным мононуклеозом вырабатывают антитела IgG к VCA в подострой стадии заболевания.
Антитела EBNA-1 IgG вырабатываются медленно и обычно не выявляются до 90 или более дней после начала заболевания. Следовательно, присутствие антител IgG к EBNA-1 во время заболевания исключает первичную инфекцию вирусом.
Анализы авидности IgG могут быть полезны в тех случаях, когда стадия болезни неясна. Принцип состоит в том, что антитела IgG во время острой фазы инфекции не связываются с вирусом так же крепко, как антитела, вырабатываемые во время выздоровления.
То есть антитела с высокой авидностью характерны для поздней стадии инфекции. Также для диагностики инфекционного мононуклеоза используют метод ПЦР, который определяет ДНК вируса Эпштейна-Барр в слюне.
Но этот метод иногда дает ложноположительный результат, поэтому золотым стандартом все же остается IgM (VCA) к ВЭБ.
В биохимическом исследовании наблюдается повышение АЛТ и АСТ как проявление воспаления печени — гепатита.
При микроскопии врач клинической лабораторной диагностики обнаруживает атипичные мононуклеары. Величина клеток колеблется от среднего лимфоцита до моноцита и больше.
Форма клеток от округлой до неправильной. Ядро причудливой формы может располагаться центрально или эксцентрично. Структура ядра лишена грубой глыбчатости, которая характерна зрелым лимфоцитам, приближается к гомогенной,губчатой. Цитоплазма может быть широкая, с перинуклеарной зоной синяя или голубая.
Иногда бесцветная,с неровным контуром, с затеками.
особенность этих клеток — краевая базофилия цитоплазмы. Пункция костного мозга при инфекционном мононуклеозе не проводится.
Скаттерограммы гематологического анализатора Sysmex серии XN. В канале WDF характерный «шлейф» из атипичных мононуклеаров.
Осложнения
Редкое осложнение инфекционного мононуклеоза: холодовая агглютинация эритроцитов. При этом состоянии будет повышение индекса MCHC>400 г/л
Осложнения возникают по крайней мере у 1% пациентов.
Это может быть обструкция дыхательных путей из-за воспаления ротоглотки, стрептококковый фарингит, менингоэнцефалит, гемолитическая анемия, лейкопения и тромбоцитопения.
При применении амоксициллина в 90% случаев появляется специфическая сыпь, по которой врачи могут уже поставить диагноз. Разрыв селезенки встречается у
Источник: https://www.leukoformula.com/post/infectious_mononucleosis
Анализ крови при мононуклеозе у детей: как сдавать и какие показатели являются нормой

Такая патология, как мононуклеоз, зачастую диагностируется у детей старшего возраста. Излюбленный возраст патологии – 14-18 лет.
Мононуклеоз представляет собой инфекцию, развивающуюся из-за проникновения внутрь организма вируса под названием «Эпштейн Барра», который включается в группу герпесвирусов.
Когда клетки чужеродного агента начинают размножаться, в организме формируются специфичные антитела. В ходе исследования выявляется их присутствие в сыворотке крови. Какие анализы на мононуклеоз у детей проводятся?
Показания для сдачи анализа
Анализ крови на мононуклеоз у детей показан при следующих симптомах:
- Боль в голове, суставная и мышечная ломота, потеря аппетита, ощущение тошноты.
- Лихорадочное состояние. Температурные показатели могут колебаться в пределах 37,5-40,0ͦ С. нередко наблюдается субфебрилитет (в пределах 37,1-37,4ͦС). Для мононуклеоза нехарактерны такие симптомы как озноб и повышенное потоотделение.
- Увеличение размеров лимфатических узлов. Сначала изменениям подвергаются те, которые находятся под затылком и в задней области шеи. По мере прогрессирования болезни поражаются подмышечные и даже паховые лимфаузлы. Могут быть незначительных размеров – с горошину, а могут достигать величины грецкого ореха. Увеличение лимфатических узлов не сопровождается изменением кожи и никаких болезненных ощущений не доставляет. Изредка возможен лёгкий дискомфорт в этой области.
- Болезненность в горле у ребёнка. Сочетается с увеличением миндалин. Поверхность покрыта белесоватым налётом, который можно легко снять ватной палочкой.
- Появление гнусавости в голосе из-за расширения миндалин.
- Лёгкая забитость носа. Выделение слизи у ребёнка при этом не наблюдается.
- При острой стадии инфекции печень и селезёнка также подвергаются видоизменениям.
- Болезненность в животе при увеличении лимфаузлов в соответствующей области.
В 10-15% случаев наблюдается различная по локализации и размерам сыпь на коже.
Инфекционный мононуклеоз у детей
Общий анализ крови при мононуклеозе у детей
При сдаче анализа крови у детей при инфекционном мононуклеозе смотрят на показатели лейкоцитов, наличие мононуклеаров, изменение уровня гранулоцитов.
Те В-клетки (лимфоциты), которые поражены вирусом и которые были подвергнуты бластной трансформации (рост клеток бластов) и называются мононуклеары.
Если болезнь у ребёнка только развивается, то эти элементы могут и не выявиться в ходе общего анализа крови. Их появление наблюдается на 2-3 день после инфицирования.
Для данной патологии нехарактерны такие болезни как тромбоципения и анемия. У незначительной части пациентов отмечается минимальный лейкоцитоз (превышение количества кровяных клеток) или лейкопения (резкое снижение их численности). Скорость оседания эритроцитов СОЭ у ребёнка будет изменена незначительно. Количество нейтрофилов палочкоядерных, тромбоцитов увеличится.
Нормальный тромбоцитарный и лейкоцитарный уровень будет, если мононуклеоз протекает без последствий. При других раскладах численность клеток уменьшается.
Биохимический анализ
Биохимический анализ крови в качестве определителя инфекции тоже часто назначается. В результатах исследования сильно увеличивается альдодаза, которая принимает участие в обмене энергией.
Нередко можно наблюдать повышение численности щелочной фосфатазы.
Если здесь отмечается и превышение прямых билирубиновых показателей, то говорят о развитии желтухи, непрямого – о тяжёлом последствии мононуклеоза – гемолитической аутоиммунной анемии.
Моноспот
Анализ на инфекционный мононуклеоз – моноспот – тоже очень эффективное исследование. Проводится с целью выявления у ребёнка гетерофильных антител в кровяной сыворотке.
Результативность анализа отмечается в 90% случаев при первичном инфицировании и если начальная симптоматика возникла не позже 2-3 месяцев.
При хронически текущей форме болезни у ребёнка моноспот не покажет никаких изменений.
В процессе манипуляции кровь соединяется с биологическим катализатором. Если появляется агглютинация – объединение клеток, то выявляются гетерофильные антитела (производимые при заражении). Это подтверждает диагноз «мононуклеоз» у ребёнка и исключает другие заболевания.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Где сдавать и сколько ждать результата
Если доктор после осмотра подозревает у ребёнка мононуклеоз, то без лабораторных анализов здесь не обойтись. Общий анализ крови и биохимию можно сдать в больнице, поликлинике.
В первом случае биологический материал берётся из пальца, во втором – из вены. Результаты будут готовы уже на следующий день.
Сдавать анализы важно не на полный желудок, а на пустой и предпочтительнее в утреннее время.
За сутки до проведения исследования следует отказаться от жирных блюд. Кроме того, не рекомендуется заниматься тяжёлыми видами спорта.
Что касается моноспот-теста, то для его проведения кровь также берётся из вены. Результаты будут готовы через 5 минут. Сдать тест можно бесплатно в больнице (если она оснащена нужным лабораторным оборудованием) либо обратиться в платную клинику.
Проходить исследование крови нужно будет несколько раз. Это обусловлено тем, что на первичной стадии развития болезни отмечается незначительное изменение показателей в сыворотке крови. Поэтому может понадобиться вторичное (либо ещё одно) исследование для точного диагностирования заражения. При длительно текущем мононуклеозе педиатр назначит проведение анализа 1 раз в 3 месяца.
Расшифровка анализа
В общем анализе крови будут наблюдаться такие изменения:
- уровень атипичных клеток – мононуклеаров — будет превышать 10%;
- показатели моноцитов будут больше 40%;
- уровень лимфоцитов в крови будет увеличен также – свыше 10%;
- общее число моноцитов и лимфоцитов будет составлять 80-90% от общей численности лейкоцитов;
- нейтрофильные клетки с С-образной формой ядра будут больше 6%;
- превышение СОЭ минимальное;
- лейкоциты будут незначительно увеличены, либо в нормальной численности;
- если есть последствия, то эритроцитарные показатели будут в пределах 2,8×1012 на литр, а тромбоцитарные – менее 150×109 на литр.
Расшифровка анализа крови при мононуклеозе у детей (биохимия):
- показатели аминотрансферазы и аспартатаминотрансферазы будут превышены в 2-3 раза;
- щелочная фосфатаза будет более 90 единиц на литр;
- увеличение билирубина непрямого происходит до 0, 005 (и выше) ммоль/л;
- повышение прямого билирубина будет выше 0, 0154 ммоль/л.
Какие ещё анализы сдавать ребёнку на мононуклеоз
Серология, ИФА, ПЦР при вирусе Эпштейна-Барр. Положительный и отрицательный результат
Вот перечень анализов, которые могут выявить мононуклеоз у ребёнка:
- На Эпштейн Барра. Необходимо проводить анализ для выявления наличия антител к этому вирусу. В обострённой стадии в кровяном составе наблюдаются антитела IgM. Наибольшее их скопление происходит ближе к 3 неделе после заражения. Ближе к 4-5 неделе в крови появляются IgG. В стадии обострения их концентрация очень высокая. При длительном течении болезни у ребёнка их количество незначительное. Стоит отметить, что эти антитела больше никогда не покинут организм.
- Анализ на ВИЧ. Диагностика инфекционного мононуклеоза у ребёнка проводится и с помощью этого исследования. Сдаётся 3-хкратно.
- Пункция костного мозга. Увеличивается численность мононуклеаров широкоплазменных и одноядерных элементов. Исследование даёт точный результат даже тогда, когда инфицирование произошло недавно, и состав крови изменился совсем незначительно либо этого вообще не произошло.
- Также назначаются иммунологические и серологические анализы. При этом выявляется увеличенная концентрация антител сыворотки. Однако эти результаты не могут со стопроцентной вероятности свидетельствовать о развитии у ребёнка мононуклеоза.
- ПЦР. Выявляется наличие инфекции по ДНК. Одно из самых высокочувствительных исследований.
Врачи иногда рекомендуют сдать мазки. Берётся биологический материал со слизистых тканей миндалин ребёнка. Этому есть объяснение. Поскольку заболевание очень схоже с дифтерией (симптоматикой), то необходимость в исследовании очевидна.
Диагностирование у детей мононуклеоза — очень важное мероприятие. Выявить патологию можно при помощи множества исследований. Самыми результативными в данном случае являются показатели крови – общий и биохимический лабораторные анализы.
Источник: https://herpes.center/bolezni/analiz-na-mononukleoz-u-detej
Инфекционный мононуклеоз: клинические рекомендации по лечению и симптомы у взрослых, как долго лечить заболевание и его диагностика

Инфекционный мононуклеоз – это крайне неприятное инфекционное заболевание. Одно упоминание о возбудителе, который относится к семейству герпесов, должно настораживать.
Начинается заболевание вроде бы как ангина. Даже есть синоним к названию – мононуклеозная ангина. Однако поражение глоточных миндалин – это только внешние признаки. Дальше идет острая интоксикация. Затем начинаются проблемы с лимфатическими узлами, печенью, селезенкой. И даже в крови происходят изменения. То есть происходит комплексное поражение организма.
Что такое инфекционный мононуклеоз
Опасен мононуклеоз инфекционный осложнениями. Возбудитель мононуклеоза способен инициировать развитие опухоли, например, лимфомы.
И ситуация вдвойне опасна тем, что возбудитель поражает молодежь. В зоне риска девушки от 14 до 16 лет и юноши от 16 до 18 лет. Самый активный возраст. Организм взрослого человека, чаще всего, иммунизирован к этой инфекции.
Справочно. Инфекционный мононуклеоз – это острая инфекционная патология, вызываемая преимущественно герпетическими вирусами.
Клинически инфекционный процесс проявляется:
- специфическим воспалением лимфоидных тканей,
- интоксикационной и лихорадочной симптоматикой,
- развитием гепатоспленомегалии,
- появлением в анализах крови АМ (атипичные мононуклеары).
Код инфекционный мононуклеоз по МКБ10 – В27. В зависимости от возбудителя инфекционного процесса, после основного кода указывается дополнительный:
- 0 – для заболевания, вызванного ЭПБ (Эпштейн-Барр вирусы);
- 1 – для ИМ, вызванного цитомегаловирусной инфекцией;
- 8 – для других форм ИМ, вызванных уточненным возбудителем;
- 9 – для неуточненных инфекционных мононуклеозов (В27.9).
Возбудитель инфекционного мононуклеоза
Справочно. Основными причинами возникновения инфекционного мононуклеоза у детей и взрослых являются ЭПБ и цитомегаловирусы.
ИМ возникает исключительно при первичном контакте с возбудителем. В связи с этим, данное заболевание у пациентов старшего возраста практически не встречается.
Основные возбудители инфекционного процесса (ЭПБ и цитомегаловирус) способны всю жизнь персистировать (присутствовать в неактивном состоянии) в нервных тканях. Поэтому, при влиянии благоприятных факторов инфекция может снова активироваться. Однако, повторного развития инфекционного мононуклеоза не происходит.
Заболевание протекает по типу обострения классической ЭПБ или цитомегаловирусной инфекции.
Важно. Инфекционный мононуклеоз у детей чаще всего возникает в возрасте от 3-х до 6-ти лет. Второй пик инфекции наблюдается с четырнадцати до восемнадцати лет.
В социально неблагополучных семьях и странах с низким уровнем экономики, дети чаще болеют в возрасте от шести месяцев до трех лет.
Женщины болеют данной инфекцией реже, чем мужчины.
Эпидемиологические факторы заболевания
- Данное заболевание относится к антропонозным инфекциям, то есть источником инфекции являются больные или здоровые носители ЭПБ или цитомегаловирусной инфекции.
- В окружающую среду вирусы выделятся со слюной и назофарингеальной жидкостью.
- Заражение осуществляется преимущественно воздушно-капельным и контактно-бытовым путем.
Справочно.
Инфекционный мононуклеоз часто называют «болезнью поцелуев».
Это связано с тем, что маленьких детей чаще всего заражают родственники, являющиеся здоровыми носителями герпетической инфекции при объятиях и поцелуях.
В детских коллективах инфекция часто передается при использовании общих игрушек, предметов обихода и т.д.
Учитывая способность ЭПБ вируса в неактивных формах сохраняться в В-лимфоцитарных клетках, в редких случаях заражение может отмечаться и при гемотрансфузиях.
Естественный уровень восприимчивости человека к возбудителю данного заболевания высокий.
Патогенез развития инфекционно-воспалительных процессов
В активную фазу заболевания вирусные частицы можно обнаружить в большинстве В-лимфоцитарных клеток.
Пораженные вирусом В-лимфоцитарные клетки под воздействием вирусных мутагенов начинают активно трансформироваться в плазматические клетки. На фоне активного стимулирования В-лимфоцитарных клеток происходит увеличение уровня иммуноглобулинов и гетерогемагглютининов. Помимо этого, в крови появляются специфические мононуклеары.
Справочно. Специфические изменения при инфекционном мононуклеозе в крови позволяют без проблем проводить диагностику заболевания.
Поражение В-лимфоцитарных клеток также сопровождается активацией Т-киллерных клеток (разрушающих пораженные В-лимфоцитарные клетки) и Т-супрессорных клеток (вследствие этого происходит снижение напряженности иммунитета и увеличивается риск развития бактериальных осложнений).
Внимание! Поражение лимфоидных тканей при инфекционном мононуклеозе сопровождается увеличением лимфоузлов, развитием тонзиллита, а также увеличением размеров печени и селезенки.
В редких случаях, при тяжелых осложненных формах заболевания возможно развитие некротических очагов в лимфоидных структурах, а также в тканях легких, почек, нервной системы и т.д.
Инфекционный мононуклеоз – симптомы
У взрослых заболевание встречается крайне редко. Однако его основные симптомы не отличаются от симптомов инфекционного мононуклеоза у детей.
Инфекционный мононуклеоз у детей – симптомы
Начало болезни, как правило, острое. Начальными проявлениями инфекционного процесса являются:
- лихорадочная и интоксикационная симптоматика;
- болезненность в горле;
- заложенность носа, появление гнусавости голоса, ночной храп;
- увеличение лимфоузлов.
Реже, при постепенном начале воспалительного процесса лимфоузлы увеличиваются за несколько дней до появления других симптомов заболевания.
В периоде разгара воспалительного процесса (как правило, начинается к концу первой недели заболевания) отмечают:
- выраженную лихорадочную симптоматику;
- увеличение размеров печени и селезенки;
- выраженную полиаденопатию (увеличение разных групп лимфоузлов);
- признаки поражения лимфоидных структур ротоглотки и носоглотки;
- появление специфических изменений в анализе крови.
Лихорадочная и интоксикационная симптоматика
Справочно. На начальных стадиях заболевания отмечается повышение температуры тела до 37.5-38 градусов. На стадии разгара заболевания, выраженность лихорадочной симптоматики может достигать 38.5-40 градусов (такая высокая лихорадка может сохраняться в течение нескольких суток, затем наблюдается снижение лихорадки до субфебрильных цифр).
В большинстве случаев, субфебрильная лихорадка наблюдается на протяжении всего периода заболевания, однако у некоторых пациентов лихорадка длится пять-семь дней. То есть, длительность лихорадочного периода при инфекционном мононуклеозе в норме может варьировать от пяти суток до четырех недель.
Специфической особенностью инфекционного процесса является слабовыраженная интоксикационная симптоматика. Пациентов беспокоит мышечная слабость, отсутствие аппетита, тошнота, головные боли, быстрая утомляемость.
Интоксикационная симптоматика может сохраняться на протяжении от нескольких дней до недели.
Поражение лимфоидных тканей при инфекционном мононуклеозе
Внимание. Поражение лимфоидных структур относится к постоянным и обязательным признакам инфекционного мононуклеоза.
Лимфатические узлы при данном заболевании подвижны, слабо болезненны, плотноэластичные, не спаянные между собой и с окружающими тканями.
Также отмечается значительное увеличение затылочных, подчелюстных, кубитальных, бедренных и т.д. лимфоузлов.
При резком увеличении мезентериальных лимфоузлов могут отмечаться симптомы острого мезаденита.
Выраженность полиаденопатии зависит от тяжести состояния больного. Увеличение лимфатических узлов может сохраняться от трех недель до трех месяцев.
К главным проявлениям инфекционного мононуклеоза относят также и увеличение небных и носоглоточных миндалин.
Справочно. Отек и воспаление носоглоточной миндалины сопровождается значительным затруднением носового дыхания. Отмечается появление ночного храпа, гнусавости голоса, постоянной заложенности носа, невозможность носового дыхания. Пациент часто дышит ртом.
Увеличение небных миндалин сочетается с развитием тонзиллита. На миндалинах могут обнаруживаться тонкие пленчатые налеты. При активации вторичных бактериальных компонентов, могут появляться обильные гнойные налеты.
При осмотре задней стенки глотки выявляется ее гиперемия, отечность. А также выраженная зернистость за счет гиперплазии лимфоидных структур.
Изменения в ротоглоточной слизистой сопровождаются болями в горле, усиливающимися при глотании, также отмечается появление лихорадочной симптоматики.
Гепатолиенальный синдром
Справочно. Увеличение размеров печени и селезенки (гепатолиенальный синдром) отмечается уже с первых дней болезни. Печень и селезенка плотные, при их пальпации пациент ощущает дискомфорт.
Абдоминальные боли при инфекционном мононуклеозе, как правило, связаны именно с гепатоспленомегалией.
В некоторых случаях, печень и селезенка могут опускаться на 4-5 см ниже реберной дуги. При опущении края селезенки до пупочной линии отмечается риск ее разрыва.
На фоне увеличения размеров печени и селезенки может отмечаться незначительное изменение цвета мочи (ее потемнение) и желтушность кожных покровов (длительность желтушного периода колеблется от трех до семи суток).
Внимание. В биохимическом анализе крови отмечается увеличение активности аспартатаминотрансферазы, аланинаминотрансферазы, а также уровня билирубина.
Увеличение размеров печени и селезенки у пациентов с инфекционным мононуклеозом может сохраняться до месяца.
Инфекционный мононуклеоз – сыпь
Справочно. Высыпания при инфекционных мононуклеозах отмечаются менее чем в десяти процентах случаев. Однако, при назначении пациенту препаратов ампициллина сыпь появляется в восьмидесяти процентах случаев. В связи с этим, ампициллин при подозрении на инфекционный мононуклеоз не назначают.
Высыпания при ИМ носят папулезный характер. Сыпь не зудящая, расположена на фоне не измененной, неотечной кожи.
Нагноение для высыпаний не характерно.
Хроническое течение инфекционных мононуклеозов
Хроническое течение инфекционного процесса практически не встречается. Зарегистрированы единичные случаи хронизации инфекционного процесса.
Симптомы хронических форм инфекционного процесса могут проявляться появлением рецидивирующей экзантемы, полиаденопатии, субфебрильной лихорадки, симптомами фарингитов, головокружениями, постоянной слабостью, мышечными болями и т.д.
Инфекционный мононуклеоз – диагностика
Диагностика данного заболевания, как правило, не представляет трудностей.
Справочно. Диагноз выставляется на основании специфической картины заболевания, изменениях гематологических показателей, а также на основании обследования на уровни IgG и M к основным возбудителям инфекционного процесса (ЭПБ вирусы и цитомегаловирусы).
Дополнительно, выполняют биохимический анализ крови, ультразвуковое исследование ОБП (органы брюшной полости), электрокардиографические исследования, гематологические исследования, анализ мочи, посев из зева.
Анализ крови при инфекционном мононуклеозе
Справочно. Изменения в гематологических анализах при данной инфекции носят специфический характер. Отмечается развитие умеренного лейкоцитоза, выраженного лимфомоноцитоза и нейтропении.
Скорость оседания эритроцитов (СОЭ) повышается до двадцати-тридцати миллиметров в час.
Наиболее показательным гематологическим провлением инфекционного процесса является выявление в анализах крови АМ (атипичные мононуклеары).
Чем опасно заболевание
Как правило, заболевание протекает в доброкачественной форме, осложнения развиваются редко.
В единичных случаях заболевание может осложняться:
- аутоиммунно-гемолитическими анемиями,
- тромбоцитопениями,
- гранулоцитопениями,
- неврологическими патологиями (энцефалитами, параличами черепно-мозговых нервов, параличом мимической мускулатуры и т.д.),
- менингоэнцефалитами,
- полиневритами,
- поперечными миелитами,
- психозами,
- перикардитами,
- миокардитами,
- пневмониями,
- разрывами селезенки.
Лечение инфекционного мононуклеоза
Справочно. Лечение данного заболевания осуществляется в стационарных условиях.
- полосканий горла р-ми антисептиков;
- жаропонижающего лечения (нестероидные противовоспалительные средства);
- облегчение основным симптомов заболевания.
- При среднетяжелых формах заболевания показано назначение иммуномодуляторов (интерферон в виде свечей – Виферон).
- При тяжелом течении заболевания могут назначаться глюкокортикоидные средства.
- В случае активации вторичной бактериальной флоры могут назначаться антибактериальные средства.
- Пациентам с разрывом селезенки выполняется экстренное хирургическое вмешательство и выполняется удаление селезенки.
Источник: https://kamdib.ru/infektsii/kak-lechat-infektsionnyj-mononukleoz.html
Что такое инфекционный мононуклеоз
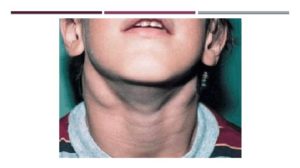
В настоящее время диагноз «инфекционный мононуклеоз» ставится довольно редко. При этом само заболевание очень распространенное. По статистике, более 65% людей к 35 годам уже переболели им. Предотвратить инфекционный мононуклеоз невозможно.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании.
В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И.
Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Источником возбудителя инфекционного мононуклеоза является больной человек (особенно в самый пик заболевания, когда наблюдается высокая температура), человек со стёртыми формами болезни (болезнь протекает в лёгкой степени, со слабо выраженной симптоматикой, либо под видом ОРЗ), а также человек без каких-либо симптомов болезни, на вид абсолютно здоровый, но являющийся при этом вирусоносителем. «Подарить» возбудителя инфекционного мононуклеоза больной человек здоровому может различными путями, а именно: контактно-бытовым (со слюной при поцелуе, при использовании общей посуды, белья, предметов личной гигиены и т.п.), воздушно-капельным, при половом контакте (со спермой), при переливании крови, а также от матери к плоду через плаценту.
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно.
Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции).
Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе.
Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ.
Хотя, если увеличение значительное, его также можно определить путем пальпации.
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ.
Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели.
Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
| Тест | Результат | Ед. измерения | Должные значения |
| Гемоглобин (Hb) | 117,00 | г/л | 114,00 – 144,00 |
| Лейкоциты | 11,93 | 109/л | 5,50 – 15,50 |
| Эритроциты (Эр.) | 4,35 | 1012/л | 3,40 – 5,10 |
| Гематокрит | 34,70 | % | 27,50 – 41,00 |
| MCV (средний объем Эр.) | 79,80 | фл | 73,00 – 85,00 |
| MCH (содержание Hb d 1 Эр.) | 26,90 | пг | 25,00 – 29,00 |
| MCHC (средняя концентрация Hb в Эр.) | 33,70 | г/дл | 32,00 – 37,00 |
| Расчетное распределение шириныэритроцитов | 12,40 | % | 11,60 – 14,40 |
| Тромбоциты | 374,00 | 109/л | 150,00 – 450,00 |
| MPV (средний объем тромбоцитов) | 10,10 | фл | 9,40 – 12,40 |
| Лимфоциты | 3,0425,50 | 109/л% | 2,00 – 8,0037,00 – 60,00 |
| Моноциты | 3,1026,00 | 109/л% | 0,00 – 1,103,00 – 9,00 |
| Нейтрофилы | 5,0142,00 | 109/л% | 1,50 – 8,5028,00 – 48,00 |
| Эозинофилы | 0,726,00 | 109/л% | 0,00 – 0,701,00 – 5,00 |
| Базофилы | 0,060,50 | 109/л% | 0,00 – 0,200,00 – 1,00 |
| СОЭ | 27,00 | мм/ч |
Источник: https://azbyka.ru/zdorovie/chto-takoe-infekcionnyj-mononukleoz





