Конизация шейки матки: восстановление в послеоперационный период
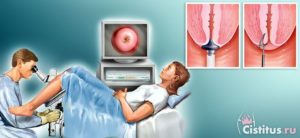
Каждая пациентка должна знать о том, как проходит конизация шейки матки, о восстановлении в послеоперационный период. Какие могут наблюдаться осложнения, что делать при их возникновении и когда можно беременеть после конизации. Предварительное изучение ответов на эти вопросы крайне важно для правильного психологического настроя перед вмешательством.
Соблюдение врачебных назначений – залог успешного восстановления после процедуры
Показания к назначению конизации
Конизацию назначают в случае обнаружения видимых патологических участков на шейке матки, при подтверждении диспластических изменений эпителия для уточнения диагноза и оперативной коррекции патологии. В спектр состояний, при каких реализуется эта процедура, входят:
- обнаружение участков с измененной структурой эпителия во время кольпоскопии;
- обнаружение клеточной атипии в мазках;
- установленная дисплазия 2-3 степени;
- эрозивные изменения шейки;
- лейкоплакия;
- полипы;
- эктропион;
- рубцы после травм, разрывов и манипуляций на шейке;
- рецидивирующая дисплазия после проведения криодеструкции, электрокоагуляции, лечения лазером.
Цель и порядок проведения оперативного вмешательства
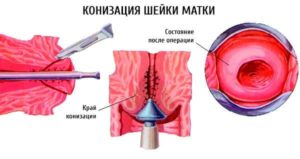
Основной целью проведения процедуры является удаление патологически измененных участков и для подтверждения диагноза, и для коррекции состояния. Операция предполагает такие этапы:
- Удаление участка измененной слизистой выстилки с захватом здоровых тканей в пределах 5-7 миллиметров.
- Гистология после конизации шейки матки. Удаленный участок направляется в лабораторию для дальнейшего исследования. Врачи изучают, как выглядит эпителий цервикса, есть ли в нем патологические изменения и как обширно они распространены.
- При исключении инвазивного рака в ходе исследования и при отсутствии дисплазии в краях удаленного участка патологический процесс считается радикально излеченным.
- При возникновении сомнений касательно полноты удаления области дисплазии или в случае подтверждения инвазивного рака конизация выполняет роль диагностического этапа, и после ее проведения назначают более радикальные меры.
Подготовка к процедуре
Проведение вмешательства рекомендуется после окончания менструального кровотечения. Это объясняется тем, что во время первой фазы цикла возрастает уровень эстрогенов, способствующих усилению пролиферации эпителия, а, соответственно, и более быстрому восстановлению после операции.
Подготовительный этап крайне важен
До реализации конизации следует:
- сдать общий анализ крови, мочи;
- сдать кровь на сифилис, ВИЧ, гепатиты В и С;
- сдать кровь на показатели гемостаза;
- сдать кровь на определение ее группы и резус-фактора;
- пройти флюорографию;
- пройти кардиограмму;
- пройти ультразвуковое исследование органов малого таза (по назначению врача);
- в случае выявления воспаления шейки матки и влагалища до операции принимаются меры для полного излечения;
- пройти осмотр у терапевта.
Лучшие способы лечения эрозии шейки матки народными средствами
Противопоказания к проведению
Конизация не может быть проведена в таких случаях:
- Активное воспаление во влагалище и цервиксе.
- Подтвержденный биопсией инвазивный рак.
- Острые инфекции.
- Плохо определяемые границы диспластических изменений.
- Выход границ патологического очага за пределы возможностей конизации.
- Декомпенсация хронических патологий (сердечная, почечная, печеночная недостаточности, гипертоническая болезнь, сахарный диабет).
- Нарушения свертываемости крови.
Разновидности процедуры
Согласно физическому факторы, при помощи которого реализуется удаление патологического участка, различают такие виды вмешательства:
- ножевое;
- криоконизация;
- лазерное;
- радиоволновое;
- диатермоконизация шейки.
По объему вмешательства выделяют экономную (величина участка удаления до 1,5 см) и высокую (удаление от ⅔ и более длины шеечного канала) конизацию.
Послеоперационный период: что нужно знать
После того, как проведена конизация шейки матки, послеоперационный период предполагает постепенное заживление. Непосредственно по окончанию процедуры требуется провести около двух часов в положении лежа. Стационарного наблюдения лечение после конизации шейки матки не требует. Пациентка может отправляться домой и регулярно наблюдаться у своего лечащего врача-гинеколога.
Несколько дней после процедуры возможны боли в нижней части живота
На протяжении нескольких суток после проведения вмешательства возможен болевой синдром ноющего характера в нижней части живота. Боли схожи с таковыми в период менструальных кровотечений. Кроме того, после процедуры наблюдаются выделения, длительность и интенсивность которых варьируют. Обычно выделения прозрачные, с небольшой примесью крови, но они могут быть и светло-коричневого цвета.
Иногда выделения прекращаются спустя неделю, сразу после того, как отходит струп после конизации шейки матки, но они могут продолжаться и вплоть до следующей менструации.
Могут встречаться случаи, когда шейка кровит и три-четыре месяца после процедуры, однако, такое состояние требует врачебного контроля.
Первое и второе менструальные кровотечения после реализации вмешательства могут быть несколько обильнее привычного.
Врач должен объяснить пациентке, что примерно через неделю после проведения вмешательства выделения становятся обильнее, потому как отходит струп после конизации шейки матки. Во время этого процесса из-за отторжения струпа с раневой поверхности выделений становится больше, и женщина не должна этого пугаться.
Как и зачем прижигают эрозию
Ограничения после процедуры
Чтобы восстановление после конизации шейки матки проходило с максимальной эффективностью, следует ограничить любые воздействия на эту анатомическую область. Рекомендуется:
- Воздержание от половых контактов на протяжении месяца.
- Отказ от использования тампонов. Во время менструальных кровотечений следует пользоваться только прокладками.
- Отказ от использования вагинальных свечей и таблеток, спринцевания, за исключением случаев, когда эти медикаменты и методы назначены врачом.
- Отказ от приема ванн (проводить гигиенические процедуры следует под душем).
- Отказ от подъема тяжестей весом больше трех килограммов. Физические нагрузки должны быть по максимуму исключены.
- Отказ от посещения бань и саун.
- Отказ от плавания.
- Предупреждение перегревания организма.
- Отказ от приема препаратов, разжижающих кровь (аспирин).
Вероятные осложнения
Состояние шейки матки после конизации
Осложнения после конизации шейки матки могут включать такие состояния:
- Кровотечение после конизации шейки матки. Встречается примерно в 5% случаев.
- Стеноз шеечного канала. Частота встречаемости – от 1 до 5% случаев. Это осложнение может в последующем вызвать затруднения при попытке забеременеть после конизации шейки матки.
- Воспалительный процесс. Сопровождается болями, зудом, повышением температуры тела.
- Невынашивание беременности. Вероятны самопроизвольные аборты или преждевременные роды.
- Рубцовые изменения шейки матки.
- Эндометриоз.
- Нарушения менструального цикла.
Хоть и осложнения после проведения процедуры достаточно редки, но в случае проявления любых перечисленных симптомов следует незамедлительно обратиться к врачу. Самолечение крайне опасно и может спровоцировать значительное ухудшение состояния.
Заживление шейки матки после операции
Заживление после конизации шейки матки проходит в довольно короткие сроки, если течение послеоперационного периода ничем не осложнено. При соблюдении всех врачебных рекомендаций восстановление проходит быстро и с максимальной эффективностью.
До того, как отходит струп после конизации шейки матки, и некоторое время после у пациентки наблюдаются прозрачные слизистые выделения с примесью крови, иногда выделения могут иметь светло-коричневый оттенок. После отхождения струпа запускается процесс эпителизации раневой поверхности, который завершается примерно через 3-4 месяца.
По прошествии этого времени врач берет материал из цервикального канала для цитологического исследования. В последующем состояние шейки контролируется минимум один раз в полгода на протяжении трех лет. Если во время этого периода не выявляется клеточная атипия, то спустя три года кратность осмотра и забора биоматериала для исследования сокращается до одного раза ежегодно.
Беременность после проведения процедуры
Беременность после конизации вполне возможна
Многих пациенток волнует вопрос, можно ли забеременеть после этой операции и через сколько это можно сделать.
Следует отметить, что для нерожавших женщин и для женщин, планирующих повторную беременность, гинеколог должен подбирать максимально щадящие методики, не нарушающие структуры цервикса.
Если конизация все же необходима, то предпочтение отдается лазерной и радиоволновой методикам – эти разновидности процедуры характеризуется минимальным риском осложнений.
Пластика на шейки матки: назначение и проведение операции
Планирование беременности рекомендуется спустя год после проведения вмешательства. В большинстве случаев процедура не ограничивает возможность зачатия.
Исключения составляют случаи обширной резекции тканей, повторного проведения конизации, осложненного течения. Все это может спровоцировать сужение шеечного канала из-за прогрессирования спаечного процесса.
Сужение цервикального канала может затруднить процесс оплодотворения.
Из-за того, что во время конизации изменяется структура шейки матки, вынашивание и роды могут осложняться. Цервикальный канал становится более коротким, ухудшается его эластичность. В ряде случаев это вызывает невынашивание до полного срока: из-за увеличения нагрузки шейка раскрывается раньше положенного времени.
Естественное родоразрешение после иссечения конического участка шейки возможно, но врачи должны убедиться в том, что цервикс сохранил свою эластичность. В большинстве случаев все же рекомендуется кесарево сечение из-за риска неполноценного раскрытия шейки во время естественных родов.
Еще раз о самом главном
Важно соблюдать все назначения врача
Что пациентка должна знать о конизации? Прежде всего:
- эта операция длится недолго;
- когда проводится конизация шейки матки, последствия ее крайне редко бывают негативными при соблюдении всех ограничений;
- для быстрого и эффективного восстановления и предупреждения осложнений необходимо строго придерживаться всех врачебных рекомендаций;
- болевой синдром после вмешательства довольно короткий – 1-2 суток, а вот выделения могут наблюдаться на протяжении нескольких недель;
- наиболее важным ограничением является исключение физических нагрузок в послеоперационный период;
- после процедуры следует регулярно посещать врача для контроля состояния шейки матки;
- планирование беременности после конизации также следует согласовать со специалистом.
Источник: https://shejka-matki.ru/metody-lecheniya/konizatsiya-shejki-matki-posleoperatsionnyj-period.html
Конизация шейки матки
Евграфова Ольга Николаевна
подробно
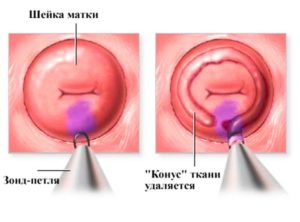
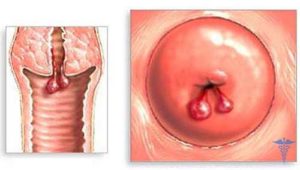
Атипичные эпителиальные клетки, обнаруженные на наружной части шейки матки, могут представлять серьезную опасность для здоровья женщины, в том числе для детородной функции. Операция по хирургическому удалению пораженного участка называется конизация.
Удаленная часть, как правило, имеет форму конуса – отсюда и происходит название метода. В ходе операции хирург делает вырез треугольной формы, вершиной направленный в цервикальный канал, а основанием, которое получается округлым, снаружи, захватывая все пораженные ткани.
Пациентка при этом находится под общим наркозом, поэтому для нее такая манипуляция проходит безболезненно.
Показания к конизации шейки матки
Основной причиной изменений эпителия шейки матки с появлением атипичных клеток считается вирус папилломы человека (ВПЧ). Не все типы этого вируса (а их насчитывается 170) одинаково опасны. Некоторые из них особенно часто приводят к развитию онкологического заболевания. Удаленная часть шейки матки в обязательном порядке исследуется на предмет обнаружения раковых клеток.
Присутствие изменения эпителия наружной части шейки матки дает повод для дальнейшей диагностики и не является на 100% показанием для операции.
Необходимо выявить характер таких изменений, сделать анализ на папилломавирус, при необходимости сделать гистологическое исследование кусочка ткани — биопсия. Целесообразность операции также подтверждается исследованием препарата под микроскопом (кольпоскопия).
Цель всех этих процедур – установить степень поражения органа, что даст основания для назначения того или иного вида лечения.
Конизация показана пациенткам, у которых диагностирована или подозревается состояние, потенциально приводящие к раку. Конизация может быть назначена при наличии таких факторов, как:
- истинная эрозия и псевдоэрозия шейки матки;
- полипы;
- кисты;
- дисплазия 1, 2, 3 степени;
- послеродовые травмы;
- гипертрофия, гиперкератоз;
- эктропион (выворачивание слизистой внутрь матки).
При помощи конизирующей манипуляции удается изъять пораженный участок шейки матки, изолируя, таким образом, здоровые ткани.
Хирургическое вмешательство по отделению и изъятию пораженных тканей шейки матки может проводиться несколькими способами:
- ножевой;
- лазерный;
- петлевой (радиоволновой).
Ножевая методика (с применением хирургического скальпеля) на сегодняшний день неактуальна из-за своей неточности и травматизма. На смену скальпелю пришли более тонкие и щадящие методы. Один из них – лазерный. В данном случае функцию скальпеля выполняет оперативный лазер.
Самый современный метод конизации – радиоволновой или петлевой.
Операция проводится при помощи радиоволнового оборудования, а сам инструмент представляет собой петлевой электрод, с помощью которого удается извлечь пораженные ткани избирательно с высокой точностью и практически безболезненно.
Подготовка к операции
К подготовительному этапу относится, прежде всего, диагностика. Если после назначенных анализов показана процедура конизации, то пациентам предписаны стандартные действия, проводимые перед операцией под общим наркозом.
Наркоз дается кратковременный, поскольку вся процедура занимает не более 20 минут. За шесть часов до процедуры исключается прием пищи и питье. В этот период нельзя курить и жевать жевательную резинку.
Такие ограничения позволяют исключить непроизвольную рвоту во время операции и попадание кислотного содержимого желудка в дыхательные пути.
Пациентка должна предупредить врача, если имеется плохое самочувствие, простудные заболевания. Врач также должен быть предупрежден, если пациентка принимала в день назначения процедуры сторонние лекарственные препараты (не назначаемые врачом).
Необходимо также поставить в известность хирургов об индивидуальной непереносимости тех или иных медикаментов.
Как проводят конизацию
Операция проводится под кратковременным наркозом. Если это радиоволновой метод, отличающийся щадящей инвазией, то возможен местный наркоз: производится укол обезболивающего в оперативную область. Но такая операция также может проводиться и под общим наркозом – выбор метода анестезии всегда индивидуален.
Радиоволновой метод сегодня считается самым передовым в хирургических манипуляциях шейки матки. Привлекает высокая точность и минимальные травмы органа, нанесенные процедурой. Она проводится под кольпоскопическим контролем. Вся операция занимает 15-20 минут.
В ходе удаления поврежденных тканей электродной петлей при радиоволновом методе одновременно производится коагуляция сосудов, что минимизирует кровотечение. После конизации этим методом не образуются рубцы и сохраняется детородная функция органа. Поэтому такая конизацию могут назначать даже нерожавшим женщинам.
При лазерном способе работу скальпеля выполняют концентрированные лазерные лучи. Манипуляция в этом случае производится только под общим наркозом. Доступность технологичного оборудования практически исключила необходимость ножевого метода. Поэтому удаление поврежденных тканей шейки матки с помощью скальпеля сегодня уже не практикуется.
Реабилитация в послеоперационный период
Сразу после операции пациентку переводят в палату, где она проходит реабилитацию. Если был дан общий наркоз, то она проведет в стационаре 1-2 дня, а дальнейшее восстановление происходит в амбулаторном режиме. В послеоперационном периоде могут быть назначены обезболивающие препараты и антибиотики.
Если операция проводилась радиоволновым или лазерным методом, то на месте конического выреза образуется твердая корочка (струп), под которой происходит активное заживление операционной раны. В дальнейшем эта корочка отделяется от раны и выходит естественным образом. Отделение струпа обычно происходит примерно через две недели. В этот момент может иметь место небольшое кровотечение.
Полное заживление длится примерно месяц. Выраженных болевых ощущений при отсутствии осложнений не наблюдается. Если боли есть, то о них нужно поставить в известность лечащего врача.
В период реабилитации необходимо воздержаться от половых контактов, походов в баню (сауну), бассейн, не купаться в открытых водоемах. Также нужно не менее месяца беречься от всяких физических нагрузок.
Возможные осложнения
Течение процесса заживления после конизации во многом зависит от соблюдения пациенткой предписанного режима.
Любые нарушения, в числе которых сексуальные контакты, физические нагрузки, пропуски приема назначенных препаратов и несоблюдение надлежащей гигиены, могут привести к различным осложнениям.
Ускорение процесса заживления можно добиться терапевтическими методами консервативного лечения, включая профилактику заболевания, приведшего к оперативному вмешательству.
При любой хирургической процедуре сохраняется риск инфицирования. Во избежание присоединения инфекции назначаются вагинальные свечи с антисептическим препаратом местного действия.
Половые контакты в период заживления послеоперационной раны исключены, поскольку это один из самых вероятных случаев внесения инфекции. По той же причине нельзя купаться в бассейнах и открытых водоемах. Оперированный участок нужно максимально изолировать от беспокойства.
Непосредственная обработка участка после конизации исключается, а спринцевание проводится медработником.
Появление кровянистых выделений чаще всего является следствием отделения струпа. Постепенно они сокращаются, что свидетельствует о нормальном заживление раны.
Характерные для воспаления боли могут возникать на фоне инфекционного воспаления участка. Осмотр наружного участка шейки м. позволяет определить характер воспаления и назначить лечение.
Таким образом, главным осложнением после конизации считается инфицирование травмированного участка.
На вынашивании операция как таковая не должна сказываться при отсутствии гормонального фактора. В гинекологической практике отмечаются случаи возникновения ИНЦ (истмико-цервикальная недостаточность) после конизации шейки матки, которая нередко приводит к выкидышам. Но это явление не связывают с операцией, как с единственным провоцирующим фактором.
После операции в первые три месяца отмечается нарушение менструального цикла. Самая первая менструация нередко протекает с обильными выделениями. Это реакция половой системы, связанная с перестройкой. Протяженность нарушения циклов напрямую зависит от процесса заживления с образованием эпителия.
Постоперационные спазмы шейки матки могут привести к ее сокращению, что также приводит к затруднению естественного выхода менструальной крови и возникновению болевых ощущениях в первую менструацию после манипуляции, и возникновению воспалительных процессов.
Одно из главных препятствий для хирургического лечения патологических изменений наружной части шейки матки – мочеполовые инфекции. Их выявляют на этапе обследования и при обнаружении назначают медикаментозное лечение. Конизацию нельзя производить на фоне таких заболеваний, поскольку они снижают местный иммунитет и становятся причиной воспалительных осложнений.
Беременность и конизация
Щадящие хирургические методики, такие как радиоволновой метод, позволяют максимально сохранить функцию шейки матки и цервикального канала. Наступление беременности естественным путем и ее нормальное течение после такой операции возможно. .
Уже через 2-3 месяца у большинства оперированных наступает полная реабилитация. Срок планирования беременности, зависит от того какой диагноз был установлен.
Во время беременности, у таких пациенток, сохраняются повышенные риски осложнений, связанные с ИНЦ и спаечными процессами, что иногда требует кесарево сечение при родах.
Источник: https://KRMed.ru/articles/konizacia_shejki_matki.html
Киста копчика — откуда она берется и как леччить?
Наиболее часто киста копчика возникает в молодом возрасте, до 25 лет. Этим заболеванием практически никогда не страдают представители негроидной расы. Мужчин киста копчика поражает ориентировочно втрое чаще, чем женщин.
Статистика заболеваемости говорит, что пилонидальная киста нередко встречается у людей, которые много ходят или находятся за рулем автомобиля. Причины этого неприятного заболевания — все еще предмет спора специалистов. Но медики едины во мнении, что наиболее вероятен врожденный дефект.
Причины возникновения кисты копчика
Как правило, пилонидальная киста на копчике — врожденная аномалия развития, вследствие чего в области копчика образуется полость. Внутри полости могут находиться частицы кожи и волосы. В результате воспалительного процесса все это начинает гнить и доставляет немало проблем человеку, страдающему кистой копчика.
И хотя в большинстве случаев киста копчика — это явление врожденное, существует ряд факторов, способных спровоцировать ее развитие и у здорового от рождения человека.
Причины, по которым может появиться пилонидальная киста следующие:
- падения, ушибы копчика;
- сильные переохлаждения;
- инфекции;
- нарушения иммунной системы.
Признаки возникновения кисты копчика
О возникновении кисты копчика могут сигнализировать несколько неприятных симптомов.
- Между ягодиц появляется отверстие, из которого выделяется гной или бесцветный инфильтрат. Во время обострения воспаления таких отверстий может быть несколько. Ткани вокруг могут отекать, наблюдается покраснение. Дермоидная киста копчика отличается от пилонидальной отсутствием таких отверстий.
- Появляется ощущение инородного тела между ягодицами. При пальпации можно обнаружить небольшую опухоль.
- Боли в области крестца или копчика в позе сидя могут сигнализировать о том, что возник рецидив заболевания.
- Повышенная температура тела вследствие проникновения в отверстие инфекции.
Лечение кисты копчика
Способов лечения кисты копчика несколько. К ним можно отнести:
- терапевтические методы;
- методы народной медицины;
- оперативное вмешательство.
При применении терапевтических методов или народной медицины на протяжении всей жизни человека возможен рецидив заболевания. И только операция гарантирует полное избавление от кисты копчика.
Терапевтические методы лечения кисты копчика
К терапевтическим методам относится лечение пациента антибиотиками. Сложность заключается в том, что почти невозможно определить, от каких именно бактерий возникло воспаление.
Поэтому врачи вынуждены назначать препараты широкого спектра. Такое лечение приводит к большому количеству побочных эффектов. Кроме того, возможен рецидив заболевания.
Но все-таки на некоторое время лечение антибиотиками способно облегчить страдания больного и отсрочить оперативное вмешательство.
Боль и воспаление часто пытаются убрать при помощи противовоспалительных препаратов. Но, не убрав причину воспаления, невозможно надолго избавиться от боли.
Некоторым терапевтическим эффектом обладают депиляторные кремы, позволяющие полностью убирать волосы в области копчика, чем облегчают ход заболевания как у женщин, так и у мужчин.
Народные методы лечения
Народные методы снятия воспаления — это, прежде всего, компрессы из настоек целебных трав: зверобоя, полыни, календулы, подорожника, лука. Используется также прополис, экстракт хвои, деготь.
Дипломированные специалисты-медики скептически относятся к таким методам лечения кисты копчика, но и не запрещают применение лечебных компрессов, способных хотя бы временно облегчить состояние больного.
Но даже если какая-либо травяная настойка поможет снять боль, рецидив возникнет очень быстро.
Оперативный метод лечения
Оперативное лечение кисты копчика производится в два этапа. На первом этапе производится вскрытие абсцесса. На втором — иссечение эпителиального канала и удаление пораженных тканей вокруг копчикового хода.
Если воспаления еще нет, то рекомендуется плановая операция, проводимая в один этап. Если пилонидальная киста врожденная, то лучше эту операцию сделать еще в детстве.
Восстановительный период в этом случае легкий, шрам практически незаметен, что важно для женщин, а рецидив невозможен.
Перед оперативным вмешательством производится тщательное обследование прямой кишки и рентгенологическое обследование копчика и свищевого хода. Главное в такой операции — полное удаление свищевого хода и правильное заживление раны. Тогда не возникнет рецидив болезни.
Хирург вскрывает абсцесс под местной анестезией. Далее в течение нескольких дней абсцесс санируется при помощи промываний и мазей. После того как отек спал, возможно проведение второго этапа операции по иссечению копчикового хода.
В идеале повторное вмешательство должно проводиться через два-три месяца после первого, но существует риск, что пациент, получив временное облегчение, может не явиться для проведения повторной операции. Поэтому уже через 4-5 дней после вскрытия абсцесса проводится операция по иссечению хода.
Все это время пациент находится в стационаре. Повторная операция длится около часа. Проводится также под местной анестезией.
Как правило, пациент может выписаться из стационара уже через несколько дней после операции. Швы снимут приблизительно на 10 день. Только в особо сложных случаях или при возникновении послеоперационных осложнений может понадобиться лечение в течение нескольких недель.
Необходимо соблюдать все рекомендации лечащего врача в послеоперационный период. Это перевязки и дренирование раны, прием антибиотиков, покой в первые сутки, щадящая диета без острой, жирной или соленой пищи, обезболивающие препараты.
Важно помнить, что примерно в течение двух недель после операции больному нельзя сидеть. Поэтому следует заранее продумать, как обустроить свое жилье, как добраться домой после операции, когда возвращаться к работе.
Источник: https://zen.yandex.ru/media/id/5a804efb3c50f720982b25bb/5e148ca1c49f2900b1133716
Удаление кисты копчика: виды операций, фото до и после процедуры
Киста на копчике может иметь доброкачественное или злокачественное течение. Но ее необходимо удалить в обоих случаях. Даже если она доброкачественная, она вызывает неприятные ощущения у пациента. Как удаляют кисту на копчике? Для этого может быть использовано несколько оперативных методов.
Это простой и быстрый способ удаления новообразования в области копчика. Проводится под местным наркозом, но пациент находится в сознании.
Иссечение кисты копчика показано в тех случаях, когда новообразование небольшое и ничем не осложнено. Противопоказанием к процедуре являются рубцы или перенесенные травмы позвоночника в области поясницы. Не рекомендовано иссечение и в случае скопления инфильтрата в эпителиальном ходе.
Во время процедуры пациент должен лежать на животе. Ноги он разводит в сторону, чтобы врач мог без труда получить доступ к новообразованию. Через эпителиальный ход доктор вводит краситель синего цвета, чтобы были видны все ответвления.
Затем ход и прилегающие к нему ткани иссекаются. Для этого хирург может воспользоваться обычным скальпелем или электроножом. Второй вариант лучше, так как капилляры прижигаются, поэтому уменьшается вероятность кровотечений.
В конце доктор накладывает швы. Область поражения небольшая, поэтому она быстро заживает. Швы снимают быстро – спустя 3-5 дней. Длительность операции – от 20 минут до часа в зависимости от размера новообразования. Процедура довольно эффективная, помогает полностью избавиться от неприятной опухоли в 60-70% случаев. У остальных пациентов случаются рецидивы, наблюдаются некоторые осложнения.
Марсупиализация
Это эффективная процедура, которая проводится под местным или общим наркозом. Показана при глубоких и обширных новообразованиях, которые чаще встречаются у мужчин. Но марсупализация противопоказана, если в области кисты наблюдаются гнойные образования.
Оперативное вмешательство длится примерно 15 минут. Кисту рассекают, а ее содержимое удаляют. Но сама капсула не иссекается. Ее стенки сшивают по разрезу наружной раны. После наложения швов на рану ставится марлевая повязка.
Она впитывает в себя всю жидкость, помогает устранить кровотечения. Если удалить крупные новообразования полностью, это может привести к серьезным осложнениям.
Может быть затронут спинной мозг, из-за чего нарушится чувствительность пациента.
Рана заживает быстро, восстановительный период длится около 2 недель. В это время больной должен следить за чистотой и сухостью прооперированного места, соблюдать рекомендации врача, принимать необходимые медикаменты. Обязательно избегать тяжелого физического труда.
Двухэтапная операция
Она показана, если на кисте имеется гнойный абсцесс. При обычном удалении новообразования гнойная капсула может быть повреждена. Это очень опасно для здоровья пациента, так как жидкость может попасть в кровь и привести к ее заражению. Противопоказанием к процедуре являются:
- другие патологии в области копчика;
- ослабленный иммунитет пациента (при ВИЧ и СПИДе);
- чересчур глубокое новообразование;
- высокий риск осложнений.
Если больной ранее уже перенес такую операцию, и она оказалась нерезультативной, доктор должен назначить другой метод терапии. Также пациент вправе сам отказаться от этого метода и потребовать какой-нибудь другой.
Особенность этой операции по удалению кисты копчика в том, что она протекает в два этапа. Сначала вскрывается абсцесс, из которого удаляется гной. Затем разрезается киста, ее содержимое высвобождается. Капсулу новообразования не удаляют, а сшивают. Первый этап длится 40-60 минут.
В течение недели пациент должен находиться в стационарных условиях и принимать противовоспалительные средства. Затем иссекается эпителиальный ход, не затрагивая расположенные рядом с ним ткани. На место разреза накладывается шов. Второй этап длится до 30 минут. Во время него происходит минимальное повреждение тканей.
Операция с пластикой кожи
Эта процедура показана в том случае, если у пациента имеется несколько новообразований в области копчика. Они занимают обширную поверхность.
Поэтому после их удаления остается большая рана, которая не затянется. А если она и зарастет, останется большой шрам. Противопоказанием к пластике является престарелый возраст.
В таком случае кожные лоскутки могут плохо приживаться после пересадки.
Сначала иссекается эпителиальный ход и все кисты, а также прилегающие к ним кожные участки. Сразу же после этого проводится пластика – пересадка кожи на области с дефектами. Для этого применяется эпителий пациента.
Для пересадки могут использоваться мелкие или крупные кожные лоскуты. Пациент должен находиться под местным обезболиванием. Доктор вкалывает острую иглу и приподнимает ее под кожей. Образуется своеобразный конус.
Для получения материала необходимо обрезать этот конус у основания. Ткань округлой формы пересаживают на пораженную часть.
Пришивают ее черепицеобразно, полностью покрывают рану (если лоскут кожи большой) или оставляют между лоскутками небольшое расстояние – до полсантиметра.
Сверху прооперированное место покрывают клеенкой с отверстиями и накладывают асептическую повязку. На места, откуда были взяты лоскутки кожи, также накладываются швы. Сколько длится операция по удалению кисты копчика и пересадка ткани на места деформации? Процедура длится около двух часов.
Синусэктомия
Такая процедура показана в том случае, если у пациента имеется свищ, но нет нагноения. Противопоказаний к ее проведению нет. Такая процедура является безопасной и эффективной. После нее практически не наблюдается осложнений, а реабилитационный период длится недолго.
Операция выполняется без надрезов скальпелем. Во время процедуры доктор вводит в эпителиальный ход синий краситель, а затем зонд. По нему подается электрический ток, которым и иссекается новообразование.
Лазерное удаление
Удаление кисты копчика лазером – это наиболее эффективная процедура, которая не вызывает осложнений и рецидивов заболевания. Лазерный луч воздействует равномерно на всю поверхность новообразования, поэтому его клетки полностью погибают. Показанием может быть любая опухоль в области копчика. Не рекомендуется проводить процедуру людям с очень ослабленным иммунитетом.
Лазерное удаление кисты копчика выполняется под местной анестезией. Внутрь образования вводится длинная игла, используемая для взятия пункции. Через нее в опухоль запускается оптоволокно. По нему осуществляется излучение лазером – выполняется воздействие на атипичные клетки изнутри.
Во время процедуры применяется диодный лазер. Степень воздействия определяет врач, учитывая размеры опухоли, ее плотность и прочие показатели.
При удалении кисты копчика лазером образование частично рассасывается. Рубец не образуется – опухоль замещается соединительной тканью. Процедура легко переносится пациентами. Однако она является самой дорогостоящей, поэтому на нее идут не все.
Фото до и после операции
- На этом фото изображена копчиковая киста в стадии нагноения. Она требует незамедлительного медицинского вмешательства, иначе могут возникнуть осложнения.
Фото кисты на копчике до операции
- А это фото операции на кисте копчика. Это процедура иссечения новообразования.
Процесс операции по удалению на копчике
- А так выглядит киста копчика после операции. Новообразование полностью удалено, наложены швы. После заживления тканей может остаться рубец.
Фото кисты копчика до и после операции
Послеоперационный период
Иногда после операции возникают осложнения. Самыми частыми из них являются:
- Воспаление. Возникает из-за занесения инфекции в рану во время хирургического вмешательства. Послеоперационный шов опухает, из него выходит гной, повышается температура тела.
- Рецидив. Если удалить опухоль не полностью, атипичные клетки будут размножаться, приведя к повторному возникновению новообразования.
- Боли после операции на копчике. В нормальном состоянии они должны сохраняться не дольше 5-7 дней. Если выраженная боль присутствует дольше, это может говорить о патологии.
Другие осложнения не наблюдаются. Чтобы реабилитация после удаления кисты копчика длилась недолго, пациенту необходимо соблюдать ряд требований. В первые сутки нельзя вставать, иначе могут разойтись швы. Больной должен находиться в условиях стационара, где ему обрабатывают рану антисептиками и меняют повязку. Если его мучают сильные боли, ему прописывают обезболивающие средства.
Длительность госпитализации составляет 4-7 дней. Пациент должен находиться в больничных условиях, пока ему не снимут швы. А это может случиться только после того, как заживет рана.
Дома больной должен соблюдать гигиену, регулярно проводить гигиенический душ пораженного места. Шов следует смазывать антисептическими препаратами, которые ускорят заживление. В течение 2-3 месяцев не рекомендованы большие физические нагрузки. Ночью лучше спать на боку, а не на пораженной области, чтобы не образовывались пролежни.
Когда рана полностью заживет, нужно будет делать еженедельные депиляции. Это поможет следить за состоянием кожного покрова, чтобы вовремя заметить какие-то нарушения, если они появятся.
Обычно киста легко удаляется, а после нее не возникает осложнений. Но если ее вовремя не лечить, клетки могут переродиться, приведя к онкологическому процессу. Поэтому при возникновении любых новообразований необходимо обратиться к доктору.
Источник: https://columna-vertebralis.ru/zabolevaniya/kista/kista-v-kopchike/vidyi-operatsiy-po-udaleniyu-kistyi-kopchika.html
Лечение кисты копчика — показания и способы избавления от кисты
Лечение кисты копчика — кистозного образования копчикового эпителиального хода — является сложным и многоплановым процессом.
Да, лечение кисты копчика можно осуществлять в домашних условиях без предварительной диагностики и определения типа заболевания.
Однако в таком случае важно помнить, что опухоли такого вида, как правило, не поддаются консервативному лечению, но чреваты сильнейшими бактериальными заражениями.
Важное о лечении
Домашнее лечение кисты копчика без диагностирования и консультации доктора может привести к временному снятию симптомов и устранению давления с места поражения, однако никак не влиять на развитие недуга. Как правило, после проведения самостоятельного лечения кисты на копчике опухоль вскоре начинает снова расти и оказывать патогенное воздействие на ткани с новой силой.
Чем лечить копчиковую кисту? Еще несколько десятков лет назад опухоль такого вида лечили консервативным путем и не оперировали.
Однако сегодня медицина определила, что существует несколько разновидностей кисты копчика, некоторые виды которой настолько патогенны, что самолечение и связанное с ним несвоевременное устранение капсулы может привести к появлению серьезных болезненных осложнений и соматических заболеваний.
Когда надо начинать лечить кисту копчика?
Особенности формирования и расположения доброкачественной опухоли в копчиковом отделе определяют сложность и особенности лечения такого рода недуга.
Как вылечить копчиковую кисту? Дело в том, что киста или эпителиальный ход – это полостное образование доброкачественного типа.
Это образование имеет продолговатую форму и размещается в эпителиальном углублении между копчиковым крестцом и поясничным отделом. Фото кисты копчика можно посмотреть в отдельном разделе нашего сайта.
Важно отметить, что такое образование не связано эпителиальными тканями ни с анальным отверстием, ни с поясничным отделом.
Причины развития копчиковой кисты заключаются во врожденных патологических изменениях фолликулов или тканей.
В связи с этим патология может длительное время бессимптомно развиваться, не проявляя признаков своего наличия. Длина такого аномального образования составляет не более 10 сантиметров.
В некоторых случаях вовремя диагностировать и начать лечение пилонидальной кисты копчика помогает первичное отверстие, которое соединяет верхнюю часть опухоли и внешнее пространство.
Важно сказать, что нередко образования в коже в месте прикрепления опухоли могут быть свищами. Появление свищей может свидетельствовать о том, что опухоль развивается в патогенном темпе, наполняясь токсичной жидкостью.
Через такие отверстия выходит большое количество жидкости и гнойного вещества, которое содержится в капсуле. Именно эти признаки и становятся чаще всего поводом для визита к врачу.
До момента образования отверстий у капсулы больной может и не догадываться о своем недуге.
Лечение осложненных кист копчика начинается только в том случае, когда доктор на основании данных диагностики определяет вид кисты. Ввиду того, что большой процент пациентов с таким видом опухоли сегодня являются молодыми людьми без возрастных хронических заболеваний и осложнений, диагностировать опухоль удается уже после первого первичного осмотра и консультации.
Однако, если опухоль имеет запущенный хронический тип развития и формируется под влиянием бактериальных или инфекционных заболеваний, для ее диагностики может быть проведена пункция. Процедура пункции позволяет провести микробиологическое исследование биологического материала кисты и максимально точно определить ее тип.
ВАЖНО ЗНАТЬ!
Почему возникает киста копчика?
Как лечить кисту копчика? Как и в случае с другими доброкачественными образованиями в человеческом организме, кисту копчика стоит начинать лечить только после детального изучения причины недуга и особенностей его проявления. Стоит выделить несколько предложенных медиками причин, по которым эпителиальная копчиковая киста появляется под эпителиальным слоем человека:
- Фолликулярные нарушения. На характер лечения копчиковой кисты оказывает влияние причина появления опухоли. Максимально опасными, такими, которые требуют срочного лечения, являются опухоли, которые сформировались по причине нарушений фолликулярного типа. Из-за патологий фолликулов волосы в области копчика у плода начинают врастать внутрь и формировать дермоидную опухоль. Такая киста копчика может диагностироваться вместе с несколькими побочными заболеваниями и сложно поддается лечению.
- Патологии спинного мозга. Нейрогенная теория появления кистозного тела у копчика говорит о формировании опухоли из-за врожденных патологий нижнего конца спинного мозга, который вместо регрессии превратился в отдельное эпителиальное тело с капсулой и наполнением. Как правило, лечение кисты копчика в государственной поликлинике проходит успешно, поскольку такие опухоли не вызывают побочных заболеваний, не провоцируют появление свищей и прочих проблем.
- Эмбриональные нарушения. По другой теории киста копчика появляется из-за эмбриональных нарушений, в результате которых к месту поясничного отдела прикрепляется эктодерма. Такие аномальные тела могут развиваться в атипичных темпах и быть очень патогенными. Часто кисты данного вида провоцируют множественные кожные поражения в виде свищей, содержат большое количество гноя и очень болезненно выражаются внешне.
Показания для лечения опухоли копчика
Как правило, лечение воспаления кисты копчика начинается в тот период, когда она начинает беспокоить пациента и вызывать боль. До этого дня образование в поясничном отделе никак не беспокоит носителя.
Важно отметить, что именно из-за поздней диагностики доктору не всегда удается сразу проанализировать недуг и определить сроки его лечения. Связано это с тем, что запущенная опухоль может настолько сильно наполняться жидкостью и вызывать воспаления вокруг места своего прикрепления, что определить ее характеристики и особенности развития не всегда представляется возможным.
Лечение дермоидной кисты копчика сегодня производится радикальным путем.
Это связано с тем, что особенности развития такого недуга не позволяют ждать улучшений от длительного консервативного воздействия на капсулу.
Нередко воспаленная опухоль может всего в течение нескольких дней сформировать свищ и сильно воспалиться. А это, что важно, чревато появлением множественных поражений кожи в месте прикрепления опухоли.
Важно выделить несколько основных показаний для срочного радикального лечения кисты на копчике у женщин и мужчин:
- Поражение кожи. Воспаление кисты копчика — как лечить? Лечение кисты копчика начинается в том случае, если у пациента над местом формирования опухоли были диагностированы покраснение кожи, глубокие повреждения гнойного характера, а также некроз или отечность. Важно сказать, что нередко опухоль провоцирует вытекание жидкости в подкожную зону. Подобное, в свою очередь, приводит к появлению уплотнений и кровоподтеков на коже ягодиц или межягодичного отдела.
- Выделения из пор кожи. Показанием для срочного лечения опухоли могут быть жидкие или вязкие выделения из капсулы, которые проистекают из свища или нескольких кожных отверстий. Вытекание токсичной жидкости может свидетельствовать о том, что опухоль развилась до огромных размеров и начала под воздействием давления в своей капсуле разрываться и формировать побочные поражения. Такие кисты устраняются в срочном порядке. В противном случае есть риск заражения крови и бактериального воспаления.
Основное лечение кисты копчика
Главным показанием к лечению кисты копчика является боль, которая способна усиливаться и становиться нестерпимой при сидении или лежании пациента, а также нередко в процессе ходьбы.
У мужчин киста копчика на ранних этапах роста может причинять дискомфорт и ощущения сдавленности в межягодичной зоне при ходьбе или беге.
У женщин такие ярко выраженные болезненные симптомы проявляются реже.
Современная медицина предлагает несколько наиболее распространенных способов лечения доброкачественной опухоли копчика:
1. Ректороманоскопия. Радикальное лечение опухоли таким образом обуславливает введение через анальное отверстие специального инструмента. С его помощью доктор имеет возможность точно определить место прикрепления кисты и устранить ее путем выкачивания жидкости из капсулы и дальнейшего прижигания тканей.
2.
Зондирование эпителиального хода. Данный метод используется при лечении опухолей, которые не достигли больших размеров и не успели поразить большие площади эпителиальной выстилки. Зонд вводится в ткани капсулы, которая выпирает наружу. С его помощью можно устранить жидкость в капсуле и обеззаразить проблемное место.
Разумеется, метод, с использованием которого будет проводиться лечение кисты копчика, определяется сугубо индивидуально.
СОВЕТУЕМ ПОСМОТРЕТЬ:
ЗАПИШИТЕСЬ НА ПРИЕМ:
Источник: https://kista-guide.com/kopchik/lechenie_kisty_kopchika.html





