Что такое резистентность к инсулину при поликистозе яичников
Нарушение углеводного обмена является одним из наиболее часто диагностируемых заболеваний. В первую очередь речь идет о диабете типа 2, который может нанести реальный ущерб организму. Однако стоит знать, почему возникает заболевание – резистентность к инсулину.
Что вызывает сопротивление инсулину
Инсулинорезистентность, обычно называемая «резистентностью к инсулину», является серьезным расстройством метаболизма глюкозы в организме. Это явление заключается в создании специфической нечувствительности (или уменьшения чувствительности) клеток человеческого тела к инсулину.
Чтобы лучше понять проблему, стоит упомянуть основы гомеостаза углеводов в организме человека. После каждой еды, которую мы едим, пища переваривается в пищеварительной системе до самых простых веществ.
В случае углеводов (полученных, например, из злаков, фруктов, сладостей и т.д.) получается глюкоза.
Этот простой монокризатор циркулирует в крови и подается почти во все части человеческого тела, где с участием кислорода клетки получают живительную энергию (мозг, мышцы и т.д.).
Каждая из указанных клеток имеет в своих мембранах специальные каналы транспортировки глюкозы. Когда инсулин доставляется к мембранным рецепторам, транспортные каналы открываются, и глюкоза может проникнуть в клеточную мембрану.
Для более легкого понимания этого процесса инсулин можно сравнить с ключом, открывающим дверь, через которую проходит глюкоза.
В случае резистентности к инсулину, каналы в клетках, несмотря на присутствие инсулина, не открываются или требуют гораздо большего количества гормонов, чтобы глюкоза могла проникнуть в мембрану.
Употребляя углеводы, вы повышаете уровень глюкозы в крови. Это дает сигнал поджелудочной железе, секретируемой инсулин, который предназначен для переноса сахара в рецепторы, расположенные в разных местах, а именно для их открытия, чтобы клетка могла поглощать глюкозу.
Инсулин ловит глюкозу и говорит: «Пойдем, я отведу тебя в безопасное место».
У здорового человека это выглядит так: инсулин стучится в мышечные рецепторы, они берут глюкозу и переносят ее в клетку, в которой она окисляется. 1/3 окисляется, а остальное сохраняется в печени и мышцах в виде гликогена, который повышает уровень сахара в крови, когда мы не потребляем углеводы.
Когда рецепторы в мышцах не хотят глюкозу, она сохраняется в нашей крови. Что делает поджелудочная железа? Для нее высокий уровень сахара означает, что она должна продолжать выделять инсулин.
Она не понимает, что длительная секреция инсулина истощает ее и приводит к другим последствиям, например, к липидным расстройствам.
Поджелудочная железа выделяет все больше и больше инсулина, а его высокие уровни вызывают повышение резистентности, – начинается порочный круг.
Причины резистентности к инсулину
Резистентность к инсулину является результатом многих патологических процессов, генетических предрасположенностей или заболеваний. Она чаще всего образуется в результате ожирения.
Избыточный вес работает в двух направлениях.
С одной стороны, масса тела увеличивается, поэтому требуется больше инсулина, а с другой стороны, адипоциты (жировые клетки) продуцируют вещества, снижающие чувствительность других клеток к инсулину.
Помимо ожирения, риск резистентности к инсулину в организме увеличивается при таких заболеваниях, как синдром поликистозных яичников или синдром Кушинга.
Следует также помнить, что некоторые лекарства могут нести ответственность за снижение чувствительности клеток к инсулину! Это, например, некоторые антибиотики (рифампицин), антигипертензивные средства (диуретики, некоторые бета блокаторы) или лекарства, используемые при психических расстройствах (оланзапин).
Три причины резистентности к инсулину
- неправильное построение молекул инсулина или наличие антител в крови, которые связывают нормальные молекулы этого вещества;
- избыток гормонов в крови, таких как гормон роста, глюкокортикоиды, тироксин, катехоламины, паратиреоидный гормон, альдостерон, глюкагон, соматостатин;
- стресс и повышенная секреция кортизола.
Осложнения при инсулинорезистентности
Зная механизм явления резистентности к инсулину, легко сделать вывод, что если глюкоза не проникает в клетки, она остается в крови. Таким образом, основным «симптомом» резистентности к инсулину является увеличение уровня глюкозы. Но что более важно, резистентность – это, по сути, определение диабета типа 2.
Механизм этого заболевания заключается именно в производстве нечувствительности клеток к инсулину. Для сравнения, более редкий диабет типа 1 (который встречается главным образом у молодых людей) является результатом повреждения поджелудочной железы и отсутствия инсулина.
При диабете 2 типа производится еще больше этого чрезвычайно ценного гормона в начале заболевания, но его количество в любом случае не способно преодолеть резистентность.
Поэтому можно сказать, что эффекты резистентности к инсулину являются синонимом осложнений диабета. Они включают сердечные приступы, инсульты, дисфункции почти всех органов человеческого тела, а также психические расстройства (такие, как депрессия).
Диагностика резистентности к инсулину
Основным методом диагностики нарушений углеводного обмена является определение количества глюкозы, которое определяется натощак при измерениях в плазме венозной крови.
Следует помнить, что каждый человек старше 40 лет имеет риск развития диабета (ожирение, низкая физическая активность), поэтому анализы на сахар в крови следует сдавать один раз в год. У здорового человека уровень глюкозы будет ниже 100 мг/дл.
В случае людей, у которых развивается резистентность к инсулину (но не диабет), показание будет варьироваться от 100 до 125 мг/дл. У людей с диабетом результат превышает 125 мг/дл (однако, чтобы распознать диабет, необходимы два измерения, в которых уровень глюкозы превышал 125 мг/дл).
Как проверить, есть ли у вас резистентность к инсулину
Чтобы проверить это, вам необходимо принимать инсулин и сдать 3 анализа на уровень глюкозы.
- Натощак сбор крови – проверка на инсулин и глюкозу;
- После первого забора крови выпейте 75 г глюкозы, которая будет дана вам в лаборатории;
- Через час забор крови – проверяется инсулин и глюкоза;
- Через два часа еще один забор крови.
Я ничего не ем, а мои бедра все больше и больше
Что происходит, когда наш инсулин отвергнут рецепторами, которые прилипают к глюкозе? Инсулин выводит глюкозу в жировые клетки, которые с радостью принимают ее. И в этот момент мы начинаем толстеть. Потому что жировые клетки всегда принимают сахар. При резистентности многие говорят, что ничего не едят.
Другие не верят им, думая, что они едят тайно, между тем, люди с этим заболеванием могут действительно есть как воробей и иметь ожирение, потому что глюкоза втягивается в жировые клетки, и большинство рецепторов в мышцах измучены. Задача в этот момент – наладить контакт с рецепторами.
Как это сделать? Ткани должны быть сенсибилизированы с помощью диеты и умеренной физической активности. Пусть инсулин уменьшается и не вызывает скачков. Таким людям нельзя голодать.
Кроме того, когда организм имеет слишком много инсулина, глюкагон блокируется, что отвечает за обеспечение организма глюкозой во время голода. Ваш мозг нуждается в топливе для правильной работы.
Знаете ли вы, что когда человек голоден, он не может сосредоточиться? Глюкагон разрушает гликоген, хранящийся в основном в печени гликолизом, где образуется глюкоза. Во время этой трансформации происходит сжигание жира.
Инсулин и глюкагон являются антагонистическими гормонами, когда сахара в крови слишком много – инсулин и глюкагон сидят тихо, потому что, если у нас много глюкозы в крови, им не нужно работать и сжигать жир.
Резистентность к инсулину, СПКЯ и бесплодие
Высокие уровни инсулина стимулируют повышение уровня мужских гормонов, вырабатываемых яичниками. Увеличение их числа может привести к остановке менструации, отсутствию овуляции, угревой сыпи, чрезмерному росту волос. Кроме того, может быть нарушено либидо, повышенный уровень холестерина, плохое настроения, проблемы с гормонами щитовидной железы.
Как бороться с резистентностью к инсулину при СПКЯ:
Что можно есть при резистентности к инсулину?
Начать следует с основ здорового питания, если они не сработают, подумайте о том, на сколько хороша ваша диета. База даст схему и поможет вам разложить по полочкам всю информацию в вашей голове. И помните, что вы – отдельная единица, – что помогло вашему другу может не помочь вам.
Рекомендации по питанию
В последнее время многие люди используют кетогенную или низкоуглеводную диету. Перед тем, как переходить на такой тип питания, немного почитайте об этом, узнайте о последствиях и как это работает.
Низкий гликемический индекс и гликемическая нагрузка
Использование диеты с низким гликемическим индексом помогает “приручить” глюкозу. Стоит распечатать список продуктов с низким гликемическим индексом и носить его с собой в магазин.
Овощи, фрукты, семена, орехи
Ешьте много зеленых овощей. Из них вы можете готовить не только салаты, но и вкусные супы, которые можно брать с собой в термосе, чтобы, во время долгих прогулок, не покупать фаст-фуд или готовую еду.
В диете должны преобладать овощи, а не фрукты, но это не значит, что последние должны быть устранены. Обратите внимание на количество фруктозы во фруктах и избегайте те, в которых ее содержится много.
Люди, страдающие ожирением в начале своего похудения, должны отказаться от фруктов совсем. Они не запрещены, но вам нужно правильно сбалансировать их в своем рационе, нельзя переусердствовать с ними.
Когда вы едите фрукты, добавляйте жир и белок, например, йогурт. Выбирайте ягоды: чернику, малину, ежевику.
Бобовые являются хорошим источником белка: чечевица, горох, фасоль, нут. Если у вас есть СПКЯ и фитоэстрогены, то рекомендуем вам есть бобовые как минимум два раза в неделю.
Мука – стоит ликвидировать пшеничную белую муку. Вы можете ввести в свой рацион цельно зерновую муку, но это не значит, что вы можете есть ее слишком много.
Исследования показывают, что диеты, содержащие более чем 50 граммов клетчатки в день, используются для улучшения контроля гликемии у больных сахарным диабетом. Употребление цельного зерна связано со снижением заболеваемости сахарным диабетом 2 типа.
В среднем человек должен есть около 20-35 г клетчатки в день. Исследование, опубликованное в журнале New England Journal of Medicine, показало, что люди с диабетом, которые съедали по 50 г клетчатки в день, имели 10%-ное снижение уровня глюкозы и инсулина, по сравнению с теми, кто съедал 25 граммов.
Ненасыщенные жиры или растительные жиры можно получить из оливкового масла, рапсового масла. Вы можете найти их в орехах, семенах, авокадо. Некоторые исследования показывают, что потребление насыщенных жиров должно составлять не менее 7 процентов от общего рациона в день.
Рыба – скумбрия, лосось, сельдь, тунец, белая рыба и сардины – содержит полезные для нашего организма омега-3 кислоты. Помните, что термическая обработка влияет на количество омега-3 и снижает ее. В связи с этим стоит ввести в рацион маслянистую рыбу.
Мясо – лучше всего выбирать мясо птицы и индейки, позже, время от времени, можно есть говядину.
Молочные продукты – если у вас нет непереносимости лактозы и аллергии на молочные продукты, то нет никаких указаний на исключение молочных продуктов.
Сахар содержится не только в кондитерских изделиях, но также в сладостях и многих обработанных продуктах, а также напитках. Вы должны исключить конфеты, печенье, булочки, соленые закуски. Остерегайтесь вещей, которые содержат много сахара! Читайте состав внимательно! Свежевыжатый сок также является плохим решением.
Белый хлеб, белый рис, макароны и все продукты из муки- избегать этих продуктов необходимо для поддержания баланса инсулина.
Источник: https://polikistoz-ya.ru/rezistentnost-k-insulinu/
Поликистоз яичников (спкя) и инсулинорезистентность

Инсулин – это гормон, который вырабатывается поджелудочной железой и помогает глюкозе проникать в клетки организма. Его основная роль – регулировать количество питательных веществ, циркулирующих в кровотоке.
Хотя инсулин в основном контролирует сахар, он также влияет на метаболизм жиров и белков. Когда человек есть пищу, содержащую углеводы, количество сахара в крови увеличивается.
Тогда поджелудочная железа получает сигнал высвободить инсулин в кровь, чтобы он перемещался по кровотоку, сообщая клеткам тела, что они должны забирать глюкозу. Это ведёт к уменьшению количества сахара в крови, так как он перемещается в клетки организма для использования или хранения.
Это важно для здоровья, поскольку большое количество сахара в крови может оказывать токсическое действие, вызывая серьёзный вред, который без лечения потенциально приводит к смерти.
:
Иногда по разным причинам, клетки перестают реагировать на инсулин. Другими словами, они становятся «резистентными» к этому гормону. Когда это происходит, поджелудочная железа начинает производить ещё больше инсулина, чтобы снизить сахар. Это приводит к гиперинсулинемии. Такое состояние может продолжаться длительное время (предиабет может быть в течение 10-12 лет).
Клетки становятся всё более устойчивыми к инсулину, и содержание этого гормона, а также глюкозы в крови повышается. В конце концов клетки поджелудочной железы могут повредиться. Это приведёт к обратному процессу – снижению производства инсулина и далее к резкому росту уровня сахара.
Когда содержание глюкозы в крови превысит определённый порог, женщине будет поставлен диагноз диабет 2-го типа.
Инсулинорезистентность и чувствительность к инсулину
Если женщина с поликистозом яичников резистентна к инсулину, у неё низкая чувствительность к этому гормону. И наоборот, если она чувствительна к инсулину, то у неё низкая резистентность к гормону.
Иметь инсулинорезистентность – это плохо, а чувствительность к инсулину – хорошо. Резистентность к инсулину означает, что клетки плохо реагируют на этот гормон. Это приводит к повышению самого инсулина и увеличению глюкозы в крови, а далее способно привести и к диабету 2 типа с сопутствующими проблемами со здоровьем.
Инсулин – стимулятор аппетита, и, возможно, поэтому многие женщины с поликистозом яичников страдают от тяги к сладкому и другим продуктам с высоким содержанием углеводов. Считается, что повышенный уровень этого гормона является фактором, способствующим воспалению и другим метаболическим осложнениям, связанным с СПКЯ.
Спкя и инсулинорезистентность
За последние 20 лет было установлено, что гиперинсулинемия является главной причиной синдрома поликистозных яичников (СПКЯ) у значительной части женщин. Такие пациентки имеют «метаболический СПКЯ», который можно считать предиабетическим состоянием. Чаще всего у этих девушек есть ожирение, нарушения менструального цикла, а также больные диабетом родственники.
Большинство женщин с синдромом поликистозных яичников (СПКЯ) устойчивы к инсулину и страдают ожирением. Лишний вес сам по себе является причиной метаболического нарушения. Но резистентность к инсулину выявляют и у женщин с СПКЯ, не страдающих ожирением. Это в значительной степени связано с уровнями ЛГ и свободного тестостерона в сыворотке.
Основным ухудшающим фактором для женщин с поликистозом яичников является то, что некоторые типы клеток в организме — чаще всего мышцы и жиры — могут быть резистентными к инсулину, тогда как другие клетки и органы – нет.
В результате гипофиз, яичники и надпочечники у женщины с инсулинорезистентностью отвечают только на высокий уровень инсулина (и не реагируют должным образом на нормальный), что увеличивает лютеинизирующий гормон и андрогены.
Это явление называют «избирательным сопротивлением».
Причины
Считается, что одним из основных факторов инсулинорезистентности является увеличение количества жиров.
Многочисленные исследования показывают, что высокое содержание свободных жирных кислот в крови приводит к тому, что клетки, в том числе мышечные, перестают нормально реагировать на инсулин.
Это может быть частично вызвано жирами и метаболитами жирных кислот, которые растут внутри мышечных клеток (внутримышечный жир). Основной причиной повышенных свободных жирных кислот является употребление слишком большого количества калорий и лишний вес.
Переедание, увеличение массы тела и ожирение сильно связаны с резистентностью к инсулину. Висцеральный жир на животе (вокруг органов) очень опасен. Он может выделять много свободных жирных кислот в кровь и даже высвобождать воспалительные гормоны, которые приводят к инсулинорезистентности.
Женщины с нормальным весом (и даже худые) могут иметь СПКЯ и резистентность к инсулину, но это нарушение гораздо более распространено среди людей с избыточной массой тела.
Есть и несколько других потенциальных причин расстройства:
Высокое потребление фруктозы (из сахара, а не из фруктов) связывают с резистентностью к инсулину.
Повышенный окислительный стресс и воспаление в организме могут привести к инсулинорезистентности.
Физическая активность повышает чувствительность к инсулину, а неактивность, наоборот, снижает.
Имеются данные, что нарушение бактериальной среды в кишечнике может вызвать воспаление, которое усугубляет толерантность к инсулину и другие проблемы с метаболизмом.
Кроме этого, существуют генетические и социальные факторы. Считается, что, возможно, у 50 % людей есть унаследованная склонность к этому расстройству.
Женщина может быть в этой группе, если у неё есть семейная история диабета, сердечно-сосудистых заболеваний, гипертонии или СПКЯ.
У других 50 % инсулинорезистентность развивается из-за нездоровой диеты, ожирения и отсутствия физических нагрузок.
Диагностика
При подозрении на поликистоз яичников врачи всегда назначают женщинам тесты на выявление резистентности к инсулину.
Высокий инсулин натощак – признак резистентности.
Тест HOMA-IR рассчитывает индекс инсулинорезистентности, для этого сдаётся глюкоза и инсулин натощак. Чем он выше, тем хуже.
Глюкозотолерантный тест измеряет глюкозу натощак и спустя два часа после приёма определённого кол-ва сахара.
Гликированный гемоглобин (A1C) измеряет уровень гликемии за предыдущие три месяца. Идеальный показатель должен быть ниже 5,7 %.
Если у женщины есть избыточный вес, ожирение и большое количество жира вокруг талии, то шансы инсулинорезистентности очень высоки. Врач также должен обратить на это внимание.
- Чёрный (негроидный) акантоз
Так называют состояние кожи, при котором на некоторых участках, в том числе в складках (подмышки, шея, области под грудью), наблюдаются тёмные пятна. Его наличие дополнительно указывает на резистентность к инсулину.
Низкий уровень ЛПВП («хороший» холестерин) и высокие триглицериды являются двумя другими маркерами, которые сильно связаны с инсулинорезистентностью.
Высокий инсулин и сахар – ключевые симптомы инсулинорезистентности при поликистозе яичников. К другим признакам относится большое количество жира на животе, повышенные триглицериды и низкие ЛПВП.
Как узнать о наличии резистентности к инсулину
У женщины может быть эта проблема, если у неё есть три или более из указанных ниже симптомов:
- хронически высокое кровяное давление (превышает 140/90);
- фактический вес превышает идеальный на 7 или более кг;
- повышены триглицериды;
- общий холестерин выше нормы;
- «хороший» холестерин (ЛПВП) составляет менее 1/4 от общего;
- повышенные уровни мочевой кислоты и глюкозы;
- увеличен гликированный гемоглобин;
- повышенные ферменты печени (иногда);
- низкий уровень магния в плазме.
Последствия повышенного инсулина:
- синдром поликистоза яичников,
- акне,
- гирсутизм,
- бесплодие,
- диабет,
- тяга к сахарам и углеводам,
- ожирение по типу «яблоко» и сложности с похудением,
- высокое артериальное давление,
- сердечно-сосудистые заболевания,
- воспаления,
- рак,
- другие дегенеративные расстройства,
- сокращение продолжительности жизни.
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ, СПКЯ И МЕТАБОЛИЧЕСКИЙ СИНДРОМ
Инсулинорезистентность является отличительной чертой двух очень распространённых состояний – метаболического синдрома и диабета 2 типа.
Метаболический синдром представляет собой набор факторов риска, связанных с диабетом второго типа, сердечными заболеваниями и другими нарушениями.
Его симптомами являются высокие триглицериды, низкий уровень ЛПВП, повышенное давление, центральное ожирение (жир вокруг талии) и высокий уровень сахара в крови. Инсулинорезистентность также является основным фактором развития диабета типа 2.
Остановив прогрессирование резистентности к инсулину, можно предотвратить большинство случаев метаболического синдрома и диабета 2-го типа.
Инсулинорезистентность лежит в основе метаболического синдрома, сердечных заболеваний и диабета типа 2, которые в настоящее время относятся к числу самых распространённых проблем со здоровьем в мире. Многие другие заболевания тоже связаны с резистентностью к инсулину. К ним относятся безалкогольная жировая болезнь печени, синдром поликистозных яичников (СПКЯ), болезнь Альцгеймера и рак.
КАК ПОВЫСИТЬ ЧУВСТВИТЕЛЬНОСТЬ К ИНСУЛИНУ ПРИ ПОЛИКИСТОЗЕ ЯИЧНИКОВ
Хотя инсулинорезистентность – это серьёзное нарушение, приводящее к тяжёлым последствиям, с ним можно бороться. Приём лекарств с метформином является основным лечением, которое назначают врачи. Однако женщины, имеющие инсулинорезистентный тип СПКЯ, фактически могут вылечиться, изменив свой образ жизни.
Возможно, это самый простой способ улучшить чувствительность к инсулину. Эффект будет заметен почти сразу. Выбирайте ту физическую активность, которая вам больше всего нравится: бег, ходьба, плавание, велосипед. Хорошо сочетать занятия спортом с йогой.
Важно потерять именно висцеральный жир, который находится в районе живота и печени.
Сигареты могут вызывать инсулинорезистентность и ухудшать состояние у женщин с поликистозом яичников.
- Сократите потребление сахара
Постарайтесь уменьшить потребление сахаров, особенно из сладких напитков типа газировки.
Диета при поликистозе яичников должна быть основана на необработанных продуктах. Также включите в рацион орехи и жирную рыбу.
Употребление жирных кислот омега-3 может снизить уровень триглицеридов в крови, которые часто повышены при поликистозе яичников и инсулинорезистентности.
Принимайте добавки для повышения чувствительности к инсулину и снижения уровня сахара в крови. К ним относятся, например магний, берберин, инозитол, витамин Д и такие народные средства, как корица.
Есть доказательства, что плохой непродолжительный сон тоже вызывает резистентность к инсулину.
Девушкам с поликистозом яичников важно научиться управлять стрессом, напряжением и тревогой. Здесь также может помочь йога и добавки с витаминами группы В и магнием.
Высокий уровень железа связан с резистентностью к инсулину. В этом случае женщинам в постменопаузе может помочь сдача донорской крови, переход от мясного рациона к растительному, включение в диету большего количества молочных продуктов.
Инсулинорезистентность у женщин с поликистозом яичников можно заметно уменьшить и даже полностью вылечить с помощью простых мер по изменению образа жизни, к которым относятся здоровое питание, приём добавок, физическая активность, потеря лишнего веса, хороший сон и уменьшение стресса.
Источник: http://spkya.net/polikistoz-yaichnikov-spkya-i-insulinorezistentnost/
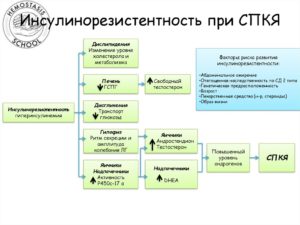
Инсулинорезистентность при СПКЯ

Прежде, чем разобраться в роли инсулинорезисстентности при синдроме поликистозных яичников, стоит обозначить, что же такое сам инсулин, резистентность к которому развивается при этой нозологической форме.
Инсулин – это гормонально активное вещество, продуцируемое клетками поджелудочной железы. Он участвует в основных метаболических процессах, связанных с утилизацией глюкозы в организме человека. В отличии от всеобщего мнения, что инсулин ответственен только за уровень сахара в крови, он так же принимает участие в белковом и жировом метаболизме.
После того, как человек принял какую-то пищу, уровень глюкозы в крови стремительно стремиться вверх. Начинают подаваться сигналы в поджелудочную железу, которые провоцируют усиленное высвобождение инсулина в кровь. Он обладает такими свойствами, как усиление проницаемости мембранных компонентов клеток, что веден к поглощению ими глюкозы, ее расщеплению.
Но в силу патологических процессов, иногда, возникают такие моменты, когда клетки теряют способность подобно описанному выше механизму реагировать на инсулин. То есть возникает инсулинорезистентность – неспособной клеток отвечать на действие инсулина. В результате такового дисбаланса в крови стремительно растет уровень глюкозы.
На что организм реагирует, соответственно, еще большим выбросом инсулина. В итоговом результате возникает своеобразный порочный круг. Как итоговый результат таких процессов, клетки поджелудочной железы приобретают характерные патологические изменения, при которых достаточное количество инсулина просто не синтезируется.
Итог – повышенное содержание сахара в крови и диагноз сахарного диабета 2 типа.
Инсулин и СПКЯ
К тому, сам инсулин стимулирует центр голода и заставляет женщину употреблять большое количество пищи, богатой углеводами.
В результате этого женщина начинает усиленно набирать вес и развивается ожирение, которое так часто проявляется при синдроме поликистозных яичников. Поэтому СПКЯ и инсулин – взаимосвязанные моменты.
Однако, гиперинсулинемия влияет отрицательно не только на метаболические процессы.
Патогенез СПКЯ: инсулинорезистентность – лг – тестостерон
Основной патогенетический механизм усугубления клинической картины синдрома поликистозных яичников является тот факт, что увеличенное количество инсулина провоцирует увеличенное количество лютеинизирующего гормона, и что самое главное, тестостерона. Именно появление такого дисбаланса гормонов в организме женщины способствует нарушению овариально-менструального цикла, отсутствию овуляции и склерокистозным изменениям, которые так патогномоничны для данного синдрома.
В чем же может быть причина возникновения такого феномена, как инсулинорезистентность?
Этиологическим фактором извращенного ответа клеток на действие инсулина считается гиперлипидемия — увеличение содержания жиров. Это давно установленный факт, доказанный во многих исследованиях.
Жиры и жирные кислоты, а именно, увеличение их количества в организме человека происходит по причине повышенного каллоража питания и чрезмерного употребления жирной пищи.
Несомненно, у людей со сниженным индексом массы тела так же встречается инсулинорезистентность, однако, процент таких случаев низок. Так же можно встретить и СПКЯ без инсулинорезистентности. Каждый случай сугубо индивидуален.
У таких представительниц прекрасного пола этиологическими факторами могут быть:
- Повышенное количество употребляемой фруктозы;
- Низкий уровень физической активности так же приводит к снижению чувствительности клеток к инсулину.
Воспалительный процесс в организме может провоцировать данный феномен.
Дисбактериоз, который, так же, ведет к воспалительным процессам, занимает свою нишу в патогенезе синдрома поликистозных яичников.
Генетическая предрасположенность так же играет определенную роль в возникновении инсулинорезистентности.
Инсулинорезистентность и СПКЯ: диагностические критерии
Главной задачей при таком патологическом состоянии является качественная и своевременная диагностика, которая позволит назначить коррегирующее лечение и стабилизировать гормональные и обменные процессы организма женщины.
В первую очередь проводится общий осмотр пациентки. Обращается внимание на избыточную массу тела, ожирение по мужскому типу, темные пигментные участки на поверхности кожи.
Проводятся лабораторные методы диагностики, направленные на подтверждение избыточного количества инсулина и нарушение ответа клеток на его действие.
Определение уровня инсулина натощак. Инсулин при СПКЯ имеет стойкую тенденцию к росту.
Рассчитывается показатель индекса инсулинорезистентности;
Проводится двухчасовой тест толерантности к глюкозе: первый раз капиллярную кровь женщина сдает натощак. Затем, растворив 75 грамм сухой глюкозы в стакане воды, женщина выпивает его и спустя 2 часа показатели пересдаёт капиллярную кровь на уровень сахара в крови. повышенные данного теста так же указывают на наличие инсулинорезистентности.
Определение уровня гликолизированного гемоглобина — так же важный диагностический критерий для установки диагноза.
Определение уровней фракций холестерина, при этом наблюдается снижение уровня липопротеидов высокой плотности.
Спкя и инсулинорезистентность: методы терапии
Наиболее важным вопросом в данном случае является «как лечить инсулинорезистентность при СПКЯ?»
Лечение данного состояния должны включать методы, которые будут воздействовать на первопричину данного патологического состояния.
Снижение массы тела, которое достигается по средствам:
- Диета при СПКЯ инсулинорезистентность. Исключение обильного количества пищи, богатой углеводами и жирами. Увеличить в соотношении белковый компонент диеты. Ограничить прием продуктов, которые содержат высокий уровень сахара.
- Адекватные физические нагрузки: ходьба на расстояние, пробежки, плавание, аэробика.
- Ограничение влияния стрессовых факторов.
- При необходимости назначаются сахароснижающие препараты, такие как сиофор, метформин.
Источник: https://spkja.ru/insulinorezistentnost-pri-spkya.html
Инсулинорезистентность и СПКЯ — взаимосвязь и лечение

Поликистоз или СПКЯ является одной из наиболее распространенных причин женского бесплодия. Также называемый синдром поликистозных яичников, СПКЯ — это проблема состояния фертильности, которая, как показывает статистика, касается каждую десятую женщину детородного возраста в мире. Инсулинорезистентность и СПКЯ тесно связаны.
Выделяется два вида поликистоза:
- Первый – классический или инсулинорезистетный.
- Второй – неинсулинорезистентный.
Оба типа СПКЯ диагностируются на основе определенных критериев. И первый, и второй тип имеют такие признаки нарушения здоровья как:
- нарушения менструального цикла,
- отсутствие месячных (аменорея),
- проблемы с овуляцией,
- множественные небольшие кисты на яичниках,
- гормональный дисбаланс,
- избыточный тестостерон,
- рост или потеря волос,
- избыточный вес,
- акне и другие высыпания на лице, груди и спине.
У женщин с классическим типом СПКЯ есть дополнительный неприятный компонент — резистентность к инсулину.
https://www.youtube.com/watch?v=Xgkm39VRHeI
Как вылечить инсулинорезистентность и СПКЯ
Что такое инсулинорезистентность
Организм вырабатывает гормон инсулин, чтобы тот помогал переносить глюкозу в мышцы, печень и жировую ткань. Глюкоза поступает из продуктов питания, которые мы едим. Она обычно накапливается в мышцах, печени и жировых клетках, которые используются для высвобождения энергии.
«Инсулинорезистентность проявляется как неспособность клеток мышц, печени и жира принимать инсулин из крови.
В результате этого процесса поджелудочная железа начинает вырабатывает еще больше инсулин, чтобы помочь проникнуть в клетки … » — так определяет инсулинорезистентность Национальный институт диабета, болезней пищеварительной и почек США.
Это мнение разделяют и российские врачи и нутрициологи. У многих женщин с СПКЯ и инсулинорезистентностью поджелудочная железа производит слишком много инсулина. Симптомы этого явления следующие.
- Постоянное или сильное чувство голода, даже после частых небольших приемов пищи.
- Сильная жажда, приводящая к частому мочеиспусканию.
- Тремор рук и ног.
- Резкие сдвиги в уровнях энергии; чувство усталости больше, чем обычно.
- Темные участки кожи на костяшках, локтях, подмышках, задней части шеи или коленях.
- Повышенный инсулин и глюкоза в сыворотке крови.
Указанные симптомы можно спутать с признаками других проблем со здоровьем. Также у некоторых женщин с инсулинорезистентным СПКЯ может вообще не быть никаких явных симптомов. Однако, если вы обнаружили у себя два и более симптома, обязательно обратитесь к врачу.
Инсулинорезистентный СПКЯ
Предполагается, что генетические факторы и неправильный образ жизни являются главными причинами того, почему у женщин развивается СПКЯ с инсулинорезистентностью.
Помимо семейной истории, возраста и этнической принадлежности, факторы риска образа жизни вызывают наибольшую озабоченность.
Чрезмерное употребление сильно обработанной или нездоровой пищи, недостаточная физическая активность, увеличение веса, ожирение, курение и недостаток сна – все это факторы, которые напрямую способствуют развитию СПКЯ и инсулинорезистентности.
Если вы питаетесь неправильно, кушаете очень много и часто, особенно нездоровую высокоуглеводную пищу, которая содержит колоссальное количество глюкозы. Вашей поджелудочной железе не остается больше ничего, кроме постоянного производства инсулина.
Именно так и развивается инсулинорезистентность. Клетки просто перестанут воспринимать инсулин и не смогут его принять. Следующая проблема заключается в том, что избыток инсулина, в свою очередь, провоцирует избыток тестостерона.
А тестостерон напрямую влияет на женскую фертильность, вплоть до подавления овуляции.
Природные способы лечения СПКЯ с инсулинорезистентностью
Цель лечения инсулинорезистентности заключается в том, чтобы наладить систему выработки адекватного количества инсулина и вернуть способность клеток воспринимать этот инсулин.
Стандартные врачебные протоколы лечения инсулинорезистентности и поликистоза включают – диету с целью снижения веса, прием гормональных контрацептивов и препаратов для снижения уровня сахара в крови, таких как метформин.
Естественный подход глобально ничем не отличается, за исключением приема синтетических лекарств.
Натуропаты в своих протоколах делают акцент на соблюдение правильного питания, легкие и регулярные физические нагрузки с целью нормализации индекса массы тела и адекватный хороший сон.
Вместо того, чтобы обманывать организм с помощью гормональных препаратов, мы хотим рассказать вам о естественной альтернативе лекарствам, снижающим уровень сахара в крови.
Естественные способы лечения поликистоза
1. Правильное питание! Как бы банально, это не звучало, но очень часто побороть инсулинорезистентность можно с помощью здорового питания. Основные правила:
- употребление продуктов с низким гликемическим индексом (то есть тех, которые не повышают уровень глюкозы в крови и не провоцируют выброс инсулина),
- большое количество клетчатки и овощей, «медленных» углеводах,
- обильное питье – пить 30 мл на 1 кг веса в сутки, но не менее 1,5 литров чистой воды в день,
- питание 3 раза в день с интервалами в 4 часа или интервальное голодание 16/8, так как частое употребление пищи провоцирует выброс инсулина.
Источник: https://blisswoman.ru/zdorove/insulinorezistentnost-i-spkya-vzaimosvyaz/
Симптомы поликистоза яичников и его связь с инсулином
Синдром поликистозных яичников (СПКЯ) звучит так, будто эта болезнь касается исключительно женских репродуктивных органов. Да, СПКЯ действительно влияет на овуляцию и фертильность, но на самом деле это заболевание эндокринного характера. Оно тесно связано с невосприимчивостью к инсулину (инсулинорезистентностью).
Что такое инсулинорезистентность простыми словами?
Если говорить об инсулинорезистентности, объясняя простыми словами, то это постепенная потеря способности человеческого организма воспринимать собственный инсулин.
Гормон синтезируется поджелудочной железой и в нормальных условиях быстро повышается сразу после еды. Таким образом он стимулирует печень и мышцы к поглощению сахара (глюкозы) и преобразованию ее в энергию. Сахар в крови падает, а вслед за ним понижается и выработка инсулина.
При невосприимчивости организма к инсулину уровень сахара может быть нормальным, а инсулина наоборот – повышенный (гиперинсулинемия). Почему? Когда в организм поступает слишком много пищи и развивается ожирение, поджелудочной железе требуется вырабатывать гораздо больше инсулина. Это, как если бы человек пытался перекрикивать толпу, чтобы донести свою мысль до окружающих.
Все потому что жировая ткань отличается очень высокой метаболической активностью – то есть быстро накапливается. Даже при повышении массы тела на 35% от нормы невосприимчивость к инсулину вырастает на 40%.
По такому принципу постепенно развивается сахарный диабет 2 типа и сердечно-сосудистые заболевания. В ряду этих болезней стоит и синдром поликистозных яичников.
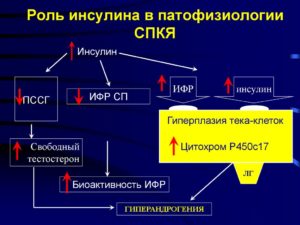
Как связаны невосприимчивость к инсулину и СПКЯ
Инсулинорезистентность – это основополагающий фактор для чистого СПКЯ. По статистике повышенный уровень инсулина в крови находят у 70–95% людей с ожирением и у 30–75% пациенток с поликистозом яичников.
Повышенный уровень инсулина негативно влияет на репродуктивные способности женщины. Он ухудшает овуляцию и приводит к избытку тестостерона (мужского полового гормона) в яичниках.
Одно из британских исследований показало, что рост случаев СПКЯ коррелирует с ростом ожирения за последние десять лет. В другом документе описывается «галопирующее увеличение случаев СПКЯ параллельно с ростом распространенности диабета 2-го типа». Высокий процент жира в организме — главная проблема для пациенток с поликистозом яичников.
У пациенток с поликистозом яичников в анамнезе часто фигурируют:
Ожирение или повышенная масса тела;
Нерегулярная менструация (нарушение менструальных циклов);
Случаи сахарного диабета 2-го типа в семье.
Связь между инсулинорезистентностью и СПКЯ довольно проста. Одни ткани в организме (жировые и мышечные) становятся невосприимчивы к инсулину, а вот другие – нет. Внутренние органы, железы продолжают перерабатывать инсулин, который поджелудочная теперь производит в удвоенном количестве.
Со временем гипофиз, яичники, надпочечники женщины тоже начинают воспринимать только ударные дозы гормона. В итоге в организме растет количество андрогенных гормонов и лютеинизирующего гормона гипофиза. Это выражается в образовании множества мелких уплотнений (кист) на яичниках.
Самое опасное последствие СПКЯ – это, конечно, бесплодие. Но и без этого у пациентки будет куча проблем со здоровьем:
облысение;
себорея и угревая сыпь;
депрессия;
сложности с потерей веса;
хронические боли внизу живота, расстройство пищеварения и др.
Кроме того, СПКЯ в два раза повышает риск рака молочной железы или эндометрия, сахарного диабета, тромбоэмболии, инфаркта миокарда, инсульта.
Любой врач, который назначает диету и прочее лечение при синдроме поликистоза яичников, обязан проверить вас на невосприимчивость к инсулину.
Обычно назначаются три вида анализов крови:
индекс инсулинорезистентности (индекс HOMA-IR);
двухчасовой тест на толерантность к глюкозе;
анализ на гликированный гемоглобин (A1C).
Проверка на невосприимчивость к инсулину крайне важна. Она помогает распознать адренальный тип СПКЯ (редкая разновидность болезни) и исключить довольно большую группу пациенток с гипоталамической аменореей. У них нет никаких проблем с повышенным уровнем инсулина, однако, эти болезни легко спутать с СПКЯ у худых женщин.
Метформин и СПКЯ
Любой врач-эндокринолог наверняка посоветует вам снизить вес, включить в распорядок дня регулярные физические упражнения.
Также назначают метформин – препарат, который повышает чувствительность к инсулину. Прием метформина в целом считается эффективным лечением, поскольку смягчает внешние симптомы СПКЯ (угревую сыпь, себорею), помогает предотвратить диабет 2-го типа.
Однако действенность метформина в лечении сердечно-сосудистых заболеваний не доказана, а в деле снижения инсулинорезистентности он не так эффективен, как диета и регулярные тренировки. Так что его назначают лишь в качестве дополнения.
Как принимать меформин при поликистозе яичников
Чтобы правильно принимать метформин при поликистозе яичников, ознакомьтесь с инструкцией и рекомендациями врача. Лекарство отпускается в аптеках только по рецепту.
https://www.youtube.com/watch?v=bvcQ4xraYFY
Начальная доза препарата для взрослых составляет 500 мг 1–3 раза в сутки. Затем с интервалом в одну неделю её постепенно повышают до 2–3 граммов в сутки. Спустя 10–15 дней необходимо сдать анализ на глюкозу и уровень инсулина и скорректировать дозу.
Метформин не сочетается с алкоголем! Не рекомендован при острых инфекционных заболеваниях.
Оральные контрацептивы также являются официально рекомендуемым методом лечения СПКЯ, однако, они могут негативно влиять на регуляцию сахара в крови – то есть первопричину болезни. Связь между СПКЯ, инсулинорезистентностью и противозачаточными таблетками считается «современной медицинской проблемой», требующей дальнейшего изучения.
Роль фруктозы при инсулинорезистентности
Что касается моих пациентов с СПКЯ, то я всегда настоятельно рекомендую снизить потребление фруктозы.
Роль фруктозы при инсулинорезистентности довольно неочевидна. Сам по себе этот сахарид не является проблемой. Например, при употреблении фруктов и ягод она не провоцирует резистентности к инсулину, а даже наоборот – благотворно сказывается на его восприимчивости организмом.
А вот высокое потребление десертов, безалкогольных напитков без сахара, но с фруктозой в качестве сахарозаменителя, соков и нектаров оказывает противоположный эффект. При высокой концентрации фруктоза быстро накапливается в печени, вызывая специфическое состояние – ожирение печени, что ведет к инсулинорезистентности.
БАДы при лечении СПКЯ
Разумеется, витамины и биологически активные добавки (БАДы) не заменят вам тренировок и похудения, но к их помощи можно прибегнуть, если вы добиваетесь снижения резистентности к инсулину при лечении СПКЯ.
Известно, что инозитол (миоинозитол и дихироинозитол), который участвует в сигнализации инсулина рецепторами, может быть эффективен в этом деле.
Проведенный в 2018 году мета-анализ десяти клинических исследований показал, что он значительно улучшает показатели восприимчивости к инсулину и «регулирует менструальные циклы, улучшая овуляцию и оказывая благотворное влияние на метаболические процессы при синдроме поликистозных яичников». В большинстве исследований пациенткам давали от 1,2 до 4 граммов инозитола в сутки.
Препараты магния являются второй эффективной биодобавкой, поскольку помогает исправить субклинический дефицит этого микроэлемента. Его нехватка, как считают авторы нескольких научных работ, может спровоцировать не только сердечно-сосудистые заболевания, но и плохую восприимчивость к инсулину.
Дефицит магния наблюдается примерно у трети, а возможно и большего количества пациентов с инсулинорезистентностью.
Ещё одно небольшое исследование иранских ученых в 2017 году показало, что совместное использование магния, цинка, кальция и витамина Д улучшает инсулиновый обмен у пациенток с СПКЯ. Впрочем, требуются дополнительные научные данные.
- Большинство пациенток с синдромом поликистозных яичников (СПКЯ) страдают от инсулинорезистентности или высокого уровня инсулина;
Повышенный уровень инсулина – это одновременно и симптом СПКЯ, и лежащий в его основе физиологический фактор;
Тестирование на резистентность к инсулину может быть полезным для исключения других заболеваний, которые путают с СПКЯ;
Препараты магния и инозитол могут быть полезны при лечении СПКЯ, однако, ключевыми факторами являются: диета, снижение веса и физические нагрузки.
Источник: https://medvisor.ru/articles/diabet/simptomy-polikistoza-yaichnikov/





