Эко после лапароскопии
Эко после лапароскопии – это способ повысить возможность успешного завершения протокола с развитием беременности. Лапароскопическая операция относится к числу современных малотравматичных вмешательств, проводимых при различных патологических состояниях.
Отрицательный результат после проведенного экстракорпорального оплодотворения может наступать в связи с заболеваниями, которые не удалось диагностировать другими методами исследования. Поэтому лапароскопия перед ЭКО позволяет повысить шанс развития беременности после первого переноса эмбрионов.
Лапароскопическое вмешательство во время диагностического исследования может перейти в операцию. Это экономит время на восстановительный период и приближает момент начала протокола ЭКО.
С помощью лапароскопии удаляются миоматозные узлы, кисты, спайки маточных труб и другие гинекологические заболевания, препятствующие наступлению беременности.
Специалисты уверяют, что течение беременности после лапароскопии и без нее не имеет существенных отличий. Поэтому все страхи, связанные с необходимостью выполнения исследования, не обоснованы.
Что такое лапароскопия?
Лапароскопией называется метод исследования внутренних органов с помощью лапароскопа. Это современный способ проведения диагностики и операций. Лапароскопия относится к малоинвазивным хирургическим вмешательствам, благодаря чему восстановительный период после операции протекает значительно быстрее.
Эко после лапароскопии имеет больше шансов завершиться развитием беременности. Другие методы предварительной диагностики могут не выявить некоторые гинекологические заболеваний. Их наличие часто является причиной отрицательного результата протокола. Поэтому лапароскопическое исследование перед экстракорпоральным оплодотворением необходимо с целью своевременного обнаружения патологии.
В ходе исследования возможно проведение оперативного вмешательства. Минимальное количество разрезов не травмирует близлежащие органы и ткани. Поэтому период восстановления после лапароскопии значительно короче, чем при полостной операции.
Следующим преимуществом метода считается возможность наблюдения за ходом операции через экран монитора. Врач оценивает состояние слизистых оболочек, наличие или отсутствие новообразований. Во время лапароскопии проводят забор материала для проведения гистологического исследования.
Биопсия позволяет установить природу образований и поставить окончательный диагноз.
Для чего нужна лапароскопия перед ЭКО?
Проведение лапароскопии значительно повышает шанс успешного завершения экстракорпорального оплодотворения. С помощью данного вида диагностики выявляются причины, приводящие к бесплодию. Некоторые из них не видны на УЗИ органов малого таза. Одним из преимуществ лапароскопического вмешательства является возможность удаления этиологических факторов при выполнении исследования.
Вопрос об обязательности выполнения вмешательства возникает у всех женщин. Специалисты считают, что лапароскопия перед ЭКО увеличивает количество положительных результатов после проведения протокола.
Состояние маточных труб
Многие хронические гинекологические заболевания приводят к нарушению проходимости маточных труб. Из-за этого оплодотворенная яйцеклетка не может проникнуть в полость матки для дальнейшего прикрепления. Наиболее распространенными причинами изменения состояния маточных труб являются:
- Спайки. Возникают после перенесенного воспаления.
- Наличие патологической жидкости в полости маточных труб.
- Деформация структуры труб, вызывающая полную или частичную непроходимость.
- Увеличение проницаемости стенок маточных труб.
Диагностическая лапароскопия поможет выявить данные состояния. Параллельно с исследованием проводится оценка способности женщины зачать и выносить ребенка.
При определении спаечного процесса в полости маточных труб, назначается оперативное вмешательство, целью которого является восстановление их проходимости.
После проведенного лечения требуется время для восстановления организма перед выполнением ЭКО. В среднем оно занимает 3-4 месяца.
Эндометриоз
Патологическое разрастание эндометриоидной ткани достаточно часто выявляется у женщин репродуктивного возраста. Существует мнение, что проведенная терапия эндометриоза не повышает успех протокола ЭКО. Однако, при естественном зачатии лечение эндометриоза является обязательным условием для наступления беременности.
Лапароскопия позволяет установить наличие поражения эндометрия матки. Патология может длительное время существовать без каких-либо клинических проявлений.
Опасным осложнением эндометриоза является тенденция к распространению патологической ткани на близлежащие органы. Подобным образом поражаются мочевой пузырь, кишечник, а также другие органы малого таза. Организму необходимо дать время на восстановление после проведенного лечения. Спустя 3 месяца разрешается вступать в протокол экстракорпорального оплодотворения.
Удаление кисты
Кисты препятствуют возможности успешного проведения экстракорпорального оплодотворения. Лапароскопическую операцию назначают с целью удаления образования и восстановления проходимости маточных труб.
Возможно полное восстановление функции яичников. В таком случае протокол ЭКО не требуется, и беременность наступает естественным путем. Однако, при необходимости удалить кисту вместе с яичниками, единственным способом зачатия является экстракорпоральное оплодотворение.
Поликистоз яичников
Характеризуется нарушением функции яичников. Процесс овуляции отсутствует, приводя к возникновению бесплодия.
Лапароскопическим методом производят удаление части яичника или выполняют насечки на его капсуле. Подобным образом восстановляют функциональную способность органа, но на короткий промежуток времени. Проведение экстракорпорального оплодотворения показано спустя 3 месяца после лапароскопии.
Миома матки
Относится к числу доброкачественных новообразований органов малого таза. Наличие миоматозных узлов изменяет форму матки, приводя к нарушению микроциркуляции крови в органе.
Выполнение ЭКО при наличии данного заболевания нецелесообразно, так как деформированная матка не приспособлена для вынашивания ребенка. Миоматозные узлы удаляют с помощью лапароскопической операции. Восстановительный период занимает около 8 месяцев. После этого возможно проведение протокола ЭКО.
Через сколько делают Эко после лапароскопии
Вопрос «через сколько делают Эко после лапароскопии» является актуальным для всех женщин, планирующих протокол экстракорпорального оплодотворения. Сроки зависят от патологии, по поводу которой проводилось вмешательство.
Организму требуется восстановиться после операции. В среднем, этот период занимает до 3 месяцев. Однако, при некоторых состояниях восстановление может занять около 6 месяцев. Лапароскопия перед ЭКО позволяет повысить шанс наступления беременности после первого переноса эмбрионов.
Виды лапароскопии
В зависимости от цели, с которой проводится лапароскопия, выделяют несколько видов вмешательства. К ним относятся:
- Диагностическая. Назначается с целью уточнения диагноза, если не получилось определить его другими способами. Преимуществами диагностической лапароскопии является возможность перевести ее в хирургическую.
- Хирургическая. Является предпочтительным способом лечения многих патологических состояний. С помощью лапароскопа удаляют кисты, новообразования, спайки маточных труб, миоматозные узлы. Оперативная лапароскопия позволяет произвести забор материала для биопсии.
- Контрольная. Осуществляется для оценки результатов после ранее проведенной лапароскопии.
- Мини-лапароскопия. Метод выбора перед планируемым экстракорпоральным оплодотворением. Во время мини-лапароскопии производят разрезы, после которых не остается шрамов. Подобным образом выполняют диагностическое исследование или лечение патологических состояний.
Возможности лапароскопии
Лапароскопическое вмешательство может проводиться как с диагностической, так и лечебной целью. С помощью данного вида исследования удается выявить патологические состояния, не диагностированные другими способами.
Преимуществом лапароскопии является возможность в режиме реального времени наблюдать за изменениями органов малого таза через экран монитора. Показаниями для проведения исследования являются следующие патологии:
Бесплодие любого генеза. Лапароскопия позволяет установить причины, которые не были выявлены другими методами диагностики.
- Оценка состояния маточных труб. Исключаются заболевания, приводящие к их непроходимости.
- Онкологические образования. Лапароскопия считается обязательным методом диагностики при подозрении на онкологическое образование яичника.
- Воспалительные заболевания органов малого таза. С помощью исследования определяется наличие эндометриоза, миоматозных узлов.
- Внематочная беременность. Подозрение на неправильное развитие плода подтверждается лапароскопическим способом.
Диагностическая манипуляция может перейти в операцию при обнаружении следующих состояний:
- Нарушение проходимости маточных труб. Причиной патологии являются спайки, кисты и другие образования.
- Миома матки. Миоматозные узлы удаляются с помощью лапароскопического метода. При этом удается сохранить орган и возможность дальнейшего наступления беременности.
- Патология яичников. Чаще всего причиной бесплодия является поликистоз. Лапароскопия позволяет удалить часть яичника или проколоть капсулу органа. Помимо этого, иссекаются кисты и другие новообразования яичников.
Преимущества лапароскопии
Лапароскопия за несколько лет стала одним из самых популярных видов диагностики и оперативного вмешательства. Это связано с большим количеством преимуществ метода. К основным из них относятся:
- Возможность провести оперативное вмешательство во время выполнения диагностики. Удаляются кисты, новообразования, спайки и другие патологические состояния, препятствующие выполнению ЭКО.
- Снижение объема оперативного доступа. Отличием лапароскопии от полостной операции является выполнение минимального количества разрезов для осуществления доступа к пораженному органу.
- Короткий восстановительный период. В связи с уменьшением количества травмированных тканей, процесс реабилитации протекает значительно быстрее.
- Уменьшение количества послеоперационных осложнений.
- Косметический эффект. Данное преимущество особенно важно для женщин. Маленькие разрезы заживают с образованием незаметных рубцов.
- Сохранение органа. Лапароскопия проводится под постоянным контролем за ходом операции через видеомонитор. Таким образом достигается точный доступ к патологическому очагу и возможность провести его удаление с сохранением органа.
Перечисленные преимущества позволяют считать лапароскопию методом выбора при необходимости выполнения хирургического вмешательства перед экстракорпоральным оплодотворением.
Как протекает беременность после лапароскопии?
При соблюдении всех сроков, отведенных на восстановительный период после лапароскопии, ЭКО проходит без осложнений. В случае отрицательного результата протокола, лапароскопическое вмешательство не рассматривается как основная причина неудачи. Отсутствие беременности может возникать в связи с другими хроническими заболеваниями органов малого таза.
Повторное экстракорпоральное оплодотворение повышает шанс успешного завершения протокола. Специалисты отмечают, что течение беременности после лапароскопии не имеет отличий от естественного вынашивания.
Есть ли отличия от процедуры без патологии
Наличие или отсутствие маточных труб не оказывает существенного влияния на ведение протокола ЭКО. Некоторые репродуктологи отмечают увеличение шансов наступления беременности после проведенной лапароскопии.
Это связано со следующими обстоятельствами:
- Удаление очага инфекции. Хронические заболевания являются распространенной причиной бесплодия. К ним относятся эндометриоз, спаечная болезнь маточных труб, наличие миоматозных узлов и другие гинекологические патологии. Иссечение этиологического фактора повышает шансы получения положительного результата после ЭКО.
- Исключение возможности развития внематочной беременности. Процент данного осложнения не высок. Однако, при наличии патологии маточных труб шанс возрастает. Оплодотворенная яйцеклетка не попадает в полость матки и прикрепляется к маточным трубам. Внематочная беременность является показанием для проведения экстренного оперативного вмешательства.
Протокол экстракорпорального оплодотворения после удаления маточных труб и при их наличии будет состоять из следующих этапов:
- Диагностическое исследование. Проводится для своевременного выявления хронических заболеваний и назначения соответствующего лечения.
- Стимуляция яичников. Для получения большего количества зрелых яйцеклеток выполняют гормональную стимуляцию.
- Определение времени увеличения фолликулов с помощью ультразвуковой диагностики.
- Пункция фолликулов. Во время манипуляции производят забор зрелых ооцитов для их дальнейшего оплодотворения.
- Оплодотворение яйцеклетки с помощью спермы партнера или донора. В результате образуется эмбрион. Полученные зародыши исследуются для выявления наиболее жизнеспособных.
- Пересадка эмбрионов в полость матки. Завершающий этап протокола ЭКО. Спустя 14 дней после имплантации рекомендуется проводить тест на беременность для определения результата процедуры.
Источник: https://proivf.ru/blog/eko-posle-laparoskopii-matochnyh-trub/
Какие методы применяются для диагностики проходимости маточных труб?
Согласно данным ВОЗ, порядка 15% пар испытывают проблемы с зачатием ребенка. При этом в 50% случаев причиной является «женский фактор».
В среднем порядка 1,9% женщин репродуктивного возраста имеют диагноз «первичное бесплодие». Одной из причин данного заболевания является непроходимость маточных труб.
Рассмотрим подробно плюсы и минусы современных методов исследования проходимости маточных труб.
Что такое проходимость маточных труб?
Маточные, или фаллопиевы, трубы – это два канала, которые располагаются справа и слева в нижней части живота и соединяют между собой матку и брюшную полость. Длина каждого канала – 10-12 см, внешний диаметр – 1 см, внутренний диаметр – всего 0,1 мм. В брюшной полости фаллопиевы трубы соприкасаются с яичниками.
Маточные трубы играют важнейшую роль в процессе зачатия ребенка: именно по ним перемещаются сперматозоиды, а также оплодотворенная яйцеклетка. Движение происходит за счет работы особых «ресничек», покрывающих внутреннюю поверхность каналов.
Если имеется нарушение проходимости маточных труб, то в лучшем случае сперматозоиды не могут достигнуть яйцеклетки. В худшем случае уже оплодотворенная яйцеклетка не может переместится в матку, что грозит возникновением внематочной беременности, а впоследствии – удалением одной из фаллопиевых труб.
Таким образом, каждой женщине, которая планирует в будущем иметь детей, следует регулярно проходить медицинский осмотр, а при необходимости – обследование проходимости маточных труб.
Данные статистики
Различные заболевания маточных труб примерно в 45% случаев являются причиной женского бесплодия (так называемого «трубного бесплодия»).
Каковы основные причины возникновения непроходимости маточных труб? Прежде всего, это разнообразные воспалительные заболевания, обусловленные развитием патогенной микрофлоры. В результате воспалительного процесса канал может «склеиться».
Из воспалительных заболеваний маточных труб выделяют следующие: сальпингоофорит (аднексит), сальпингит и гидросальпинкс. При аднексите воспаление образуется в матке, а затем инфекция движется по маточной трубе и переходит на яичники.
Сальпингит – это изолированное воспаление маточной трубы, которое приводит к возникновению спаек и развитию непроходимости.
При гидросальпинксе в маточной трубе скапливается жидкость, образуя своеобразный пузырь, который, увеличиваясь, растягивает маточную трубу и нарушает работу ресничек, благодаря которым яйцеклетка перемещается в матку.
Еще одна частая причина – так называемые «спайки» – ниточки из соединительной ткани, которые оказывают внешнее давление на маточные трубы и нарушают их проходимость. Также причиной могут быть врожденные пороки, полипы и опухоли маточных труб.
Еще одно опасное заболевание, влияющее на проходимость маточных труб, – эндометриоз, при котором в организме женщины происходит разрастание тканей, похожих на слизистую оболочку полости матки.
Обследование проходимости маточных труб может быть назначено при обнаружении любой из вышеперечисленных патологий, а также при проблемах с зачатием ребенка.
Симптоматика
Основные признаки непроходимости маточных труб: боли во время полового акта, тянущие боли внизу живота (в том числе во время месячных), а также обильные желтые выделения.
Исследование проходимости маточных труб
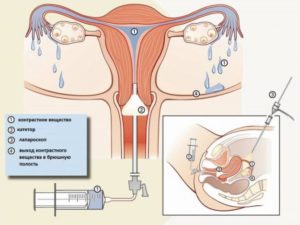
Любой метод проверки проходимости маточных труб, будь то УЗ-исследование, рентген-диагностика или хирургическое вмешательство, заключается в следующем: в полость матки вводится некое вещество (жидкость или газ), после чего врач проверяет степень проникновения данного вещества в брюшную полость через маточные трубы. Если вещество перемещается свободно, значит проходимость хорошая. Если задерживается, значит можно говорить о непроходимости одной или обеих маточных труб. Диагностика может являться как инвазивной, так и без хирургического вмешательства. К неинвазивным методам относят ГСГ (рентген), УЗИ и пертрубацию, тогда как лапароскопияя и фертилоскопия – это хирургические процедуры. Инвазивные способы проверки проходимости маточных труб обладают большей точностью, однако в большинстве случаев бывает достаточно УЗИ или рентгена.
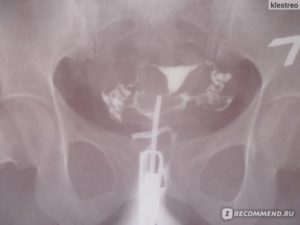
Рентген-диагностика (гистеросальпингография)
Рентген-диагностика проходимости маточных труб носит название гистеросальпингографии, сокращенно – ГСГ.
Перед выполнением снимка врач вводит в полость матки контрастное вещество – жиро- или водорастворимый препарат, обычно содержащий йод или барий. Если трубы проходимы, то на снимке это будет видно (жидкость попадет в брюшную полость).
Точность данного вида обследования составляет 70-80%. Процедура должна проводиться в определенные дни менструального цикла – на 5-9 день.
Процедура ГСГ имеет ряд особенностей и противопоказаний:
- ГСГ нельзя проводить при наличии любых воспалительных процессов органов малого таза, поэтому перед процедурой необходимо сдать анализы на ВИЧ, гепатит В и С, сифилис, а также общий мазок на флору);
- после прохождении ГСГ необходимо предохраняться в течение 1 менструального цикла;
- ГСГ нельзя делать во время беременности и при наличии аллергии на контрастное вещество;
- за 1-2 дня до прохождения обследования необходимо избегать половых контактов, за неделю нельзя проводить спринцеваний, использовать средства интимной гигиены и любые вагинальные лекарства.
В целом рентген-диагностика проходимости маточных труб – процедура безболезненная. После проверки могут возникнуть неприятные ощущения в нижней части живота и небольшие кровянистые выделения, но это нормально. На сегодняшний день ГСГ считается оптимальным способом проверки проходимости маточных труб.
УЗИ-диагностика (эхогистеросальпингография)
УЗИ-диагностика проходимости маточных труб (другое название – гидросонография) проходит, как и любое другое ультразвуковое обследование. С помощью УЗИ-сканера и специального геля врач обследует зону брюшной полости.
Предварительно в шейку матки с помощью тонкого катетера вводится стерильный физиологический раствор, движение которого отслеживается на мониторе. Как и ГСГ, УЗИ проводится на 5-9 день менструального цикла, то есть накануне овуляции.
Данный вид диагностики является менее точным, чем ГСГ, однако обладает рядом преимуществ по сравнению с ним:
- отсутствует нежелательное для человеческого организма облучение: исследование можно проходить несколько раз, так как оно абсолютно безвредно;
- нет необходимости предохраняться после процедуры;
- отсутствуют какие-либо болевые ощущения и аллергические реакции на физраствор.
УЗИ-диагностика проходимости маточных труб не может проводиться при наличии воспалительных процессов. В целом вся процедура длится порядка 15 минут.
Недостаток УЗИ заключается в том, что в некоторых случаях физраствор не проникает в брюшную полость из-за спазма матки, а не из-за нарушения проходимости фаллопиевых труб. В этом случае диагноз может быть ошибочным.
Именно поэтому ГСГ считается более точным методом, чем УЗ-исследование.
Диагностическая лапароскопия и фертилоскопия
Лапароскопия и фертилоскопия – это, по сути, хирургические процедуры с разной степенью травматичности, которые часто сочетают друг с другом. Однако они редко назначаются лишь для того, чтобы оценить проходимость маточных труб.
Данные методы являются скорее лечебными, чем диагностическими, так как во время процедуры хирург имеет возможность не только оценить состояние органов малого таза, но и удалить некоторые патологические изменения (например, спайки маточных труб).
Лапароскопия:
- проводится в стационаре с использованием наркоза;
- для прохождения обследования необходимо лечь в больницу на 1-2 дня;
- во время операции на брюшной стенке выполняется 2 небольших надреза, через которые вводятся хирургические инструменты;
- для оценки проходимости маточных труб выполняется хромотубация – введение в полость матки стерильного раствора;
- за 8 часов до операции рекомендуется отказаться от еды и питья;
- восстановление происходит в течение 2-3 дней, возможны довольно сильные боли, что естественно при заживании швов;
- в течение месяца после процедуры необходимо избегать половых контактов, нельзя поднимать тяжести, употреблять алкогольные напитки и тяжелую для усвоения пищу;
Фертилоскопия:
- проводится амбулаторно под местной анестезией;
- для введения лапароскопа выполняется небольшой разрез на стенке влагалища;
- возможно проведение сапингоскопии – оценки проходимости маточных труб с помощью камеры;
- после процедуры разрез не зашивается и заживает самостоятельно, восстановление длится 3-5 часов:
- длительность процедуры: 15-30 минут;
- процедура строго противопоказана женщинам с эндометриозом и миомой матки;
- подготовка к проведению процедуры аналогична требованиям, предъявляемым к лапароскопии.
Обратите внимание
Большинство женщин оценивают болезненность фертилоскопии на 4,2 по десятибалльной шкале.
Пертрубация
Во время пертрубации проверка проходимости маточных труб производится с помощью введения газа в полость матки (воздуха, кислорода, диоксида углерода, азота, ксенона или других). Процедура практически безболезненна и длится не более 5 минут.
После ввода газа маточные трубы естественным образом сокращаются, и этот процесс фиксируется специальной аппаратурой в виде графика. Через 10-15 минут после пертрубации могут появиться боли в подложечной области и под ключицами, что свидетельствует о нормальной проходимости маточных труб.
Перед процедурой необходимо очистить кишечник и мочевой пузырь. Как и ГСГ, пертрубация проводится перед наступлением овуляции.
Противопоказания:
- воспалительные заболевания органов малого таза;
- заболевания сердечно-сосудистой системы;
- туберкулез, инфекционные болезни;
- воспалительные процессы (грипп, ангина, фурункулез и т.д.).
Средняя стоимость ГСГ в Москве: 7500-9000 руб., гидросонографии – 6000-8000 руб., пертрубации – 4000-6000 руб. Цены на лапаро- и фертилоскопию могут варьироваться от 20-40 тыс. до 100 тыс. руб. в зависимости от сложности операции.
В целом, для диагностики проходимости маточных труб метод ГСГ является наиболее информативным, точным и относительно недорогим.
УЗИ, в свою очередь, является наиболее безболезненным и безопасным способом, а пертубация – наиболее дешевым и быстрым.
Источник: https://www.eg.ru/digest/diagnostika-prokhodimosti-matochnykh-trub.html
Способы и последствия лечения непроходимости труб. Лапароскопия
Маточные трубы соединяют яичник с маткой, и созревшая яйцеклетка, двигаясь от яичника, оплодотворяется сперматозоидом именно в трубе. После этого труба проталкивает яйцеклетку в матку. Непроходимость маточных труб — одна из причин женского бесплодия.
Непроходимость может быть следствием:
- операции на органах малого таза (в том числе и удаления аппендицита);
- перенесенного воспаления (чаще всего — хламидиоза).
Непроходимость может возникать не только в самой трубе, но и между яичником и трубой как спайка (слипание стенок маточных труб и яичников).
Спайка маточной трубы
Требуется ли удаление маточных труб в случае их непроходимости?
- Консервативное лечение (без операций)используется в случаях, когда непроходимость вызвана воспалительными процессами. При этом назначают противовоспалительные препараты, физиолечение, но в случае образования спаек такое лечение малоэффективно.
- Оперативное лечение — хирургическое вмешательство. Обычно оперативное лечение проводится методом лапароскопии — она практически не дает осложнений. Но 100% вероятности излечения бесплодия, связанного с нарушением проходимости маточных труб, дать не может никто. Удаление маточных труб — крайняя мера, и применяется в исключительных случаях.
Как проверить проходимость маточных труб?
Проверка проходимости маточных труб может осуществляться несколькими способами:
- диагностическая лапароскопия (проверку проходимости маточных труб проводят, как правило, во время операции по удалению спаек — лапароскопию обычно не назначают только для того, чтобы проверить трубы);
- ГСГ (гистеросальпингография, МСГ, метросальпингография — другие названия);
- гидросонография (УЗИ);
- фертилоскопия (метод, похожий на лапароскопию; часто комбинируется с ней). Отличие фертилоскопии от лапароскопии в том, что инструменты вводятся не через брюшную стенку, а через влагалище.
Как проверить проходимость маточных труб, какой выбрать способ?
С учетом того, что и лапароскопия, и фертилоскопия — травматичные методы, а УЗИ не дает четкой «картины происходящего», ГСГ во большинстве случаев является оптимальным методом.
ГСГ, или гистеросальпингография
Гистеросальпингография (ГСГ) — рентгенографическая проверка маточных труб на проходимость. Гистеросальпингография — важный этап в обследовании женщины с диагнозом «бесплодие». Точность исследования — не менее 80%.
Гистеросальпингография позволяет диагностировать:
- проходимость маточных труб;
- состояние маточной полости и наличие патологии эндометрия — полипа эндометрия;
- наличие деформаций развития внутренних органов и матки, например седловидной матки, внутриматочной перегородки, двурогой матки и т. д.
Как проводится проверка проходимости маточных труб с помощью ГСГ?
В шейку матки вводят контрастное вещество — раствор синьки. Она заполняет полость матки и поступает в трубы, из них вытекает в брюшную полость. При этом делается рентгеновский снимок, который показывает состояние полости матки и маточных труб.
В большинстве случаев процедура помогает не только оценить проходимость маточных труб, но еще и дает возможность увидеть наличие деформации трубы:
- расширение;
- извитость;
- перетяжки и т. д.
Гистеросальпингографию можно проводить только при отсутствии воспалений. Перед началом обследования сдают анализы на ВИЧ, гепатит В и С, сифилис, а также общий мазок на флору. ГСГ общего обезболивания не требует.
Как правило, у женщин, которые пытаются забеременеть, гистеросальпингография проводится на 5–9-й день менструального цикла, если его продолжительность составляет 28 дней. Если женщина предохраняется от беременности, проведение обследования возможно в любой день цикла, кроме менструации.
Недостатки гистеросальпингографии
- Процедура довольно неприятна.
- Облучаются органы малого таза.
- После ГСГ в течение одного менструального цикла необходимо предохраняться.
Гистеросальпингография
Узи проходимости маточных труб
Проверка на проходимость маточных труб УЗИ (гидросонография) — альтернатива гистеросальпингографии. УЗИ имеет ряд преимуществ перед ГСГ:
- менее неприятная процедура;
- в отличие от ГСГ, не используется облучение, которое может оказать негативное влияние на репродуктивное здоровье женщины;
- в то время как после ГСГ необходимо тщательно предохраняться, Узи проходимости маточных труб безопасно.
Основной недостаток процедуры — более низкая, по сравнению с ГСГ, точность результатов.
Когда проверяют проходимость труб УЗИ?
Проверку на проходимость труб УЗИ обычно проводят накануне овуляции: в это время вероятность спазма снижена и канал шейки матки расширен.
В отличие от гистеросальпингографии, в данном случае не очень существенно, на какой день цикла проводится проверка труб на проходимость с использованием сканера УЗИ.
Перед тем как проверить проходимость маточных труб, необходимо сдать анализы, чтобы исключить наличие воспалительных заболеваний.
Как осуществляется проверка проходимости маточных труб УЗИ?
Определение методом Узи проходимости маточных труб практически безболезненно. Через шейку матки в маточную полость вводят специальный катетер, в него под контролем УЗИ медленно вливают теплый физраствор. Если он протекает в маточные трубы, значит, трубы проходимы. Если нет — вероятна их непроходимость.
Недостатки проверки проходимости маточных труб УЗИ-методом:
- сравнительно большими количествами жидкости, а также спазмами матки и маточных труб могут быть вызваны неприятные ощущения;
- если УЗИ показало, что физраствор не проходит, это не всегда может означать непроходимость труб. Причиной этого может быть сильный спазм.
Лапароскопия. Как проверить проходимость маточных труб с ее помощью?
Лапароскопия — хирургический метод оценки проходимости маточных труб. Через проколы в брюшной стенке с помощью оптических приборов проводится осмотр внутренних органов. Если вам назначена лапароскопия, форум может помочь выбрать клинику или даже хирурга.
Лапароскопия в гинекологии — способ лечения и диагностики различных патологий органов малого таза. Операция лапароскопия — один из современных методов хирургии с минимальным вмешательством и повреждением кожи. Лапароскопии проводятся как с диагностической, так и с лечебной целью.
Лапароскопия может проводиться для уточнения различных диагнозов. Если вы чувствуете боли после лапароскопии, обратитесь в клинику, где вам проводили операцию.
Диагностическая лапароскопия — оперативная технология исследования, при которой врач осматривает органы брюшной полости, не делая при этом больших разрезов на брюшной стенке. Чаще всего производятся два маленьких разреза. Для увеличения поля зрения в брюшную полость вводится небольшое количество газа.
В один разрез вставляется прибор под названием лапароскоп — тонкая трубка на одном конце с объективом, а на другом — с окуляром (второй конец также может соединяться с блоком видеокамеры, который передает изображение на экран). В другой разрез вставляется манипулятор, с помощью которого врач смещает органы брюшной полости, тщательно осматривает их и ставит диагноз.
Диагностическая лапароскопия проводится для оценки состояния наружной поверхности маточных труб и органов малого таза, а также для выявления их патологий.
Наиболее распространенные операции:
- лапароскопия яичников;
- лапароскопия маточных труб;
- лапароскопия органов брюшной полости.
После лапароскопии:
- На стационаре пациентка находится, как правило, не более суток: врачи следят за ее состоянием, проводят УЗИ. Через 2–3 дня можно возвращаться к работе.
- Не рекомендовано употребление алкоголя и тяжелой пищи в следующие 2–3 недели после операции. — Секс стоит отложить на 2–3 недели, чтобы избежать попадания инфекции.
- Физические нагрузки нужно повышать равномерно. Лучше начинать с пеших прогулок и постепенно увеличивать их длительность. Тяжелое после операции поднимать не следует.
Лапароскопия яичников
Эта процедура проводится не только для удаления кист. В то же время это самый эффективный метод лечения кисты яичников разного характера. Она также может быть эффективным способом лечения эндометриоза — заболевания, при котором клетки внутреннего слоя стенки матки разрастаются за пределами этого слоя. При этом может образоваться эндометриоидная киста.
Лапароскопия яичников позволяет удалить кисту и спайки, вернуть женщине возможность иметь детей. Буквально через пару дней после того, как была проведена лапароскопия кисты яичника, он возвращается в свои нормальные границы и полностью восстанавливает свои функции.
Боли после лапароскопии наблюдаются очень редко, швы обычно заживают быстро, не доставляя дискомфорта, — обезболивающие таблетки принимают в крайних случаях, по назначению врача.
Лапароскопия кисты яичника — непростая операция. Выберите хорошего врача, потому что часто именно от аккуратности выполнения операции зависит появление кист в дальнейшем, а также возможность беременности.
Лапароскопия матки
Лапароскопия матки — эффективный способ лечения миомы. Операция назначается также для лечения различных пороков развития матки.
Лапароскопия миомы матки
Определяющие факторы при выборе способа лечения миомы матки — намерение в дальнейшем иметь детей, размер матки, размеры миоматозных узлов, их расположение. Лапароскопия — хороший вариант для удаления миомы небольшого размера.
Лапароскопия миомы матки не проводится в таких случаях:
- размер матки больше, чем плод на 11–12-й неделе беременности;
- развились множественные миоматозные узлы;
- размер узлов большой;
- узлы миомы расположены низко.
В этих случаях лучше воспользоваться другими методами удаления, например лапаротомией.
Лечение маточных труб с помощью лапароскопии
Лапароскопия труб — метод, при котором используют наркоз, и возникновение спазма исключено. Поэтому проверка труб с помощью лапароскопии дает очень точные результаты. Лапароскопия маточных труб позволяет удалить спайки. Операция лапароскопия назначается, если необходимо лечение маточных труб и их патологий.
Лапароскопия труб может назначаться в случаях:
- образования спаек маточных труб;
- внематочной беременности;
- непроходимости маточных труб;
- диагностики женского бесплодия;
- эндометриоза;
- стерилизации.
Месячные после лапароскопии
Если менструации протекают болезненно, то первые месячные после лапароскопии обычно проходят с большей потерей крови, чем обычно, и большей длительностью. Это из-за того, что внутренние органы заживают дольше, чем разрезы на брюшной стенке. В связи с этим первая менструация обычно более болезненна. Но все же при сильной менструальной боли нужно проконсультироваться с врачом.
Беременность после лапароскопии
После того как сделана лапароскопия, забеременеть можно в течение нескольких месяцев, но сразу после операции на 2–3 недели нужно полностью отказаться от половых контактов. После этого можно планировать зачатие. Беременность после лапароскопии вполне возможна в скором времени.
Женщины, у которых беременность после лапароскопии наступила в течение нескольких месяцев, наблюдаются у гинеколога. Часто беременность сопровождается медикаментозным лечением, женщина принимает препараты для поддержки нормального гормонального фона беременности. Если беременность после лапароскопии не наступила, эту операцию можно повторить несколько раз.
Лапароскопия — отзывы
Если вам назначена лапароскопия, форум — не лучший источник информации. Он может пригодиться в одном случае: если вы хотите выбрать клинику или врача: пациенты, которым была проведена лапороскопия, отзывы оставляют весьма охотно.
Стоит ли восстанавливать проходимость труб?
Забеременеть можно примерно в течение года после восстановления проходимости труб — вероятность, что они скоро снова станут непроходимы, очень высока. К тому же, труба должна быть не просто проходимой: она должна переместить оплодотворенную яйцеклетку в матку. Если она не делает этого, формируется внематочная беременность.
Любая операция по восстановлению проходимости труб повышает риск внематочной беременности. Таким образом, восстановление проходимости — далеко не гарантия того, что вы сможете забеременеть. К тому же, любая операция может запустить процесс образования спаек.
Если вы молоды, и больше нет факторов, которые мешают забеременеть, имеет смысл прооперировать трубы. Если же вам больше 35 лет, и вы давно безрезультатно пытаетесь завести ребенка, подумайте об искусственном оплодотворении.
С каждой овуляцией «качество» яйцеклеток ухудшается, и не стоит терять месяцы на восстановление труб — время играет против вас.
Исходя из всего, что мы описали выше, посоветуйтесь со своим врачом, чтобы узнать — стоит ли вам вообще заниматься восстановлением проходимости труб.
Источник: https://www.probirka.org/laparoskopiya/1839-sposoby-i-posledstviya-lecheniya-neprokhodimosti-trub-laparoskopiya
Что лучше – лапароскопия или гистероскопия
Современные методы диагностики заболеваний в гинекологии позволяют выявить болезни на ранних стадиях, и проводить их эффективную профилактику и лечение. Что собой представляет осмотр на гинекологическом кресле знает любая женщина. Также вряд ли ее напугает направление на ультразвуковую диагностику.
Но, когда гинеколог упоминает некоторые эндоскопические методы — лапароскопию, цервикоскопию, гистероскопию, колькоскопию или кульдоскопию, то дело обстоит иначе. Пациентка может сильно недоумевать о том, что будет происходить с ее организмом и чем все эти процедуры отличаются между собой. К примеру, некоторые женщины пытаются разобраться в том, что лучше — гистероскопия или лапароскопия?
Гистероскопия
Гистероскопия — метод обследования полости матки с помощью оптического прибора, введенного в матку через цервикальный канал. Изначально этот эндоскопический метод использовался только с целью диагностики, а в современной медицинской практике его используют для внутриматочных хирургических манипуляций.
Диагностическая гистероскопия показана в таких случаях:
- выявление новообразований различной природы;
- появление кровянистых выделений в период после наступления менопаузы;
- стойкое нарушение менструального цикла у женщин детородного возраста;
- на УЗИ не просматривается плодное яйцо;
- самопроизвольное прерывание беременности в сроки до 37 полных недель;
- диагностика пузырного заноса, злокачественной опухоли, образующейся из эпителиальных клеток хориона;
- при заместительной гормональной терапии для оценки ее эффективности;
- контроль расположения внутриматочной спирали.
Хирургические манипуляции во время гистероскопии могут проводиться в таких целях:
- внутриматочная полипэктомия;
- извлечение внутриматочного контрацептива и других инородных тел;
- рассечение внутриматочной перегородки или спаек;
- сужение устья фаллопиевых труб;
- лечение субмукозной фибромы матки.
Несмотря на то, что гистероскопия считается достаточно безопасной процедурой, но в редких случаях могут наблюдаться такие осложнения:
- Травмирование (прободение, перфорация) матки или цервикального канала.
- Инфицирование внутренних половых органов или обострение инфекционных заболеваний, которые не были выявлены на стадии подготовки к процедуре.
- При введении в полость матки углекислого газа могут появляться изменения сердечной деятельности, увеличение кислотности организма, закупорка кровеносных сосудов пузырьками газов, механическая травматизация тканей.
- Повреждение крупных сосудов мукозного слоя тела матки, приводящее к сильным кровотечениям.
- Реакция на анестезию.
Раньше выполнение гистероскопии считалось прерогативой крупных лечебных учреждений, а теперь ее применяют повсеместно в гинекологических стационарах и поликлиниках.
Диагностическую гистероскопию можно проводить в условиях гинекологического кабинета без дилатации цервикального канала шейки матки
Лапароскопия — метод проведения диагностических и хирургических операций внутренних органов, посредством введения миниатюрной видеокамеры и инструментов через небольшие надрезы в брюшной полости.
Этот диагностический метод широко используется в гинекологии:
- лечение бесплодия с неустановленной причиной и при отсутствии положительной реакции на гормональную терапию;
- операции на яичниках при их перерождении или наличии новообразований;
- подозрение на разрастание эндометрия за пределами его слоя или образования соединительнотканных тяжей в органах малого таза;
- эндометриоидная болезнь;
- миоматозное поражении матки;
- блокировка, перевязка или обрезание маточных труб;
- внутреннее кровотечение на фоне разрыва яичника.
При выполнении диагностической лапароскопии, делают маленький разрез (5-7 мм) в области пупка или немного ниже со смещением. Если необходимо выполнить хирургическое вмешательство на трубах или яичниках, то делают 1-2 дополнительных разреза по 5-7 мм, как правило, справа и слева внизу живота.
Кроме традиционных осложнений, таких как кровотечения и присоединение вторичной инфекции, у лапароскопии имеются уникальные осложнения:
- Закупорка кровеносных сосудов пузырьками газов. Вызвать это состояние может непосредственное попадание углекислого газа в сосудистое русло из иглы специального хирургического инструмента. Кроме того, газовая эмболия может развиться также в случае разрыва стенок крупных вен при лапароскопии, поскольку давление в брюшной полости выше, чем в венах.
- Повреждение сосуда брюшной стенки. Травма глубоких сосудов, как правило, приводит к быстрой и значительной кровопотере. А если повреждаются поверхностные сосуды, то появляется тонкая струйка крови после удаления хирургического инструмента.
- Травматизация органов ЖКТ. Игла Вереша имеет такую форму кончика, то повредить свободные подвижные петли кишечника практически невозможно. Но при этом защитить от повреждения прилегающие кишки или кишки с ограниченной подвижностью сложно, ввиду их нормального анатомического прикрепления.
- Повреждение мочевого пузыря или мочеточника. Заподозрить данную травматизацию можно по обильному кровотечению из порта, установленного в надлобковой области. Дальнейшее обнаружение крови в моче может говорить о глубоком повреждении.
- Повреждение нервов таза. Это может быть связано с положением пациентки на операционном столе или с ошибками в определении точки введения троакара через переднюю брюшную стенку и последующим ушиванием лапароскопических доступов.
При гистероскопии проводится обследование и лечение внутриматочной проблемы, а лапароскопия позволяет исследовать и лечить матку, трубы и придатки со стороны брюшной полости.
Лапароскопия и гистероскопия эффективны при решении многих проблем гинекологического профиля
Сильные и слабые стороны методов
Преимущества гистероскопии:
- детальное изучение детородных органов изнутри, которое позволяет ставить наиболее точный диагноз;
- выявление заболеваний, которые протекают в скрытой форме;
- при подозрении на онкологию возможно осуществить забор биологического материала для дальнейшего гистологического исследования;
- сохранение репродуктивных возможностей матки после различных видов эктомии прилежащих органов;
- сведение к минимуму кровотечений или их быстрая остановка;
- безопасность процедуры для смежных органов;
- незначительный риск возможных осложнений;
- возможность контролировать течение болезни;
- наложение микро-швов, сохранение эстетики.
Главный недостаток метода — узкопрофильность. Он применим только для манипуляций на шейке матки и внутри органа. Хотя данное исследование считается достаточно безопасным, но всегда существует вероятность развития осложнений. Поэтому гистероскопию должны выполнять только опытные специалисты, с высоким уровнем квалификации.
Преимущества лапароскопии:
Через какое время после гистероскопии можно беременеть?
- После манипуляций пациентка практически не испытывает болевых ощущений.
- Быстрое восстановление физических сил и трудоспособности после лапароскопии.
- Нет необходимости длительное время пребывать в условиях стационара.
- Образование соединительнотканных тяжей после такого эндоскопического вмешательства сведено к минимуму.
- Эстетическая составляющая — на месте проколов не образуются некрасивые послеоперационные рубцы.
- Вероятность развития послеоперационных грыж снижается, благодаря отсутствию широкого рассечения тканей.
- Окупаемость дорогой стоимости процедуры за счет короткого периода госпитализации и реабилитации, а также экономии используемых медикаментов.
Слабые стороны лапароскопического исследования:
- дорогостоящая процедура;
- риск развития характерных осложнений;
- не у всех специалистов имеется надлежащий уровень подготовки;
- риск повреждения смежных органов и анатомических структур.
Во время выполнения лапароскопии существует возможность делать десятикратное увеличение органа на мониторе, что позволяет детализировать мельчайшие отклонения от нормы.
Согласно международным стандартам в некоторых случаях рекомендуют делать лапароскопию и гистероскопию совместно
Лапароскопию и гистероскопию нельзя назвать взаимозаменяемыми процедурами. Они имеют абсолютно разные техники выполнения, но иногда могут преследовать похожие цели.
Как правило, врачи не дают пациентке самостоятельно выбирать между этими процедурами. А назначают их, отталкиваясь от серьезных показаний, выявленных у конкретной больной.
Именно врач решает какой метод наилучший в каждом конкретном случае.
Так, в ходе гистероскопии доктор может сделать биопсию эндометрия или удалить остатки плодного яйца из матки.
Что совершенно не возможно сделать при лапароскопии, поскольку инструменты находятся в брюшине и не заходят в детородный орган.
В ходе лапароскопии существует возможность рассечь соединительнотканные тяжи, выполнить оофорэктомию или удалить внематочную беременность. С чем далеко не всегда может справиться гистероскоп.
Иногда врачи решают совместить лапароскопию и гистероскопию. В таком случае у специалистов расширяются возможности, они могут всесторонне изучить патологию и принять необходимые меры для ее устранения.
Источник: https://apkhleb.ru/endoskopiya/chto-luchshe-laparoskopiya-gisteroskopiya





