Опухоль мозжечка головного мозга — на сколь опасно для жизни?
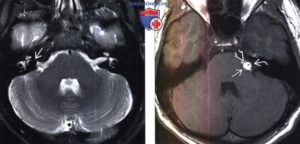
К наиболее часто встречающимся новообразованиям, поражающим головной мозг, относится опухоль мозжечка. Она может проявлять как доброкачественный, так и злокачественный характер, являться первичной или быть метастазом другой опухоли организма.
Из-за своего места расположения, то есть в мозжечке – двигательном центре мозга, опухоль на каждой стадии заболевания может давать различную симптоматику. Таким образом специалисты выделяют общемозговые, отдаленные и очаговые (мозжечковые) признаки патологии, сила которых обуславливается размером и местом локализации новообразования.
Процесс диагностирования опухоли мозжечка схож с выявлением других нейроопухолей: вначале необходим визит к неврологу, онкологу и только потом обследование мозга с помощью КТ или МРТ.
Причины развития
На данный момент специалисты не могут ответить на вопрос, что провоцирует рост опухоли мозжечка, как и любых других новообразований. Считается, что существует ряд предпосылок, под влиянием которых эта патология может появиться.
Часто схожая клиническая картина наблюдается у групп людей подвергшихся радиоактивному излучению или воздействию онкогенных вирусов, к коим относятся вирусы герпеса, аденовирусы, ВПЧ, ВИЧ. Немаловажную роль в провоцировании развития онкологии оказывает неблагоприятная экологическая обстановка и загрязнение окружающей среды тяжелыми металлами.
Генетики также считают, что предрасположенность к некоторым видам опухолей мозга передается по наследству. То есть риск рождения ребенка с такой патологией значительно возрастает, если у обоих родителей в ближайшем родстве были схожие случаи заболевания.
Конечно, совсем не обязательно, что у конкретного человека входящего в группу риска обязательно разовьется опухоль в мозжечке головного мозга, так как в основном для ее роста требуется сочетание сразу нескольких неблагоприятных факторов. Однако во избежание подобных случаев каждому человеку при возникновении периодических головных болей в области мозжечка специалисты рекомендуют провести детальное обследование мозга.
Классификация
Как и любые другие новообразования опухоли мозжечка могут быть злокачественными и доброкачественными. Первые формируется из скопления бесконтрольно делящихся атипичных клеток и способны прорастать в ближайшие нервные ткани или давать в них метастазы.
В большинстве случаев подобная клиническая картина сопровождается резким ухудшением состояния заболевшего. Основной причиной возникновения раковых новообразований считаются генетические нарушения. Так, агрессивная опухоль червя мозжечка, которая чаще всего обнаруживается у детей, называется медуллобластомой или саркомой.
К доброкачественным опухолям мозжечка относят гемангиобластомы и астроцитомы, проявляющие инфильтративный рост.
Визуально опухоли мозжечка чаще всего представляют собой узел, состоящий из скопления нескольких кистообразных новообразований различной плотности.
Из-за того что «двигательный центр» находится в задней нижней части мозга, опухоль, достигая больших размеров способна давить на структуры ликворопроводящей системы и влиять на работу ствола всего органа.
Для заболевшего это грозит расстройством работы систем жизнеобеспечения.
По своей природе опухоли мозжечка могут быть первичными, то есть формирующимися из клеток вещества мозжечка, и вторичными – образующимися от метастазов иных злокачественных новообразований организма, например, при раке груди, легких, щитовидной железы или злокачественных образованиях ЖКТ.
Симптоматика заболевания
Все опухоли мозжечка симптомы и признаки развития условно делятся на три группы:
- Общемозговые (возникают из-за нарушения циркуляции ликвора).
- Отдаленные (развиваются на фоне сдавливания соседних структур).
- Очаговые, то есть затрагивающие работу мозжечка.
Обычно они появляются одновременно, но их сила может разниться в зависимости от интенсивности роста новообразования, его места локализации и воздействия на соседние структуры.
Из-за места расположения «двигательного центра» (он находится над 4 желудочком сзади ствола мозга), в каждом конкретном случае отмечается нарастание симптоматики опухоли мозжечка. Но она может изменяться в зависимости от интенсивности роста опухоли и направленности ее разрастания.
Обычно вначале этот процесс сопровождается расстройством функционирования ствола мозга и увеличением внутричерепного давления, а затем уже нарушением работы мозжечка, так как головной мозг способен частично компенсировать его функционирование.
Появление общемозговых признаков патологии обуславливается тем, что с увеличением размера мозжечка за счет роста опухоли происходит его выпячивание за пределы черепной ямки, то есть в 4 желудочек.
Это в свою очередь ведет к нарушению циркуляции ликвора и повышению ВЧД.
У заболевшего об этих процессах сигнализирует появление ноющей головной боли в области затылка, головокружение, тошнота и иногда рвота.
Появление отдаленных проявлений развития опухоли мозжечка объясняется смещением структур ретикулярной формации и включает следующие симптомы патологии:
- нарушение чувствительности с одной из сторон лица, трудности при пережевывании и глотании пищи;
- появление косоглазия;
- асимметрия лица;
- тинитус, нарушения слуха;
- нечеткая речь;
- изменение вкуса;
- гипер- или гипотонус мышц одной из сторон тела;
- эпилептические припадки.
Очаговые симптомы заболевания обуславливаются дисфункцией структур самого мозжечка. К ним относятся:
- неуверенная и «пьяная» походка, нарушение устойчивости (если новобразование находится в черве мозжечка);
- плохой контроль мышц конечностей, изменение подчерка, тремор (при поражении одной из долей мозжечка признак патологии будет со стороны опухоли);
- нарушение речи – она делается прерывистой, такт — складным, а слова при произношении поделены на слоги.
По мере перемещения опухоли из одной доли мозжечка в другую, все вышеперечисленные симптомы перемешиваются и могут появляться одномоментно.
Диагностика
Если из всех вышеперечисленных симптомов Вы заметили сразу несколько признаков патологии, то это дает повод для обследования мозга у специалистов. Обычно для этого вначале требуется очная консультация сразу нескольких врачей: терапевта, онколога, окулиста и невролога. При этом каждый из них должен дать заключение о состоянии пациента для составления общей картины заболевания.
Если нарушение работы мозга было все-таки замечено и зафиксировано врачами, то далее назначается обследование органа с помощью МРТ или КТ.
Они представляют собой не инвазивные методы нейровизуализаци, позволяющие наглядно оценить новообразование на мозжечке, в том числе определить его месторасположение, размер, характер распространения в мозговом веществе и воздействие на соседние структуры.
На этом этапе очень важно различить опухоль от кисты, аневризмы или внутримозговой гематомы, так как последующая хирургическая операция может негативно сказаться на здоровье пациента. При сосудистых опухолях мозжечка, дополнительно назначается ангиографическое обследование мозга.
По итогу полученных данных в дальнейшем специалисты решают вопрос о госпитализации и последующих лечебных мероприятиях. Также собирается подробный анамнез заболевания и выявляются причины его возникновения (если это возможно).
Лечение новообразования
Основным направлением терапии любой опухоли мозжечка является ее физическое удаление.
Окончательное решение о последовательности необходимых мероприятий и их целесообразность принимает нейрохирург. Это связано с тем, что некоторые виды новообразований склонны к прорастанию в соседние структуры мозга и метастазированию, а их частичное иссечение малопродуктивно.
В таком случае главной целью хирургических манипуляций является удаление большей части атипичной ткани с целью восстановления нормальной циркуляции ликвора. В некоторых случаях для отвода лишней цереброспинальной жидкости выполняют шунтирование мозга.
Самым продуктивным методом удаления новообразований в любой части мозга считается лучевая терапия. Она позволяет точечно воздействовать на нужный участок мозжечка, не задевая ближайшие структуры.
Применение химиотерапии при лечении опухолевых новообразований основывается на введении в организм пациента цитостатических веществ, блокирующих разрастание быстрорастущих атипичных клеток.
Но такой метод лечения онкологии способен подорвать здоровье пациента, так как в организме человека к быстрому росту склонны не только опухолевые клетки, но и, например, клетки эпителия желудочного тракта. Соответственно подавляется их рост. Поэтому после курса химии назначается длительный прием восстановительных лекарственных препаратов.
В качестве дополнения назначаются противорвотные, мочегонные, седативные и анальгирующие лекарственные средства, направленные на улучшение общего состояния пациента.
В любом случае, чем раньше будет начато лечение, тем лучше для пациента, так в большинстве случаев терапия рака на ранней стадии приводит к полному излечиванию.
Прогноз при опухоли мозжечка
На этапе диагностики или иссечения опухоли в обязательном порядке часть атипичного материала отправляют на гистологическое исследование. Исходя из полученных данных затем определяется статус пациента.
Результат лечения во многом зависит от злокачественности новообразования. Если она доброкачественная, то прогноз благоприятный.
Если же опухоль формирует множественные метастазы в мозжечке и других частях мозга, прорастает в соседние структуры или сильно сдавливает их, то это может повлечь дисфункцию мозга и смерть пациента.
Источник: https://GolovaiMozg.ru/zabolevaniya/opuhol/opuhol-mozzhechka-golovnogo-mozga-na-skol-opasno-dlya-zhizni
Лечение опухоли мосто-мозжечкового угла
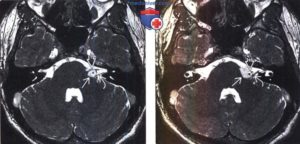
Мосто-мозжечковый угол является своеобразным углублением, которое находится между мозжечком, варолиевым мостом и продолговатым мозгом.
Новообразования этой области приводят к нарушению оттока ликвора, сдавлению сосудов и нервных структур. При симптомах поражения мосто-мозжечкового угла необходимо сразу обращаться к нейрохирургу.
Заболевание лечат только оперативным путем. Другие методики неэффективны.
Наиболее распространенной опухолью мосто-мозжечкового угла является невринома преддверно-улиткового нерва. Она имеет доброкачественный характер, встречается чаще среди женщин.
Симптомы и диагностика опухоли мосто-мозжечкового угла
Клиника опухоли мосто-мозжечкового угла зависит от типа новообразования, его размера, точного места локализации. Медленный рост вызывает определенные затруднения в диагностике. Распространенными симптомами опухоли мосто-мозжечкового угла являются нарушения слуха, сочетающиеся с парезом лицевого нерва.
Для заболевания характерна внутричерепная гипертензия. Некоторые пациенты в течение многих месяцев слышат посторонние шумы, но принимают их за индивидуальную особенность организма. К специалистам чаще всего обращаются при явных симптомах повышения внутричерепного давления, когда появляются интенсивные головные боли.
При развитии невриномы страдает лицевой нерв. Это проявляется нарушением функциональности мышц и парезом. Изменения со стороны тройничного нерва также характерны для этой локализации опухоли. В разгар заболевания появляются двигательные нарушения, атрофия жевательных мышц в сочетании с отклонением нижней челюсти в пораженную сторону во время открывания рта.
Невриномы могут иметь медиальный и латеральный рост. Латеральные опухоли рано приводят к нарушениям слуха и снижению функциональности вкусовых рецепторов на пораженной стороне.
Повышение внутричерепного давления появляется достаточно поздно.
Новообразования с медиальным ростом рано дают признаки повышения внутричерепного давления, что позволяет быстрее поставить точный диагноз, так как пациенты вовремя обращаются за медицинской помощью.
Лечение оперативным путем
Лечение опухоли мосто-мозжечкового угла преимущественно оперативное. Хирургическое вмешательство проводят после полного неврологического обследования.
Оперативное лечение мосто-мозжечкового угла включает проведение хирургических операций с использованием современного эндоскопического оборудования.
Качественная нейровизуализация позволяет подобрать подходящую врачебную тактику и определить доступ для наилучшего удаления новообразования.
Нейрохирург использует преимущественно эндотрахеальный наркоз и современные ингаляционные анестетики. Пациент находится в сидячем положении. Удаленные ткани опухоли можно подвергать дополнительным исследованиям, чтобы делать полноценный прогноз на будущее.
Очень важно обратиться к нейрохирургу при первых признаках развития заболевания. На начальной стадии роста опухоли используются микрохирургической техники, позволяющие сохранить функциональность нервных структур.
В таком случае специалисты применяют транслабиринтовый доступ к новообразованию. Если размеры опухоли не превышают нескольких сантиметров, возможно сохранить пациенту полноценной слух.
Выраженная стадия заболевания требует использовать в качестве хирургического доступа заднюю черепную ямку.
Методика оперативного лечения новообразования определяется размерами опухоли, ее местом расположения. Нейрохирург подбирает подходящую тактику, исходя из результатов комплексной диагностики и оценки общего состояния пациента.
Лучевая терапия используется при субтотальном удалении новообразования и относится к вспомогательным методикам. Но их эффективность на сегодня не доказана. Единственно разумным решением является проведение хирургического вмешательства в квалифицированном медицинском учреждении.
Большую часть подобных операций в стране проводят в НИИ Бурденко. Здесь есть необходимое техническое оборудование для осуществления эффективного оперативного лечения опухолей головного мозга разной локализации.
Специалисты используют все доступные возможности современной нейрохирургии для лечения пациентов и предупреждения опасных для жизни осложнений.
Прогноз жизни
Прогноз жизни при опухоли мосто-мозжечкового угла зависит от состояния здоровья пациента и особенностей роста новообразования. Также важна своевременность проведения качественной диагностики и оперативного лечения.
В большинстве случаев удаление опухоли дает положительный результат. Но риск рецидивирования заболевания все-таки сохраняется.
Отсутствие качественного лечения приводит к необратимым нарушениям функциональности нервных структур и потери слуха.
Источник: https://neurosurgery-msk.ru/lechenie-v-burdenko/udalenie-vnemozgovyh-opuholej/udalenie-opuholi-mosto-mozzhechkovogo-ugla
Менингиома мозжечка головного мозга (намета, моста): симптомы, причины возникновения, лечение, профилактика
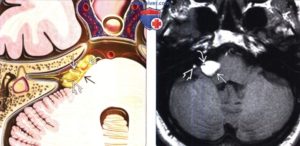
Менингиома – новообразование, составляющее более 20% всех опухолевых поражений головного мозга. Патология способна образоваться в любой мозговой области.
Несмотря на доброкачественный характер, менингиома иногда перерождается в раковую опухоль, из-за чего развивается метастазирование и существенно ухудшается прогноз.
Поэтому важно своевременно обращаться к специалисту при появлении первых симптомов болезни.
Что это такое
Доброкачественная менингиома возникает из твердой паутинной оболочки головного мозга или стромы сплетения кровеносных сосудов. Новообразование отличается изменением черепной формы в пораженном участке или выпячиванием дефекта нарушу существенными шишками.
Заболевание поражает поверхности крупных полушарий, переднюю и заднюю ямки черепа, мозжечковую зону, клиновидную или височную кости.
Менингиома характеризуется медленным ростом, поэтому часто оперативное вмешательство дает положительный результат. Однако опухоль склонна к рецидивам. Если происходит злокачественная трансформация, то новообразование прорастает в костные структуры, близлежащие ткани и вещество мозга.
Кроме того, нередко возникают метастазы. Если патология разрастается в мозговую сторону, то происходит образование узла, сдавливание прилегающего вещества.
Чаще всего менингиома развивается в среднем возрасте. Причем женщины больше подвергаются заболеванию, чем мужчины, тогда как у детей и подростков данная опухоль диагностируется крайне редко.
Причины
Точные причины развития менингиомы до сих пор не выявлены, но существуют следующие факторы, провоцирующие возникновение заболевания:
- Генетическая предрасположенность.
- Наличие нейрофиброматоза второго типа или синдрома Ла-Фраумени.
- Механические повреждения головы, после которых не было проведено должное лечение.
- Неблагоприятная окружающая среда, частое употребление продуктов с высоким содержанием нитратных веществ.
- Присутствие рака молочной железы.
- Радиационное или рентгеновское облучение головного мозга. В этом случае опухоль развивается спустя несколько лет после такого воздействия.
- Перенесение воспалительных патологий, энцефалита, менингита, отсутствие качественной терапии данных проблем.
- Нарушения гормонального фона. Возрастной климакс, период сразу после беременности, длительный прием оральных контрацептивов увеличивает риск появления менингиомы мозжечка.
В группу риска входят лица среднего возраста, люди с онкологическими патологиями.
Клиническая картина
Менингиома способная проявляться разнообразными симптомами. Кроме того, иногда опухоль протекает бессимптомно, что существенно затрудняет терапию заболевания.
Общая симптоматика
Первым признаком новообразования в любой области головного мозга считается головная боль, распирающего или ноющего характера. При этом симптом похож на мигрень, а состояние больного ухудшается ночью.
Еще менингиома головного мозга способна вызывать нарушения зрения, галлюцинации, тошноту со рвотой, возникающей неожиданно и независимо от приема пищи, из-за чего пациенты думают, что у них повысилось артериальное давление.
В запущенных случаях человек страдает от частых судорожных припадков, напоминающих приступы эпилепсии, потери памяти, психических расстройств, утраты сознания, постоянной усталости, слабости. Больной становится агрессивным, злым, впадает в депрессивное состояние. Иногда даже отнимаются нижние конечности.
Локальные проявления патологии
Менингиома мосто-мозжечкового угла дает о себе знать сильной головной болью, шумом в ушах, нарушением равновесия, легким головокружением. При отсутствии лечения симптоматика будет только ухудшаться.
Такое заболевание чревато развитием спонтанного нистагма, нарушением двигательной координации, из-за чего больные ходят с широко расставленными нижними конечностями.
По мере увеличения новообразования возникает абсолютная атаксия, теряется сила в мышцах ног. При поражении мосто-мозжечкового угла ухудшается протекание ликвора, вследствие чего страдает зрение, появляются болезненные ощущения в глазницах.
При фибропластической менингиоме намета мозжечка часто увеличивается внутричерепное давление, вызывающее отек головного мозга, сдавливание ствола. Такие явления смертельно опасны для пациента.
Может ли перерасти в рак
В большинстве случаев менингиома – доброкачественное образование. При этом опухоль характеризуется медленным ростом.
Однако при отсутствии своевременной диагностики, качественного лечения патологическое новообразование постепенно увеличивается, сдавливает прилегающие тканевые структуры и перерождается в раковое заболевание.
Поражение мозжечка опасно тем, что дефект часто располагается рядом со стволом. Из-за этого затрудняется хирургическое вмешательство, специалист вынужден лишь частично иссекать образование.
Если произошло злокачественное перерождение, то опухоль сдавливает мозговое вещество, вызывает метастазирование, часто рецидивирует.
Лечение
При незначительной патологии, медленно протекающей, отсутствии неврологических признаков показано лишь наблюдение за динамикой развития болезни. Однако пациент обязан периодически делать магнитно-резонансную томографию.
Частым вариантом лечения считается хирургическая операция, которая позволяет полностью устранить новообразование. Если опухоль располагается близко к стволу, то выполняется частичное удаление. Кроме того, после каждой десятой манипуляции развивается рецидив менингиомы. Для минимизации возможных осложнений применяется ультразвуковой аспиратор, микроскоп.
В некоторых случаях прибегают к лучевой радиохирургии. Суть такой терапии заключается в направлении пучка ионизирующих лучей в пораженную область головного мозга. Однако радиохирургическое лечение чревато повреждением здоровых нервов, развитием рецидивов.
Вероятные последствия
На последних стадиях крупное новообразование вызывает потерю памяти, эпилептические припадки с судорогами, нарушение концентрации внимания, равновесия, координации движений, психические расстройства.
Если произошло злокачественное перерождение опухоли, то отсутствие своевременного лечения приводит к прорастанию патологии в соседние тканевые структуры, поражению ствола головного мозга, возникновению метастаз, которые нередко приводят к летальному исходу.
Кроме того, менингиома намета мозжечка склонна к повторным появлениям. Во время проведения хирургического удаления существует вероятность проникновения инфекции, развития кровотечения, отеков.
Прогноз
Доброкачественное образование лишь в 3% случаев рецидивирует, тогда как атипичная опухоль – в 38%, а злокачественная опухоль – в 80%. На третьей стадии и при проведении всех видов терапии прогноз выживания составляет 3-4 года. Продолжительность жизни увеличивается, если пациент молодой.
Лучше всего дефект удалить полностью, так как частично устраненная менингиома часто разрастается вновь.
Если атрофия пораженных нервов привела к ухудшению зрения, слуха, то даже после хирургической операции такие нарушения чаще всего не исчезают. Даже доброкачественная опухоль способна повредить важные ткани, области головного мозга, из-за чего пациент становится слепым, глухим, а иногда новообразование приводит к летальному исходу.
Профилактика
В качестве профилактических мер необходимо соблюдать здоровый образ жизни, особое внимание следует уделять натуральным продуктам питания, избавиться от курения и употребления спиртных напитков.
Еще важно своевременно лечить различные воспалительные, инфекционные заболевания, поражающие головной мозг или центральную нервную систему, стараться избегать механических травм черепной коробки.
Менингиома мозжечка иногда протекает без каких-либо проявлений. Это говорит о незначительных размерах опухоли. Здесь все лечение сводится к постоянному наблюдению за динамикой развития патологии.
Появление клинических признаков сигнализирует об увеличении новообразования, сдавливании прилегающих тканевых структур, что опасно для жизни больного. Кроме того, заболевание склонно к злокачественному перерождению, поэтому при возникновении первых тревожных симптомов следует немедленно обратиться к специалисту.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/tsentralnaya-nervnaya-sistema/meningioma-mozzhechka/
Энцефалокраниокожный липоматоз
Энцефалокраниокожный липоматоз (синдром Хаберланда, синдром Фишмана) – врожденный нейрокожный синдром, характеризующийся преимущественно ипсилатеральными изменениями в скальпе, глазах и головном мозге.
Патогенез
Заболевание возникает вследствие дефекта мезенхимальной ткани; ген, ответственный за развитие патологических изменений, не выявлен. Макроскопически определяются атрофические изменения в корковом веществе головного мозга, гипоплазия белого вещества головного мозга, вентрикуломегалия, полимикрогирия, Валлеровская дегенерация.
Лептоменингеальные оболочки толстые, серые, желатинозные, с артериями, венами и варикозно измененными капиллярами, расположенными под ними. У пациентов с данной патологией определяется увеличение размеров черепа с участками гиперостоза.
В скальпе выявляются локальные участки липоматозного утолщения с алопецией на данном уровне, на лице возникают множественные небольшие периокулярные и параназальные папулы.
Микроскопически в головном мозге наблюдается аномальная цитоархитектоника с наличием разрозненных глиальных узлов и минерализацией поверхностной кортикальной пластинки, в лептоменингеальных оболочках развивается липоангиоматоз.
Эпидемиология
Заболевание встречается редко, до 100 опубликованных случаев. Патологические изменения развиваются с одинаковой частотой у мужчин и женщин, без расовой или географической принадлежности.
Клинические проявления
Наиболее часто заболевание выявляется у новорожденных, реже — в младенческом возрасте, в редких случаях симптомы возникают в молодом или взрослом возрасте. В большинстве случаев первым проявлением является локальная алопеция с расположенной под ней липомой скальпа.
Также возникает ипсилатеральная хористома, периокулярные и периназальные папулы, эпибульбарный дермоид. У пациентов с энцефалокраниокожным липоматозом развивается макрокрания, нередко без гидроцефалии.
Из неврологических симптомов проявляются судороги, отставание в психомоторном развитии, спастический гемипарез и сенсоромоторный дефицит. Может формироваться сколиоз и деформации стопы. В дальнейшем у пациентов могут возникать аневризмы и эктазии сосудов.
Существует несколько сообщений о неврологически нормальных пациентах с энцефалокраниокожным липаматозом.
Лучевая диагностика
КТ-семиотика
Визуализируется вентрикуломегалия, которая возникает преимущественно вследствие потери объема мозговой ткани. Возможно наличие атрофических изменений гемисферы, нередко заболевание ассоциируется с наличием субарахноидальных кист.
В скальпе определяется гиподенсивная липома, которая может быть плохо идентифицируема в области сагиттального шва черепа. Кортикальная кальцификация развивается с первого месяца жизни и в дальнейшем прогрессирует. На постконтрастных изображениях может выявляться диффузное или ипсилатеральное лептоменингеальное контрастное усиление.
На КТ-ангиографии наблюдается эктазия артерий и аневризматические расширения у пациентов взрослого возраста.
Рис. 1. МСКТ в аксиальной проекции: определяются липомы в области мосто-мозжечковых углов (узкие стрелки) и cisterna magna (широкая стрелка).
Рис. 2. МСКТ орбит в аксиальной проекции: определяются гипоинтенсивные включения жировой плотности в области правой орбиты (стрелка) (А); Т1-ВИ в аксиальной проекции: определяется точечный гиперинтенсивный сигнал в области правой орбиты (стрелка) (Б).
МРТ-семиотика
Т1-ВИ: выявляется гиперинтенсивный сигнал от липомы скальпа, подавляющийся при добавлении режима жироподавления.
В головном мозге может определяться полимикрогирия височных, теменных, и/или затылочных долей, наблюдается вентрикуломегалия, арахноидальные кисты и в некоторых случаях атрофические изменения гемисферы головного мозга. Хористомы склеры имеют гетерогенный сигнал с фокусами гиперинтенсивного сигнала.
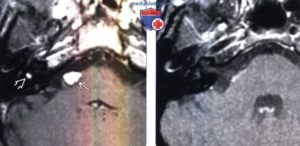
Рис. 3. Т1-ВИ в аксиальной проекции: определяется гиперинтенсивный сигнал от липомы, расположенной в средней черепной ямке (стрелка) (А); Т1 FS в аксиальной проекции: отмечается подавление сигнала от липомы в средней черепной ямке (стрелка) (Б).
Рис. 4. Т1-ВИ в коронарной проекции: выявляется умеренное утолщение подкожного жира с правой стороны (стрелка) (А); визуализируется крупная липома задней черепной ямки (широкая стрелка), а также липомы Меккелевых полостей (узкие стрелки) (Б).
Рис. 5.
Т1-ВИ в сагиттальной проекции: на уровне задней черепной ямки определяется краниоцервикальная липома (изогнутая стрелка) и липома мосто-мозжечкового угла (прямая стрелка) (А); визуализируется крупная субокципитальная липома (широкая стрелка) и массивная липома, распространяющаяся от задней черепной ямки (узкая стрелка) до позвоночного канала на уровне шейного отдела позвоночника (изогнутая стрелка) (Б).
Т2-ВИ: отмечается гипоинтенсивный сигнал в области коры головного мозга за счет кальцификации. Гиперинтенсивный сигнал от липом и арахноидальных кист.
Flair: отмечается уменьшение МРС от арахноидальных кист и сохранение гиперинтенсивного сигнала от липом.
DWI: не выявляется ограничения диффузии.
T1+C: может визуализироваться диффузное или ипсилатеральное лептоменингеальное контрастное усиление.
Рис. 6. Т1-ВИ FS +С в аксиальной проекции: визуализируется лептоменингеальное контрастное усиление от расширенных оболочек по конвекситальной поверхности правой гемисферы (стрелки).
МР-артериография: определяется расширение артерий и аневризматические расширения у возрастных пациентов.
Дифференциальный диагноз
- Синдром Стерджа-Вебера;
- Окулоцереброкожный синдром;
- Синдром эпидермального невуса;
- Синдром Протеус.
Пример описания
Описательная часть: В области средней черепной ямки слева, а также в области левого мосто-мозжечкового угла определяются образования с четкими, ровными контурами, однородной структурой, размерами … см и … см соответственно, гиперинтенсивным сигналом по Т2 и Т1, с подавление МРС в режиме Т1 FS.
Образования минимально смещают прилежащие структуры мозговой ткани, без признаков инфильтрации и отека. В режиме DWI и ADC-карты образования не ограничивают диффузию. На постконтрастных изображениях отмечается лептоменингеальное контрастное усиление по конвекситальной поверхности левой гемисферы.
Визуализируется локальное утолщение подкожной жировой клетчатки скальпа слева до … см, без признаков инфильтрации.
ЗАКЛЮЧЕНИЕ: МР-картина липомы средней черепной ямки слева, липомы левого мосто-мозжечкового угла, утолщения подкожно-жировой клетчатки скальпа слева, лептоменингеального контрастного усиления по конвекситальной поверхности левой гемисферы (МР-семиотика может быть специфична для энцефалокраниокожного липоматоза).
Список использованной литературы и источников
- Diagnostic imaging. Brain / [edited by] A. Osborn, Karen L. Salzman, and Miral D. Jhaveri. 3rd edition. Elsevier. Philadelphia, 2016. – P.1213. ISBN: 978-0-323-37754-6.
- Imaging of Soft Tissue Tumors / [edited by] M.J. Kransdorf, M.D. Murphey. 2nd edition. Lipincott Wiilams & Wilkins. Philadelphia, 2006. – P. 588. ISBN. 978-0781747714.
- Osborn’s brain / [edited by] A. Osborn. 2nd edition. Elsevier. Philadelphia, 2017. – P.1372. ISBN: 978-0-323-47776-5.
- Pediatric neuroimaging / [edited by] A. James Barkovich, Charles Raybaud. 5th edition. Lippincott Williams & Wilkins, a Wolters Kluwer. Philadelphia, 2012. – P. 1125. ISBN: 978-1-60547-714-5.
- Pediatric neuroimaging / [edited by] A. James Barkovich, Charles Raybaud. 6th edition. Wolters Kluwer. Philadelphia, 2019. – P. 1298. ISBN: 9781496337238.
Источник: https://vrachimrt.ru/article/4071
Мостомозжечковый угол: описание, возможные заболевания, диагностика, лечение
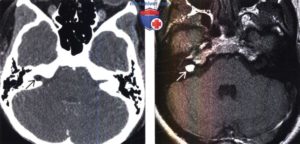
Головной мозг человека имеет сложное строение. Мостомозжечковый угол расположен на стыке трех участков: варолиевого моста, продолговатого мозга и мозжечка.
Нередко именно здесь появляются опухолевые наросты, которые оказывают негативное воздействие на кровеносные сосуды, движение ликвора и нервные окончания. Это происходит из-за сдавливания указанных элементов.
В результате кровоток не снабжает головной мозг кислородом в достаточной степени. Спинномозговая жидкость не имеет возможность уйти, накапливается, усугубляя ситуацию.
Заболевания мостомозжечкового угла
Поражение участка головного мозга происходит под действием новообразований. Опухоль мостомозжечкового угла не является таким из них, которое занимает определенное положение. В указанном случае повреждение происходит в какой-либо структуре, расположенной в месте проявления патологии. Заболевание классифицируется по типам, которые подвергаются различным терапевтическим мероприятиям.
Типы опухолей мостомозжечкового угла
Медицинская статистика отмечает важный факт. Он состоит в том, что в десяти процентах из ста образования в головном мозге находятся в месте, называемом мостомозжечковый угол.
Типы опухолей, связанных с поражением участка:
- невринома преддверно-улиткового нерва;
- менингиома;
- холестеатома.
Первое заболевание составляет 95 процентов из всех образований мостомозжечкового угла. Обнаруживаемая опухоль носит доброкачественный характер и не становится источником поражения других органов.
В зоне риска находятся пациенты трудоспособного возраста. Часто невриному обнаруживают у женщин.
На сегодня врачи предпочитают удалять опухоль оперативным путем, выполняя при этом односторонне удаление или билатеральное.
Часто доктора ставят диагноз «синдром мостомозжечкового угла». Следует отметить, что он является следствием другого заболевания под названием невринома.
Симптомы
Не всегда получается вовремя обнаружить опухоль в головном мозге, поскольку для проведения полноценного обследования нет достаточно веских оснований. Клиническая картина проявляется слабо, нет резких скачков, связанных с ухудшением самочувствия. Больной длительное время не обращает внимания на появившийся шум в ухе. Это явление носит название кохлеовестибулярный синдром.
Постепенно симптоматика заболевания становится более интенсивной. Как правило, проявляется она появлением глухоты, лицевой нерв обездвижен. Только после этого проводится полноценное обследование, и пациент сразу отправляется на операционный стол по удалению опухоли.
Отмечается, что указанная стадия становится первым звоночком о развивающемся заболевании, которое требует к себе внимания.
Клиническая картина признаков болезни
Проявления патологии следующие:
- Боль в голове.
- Нарушается рефлекс, отвечающий за смыкание верхнего и нижнего века, если попытаться дотронуться салфеткой к роговице или конъюнктиве. Это значит, что пациенту требуется полное и глубокое обследование.
- Явления, присутствующие в мозжечке. Они также имеют несколько разновидностей, среди которых общая мозжечковая атаксия, односторонняя гемиатаксия. У больного происходят нарушения в походке, тонус мышечного аппарата снижается. Поступают жалобы на головокружение.
- Отказывают руки и ноги, наступает паралич.
Когда у пациента диагностируется поражение мостомозжечкового угла, то здесь к указанной симптоматике добавляется следующие признаки болезни:
- При невриноме нарушения будут ощущаться только в одном ухе.
- Поражение в слуховом участке в первые периоды болезни проявляется шумом или свистом во внутреннем ухе.
- Постепенно состояние органа становится хуже, наступает глухота. Единственный звук, который еще может слышать пациент — это только высокие тона.
Положение невриномы в головном мозгу указывает на будущий источник негативного влияния. Это значит, что при поражении правой стороны мостомозжечкового угла будут страдать органы, расположенные, соответственно, аналогично для левого полушария.
Дополнительные симптомы
Также болезнь может проявляться так:
- В затылочной части головы пациенты ощущают болевой синдром, локализующийся там, где находится опухоль.
- Лицевой нерв не чувствителен к внешним раздражителям.
- При повреждении слухового канала у больного появляется обильное слюноотделение. Пациент не чувствует запахи, также пропадает обоняние.
Увеличение новообразования приводит к тому, что нервы мостомозжечкового угла защемляются и тогда развиваются дополнительные клинические признаки:
- голос становится тише или пропадает;
- при разговоре тембр может меняться;
- функция глотания нарушена.
Когда происходит сжимание мозжечка опухолью, то появляются следующие симптомы:
- руки и ноги ослаблены и двигаются с трудом;
- создается впечатление, что пациент в замедленном кино, так он движется;
- кончики рук начинают дрожать;
- при попытке что-то достать больной промахивается;
- глазные яблоки двигаются самопроизвольно.
Проведение диагностики
Обследование помогает выявить источник недомогания и назначить адекватное лечение. Также диагностика призвана исключить другие заболевания с похожими симптомами, как у поражения мозжечкового угла.
Диагностирование происходит с применением медицинского оборудования:
- компьютерная томография;
- рентген;
- магнитнорезонасная томография;
- ангиография.





