Лимфоцитоз при анемии у детей

В большинстве клинических ситуаций популяции лейкоцитов оцениваются по их абсолютному числу и лейкоцитарной формуле. Важно помнить о возрастных особенностях содержания разных клеток белой крови. Изменения лейкоцитарной формулы крови у детей вызываются различными причинами.
Лейкоцитоз констатируется при уровне лейкоцитов 9 х10(9)/л и больше, у детей первого года жизни — более 12 х10(9)/л. Лейкоцитоз может быть физиологическим и патологическим.
Физиологический лейкоцитоз (гранулоцитоз) отмечается у новорожденных первых дней жизни, у грудных детей после крика. В стрессовых ситуациях возможен кратковременный перераспределительный лейкоцитоз, при этом количество лейкоцитов может повышаться до 15 х10(9)/л.
Патологический лейкоцитоз. Повышение содержания лейкоцитов в периферической крови выявляется у пациентов с некоторыми формами расстройства кровообращения, при приступах пароксизмальной тахикардии и кровотечениях, кровоизлиянии в мозг, черепномозговой травме, шоке. Лейкоцитоз характерен для воздействия экзогенных токсических веществ — нитробензола, угарного газа и др.
Инфекционный лейкоцитоз
Инфекционный лейкоцитоз встречается при многих инфекциях. Исключение составляют брюшной, сыпной тиф, грипп, корь, краснуха — вакцинация детей против краснухи в детской поликлинике «Маркушка», ветряная оспа, эпидемический паротит.
Лейкоцитоз типа нейтрофилеза наблюдается при таких заболеваниях, как ангина, паратонзиллярный абсцесс, пиодермия, пневмония, гнойный плеврит, гнойный менингит, аппендицит, перитонит, пиелонефрит, дизентерия и др.
Генерализованный туберкулез сопровождается преимущественно гранулоцитозом.
Прививка от кори ребенка – детский медицинский центр «Маркушка».
Лейкоз, острый лимфобластный, острый миелобластный, монобластный
При остром лимфобластном лейкозе количество лейкоцитов составляет (80-500) х10(9)/л (80-500 тыс. в 1 мкл), выявляются анемия, агранулоцитоз или тяжелая гранулоцитопения, тромбоцитопения.
Для острого миелобластного лейкоза характерны атипичные незрелые клетки нейтрофильного ряда (миелобласты, миелоциты) в крови. Общее количество лейкоцитов – (20-500) х10(9)/л (20-500 тыс. в 1 мкл). Возможны анемия и тромбоцитопения. Нередко увеличиваются селезенка, печень и лимфатические узлы. Дети составляют 10-15 % всех больных этим лейкозом.
Монобластный лейкоз — особая форма острого миелобластного лейкоза, составляющая около 3 % лейкозов у детей. Лейкоцитоз достигает 50х10(9)/л. Значительная часть лейкоцитов представлена монобластами. Постоянный симптом — увеличение печени и селезенки.
При хроническом миелоидном лейкозе гранулоцитоз может достигать 1000 х10(9)/л (1 млн. в 1 мкл). У детей наблюдается редко (около 2 % лейкозов). Различаются юношеский и взрослый тип лейкоза.
Лимфогранулематоз (болезнь Ходжкина)
При лимфогранулематозе (болезни Ходжкина) в начале заболевания лейкоцитоз бывает до 20 х10(9)/л, характерны гранулоцитоз, нередко эозинофилия, лимфопения. В поздней стадии с генерализованным распространением процесса на костный мозг и при его дополнительном торможении в результате гиперспленизма количество лейкоцитов становится нормальным.
Лейкемоидные реакции
Различаются несколько типов лейкемоидных реакций. О лейкемоидных реакциях говорят, когда лейкоцитоз крови превышает 40 х10(9)/л (за исключением лейкоза).
Они наблюдаются при сепсисе и других бактериальных инфекциях с высоким гранулоцитарным лейкоцитозом, тяжелом коклюше, инфекционном мононуклеозе с очень высоким лейкоцитозом, при синдроме Якша-Гайема (псевдо-лейкемическая анемия у грудных детей), при котором происходит возврат к печеночному кроветворению.
Прививка от коклюша — детская поликлиника «Маркушка».
Реактивные лейкоцитозы могут возникать при злокачественных опухолях
Реактивные лейкоцитозы могут возникать при злокачественных опухолях (например, лейкемоидная реакция в виде нейтрофилеза со сдвигом нейтрофилов до юных форм). Лейкоцитоз в виде лейкемоидной реакции миелоидного типа отмечается при тяжелой гемолитической анемии, обширных ожогах.
Лейкопения
Лейкопения — снижение уровня лейкоцитов менее 4х10(9)/л. Нейтропения — это уменьшение абсолютного количества нейтрофилов до уровня ниже 1,8 х10(9)/л.
Снижение уровня нейтрофилов, умеренная лейкопения в виде нейтропении (по количеству лейкоцитов 2-3 х10(9)/л) типична для инфекций (брюшного тифа, паратифа А и В, бруцеллеза, вирусного гепатита, эпидемического паротита, гриппа, кори, краснухи, полиомиелита, ветряной оспы, сыпного тифа, орнитоза, малярии, висцерального лейшманиоза), а также коллагенозов.
Сахарный диабет, анафилактический шок, гипотиреоз, тиреотоксикоз также сопровождаются лейкопенией. Прививка ребенка от вирусного гепатита В — в детской поликлинике «Маркушка».
Нейтрофилез — увеличение количества нейтрофилов в крови
Сами нейтрофилы представлены двумя основными их разновидностями: палочкоядерными клетками («палочками»), на долю которых в норме приходится 1-6 % от числа лейкоцитов, и сегментоядерными (47-72 %) клетками. При патологических процессах в крови могут выявляться и предшественники палочкоядерных клеток: метамиелоциты, миелоциты и миелобласты.
Источник: https://tepcontrol.ru/limfotsitoz-pri-anemii-u-detey/
Апластическая анемия у детей — клинические рекомендации, симптомы, лечение

Редкое заболевание, характеризующееся морфологической и функциональной недостаточностью костного мозга со снижением или отсутствием в нем кроветворных элементов и панцитопенией в периферической крови, как правило, без реакции со стороны лимфатических узлов, печени и селезенки — апластическая анемия у детей. В этой статье мы подробно рассмотрим клинические рекомендации, симптомы, лечение заболевания.
Причины и факторы риска
Приблизительно у половины пациентов установить причину не удается. В этом случае говорят об идиопатической (криптогенной) апластической анемии.
На настоящий момент известны следующие факторы, провоцирующие развитие заболевания:
- терапия некоторыми лекарственными препаратами (Пирамидоном и производными пиразолонового ряда, Левомицетином, сульфаниламидами, цитостатиками, иммунодепрессантами, препаратами золота, антитиреоидными средствами, Анальгином, Индометацином, противосудорожными препаратами);
- воздействие ионизирующего излучения;
- длительный производственный контакт с ароматическими углеводородами (например, бензолом), лакокрасочными составами, пестицидами, хлорорганическими соединениями;
- накопление в тканях солей тяжелых металлов (ртути, серебра, меди, цинка, висмута, свинца);
- иммунные заболевания (симптомокомплекс «трансплантат против хозяина», эозинофильный фасциит, тимома и карцинома тимуса);
- перенесенные ранее инфекционно-воспалительные заболевания (грипп, гепатит, цитомегаловирусная инфекция, СПИД, сепсис, туберкулез, бруцеллез, лейшманиоз и др.).
На возможное наличие предрасполагающего генетического дефекта, приводящего к развитию апластической анемии, указывает факт повышенной встречаемости у больных антигена HLA-DR2, при этом частота обнаружения антигена DR у родителей больных выше ожидаемой. У детей с тяжелой апластической анемией выявлено весьма существенное увеличение частоты антигена HLA-DPw3.
Выживаемость больных тяжелой апластической анемией невысока: только 70-80% пациентов переживают 5-летний рубеж.
Под воздействием перечисленных факторов в организме запускается каскад патологических реакций:
- поражение стволовой гемопоэтической клетки, источника образования всех видов клеток крови;
- повреждение микроокружения стволовой гемопоэтической клетки, приводящее к усугублению нарушения ее функций;
- угнетение иммунитета;
- нарушение метаболизма и запуск программируемой гибели стволовых клеток крови;
- укорочение жизни эритроцитов.
Симптоматика заболевания
Симптомы, позволяющие заподозрить апластическую анемию:
- Первое, на что пациент начинает жаловаться, это головокружения, сильная слабость, шум в ушах, сильная одышка и приступы стенокардии. Всё это явные признаки развивающейся анемии.
- Появляются частые и обильные носовые кровотечения. На коже появляются многочисленные небольшие кровоподтеки. Больными отмечается кровоточивость дёсен. Осложнением геморрагических проявлений является кровоизлияние в мозг.
- Резкое снижение иммунитета, приводящее к более частым инфекционным заболеваниям. Любая ранка воспаляется, и происходит нагноение. Ангина и стоматит приводят к образованию язв. На данной стадии осложнением обычно является сепсис.
При посещении врач отметит сильное понижение давления, шумы в сердце и учащённое сердцебиение. Иногда наблюдается увеличение печени.
Формы заболевания
Выделяют наследственные и приобретенные формы заболевания.
Наследственные формы:
- наследственная гипопластическая анемия с поражением трех кроветворных ростков – с наличием врожденных аномалий развития (анемия Фанкони) и без них (анемия Эстрена – Дамешека);
- наследственная парциальная анемия с избирательным поражением эритропоэза (анемия Джозефа – Блекфена – Даймонда);
- врожденный дискератоз.
Апластическая анемия встречается крайне редко (частота в среднем 1:300 000–1:500 000).
Приобретенные формы:
- приобретенная анемия с поражением всех трех кроветворных ростков – острая, подострая, хроническая;
- приобретенная парциальная анемия с избирательным поражением эритропоэза – идиопатическая (форма Эрлиха) и известной этиологии.
По степени тяжести процесса апластическая анемия бывает:
- нетяжелой (гранулоцитов – 2,0 х 109/л, тромбоцитов – менее 50 х 109/л, умеренное снижение клеточности костного мозга);
- тяжелой (гранулоцитов – менее 0,5 х 109/л, тромбоцитов – менее 20 х 109/л, ретикулоцитов – менее 1%, частичная аплазия красного костного мозга);
- очень тяжелой (гранулоцитов – менее 0,2 х 109/л, тромбоцитов – менее 20 х 109/л, полное жировое перерождение красного костного мозга).
По роли иммунных факторов выделяются следующие формы:
Также апластическая анемия развивается с гемолитическим синдромом и без него.
Классификация
Гипопластические анемии бывают врожденными и приобретенными. В первом случае нарушение кроветворения и недостаток клеток крови обнаруживаются уже при рождении ребенка.
Выделяют анемию Фанкони (сочетается с аномалиями органов), анемию Эстрена-Дамешека (характеризуется общим нарушением всех ветвей кроветворения без какой-либо врожденной патологии) и синдром Дайемонда-Блекфена (снижается выработка только эритроцитов).
Важная информация: Симптомы и лечение острой постгеморрагической анемии
Приобретенные анемии возникают в течение жизни преимущественно у взрослых и подростков. Различают острую (отличается внезапным началом), подострую (продолжается до полугода) и хроническую (длится более полугода) формы данной патологии.
Симптомы
Все симптомы апластической анемии объединяются в 3 основных группы синдромов: анемический синдром, геморрагический синдром, синдром инфекционных осложнений.
Источник: https://oncotver.ru/serdce/atgam-pri-aplasticheskoj-anemii.html
Изменения белой крови у детей

В большинстве клинических ситуаций популяции лейкоцитов оцениваются по их абсолютному числу и лейкоцитарной формуле. Важно помнить о возрастных особенностях содержания разных клеток белой крови. Изменения лейкоцитарной формулы крови у детей вызываются различными причинами.
Лейкоцитоз констатируется при уровне лейкоцитов 9 х10(9)/л и больше, у детей первого года жизни — более 12 х10(9)/л. Лейкоцитоз может быть физиологическим и патологическим.
Физиологический лейкоцитоз (гранулоцитоз) отмечается у новорожденных первых дней жизни, у грудных детей после крика. В стрессовых ситуациях возможен кратковременный перераспределительный лейкоцитоз, при этом количество лейкоцитов может повышаться до 15 х10(9)/л.
Патологический лейкоцитоз. Повышение содержания лейкоцитов в периферической крови выявляется у пациентов с некоторыми формами расстройства кровообращения, при приступах пароксизмальной тахикардии и кровотечениях, кровоизлиянии в мозг, черепномозговой травме, шоке. Лейкоцитоз характерен для воздействия экзогенных токсических веществ — нитробензола, угарного газа и др.
Нейтропении (гранулоцитопении)
Изолированная нейтропения, обусловленная дефицитом гранулоцитарных предшественников в костном мозге, может быть приобретенной или врожденной. У детей встречаются главным образом наследственные рецессивные состояния, преимущественно наследуемые по аутосомному типу или в сцеплении с Х-хромосомой.
Приобретенная нейтропения. Относительная гранулоцитопения наблюдается в младшем детском возрасте как физиологическая особенность.
Абсолютная гранулоцитопения (менее 1,8х10(9)/л) наблюдается при таких болезнях и состояниях, как коклюш, инфекционный мононуклеоз, брюшной тиф, панмиелопатия, острый лейкоз, тяжелые инфекционно-токсические процессы (сепсис, дифтерия — прививка от дифтерии в детской клинике «Маркушка»), иммуногранулоцитопения, возникающая под влиянием антилейкоцитарных антител (ауто- и изоантитела), после лучевой или цитостатической терапии.
Нейтропения при нарушениях обмена веществ развивается при кетоацидозе, связанном с гипергликемией, ацидурией и гиперглицинурией.
Доброкачественная транзиторная гранулоцитопения нередко наблюдается у грудных детей. Общее количество лейкоцитов нормальное, а гранулоциты составляют только 5—15 %.
Дети остаются вполне здоровыми, признаки инфекции отсутствуют. Костный мозг с нормальным или повышенным цитозом, его морфология в норме, или отмечается угнетение созревания мие-лоидных предшественников на поздних стадиях.
Все пациенты выздоравливают к 4-летнему возрасту.
Циклическая (периодическая) нейтропения (или агранулоцитоз) может быть у детей всех возрастных групп на протяжении многих лет. Аутосомно-доминантный тип наследования с различной выраженностью.
Непродолжительное снижение количества гранулоцитов происходит каждые 3-4 нед., одновременно снижается сопротивляемость к инфекциям.
Возвратные лихорадки или инфекционные заболевания у ребенка отражают степень тяжести нейтропении.
Лимфоцитоз: относительный, абсолютный
Лимфоцитоз — увеличение числа лимфоцитов в крови более 3,5х10(9)/л (абсолютный лимфоцитоз), либо больше 40 % (относительный лимфоцитоз).
Относительный лимфоцитоз может быть при всех заболеваниях, сопровождающихся относительной или абсолютной гранулоцитопенией.
Абсолютный лимфоцитоз наблюдается как физиологический в младшем детском возрасте и в фазе выздоровления при острых инфекциях, а также после тяжелого физического труда, во время менструации.
Лимфоцитоз имеет диагностическое значение при следующих заболеваниях: инфекции (инфекционный мононуклеоз, грипп, корь, вирусный гепатит, краснуха, цитомегаловирусная инфекция, коклюш, бруцеллез, брюшной тиф, токсоплазмоз, туберкулез, туляремия, сифилис (вторичный и врожденный); инфекционный лимфоцитоз), болезни крови (хронический лимфолейкоз, апластическая анемия, агранулоцитоз, лимфосаркома).
Лимфопения, снижение числа лимфоцитов в крови
Лимфоциты периферической крови составляют 20-22 % у детей первых 3-4 дн. жизни, 40-44 % — 5 дн., 50- 60 % — в 1-3 года и после 2-го «перекреста» лейкоцитарной формулы (5-6 лет) – 18-40 %, или (1,2-3,5) х10(9)/л.
Снижение числа лимфоцитов в крови — лимфопения (острая или хроническая) — обычно возникает вследствие нарушений развития лимфоидной системы, торможения лимфоцитопоэза, ускоренной гибели лимфоцитов.
Лимфопения появляется при острых инфекционных заболеваниях, сопровождающихся значительным усилением гранулоцитопоэза (при этом почти всегда бывает относительная лимфопения), и при хронических инфекциях.
Абсолютная лимфопения характерна для иммунодефицитных состояний (врожденных и приобретенных).
Лимфопения возникает при лимфогранулематозе (на фоне лейкоцитоза, нейтрофилеза), лейкозе, множественной миеломе, воздействии ионизирующей радиации, проведении кортикостероидной терапии, хронических заболеваниях печени, состояниях, сопровождающихся тяжелыми отеками или потерей лимфоцитов через кишечник.
Моноцитоз, увеличение уровня моноцитов
Моноцитоз — увеличение уровня моноцитов более 1 х10(9)/л. Характерен для инфекционного мононуклеоза, гистиоцитоза X, миелодиспластического синдрома, моноцитарного лейкоза, миелолейкоза, лимфогранулематоза.
Незначительный моноцитоз появляется при инфекционных заболеваниях: скарлатине, ветряной оспе, сыпном тифе, эпидемическом паротите и др.
Базофилия
Увеличение количества базофилов в крови наблюдается при аллергических состояниях — хороший детский аллерголог Москва, поликлиника «Маркушка» (за исключением периода максимального проявления аллергических реакций, когда вследствие скопления эозинофилов и базофилов в органах-мишенях происходит снижение содержания этих клеток в крови), при инфекциях (натуральная оспа, ветряная оспа), заболеваниях системы крови.
Источник: http://mark-med.ru/stati/izmeneniya-beloj-krovi-u-detej/
Лимфоцитоз у детей: симптомы, причины и лечение

Лимфоцитоз у ребенка далеко не всегда служит симптомом какой-либо патологии. До определенного возраста (обычно до периода полового созревания) иммунная система у детей находится в стадии формирования.
Этим объясняются существенные колебания нормальных значений содержания форменных элементов крови в первые годы жизни.
Тем не менее увеличение или, наоборот, уменьшение какого-либо показателя является поводом для визита к педиатру и, возможно, дальнейшего углубленного обследования ребенка.
Лимфоцитоз у детей
Функции лимфоцитов в детском организме
В своих книгах доктор Комаровский часто останавливается на принципах работы иммунной системы. Он сравнивает ее со своего рода крепостной стеной, которая препятствует попаданию в организм различных болезнетворных микробов.
Кроме того, она же сдерживает развитие патологии в структуре и работе собственных тканей.
И степень реакции на тот или иной раздражитель (а именно подверженность ребенка различным болезням, продолжительность их течения и выраженность симптомов) зависит от того, насколько прочна эта защитная стена.
Основными клетками иммунной системы являются лейкоциты. В отличие от других форменных элементов крови (тромбоцитов и эритроцитов) они разделяются не несколько групп.
Это нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. Причем каждая выполняет только ей присущую функцию.
Например, нейтрофилы проявляют особую активность по отношению к различным бактериям, эозинофилы «включаются» при аллергических реакциях.
Также в крови у детей до определенного возраста есть так называемые плазматические клетки. У взрослых они отсутствуют, а у ребенка «отвечают» за формирование антител. Их количество незначительно: на 400 – 500 лейкоцитов обнаруживают лишь 1 – 2 клетки подобного типа. Однако эта цифра существенно повышается при острых вирусных инфекциях.
Количество Т лимфоцитов вопрос иммунологуЛимфома. Лимфоциты-предатели: как их обезвредитьЧто означает повышение лейкоцитов в анализе крови? — Доктор Комаровский
Самой многочисленной группой лейкоцитов у взрослых являются нейтрофилы, лимфоциты стоят на втором месте. Однако в детей до 16 лет их соотношение может быть равным. Изначально образование таких клеток происходит в костном мозге, затем часть поступает в вилочковую железу (или тимус), это Т – лимфоциты. Некоторые попадают в селезенку и лимфоузлы (это В – лимфоциты).
Они существенно различаются между собой. Клетки Т – типа осуществляют неспецифическую иммунную реакцию, то есть воздействуют на все патогенные микроорганизмы одинаково, уничтожая их.
В – лимфоциты вырабатывают против каждого возбудителя определенное соединение – антитело. Это получило название специфического иммунного ответа.
Именно таким образом формируется устойчивость организма ребенка к определенным видам вирусных инфекций. Кстати, на этих же принципах строится система вакцинации.
Определение количества лимфоцитов в крови
Вполне естественно, что в норме система кроветворения ребенка реагирует на тот или иной раздражитель. Например, при кровотечении повышается количество тромбоцитов и эритроцитов.
А при инфекции, соответственно, возрастает синтез лимфоцитов и их высвобождение из органов – депо. Отследить такие процессы поможет клинический анализ крови.
Это исследование – первое в процедуре диагностики любого заболевания.
Для определения причины плохого самочувствия ребенка педиатры обращают внимание на несколько показателей. Прежде всего, это СОЭ, ее значение выше 10 мм/час свидетельствует об активном бактериальном воспалительном процессе. Уровень гемоглобина показывает степень насыщения крови кислородом. Однако при выявлении причин лимфоцитоза эти показатели имеют второстепенное значение.
Что такое лейкоцитарная формула
При рассмотрении содержания лейкоцитов, учитывают не только общее количество в крови, но и их процентное соотношение друг с другом. Для этого при расшифровке анализа лаборанты составляют лейкоцитарную формулу.
В ней указывают число представителей каждой группы лейкоцитов. Эти данные помогут врачу определить причину инфекции, тип ее возбудителя (вирус или бактерию), а также длительность течения патологического процесса.
Лейкоформула представляет собой перечень таких клеток:
- Нейтрофилы. В их структуре есть гранулы, заполненные ферментами, разрушающими бактерии. Зрелые сегментоядерные нейтрофилы первыми устремляются к очагу инфекции. Если они не справляются с патогенной флорой, к ним «на помощь» приходят молодые палочкоядерные. Появление в крови незрелых миелоцитов и метамиелоцитов свидетельствует, что иммунитет ребенка работает на пределе, и срочно требуется медикаментозная поддержка. Повышение уровня этих клеток называют нейтрофилезом, понижение – нейтропенией.
- Лимфоциты. Увеличение их общего количества в крови именуют абсолютным лифоцитозом, если же изменилось процентное соотношение с другими лейкоцитами, речь идет об относительном лимфоцитозе. Такое явление в подавляющем большинстве случаев свидетельствует о вирусном заболевании. Диагноз подтверждает одновременная нейтропения и лейкопения.
- Моноциты повышаются при затяжном течении патологии. Нужно подчеркнуть, что несоответствие нормальному значению может говорить о развитии инфекционного мононуклеоза. Для подтверждения этого следует сделать анализ методом ПЦР.
- Эозинофилы отвечают за формирование иммунного ответа в процессе аллергической реакции. Но без видимых ее проявлений (сыпи или зуда) рекомендуют проверить кал на наличие паразитов, а также исключить возможные аутоиммунные заболевания.
На бланке с результатом анализов лейкоформула расписана в виде таблицы. В верхней строке перечислены группы лейкоцитов, а в нижней – результаты лабораторных исследований.
В зависимости от того, в какую сторону показатели отклоняются от нормы (повышения или уменьшения) говорят о сдвиге лейкоцитарной формулы влево или вправо.
Это позволяет выяснить причину инфекции, наличие возможных осложнений, оценить степень воспалительного процесса и ответной иммунной реакции.
Диагностика лимфоцитоза, показания к назначению анализа и правила подготовки к исследованию
Показаниями к назначению клинического анализа крови служит любое недомогание ребенка. Кроме того, его нужно делать практически при каждом визите к педиатру.
Повторять исследование рекомендуют и в процессе лечения для определения его эффективности. Сдавать кровь можно в поликлинике по месту жительства или частном медицинском центре.
Таким образом вы обязательно выявите лимфоцитоз вовремя.
Причем проведение анализа с утра и натощак не является обязательным требованием. Однако, чтобы не было искажения результатов, повторное обследование рекомендуют проводить при тех же условиях (это касается времени дня и кормления). Педиатры предупреждают, что нормальное значение лимфоцитов у взрослых и детей различно. Это такие цифры:
- у новорожденного на первые сутки жизни – 16 – 32%;
- у грудничка на пятый день – 30 – 50%;
- с десятого дня и до года – 45 – 60%;
- у детей в 4 – 5 лет – 35 – 55%;
- у подростков в 10 – 15 лет – 30 – 45.
Что касается абсолютного содержания лимфоцитов в крови, то у ребенка до года в норме оно составляет 4,0 – 10,5×109 кл/л, в 4 – 5 лет – 2,0 – 8,0×109 кл/л, с 6 лет и старше – 2,0 – 6,5×109 кл/л.
Такие колебания связаны с процессами развития системы кроветворения, которые продолжаются до 12 – 15 лет. При выявлении лимфоцитоза у детей возможно понадобятся другие, более детальные исследования.
В зависимости от сопутствующих симптомов педиатр рекомендует сделать УЗИ, сдать иммунологические и биохимические анализы крови.
Причины и симптомы лимфоцитоза
С учетом выполняемой лейкоцитами функции, самой распространенной причиной увеличения их количества у ребенка служит вирусная инфекция. Однако помимо этого лимфоцитоз появляется при аутоиммунных нарушениях. Также подобный симптом может быть результатом злокачественных процессов в костном мозге. Основными причинами лимфоцитоза служат:
- ОРВИ, которые сопровождаются характерными симптомами, это першение в горле, насморк, отечность крыльев носа, покраснение глаз и слезотечение, лихорадка;
- корь, краснуха, ветрянка их отличает появление на теле сыпи;
- коклюш, протекающий с сильным кашлем;
- токсоплазмоз;
- ревматоидный артрит;
- мононуклеоз, его характерными симптомами является увеличение лимфоузлов, боли в горле и налет на миндалинах, напоминающий ангину;
- реакция на недавно сделанную прививку;
- прием определенных лекарственных препаратов.
Также такие изменения в крови у ребенка могут возникнуть и после длительного пребывания на солнце или стресса. Причиной повышения уровня лимфоцитов является и пищевое отравление. Иногда лимфоцитоз также развивается при некоторых бактериальных заболеваниях, таких, как туберкулез или сифилис. Последним ребенок может заразиться от инфицированной матери во время беременности или родов.
Методы терапии
Следует отметить, что лимфоцитоз, как изменение количественного состава форменных элементов крови, не лечится. Терапия назначается в соответствии с его причиной.
Так, при респираторных инфекциях достаточно постельного режима и устранения симптомов болезни (обработка горла и капли для носа). Если у ребенка нормально функционирует иммунная система, то все пройдет спустя несколько дней.
Но иногда требуется ее медикаментозная стимуляция.
Лимфоцитоз у детей до года является в большинстве случаев физиологическим и также нормализуется самостоятельно. Тем не менее следует провести дополнительные анализы и регулярно посещать врача.
Серьезного лечения требуют заболевания крови, аутоиммунные процессы, бактериальные инфекции.
Препараты подбираются индивидуально, с учетом возраста ребенка, его веса и состояния выделительной и пищеварительной системы.
Источник: https://kakiebolezni.ru/serdtse-sosudyi-krov/limfotsitoz/limfocitoz-u-detej.html
Лимфоцитоз у детей: относительный и абсолютный, норма и причины повышения уровня
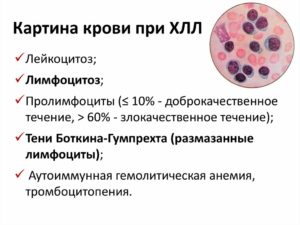
Детский организм постоянно подвергается воздействию окружающей среды и такое воздействие бывает негативным в виде инфекций или заболеваний. Иммунная система здорового ребёнка способна беспрепятственно противостоять таким болезням. Происходит это методом увеличения или снижения компонентов в крови. К таким компонентам относятся лейкоциты.
Именно они борются с чужеродными клетками, попавшими в организм. Во время развития заболевания количество лейкоцитов увеличивается, что позволяет быстро и качественно побороть инфекцию в организме. Лимфоцитоз – превышенное содержание лимфоцитов в крови выше определенного уровня.
Различают 2 вида лимфоцитоза:
- Абсолютный;
- Относительный.
Абсолютный лимфоцитоз говорит о том, что на литр крови количество лимфоцитов превышено. Сопровождается:
Увеличение лейкоцитов в крови – признак инфекционных заболеваний
- вирусными поражениями;
- коклюшом;
- вирусом гепатита;
- инфекционным мононуклеозом;
- туберкулёзом;
- нарушением работы щитовидной железы;
- наличием в организме злокачественной опухоли;
- поражением токсоплазмой.
Относительный лимфоцитоз говорит об неизменном количестве телец в крови. Такой вид патологии в практике встречается намного чаще.
Отклонение такого вида указывает на то, что пациент находится в стадии выздоровления или о недавнем наличии инфекционного заболевания.
При обнаружении превышенного количества тел в анализах стоит вспомнить недавно-перенесённые болезни или обратить внимание на наличие симптомов начинающегося заболевания.
Относительное увеличение тел в крови является нормой лишь у детей возрастом до 2 лет. Нормой у подростка считается показатель не выше 37%.
Причины повышенного уровня лимфоцитов
Спровоцировать повышение уровня кровяных тел может длительная физическая нагрузки или же эмоциональные стрессы.
Если количество лимфоцитов в крови достигло предельного уровня, то это указывает на серьёзные взрослые заболевания, такие как:
- инфекционный мононуклеоз;
- туберкулёз;
- саркома;
- цитомегаловирус.
Также к причинам развития лимфоцитоза можно отнести вирусные заболевания или патологические процессы, происходящие в организме.
Существует ряд причин лимфоцитоза у детей, к ним относятся:
- переливание крови;
- авитаминоз;
- ВИЧ-инфекция;
- приём определённых лекарственных препаратов;
- длительное пребывание на солнце;
- плохое питание.
У большинства детей после выздоровления, в течение нескольких месяцев, лимфоциты могут оставаться повышенными. Не стоит переживать по этому поводу, потому что это нормальное явление. Их уровень будет постепенно снижаться до нормального уровня.
Как распознать болезнь у ребёнка
Явных признаков у лимфоцитоза нет. В основном болезнь диагностируется, когда человек сдаёт назначенный педиатром анализ крови. Исключением являются инфекционные заболевания, так как они имеют свой перечень признаков. К ним относится слабость, вялость, сыпь, кашель, боль в горле, насморк, повышенная температура тела, озноб.
Если развивается абсолютный лимфоцитоз, то это вероятный признак опухоли ткани. В таком случае больной будет ощущать боли в костях, постоянную лихорадку. Увеличивается в размерах печень и селезёнка. Организм чаще подвергается инфекционным заболеваниям из-за сниженного иммунитета на фоне поражения организма вирусом.
Мультфильм о работе клеток иммунной системы – лимфоцитах и их роли в развитии онкологии. Информация дана в доступном виде для понимания даже детьми.
Чем отличается детский лимфоцитоз от взрослого
Отличием детской и взрослой нормы лимфоцитов является количество кровяных телец. У детей в возрасте до 10 лет незначительное повышенное количество лимфоцитов является нормой. В то время, как у взрослого это уже будет считаться признаком для беспокойства.
Средняя норма телец в крови у малыша составляет от 40 до 70%. Поэтому, если взрослый увидел высокий показатель в анализах ребёнка, он не должен делать самостоятельные выводы, а стоит проконсультироваться с педиатром. В большинстве случаев причин для паники нет.
Симптомы детского лимфоцитоза
Если болезнь возникла вследствие вирусного заболевания, то у малыша появляются такие симптомы, как слабость, лихорадка, беспокойный сон, отсутствие аппетита, появление сыпи. Из-за повышенной нагрузки на печень, селезёнку и лимфоузлы они увеличиваются в размере.
Один из симптомов лимфоцитоза – увеличение лимфоузлов. Нормальный размер – не более 1 см
Важным признаком проявления болезни является то, что температура тела может подниматься до критических показателей, при этом жаропонижающие средства не будут помогать.
Груднички способны заявить о болезни плачем, капризами и повышенной температурой тела, вплоть до судорог (подробнее читайте здесь). Также может появиться затруднённое и тяжёлое дыхание.
Помимо лимфоцитов в состав крови входят нейтрофилы. Эта группа клеток направлена на борьбу с вирусными инфекциями. Нейтропения и лимфоцитоз могут встречаться одновременно.
Методы диагностики
Чтобы диагностировать снижение кровяных телец пациенту не нужно проходить разные обследования и сдавать многочисленные анализы. Но и внешне поставить такой диагноз не получится. Для этого нужно сдать анализ крови. С этими данными врач способен выявить отклонения.
Повышение белых тел в крови малыша в сочетании с другими симптомами говорит о наличии заболевания. Проводится общий анализ или биохимический анализ крови для выявления болезни.
Существуют более детальные методы обследования. Они включают в себя:
- исследование костного мозга;
- исследование иммунной системы;
- выявление вида инфекции.
При необходимости лимфоцитоз можно диагностировать с помощью дополнительных процедур:
- УЗИ;
- рентген грудной клетки;
- компьютерная томография.
Для исключения подозрения раковой опухоли пациент проходит иммунофенотипирование. Если у пациента наблюдается увеличение определённых органов, то к лечению подключаются онкологи.
5 правил для подготовки перед сдачей анализов
Для того, чтобы получить корректный анализ и поставить верный диагноз важно правильно подготовиться к их сдаче.
Чтобы выявить уровень лимфоцитов берут анализ крови. Перед сдачей крови следует соблюдать следующие 5 правил:
- Не употреблять пищу за 12 часов до процедуры. (По этой причине назначают сдачу на утреннее время; кроме грудничков, у них берут анализ крови через пару часов после кормления);
- Пить простую воду можно не позднее чем за 2 часа до процедуры. (Разные сладкие напитки пить запрещается);
- Взрослым не употреблять алкоголь и тяжёлую пищу за сутки до процедуры. Курить перед процедурой запрещено;
- При приёме лекарственных препаратов сообщить об этом врачу перед сдачей крови;
- Желательно сдавать анализы, и проходить лечение в одной и той же больнице.
Норма лимфоцитов в крови
В качестве дополнительной информации представляем таблицу уровня лимфоцитов в крови у здоровых детей:
| 5 суток | 30-50 |
| 10 суток | 40-60 |
| 1 месяц | 45-60 |
| 1 год | 45-65 |
| 5 лет | 35-55 |
| 10 лет | 30-45 |
| 15 лет | 30-45 |
Лечение: к какому врачу обращаться
Первоначально малыша осматривает педиатр. После обнаружения повышенного уровня лимфоцитов в крови и исключения недавних вирусных заболеваний врач направляет ребёнка к гематологу. В целях постановления верного диагноза могут быть назначены дополнительные исследования.
Если уровень лимфоцитов не нормализовался в течение пары месяцев после перенесённого заболевания и наблюдается увеличение лимфатических узлов, печени и селезёнки, то даётся направление к онкологу. Не стоит сразу поддаваться панике, так как в основном направляют на необходимую консультацию.
Лечение лимфоцитоза не проводится, т.к. повышенный уровень лимфоццитов является показателем других заболеваний. Если повышенный уровень лейкоцитов связан с инфекционным заболеванием, то лечат непосредственно его.
Для лечения инфекции используются противовирусные препараты, противовоспалительные или антибактериальные лекарства. Если болезнь осложняется и появляются бактериальные инфекции, то назначаются антибиотики.
После успешного выздоровления лимфоциты приходят в норму спустя некоторое время. Рекомендуется обеспечить малышу достаточный отдых, правильное сбалансированное питание, прогулки на свежем воздухе. Как организовать первые прогулки для новорожденного зимой рассказывается в этой статье.
В случае, если отклонение оказалось более плачевным, то используется химиотерапия. В худших случаях возможна пересадка костного мозга. Ребёнку обеспечивается постельный режим и минимизируется контакт с другими людьми.
Во время лечения могут прописать витаминотерапию, антиаллергенные препараты и обязательный постельный режим.
Жизнь после болезни
К последствиям заболевания относят, во-первых, осложнения при инфекционных болезнях. Во-вторых, запустить распространение доброкачественной или злокачественной опухоли, что приведёт к более серьёзным осложнениям.
После возвращения уровня лимфоцитов в норму пациент не чувствует никаких недомоганий, учитывая, что причиной недуга была вирусная инфекция.
После лечения нет особых противопоказаний и ребёнок продолжает жить активной жизнью. Единственным моментом остаётся то, что родителям стоит задуматься об укреплении иммунитета своего малыша, чтобы исключить появление вирусных заболеваний.
Профилактика
Причина сбоя уровня лимфоцитов кроется в иммунной системе ребёнка. Чтобы обезопасить малыша от возвращения заболевания, важно исключить некоторые моменты из жизни малыша:
- частые стрессы;
- неправильное питание;
- сильные физические нагрузки;
- отсутствие проулок на свежем воздухе;
- инфицирование молодого организма;
- долгое нахождение под жарким солнцем.
Не стоит забывать о профилактических приёмах врачей. Даже если отсутствуют симптомы, лучше предотвратить развитие заболевания на стадии его зарождения.
Выводы
Главным правилом предотвращения заболеваний является своевременный уход. В случае, если какие-то симптомы уже проявились, следует сразу обращаться к врачу и не заниматься самолечением. Это приводит к потере драгоценного времени и усугублению ситуации.
Как прочесть клинический анализ крови, как определить норму содержания лейкоцитов в крови? Об этом расскажет доктор Комаровский.
Источник: https://ipupsik.com/detskoe-zdorove/detskie-bolezni/limfotsitoz-u-detej.html





