Коклюш у детей: от младенцев до подростков
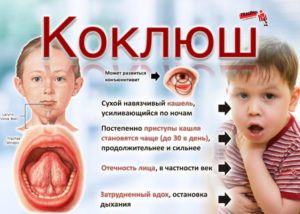
Коклюш – одна из самых серьезных и длительных инфекций, которая особенно опасна для детей первого года жизни, и сегодня есть случаи его развития даже у малышей 2–3 месяцев от роду.
Протекает болезнь тяжело, длится до 10 недель и более, характеризуется приступами мучительного кашля, который не устраняется лекарствами.
Сегодня день коклюш перестал быть редкой инфекцией. В 2018 году, по данным Росстата, дети стали болеть коклюшем в 2,3 раза чаще, чем в предыдущем.
Последние десять лет заболеваемость стабильно растет. И большая часть пациентов – это дети раннего возраста, малыши первых трех лет и дошкольники, то есть те, у кого болезнь протекает тяжелее всего.
Такой рост заболеваемости связан с тем, что детям всё чаще не ставят вакцину АКДС или не проводят полный курс прививок в 1–2-й год жизни.
А уж о том, чтобы дополнительно привить от коклюша детей перед школой, вообще почти никто из родителей не заботится.
Коклюш: что мы знаем о нем?
Хотя кашлем сопровождается множество детских болезней, но именно коклюшный кашель особенный: 10–40 приступов сухого надсадного кашля за сутки изматывают и ребенка, и родителей.
Эпизоды кашля длятся от нескольких секунд до 2–3 минут, приводят к удушью и рвоте. Приступы кашля заканчиваются громким, высокотональным «петушиным криком». Это звук, когда ребенок судорожно пытается вдохнуть воздуха между повторяющимися кашлевыми приступами.
Повторные эпизоды мучительного кашля называются «пароксизмами», что дает этому состоянию другое название, называемое «пароксизмальным кашлем». Коклюш сами врачи изредка именуют «100-дневным кашлем», что связано с его продолжительностью, которая составляет около 6–8 недель, а интенсивность приступов постепенно идет на спад.
Каким бы болезненным и опасным он ни был, вовремя диагностированный коклюш поддается лечению и может быть предотвращен с помощью вакцины.
Но чтобы заподозрить коклюш по первым признакам, нужно знать о том, что ребенок контактировал с больным и подтвердить болезнь данными анализов – а это не всегда просто.
Коклюш провоцируют микробы Bordetella pertussis. Они проникают с частичками слизи, слюны и мокроты при чихании или кашле больного ребенка или взрослого в рот, горло и бронхи.
Бактерии проникают на слизистые дыхательной системы, связываются там с клетками эпителия, и начинают продуцируовать цитоксин – особое вещество, влияющее на реснички мерцательного эпителия, которые покрывает респираторный тракт. Они помогают поддерживать дыхательные пути чистыми, как щеточка, вычищая слизь и мусор из дыхательных путей.
Цитоксин блокирует их двигательную активность, и ребенок вынужден сильно кашлять, так как с эпителия респираторного тракта идут непрерывные сигналы, что нужна чистка. Это и приводит к эпизодам коклюшного кашля.
У детей может развиться коклюш, если они находятся в тесном контакте с зараженными — взрослыми или другими малышами. Бактерии разлетаются на метр вокруг больного при кашле или чихании. Заражается до 80 % детей, если у них не было прививки и нет иммунитета к этой болезни.
Все ли рискуют заболеть?
Хотя риск заражения в детском возрасте высокий, есть некоторые условия, которые существенно усиливают вероятность инфицирования:
- Возраст младше 6 месяцев. Младенцы особенно чувствительны к заражению, особенно если рождены недоношенными. Они пока еще не вырабатывают адекватного количества антител, чтобы защититься от опасных микробов, поэтому их всячески нужно оберегать от инфекций.
- Дети с ослабленным иммунитетом. Малыши с врожденным иммунодефицитом или одной из форм онкологических патологий рискуют больше других заболеть и тяжело переносить коклюш.
- Не иммунизированные дети. Малыши, которые не были вакцинированы против коклюшной инфекции, также очень рискуют. На время вспышек их могут даже временно изолировать от других малышей.
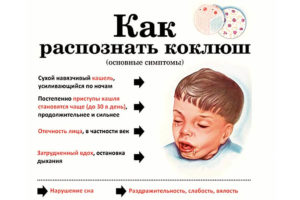
Основные признаки коклюша
Распознать инфекцию в самом начале непросто, она может начинаться, как обычное ОРВИ, и только потом возникают уже типичные проявления. В среднем типичные репризы кашля проявляются к третьей-четвертой неделе инфекции. Симптомы возникают стадийно, выделяется несколько этапов в развитии болезни:
Первый этап ( первая-вторая неделя). Ведущие признаки коклюша у детей не выражены: возможно покашливание с редким чиханием. Если кашель и возникает, он вполне обычный, на приступы коклюшных репризов он пока не похож. Может быть невысокая лихорадка, не достигающая значений более 37,7 °C.
Источник: https://apteka.ru/info/articles/zdorovyy-rebenok/koklyush-u-detey-ot-mladentsev-do-podrostkov/
Коклюш – симптомы, причины, лечение и профилактика коклюша
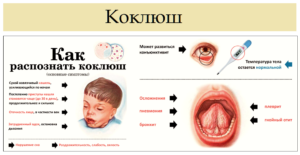
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами заболевание коклюш – у детей и взрослых, а также все, что с ним связано. Итак…
Что такое коклюш?
Коклюш – острое инфекционное заболевание дыхательных путей, характеризующееся сильным приступообразным кашлем.
Основной причиной коклюша является инфицирование организма бактериями Bordetella pertussis (коклюшная палочка), которые передаются воздушно-капельным путем.
Заболевание коклюш встречается как у детей, так и у взрослых, однако наиболее опасным оно считается именно для детей, особенно до 1-2 лет, что связано с особенностью коклюшного кашля – приступообразное рефлекторное выталкивание воздуха чередой, в течение 3-4 минут (в среднем) не дает возможность малышу сделать вдох, из-за чего у него может останавливаться дыхание и произойти удушье.
Среди других признаков болезни можно выделить – насморк, повышенная температура тела, катар верхних дыхательных путей, иногда рвота.
Наименование болезни произошло от французского слова «coqueluche».
Развитие коклюша
Кашель – необходимый инструмент для нормального функционирования организма, предназначенный для очищения дыхательных путей от инфекционных агентов, инородных предметов и т.д. Контроль за кашлем происходит в головном мозге, где расположен кашлевой центр.
Кашель при коклюше является основным признаком данного заболевания, но именно этот симптом, который иногда у младенцев вызывает удушье, да и остальным людям вредит достаточно серьезно, обусловлен не только самой бактериальной инфекцией.
Дело в том, что трахея и бронхи изнутри покрыты эпителиальными клетками, на которых имеются мелкие ворсинки, схожие на реснички (мерцательный эпителий). Данные реснички предназначены для фильтрации потока воздуха – чтобы внутрь легких не попадала пыль, инородные предметы и различный мусор. Данные реснички также регулируют движение слизи, вырабатываемой органами дыхания.
Возбудитель коклюша — коклюшная палочка (Bordetella pertussis), также имеющая на своей поверхности микроскопические ворсинки, которыми бактерия при попадании в дыхательные пути буквально прилипает к мерцательному эпителию. Кроме того, особенность данной бактерии состоит в том, что ее размножение возможно только на мерцательном эпителии, т.е. только в пределах трахеи и бронхов.
Любое раздражение ворсинок вызывает повышенную секрецию мокроты и кашель, предназначенные для очищения дыхательных путей. Но из-за наличия ворсинок, обычный кашель не позволяет организму очиститься, поэтому в месте их оседания развивается воспалительный процесс, возникают приступы кашля.
Устойчивое «прилипание» бактерий и их активное размножение в трахее и бронхах настолько раздражают кашлевой центр, что даже после уничтожения инфекции, кашель все еще продолжает проявлять себя, причем достаточно длительное время.
Ситуацию усугубляет и то, что коклюшная палочка, как и многие другие бактерии, во время пребывания в организме отравляет его продуктами своей жизнедеятельности, являющихся токсинами (отравляющим веществом). Именно интоксикация этими веществами вызывает такие симптомы, как – повышенная и высокая температура тела, общее недомогание, слабость, тошноту, потерю аппетита.
Инкубационный период коклюша (от момента инфицирования до первых признаков болезни) составляет от 7 до 14 дней.
Заражение происходит воздушно-капельным путем. Наибольшая активность возбудителя для заражения окружающих людей припадает на катаральный период (начальную стадию) коклюша, когда бактерия оседает в дыхательных путях, только начинает размножаться и вместе с мокрым кашлем разбрасывается вокруг своего носителя. Больной же заразен в период с 1 по 30 день после инфицирования.
Коклюшная палочка неустойчива во внешней среде, поэтому, инфицирование возможно лишь при нахождении в пределах 1-2 метров рядом с кашляющим носителем. При разговоре заразиться нельзя. Вероятность заражения при контакте с носителем Bordetella pertussis составляет около 90%.
При своевременной терапии, в основе которой лежит применение антибиотиков, приступообразный кашель и период заразности носителя может существенно сократиться.
Если же этого не сделать, то дальнейший процесс развития коклюша приводит к изъязвлению мерцательного эпителия, очаговому некрозу, уменьшению просвета из-за воспаления и гнойно-слизистых закупорках дыхательных путей, появляются очаговый ателектаз, эмфизема, перибронхиальная инфильтрация. Все это может привести к развитию бронхита, пневмонии (воспалению легких), остановке дыхания.
Постоянное раздражение кашлевого центра может черезз нервныую систему привести к иррадиированию на другие органы, из-за чего иногда появляются такие неспецифические признаки коклюша, как – повышение или понижение артериального давления, появления спазмов сосудов или мышц лица и тела, судороги.
Врожденного иммунитета по отношению к Bordetella pertussis у человека нет, однако после выздоровления, некоторая защита от коклюша вырабатывается на всю оставшуюся жизнь. Коклюш у взрослых и повторное заражение встречается примерно в 5% случаев.
В группе риска заражения коклюшем находятся дети, работники медицинских и дошкольных учреждений, учителя.
Статистика коклюша
Заболевание коклюш носит в себе эпидемический характер, поскольку за первую неделю после инфицирования, когда еще нет явных признаков данного заболевания (коклюшный кашель), носитель инфекции успевает заразить всех окружающих себя людей.
Замечена определенная периодичность эпидемии – каждые 2-4 года.
Согласно статистики ВОЗ, ежегодно коклюш диагностируется у 60 000 000 человек, 600 000 из которых умирает, т.е. болезнь имеет 1% смертность.
Наиболее часто этим заболеванием болеют дети дошкольного возраста – более 50%.
Если говорить о сезонности заболевания, то ярко-выраженная картина отсутствует, однако, все же осень-зима немного повышает количество случаев.
Исходя из этого можно сказать, что все же переохлаждение организма, недостаточное количество витаминов и микроэлементов (гиповитаминозы) и другие подобные факторы, способствующие снижению иммунитета обладают некоторой ролью при распространении болезни.
Коклюш – симптомы
Развитие коклюша происходит в 4 периода (стадии):
1. Инкубационный период
Инкубационный период коклюша составляет от 2 до 14 дней.
2. Первые признаки коклюша (продромальный, или катаральный период)
- Кашель (одиночные покашливания);
- Температура тела нормальная или слегка повышенная – до 37-37,5 °С;
- Насморк;
- Самочувствие пациента нормальное.
3. Основные симптомы коклюша (спазматический период)
Кашель при коклюше – основной его признак, причем он имеет некоторую особенность, из-за которой его еще называют — коклюшный кашель.
Коклюшный кашель обычно настает в конце 2й недели после инфицирования и характеризуется серией кашлевых толчков, после чего больной делает глубокий свистящий вдох (реприз) и серия кашлевых судорожных рефлексов повторяется.
Один приступ обычно длиться 4-5 минут, состоит из 2-15 циклов, и заканчивается обильным выделением вязкой мокроты или рвотой. Число приступов в сутки может быть от 5 до 50, что зависит от возраста, стадии и состояния здоровья человека.
Период приступов коклюшного кашля – 3-4 недели, после они сменяются обычным кашлем, который может длиться еще до 2х месяцев. Коклюш у взрослых чаще проходит без приступов кашля, однако часто сопровождается длительным течением бронхита.
Другие симптомы спазматического периода:
Коклюш у детей дополнительно проявляется в виде:
- Повышенной нервозности и раздражительности ребенка;
- Посинением лица;
- Расширением вен в области шеи;
- Налитых кровью глаз;
- Высунутым наружу языком;
- Иногда – травмированной уздечкой языка.
Длительность приступов в среднем составляет 4 минуты.
Важно! У привитых детей заболевание может протекать в стертой форме.
4. Период разрешения
- Коклюшный кашель становится все реже, после исчезает, заменяясь на одиночные покашливания;
- Клинические проявления болезни проходят.
Осложнения коклюша
- Пневмония (воспаление легких);
- Ателектаз легкого;
- Острый ларингит (воспаление гортани);
- Ложный круп (стеноз гортани);
- Бронхиолит;
- Носовые кровотечения;
- Остановка дыхания;
- Грыжи (пуповая или паховая);
- Энцефалопатия;
- Легочное сердце;
- Гипоксия;
- Удушье.
Источник: https://medicina.dobro-est.com/koklyush-simptomyi-prichinyi-lechenie-i-profilaktika-koklyusha.html
Коклюш
Коклюш — одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году.
Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания.
В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой.
У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику.
Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Осложнения после перенесенного заболевания
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония).
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия).
Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше.
Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза.
После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией.
Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Подробнее о вакцинах
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Самое раннее письменное описание коклюша сделано в 1578 г. Гийеном де Байо (Guillanne de Baillon): «Легкие настолько раздражены каждой попыткой изгнать то, что причиняет беспокойство, что воздух в них не может ни попасть, ни с легкостью выйти снова. Видно, как пациент захлебывается и, как будто удушаемый, останавливает дыхание в середине горла…
И хотя у них нет мучительного кашля на протяжении четырех или пяти часов кряду, затем этот пароксизм кашля возвращается, теперь столь жестокий, что кровь с силой вылетает из носа и изо рта. Очень часто за этим следует рвота…
мы видели многих кашляющих таким образом, и из них после тщетной попытки извергалось полугнилостное вещество в невероятном количестве».
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
Источник: https://yaprivit.ru/diseases/koklush/
Коклюш шагает по России: симптомы и лечение у детей и взрослых
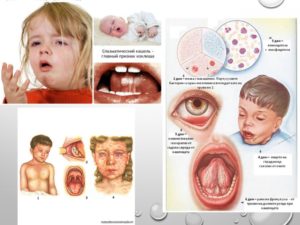
За последние пару лет в России заметно выросло число зараженных коклюшем, несмотря на существование вакцины. Минздрав связывает тревожную тенденцию с отказом родителей делать прививки своим детям. Объясняем, почему так происходит и стоит ли ждать эпидемии в стране.
Как передается коклюш?
Инфекция передается воздушно-капельным путем от больного коклюшем или же просто носителя (зараженного человека, у которого нет клинических проявлений болезни). Вероятность заразиться при контакте очень высока – контактный человек при отсутствии иммунитета к бордетеллам заболевает в 100% случаев.
Эти бактерии попадают в окружающую среду во время кашля с мельчайшими капельками мокроты. До нескольких часов они могут находиться в воздухе во взвешенном состоянии. При его вдыхании бордетеллы попадают в дыхательные пути здорового человека и приводят к заражению.
Симптомы коклюша
Больной опасен для окружающих на протяжении месяца с момента первых проявлений коклюша. Инкубационный период длится от 3 до 14 дней (в среднем – неделю). В это время почти никаких симптомов нет.
Затем появляется и постепенно нарастает сухой кашель. При этом нет других типичных признаков простуды вроде повышения температуры, насморка, першения в горле. Это может продолжаться до двух недель.
После начинаются приступы мучительного кашля, которые могут продолжаться по 2-4 минуты и приводить к рвоте. Лицо человека на этом фоне становится одутловатым и бледным с синюшностью вокруг рта. Этот период может длиться от двух до восьми недель.
Затем идет процесс обратного развития болезни – частота и длительность приступов кашля снижается. На полное выздоровление может уйти еще от двух месяцев до полугода.
Также бывает, что коклюш проходит атипично. При этом характерные приступы кашля могут не проявляться вообще. Такое течение болезни характерно для взрослых, а также детей, которые были привиты.
Коклюш у детей и взрослых. Как работает прививка
Чаще всего коклюшем заболевают дошкольники. Около половины случаев приходится на детей до двух лет. И для них же инфекция наиболее опасна – вместо кашля у младенцев может произойти остановка дыхания. Острое течение болезни и летальный исход регистрируются главным образом среди непривитых детей.
Однократная вакцинация от коклюша дает лишь краткосрочный эффект. Поэтому требуется ревакцинация в определенные календарем прививок сроки.
В России прививки от коклюша предусмотрены только для дошкольников. Их делают на первом году жизни трехкратно и на втором году жизни однократно. Для этого применяется цельноклеточная АКДС-вакцина.
Ревакцинацию в шесть лет проводят уже вакциной АДС-м (без коклюшного компонента). Потому у российских школьников регулярно встречается коклюш, хотя и в легкой форме.
Но даже после вакцинации иммунитет не гарантирует полной защиты. Зато у таких детей заболевание отличается более легким и быстрым течением, не провоцируя многочисленные осложнения.
У детей постарше, подростков и взрослых коклюш часто протекает в атипичной форме и потому не диагностируется. Но они все равно являются носителями и представляют особую опасность для грудничков. Особенно это касается работников детских садов.
Даже если человек переболел коклюшем, это не обеспечивает ему стойкого пожизненного иммунитета. Можно заразиться повторно.
Лечение коклюша
При коклюше в больницу кладут пациентов со среднетяжелыми и тяжелыми формами заболевания. Также госпитализируют детей раннего возраста и тех, у кого возникли угрожающие жизни осложнения.
Лечение включает назначение антибиотиков (если кашель сохраняется, их дальнейшее применение нецелесообрзано), противосудорожных и успокаивающих препаратов, отсасывание слизи из верхних дыхательных путей, аэрозольтерапию, физиотерапию, массаж, дыхательную гимнастику и прием витаминных комплексов.
Число заболевших в России растет. Что происходит?
Число заболевших коклюшем в России за год выросло на 40%. По сравнению с 2017-м заболеваемость возросла в 2,7 раза, сообщает РБК со ссылкой на данные Роспотребнадзора об инфекционных и паразитарных заболеваниях.
В 2019 году заболевание диагностировали у 14 406 человек. В 2018-м было зафиксировано 10 421 заболевших.
В январе 2020 года в России заболели коклюшем 1758 человек. Из них 89% – дети до 14 лет. Причем почти половина заболевших не прививались.
Кадр сюжета телеканала «360»
Всплеск заболевания произошел из-за того, что родители отказываются прививать своих детей или несвоевременно проводят вакцинацию, сказал РБК главный эпидемиолог Минздрава, академик РАН Николай Брико.
«При анализе статистических форм выявлено, что на первом году жизни своевременно вакцинированы в 2014-2016 годах менее 50% детей, необходимый уровень – более 95% – в некоторых регионах не достигается даже к двум годам», – сообщил академик.
Также выяснилось, что уже через четыре-пять лет после вакцинации иммунитет ослабевает, и человек вновь становится уязвимым по отношению к коклюшу. Поэтому более половины всех случаев коклюша в России регистрируется у детей в возрасте от трех до 14 лет, отметил Брико.
Кадр сюжета телеканала «360»
«Это потому, что очень свободно у нас с выбором вакцин, вакцинации. Мы пожинаем плоды этой свободы. Свобода хороша там, где она уместна. А там где нужно что-то делать обязательно, нужно делать обязательно и не мудрствовать лукаво», – сказал в разговоре с телеканалом «360» вирусолог Виктор Зуев.
«Жаль до слез больных», – отметил доктор медицинских наук. В то же время, по его оценке, ни о какой эпидемии речь пока точно не идет: «Бояться не стоит».
Источник: https://www.anews.com/p/125696730-koklyush-shagaet-po-rossii-simptomy-i-lechenie-u-detej-i-vzroslyh/
Коклюш у детей: характерные симптомы инфекционного заболевания. Ищем правильное лечение вместе

Коклюш — опасное инфекционное заболевание, которое возникает преимущественно в детском возрасте. Возбудитель легко передается воздушно-капельным путем, поражает верхние дыхательные пути и нервную систему ребенка.
Заболевание носит затяжной характер и сопровождается своеобразными приступами кашля, которые могут вызывать рвоту и остановку дыхания.
Характеристика заболевания
Коклюш — острая бактериальная инфекция. Ее возбудитель — грамотрицательная палочка Бордотелла Пертуссис, которая в организме оказывает крайне токсическое действие на эритроциты. Продукт жизнедеятельности бактерии раздражает слизистую носоглотки и бронхов, вызывает кашель без мокроты.
Первое описание коклюша относится к концу 16 века, заболевание в Париже носило характер эпидемии. Возбудитель инфекции был выделен в 1906 году французскими учеными Борде и Жангу, именами которых и называют бактерию.
Бордотелла Пертуссис или бактерия Борде-Жангу — небольшая неподвижная палочка, покрытая ворсинками, которые прочно прикрепляются к слизистой. Оптимальной средой обитания возбудителя коклюша является человеческий организм.
Микроорганизм неустойчив к воздействию внешней среды и погибает при воздействии температуры выше 50 градусов за четверть часа, а под прямыми солнечными лучами за один час. Именно поэтому заражение коклюшем происходит при низких температурах — поздней осенью, ранней весной и зимой.
Палочка проникает в бронхолегочную систему и начинает активно размножаться, выделяя токсическое вещество. Длительное воздействие продуктов жизнедеятельности бактерий поражает нервные рецепторы слизистой, вызывая спазмы бронхиальных альвиол.
Приступы сухого кашля сопровождаются нарушениями дыхания. Такие инспираторные паузы (акное) нарушают циркуляцию крови и легочное дыхание. Недостаток кислорода отражается на работе головного мозга, печени, почек и других органов. Интенсивный кашель нередко сопровождается кровоизлияниями на слизистой дыхательных путей и лице.
Врожденного иммунитета к коклюшу не существует, он не передается от матери к ребенку. Несмотря на изобретение вакцины, заболевание остается распространенным во всем мире, каждый год фиксируются боле 50 миллионов случаев заражения бактерией Борде-Жангу. Заболевание очень опасно — около миллиона детей до года умирают от этой инфекции.
Вакцинация от коклюша — плановое медицинское мероприятие. Первая прививка делается в 3 месяца, с последующей ревакцинацией. Чтобы появился устойчивый иммунитет на 5 лет необходимо сделать 4 прививки в течение года. В последнее время все больше родителей отказываются от этого мероприятия, поэтому число детей, зараженных коклюшем растет.
Пути и причины заражения
Заразиться коклюшем можно только воздушно-капельным путем от болеющего человека при близком контакте при попадании выделений на лицо. В первые 7 дней риск заражения составляет 100%, с каждой последующей неделей жизнеспособность организма снижается. После 28 дней инфицированный человек не опасен для окружающих.
В группу риска входят непривитые дети, посещающие детские сады и начальную школу. Малыши первого года жизни подвергаются заражению бактерией из-за контакта с носителями коклюша: взрослыми или недавно вакцинированными детьми. Несформированный иммунитет и дыхательная система приводит к тяжелому течению заболевания.
Формы и стадии коклюша, инкубацоинный период
Коклюш называют «стодневным кашлем» из-за продолжительного течения заболевания. Инкубационный период длится в среднем неделю, после чего развивается по стадиям:
Сопровождается сухим кашлем и небольшим повышением температуры. Осмотр носоглотки не выявляет каких-либо изменений. Длительность составляет от 2 дней до 2 недель.
У ребенка появляются приступообразный кашель. Продолжительность этого периода может составлять до 2 месяцев.
До полного исчезновения всех симптомов коклюша может пройти более 2 месяцев.
По количеству приступов кашля, их интенсивности и изменению общего состояния ребенка выделяют 3 формы коклюша:
- легкая — 8-10 непродолжительных приступов, без нарушения общего состояния;
- средняя — до 15 приступов, сопровождающихся застоем крови и иногда рвотой;
- тяжелая — в сутки случается до 25 приступов с частой рвотой, длящихся несколько минут. Общее состояние ребенка ухудшается, исчезает аппетит.
В последнее время коклюш все чаще протекает в атипичной форме со слабовыраженными признаками или практически без них.
У детей до года инкубационный и катаральный период длятся меньше, чем в старшем возрасте. Заболевание обычно протекает в тяжелой форме с ярко выраженной гипоксией, периодическими нарушениями дыхания и судорогами. Из-за несовершенства носоглотки и несформированного иммунитета коклюш в этом возрасте протекает с осложнениями, обычно это воспаление ближайших органов: отит, пневмония.
Признаки и симптомы заражения
Первые симптомы коклюша появляются через несколько дней после заражения. Начальные признаки схожи с респираторами инфекциями:
- незначительное повышение температуры;
- появление озноба, усиленного потоотделения, головных болей;
- покраснение зева;
- отек носоглотки;
- заложенность носа, насморк;
- вялость;
- побледнение кожных покровов;
- частое дыхание и сердцебиение;
- потеря аппетита.
Через несколько дней заболевание переходит в пароксизмальную стадию и появляется характерный кашель:
- возникает через 1-2 недели после появления первых признаков;
- приступу предшествует ощущение инородного тела в глотке;
- затрудненных вдох с характерным звуком;
- кашель представляет серию спазматических выдохов;
- выделение густой мокроты (иногда с кровью);
- рвота.
Приступы чаще случаются ночью. От напряжения у детей лопаются капилляры в глазах и кровеносные сосуды на лице и шее. Лицо ребенка становится одутловатым, на языке возникают небольшие язвы белого цвета, появляется одышка. У детей до года кашель может вызывать остановку дыхания.
Еще одна отличительная черта коклюша — температура не поднимается выше 38 градусов даже в тяжелой форме, признаки интоксикации отсутствуют. На слизистой нет ярко выраженных изменений, характерных для гриппа и ОРВИ.
Особенности диагностики и анализы
В катаральном периоде и при атипичной форме заболевания дифференцировать коклюш только по клиническим симптомам от ОРВИ затруднительно.
Педиатр обращает внимание на продолжительность и постепенное нарастание приступов и отсутствие какого-либо результата от назначенного лечения.
На стадии судорожного кашля определить коклюш по внешним признакам проще: ребенок, как правило, бледен, на слизистой носоглотки заметны кровоизлияния. Основным симптомом по-прежнему остается специфический кашель.
Для подтверждения диагноза проводятся дополнительные исследования:
Для коклюша характерно повышение уровня лейкоцитов и лимфоцитов при отсутствии явного признака воспалительного процесса.
- Бактериологическое исследование мокроты, которую собирают у кашляющего ребенка в специальную чашу.
Метод эффективен на ранней стадии коклюша.
- Иммунофлюоресцентный метод — исследование слизи из полости носа.
Антитела к коклюшу вырабатываются в крови ребенка примерно на второй неделе стадии судорожного кашля, поэтому этот способ диагностики нельзя считать эффективным.
При подозрении на коклюш ребенку вводят раствор, содержащий кожный аллерген. При заражении бактерией Бордотелла Пертуссис на месте укола появляется небольшая припухлость на следующие сутки. Метод используется на судорожной стадии.
Диагноз «коклюш» ставится на основе совокупного анализа всех данных: внешних изменений, характера кашля и результатов лабораторных исследований.
Как лечить коклюш у детей: правильная тактика
Лечение коклюша у детей обычно проводится в домашних условиях. К госпитализации прибегают в следующих случаях:
- появление осложнений;
- тяжелая форма заболевания;
- сочетание коклюша с другими заболеваниями (в том числе при обострении хронических);
- сильная общая слабость.
Лечение любой формы коклюша у детей до года проводится в стационаре из-за быстрого развития заболевания и высокого риска остановки дыхания и других осложнений.
Общие принципы лечения коклюша:
- Карантин — зараженного ребенка изолируют от других детей для предупреждения распространения заболевания и присоединения других инфекций.
Длительность карантина составляет 25 дней после появления первых признаков.
- Обеспечение постоянного доступа свежего воздуха.
Во время карантина рекомендуется несколько раз в день проветривать помещение, убирать пыль со всех поверхностей и увлажнять воздух. Температура в комнате должна быть около 20 градусов. Такие условия облегчат приступы кашля и снизят их интенсивность.
- Если ребенок хорошо себя чувствует, нет температуры, рекомендуются длительные прогулки на улице (контактов с другими детьми нужно избегать).
- Питание ребенка должно соответствовать возрасту и содержать большое количество витаминов.
Если кашель сопровождается рвотой, количество приемов пищи рекомендуется увеличить. Порции должны быть небольшими. Блюда должны быть легкими, но питательными. Для ускорения выведения токсинов рекомендуется давать пить теплую жидкость небольшими глотками каждые 15-30 минут.
- Не менее важно создать ребенку благоприятные психологические условия и оградить от любых сильных эмоций (негативных и позитивных).
- Физическая активность должна быть по возможности ограничена.
Полное исчезновение симптомов коклюша происходит в среднем через 3 месяца (100 дней).
Лечение коклюша лекарствами и антибиотиками
Терапия коклюша — длительный процесс, который включает использование медикаментов разных групп:
- Основа лечения — антибактериальное воздействие.
Эффективность ее зависит от сроков диагностирования коклюша, на ранней стадии использование этих препаратов уменьшает кашель и сокращает длительность заболевания. При запущенной форме судорожного кашля антибиотики не применяют.
В тяжелых формах заболевания, сопровождающихся сильной рвотой и у грудных детей, вылечить кашель можно вводом антибиотиков внутримышечно. В домашних условиях применяют суспензии. Чаще всего используют лекарства Левомецитин, Эритромицин или Азитромицин. Дозировка рассчитывается индивидуально. Если терапевтический эффект отсутствует более 2 дней, препарат заменяют.
- Для устранения приступов кашля используют нейролептические средства:
- Аминазин (для инъекций),
- Пропазин (для приема внутрь).
Препараты этой группы действуют на нервную систему, подавляют легочные спазмы, предупреждают приступы удушья и рвоты. Для отхождения мокроты и предупреждения распространения инфекции в легкие назначают препараты от кашля: Синекод, Коделак, Амброксол.
- Средства против аллергии снимают отечность гортани и носоглотки.
Детям назначают антигистаминные препараты в форме сиропа и таблеток: Зиртек, Зодак, Диазолин, Кларитин.
- Стероидные препараты (Преднизол) для стимуляции дыхания назначают в крайнем случае.
Жаропонижающие средства в терапии коклюша используют очень редко, только в тех случаях, когда состояние ребенка резко ухудшается.
Лечение коклюша в стационаре комбинируется с различными физиопроцедурами: электрофорез, воздействие ультрафиолетом, оксигенотерапия (насыщение легких кислородом с помощью специальных подушек или приборов). В домашних условиях для терапии заболевания применяют ингаляции, делают ребенку массаж.
Детям обязательно назначаются иммуномодулирующие препараты (Эргоферол, Лаферабион) и витаминные комплекты.
Длительность лечения и дозировка препаратов назначается врачом. После выздоровления ребенок должен проходить профилактические осмотры у педиатра, невропатолога и инфекциониста в течение года.
О том, как можно прекратить приступ кашла при коклюше, рассказывает доктор Комаровский.
Как вылечить кашель народными средствами в домашних условиях
При лечении коклюша у детей в домашних условиях допустимо применение народных средств для облегчения симптомов заболевания:
- теплое молоко с добавление масла какао или обычного сливочного облегчает приступы кашля и смягчает горло;
- растирание груди и спины жиром (барсучьим или козьим) используется для улучшения кровотока в органах дыхания;
- ингаляции над вареным картофелем или травяными настоями;
- употребление вместо чая отваров ромашки, липы поспособствует быстрому выведению токсинов из организма;
- прием внутрь сока чеснока или лука для повышения иммунитета;
- отвар багульника (столовая ложка на стакан воды) для ускорения отхождения мокроты.
Некоторые представители старого поколения советуют дышать парами керосина или нафталина для облегчения кашля. Официальная медицина не рекомендует использовать эти вещества из-за высокой токсичности.
Средства народной медицины используются только как дополнение к медикаментозной терапии. Каждый метод должен обговариваться с лечащим врачом.
Последствия и осложнения
При несвоевременном выявлении коклюша и неправильно выбранном методе лечения у детей развивается гипоксия головного мозга и сердечной мышцы.
Как следствие, возможно появление сердечной недостаточности и изменение мозговой активности.
Возможные последствия коклюша:
- бронхиальная астма;
- пневмония;
- отит (в том числе гнойный);
- бронхит;
- присоединение другой бактериальной инфекции из-за ослабления иммунитета.
Из-за сильных приступов кашля у детей могут образовываться паховые грыжи.
Профилактика заболевания
Коклюш часто принимает характер эпидемии, поэтому при выявлении заражения в дошкольных детских учреждениях всех, кто контактировал с больным ребенком изолируют на 2 недели. После 7 лет карантин не требуется. Взрослым и детям из окружения носителя инфекции, назначается прием антибиотиков согласно возрасту.
Лучший способ профилактики коклюша — своевременная вакцинация. Первую прививку здоровому ребенку делают на четвертом месяце жизни, затем еще 2 с интервалом в 4-6 недель. Ревакцинация проводится через полгода.
Организм ребенка сохраняет антитела к возбудителю коклюша около 4 лет. Детям старше 5 лет вакцинацию не проводят, так как в этом возрасте их организм способен самостоятельно побороть опасную инфекцию.
Источник: https://dozhdalis.ru/koklyush-u-detey-simptomyi-i-lechenie.html





