Гранулёма ногтя: лечение, фото, симптомы и причины
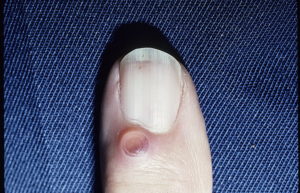
Гранулематоз объединяет несколько заболеваний. Причины возникновения разные, общий симптом – это наличие гранулём. Они могут наблюдаться на кожных покровах, в органах, внутри сосудистых стенок, на слизистых оболочках, на ногтевых пластинах руки, ноги и околоногтевого пространства.
Гранулёма ногтя – это неправильный процесс, характеризующийся очаговым увеличением соединительных тканей. Возникают в единичном или множественном виде.
Считаются доброкачественными образованиями, наблюдаются при появлении острого или хронического инфекционного течения болезни.
Кисты возникают рядом с ногтем, под ногтем появляются спонтанно, от травм или при неграмотном хирургическом вмешательстве. Травматические образования характеризуются прорастанием в кость.
Как протекает болезнь, причины возникновения
За заболевание принимается небольшое уплотнение до 3 см с плоской неоднородной поверхностью. Образование относится к пиогенной гранулёме – сосудистое разрастание новообразований кожных покровов, слизистых оболочек.
К характерным проявлениям относится кровоточивость, выпуклость красного цвета, налет серозно-гнойный. Ногтевая гранулёма отличается от других образований на теле. Различные уплотнения различаются по внешним и внутренним признакам.
Они подразделяются:
- Гигантоклеточное уплотнение – возникает в челюсти, в костях кисти или стопы;
- Макрофагальное образование;
- Эпителиоидно-клеточное.
Также гранулёма подразделяется на типы:
- К специфическому виду относится возникновение образования во время протекания инфекционных болезней. Это туберкулёзная, кольцевидная, склеромная, лепрозная гранулёма.
- Для неспецифического типа к патологическому возникновению приводят заболевания инфекционные и неинфекционные.
Изучение данного образования не закончено. Считается, что подногтевая гранулёма проявляется из-за мелких травм ногтя.
К определённым факторам возникновения относятся:
- Механические травмы. Чтобы образовалась гранулёма, достаточно неправильно обработать кутикулу у ногтя или занести под кожу инородное тело.
- Влияние некоторых медикаментов. Воздействие оказывает использование ингибиторов протеазы и ретиноидов. Их применяют при угревой сыпи. Возникнуть гранулёма ногтей может от уколов, таблеток, мазей и кремов с содержанием этих препаратов.
- Гормональное нарушение. Наблюдается образование у подростков, при беременности и у женщин, использующих контрацептивы с гормонами.
- Тепловые и химические повреждения кожи. На травмированном участке появляются многочисленные образования в виде очагов.
Появление на руках
Пиогенное новообразование образуется на ногте по следующим причинам:
- Нарушения в обработке ногтевого диска.
- Крупные, расширенные пальцы с выступающими боковыми валиками вокруг ногтя.
- Выпирающая ногтевая часть. Ноготь уголками впивается в эпидермис пальца, начинает врастать.
- Неправильное развитие ногтя, происходящее при болезнях лёгких, сахарном диабете, сбое обмена веществ.
Появление на ногтях ног
Обнаруживается новообразование на пальцах ног из-за следующих факторов:
- Тесная обувь не допускает качественной циркуляции воздуха.
- Наследственная деформация стопы ног, при которой наблюдается аномальное удлинение пальца или нескольких.
- Напряжённые физические нагрузки, долгое стояние на ногах.
- Ожирение.
- Поперечная плоская стопа. Когда первый палец отклоняется на наружную сторону или смещается к внутренней стороне ступни.
- Раны, возникновение грибковых воспалений на ногтях.
- Повышенное потоотделение стоп.
Диагностирование
Прежде чем прописывать терапию, врач направляет обследоваться заболевшего человека. Это позволит подтвердить диагноз «вросший ноготь» и исключить другие аномальные новообразования. Диагностика производится несколькими способами:
- Дерматоскопия – применяется при определении кожных заболеваний. Помогает выявлять признаки опухолевых образований.
- Биопсия узлов – ткань берут для изучения гистологии. Данная процедура способствует определению уровня увеличения капиллярных сосудов и клеток соединительной ткани.
Также пациент, имея узелок у ногтя пальца, направляется на консультацию к узким медицинским специалистам – хирургу и дерматоонкологу. Как лечить гранулёму, решается после осмотра и подтверждения диагноза.
Терапия
Самостоятельное лечение опасно. Оно может оказаться бесполезным или ухудшить протекание болезни. Желательно обратиться к доктору и получить необходимые предписания. Ногтевая гранулёма лечится комплексной терапией по трём направлениям:
- применение лекарственных препаратов;
- хирургические операции;
- использование народной медицины.
Для медикаментозного лечения используются лекарства:
- Средства с дезинфицирующим свойством – Хлоргексидин, Йодинол, Нитрофурал.
- Лекарства с антибактериальным эффектом – Банеоцин, Азитромицин.
- Витаминные комплексы – Супрадин, Витрум, Компливит.
- Лекарственные препараты, которые влияют на иммунную систему организма – Интерферон, Дибазол.
Хирургическое удаление
Применяют, когда лечение медикаментами не оказывает должного эффекта. Оперативное вмешательство проводят в медицинских учреждениях, с применением наркоза, под наблюдением опытного врача. Чтобы удалить узелки, используют процедуры:
- Электрокоагуляция – несложная процедура, во время которой плотность иссекают от основания, используя ток. В ходе операции прижигаются разные размеры образований. Недолгая продолжительность, местная анестезия обязательна.
- Криотерапия – образование замораживают жидким азотом.
- Лазерное удаление – не имеет побочных эффектов, кожа повреждается минимально, что позволяет избежать кровотечений. Не остаётся рубцов, шрамов.
Лечение народными методами
Этими средствами нужно воспользоваться на начальных этапах возникновения заболевания на пальце. Тогда возможно получить наилучшие результаты по устранению образования. Перед использованием стоит убедиться, что компоненты не вызывают аллергические реакции.
Для уменьшения воспаления ногтевого валика помогают ванночки с соленым раствором и марганцовкой. Также убрать новообразование помогает сода, чеснок, алоэ, мёд, масло чайного дерева. Прежде чем использовать домашние рецепты, проконсультируйтесь с доктором.
Возможные осложнения
Гранулёма – это доброкачественный узел. Но если вовремя не лечить, он способен переродиться в онкологическое заболевание – подногтевую меланому. Это случается редко, причиной становится перерождение пигментных клеток – меланоцитов.
Меланоциты часто приобретают злокачественный характер, обладают ускоренным ростом, рецидивом и небольшим процентом выживаемости. Болезнь диагностируется как у пожилых людей, так и у молодежи.
К первым проявлениям относятся небольшие тёмные пятна, полоски под ногтем, долгое заживление ушибов на ногтевой пластине, неровности и трещины на поверхности.
При первых проявлениях болезни нужно посетить медучреждение.
Не стоит заниматься самолечением при вросшем ногте на руке или ноге, чтобы не запустить болезнь до критического момента.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник: https://onko.guru/termin/granulyoma-nogtya.html
Гломусная опухоль
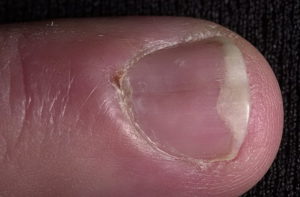
Гломусная опухоль составляет 1-5% всех опухолей мягких тканей верхних конечностей.
Гломусная опухоль обычно поражает ногтевое ложе.
Точная распространенность гломусных опухолей остается неизвестной.
Это связано с тем, что гломусные опухоли, как правило, точно не диагностируются в течение ряда лет, путаются с другими заболеваниями, в том числе с венозными мальформациями.
Множественные варианты гломусных опухолей встречаются реже и составляют всего лишь 10% всех случаев. Множественные гломангиомы обычно встречаются у детей, имеющих наследственную предрасположенность.
Рис. 1. Гломусная опухоль ногтевого ложа
Пациенты с гломусными опухолями обычно страдают выраженными болями пароксизмального характера. Часто боль возникает или усиливается от воздействия холода или давления.
Боль встречается чаще, если образование более плотное.
Множественные опухоли в виде гломовенозных мальформаций возникают у детей и подростков и протекают бессимптомно.
Частота встречаемости злокачественных форм гломусных опухолей очень низкая. Обычно такие злокачественные опухоли имеют тенденцию к местному инфильтративному росту. Метастазы опухоли встречаются крайне редко.
Половая принадлежность
Гломусная опухоль не имеет тенденции встречаться преимущественно у лиц какого-либо определенного пола.
Пациенты с солитарными гломусными опухолями обычно страдают от пароксизмальной боли, которая может быть очень сильной. Боли могут усиливаться при давлении на образование или при изменении температуры внешней среды, особенно при воздействии холода.
Множественные гломусные опухоли могут быть также болезненными при пальпации. Однако этот признак встречается не так часто и боль при этом обычно не такая выраженная.
Пациенты с множественными образованиями обычно обращаются за медицинской помощью поскольку они имеют проблемы косметического характера. Однако нужно понимать, что множественные гломусные опухоли наследуются по аутосомно-доминантному типу.
Диагноз можно легко поставить, если учитывать наследственный анамнез.
В литературе описаны случаи наличия гломусных опухолей другой локализации с поражением желудочно-кишечного тракта, трахеи, нервных стволов, костей, средостения, печени, поджелудочной железы, почек и даже яичников.
Не так давно в литературе был описан случай злокачественной гломусной опухоли, поражающей почки.
Рис. 2. Большая гломусная опухоль под ногтевой пластиной. Дистрофия ногтевой пластины
Солитарная гломусная опухоль имеет следующие характеристики:
- Папула или узелок голубого или красноватого цвета расположена в глубокой дерме или в подкожной клетчатке,
- Локализация образования на конечностях, чаще всего под ногтевой пластиной,
- Размер образование менее 2 см.
Множественные гломусные опухоли делятся на несколько видов, а именно:
- региональные или локализованные,
- диссеминированные и
- врождённые плоскоклеточные формы.
Региональные формы состоят из папул или узелков голубовато-синеватого цвета, частично сжимаех при пальпации, которые группируются или имеют очаговую ограниченную локализацию в определенной области тела, чаще всего на конечности.
Диссеминированный тип состоит из множественных образований распространенных по всему телу, без четкой специфической локализации.
Врожденная плоскоклеточная гломусная опухоль состоит из группированных папул, которые могут консолидироваться и образовывать плотные индуративные бляшки или кластеры дискретных узлов.
Два полезных признака для диагностики гломусной опухоли:
- Первый тест — значительное нарастание локальной боли при давлении на пораженную область концом карандаша или булавкой.
- Второй тест — уменьшение боли и болезненности при проведении первого теста, если вызвать транзиторную ишемию конечности путем наложения жгута на вышележащие отделы.
Признаки злокачественной опухоли или гломоангиосаркомы включают:
- Размер более 2 см,
- Быстрый рост,
- Вовлечение в процесс подлежащих тканей.
Гломусная опухоль представляет собой новообразование, возникающие в результате пролиферации гломусных клеток, которые составляют определенную часть гломусного тельца. Причина, которая может вызвать пролиферацию клеток неизвестна.
Некоторые авторы считают, что таким фактором может явиться травма гломусной опухоли, расположенной под лункой ногтевой пластины.
Рутинные лабораторные исследования не выявляют никаких изменений у пациентов с гломусными опухолями.
При диссеминированных формах поражения отмечается секвестрация тромбоцитов.
Диагноз гломусная опухоль обычно ставится на основании клинического обследования и гистологических данных.
У отдельных пациентов рентгенографические методы исследования могут оказаться полезными, особенно в случаях со сложной диагностикой.
Обыкновенная рентгенография может выявить костные изменения в случаях наличия гломусной опухоли под ногтевой пластиной в области лунки.
Ультразвуковое исследование, цветное дуплексное сканирование, имеет высокое разрешение и не дает ложноотрицательный результат. Оно позволяет обнаруживать опухоли размером в 2 миллиметра.
МРТ позволяет выявить наличие множественных гломусных опухолей. МРТ также производят для диагностики и точной локализации образований, которые нельзя найти при клиническом обследовании.
Гистологические данные
Солитарные гломусные опухоли имеют характерные гистопатологические изменения.
Солитарное образование обычно выглядит как солидный хорошо очерченный узел, окруженный ободком фиброзной ткани. Он содержит сосудистые структуры, выстланные эндотелием, окруженные кластерами гломусных клеток. Гломусные клетки мономорфные, округлые или полигональные, с цитоплазмой имеющей эозинофильное окрашивание.
Множественные образования менее очерченные и менее плотные. Они выглядят больше как гемангиомы, которые содержат множественные неправильной формы, раздутые, выстланные эндотелием каналы, содержащие эритроциты.
Сосудистые пространства у них более объемные и широкие, чем при опухолях единичной локализации.
В толще сосудистой стенки удается обнаружить небольшие скопления гломусных клеток, такие же скопления удается обнаружить и в прилежащей строме.
Гломусная ангиосаркома напоминает доброкачественные опухоли. Однако саркомы имеют более выраженную атипию, плеоморфизм, признаки митотического деления клеток, а также признаки инвазии в прилежащей структуры.
Лечение при симптоматических солитарных гломусных опухолях — это хирургическое удаление опухоли. Его следует считать радикальным методом лечения.
В настоящее время с большим успехом в лечении гломусной опухоли используют лазерную хирургию.
Лазер позволяет полностью удалить опухоль вместе с капсулой, что позволяет избавить пациента от постоянной боли и минимизировать риск рецидива заболевания.
Большая часть образований, расположенных под ногтевой пластиной в области лунки, можно вылечить путем тотальной эвульсии ногтевой пластины с последующим удалением самого образования.
Применение лазерных технологий при гломусной опухоли подногтевой локализации позволяет
- с большей точностью работать хирургу и удалять образования без повреждения матрицы ногтевой пластины;
- позволяет сохранить саму ногтевую пластину;
- устранить, если имеется дистрофию ногтевой пластины;
- выполнить коррекцию ногтевого ложа.
Использование МРТ в предоперационном периоде, а также ультразвуковых методов исследования позволяет уменьшить частоту рецидивов. При наличии множественных гломусных опухолей полное удаление их всех бывает затруднительным из-за плохой ограниченности их в мягких тканях и большого числа образований.
Рис. 3. Удаление гломусной опухоли ногтевого ложа
Злокачественные формы гломусной опухоли встречаются очень редко. Обычно они отличаются местным прогрессированием процесса. Общий прогноз при наличии злокачественной гломусной опухоли также вполне хороший. Лечение таких опухолей также заключается в полном удалении образований.
Источник: https://laser-surgery.biz/2015/11/02/glomusnaya-opuxol/
Околоногтевые фибромы (гломусная опухоль фаланги, гранулема): особенности у пациента с туберозным склерозом, лечение
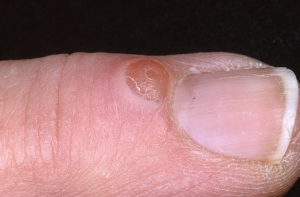
Некрасивые ногти на ногах доставляют человеку физический и эстетичный дискомфорт, а иногда и психологические проблемы. К одним из заболеваний относят околоногтевую фиброму (онихия Кенена).
Что такое онихия Кенена
Околоногтевая фиброма представляет собой небольшие выросты над ногтевой пластиной у его основания или под ногтем, красного или розового цвета, по форме напоминающие цилиндры. Это доброкачественное образование, часто проявляющееся при генетических заболеваниях, таких как – туберозный склероз (синдром Бурневиля-Пренгля). Новообразования упругие, гладкие, плотные.
Симптомы
Часто заболевание проявляется у детей до 5 лет или возникает в период полового созревания. Характеризуется небольшими, растущими розового, красного или коричневого цвета новообразованиями под ногтем или около ногтевой пластины пальцев ног, рук. При ее росте нет болевых ощущений, только если ее повредить.
Со временем опухоль Кенена начинает расти до 5 см, в некоторых случаях бывает и большего размера. Опухоль бывает в виде одного узелка или нескольких разрастающихся вокруг.
Причины
Причины возникновения опухоли Кенена могут быть различные, но самые распространенные случаи из-за наследственного генетического заболевания.
Также к причинам относятся:
- гормональные, эндокринные изменения в организме;
- нарушения работы ЖКТ, щитовидной железы;
- заболевания кожи, повышенная чувствительность кожных покровов или фотостарение (изменение эпидермиса);
- механические, химические, термические повреждения ногтевой пластины и кожи вокруг нее;
- ухудшение кровоснабжения кожи, в связи с возрастными изменениями;
- отсутствие гигиены ногтевых пластин, неудачный маникюр, педикюр;
- врастание ногтя.
Определить достоверную причину возможно только после тщательной диагностики. Иногда ее сложно определить, так как человек имеет еще несколько других заболеваний.
Диагностика
В первую очередь врачом проводится тщательный осмотр образования и остальной части кожи. После чего пациент направляется на биопсию для определения вида клеток в новообразование. Гистологическое исследование позволяет выявить степень зрелости, вид опухоли и размер.
После гистологического исследования биоматериала могут быть назначены другие виды исследований для определения причины возникновения опухоли и наличия фибром на внутренних органах. А главное, благодаря другим исследованиям, выявляется заболевание, которое повлекло за собой образование околоногтевых фибром.
- ультразвуковое исследование;
- рентгенографическое исследование;
- магнитно-резонансная томография.
Обычно при доброкачественной околоногтевой опухоли после исследования части биоматериала выявляется разрастание фибриллярных белков, объединенных в единую систему, которое и придает опухоли розовый, красный или бурый цвет, иногда с синевой. При этом будут отсутствовать эластичные волокна, расширятся капилляры и появится большое количество новых сосудов.
При вросшем ногте диагностические процедуры позволяют определить одно из видов заболевания на пальцах рук и ног возле ногтей:
- подногтевая или околоногтевая фиброма;
- подногтевая или околоногтевая хондрома;
- гломусная подногтевая опухоль;
- гранулема пиогенная ногтевого ложа;
- экзостоз подногтевой;
- киста дермоидная ногтевого ложа;
- паронихия пиококковая или кандидомикотическая;
- злокачественные новообразования.
Самостоятельная диагностика и поиск причины заболевания, влечет за собой ухудшение состояния пациента и снижение шансов на быстрое и эффективное лечение.
Лечение
Лечение околоногтевой фибромы у пациентов с туберозным склерозом и в других случаях проводят оперативным путем. Опухоль Кенена подлежит хирургическому удалению, так как на данный момент нет эффективных лекарственных средств и препаратов для ее лечения.
Специалисты назначают симптоматическое лечение, которое облегчает состояние пациента. После оперативного вмешательства фиброма может снова появиться.
Методы удаления околоногтевой фибромы:
- Удаление с помощью хирургических инструментов. Этот метод самый эффективный для удаления больших новообразований под и над ногтем, а также подногтевых гематом. В таких случаях часто приходится удалять ногтевую пластину.
- Криодеструкция – предполагает замораживание жидким азотом небольшой фибромы. Минус метода лечения – возможный повторный рост фибромы, а также белое пятно на месте удаления.
- Лазерная коагуляция – этот метод эффективный для внешних новообразований на открытых местах. Плюсы метода: безопасный, быстрый, без анестезии, отсутствуют рубцы, нет риска инфицирования, без кровотечений. Таким методом удаляют большие и мелкие околоногтевые фибромы.
- Электрокоагуляция – это воздействие на небольшие фибромы электрическим током высокой частоты, который прижигает ее и удаляет. При проведении процедуры необходима местная анестезия. Минус метода: неприятный запах, может остаться рубец, максимальный размер фибромы не должен быть более 1 см. Плюс метода: без кровотечений, процедура безболезненная.
- Химический метод – предполагает воздействие на новообразование химическим препаратом, который обжигает фиброму и удаляет ее. Минусы метода: может понадобиться несколько процедур, есть вероятность появления рубцов или ожогов. Этот метод можно сравнить с методом криодеструкции.
- Радиоволновой метод представляет собой удаление ножки фибромы и уничтожение патологических клеток, проводится с помощью специального радиоволнового скальпеля. Плюсы процедуры: безболезненное удаление, низкая вероятность появления фибромы повторно, не остаются рубцы и пятна. Минус процедуры – высокая стоимость. Удаление опухоли требует местной анестезии.
- Народные методы – не помогут в лечении доброкачественного образования, могут только снять некоторые симптомы и облегчить временно состояние пациента.
Наиболее прогрессивными и эффективными методами борьбы с околоногтевыми фибромами больших и маленьких размеров являются лазерная и радиоволновая терапия.
Может ли опухоль Кенена перерасти в рак
Околоногтевая фиброма – это доброкачественное образование, не представляющее серьезную угрозу здоровью человека. Но, если природа фибромы обусловлена наследственным заболеванием – туберозным склерозом, то при отсутствии лечения есть вероятность перерастания клеток из доброкачественных в злокачественные, то есть рак.
Опухоль Кенена – специфическое заболевание, в некоторых случаях невозможно определить причину ее появления, поэтому после удаления может вырасти новая фиброма.
Очень важно не травмировать новообразование и не проводить самостоятельное лечение, которое может повлечь за собой последствия: инфицирование, рост новых опухолей или перерождение клеток в раковые.
Чем опасна
Околоногтевая фиброма локализуется в верхних слоях кожи, что в редких случаях может быть опасно для человека. Но если фиброма вызвана туберозным склерозом, который может возникать в виде новообразований на слизистых оболочках и на внутренних органах, то опасность заключается в росте опухоли и передавливание органов.
Прогноз
После удаления околоногтевой фибромы любым из методов вероятность роста новых составляет не более 5%. Особенно если лечение получено своевременно, прогноз благоприятный. В большинстве случаев опухоль удаляется без вреда здоровью.
Профилактика
Чтобы избежать появления околоногтевых фибром, следует придерживаться нескольких правил:
- вести здоровый образ жизни;
- выполнять гигиенические процедуры индивидуальными средствами;
- избегать работать с бытовой химией или другими веществами без перчаток;
- своевременно обращаться и обходить врачей.
Для предотвращения появления у детей околоногтевых фибром родителям необходимо обследоваться в период планирования беременности на наличие наследственного заболевания – туберозного склероза.
При появлении опухоли на пальце руки или ноги возле ногтя следует обратиться к врачу и пройти обследование, что выявить причину, быстро и безболезненно ее удалить, сохранив красоту и здоровье ногтей.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/kozhniy-pokrov/okolonogtevye-fibromy/
Причины кисты на пальцах рук и ног
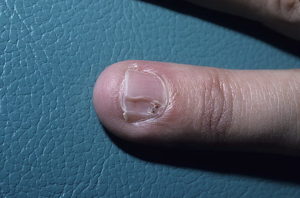
Киста на пальце руки образовывается в виде пузырька, наполненного жидкостью. В ее составе содержится слизь и белок фиброна. Оболочка образования – верхний суставной слой, который может увеличиваться в зависимости от объема содержимого.
Кисту на пальце называют гигромой. Есть несколько методик комплексной диагностики новообразования, результаты которой помогают подобрать наиболее простой и эффективный метод лечения для каждого конкретного случая.
Осложнения
Риск осложнений увеличивается при травмировании гигромы. Через появившееся отверстие вытекает жидкость, содержащаяся внутри шарообразного формирования.
Она может попасть в рядом расположенные ткани (например, в суставную полость) или вытечь наружу.
Любой из вариантов допускать крайне нежелательно, поскольку вскрытие опухоли, не сопровождающееся медицинским контролем, может привести к усилившемуся воспалительному процессу и инфицированию.
Если жидкость попала в суставную полость, постепенно капсул становится больше, но и первая не исчезает. В таком случае лечение будет более длительным и сложным. Даже при самостоятельной выкачке жидкости через кожу внутренний шар в ближайшее время повторно заполняется содержимым.
При повреждении проблемной области может возникнуть сильное воспаление, нагноение, боли.
Мукозная киста — причины, симптомы, лечение, профилактика, фото
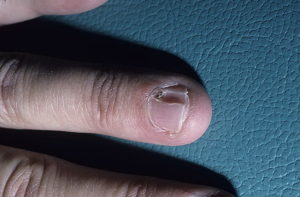
Мукозная киста – это одна из разновидностей гигромы пальцев или, правильнее сказать, синовиальной кисты.
Очень часто гигрому путают с фибромой и атеромой, поэтому перед постановкой диагноза нужно провести дополнительное гистологическое исследование.
Мукозная киста поражает, как правило, дистальные (крайние) фаланги пальцев. Опухолевидное образование появляется у основания ногтя или в области ногтевой фаланги.
Причины развития
В большинстве случаев, мукозные кисты образуются на фоне суставных заболеваний. К факторам риска, которые могут привести к образованию кисты следует отнести:
- Остеоартроз;
- Артрит ревматоидный и появление ревматоидных узелков.
- Нестабильность сустава, например, его повышенная подвижность.
- Травмы.
- Постоянные нагрузки, оказывающие травмирующее действие на суставы. К числу таких нагрузок можно отнести игру на фортепиано, набор текста на клавиатуре и пр.
Есть мнение, что предпосылкой образования мукозной кисты является повышенный синтез гиаулороновой кислоты фибробластами и накопление этого вещества в синовиальной жидкости межфаланговых суставов и как следствие может послужить и развитию эритемы Брейкера.
Клиническая картина
Внешне мукозная киста выглядит, как опухолевидное образование эластичной консистенции. Образуется киста в области дистального межфалангового сустава или у основания ногтя.
Образование не является опухолью, оно полое внутри и наполнено желеобразной массой его никогда невозможно спутать в новообразованием, которое возникает при полидактилии.
Размер образования может достигать несколько миллиметров в диаметре, его цвет – розово-белый, а форма – куполообразная. Чаще всего, мукозные кисты образуются на фалангах 2, 3 или 4 пальцев.
При расположении образования у ногтевого ложа может наблюдаться деформирование ногтевой пластины из-за давления, которое оно оказывает, а также может еще наблюдаться отслоение ногтей.
Ранее было принято выделять две разновидности кисты:
- Первый тип представляет собой аналог образования при локализованном муцинозе.
- Второй тип является кистой синовиальной или ганглионом.
Однако сегодня все больше специалистов считает, что описанные типы мукозной кисты являются идентичными, представляя собой разные стадии протекания одного процесса.
На первом этапе развития кисты ярко выражен муциноз, а по мере развития патологии образуются полости, заполненные желеобразным содержимым, содержащим муцин и гиалуроновую кислоту. Располагается опухолевидное образование субэпидермально, при этом кожа над поверхностью выпуклости заметно истончена.
Методы диагностики
Как правило, для диагностики мукозной кисты достаточно изучения клинической картины. При пальпации выявляется наличие эластичного образования такое же ощущение есть и при нейрофиброме. При надавливании на кисту болезненных ощущений, как правило, не наблюдается, но появляется ощущение флюктуации, что подтверждает наличие жидкого содержимого внутри полости.
Патогистологические исследования, как правило, проводят после удаления кисты. При исследовании обнаруживается кистозная полость, сформированная из плоской фиброзной ткани, в составе которой нет эпителиальных элементов. Содержимое кисты представляет собой слизистое вещество.
Терапевтическое лечение
Однако в том случае, если киста оказывает давление на ткани и вызывает болевые ощущения или деформирует ноготь и может привести к развитию такого заболевания как онихогрифоз, провести лечение нужно обязательно. Сегодня применяют консервативные и радикальные методики лечения.
Консервативная терапия применяется, если образование не причиняет беспокойства, но пациент хочет от него избавиться. В этом случае рекомендуется:
- Холодовые компрессы на область сустава.
- Инъекции кортикостероидов в тело кисты.
- Пунктирование.
Последний метод лечения мукозной кисты заключается в том, что производится прокол стенки полости и далее проводится удаление ее содержимого. Как правило, в современных клиниках пунктирование кисты производится под контролем аппарата для УЗИ. Для усиления эффекта лечения в освобожденную от содержимого полость вводят препарат, с содержанием кортикостероидов и накладывают сдавливающую повязку.
Пунктирование кисты, как правило, дает очень хороший, но временный эффект. Поскольку стенки образования остаются ненарушенным, полость со временем снова наполняется слизистым содержимым.
Хирургическое лечение
Более радикальным и действенным методом избавления от кисты является хирургическое удаление. Существует несколько методик проведения операций.
Ранее часто применялась методика «раздавливания» кисты. Операция проводится под местной анестезией. Хирург, оказывает давление на образование, добиваясь разрушения его оболочки. В результате содержимое полости высвобождается и постепенно рассасывается.
Однако описанная методика сегодня используется редко. Во-первых, такая операция очень болезненна, во-вторых, в послеоперационном периоде часто развивались осложнения, в виде травматических воспалительных реакций.
У некоторых больных воспаление приводило к развитию гнойного процесса. Поэтому в послеоперационном периоде после разрушения кисты давлением приходилось применять средства противовоспалительного действия и обезболивающие.
Кроме того, описанная методика операции не исключала возникновения рецидива.
Более радикальной и менее опасной методикой лечения является полное удаление кисты – оболочки образования вместе с содержимым.
Нужно заметить, что операция по удалению мукозной кисты является достаточно сложной. Необходимо удалить образование полностью, так как даже частично оставленная оболочка может спровоцировать развитие рецидива.
Как правило, операция проводится с применением местной анестезии, однако, иногда применяется и общий наркоз. Вывоз способа обезболивания осуществляется в зависимости от индивидуальных особенностей организма. Продолжительность операции, около 30 минут.
В процессе операции хирург производит удаление кисты, а затем производится ушивание ослабленное место в капсуле межфалангового сустава. Хирург накладывает специальный шов, который способствует укреплению капсулы фаланги.
После проведения операции производится фиксирование кисти путем наложения гипсовой повязки. Так как в послеоперационном периоде важно обеспечить неподвижность прооперированного сустава. Фиксирующую повязку придется носить около трех недель, чтобы успел сформироваться рубец.
В последнее время все чаще применяют эндоскопические методики операций по удалению мукозной кисты. Такой способ лечения имеет множество преимуществ, так как удаление образования производится через небольшой разрез. Такие операции менее болезненны, а период, необходимый для восстановления, сокращается.
Лечение мукозной кисты медью
Можно использовать обычную медную монетку или любой кусочек меди плоской формы. Необходимо надавить на кисту и приложить к ней монетку, плотно прижав. Зафиксировать повязкой. Носить такой компресс три дня, затем сделать перерыв такой же продолжительности и повторить лечение.
Компресс из йодированной соли
Приготовить насыщенный раствор соли, смочить в нем тряпочку из чистошерстяной ткани и приложить к мукозной кисте. Сверху нужно наложить кусочек пергаментной бумаги и закрепить компресс повязкой или пластырем. Делать солевой компресс на кисту на ночь.
Компресс из настойки календулы и йодом
Можно взять готовую, купленную в аптеке настойку календулы или приготовить ее самостоятельно. К сведению, настойка календулы применяется в лечении многих кожных заболеваний в том числе и отрубевидного лишая.
Чтобы приготовить ее самостоятельно, нужно на 100 гр медицинского спирта взять 40 гр цветков ноготков. Поместить все непрозрачную или изготовленную из темного стекла посуду и настаивать 5 суток.
Затем процедить, к полученному настою добавить 20 капель йода и перемешать. Полученный состав использовать для смазывания мукозной кисты или для выполнения компрессов.
В последнем случае, нужно следить за самочувствием, при появлении чувства сильного жжения необходимо сразу же снять компресс, чтобы не допустить образования ожога кожи. На
Профилактика и прогноз
Профилактика образования мукозной кисты заключается в своевременном лечении заболеваний межфаланговых суставов пальцев. При профессиональных рисках (при работе пианистом или наборщиком текстов) следует уделять внимание лечебной физкультуре, снимающей нагрузку с межфаланговых суставов.
С профилактической целью можно применять средства, оказывающие укрепляющее действие на суставный и связочный аппарат, например, биодобавки, с состав которых включен витамин D, коллаген, кальций. С приемом кальция будьте осторожные, не переборщите, чтобы не получить кальциноз.
Прогноз при мукозной кисте хороший. Если образование не причиняет особого беспокойства, то его можно не удалять, так как нередки случаи, когда киста инволюционирует самопроизвольно.
После проведения оперативного лечения мукозной кисты рецидивы заболевания развиваются крайне редко.
А вот терапевтическое лечение менее эффективно, например, после пунктирования кисты рецидив выявляется у 70-80% пациентов.
Источник: https://dermalatlas.ru/bolezni-nogtej/mukoznaya-kista-odin-iz-vidov-gigrom/





