Опасные для жизни антибиотики. Убивая микробы, молитесь о сердце — cardio.today — Информационный проект о сердце и сосудах

Какие лекарства чаще всего на слуху в сезон простуд и их осложнений? Конечно, антибиотики! Нелеченная простуда, пневмония, бронхит – повод принимать противомикробные препараты, в том числе и для сердечников. Вот только настораживают скрытые от неопытного глаза изменения на ЭКГ, которые провоцируют жизнеопасные аритмии. Поэтому говорим о том, почему прием некоторых антибиотиков может угрожать вашему сердцу.
Внимательно читайте лист-вкладыш к антибиотику
То, что отдельные антибиотики могут спровоцировать изменения в ЭКГ, не секрет. Об этом написано в листе-вкладыше к препарату (смотри раздел «Побочное действие»).
Например, разворачиваем аннотацию к азитромицину, читаем:
«Со стороны сердечно-сосудистой системы: нечасто – ощущение сердцебиения, приливы крови к лицу; неизвестная частота – снижение АД, увеличение интервала QT на ЭКГ, аритмия типа«пируэт», желудочковая тахикардия».
Берем антибиотик кларитромицин. Разворачиваем побочные эффекты: «Со стороны сердечно-сосудистой системы: редко – желудочковые аритмии у пациентов с удлиненным интервалом QT».
Напоследок – эритромицин: «Со стороны сердечно-сосудистой системы: редко – тахикардия, удлинение интервала QT на ЭКГ, мерцание и/или трепетание предсердий (у больных с удлиненным интервалом QT на ЭКГ)». Конечно, пишут сухими медицинскими терминами, но – пишут.
Опасные для жизни антибиотики: макролиды (с окончанием на -мицин)
Одна из групп антибиотиков, которые могут спровоцировать жизнеопасные нарушения сердечного ритма, – макролиды. К ним относят все лекарства, названия которых заканчиваются на -мицин: эритромицин, кларитромицин, азитромицин, спирамицин, клиндамицин, рокситромицин.
Эксперименты на животных показали, что на первом месте в угрожающей группе – эритромицин, за ним – кларитромицин, далее – азитромицин (Ohtani H., Taninaka C., Hanada E. et al. Comparative pharmacodynamic analysis of QT interval prolongation indused by the makrolides clarithromycin, rox ithromycin and azithromycin. Chemotherapy. 2000; 44: 2630-2637).
Дело в том, что у макролидов есть аритмогенная активность (то есть их прием ведет к нарушению проведения сердечного импульса). Плюс их прием вызывает мощную блокаду ферментов системы цитохрома Р450 в печени (ответственных за переработку лекарств).
Это повышает концентрацию в крови других препаратов (мочегонных средств, некоторых противоаритмических препаратов: новокаинамида, амиодарона, соталола), которые вызывают схожие изменения в ЭКГ (Owens R.
Risk Assessment for Antimicrobial Agent-Induced QTc Interval Prolongation and Torsades de Pointes. Pharmacotherapy. 2001; 21: 310-319).
Опасные для жизни антибиотики: фторхинолоны (с окончанием на – оксацин)
Еще одна потенциально опасная группа антибиотиков – фторхинолоны. Их «визитная карточка» – окончание -оксацин: левофлоксацин, офлоксацин, спарфлоксацин.
В базе данных FDA (Food and Drug Administration – агентство Министерства здравоохранения и социальных служб США) содержится 15 сообщений о 10 млн случаях желудочковых аритмий или остановках сердца при приеме левофлоксацина и 145 сообщений о развитии тяжелых, в том числе смертельных аритмий при реакции на спарфлоксацин (Ball P. New antibiotics for community-acquired lower respiratory tract infections: improved activity at a cost. International Journal of Antimicrobial Agents. 2000; 16: 263-272).
Ципрофлоксацин, напротив, названные побочные эффекты вызывает крайне редко (по-видимому, это связано с точкой приложения лекарства – почками, а не лёгкими, как для более аритмогенных препаратов).
Факторы риска при приеме фторхинолонов – высокие дозировки и внутривенное введение (Meyer F.P., Geller J.C. QT-Intervall-Verlangerung durch Pharmaka. Kardiotoxizitat von Arzneimitteln.
Monatsschr Kinderheilkd. 2004).
Когда мы сталкиваемся с макролидами и фторхинолонами: при больном горле и почках, при пневмонии и язве желудка
С первого взгляда может показаться, что эта информация cardio.today неактуальна для обывателя. Редкие по частоте нарушения ритма обычно читаются в аннотациях по диагонали. Но посмотрим на ситуацию с другой стороны.
Эритромицином до недавнего времени (а пожилые врачи – по-прежнему) лечили больное горло – ангины, тонзиллиты
Азитромицин – один из основных антибиотиков, которые сегодня назначают в комплексном лечении бронхита и при долечивании после больницы пневмонии. Левофлоксацином лечат тяжелые пневмонии (согласитесь, в наше время осложненное течение гриппа – не редкость).
Кларитромицин дополняет схему лечения язвенной болезни, цель – убить микроб, провоцирующий воспаление слизистой желудка и 12-типерстной кишки. Офлоксацин часто назначают при болезнях почек и мочевого пузыря.
Так или иначе, мы сталкиваемся с опасными группами антибиотиков чаще, чем хотелось бы.
Антибиотики нарушают равномерность расслабления сердечной мышцы, тем самым создавая в ней участки повышенной возбудимости
В медицине такие изменения называют «электрической нестабильностью миокарда». Эти процессы не видны при УЗИ сердца, их можно обнаружить только на ЭКГ в виде удлинения интервала QT, отвечающего за расслабление сердца (Camm J., Malik M., Yee Guan Yap. Acquired long QT syndrome. – Blackwell Futura, 2004. – 208 p.).
Критическое увеличение продолжительности интервала QT запускает развитие угрожающей жизни желудочковой тахикардии типа «пируэт» (от франц. «torsades de pointes») и механизм внезапной смерти (Committee for Proprietary Medicinal Products.
Points to consider: the assessment of the potential for QT interval prolongation by non-cardiovascular medicinal products. London: CPMP, 1997).
Развитию названной побочной реакции при приеме антибиотиков способствуют:
Женщины – контингент, более подверженный угрозе развития опасных аритмий, нежели мужчины (Federal Drug Commission. FDA/PhRMA task force to assess QT risk by pre-clinical markers. Pink Sheet. 1999; 61:15-16).
Информация, представленная cardio.today, определенно не имеет целью запугать тех, кто старательно лечит антибиотиками большинство своих болезней. «Предупрежден, значит, вооружен».
Читайте листы-вкладыши к антибиотикам, особенно, если вы – сердечник со стажем. Делайте ЭКГ, если уж ваш антибиотик угодил в черный список.
И берегите свое сердце не только от инфекции, но и от бесконтрольного лечения.
См. также:
Как совместить варфарин, аспирин и антибиотики в сезон простуд
Домашняя аптечка. Лечим боли в горле
Как боль в горле создает проблему для сердца. И чем лечиться
Капли в нос. Берегитесь, гипертоники
Почему после простуды возникает миокардит
Свобода париться о рецепте
Иду на холестерин! Как готовиться
В дыму. Попугаи и подопытные кролик
Главное фото статьи с сайта s-i.huffpost.com
Источник: https://cardio.today/self-control/tests/dangerous-antibiotics/
Какие препараты помогут восстановиться после инфаркта
Инфаркт миокарда — тяжелое испытание для сердечной мышцы. Восстановление после него потребует усилий и времени. Но если выполнять все рекомендации врачей, можно вернуться к полноценной жизни. Главное, что потребует лечение после инфаркта миокарда, — препараты нескольких групп и правильный режим.
Как вести себя после инфаркта
Враги сердца — повышенные холестерин и артериальное давление, стрессы, вредные пристрастия, чрезмерная масса тела. Устранение этих факторов — важная часть реабилитации после заболевания.
Поддерживать сердечную мышцу в тонусе, но не перенапрягать ее помогут следующие полезные жизненные привычки:
- Диета с высоким содержанием «медленных» углеводов, растительных жиров и витаминов. Это овощи, каши, фрукты, постное мясо, рыба. Минимизировать следует количество животных жиров, соли, кофе, сахара.
- Отказ от сигарет, крепких спиртных напитков. Они мешают функционированию сосудов, нарушая питание миокарда.
- Посильная физическая нагрузка, гуляние на свежем воздухе, лечебная физкультура. Выбирать интенсивность занятий нужно опираясь на самочувствие.
- Избегание стрессов, стремление к психологическому равновесию. Помочь в этом могут успокоительные средства, но должны быть приложены и самостоятельные усилия.
- Контроль за уровнями артериального давления и холестерина. Необходимо регулярно сдавать анализы, пользоваться дома тонометром.
- Использование прописанных врачом лекарственных препаратов.
Какие средства помогут восстановить здоровье после инфаркта
Препараты после инфаркта миокарда составляют главную часть реабилитационных мер. Каким бы бравым не было самочувствие, прекращать их прием без врача, изменять дозу, отказываться от каких-либо из назначенных средств категорически запрещено.
Постинфарктные препараты работают в разных направлениях, что и обеспечивает восстановление организма. Но только при условии правильного и регулярного приема.
Статины
Эта группа средств необходима для поддержания оптимального уровня холестерина. Препараты ускоряют его метаболизм в печени, не давая избыточному количеству вещества проникать в кровь и оседать на стенках сосудов. Оставаясь чистыми, они обеспечивают достаточное питание сердечной мышцы. Это обязательное условие ее восстановления.
К группе статинов относятся:
- «Симвастатин», «Симгал», «Симло», «Вазилип», «Зокор» — препараты на основе симвастатина, дозировка которых назначается врачом и бывает от 10 до 80 мг.
- «Кардиостатин», «Холетар». Созданы на базе ловастатина. Принимаемое количество тоже зависит от назначения специалиста.
- «Липостат» — средство на основе правастатина.
- «Лескол Форте». Действующим веществом является флувастатин.
- «Тулип», «Липтонорм», «Торвакард», «Аторис», «Липримар» — более современные препараты на основе аторвастатина.
- «Крестор», «Розулип», «Тевастор», «Ливазо». Это средства последнего на сегодня ряда, в которых главный компонент — розувастатин. Они обеспечивают эффект нормализации уровня холестерина при меньшей дозе, чем предыдущие лекарства.
Эти препараты для лечения инфаркта миокарда принимают ежедневно с вечерней трапезой. Использование продолжается пожизненно или по меньшей мере очень долго. При нем важно контролировать состояние печени.
Бета-блокаторы
Травмированной в результате инфаркта сердечной мышце требуется облегчение нагрузки. Для этого в восстановительном лечении используют бета-блокаторы. Они препятствуют влиянию рецепторов, способных усилить давление крови на стенки сосудов и нарастить частоту сокращений миокарда. Эти средства существуют в двух группах. Решаемая задача у них одинакова, но пути ее достижения немного разные.
К селективным, то есть избирательно действующим на рецепторы бета-блокаторам, относятся:
- «Атенолол»,
- «Бетаксолол»,
- «Бисопролол»,
- «Метопролол»,
- «Конкор»,
- «Небиволол».
Устраняющие действие всех стимулирующих повышенное давление и аритмию веществ:
- «Анаприлин»,
- «Надолол»,
- «Соталол»,
- «Карведилол»,
- «Алпренолол»,
- «Пиндолол».
Выбор и доза бета-блокатора устанавливаются врачом на основе особенностей организма пациента, возраста, уровня АД и других параметров. Благодаря этим препаратам стабилизируется давление, миокард становится более закрытым от токсинов, а зона поражения, образующаяся в результате инфаркта, сокращается.
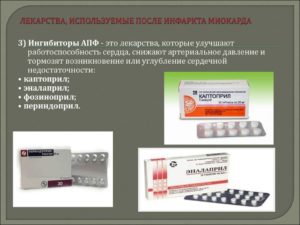
Ингибиторы АПФ и БРА
После инфаркта миокарда лечение включает в себя средства, способные уменьшить производство организмом веществ, которые сужают сосуды. Благодаря им удается нормализовать АД, а также снизить приток крови к миокарду и нагрузку на почки. Эти средства называются ингибиторами АПФ:
- «Каптоприл»,
- «Энап»,
- «Эналаприл«,
- «Лизиноприл»,
- «Лотензил».
Их пьют перед едой в дозировке, назначенной специалистом. Используют один из этих препаратов несколько раз в сутки.
Аналогичный эффект дает прием ингибиторов БРА. Эти средства действуют, блокируя рецепторы в сосудах, которые откликаются на присутствие ангиотензина. В результате их стенки сохраняют нормальный диаметр, не сужаются, и кровь свободно циркулирует по ним, не провоцируя увеличения АД.
Ингибиторы БРА препятствуют разрастанию стенок сердечной мышцы, что снижает риск нового инфаркта. К таким средствам относятся:
- «Диован»,
- «Козаар»,
- «Атаканд«,
- «Кандесартан С-3»,
- «Ангиаканд»,
- «Телмисартан»,
- «Лозартан».
Нитропрепараты
Нитростредства способны повышать в крови уровень оксида азота, что обеспечивает расслабление сосудов, уменьшает венозный прилив крови к сердцу. Эффект, который наступает от этого, снижение напряжения в миокарде и прекращение боли. То есть средства данной группы играют роль «скорой помощи» при возникновении приступа и предотвращают саму его возможность при длительном использовании.
Лечение инфаркта миокарда препараты этого ряда подразумевает такие:
| Это пластинки, прикрепляемые на десна. Такая форма лекарства дает возможность постепенного высвобождения действующего вещества и длительное его влияние. |
| Представляет собой капсулы, предназначенные для проглатывания с водой. Рассасывать или разжевывать их нельзя. |
| Препарат предназначен для использования внутрь. Его действие еще более длительное, чем «Сустака», но доза должна быть большей. |
| Также является средством пролонгированного действия. |
| Работает в организме на протяжении 8-10 часов. |
| Представляет собою таблетки для рассасывания длительного влияния. |
Все перечисленные средства созданы на основе нитроглицерина, которому придали «долгоиграющие» свойства. Дозировка их, как и количество приемов за день, строго индивидуальны. Вместе с используемыми перорально средствами часто назначают наружные:
- мази «Нитро» 2%-ную, «Миовин», «Нитрол», «Нитробид»;
- пластыри «Нитродерм», «Нитродур».
Антикоагулянты и антиагреганты
Слишком густая кровь создает опасность для сердца, так как заставляет его интенсивнее работать. Это провоцирует повышение давления, кислородную недостаточность, то есть возможность для нового инфаркта. Чтобы воспрепятствовать образованию в биологической жидкости сгустков, в список применяемых средств обязательно включают антикоагулянты:
- «Арикстра». Раствор содержит фондапаринукс натрия, он предназначен для подкожного введения. Доза может быть от 2,5 до 10 мг.
- «Гепарин». Представляет собою жидкость для внутривенных или подкожных инъекций. Объем вводимого лекарства определяется врачом в зависимости от способа применения и показателей свертываемости крови пациента.
- «Клексан», «Гемпаксан», «Анфибра», «Эниксум». Это растворы для инъекций, содержащие низкомолекулярный гепарин. Их делают подкожно по 20-40 мг ежедневно от 7 дней до 5 недель.
- «Прадакса». Пьют по 1-2 капсулы в сутки.
Эти средства принимают не более года, а некоторые из них и меньше, что дает возможность понизить свертываемость крови и не позволить образованию тромбов.
Если и дальше присутствует необходимость ее разжижения, назначают антиагрегант «Аспирин Кардио». Он более осторожно воздействует на клетки крови, но и имеет меньше негативных аспектов приема. Среди антиагрегантов стали известны более современные:
- «Брилинта». Первая единовременная доза составляет 180 мг (2 таблетки), затем это количество делят на 2 приема по 1 штуке в каждый. «Брилинту» нередко назначают вместе с «Аспирином».
- «Эффиент». Начальная разовая доза — 60 мг, затем ежедневно пьют по 10 мг весь предписанный врачом курс.
Их прием тоже ограничивается определенным сроком, так как слишком долгое присутствие в организме этих веществ создает опасность кровотечений.
Рекомендуем прочитать статью о физической нагрузке после инфаркт миокарда. Из нее вы узнаете об особенностях упражнений после перенесенного заболевания, санаторном лечении и терапии в домашних условиях, рекомендациях по соблюдению режима и диеты.
Поддерживающая терапия после инфаркта
Сердцу, кроме «тяжелой артиллерии», которой можно назвать перечисленные лекарства, нужны поддерживающие его функции микроэлементы. Не всегда достаточное их количество приходит вместе с пищей.
Поэтому назначают содержащие магний, калий и другие нужные компоненты лекарства, после инфаркта миокарда препараты показаны такие:
- «Панангин» (калий+ магний);
- «Магнерот», «Магнелис В6» (магний);
- «Аспаркам» (калий и магний);
- «Рибоксин» (инозин, снижающий гипоксию тканей миокарда).
Список препаратов, необходимых для реабилитации после инфаркта, внушителен. Но нельзя самостоятельно его сокращать. Каждое средство решает свою задачу. А вместе они способны вернуть перенесшему инфаркт пациенту хорошее самочувствие и высокое качество жизни.
Источник: http://CardioBook.ru/lechenie-posle-infarkta-miokarda-preparaty/
Лечение после инфаркта миокарда: какие препараты нужны?
Инфаркт миокарда – это острое и крайне опасное заболевание сердечно-сосудистой системы. Причина этой болезни – недостаточное кровоснабжение тканей миокарда.
При определенных условиях (например, неправильное питание, курение, наследственные факторы) на стенках артерий, которые питают сердечную мышцу образуются атеросклеротические бляшки или тромбы. В результате просвет сосудов сильно сужается, клетки миокарда недополучают питательных веществ и кислорода.
О приеме лекарств
Наш организм начинает подавать тревожные «звоночки», которые выражаются в болевых симптомах в области сердца. Так развивается ИБС или ишемическая болезнь сердца. Если своевременно не принять меры и не начать лечение, в тканях миокарда могут возникнуть очаги некроза. Именно это состояние и принято называть инфарктом миокарда.
Инфаркт миокарда требует срочной медицинской помощи. Промедление может привести к весьма плачевным последствиям.
А после купирования острого состояния, пациент нуждается в дальнейшем длительном и систематическим лечении. Скорее всего, больному придется полностью пересмотреть свой образ жизни и принимать определенные препараты в течение многих лет.
Медикаментозное лечение после инфаркта миокарда должна назначаться строго врачом-кардиологом, обычно специалист выписывает препараты нескольких групп.
Антиагреганты
Антиагреганты направлены против еще одной причины развития инфаркта миокарда – тромбов. Данная группа препаратов разжижает кровь, препятствует ее свертываемости.
- Аспирин кардио (ацетилсалициловая кислота). Дозировка -100 мг, стоимость -130-200 рублей
- Докси-хем (кальция добезилат). Расфасовка — 500 мг, можно купить в аптеке за 240 рублей
- Кардиомагнил (ацетилсалициловая кислота + гидроксид магния). Дозировка 150 мг, цена – 300 рублей
Противопоказания: высокий риск кровотечений, геморрагический диатез, печеночная недостаточность.
Побочные действия: эрозия и язва желудка, кровотечения, лейкопения, тромбоцитопения.
Антиагреганты обычно назначаются по одной таблетке в день на протяжении длительного времени.
Ингибиторы АПФ
Лекарства из этой группы снижают артериальное давление и поддерживают состояние кровеносных сосудов в норме. Группа очень большая. К ней относятся:
- Эналаприл (энам, энап, ренитек)
- Каптоприл (капотен, ангиоприл)
- Периндоприл (перинева, престариум)
- Рамиприл (дилапрел, амприлан)
- Беназеприл (лотензин).
Цены также очень разнятся в зависимости от производителя.
Противопоказания: стеноз аорты или почечной артерии, гиперкалиемия.
Побочные действия: угнетение функции кроветворения, тошнота, рвота, сухой кашель.
Бра (блокаторы рецепторов ангиотензина)
Препараты данной группы нормализуют артериальное давление, а также останавливают или даже снижают гипертрофию сердечной мышцы. Основные наименования:
- Лозартан (вазотенз, козаар, реникард)
- Валсартан (вальсакор, валаар, тарег)
- Кандесартан (кандекор, ангиаканд)
- Олмесартан (кардосал).
Противопоказания: стеноз аорты или почечной артерии, гиперкалиемия
Побочные действия: угнетение функции кроветворения, тошнота, рвота.
Эта группа медикаментов довольно хорошо переносится и является препаратами выбора.
Кроме всех вышеперечисленных групп лекарственных средств, после инфаркта миокарда могут назначаться и препараты из других групп, направленные на симптоматическое лечение. К таким лекарствам относятся гипотензивные, мочегонные средства, необходимые для нормализации давления. Также врач может назначить антигипоксанты, которые улучшают доставку кислорода к сердечной мышце.
Как правильно вести себя
Во время лечения после перенесенного инфаркта миокарда пациенту необходимо соблюдать диету, избегать физических нагрузок и стрессов.
Крайне важно отказаться от курения и алкоголя. Часто врачи рекомендуют санаторное лечение.
Период восстановления после такого серьезного заболевания длительный.
Необходимо полностью пересмотреть стиль жизни, не переутомляться, не волноваться, постоянно следить за артериальным давлением и уровнем холестерина в крови. Иногда приходится полностью отказаться от работы.
Для поддержания нормального функционирования сердечно-сосудистой системы пациенту придется принимать некоторые медикаменты очень долго, возможно, всю жизнь. Конкретные лекарственные средства, дозировку и курс лечения должен назначать только лечащий врач, самолечение в данном случае неприемлемо.
Больше полезного смотрите на видео:
10 Комментариев
Источник: https://oserdce.com/serdce/ibs/infarkty/lechenie-posle.html
Какие лекарства после операции стентирования коронарных сосудов сердца принимать для лечения
Стентирование коронарных артерий – хирургическая операция на сосудах сердца, во время которой ангиохирург изнутри с помощью специального баллончика расширяет суженный просвет сосуда и устанавливает в него тонкую трубочку — стент.
В результате кровоток восстанавливается, и приступы стенокардии проходят. Однако после стентирования необходим постоянный прием медикаментов.
Лекарства после инфаркта и стентирования нужно принимать всю жизнь, но некоторые из них – лишь в течение года после операции.
Прием лекарств после стентирования может стать даже больше, чем до него, за счет усиления антиагрегантной («разжижающей кровь») терапии.
Считается, что отдаленные итоги правильного медикаментозного лечения стенокардии и стентирования одинаковы. Однако, именно установка стента дает пациенту значительное субъективное улучшение состояния.
Кто получает бесплатные лекарства?
После выписки из стационара врач дает письменную инструкцию по лечению. Очень важно ее соблюдать.
Обычно такие пациенты ставятся на диспансерный учет к кардиологу и должны посещать его хотя бы раз в год.
Если больной перенес стентирование по поводу инфаркта миокарда, он временно нетрудоспособен, и через определенное время (обычно полгода) проходит комиссию для определения степени нетрудоспособности.
После стентирования без инфаркта «группу» обычно не дают, и пациент вынужден покупать медикаменты за собственные средства.
Бесплатные лекарства после инфаркта миокарда и стентирования выдаются в рамках государственных гарантий, но они не всегда есть в аптеках. Поэтому многие инвалиды предпочитают получать компенсацию в денежном выражении.
Стоит понимать, что с течением времени при хороших показателях группу инвалидности могут снять. В этом случае человек выходит на работу, и бесплатные лекарства после стентирования сосудов сердца ему больше не выдаются.
Таким образом, право на бесплатные лекарства после инфаркта миокарда, в том числе и перенесенного стентирования, имеют лишь пациенты с группой инвалидности. Если операция была выполнена по поводу обычной стенокардии напряжения, медикаменты покупаются самим пациентом.
Список лекарств после стентирования:
После операции стентирования пациенту выписывают такие группы лекарственных препаратов:
- Антитромбоцитарные. Эти лекарства снижают риск образования тромба внутри стента и его закупорки.
- Статины. Пациентам после стентирования при повышенном уровне холестерина назначаются статины или реже другие холестерин-снижающие препараты.
- Другие препараты. Назначаются лечащим врачом для снижения риска инфаркта.
Антитромбоцитарные препараты
Тромбообразование может привести к инфаркту миокарда. Поэтому очень важно из представленного списка принимать два антитромбоцитарные препарата:
- Аспирин (полные аналоги: Тромбо-асс, Аск-Кардио, Аспикард, Аспикор, Аспинат, Ацетилсалициловая кислота, Аспирин Кардио, Зорекс Утро, КардиАск, Сановаск, Таспир, Тромбогард, Тромбопол, Упсарин Упса) в дозировке от 75 мг до 325 мг ежедневно 1 раз в день пожизненно. Многие из этих препаратов выпускаются в таблетках, которые растворяются в кишечнике, некоторые – в форме шипучих таблеток. Это несколько снижает вредное действие аспирина на желудок.
- Клопидогрел (полные аналоги: Агрегаль, Деплатт-75, Детромб, Зилт, Кардогрель, Кардутол, Клапитакс, Клопигрант, Клопидекс, Клопилет, Клопирел, Лирта, Листаб 75, Лопирел, Пидогрел, Плавикс, Плагрил, Плогрель, Таргетек, Трокен, Тромбекс, Тромборель, Флюдер, Эгитромб). Этот препарат принимается в течение года после стентирования в дозировке 75 мг один раз в день, а затем отменяется.
Также существуют комбинированные средства, в которых объединены оба этих препарата. Их прием экономически более выгоден:
- Ацетилсалициловая кислота + Клопидогрел (Россия);
- Клопигрант – А (Индия);
- Коплавикс (Франция);
- Плагрил А (Индия).
Все вопросы по замене препарата на аналог или на комбинацию нужно решать только с лечащим врачом!
Такая двойная терапия, направленная на профилактику закупорки стента, опасна чрезмерной кровоточивостью. Такие осложнения возникают у 1,7% пациентов. Это могут быть желудочно-кишечные кровотечения, геморрагические инсульты, внутримозговые гематомы, кровотечения из мест инъекций и так далее. При их появлении самостоятельно прекращать лечение нельзя, нужно срочно обратиться к врачу.
Аспирин противопоказан при обострении язвы желудка, при геморрагическом диатезе, НПВС-зависимой форме бронхиальной астмы, совместном применении с метотрексатом в дозе более 15 мг в неделю, а также в 1-ом. и 3-ем триместрах беременности и во время грудного вскармливания. В этих случаях требуется индивидуальный подход к лечению после стентирования коронарных сосудов.
Препараты из группы статинов
Пациентам после стентирования при повышенном уровне холестерина назначаются статины или реже другие холестерин-снижающие препараты.
Доказано, что прием препаратов из группы статинов, после стентирования на 30% уменьшает риск любых осложнений со стороны сердца и сосудов, а также смерти от любых других причин.
Холестерин в организме синтезируется преимущественно ночью. Поэтому статины после стентирования назначаются вечером во время ужина в дозировке от 10 до 80 мг.
Цель их назначения – достигнуть безопасного уровня общего холестерина 4,6 ммоль/л или ниже и липопротеинов низкой плотности – менее 2,6 ммоль/л.
Это поможет предотвратить не только закупорку стента, но и образование атеросклеротических бляшек в других артериях сердца.
Препараты из группы статинов против образования атеросклеротических бляшек, имеют широкое применение для лечении мужчин и женщин после операции коронарного стентирования.
Через каждый месяц приема статинов нужно контролировать показатели холестерина и липопротеинов. Если целевые значения не достигнуты – дозировка увеличивается в 2 раза.
Каждые полгода при приеме статинов после стентирования нужно проверять такие показатели крови:
- общий холестерин и его фракции;
- триглицериды;
- АЛТ и АСТ.
Это необходимо не только для оценки эффективности лечения, но и для своевременного выявления вредного действия статинов на печень.
Обычно назначаются такие препараты из группы статинов:
- Симвастатин (Вазилип, Зокор, Зокор Форте, Зорстат, Овенкор, Симвагексал, Симвакол, Симвастол, Симвор, Симгал, Симло, Синкард, Холвасим);
- Ловастатин (Кардиостатин);
- Правастатин;
- Аторвастатин (Анвистат, Атомакс, Атор, Аторис, Аторвокс, Вазатор, Липофорд, Липримар, Липтонорм, Новостат, Торвакард, Тулип);
- Розувастатин (Акорта, Крестор, Липопрайм, Мертенил, Реддистатин, Ро-статин, Розарт, Розистарк, Розукард, Розулип, Розуфаст, Роксера, Рустор, Сувардио, Тевастор);
- Питавастатин (Ливазо).
Вещества этой группы активно изучаются. У многих из них есть особенности применения, поэтому самостоятельно заменять один препарат другим после стентирования или инфаркта миокарда нельзя.
Также нужно учитывать, что на рынке сейчас представлено много аналогов в основном индийского производства. Они намного дешевле оригинальных препаратов.
Однако нужно в каждом случае уточнять, были ли исследования, посвященные сравнительной эффективности этих средств.
Статины не назначаются при активных болезнях печени (рак, гепатит, цирроз) и повышении уровня АЛТ и АСТ более чем в 3 раза, а также у беременных и кормящих женщин. В этих случаях необходим индивидуальный подбор средства для снижения холестерина из другой группы (фибраты, ионо-обменные смолы и другие).
Лекарства при риске инфаркта
В зависимости от факторов риска инфаркта врач назначает и другие лекарства после инфаркта миокарда и стентирования:
- при высоком давлении – антигипертензивные;
- при сахарном диабете – сахароснижающие.
Сколько месяцев принимают лекарства после стентирования:
- клопидогрел в течение года;
- статины – до достижения целевых показателей холестерина;
- другие средства – постоянно.
При нормальном давлении, уровне сахара и холестерина в крови, хорошем восстановлении после операции пациент через год переходит лишь на постоянный прием аспирина.
Что можно а чего нельзя после операции?
Что можно делать после стентирования:
- утренняя гимнастика;
- спокойная ходьба в течение 30 — 60 минут 3 – 4 дня в неделю без усилий;
- ходьбу можно заменить умеренными упражнениями на беговой дорожке, велотренажере, плаванием, ходьбой на лыжах общей продолжительностью до 6 часов в неделю;
- заменить кофе чаем, при невозможности отказаться от этого напитка можно позволить себе 1 чашку кофе утром;
- из спиртного можно лишь иногда выпить 50 мл красного вина, но желательно отказаться и от этого;
- есть больше рыбы, морепродуктов, подсолнечного, соевого, кукурузного масел, овощей и фруктов, ржаного или отрубного хлеба, сухариков, допускается нежирное мясо.
Чего нельзя делать после стентирования:
- вести малоподвижную жизнь;
- курить или находиться в прокуренных помещениях;
- употреблять крепкие спиртные напитки и пиво;
- есть яйца, жирное мясо, сливки и сливочное масло;
- употреблять больше 4 граммов поваренной соли в день.
- Игнорировать планового осмотра у лечащего врача.
- Самостоятельно заменять один препарат другим.
- Принимать лекарства из группы статинов при циррозе и гепатите.
- Использовать для лечения аспирин при обострении язвы желудка или геморрагическом диатезе.
- Приобретать аналоги лекарств которые еще не проходили медицинские исследования.
В сочетании с правильно подобранными лекарствами и регулярными визитами к врачу эти меры помогут восстановиться после стентирования и вести совершенно обычную, здоровую жизнь.
Если Вы не смогли найти ответ на свой вопрос в этой статье или Вам необходимо получить более подробную информацию по какому-то отдельному аспекту, не спешите уходить.
( 22 оценки, среднее 4.82 из 5 )
Источник: https://PulsNorma.ru/serdtse-i-sosudy/lekarstva-posle-stentirovaniya.html
Препараты при инфаркте миокарда: наиболее популярные и для быстрого восстановления

Инфаркт миокарда – это коварный недуг, который не проходит бесследно. Очаг некроза, образовавшийся в миокарде, значительно влияет на функционирование сердца в целом.
Важно! «Так как количество здоровых клеток после тяжелой ишемии уменьшается, в качестве компенсации происходит гипертрофия сердечной ткани. Повышается нагрузка на миокард, для его нормальной деятельности требуется все больше кислорода и питательных веществ».
Правильно подобранная терапия поможет быстрее справиться с неприятными последствиями недуга и улучшить качество сердечной деятельности в период реабилитации.
Инфарктом миокарда называется такое заболевание сердца, которое обусловлено острым дефицитом его кровоснабжения
Лекарства, которые могут быть назначены после инфаркта
В терапии сосудистых болезней используются комбинации различных препаратов. Необходимо учитывать уровень артериального давления, частоту сердечных сокращений, наличие аритмии у конкретного пациента.
Внимание! Некоторые лекарства обладают довольно широким спектром действия, например, бета-адреноблокаторы, вызывающие приступ астмы, помимо способности понижать давление.
Назначая лекарства после инфаркта и стентирования, врач старается одновременно достигнуть нескольких целей:
- уменьшения воспаления возле очага некроза;
- защиту сердечной ткани от вредного воздействия токсинов и окружающей среды;
- уменьшения потребности в кислороде;
- снижения нагрузки на сердце;
- разжижения крови для профилактики тромбоза;
- улучшения циркуляции крови в организме;
- питания и восстановления сосудистой ткани.
Для пенсионеров и малообеспеченных людей доступны практически бесплатные лекарства при предъявлении официального рецепта. Во время исследования крови и мочи больного могут быть обнаружены патологические изменения.
Пациенты, которые восстанавливаются после инфаркта миокарда, должны знать, что принимать лекарственные препараты нужно длительное время, и возможно даже всю жизнь
Важно! При инфаркте часто наблюдается повышение уровня холестерина, тогда рекомендуется принимать статины для профилактики атеросклеротического поражения коронарных сосудов.
Гипергликемия очень опасна, так как при повышенном уровне сахара в крови может снижать чувствительность тканей, поэтому некоторые диабетики переносят приступ на ногах. Какие средства помогают справиться с осложнениями некроза сердечной ткани?
В лекарственной терапии некроза миокарда используются следующие группы препаратов:
- статины (уменьшают уровень холестерина в организме);
- нитраты (при ишемической болезни сердца хорошо снимают спазм коронарных сосудов);
- антикоагулянты (способствуют разжижению крови);
- ангиопротекторы (защищают миокарда от ишемии, улучшают трофику сосудов);
- антиаримические средства (нормализуют ритм сердечной деятельности);
- тромболитики (ускоряют растворение тромбов);
- антигипертензивные средства (борются с повышенным артериальным давлением);
- бета-адреноблокаторы (уменьшают нагрузку на сердце).
Для ускорения регенерации тканей, повышения эластичности и тонуса сосудов, а также для улучшения работы иммунной системы и стойкости к инфекциям врачом могут быть назначены витаминные комплексы. Во время купирования сердечного приступа первая помощь заключается в применение анальгетиков для уменьшения острой боли.
После инфаркта миокарда основной целью врачей является назначить пациенту такую терапию, чтобы снизить риск осложнений и повторного инфаркта
Важно! После инсульта и инфаркта многие люди жалуются на мигрени, головокружение, снижение работоспособности. В таких случаях, им назначаются обезболивающие, спазмолитики, адаптогены и седативные лекарства, направленные на борьбу с тревогой после пережитого приступа.
Какие препараты при инфаркте пользуются наибольшей популярностью
Для профилактики повторного сердечного приступа с помощью врачей создается специальная методика, которая подразумевает улучшение качества крови и препятствие образованию новых тромбов.
Невзирая на индивидуальный подход к каждому пациенту, существует ряд лекарственных средств, которые помогают практически всем и широко применяются для лечения большинства людей, пострадавших от острой формы ИБС.
Для разжижения крови и профилактики тромбообразования используются:
- Ацетилсалициловая кислота («Аспирин»). Активно используется в терапии инсульта и инфаркта мозга. Помимо жаропонижающего действия, этот препарат препятствует гиперкоагуляции. Лекарство улучшает циркуляцию крови по большому и малому кругу, помогает справиться с интоксикационным синдромом. Регулярное применение этого средства улучшает проходимость коронарных сосудов и приток крови к миокарду.
Препарат разжижает кровь и облегчает ее движение по кровяной системе организма
- Таблетки «Клопидогрел». Препараты группы антиагрегантов активно препятствуют тромбообразованию еще на этапе свертывания крови. Лекарственное средство необратимо блокирует связывание аденозинтрифосфата с рецепторами тромбоцитов. Имеет гораздо меньше побочных эффектов, чем другие препараты этой группы.
- Фибринолитики. Препараты, которые относятся к группе тромболитиков, мягко растворяют кровяные сгустки, образовавшиеся в просвете кровеносных сосудов. Иногда они применяются при остром инфаркте миокарда в качестве неотложной помощи. В тромболитической терапии широко используются: «Урокиназа», «Стрептокиназа», «Альтеплаза».
К сожалению, помимо непосредственного поражения коронарных сосудов, при обширном инфаркте происходит ряд других неблагоприятных изменений. Люди, имеющие даже незначительный очаг некроза в области сердечной мышцы, периодически жалуются на давящие ощущения в грудной клетке, онемение конечностей и скачки артериального давления.
Какие лекарства лучше принимать для симптоматического лечения:
- Седативные препараты. Стресс в развитии сердечного приступа играет очень важную роль, он может сильно навредить при некрозе миокарда. Мягкие растительные препараты, такие как экстракты валерианы и пустырника, а также аминокислота глицин, способствуют улучшению психического состояния больного, улучшению работы его нервной и сердечно-сосудистой систем.
Такие лекарственные средства применяют при наличии тахикардии и параллельном отсутствии сердечной недостаточности
- Бета-адреноблокаторы. Эффективны при тахикардии и в лечении артериальной гипертензии при отсутствии болезней дыхательной системы. К ним относятся популярные препараты: «Анаприлин», «Атенолол», «Бисопролол» и прочие. Помогают купировать неприятные симптомы, вызывающие инфаркт: гипертонию, повышенное сердцебиение, возбуждение, которые могут спровоцировать повторный приступ. Они уменьшают также нагрузку на миокард и потребность в кислороде.
- Статины («Ловастатин», «Симвастатин»). Эти препараты часто используются в лечении от инсульта и инфаркта. Проведенные исследования доказали значительную роль холестерина в развитии атеросклероза и гипертонической болезни. Статины, предотвращающие образование бляшек, способствуют улучшению коронарного кровотока. Повышенное артериальное давление в комбинации с формированием атеросклеротических бляшек создает чрезмерную нагрузку на миокард и коронарные сосуды.
Боль при инфаркте во время образования очага некроза можно купировать только наркотическими анальгетиками. Улучшить состояние пациента поможет применение нитроглицерина, который снимает спазм коронарных сосудов. Мигрени, как частые спутники больных сосудистыми недугами, можно облегчить с помощью обычных обезболивающих средств.
Внимание! Стоит быть осторожным с их использованием после антикоагулянтов или препаратов, которые осуществляют тромболизис. Возможно усиление действия.
Какие таблетки помогают быстрее восстановиться после инфаркта
Употребление витаминных комплексов, правильное питание, медикаментозное улучшение метаболизма – это важные составляющие эффективной терапии. Человек, пострадавший от сердечного приступа ранее, может довести себя до нервного срыва в тревоге за собственное здоровье.
Часто людям после инфаркта эти лекарства назначают на длительное время, так как они предотвращают сердечные приступы
Список дополнительных препаратов для облегчения последствий инсульта и инфаркта включает:
- Антигипоксанты. Вызывают уменьшение потребности тканей в кислороде, но при этом активируют обменные процессы в организме. «Актовегин», «Гипоксен», «Цитохром C» способствуют улучшению работы кровеносной системы в условиях гипоксии.
- Антиоксиданты. Способствуют утилизации свободных радикалов, которые, находясь в избытке, повреждают здоровые ткани. Применяемые антиоксиданты улучшают процессы регенерации («Убихинон», «Эмоксипин»).
- Витаминные комплексы. При инфаркте миокарда очень важно правильно питаться, так как вредные вещества, например, алкоголь, могут привести к интоксикации организма. Значительный положительный эффект оказывают витамины A, C, E, а также группы B, которые благотворно влияют на состояние нервной системы.
Те, у кого после закупорки коронарных сосудов было проведено стентирование, должны старательно следить за своим состоянием, так как любое хирургическое вмешательство является серьезным стрессом для организма. Многие пациенты имеют противопоказания к лечению таблетками. С древних времен фармакология изучала целебные свойства растений.
К числу растений, полезных после инфаркта миокарда, относятся:
- чеснок (активизирует иммунную защиту организма, препятствует образование тромбов);
- ростки пшеницы (содержат множество питательных веществ и полезных микроэлементов);
- валериана (седативные свойства этого растения известны с древних времен);
- боярышник и пустырник (нормализуют работу сердца).
С помощью трав можно приготовить бесплатные препараты, которые действуют очень мягко и практически не вызывают побочных эффектов. Применяемые травяные отвары и соки, которые содержат мед, клюкву, смородину и лимон способствует улучшению работы иммунной системы, очищению организма от токсинов и дарят заряд бодрости на весь день.
Источник: https://roschip.ru/infarkt/preparaty-pri-infarkte.html





