Макулярный отек
01.11.2017
Макулярный отек локальное скопление жидкости внутри сетчатой оболочки в области жёлтого пятна, или макулы – участка, ответственного за наивысшую чёткость зрения. Именно благодаря макуле мы справляемся с такими задачами, как шитьё, чтение, распознавание лиц.
Несмотря на это признаки поражения макулы на одном глазу могут быть замечены не сразу – ведь макулярный отек глаза протекает абсолютно безболезненно, а зрительный дефект на одном глазу компенсируется хорошим зрением второго.
Поэтому будьте внимательны к себе, чтобы не упустить время для успешного лечения с полным восстановлением зрения.
Как возникает отек макулы
Причина появления проблемы – повышенная проницаемость стенок сосудов. В результате жидкость из кровеносного русла выходит в межклеточное пространство. Ткань сетчатки в макулярной области увеличивается в объеме, что мешает полноценной работе зрительных рецепторов.
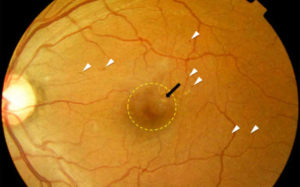
Картина глазного дна с обозначенной областью макулы
Хронические заболевания других органов и систем
Распространённая причина макулярного отека – сахарный диабет. Повышенный уровень глюкозы способствует поражению сосудистой стенки (развивается ангиопатия). Это создаёт благоприятные условия для просачивания жидкости из кровеносного русла в ткань сетчатки. Кроме того, при диабете в сетчатку врастают новообразованные сосуды, стенки которых изначально неполноценны и проницаемы.
Диабетический макулярный отек, как осложнение диабета чаще развивается, когда нет достаточного контроля над повышением уровня глюкозы в крови, и болезнь находится в стадии декомпенсации.
Внутриглазное воспаление
- Увеиты – разные виды воспалений сосудистой оболочки глаза
- Цитомегаловирусный ретинит – воспалительный процесс в сетчатке, вызванный вирусным возбудителем
- Склерит – воспаление наружной оболочки глаза.
Сосудистые проблемы
- Тромбоз вен сетчатки
- Крупная аневризма (ограниченное расширение) центральной артерии сетчатки
- Васкулиты (генетически обусловленные воспалительные процессы в стенках сосудов)
Операции на глазах
Отек макулы может возникать как после сложных и обширных манипуляций, так и после малотравматичных хирургических вмешательств:
- Удаление катаракты с установкой искусственного хрусталика
- Лазерная коагуляция и криокоагуляция сетчатки
- Лазерная капсулотомия
- Сквозная пластика роговицы (кератопластика)
- Склеропластика
- Операции для улучшения оттока жидкости при глаукоме
Послеоперационное осложнение, вызывающие макулярный отек чаще всего проходит спонтанно и без последствий.
Травмы глазного яблока
На фоне контузии глаза могут возникать нарушения микроциркуляции в сетчатке, приводящие к развитию отёка. После проникающих ранений глаза отёк способен развиться как на фоне травмы, так и в качестве осложнения хирургического лечения.
Побочные эффекты некоторых лекарств
Это состояние ещё известно как токсическая макулопатия.
Например, макулярный отек могут вызывать препараты на основе простагландинов (некоторые капли от глаукомы), витамин ниацин (более известный как никотиновая кислота), отдельные препараты от диабета (на основе росиглитазона) и иммунодепрессанты (с действующим веществом финголимод). Поэтому запоминайте лекарства, которые принимаете, чтобы подробнее ответить на вопросы врача и быстрее установить причину проблемы.
Другие внутриглазные патологии
- Наследственные (пигментный ретинит)
- Приобретённые (эпиретинальная мембрана, наличие тяжей между стекловидным телом и макулой, которые могут спровоцировать отёк и последующую отслойку сетчатки)
- Возрастная макулярная дистрофия (дегенерация) сетчатки
- Центральная серозная хориоретинопатия (ЦСХ)
Макула при пигментном ретините
Воздействие радиации
Отек макулы бывает осложнением лучевой терапии онкозаболеваний.
Макулярный отек. Симптомы
- Мутное пятно, мешающее разглядеть некоторые детали изображения перед глазами
- В поле зрения есть участки искажения, размытости линий
- Изображение перед больным глазом может приобретать розоватый оттенок
- Снижение остроты зрения вдали и вблизи
- Присутствует цикличность в снижении остроты зрения – чаще состояние хуже по утрам
- Повышенная светочувствительность
Диагностика
Специалист выставляет диагноз после того, как оценит в совокупности информацию, полученную при опросе пациента и проведении всех необходимых обследований.
Беседа и проверка остроты зрения (визометрия)
Доктор может подумать о макулярном отеке при наличии:
- Характерного сочетания жалоб
- Данных о сопутствующих заболеваниях, которые могли бы стать основой для развития отёка (сахарный диабет и др.)
- Снижения остроты зрения, не поддающегося коррекции стёклами.
Проверка полей зрения
Особенность макулярного отека – это ухудшение центрального зрения с сохранением нормального периферического. Существуют различные приёмы, которыми доктор может воспользоваться для выявления нарушений центрального зрения.
Наиболее информативным методом является компьютерная периметрия. С её помощью выявляются участки снижения чёткости центрального зрения, которые называют центральными скотомами.
Характерное расположение такой скотомы может указать на поражение области макулы.
Осмотр глазного дна
Состояние макулы визуально оценивают с помощью офтальмоскопии и осмотра с фундус-линзой. Первый метод позволяет получить общее представление о состоянии сетчатки, второй — с применением специальной линзы и большого увеличения на щелевой лампе — подходит для более детального осмотра. Перед обследованием доктор закапает капли, расширяющие зрачок, чтобы добиться лучшего обзора макулы.
ФАГ (флюоресцентная ангиография)
Методика, которая с помощью специального красителя устанавливает область, где жидкость выходит из кровеносного русла из-за повышенной проницаемости стенки сосудов. ФАГ выявляет место скопления этой жидкости в ткани сетчатки, то есть позволяет увидеть отёк, его размер и границы.
ОКТ или оптическая когерентная томография.
Данный метод позволяет «просканировать» сетчатку, определив толщину всех её слоёв, в том числе и в макулярной области. ОКТ и ФАГ предоставляют наибольшее количество информации для диагностики макулярного отека.
Так выглядит изображение ОКТ
Отёк макулы на ОКТ
Макулярный отек. Лечение
Основная цель – стабилизировать зрительную функцию, устранив повышенную сосудистую проницаемость. План лечения будет зависеть от причины развития отёка и степени его выраженности.
Медикаменты
Лекарственные формы, которые могут и использоваться – глазные капли, таблетки, средства для внутривенных и внутримышечных инъекций. Применяются лекарства с противовоспалительным действием, диуретики (мочегонные), лекарства, улучшающие микроциркуляцию.
Если макулярный отёк вызван прогрессированием хронического заболевания, лечение назначается с целью улучшить контроль за развитием болезни или приостановить дальнейшее ухудшение. Препарат, который сам стал причиной отёка, отменяют или заменяют на другой.
Интравитреальные инъекции
Если в конкретном случае требуется более мощный лечебный эффект, прибегают к подведению лекарственного вещества максимально близко к макуле. Для этого выполняется инъекция препарата непосредственно в глазное яблоко. Эта процедура требует соблюдения стерильных условий и хорошей практической подготовки доктора, поэтому проводится офтальмохирургом в операционной под местной анестезией.
Кортикостероиды. Это препараты с мощным противовоспалительным действием, способные снимать отёчность тканей.
Антиангиогенные факторы. Предназначены для того, чтобы предотвратить появление новых неполноценных сосудов в зоне поражения. Часто при диабете или тромбозе вен сетчатки складываются благоприятные условия для появления таких сосудов. Дефекты строения их стенок приводят к усиленному пропусканию жидкости в ткани. Результат – отеки макулы и сетчатки.
Лазер
Лазерная коагуляция сетчатки проводится с целью уменьшить отек в области макулы.
Процедура может выполняться повторно, чтобы добиться лучшего контроля над процессом накопления жидкости
Если отёк в области жёлтого пятна имеется в обоих глазах, коагуляцию обычно проводят на одном глазу, а через несколько недель – на другом.
Хирургия
В случаях, когда отёк трудно поддаётся лечению, а также для профилактики осложнений этого состояния может применяться витрэктомия. Она представляет собой удаление стекловидного тела из полости глазного яблока.
Лечение макулярного отека до его полного исчезновения занимает несколько месяцев (от 2 до 15). Единственное, что может сделать пациент для ускорения процесса – это соблюдать все рекомендации лечащего доктора.
При неосложнённом отеке макулы зрение обычно восстанавливается полностью. Но при длительно существующем отёке могут наступить необратимые структурные нарушения в области жёлтого пятна, что скажется на остроте зрения.
Поэтому при любых подозрениях на макулярный отек не откладывайте визит к врачу.
Источник: https://fedorovmedcenter.ru/stati/oft-makula/makulyarnyy-otek/
Что такое макулярный отек, из-за чего он возникает и насколько опасен?. Доставка контактных линз и очков по Москве и России
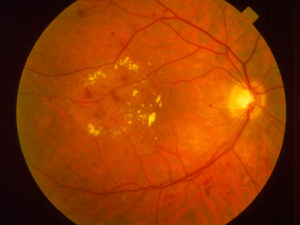
Макулярный отек — это не самостоятельная болезнь, а признак, при этом не только офтальмологических заболеваний. Сопровождается он снижением центрального зрения. Зачастую это компенсируется вторым глазом, из-за чего больной не сразу замечает признаки отечности. Этим она и опасна.
Макула, или желтое пятно, находится в центре сетчатой оболочки глаза и отвечает за центральное зрение. Под воздействием различных факторов происходит накапливание жидкости в этой части глаза, что и провоцирует отечность.
Отек макулы — это признак какого-то заболевания. При этом данное патологическое состояние очень опасно и способно привести к сильному ухудшению зрения.
Причины отека сетчатки глаза
Основная причина — это попадание жидкости в центре внутренней оболочки. Происходит это вследствие различных процессов. Существуют разные механизмы развития симптома. Впервые его описал ученый C.Р. Ирвин.
Он рассматривал отек как последствие операции по удалению хрусталика при катаракте. При этом механизм зарождения его до сих пор точно не выяснен.
Предполагается, что развитие макулярного отека определяется видом хирургической операции, проведенной на глаз.
Сегодня известны и другие причины. Одна из самых частых — сахарный диабет, который нередко вызывает диабетическую ретинопатию. Отек возникает из-за повреждения сосудов, через которые жидкость просачивается в макулу.
Факторы, провоцирующие макулярный отек, можно объединить в две группы. В первую входят офтальмологические заболевания:
Во вторую группу причин включены патологии, которые напрямую не связаны с органами зрения:
- гипертония;
- сердечно-сосудистые заболевания;
- инфекционные болезни;
- дисфункция почек;
- ревматизм;
- атеросклероз;
- болезни крови;
- нарушения работы центральной нервной системы.
Кроме того, привести к отеку макулы могут:
- операции на глазах;
- высокий уровень холестерина в крови;
- плохая свертываемость крови;
- отравления;
- воспалительные процессы;
- онкология и лучевая терапия;
- травмы глазного яблока;
- побочные действия лекарств;
- малоподвижный образ жизни.
Признаки макулярного отека
Продолжительная отечность макулы способна привести к серьезному ухудшению зрения, а также к дистрофии сетчатой оболочки или разрыву желтого пятна.
Но долгое время патологический процесс развивается бессимптомно. У пациента возникает частичное и кратковременное снижение остроты зрения, что компенсируется вторым глазом.
По мере скопления жидкости в тканях макулы симптомы становятся более выраженными:
- нечеткость изображения в центральной части;
- размытость картинки;
- диплопия;
- ухудшение зрения по утрам;
- чрезмерная светочувствительность;
- снижение видимости вблизи и вдаль, что не поддается коррекции;
- искаженное восприятие линий, очертаний предметов — метаморфопсия.
Также при макулярном отеке наблюдается нарушение цветового зрения. Нередко при этом заболевании мир видится в розовых тонах в буквальном смысле. Кроме того, данный патологический процесс может сопровождаться признаками основного заболевания, вызвавшего отек.
Разновидности макулярного отека
В зависимости от этиологии симптома, характера его развития и других особенностей, выделяется 3 вида данного патологического явления:
- диабетический;
- кистозный;
- дистрофический.
Диабетический отек
Ухудшение зрения наблюдается почти у 85% пациентов с сахарным диабетом 1-го типа. Диабетическая ретинопатия развивается, как правило, в течение 15-20 лет болезни и является самым тяжелым ее осложнением.
Возникает оно вследствие общего поражения сосудов организма и сетчатки в частности. Данное заболевание нередко приводит к полной слепоте. Проявляется оно и в отеке макулы. При ухудшении состояния капилляров они становятся хрупкими и проницаемыми.
Плазма попадает в желтое пятно, наполняя его и провоцируя отечность.
Выделяют 2 типа такого отека:
- Фокальный. Не затрагивает центральную часть желтого пятна. Размер отека незначительный. К примеру, диск зрительного нерва намного превышает его в диаметре.
- Диффузный. Наблюдается поражение центра макулы. Отек достаточно большой. Диаметр его превышает размеры диска не менее чем в 2 раза. Отечность провоцирует дегенеративные и дистрофические изменения и сильное снижение зрения.
Кистозный макулярный отек глаза
Кистозный отек вызывается процедурой удаления катаракты путем факоэмульсификации, то есть дробления хрусталика лазером или ультразвуком. Симптомы отечности возникают через 6-11 недель после операции. Провоцирующим фактором выступает натяжение, которое образуется между сетчатой оболочкой и стекловидным телом.
Также кистозный макулярный отек развивается на фоне:
- увеитов;
- циклита;
- опухолей в области глазницы;
- пигментного ретинита.
Очень часто отек из-за отсутствия лечения становится хроническим. Возрастает риск повреждения фоторецепторов с фиброзным перерождением.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
- генетическая предрасположенность;
- тонкие сосудистые стенки;
- ожирение;
- вредные привычки;
- травмы глаз;
- дефицит витаминов и минералов;
- плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
Диагностика и лечение отека макулы
Обследование проводится в несколько этапов. На первом врач выслушивает жалобы пациента.
Описание им признаков ухудшения зрения очень субъективно, но оно уже может дать какое-то представление о характере патологического процесса.
Кроме того, врач должен узнать о различных патологиях, которые имеются у больного, например, о сахарном диабете, гипертонии и пр. Основные данные получаются в ходе следующих обследований:
- Визометрия — проверка остроты зрения.
- Периметрия — измерение полей зрения. Оно проводится сегодня с помощью компьютерного прибора. При макулярном отеке страдает центральная зона сетчатки. Периметрия позволяет выявить участки снижения центрального зрения, обнаружить скотомы. По их расположению определяется область поражения желтого пятна.
- Офтальмоскопия — осмотр глазного дна. Метод помогает оценить общее состояние внутренней оболочки глаза, рассмотреть ее в деталях, в том числе макулу и диск зрительного нерва.
- Флюоресцентная ангиография — обследование с использованием специального красителя, который подсвечивает сосуды. В ходе обследования удается обнаружить место, где жидкость выходит из капилляров и попадает в желтое пятно. С помощью ангиографии выявляется отек, определяются его размеры и границы.
- Оптическая когерентная томография применяется для детального осмотра сетчатки с определением толщины всех ее слоев.
Лечение макулярного отека глаза
Лечится отек несколькими способами — лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
- противовоспалительные;
- диуретики;
- лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки.
Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты.
Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Лечение отека сетчатки лазером
Уменьшить отек удается с помощью лазерной коагуляции. Проводится процедура в амбулаторных условиях под местной анестезией. Лечится всегда один глаз. Если отеки возникли на обоих, повторная операция назначается через несколько недель.
В ходе лазерной коагуляции сетчатка припаивается лазером к сосудистой оболочке. Благодаря этому можно предотвратить разрастание сосудов и устранить их пропускаемость. Процедура очень безопасная, ее назначают даже беременным женщинам с отслоением сетчатки. Однако есть и ряд противопоказаний к такому лечению:
- ретинальные кровоизлияния;
- помутнение оптических сред глаза — роговицы или хрусталика;
- разрастание сосудов радужной оболочки;
- кровоизлияния в стекловидное тело и его деструкция;
- острота зрения ниже 0,1;
- дистрофия роговицы.
Макулярный отек сетчатки глаза: хирургическое лечение
Если отек не получается устранить вышеперечисленными способами, а также с целью профилактики его развития, проводится витрэктомия — процедура удаления стекловидного тела.
Делается операция под общим наркозом. Ее продолжительность составляет около часа.
Вместо удаленного стекловидного тела в полость глазного яблока имплантируется имитирующее его вещество — силиконовое масло, газовый пузырь, солевой раствор.
Лечится макулярный отек несколько месяцев до его полного исчезновения. В некоторых случаях он не проходит на протяжении года или двух. При своевременно начатом лечении можно восстановить все зрительные функции. Длительное и тяжелое протекание отека при отсутствии полноценного лечения может привести к сильному снижению зрения.
Лечение макулярного отека народными средствами
Вылечить отек макулы можно только с помощью лекарств или операции. Применение народных средств должно быть одобрено врачом. В интернете можно найти следующие рецепты:
- Чистотел. Его советуют людям с диабетическим отеком. Для приготовления отвара потребуются 2 ложки травы. Их нужно залить кипятком и дать настояться. Полученный настой закапывают в глаз по 2-3 капли один раз в день в течение месяца.
- Луковая шелуха с хвоей. Отвар готовится из лука, иголок хвойных деревьев и плодов шиповника. Варить его нужно 10 минут. Принимается внутрь ежедневно на протяжении месяца.
- Отвар из васильков и тмина. Его закапывают в глаза по две капли.
Все эти средства не помогут вылечить заболевание и снять отек, поэтому большинство людей относятся к ним скептически. Не прибегайте к их использованию без консультации врача.
Чем опасен макулярный отек?
Если отек послеоперационный, то проходит он быстро и без последствий. Более тяжелые осложнений возникают при ретинопатии. Также различные виды отеков могут привести к:
- сильному воспалению тканей глаза;
- кровоизлияниям в различные структуры глазного яблока;
- снижению остроты зрения;
- повышению внутриглазного давления;
- отслоению сетчатки.
Профилактика отека макулы
Специфической профилактики макулярного отека не разработано. Пациентам с сахарным диабетом рекомендуется постоянно контролировать уровень сахара в крови.
Также Вы можете проверять зрение по сетке Амслера. Этот тест можно скачать в интернете. Его результаты дают примерное представление о центральном зрении.
Не забывайте периодически обследоваться у офтальмолога, особенно при наличии хронических заболеваний.
Источник: https://www.ochkov.net/informaciya/stati/pochemu-voznikaet-makulyarnyj-otek-i-chem-on-opasen.htm
Макулярный отек — диагностика и лечение
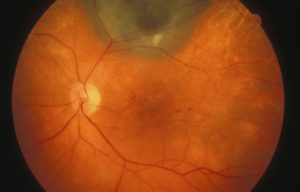
Макулярный отек — это симптомокомплекс, в основе которого лежат патологические процессы в центральном отделе сетчатки, приводящие к развитию отека макулы, что становится поводом для нарушение центрального зрения.
Диаметр желтого пятна или макулы составляет около 5 мм, однако, именно эта область сетчатой оболочки глаза характеризуется максимальной концентрацией клеток, обладающих рецепторной светочувствительной функцией. Нормальное функционирование фоторецепторов желтого пятна формирует ясное и четкое центральное предметное зрение.
Нарушение структурных взаимодействий между слоями сетчатки макулярной области, приводящее к скопление серозного транссудата в центральном отделе сетчатки, обозначается термином макулярный отек.
Макулярный отек не является самостоятельной изолированной нозологической формой, а является следствием и симптомом, который возникает при следующих глазных заболеваниях:
- тромбоз центральной вены сетчатки и ее ветвей,
- диабетическая ретинопатия как глазное осложнение и одно из проявлений микроангиопатии при сахарном диабете,
- экссудативно-геморрагическая или влажная форма возрастной макулярной дегенерации,
- макулярный отек при макулярном разрыве,
- осложнения офтальмологических операций (в частности, после факоэмульсификации катаракты),
- воспалительные заболевания сосудистой оболочки глаза (увеиты, хориоретиниты, нейрохориоретиниты),
- посттравматические изменения вследствие проникающей или тупой травмы органа зрения и орбиты,
- доброкачественные и злокачественные внутриглазные новообразования,
- наследственные заболевания сетчатки (пигментный ретинит, ювенильный Х-сцепленный ретиношизис),
- интоксикации вследствие воздействия отравляющих веществ,
- фоновые изменения сетчатки при злокачественном течении артериальной гипертонии, печеночно-почечной недостаточности, заболеваниях крови, заболеваниях головного мозга.
Патогенетические механизмы развития макулярного отека различны и зависят от природы основного заболевания.
При окклюзии центральной вены сетчатки или ее ветви макулярный отек формируется по причине нарушения венозного оттока крови, в результате чего жидкость пропотевает через стенки сосудов, проникает в околососудистую область и накапливается в центральном отделе сетчатки.
Диабетический макулярный отек или диабетическая отечная макулопатия становится следствием формирования диабетической ангиоретинопатии из-за токсического влияния глюкозы крови на стенку сосуда при сахарном диабете. Меняются прочностные свойства эндотелия сосудов сетчатки, повышается проницаемость капилляров, что вызывает пропотевание и застой жидкости в макулярной области.
При посттравматических и воспалительных поражениях сетчатки могут возникать витреоретинальные сращения. Вследствие этого стекловидное тело оказывает тянущее воздействие на сетчатку, таким образом, вызывая отек макулы, а иногда и отслоение или разрыв сетчатки.
Механизм послеоперационного отека макулы (синдрома Ирвина-Гасса) до конца не изучен. Из всех офтальмологических операций макулярный отек глаза чаще всего возникает после удаления катаракты.
Клинические проявления макулярного отека и жалобы пациентов обусловлены накоплением жидкости непосредственно в слоях центрального отдела сетчатки.
Субъективно пациент жалуется на нечеткое, смазанное изображение в центральном отделе поля зрения, визуальную волнообразную или зигзагообразную деформацию прямых линий и контуров предметов, нарушение цветовосприятия и повышенную фоточувствительность.
При неосложненном течении макулярного отека абсолютной потери зрения как правило не наступает, однако период восстановления длительный и может составлять до одного года.
Хронический отек макулы, сохраняющийся более 6 месяцев, характеризуется необратимым повреждением зрительных рецепторов сетчатки с последующим их замещением фиброзной рубцовой тканью и безвозвратным снижением центрального зрения.
Все вышеперечисленное доказывает актуальность ранней верификации диагноза и необходимость своевременного полноценного лечения данной патологии.
Классификация отека макулы
В зависимости от причины, патогенеза развития и клинических проявлений выделяют следующие виды макулярного отека сетчатки:
- Диабетический макулярный отек или диабетическая отечная макулопатия
Диабетический макулярный отек – это отек, сформировавшийся в результате осложненного течения сахарного диабета и развития диабетической ангиоретинопатии. С учетом площади поражения диабетический макулярный отек разделяют на фокальный и диффузный.
Фокальный диабетический макулярный отек занимает по площади менее 2-х диаметров диска зрительного нерва. Диффузный макулярный отек занимает площадь более двух диаметров диска зрительного нерва и захватывает всю центральную область сетчатки.
Такой отек макулы имеет неблагоприятный функциональный прогноз, так как вызывает необратимые дегенеративные процессы со стойкими и значительными нарушениями зрительной функции.
При фокальном отеке основную играет роль развитие микроаневризм (локальное куполообразное расширение сосуда с последующим разрывом сосудистой стенки и точечным кровоизлиянием). При диффузном диабетическом макулярном отеке происходит поражение всей капиллярной сети сетчатки. Это приводит к необратимым изменениям вплоть до гибели фоторецепторов.
Наличие и степень тяжести диабетической ретинопатии на прямую коррелирует с давностью и типом сахарного диабета, уровнем глюкозы крови, частотой гипогликемических состояний, суточными колебаниями уровня сахара, уровнем гликированного гемоглобина и наличием сопутствующих заболеваний, в первую очередь таких как артериальная гипертония и нарушения липидного обмена.
- Кистозный макулярный отек
Кистозный макулярный отек – это формирование в сетчатке микрополостей (микрокист), заполненных серозной жидкостью.
Кистозный макулярный отек объединяет виды макулярного отека, вызванные различными заболеваниями, но имеющие общий патогенетический механизм – в сетчатке происходит накопление транссудата в результате нарушения целостности гематоофтальмического барьера.
Если кистозный макулярный отек существует непродолжительное время, то высока вероятность последующего восстановления структурных соотношений в макуле и центральной остроты зрения. Такой вариант считается относительно благоприятным.
При длительном течении кистозного макулярного отека существует риск слияния мелких кистозных образований в крупные полости, что может привести к ламеллярному разрыву в центральной ямке сетчатки и необратимым нарушениям центрального зрения.
- Отек макулы при влажной форме возрастной макулярной дегенерации
Данный вид макулярного отека формируется у пациентов старшей возрастной группы на фоне развитии возрастной макулярной дегенерации. «Влажная» (или экссудативная) форма составляет около 10-20% от всех случаев дегенерации макулы и заднего полюса.
В основе патогенетического механизма формирования отека макулы лежит патологическое образование новых сосудов, которые через дефекты мембраны Бруха проникают под сетчатку и формируют субретинальную неоваскулярную мембрану (или хориоидальную неоваскуляризацию).
Стенка новообразованных сосудов неполноценна, активно пропускает жидкость и форменные элементы крови, что приводит к отеку и кровоизлияниям в макулярной области. Кровь оказывает токсическое воздействие на фоторецепторы, способствует их гибели и безвозвратному снижению центральной остроты зрения.
Возрастная макулярная дегенерация протекает по-разному и прогрессирует с различной скоростью. Однако, при раннем выявлении развития субретинальной неоваскулярной мембраны и проведении своевременного лечения можно добиться стойкой ремиссии и улучшения зрение.
Диагностика макулярного отека
Диагностический алгоритм определяется врачом индивидуально для каждого конкретного пациента и зависит от типа макулярного отека и наличия сопутствующих офтальмологических заболеваний.
Основные диагностические методы выявления данного заболевания включают стандартные и специализированные офтальмологические обследования:
- офтальмоскопия (осмотр глазного дна) выявляет искажение, стушеванность или полное отсутствие макулярного и фовеолярного рефлексов, отсутствие нормального рельефа фовеолярной ямки, наличие липидных включений и геморрагий. Однако, небольшой локальный отек макулярной области иногда визуально не определяется, но его наличие предположить косвенно по жалобам пациента,
- тест Амслера используется для выявления метаморфопсий, то есть искажений контуров в центральном отделе поля зрения из-за нарушения нормальной анатомии макулярной зоны,
- оптическая когерентная томография (ОКТ) – золотой стандарт диагностики любой патологии сетчатки, позволяющий неинвазивным способом на микроскопическом уровне прижизненно без предварительной подготовки оценить структурные изменения в слоях сетчатки, хориоидеи и прилежащего стекловидного тела,
- флюоресцентная ангиография (ФАГ) глазного дна считается дополнительным диагностическим методом, важность и ценность которого в первую очередь определяется возможностями данной методики уточнять характер сосудистых нарушений и выявлять скрытые участки ишемии или патологической неоваскуляризации.
Лечение макулярного отека
Выбор метода лечения зависит от вида отека, причины и давности его возникновения. Выделяют три основных варианта лечения макулярного отека — консервативное, лазерное и хирургическое.
- Консервативное лечение заключается в применении местных и системных глюкокортикостероидов и нестероидных противовоспалительных препаратов. Данный вариант возможен при фокальном макулярном отеке в следствие травмы, операции или воспаления.
- Лазерное лечение является одним из самых действенных способов при диабетической отечной макулопатии и макулярном отеке в следствие тромбоза центральной вены сетчатки или ее ветви. Лазерное лечение заключается в коагуляции измененных сосудов и централизации кровотока. Таким образом, купируется отек и предотвращается дальнейшее развитие заболевания.
- Интравитреальное введение антиангиогенных, то есть ингибирующих эндотелиальный фактор роста сосудов, препаратов (antiVEGF-терапия) и пролонгированных глюкокортикостероидов. Данный метод используется в комплексе с проведением лазеркоагуляции у пациентов с диабетической ангиоретинопатией, тромбозом центральной вены сетчатки, является самостоятельным и основным вариантом попытки улучшения зрительных функций больных экссудативно-геморрагической формой возрастной макулярной дегенерацией и синдромом Ирвина-Гасса. Интавитреальное введение ингибиторов эндотелиального фактора роста приводит к обратному развитию вновь образованных сосудов, восстанавливает капиллярную сеть и нормализует кровообращения в сетчатке.
- Хирургическое лечение макулярного отека заключается в выполнении операции, которая называется витрэктомия. Это наиболее высокотехнологичный и эффективный метод лечения макулярного отека в следствие развития эпиретинального фиброза или травматического воздействия. В ходе витрэктомии производится иссечение стекловидного тела и удаление эпиретинальных мембран, оказывающих тракционное воздействие на сетчатку и поддерживающих диабетический или кистозный макулярный отек.
Своевременно проведенное лазерное или хирургическое лечение макулярного отека существенно оптимизирует функциональные результаты, улучшает центральную остроту зрения и стабилизирует патологический процесс, что оказывает значимое влияние на прогнозы заболевания и качество жизни пациентов.
Источник: https://mgkl.ru/patient/stati/makulyarnyj-otek
Макулярный отёк сетчатки глаза: причины и лечение
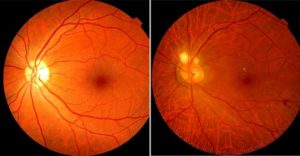
Макула (иначе – жёлтое пятно) – это центр сетчатки, отвечающий за центральное зрение и позволяющий человеку различать мелкие детали, цвета и объём предметов. Макулярный отёк может стать результатом диабетической ретинопатии, тромбоза вен сетчатки, неудачных операций и закончиться утратой зрения.
Виды макулярных отёков
Различают следующие разновидности макулярного отёка, в зависимости от причин патологического процесса, механизма развития и симптоматики.
Диабетический
Такая форма отёка сетчатки глаза развивается при осложнении сахарного диабета – диабетической ретинопатии, которая приводит к увеличению количества сахара в крови, истончению сосудов и утрате их эластичности. При запущенных стадиях мелкие капилляры сетчатки пропускают кровь к макуле, отчего и возникает отёчность и ухудшение зрения.
Диабетический отёк макулы может быть фокальным и диффузным. Первый вид не локализуется в центре жёлтого пятна, занимает не более двух диаметров диска и развивается при диффузии из стенок расширенных капилляров.
При диффузном типе отёчность охватывает центр макулы и более 2-х зрительных дисков. Такая форма имеет негативный прогноз, часто заканчивается дегенеративными процессами и интенсивным падением зрительных способностей.
Обычно диабетический макулярный отёк (ДМО) образуется при продолжительном протекании сахарного диабета, осложнившегося поражением сетчатой оболочки глаза.
Кистозный
Данная разновидность отёка макулы сопровождается кистозными образованиями при концентрации жидкости в середине сетчатки.
Кистозный макулярный отёк (КМО) развивается при заполнении внутренней оболочки глаза бесцветной жидкостью (транссудатом), что может вызвать увеличение внутриглазного давления. Причиной патологи чаще всего являются воспаление и гипоксия.
Если кистозный отёк наблюдается недолго, то вероятность излечения достаточно высока.
При продолжительном протекании КМО увеличивается вероятность слияния микрокист в крупные кисты и разрыва центра сетчатки с необратимыми изменениями центрального зрения.
Дистрофический
Дистрофический отёк макулы может стать результатом дегенеративных изменений в сетчатой оболочке, образующихся во время старения организма. Наиболее часто патология выявляется у взрослых лиц от 50 лет.
При дистрофическом отёке в глазном яблоке формируются новые капилляры, которые проникают под сетчатку, нарушают её целостность и приводят к проникновению и скоплению транссудата в районе жёлтого пятна.
При несвоевременном лечении патологические явления способны привести к отслойке сетчатки и утрате зрения.
Синдром Ирвина-Гасса
Патологические процессы в сетчатой оболочке, возникающие после оперативной терапии (например, экстракапсулярной экстракции катаракты) и проявляющиеся в виде макулярного отёка, получили название синдром Ирвина-Гасса. Механизм его развития и причины до сих пор полностью не изучены.
Сопровождается раздражением глаз, ухудшением чёткой видимости, а также возникновением слепых участков в поле зрения.
Причины возникновения
Отёк макулы может стать проявлением следующих болезней:
- диабетическая ретинопатия;
- окклюзия центральной артерии внутренней оболочки;
- хроническое воспаление сосудов глаз (увеит);
- глаукома афакического глаза;
- поражение соединительной ткани (коллагеноз);
- опухоли глазных сосудов;
- отслоение сетчатки;
- пигментная абиотрофия внутренней оболочки;
- аметропия.
Кроме того, причинами могут стать:
- увеличение уровня холестерина;
- гиподинамия;
- воспалительные заболевания внутренних органов;
- сосудистые патологии;
- злокачественные новообразования;
- нарушение сворачиваемости крови;
- высокое внутриглазное давление;
- интоксикация;
- хирургическое удаление катаракты;
- травмы и повреждения органов зрения.
Иногда макулярный отёк развивается в качестве осложнения других болезней внутренних органов (инфекций, гипертонии, сердечно-сосудистых патологий, заболеваний почек и крови, ревматизма, расстройства функции ЦНС и др.), после применения некоторых медикаментов (иммуномодуляторов, простагландинов), а также при использовании радиационной терапии онкологических заболеваний.
Основные симптомы
На ранней стадии отёк макулы способен протекать без симптомов и изредка сопровождается кратковременным ухудшением зрения. По мере накопления жидкости в макуле возникают следующие симптомы:
- диплопия;
- размытость видимых объектов;
- стремительное падение чёткости центрального зрения;
- сверхчувствительность к яркому свету;
- ухудшение зрительных способностей утром после сна;
- аметропия.
Макулярный отёк способен спровоцировать нарушение цветовосприятия, при этом окружающие объекты видятся больному в розовом цвете, прямые линии становятся кривыми.
Неосложнённое течение патологии, сопровождающееся постепенным нарастанием симптомов, имеет благоприятный прогноз: зрение способно восстановиться в течение года.
Продолжительное течение макулярного отёка может спровоцировать серьёзные последствия – разрыв жёлтого пятна, дистрофические изменения в сетчатке, а также слепоту.
Правила проведения диагностики отёка сетчатки
Симптомы отёка макулы напоминают некоторые глазные заболевания, поэтому очень важно вовремя поставить точный диагноз. Обнаружить раннюю стадию патологии можно с помощью визуального осмотра, при этом на отёк макулы могут указывать следующие признаки:
- набухшее жёлтое пятно;
- уплотнение центра ямки;
- тусклость опухшей зоны.
Также применяют следующие методы диагностики:
- проверку остроты зрения и периметрию;
- изучение глазного дна с помощью офтальмоскопа;
- исследование структуры ткани глаз с использованием оптической когерентной томографии;
- для оценки состояния головки зрительного нерва, передних и задних сегментов глаз и получения трёхмерного изображения применяют ретинальный томограф;
- кровоснабжение внутренней оболочки поможет изучить флуоресцентная ангиография;
- выявить макулодистрофию можно при помощи теста Амслера.
Своевременно обнаружив патологию и незамедлительно приступив к лечению, можно восстановить зрительные способности.
Методы лечения
Лечение отёчности жёлтого пятна подбирают с учётом вида заболевания и особенностей протекания патологического процесса.
Медикаменты
В консервативной терапии используют нестероидные противовоспалительные средства, гормоны-кортикостероиды в различных формах выпуска.
Для достижения наилучшего результата показано интравитреальное введение Луцентиса (ИВВЛ), позволяющее обеспечить нормальную микроциркуляцию, предупредить появление новых сосудов, а также восстановить сетку капилляров. С этой же целью могут быть назначены средства Азопт и Ozurdex.
Для выведения излишней жидкости применяются диуретики. Если отёк стал последствием других патологических явлений, медикаменты подбирают для устранения их причины.
Лазерная терапия
Лазеротерапия подразумевает прижигание лишних сосудов, которые пропускают жидкость внутрь жёлтого пятна. Лазерная коагуляция считается одним из самых эффективных способов терапии отёка макулы.
Лазеролечение используют при фокальном виде патологии, и проводят, не затрагивая центра макулы. В некоторых случаях требуется повторение процедуры.
Хирургическое вмешательство
При отсутствии эффективности консервативной терапии используют хирургическое вмешательство – витрэктомию, подразумевающую извлечение стекловидного тела и замещение его на искусственный орган.
Операция проводится при серьёзных и обширных повреждениях (например, отслойки внутренней оболочки).
Народные средства
Использование нетрадиционной медицины может показать эффект на ранних стадиях патологии, а также при небольшой отёчности:
- при кистозных образованиях рекомендуется принимать настой из сухих цветков календулы внутрь, а также закапывать его в глаза (по 2 капли дважды в день). Длительность курса – 35 дней;
- достаточно эффективны капли, приготовленные из чистотела: на 40 г растения – стакан охлаждённой воды. Варить 10 минут, процедить и закапывать три-четыре раза в сутки. Курс терапии – 30 дней;
- 1 столовую ложку свежей крапивы заливают 200 г кипятка. Настоять, отфильтровать, добавить 5 г соды. Применять в виде компрессов, накладывая на веки на 15 минут;
- луковую шелуху измельчают, смешивают с 2 ст. л. боярышника и литром кипятка, варят 10 минут. Употреблять внутрь по полстакана, в течение 3 недель.
Применять нетрадиционную медицину можно только по рекомендации квалифицированного врача.
Возможные прогнозы и осложнения
Вовремя проведённое лечение значительно влияет на прогноз патологии. Также исход болезни зависит от провоцирующих факторов, длительности протекания, сопутствующих заболеваний, выраженности отёчности и осложнений.
Благополучный исход возможен при послеоперационном отёке, при этом зрительные способности восстанавливаются от 2 месяцев до года.
https://www.youtube.com/watch?v=8cQKWhSr5cM
Отрицательный прогноз имеют сложные формы, сопровождающиеся дистрофическими процессами, разрывами сетчатки, повреждением фоторецепторов. Всё это может закончиться непоправимыми изменениями и слепотой.
Профилактика заболевания
Чтобы предупредить макулярный отёк, всем людям старше 40 лет следует придерживаться рекомендаций:
- регулярно обращаться к окулисту, который проведёт проверку зрительных способностей и периметрию, а также исследует структуру глаза биомикроскопом;
- диабетики должны контролировать количество сахара, придерживаться диеты, принимать назначенные врачом лекарства, следить за показателями крови;
- не лечить глазные патологии самостоятельно. При возникновении настораживающих признаков обязательно проконсультироваться со специалистом;
- при близорукости использовать корректирующие средства (очки или линзы);
- включить в рацион продукты, содержащие витамин А, отвечающий за зрительную функцию.
Макулярный отёк – заболевание, которое во многих случаях поддаётся терапии. Своевременное посещение врача и грамотное лечение позволят избежать осложнений и восстановить зрение.
Источник: https://oculistic.ru/bolezni/drugie-zabolevaniya/prichiny-vidy-i-lechenie-makulyarnogo-otyoka





