Анализ обнаружил макрофаги: что это значит?
Макрофаги рассеяны по всему организму, в том числе их можно найти в щитовидной железе.
Это клетки иммунной системы, которые не представляют вреда для человека.
По принятой классификации, макрофаги относятся к фагоцитам, то есть к клеткам-санитарам, убирающим все, что мешает нормальной жизнедеятельности щитовидной железы.
Они способны поглощать патогенные микроорганизмы, разрушенные и отмершие клетки, ядовитые частицы или любой другой мусор из межклеточного вещества.
Макрофаги в щитовидке
Защитники поддерживают постоянство внутренней среды, быстро реагируют на инфекцию, активно продвигаются к источнику опасности и захватывают его.
Слово «макрофаг» переводится с греческого, как «гигантский пожиратель», что очень точно отражает предназначение этих клеток.
Если макрофаги так полезны, то почему эндокринологи беспокоятся, увидев их в цитологическом анализе щитовидки?
С чем борются макрофаги?
При любых патологических новообразованиях щитовидки, будь то узлы, кисты или опухоли, проводится тонкоигольная биопсия.
Под местным обезболиванием делается прокол каждого новообразования и с помощью тончайшей аспирационной иглы всасывается небольшое количество клеточного материала.
Компетентные эндокринологи делают не один, а от 3 до 5 проколов каждого узла, чтобы получить наиболее полное представление о характере содержимого, о пристеночных элементах и о капсуле.
Каждый образец наносят на отдельное предметное стекло и передают в лабораторию, которая подробно исследует клеточный состав и составляет цитологическое заключение.
В каких случаях анализ покажет много макрофагов:
- При воспалительном процессе в тканях щитовидки.
Этот вид фагоцитов не разносится с током крови, а всегда присутствует в тканях.
Такое расположение дает возможность мгновенно решить любую возникающую проблему.
Иммунная система работает, как армия с грамотно построенной иерархией.
За активизацию и созревание макрофагов отвечает специальная подгруппа лейкоцитов, которая называется Т-хелперы.
Как только иммунная система замечает вторжение чужеродных микроорганизмов, Т-хелперы начинают вырабатывать гамма интерферон и другие специфические белковые соединения.
В результате количество макрофагов возрастает, начинается активная борьба с инфекцией.
При тиреоидите или при отравлении цитология покажет повышенный относительно нормы уровень макрофагов.
Вне зависимости от того, что стало причиной воспаления, макрофаги устраняют весь погибший клеточный материал и очищают межклеточное вещество.
При аутоиммунном процессе объем лимфоцитов обычно бывает больше, чем объем макрофагов, но если пункция делалась неоднократно и подробно, игла может захватить весь клеточный состав выбранного участка железы.
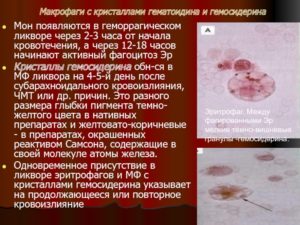
- При кровоизлияниях в щитовидной железе.
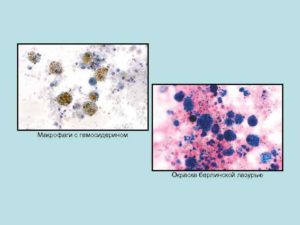
Пигмент, в состав которого входит оксид железа, называется гемосидерином.
Он образуется при разрушении гемоглобина, который содержится в красных кровяных тельцах.
Если по какой-то причине в сосудах щитовидной железы началась гибель эритроцитов, то макрофаги захватывают разрушенные клетки и поглощают гемосидерин.
К травмам кровеносных сосудов приводит сдавливание шеи, удары в область горла, удушение и тому подобные механические воздействия.
Кроме этого гемосидерин выделяется в результате разрыва кровеносного сосуда и выплескивания крови в межклеточное вещество.
- При раке щитовидной железы.
Одно из главных предназначений фагоцитов – это пожирание дефектных и опасных для организма клеток.
Опасность раковых клеток в том, что при деструкции основного очага малигнизации, клетки могут попасть в кровоток и лимфоток, мигрировать и дать метастазы в региональные лимфоузлы или в отдаленные органы.
Макрофаги активно мешают разрастанию опухоли в щитовидной железе, синтезируют гамма интерферон, гидролитические ферменты и катионные белки, оксид азота и реактивные формы кислорода.
И это хорошая новость, ведь злокачественные опухоли обычно распадаются под действием химиотерапии или другого лечения.
Средняя продолжительность жизни каждого макрофага – около 5 дней, поэтому анализ отображает ситуацию с небольшой задержкой.
Роль макрофагов в диагностике
Компетентный эндокринолог никогда не делает выводов только по одной категории обнаруженных клеток, а рассматривает весь клеточный состав в комплексе.
Помимо этого, в постановке диагноза учитываются данные УЗИ щитовидной железы и анализов крови.
Цитологическое исследование полезно и незаменимо, но для правильного понимания всей картины заболевания его недостаточно.
Если пациенту сложно разобраться в том, что написано в заключении анализа, стоит обратиться к своему лечащему врачу и задать вопрос о своем прогнозе на выздоровление.
Источник: https://proshhitovidku.ru/diagnostika/makrofagi-v-shhitovidnoj-zheleze
Результаты цитологического исследования молочной железы: что означают макрофаги?
Мастопатия, рак груди являются достаточно распространенными заболеваниями.
Для выявления наличия патологических процессов в молочных железах проводится ряд обследований, среди которых – цитологический анализ. Иногда результат показывает наличие моноцитов. Многих женщин это пугает и настораживает.
Важно понимать, что означают макрофаги в молочных железах.
Функционирование макрофагов
Макрофаги (или созревшие моноциты) – это разновидность белых клеток крови. Вместе с монобластами, промоцитами они образуют систему мононуклеарных фагоцитов. Это иммунные клетки.
Они жизненно необходимы для стимуляции работы неспецифических защитных механизмов организма. Их активизация приводит к поглощению внутриклеточных патогенов: Listeria, Mycobacterium tuberculosis, Toxoplasma, Leishmania, Streptococcus pneumoniae и т.п.
Уничтожение таких болезнетворных агентов зависит от продукции оксида азота и перекиси водорода. Макрофаги присутствуют практических во всех тканях организма, в том числе и в молочных железах. Их главная роль заключается в очистке организма от поврежденных, раковых и мертвых клеток, элементов, бактерий и прочих патогенных тел.
Процесс, в ходе которого макрофаги поглощают и обезвреживают нездоровые ткани, называется фагоцитозом. Макрофаги принимают участие в поддержании адаптивного и клеточного иммунитета. Они получают информацию о чужеродных антигенах и передают ее лимфоцитам. Благодаря этому иммунной системе удается лучше справляться с патологическим процессом.
Также макрофаги принимают участие в следующих важных функциях организма:
- заживление ран;
- гомеостаз;
- прекращение иммунных реакций;
- производство гормональных веществ.
Иммунные клетки способны находиться в спокойном или активированном виде, последнее состояние провоцирует:
- компоненты комплемента (сложных белков, которые постоянно присутствуют в составе крови);
- бактериальные продукты (ЛПС);
- прилипание к разным поверхностям;
- цитокины.
Активированные макрофаги отличаются от пассивных по ряду морфологических признаков, например:
- повышается способность к адгезии;
- увеличение цитотоксической активности;
- большой размер;
- деградация захваченных частиц;
- образование продуктов частичного восстановления кислорода;
- повышенная секреция монокинов, лизосомных ферментов;
- активная экспрессия разных рецепторов (к цитокинам ИЛ-1, 2, 6, трансферрину, ФНО).
Макрофаги способствуют правильному развитию груди, предотвращают или замедляют рост и прогрессирование рака молочных желез.
Диагностика
Для определения наличия и количества иммунных тел в молочных железах проводится цитологическое исследование. Этот вид диагностики направлен на оценку и изучение клеток. Он отличается высокой точностью, эффективностью. Материал для обследования получают путем пункционной биопсии.
Цитологическая диагностика позволяет увидеть динамику изменений морфологии на уровне клеток во время болезни, а также лечения без лишних оперативных вмешательств.
Поэтому такой тип исследования дает возможность оценить эффективность проводимой терапии. Цитологический метод диагностики доступен в финансовом плане.
Благодаря этому сделать анализ может любая женщина, попавшая в группу риска появления рака и прочих патологий молочных желез. Задача лаборанта заключается не только в изучении добытого материала, но и в определении, анализе состава выявленных макрофагов.
В таких иммунных клетках обычно присутствуют остатки либо фрагменты перевариваемых либо переваренных патогенов.
Если у лаборанта получается узнать, что находится внутри белых клеток крови, то это дает возможность специалисту сделать определенные выводы о типе и форме протекания болезни, имеющейся у женщины.
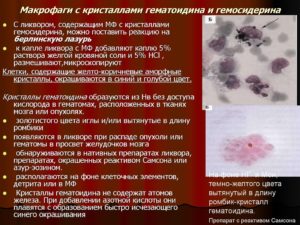
Бывают случаи, когда в иммунных клетках молочных желез обнаруживаются элементы эритроцитов и гемосидерина. Последнее вещество представляет собой конечный продукт разрушения гемоглобина.
Наличие в иммунных клетках гемосидерина говорит о присутствии в женской груди полости с кровью. Это возможно при посттравматических изменениях. Также макрофаги с гемосидерином наблюдаются при определенных формах мастопатии.
При обнаружении большого количества макрофагов в груди проводится дополнительное обследование. Дифференциальная диагностика болезней молочных желез позволяет своевременно и правильно выявить тип и форму патологии.
Расшифровка
Важно не только правильно проведенное цитологическое исследование, но и грамотная расшифровка результатов. Трактовку анализов проводит врач. Самая благоприятная картина наблюдается при интерпретации результатов нормы. Исследуемые ткани молочных желез в этом случае не содержат аномальных клеток, воспаления, дополнительных включений.
Нередко при цитологическом исследовании выявляется доброкачественный состав клеток опухоли. Если в анализируемом материале обнаруживаются макрофаги, нейтрофилы, гистиоциты (вид макрофагов, которые у здоровых людей присутствуют в соединительной ткани), то это говорит о протекании воспалительного процесса. Распространенным диагнозом у женщин является фиброзно-кистозная болезнь молочных желез.
Поражение характеризуется изменениями строения паренхимы, стромы, образованием кистозных элементов. Стимулом для развития патологического процесса выступает дисбаланс гормонов.
В результатах гистологического обследования при наличии фиброзно-кистозного мастита присутствуют такие изменения:
- единичные пенистые макрофаги;
- ксантомные клетки;
- признаки внутрипротоковой пролиферации эпителия разной выраженности;
- голоядерные клетки.
Большое количество макрофагов в молочных железах может говорить о раке груди. Иммунные клетки проникают в протоки и активизируют цепную реакцию, которая уничтожает и выводит молодые опухолевые клетки из организма.
Норма или патология
Наличие макрофагов в цитологическом исследовании молочных желез может быть нормой и патологией. Все зависит от количества данных иммунных клеток и их состава.Если макрофаги отсутствуют или представлены в небольшом количестве и не содержат патогенов и продуктов их переработки, то это означает, что женщина полностью здорова.
Если же данных клеток очень много и их состав не соответствует норме, то это свидетельствует о протекании патологического процесса. Большое скопление макрофагов говорит о том, что присутствует болезнетворная микрофлора, организму есть с чем бороться.
Это может быть воспаление, доброкачественное либо злокачественное образование. Для постановки диагноза проводятся дополнительные обследования (например, УЗИ, КТ, МРТ и т.п).
по теме
О диагностике заболеваний молочных желез в видео:
Таким образом, макрофаги – это иммунные клетки, которые призваны бороться с патологической микрофлорой и токсинами. При возникновении воспаления, рака и прочих нарушений данные тельца активизируются и начинают поглощать, уничтожать болезнетворные элементы.
Для выявления количества белых клеток в молочных железах, проводится цитологическое исследование материала взятого в ходе биопсии. Расшифровкой результата диагностики занимается врач. Важно помнить, что макрофаги присутствуют и у полностью здоровых пациенток. О наличии заболевания судят по количеству данных элементов и их составу.
Источник: https://gormonexpert.ru/zhelezy-vneshnej-sekrecii/molochnye-zhelezy/diagnostika/makrofagi.html
Гемосидерин — это… Определение, симптомы и особенности диагностики
Гемосидерин — это пигмент, который накапливается в крови вследствие распада эритроцитов, которые представляют собой клетки крови, переносящие кислород к тканям и внутренним органам. Продолжительность их жизни составляет 120 дней, после чего они распадаются.
Поэтому разрушение эритроцитов происходит и в нормальном состоянии. Но если распадается слишком много кровяных телец, возникает избыточное накопление пигмента гемосидерина в крови.
Подробнее о причинах, симптомах, особенностях диагностики и лечения этой патологии далее в статье.
Причины патологии
Гемосидерин — это вещество, которое при избыточном своем накоплении в организме вызывает развитие заболевания под названием гемосидероз. Выделяют две группы причин возникновения этой патологии: экзогенные и эндогенные. В первом случае отмечается воздействие внешних факторов на организм. Во втором случае болезнь развивается из-за нарушения внутренней среды организма.
К эндогенным факторам, которые приводят к повышенному отложению гемосидерина, относятся:
- острые воспалительные болезни инфекционного происхождения — малярия, бруцеллез;
- токсические отравления;
- влияние некоторых медикаментов;
- чрезмерное поступление железа в организм с лекарствами, содержащими его («Сорбифер», «Мальтофер»);
- переливание крови с несовместимой группой или резус-фактором.
Среди экзогенных факторов наибольшее внимание уделяют наследственности. Существуют некоторые генетические заболевания, при которых возникает чрезмерное отложение гемосидерина в мозге, печени и других внутренних органах. Это, в первую очередь, такие патологии:
- талассемия — нарушение синтеза одной из цепей гемоглобина;
- серповидно-клеточная анемия — врожденное нарушение формы эритроцитов;
- энзимопатии — группа заболеваний, при которых не хватает какого-либо фермента для образования гемоглобина;
- мембранопатии — врожденные нарушения структуры эритроцитов.
Отдельно выделяют аутоиммунные заболевания, как причину развития гемосидероза.
Формы заболевания
Гемосидерин — это вещество, которое может накапливаться как повсеместно в организме, практически во всех внутренних органах, так и изолированно, то есть в каком-то конкретном месте. В первом случае говорят о генерализованной, или общей форме болезни. Во втором случае развивается местный, или локальный, гемосидероз.
Возникновение общего гемосидероза происходит на фоне какой-либо системной патологии. Тогда гемосидерин накапливается в головном мозге, печени и других органах. При местной форме пигмент собирается в локализированных участках тела человека. Например, в полости трубчатого органа или в гематоме.
В зависимости от причины развития выделяют еще две группы болезни:
- первичная — причины этой формы до сих пор не выяснены;
- вторичная — развивается на фоне других заболеваний.
В качестве основных причин при вторичном гемосидерозе могут выступать следующие патологические состояния:
- лейкемия — злокачественное поражение костного мозга;
- цирроз печени;
- инфекционные заболевания;
- заболевания кожи: пиодермии, экзема, дерматиты;
- гипертоническая болезнь с тяжелым течением;
- частые переливания крови;
- гемолитическая анемия.
На самом деле, причин развития вторичного гемосидероза намного больше, поэтому в предыдущем разделе и выше представлены лишь основные из них.
Факторы риска развития заболевания
Отдельно выделяют факторы, которые прямо не приводят к повышенному отложению гемосидерина, но повышают риск возникновения этого патологического состояния. К ним относят:
- постоянные переохлаждения организма;
- хронический стресс;
- чрезмерные физические нагрузки;
- неконтролированный прием мочегонных препаратов, парацетамола, некоторых антибиотиков.
Какие органы поражаются при гемосидерозе?
Гемосидерин — это пигмент, который может накапливаться практически в любом внутреннем органе. Но чаще всего наблюдается поражение:
- печени;
- почек;
- селезенки;
- кожных покровов;
- костного мозга;
- слюнных или потовых желез;
- головного мозга.
Гемосидероз кожи: проявления
Наиболее яркие проявления имеет накопление гемосидерина в кожных покровах. Практически у всех больных основным симптомом является образование пятен темно-коричневого цвета на ногах.
Обычно участки пигментации имеют большой диаметр, но иногда встречаются маленькие, практически точечные высыпания.
У некоторых больных возникает геморрагическая сыпь, что обусловлено поражением капилляров кожи.
Оттенок высыпаний может быть разным: от цвета красного кирпича до темно-коричневого или желтого. Помимо пятен, появляются другие элементы сыпи: узелки, папулы, бляшки. Больного беспокоит зуд пораженных участков кожи.
Гемосидероз печени: симптомы
Отложение гемосидерина в печеночной ткани проявляется, в первую очередь, увеличением размеров органа. Это приводит к растяжению капсулы, окружающей печень. Больной ощущает это как тупую боль справа под ребром. При значительном увеличении возникает асимметрия живота и его выпирание справа. Пальпация живота в этих отделах также болезненна.
При длительно текущем процессе функция печени постепенно нарушается. Это проявляется увеличением живота из-за накопления в нем жидкости, варикозным расширением вен желудка и пищевода, геморроидальных вен, пожелтением кожи и склер, геморрагическими высыпаниями.
Гемосидероз почек: симптомы
Накопление пигмента в почках не только приводит к изменениям в моче, но и к определенным клиническим проявлениям. Гемосидерин поражает почечные канальцы и клубочки, что приводит к нарушению фильтрации крови и выхода из нее белка, углеводов. Вследствие этого развивается гипопротеинемия — уменьшение концентрации белка в крови.
Больной жалуется на появление отеков. Сначала они возникают на лице, а в запущенных случаях покрывают все тело. Пациента беспокоят общая слабость и усталость.
Длительное поражение функции почек приводит к нарушению функций других органов и систем.
Поражение головного мозга
Отложение гемосидерина в головном мозге имеет очень вариабельные клинические проявления. Все зависит от того, в каком именно отделе локализовано поражение.
Накопление гемосидерина вызывает гибель нервных клеток, разрушение миелиновой оболочки нервов. Часто у пациентов с гемосидерозом головного мозга имеется предшествующее кровоизлияние в паренхиму, удаление опухолей, геморрагические инсульты.
Типичными клиническими проявлениями накопления гемосидерина в головном мозге считаются:
- нарушение равновесия — атаксия;
- ухудшение слуха по типу нейросенсорной тугоухости;
- расстройства психики;
- дизартрия — нарушение речи;
- двигательные расстройства.
Лечение заболевания
Так как на современном этапе наибольшее внимание уделяют аутоиммунному течению гемосидероза, приоритетными препаратами считаются лекарства из группы кортикостероидов.
Они угнетают иммунную систему, тем самым уменьшая выработку антител против собственных эритроцитов. К таким средствам относятся «Дексаметазон», «Преднизолон». Но глюкокортикоиды помогают только в 40-50 % случаев.
При отсутствии их эффективности больному назначают цитостатики («Метотрексат», «Азатиоприн»).
Также назначаются препараты, улучшающие трофику тканей, метаболизм клеток, увеличивающие поступление кислорода к ним. К таким препаратам относятся:
- Венотоники. Они повышают эластичность сосудистых стенок, улучшают ток крови в тканях головного мозга — «Детралекс», «Доппельгерц».
- Витамины группы В. Улучшают проводимость нервного импульса, состояние вервной ткани.
- Витамин С. Повышает прочность сосудистой стенки.
- Ангиопротекторы. Они обладают подобным витамину С эффектом — «Этамзилат», «Винкамин».
- Ноотропы. Улучшают кровоток в головном мозге и ускоряют метаболизм клеток — «Церебролизин», «Фенибут».
- Нейролептики. Назначаются симптоматически только при наличии психических расстройств у пациента — «Аминазин».
При гемосидерозе почек и значительном нарушении их функции назначают плазмаферез или гемодиализ.
Таким образом, избыточное накопление гемосидерина — это серьезное патологическое состояние. Оно требует максимально ранней диагностики и своевременного лечения, так как в запущенных случаях гемосидероз приводит к тяжелым нарушениям функций внутренних органов. Часто эти нарушения необратимы.
Источник: https://FB.ru/article/421651/gemosiderin---eto-opredelenie-simptomyi-i-osobennosti-diagnostiki
Макрофаги в щитовидной железе — что это такое?
Макрофаги — это клетки, которые вырабатываются иммунной системой. Фагоциты данного типа синтезируются организмом в ответ на воздействие патологического фактора. Поэтому макрофаги в щитовидной железе свидетельствуют о токсическом и ином поражении органа, при котором отмирают здоровые клетки.
Когда появляются макрофаги?
Макрофаги синтезируются иммунной системой, когда в организм проникает патогенный агент. Они устраняют отмершие ткани и удаляют продукты их распада из тканей пораженного органа. Однако появление этих клеток в щитовидной железе вызывает беспокойство у эндокринологов.
Наличие макрофагов диагностируется посредством тонкоигольной биопсии. Процедура проводится при подозрении на наличии новообразований в щитовидной железе различного характера: узлы, раковая опухоль, кисты и другое. После операции собранный материал отправляется на гистологическое исследование, в ходе которого оценивается клеточный состав тканей.
Появление макрофагов в щитовидной железе может свидетельствовать о:
В связи с тем, что макрофаги показывают наличие нескольких патологий, в случае обнаружения этих клеток тонкоигольную биопсию дополняют другими диагностическими процедурами.
Воспалительный процесс
Макрофаги постоянно присутствуют в различных тканях. Благодаря этому организм может «оперативно» отреагировать на возникший патологический процесс и быстро устранить проблему.
За созревание и активизацию макрофагов отвечают Т-хелперы, или особая группа лейкоцитов. Последние начинают работать сразу после проникновения в организм патогенных агентов либо возникновения патологического процесса. Т-хелперы в подобных обстоятельствах продуцируют гамма интерферон и ряд других белковых соединений, которые купируют воспаление тканей.
Рост концентрации макрофагов в щитовидной железе способствует быстрому восстановлению органа, подвергшегося атаке чужеродных микроорганизмов или токсического воздействия.
Помимо указанных факторов к развитию воспалительного процесса в данном органе приводят аутоиммунные патологии, в основном это тиреоидит.
При аутоиммунных заболеваниях в щитовидной железе концентрация лимфоцитов в тканях органа обычно превышает объем макрофагов. Однако число последних при подобных нарушениях всегда больше нормы.
Но в ряде случаев данное правило не соблюдается. Обусловлено это тем, что макрофаги не распределяются равномерно по тканям, а концентрируются в определенной зоне. Поэтому при проведении биопсии врач может забрать из одного участка материал, содержащий большее число данных клеток, чем лимфоцитов.
Кровоизлияния
Гемосидерин, или особый пигмент с оксидом железа, образуется при разрушении гемоглобина, содержащегося в красных кровяных тельцах. Его появление свидетельствует о гибели эритроцитов в сосудах, пролегающих через щитовидную железу. Поэтому наличие макрофагов с гемосидерином указывает на внутреннее кровоизлияние в тканях органа.
Такие нарушения возникают как последствие:
- травм;
- удушения;
- неправильно проведенной операции;
- других видов механического воздействия.
Включение в состав макрофагов гемосидерина объясняется тем, что первые выводят из зоны поражения отмершие клетки, одновременно с этим поглощая данный пигмент.
Раковая опухоль
Развитие раковой опухоли сопровождается отмиранием клеток, которые распространяются по крово- и лимфотоку по организму. Макрофаги (точнее, иммунная система) препятствует данному процессу.
Эти клетки при раковой опухоли начинают синтезировать:
- оксид азота;
- гамма интерферон;
- гидролитические ферменты;
- реактивные формы кислорода;
- катионные белки.
Появление макрофагов в данном случае свидетельствует о начавшемся распаде раковой опухоли. Подобное происходит при успешно проводимой химиотерапии или другого лечения.
Роль макрофагов при постановке диагноза
Продолжительность жизни отдельных макрофагов составляет 5 дней. Поэтому гистологическое исследование материала, собранного из тканей щитовидной железы, отображает текущее состояние пораженного органа с небольшой задержкой.
Выявление макрофагов помогает сделать определенные предположения о характере и особенности протекания патологических процессов. Однако выявление данных клеток в материале, отправленном на гистологическое исследование, не позволяет поставить точный диагноз, а лишь сузить возможные варианты.
Чтобы выявить точное заболевание, помимо тонкоигольной биопсии потребуется проведение УЗИ щитовидной железы, анализа крови на тиреоидные гормоны и ряда других процедур. Однако без гистологического исследования тканей щитовидной железы невозможно поставить точный диагноз. Данный метод применяется с целью дифференцирования патологий, способных затронуть орган эндокринной системы.
Макрофаги — это, по сути, клетки-санитары, которые удаляют отмерший материал и очищают область, где протекает патологический процесс от продуктов распада. Поэтому появление таких фагоцитов в щитовидной железе прямо указывает на поражение органа.
Источник: https://gormons.ru/zhelezy/shhitovidnaya-zheleza/makrofagi-v-shhitovidnoj-zheleze-chto-eto-takoe/
Гемосидероз (избыток гемосидерина): что это, причины, симптомы и лечение
Гемосидероз — патология, при которой происходит превышение уровня гемосидерина (гемоглобинового пигмента) в тканях организма.
В связи с разнообразием видов, причин и сложной клиники, исследованием этой болезни занимаются врачи в области пульмонологии, дерматологии, гематологии, иммунологии и других медицинских дисциплин.
Что такое гемосидерин?
Гемосидерин — это бурый пигмент, основная составляющая которого — оксид железа.
Он образуется в биологическом процессе ферментации (распада) гемоглобина и последующего синтеза в сидеробластах (ядросодержащие клетки).
В норме организм каждого человека содержит примерно 4-5 г этого железосодержащего пигмента.
Чрезмерное его скопление может привести к структурным изменениям внутри организма.
Причины его накопления
Патогенез гемосидероза зависит от вида заболевания — общий (по всей поверхности органов) или местный (с образованием очагов).
Этиология общего гемосидероза не до конца изучена, но существует масса гипотез, в том числе следующие:
- наследственность;
- иммунные патологии;
- врожденное нарушение процессов обмена.
Отмечается, что отложение гемосидерина в легких наблюдается у больных с декомпенсированными патологиями сердца.
Кожный гемосидероз может возникать как самостоятельно, так и как следствие каких-либо других патологий.
Вторичная форма заболевания может возникать из-за следующих патологий:
- гематологические болезни (лейкемия, гемолитическая анемия);
- инфекции (сепсис, малярия, сифилис, бруцеллез, тиф);
- заболевания эндокринных желез (сахарный диабет, гипотиреоз);
- сосудистые нарушения (гипертония, хроническая венозная недостаточность);
- дерматиты, экземы, нейродермиты, пиодермии;
- нарушение целостности кожи (травмы, эрозии);
- интоксикация ядохимикатами, металлами;
- резус-конфликт.
Помимо этого, на появление болезни могут оказать влияние следующие факторы:
- переохлаждение;
- хроническая усталость;
- стрессовые ситуации, нервное напряжение;
- передозировка лекарствами (НВПС, диуретики, Парацетамол, Ампициллин).
Разновидности болезни и их симптомы
Гемосидероз классифицируется по этиологическому принципу, месту локализации и степени распространения. Именно от этих факторов зависит клиническая картина заболевания.
В зависимости от этиологии, существует два вида гемосидероза:
- первичный — причины возникновения до конца не изучены;
- вторичный — развивается на фоне некоторых заболеваний и внешних провоцирующих факторов.
В первом случае поражаются кожа и легкие, во втором — зона почек, печени, селезенки, костного мозга, слюнных и потовых желез.
Классификация гемосидероза по месту и степени распространения представлена в этой таблице:
| Тип заболевания | Описание |
| Общий (или генерализованный) | Возникает как следствие интраваскулярного гемолиза (внутрисосудистого разрушения) эритроцитов при системных патологиях. Пигмент накапливается в различных органах (чаще в печени, селезенке и костном мозге), обычно не повреждая ткани. Выраженный симптом – изменение нормального окраса органа на буро-красный цвет. |
| Местный (локальный или очаговый) | Обусловлен экстраваскулярным гемолизом (внесосудистым разрушением) эритроцитов. Может появиться как в полости органов, так и в ограниченных очагах (кровоизлияния или гематомы). Ткани и органы обычно не повреждаются, но возможны нарушения и атрофия функций. |
Разновидности нозологической формы:
| Патология | Разновидности |
| Гемосидероз легких | Эссенциальный легочный. Идиопатический (или бурая индурация легких). |
| Гемосидероз кожи | Болезнь Шамберга. Болезнь Гужеро-Блюма. Старческий гемосидероз. Лихеноидный ангиодерматит. Пурпура Майокки. Охряный дерматит и другие. |
| Гемохроматоз | Заболевание с изменением структуры и функций пораженного органа. |
Легких
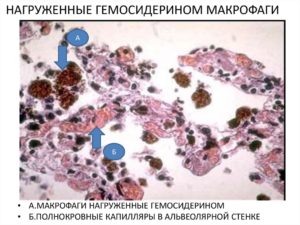
Идиопатический легочный гемосидероз характеризуется периодическими кровоизлияниями в альвеолы. При этом клетки крови расщепляются, образуя гемосидерин.
Пигмент атакуется макрофагами альвеол (клетки-киллеры), что провоцирует его отложение в пространствах соединительной ткани. Вследствие чего отмечается уплотнение, а затем замещение органической ткани на соединительную.
Основные симптомы заболевания:
- кашель, сопровождающийся мокротой;
- отхаркивание с кровью;
- дыхательная недостаточность в сочетании с одышкой;
- боли в грудной области;
- бледность;
- изменение цвета кожи, слизистых и оболочек глаз (склер);
- появление синюшности в носогубной зоне;
- общее недомогание, слабость, снижение трудоспособности;
- повышенная температура;
- утрата аппетита;
- учащенное сердцебиение;
- гипотония (пониженное давление);
- увеличение размеров печени и селезенки;
- гипохромная анемия, вплоть до последней степени тяжести.
Бурая индурация легких — тяжелая болезнь, которая диагностируется в редких случаях. Эта патология в большинстве случаев встречается у детей, реже — у людей молодого возраста.
Для этой патологии характерны периоды ремиссий и обострений. В моменты ремиссий клиническая картина проявляется слабо либо исчезает. После каждого обострения интервалы ремиссии сокращаются.
Кожного покрова
Гемосидероз кожи — это патология, обусловленная скоплением железосодержащего пигмента в слоях дермы.
Вот как это выглядит на фото:
Клиническая характеристика — изменение кожного покрова в связи с высыпаниями или пигментными пятнами размером до 3 см.
Общая симптоматика:
- очаги пигментации чаще наблюдаются в области ног (на голени или лодыжках), а также в области предплечий и кистей рук;
- вариации окраса пятен — от кирпичного цвета (при свежих образованиях) до бурых, темных или желтых тонов у давней сыпи;
- может появиться легкий кожный зуд;
- на пораженных участках могут образоваться узелки, патехии (крохотные плоские пятна), лихеноидные папулы (прыщики, шарики) или бляшки.
Данное заболевание чаще диагностируется у мужчин зрелого возраста (30-60 лет).
Обычно наблюдается хроническая форма патологии. При этом состояние больных оценивается как удовлетворительное, поражения органов не отмечается.
Внутренних органов
Гемосидероз с поражением внутренних органов отличается тяжелой формой протекания. Скопление железистого пигмента происходит в гепатоцитах (основные клетки печени).
Печеночный гемосидероз бывает двух видов:
- наследственный первичный (или идиопатический);
- вторичный.
В первом случае это следствие нарушенного обмена, при котором гемосидерофаги ЖКТ захватывают железо. При этом происходит бесконтрольное всасывание и отложение гемосидерина в печени.
При вторичной форме патология обусловлена рядом внешних или внутренних причин. К примеру, интоксикация ядами, цирроз и т. д.
Основные симптомы:
- уплотнение органа с последующим увеличением в размерах;
- болевые ощущения при пальпации;
- появление портальной гипертензии, асцита (признаки цирроза);
- желтушный цвет склеры глаз и кожи;
- увеличение объема селезенки;
- появление пигментных пятен на руках, подмышках, лице;
- при продолжительном течении может отмечаться развитие сахарного диабета;
- при тяжелом поражении отмечается возможность ацидоза или комы.
При лабораторных исследованиях могут выявляться признаки нефротического синдрома, которые указывают на отложение гемосидерина в паренхиме почек.
Клинические проявления при гемосидерозе почек:
- отеки век и нижних конечностей;
- помутнение и снижение количества мочи;
- отвращение к еде;
- болезненность в поясничном отделе;
- чувство недомогания, разбитости;
- диспепсия (нарушение пищеварения).
Эта патология требует немедленного врачебного вмешательства до появления почечной недостаточности, которая может закончиться летальным исходом.
Несколько реже отложения пигмента наблюдается в костном или головном мозге, сердце и т. д. Это происходит, когда макрофаги атакуют геморрагии, окружающие органы.
Очень опасным считается поражение сердца, что нередко заканчивается тяжелыми сердечно-сосудистыми патологиями или смертью.
Методы диагностики
Первоначальный прием у врача-терапевта включает опрос, сбор анамнеза и осмотр пациента на предмет обнаружения признаков болезни.
Диагностика гемосидероза проводится с помощью следующих методов:
| Исследование | Список |
| Лабораторные | Общий и биохимический анализ крови. Десфераловая проба для определения в моче пигмента. Микроскопия и гистология мокроты. Пробы с использованием микропрепарата (ПЦР-тест, окраска по Перлсу, биопсия). |
| Инструментальные | Сцинтиграфия легких. Рентген грудного отдела. Спирометрия. Бронхоскопия. КТ (компьютерная томография). МРТ. |
Как проводится лечение?
Лечение назначается специалистом после установления диагноза и причины возникновения заболевания. Чтобы полностью избавиться от патологии в медицине принято применять комплексный подход.
Таблица лекарственных средств, способных нормализовать обмен гемосидерина и уменьшить его вредное влияние на органы:
| Группы медикаментов | Препараты |
| Иммунодепрессанты | Азатиоприн, Циклофосфан. |
| Кортикостероиды | Мази – бетаметазон или гидрокортизон. |
| Ангиопротекторы | Диосмин, Гесперидин. |
| Антигистаминные | Супрастин, Тавегил. |
| Дезагреганты | Аспирин, Кардиомагнил. |
| Ноотропы | Пирацетам, Мексидол. |
| Витамины | Аскорбиновая кислота, Рутин, Кальций. |
Помимо приема медикаментов, пациенту могут назначить следующие процедуры:
- ПУВА-терапия;
- плазмаферез;
- ингаляции кислородом;
- криопроцедура.
Осложнения и последствия
В большинстве случаев прогноз лечения патологии благоприятный.
Исключение составляют запущенные стадии легочного гемосидероза, который чреват следующими осложнениями:
- инфаркт органа;
- внутренние кровотечения;
- пневмоторакс с фазами рецидивов;
- нарушения правой области сердца;
- легочная гипертензия и развитие «легочного» сердца;
- хроническая форма дыхательной недостаточности.
Меры профилактики
Соблюдение клинических рекомендаций врача позволяет предотвратить развитие этого заболевания.
Правила профилактики гемосидероза:
- Профилактика заболеваний, способных вызвать повышенное разрушение эритроцитов.
- Правильная дозировка препаратов железа при лечении с помощью них.
- Нужно периодически проверяться на наличие сосудистых патологий.
- Следует контролировать вес, уровень холестерина и АД.
- Важно своевременно обращаться к врачу при первых признаках инфекции или кожной патологии.
Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Источник: https://infoserdce.com/krov/gemosideroz/





