Грыжа
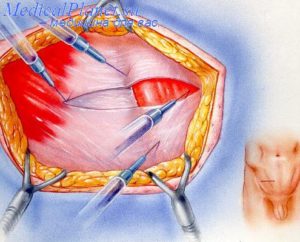
Это патология, при которой участок внутренних органов выходит из полости, которую он занимает. Он может выпячиваться во внутреннюю полость, под кожу или в пространство между мышцами [3]. Вследствие этого заболевания внутренние органы частично смещаются, однако их целостность не нарушается.
Это опасная патология достаточно распространена, ею страдают около 20% людей. В зону риска входят дошкольники и люди старше 50 лет, причем мужчины больше чем женщины подвержены данному заболеванию.
Классификация грыж
Грыжи различают в зависимости от места их образования:
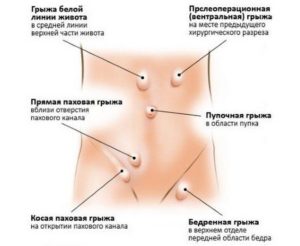
- 1 Паховая. Эту форму диагностируют у 66% пациентов. Как правило, у женщин она встречается редко. У мужчин паховый канал более широкий, поэтому повышенное внутрибрюшное давление часто провоцирует грыжу. В свою очередь паховая грыжа может быть прямой и косой. Косая грыжа формируется под кожей и проходит через паховый канал, может носить врожденный характер. Прямая грыжа обычно определяется с 2-х сторон. Эта форма грыжи может быть только приобретенной;
- 2 Бедренная. Бедренным грыжам подвержены женщины после 40 лет. В возрасте от 40 до 60 лет у женщин ослабевает и увеличивается в размерах бедренное кольцо. Бедренная грыжа формируется постепенно, при этом часть кишечника через бедренный канал выходит за границы брюшной стенки;
- 3 Пупочная. Эта форма чаще всего развивается у женщин, которые рожали несколько раз, в этом случае в качестве содержимого грыжевого мешка, который локализуется в районе пупочного кольца, может быть желудок, тонкая или толстая кишка;
- 4 Грыжа белой линии живота. Белую линию живота представляют волокна сухожилий. Если грыжа не выступает через отверстия и щели волокон, тогда она считается скрытой. Чаще всего этот вид грыжи развивается у пациентов с язвенной болезнью, холециститом или раком желудка;
- 5 Послеоперационная. Локализуется в районе рубца, который сформировался после операции. Послеоперационная грыжа возникает у 31% лиц, перенесших хирургическое вмешательство на органах брюшной полости.
Причины возникновения грыж
В процессе эволюции у человека из мышц и сухожильных волокон сформировался эластичный каркас, который фиксирует внутренние органы и противодействует внутрибрюшному давлению. Грыжа образуется в результате дефектов эластичного каркаса, которые могут спровоцировать следующие факторы:
- нарушение эластичность тканей мышц в результате истощения организма или старости;
- внезапное повышение внутрибрюшного давления;
- нагноения в области передней брюшной стенки;
- ожирение;
- вынашивание ребенка;
- врожденные патологии в брюшной стенке;
- нездоровое питание и неправильный образ жизни;
- поднимание тяжестей;
- хронические заболевания дыхательных путей;
- продолжительные запоры;
- частый, неконтролируемый плач у грудных детей;
- травмы брюшной полости;
- многочисленные роды;
- генетическая предрасположенность;
- воспаление шва после хирургического вмешательства;
- низкий иммунитет;
- ошибки хирурга в ходе операции;
- быстрое похудение;
- частое чихание во время аллергии.
Симптомы грыжи
Несмотря на то, что все виды грыжи имеют свои характерные признаки, существует и общая симптоматика:
- 1 боль при кашле или во время физической нагрузки;
- 2 тошнота и позывы на рвоту;
- 3 шаровидное выпячивание внутренних органов, которое можно рассмотреть снаружи визуально, особенно в положении стоя и сидя. Когда больной занимает лежачее положение, то выпячивание исчезает;
- 4 затрудненное или учащенное мочеиспускание;
- 5 боль в области паха или живота;
- 6 дискомфорт во время ходьбы;
- 7 чувство тяжести в области брюшной полости.
Осложнения при грыже
Самое опасное и распространенное осложнение грыжи – это ущемление. Его может спровоцировать сильное напряжение мышц живота, при котором сдавливается содержимое грыжевого мешка. Ущемление также могут вызвать рубцовые перетяжки.
При ущемлении тонкой кишки скапливаются каловые массы, нарушается кровообращение, кишка истончается, что чревато кишечной непроходимостью. При зажатии любого органа, который находится в грыжевом мешке, нарушается кровообращение, и орган не может нормально функционировать.
Несвоевременное лечение грыжи может привести к тяжелым последствиям:
- невправляемой грыже;
- застою каловых масс в кишечнике;
- кровотечению;
- перитониту;
- интоксикации организма;
- почечной недостаточности;
- воспалению соседних внутренних органов.
Профилактика грыжи
В целях профилактики необходимо нормализовать стул, а также стараться не поднимать тяжести. Основной причиной появления пупочной и паховой грыж считается рыхлая брюшная стенка, поэтому нужно укреплять нижний пресс.
Для этого следует заниматься оздоровительной гимнастикой, ежедневно качать пресс и делать упражнение «велосипед». Хорошо укрепляет мышцы брюшной стенки плаванье.
При этом важно не переусердствовать и правильно сочетать физические упражнения с отдыхом.
Необходимо избегать ожирения, а если вы планируете похудеть, то старайтесь это делать постепенно, а не стремительно терять вес.
Во время вынашивания ребенка и после родов женщинам нужно носить бандаж, дозировано заниматься фитнесом, не допускать запоров и вовремя лечить кашель.
У новорожденных детей важно правильно ухаживать за пупком в первую неделю после родов, необходимо избегать слишком тугого пеленания и не подбрасывать малыша в вверх. Для профилактики появления пупочной грыжи у грудных детей следует не допускать переедания, следить за стулом и 2-3 раза в день укладывать малыша на живот для тренировки мышц брюшного пресса.
Пациентам, которые перенесли операцию на органах брюшной полости необходимо избегать резких поворотов и наклонов туловища в сторону, в течении месяца после хирургического вмешательства носить бандаж и не стараться не поднимать тяжелые предметы.
Лечение грыжи в официальной медицине
Используя бандаж или внешние повязки можно лишь ненадолго приостановить развитие грыжи. Любую грыжу можно вылечить только при помощи хирургического вмешательства. Причем каждый вид грыжи требует своего способа лечения.
От пупочной грыжи можно избавиться с помощью лапароскопии. Лапароскопическую герниопластику проводят под местной анестезией. Хирург рассекает грыжевой мешок и укладывает на место выпяченный орган. После этого взрослым людям ставят сетчатый имплант, а детям ушивают кольцо пупка.
Альтернативным вариантом хирургии может стать лазерная вапоризация. Эта методика дает возможность устранить выпячивание без традиционной операции. Преимуществом данного способа считается отсутствие больших разрезов и рубцов и быстрое восстановление.
Современная герниология включает много методик грыжесечения и каждая из них имеет свои недостатки и преимущества. Способ операции выбирает врач, ориентируясь на тяжесть заболевания, возраст больного и индивидуальную непереносимость материалов.
В целях профилактики грыжи режим питания должен быть ориентирован на предотвращение развития запоров.
После операции необходимо придерживаться диетического питания. Нужно отдать предпочтение перетертым супам, кашам, нежирным бульонам, вареным яйцам. До проведения операции и во время реабилитационного периода до еды нужно принимать ложку растительного масла или 2 ложки овсянки, этот нехитрый способ поможет нормализовать работу кишечника.
После еды лучше не ложиться спать, рекомендуется прогуляться по улице или сделать что-то по дому. Диетологи рекомендуют употреблять пищу небольшими порциями через одинаковые промежутки времени 6 раз в день.
От твердой пищи следует отказаться или в процессе приготовления довести твердые продукты до мягкого состояния. В течение дня необходимо пить негазированную щелочную минеральную воду, которая снижает кислотность.
Рекомендованные продукты:
- 1 некрепкие бульоны;
- 2 кисломолочные продукты;
- 3 каши, за исключением рисовой и манной;
- 4 груши и малина;
- 5 рыба;
- 6 сыр тофу;
- 7 нетвердые фрукты и овощи;
- 8 фруктовые желе;
- 9 яйца вареные всмятку;
- 10 компоты;
- 11 морепродукты;
- 12 постное мясо.
Средства народной медицине при грыже
Больным грыжей в дооперационный период следует укреплять организм и стараться задерживать развитие грыжи с помощью следующих народных средств:
- приготовить отвар из молодой дубовой коры. Для этого 20 г сырья залить 200 мл кипятка, варить 5 минут, остудить, отфильтровать и пить по 1 ст.л. трижды в день;
- ежедневно пить желудевый кофе с добавлением меда;
- в качестве спазмолитического средства хорошо зарекомендовал себя сок из листьев белладонны, который можно заменить порошком или настойкой. Дозы должны быть минимальные, так как растение ядовито[1];
- отвар из травы гладкого грыжника отлично снимает болевой синдром, возникший при подъеме тяжестей. Для этого 50 г свежего сырья заливают литром кипятка, настаивают и пьют 4 рада в день по 1/ стакана;
- в качестве наружного средства хорошие результаты показали хвойные ванны. Также можно делать из теплого отвара сосновых прутьев согревающие обертывания туловища;
- при пупочной грыже у детей полезно туловищное обертывание из отвара сенной трухи;
- развести уксус с водой в пропорции 1:1 и полученным раствором проводить быстрое обмывание тела[2];
- хорошего лечебного эффекта можно достичь при помощи компресса из квашеной капусты, листья капусты или ткань, смоченную в рассоле нужно прикладывать к месту выпячивания и держать в течение 20-30 минут.
В послеоперационный период необходимо полностью исключить из рациона следующие продукты:
- алкогольные напитки, крепкий чай и кофе;
- сладости;
- кислую, жирную, копченую, соленую пищу;
- крепкие бульоны;
- жирные сорта рыбы и мяса;
- пряные соусы и приправы;
- газированные напитки;
- сало и маргарин;
- фастфуд;
- полуфабрикаты;
- грибы.
По возможности ограничить употребление таких продуктов:
- горох и другие бобовые растения;
- хлебобулочные изделия;
- виноград;
- все виды капусты;
- свести к минимуму употребление соли.
Источники информации
- Травник: золотые рецепты народной медицины/Сост. А.Маркова. — М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- Википедия, статья «Грыжа».
Перепечатка материалов
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Правила безопасности
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Источник: https://edaplus.info/feeding-in-sickness/hernia.html
Грыжа белой линии живота — прием врача, операция в хирургическом отделении клиники МГУ им. М.В. Ломоносова
- Грыжа белой линии живота — определение
- Что такое белая линия живота?
- Грыжа белой линии живота у детей
- Признаки грыжи
- Симптомы ущемления
- Операция и другие методы лечения
- Восстановление после операции
- Диагностика
- Часто задаваемые вопросы
- Врачи
Грыжа белой линии живота – заболевание, проявляющееся аномальным выпячиванием по срединной линии. Патология в начальных стадиях может проявляться только эстетическими недостатками. Но, в процессе развития дефектов белой линии, расширения грыжевых ворот, к симптомам прибавляются боли различной степени, дисфункция кишечника (тошнота, рвота). Самое грозное состояние при грыже – ущемление ее содержимого. Такое осложнение требует экстренного хирургического вмешательства для сохранения жизни больного. Правильно диагностировать и спрогнозировать течение заболевания может только квалифицированный специалист, хирург. Он сможет определить, можно ли обойтись при грыже белой линии живота лечением без операции, или есть прямые показания к хирургическому лечению.
Что такое белая линия живота?
Мышцы в организме человека прикрепляются к костям скелета и соединяются между собой посредством сухожилий и апоневрозов (естественного продолжения мышечных волокон). Посередине передней брюшной стенки образуется тонкая полоска сращения сухожильных волокон – белая линия живота.
Белая линия живота условно названа так из-за цвета тканей, образующих ее. На этой срединной линии, от мечевидного отростка грудины до лонного сочленения, сходятся вместе сухожильные (апоневротические) волокна широких мышц живота.
Обычно ширина белой линии не больше 3 см, при расхождении мышц (диастазе) она может увеличиваться до 12 см. В норме там всегда есть несколько отверстий, но небольших.
При определенных анатомических особенностях строения индивидуума, наличии предрасполагающих факторов:
- Снижения прочности соединительной ткани, например, при синдроме Марфана;
- Врожденной слабости межмышечного сращения;
- При частом или постоянном повышении давления в брюшной полости — при ожирении, поднятии тяжестей, беременности, длительном, мучительном кашле, хронических запорах;
- При наличии послеоперационных рубцов в данной области в зазоры между сухожильными волокнами по белой линии живота начинают попадать или предбрюшинный жир (такую можно назвать предбрюшинной липомой), или сальник, или участки кишечника. Грыжа может быть одиночной, когда выпячивание появляется только в одном месте по белой линии, или множественным. Размеры грыжевых ворот (патологических отверстий) варьируются от 1 см до 10-11 см.
Чаще всех появляются грыжи эпигастральные (надпупочные). Грыжа белой линии живота надпупочная встречается более чем в 80% случаев. Реже выявляют грыжи параумбиликальные (пупочные), появляющиеся в районе околопупочного кольца. Еще реже – грыжи белой линии живота подпупочные (здесь плотность соединения мышц большая, поэтому выпячивания появляются нечасто).
Грыжа белой линии живота у детей
Грыжа белой линии живота у ребенка до 5 лет встречается редко. В более старшем возрасте риск выявления заболевания возрастает, особенно среди мальчиков. Появляется грыжа белой линии живота у детей чаще при врожденных дефектах, операция грыжи белой линии живота помогает предотвратить самое опасное осложнение – ущемление.
Но доктора могут отложить проведение оперативного лечения, все зависит от размера и содержимого грыжи. Сопутствующие инфекционные заболевания, тяжелые хронические патологии – повод для отсрочки хирургического лечения. В этом случае, для профилактики дальнейшего увеличения дефекта, показано ношение специального бандажа, массаж и лечебная гимнастика.
Но такие консервативные методы не в состоянии устранить грыжу белой линии живота.
Спровоцировать появление предрюшинной липомы может длительное респираторное заболевание, сопровождающееся кашлем (особенно коклюш, бронхиальная астма). Запоры также являются одним из важных предрасполагающих факторов.
Признаки грыжи
- Появившиеся в непривычном месте (по срединной линии живота) округлое выпячивание, образование под кожей различного размера;
- Выпячивание чаще болезненное при пальпации. Большая интенсивность болей может объясняться частым ущемлением нервов в грыжевых воротах;
- Тошнота, рвота – появляются, когда в состав грыжевого мешка попадают петли или стенки кишечника. Это нарушает проходимость по просвету кишок их содержимого.
Симптомы ущемления
Пациентам с грыжами белой линии обязательно надо знать симптомы ущемления, чтобы, при их появлении, немедля обратиться за экстренной медицинской помощью.
- Нарастающая боль в области выпячивания;
- Отсутствие дефекации (стула) – не всегда;
- Отсутствие выделения кишечных газов;
- Кровь в рвотных и каловых массах;
- Нарастающая тошнота;
- Резкое ухудшение самочувствия – в комплексе с вышеназванными признаками;
- Грыжа перестает вправляться в положении лежа.
Операция и другие методы лечения
Удаление грыжи белой линии живота возможно только хирургическими методами – герниопластикой. У пациентов с грыжей белой линии живота в история болезни может быть длительный период применения народных средств от грыжи белой линии живота.
Такие методы лечения в лучшем случае приносят нулевой результат, чаще всего игнорирование способов официальной медицины для терапии заболевания приводит к увеличению размеров грыжевого выпячивания, развития спаечных и воспалительных изменений в области грыжевого мешка.
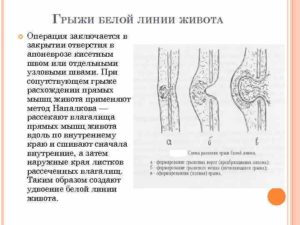
Самый действенный способ избавиться от болезни — операция по удалению грыжи белой линии живота (герниопластика).
При проведении операции, под наркозом, хирурги устраняют спайки, препятствия для вправления грыжи в брюшную полость, вправляют содержимое грыжевого мешка. А затем проводят ушивание дефекта (отверстия) в листках апоневроза.
В зависимости от стадии болезни, размера грыжевых ворот, состояния близлежащих тканей и особенностей пациента могут применяться:
- Натяжная герниопластика. Применяются собственные ткани пациента. Проще говоря, производится дублирование (наслоение) листков апоневроза друг на друга в месте выпячивания. Таким образом укрепляется соединение тканей в месте бывшего грыжевого выпячивания, уменьшается диастаз (расхождение) мышц передней брюшной стенки. В каждом случае, индивидуально, хирург может выбрать такую тактику как наилучшую. Метод применим при небольших неосложненных грыжах. Его существенным минусом является возможность рецидивов (повторов грыжи), из-за натяжения в области послеоперационного рубца и слабости окружающих тканей.
- Ненатяжная герниопластика. При этой операции для укрепления брюшной стенки берутся специальные биологически инертные (безопасные для организма) синтетические эндопротезы – сетки. Сетку закрепляют при помощи швов вокруг грыжевых ворот и в местах «потенциального риска», ослабленных апоневротических соединений. Таким образом формируется усиленный каркас их синтетической и собственных тканей пациента, препятствующий грыжевому выпячиванию. Метод очень надежный и дает низкий процент рецидивов.
Цена операции может значительно различаться в зависимости от размеров грыжи, наличия осложнений и применяемых методов хирургической коррекции.
Восстановление после операции
В самый ранний период, во время нахождения в стационаре, следует резко ограничивать нагрузки на мышцы в области шва. Чтобы не вызвать его расхождения.
По мере заживления, место сшивания будет рубцеваться, одновременно будет повышаться прочность тканей в области рубца, тогда можно будет значительно расширить объем движений. После снятия швов (обычно на 8-12 день), у пациента появляется возможность полноценно принимать душ.
У пожилых людей, лиц с сопутствующими заболеваниями, период заживления может увеличиться до 2-х недель и более.
В зависимости от состояния организма, стадии болезни, объема выполненных хирургических мероприятий, период восстановления может составить от 1 до 6 недель. Время начала трудовой деятельности после операции грыжи белой линии живота зависит от рода выполняемых работ (например, при значительных физических нагрузках приступить к работе можно будет не ранее чем через 1,5 месяца).
Грыжа белой линии живота диета после операции должна предотвратить излишнее образование кишечных газов и запоры (из рациона исключаются бобовые, капуста, газированные напитки, жирная, острая или копченая еда, высокоуглеводистая пища, выпечка из муки высшего сорта, сдобные хлебобулочные изделия, пиво и др. алкогольные напитки). Для восстановления микрофлоры, улучшения перистальтики на фоне применения антибиотиков полезно употреблять в пищу кисломолочные продукты, продукты, богатые негрубыми волокнами, клетчаткой.
Диагностика
Кроме обследования хирурга могут понадобиться результаты рентгенографии желудка и кишечника; эзофагогастродуаденоскопии; герниографии и КТ органов брюшной полости. Грыжа белой линии живота: на УЗИ доктор может определить состав грыжевого мешка, отдифференцировать грыжу от новообразований кожи и оценить состояние тканей.
Прогноз заболевания при своевременном лечении благоприятный.
Источник: https://UniClinic.pro/diseases/gryzha-beloy-linii-zhivota/
Послеоперационная грыжа на животе
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Локализация и классификация
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
При грыже:
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
В диагнозе будет отмечена «левосторонняя боковая послеоперационная грыжа с дефектом среднего размера»
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Почему у одних пациентов после операции образуются грыжи, а у других нет?
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
При повышенном давлении в брюшной полости в пупочный грыжевой мешок вклинивается петля кишки
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Как рецидив после операции по поводу устранения пупочной или грыжи белой линии живота.
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Как проводится диагностика?
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.
При небольших размерах грыжа хорошо пальпируется
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Для уточнения может понадобиться колоноскопия (осмотр кишечника), фиброгастродуоденоскопия, проведение магниторезонансной томографии.
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
В клиническом течении наблюдается ухудшение состояния больного, нарастание болей в животе, тошнота и рвота, кровь в кале, задержка стула и отхождения газов. При этом выпячивание на животе перестает вправляться.
Что делать людям при обнаружении послеоперационных признаков грыжи?
Понятно нежелание снова попадать в хирургию пациентов, обнаруживших выпячивание в зоне рубца. Однако необходимо считаться с вероятностью более значимых для здоровья последствий. При обследовании доктора решат, как продолжить лечение, не допустить осложнений.
Иногда необходимы консилиумы для вынесения окончательного решения
Консервативная тактика считается методом, допустимым только при явных противопоказаниях к повторному хирургическому вмешательству (декомпенсация сердца, внутренних органов, тяжелая стадия хронических заболеваний). В таких случаях пациентам рекомендуют:
- контроль за питанием;
- ограничение физической нагрузки;
- устранение запоров с помощью диеты и медикаментов;
- постоянное использование специального бандажа.
Особенности питания
При наличии грыжи пищевые продукты должны исключить вздутие живота, запоры, нарушение пищеварения. Для этого кушать придется часто, но маленькими порциями. Следует исключить из рациона:
- все жирные, жареные, острые блюда;
- маринованные и соленые овощи;
- алкогольные напитки и газированную воду;
- крепкий кофе;
- различные приправы, стимулирующие кислотность;
- твердую пищу.
Показаны: каши, вареные мясные и рыбные блюда, запеченные изделия, тушеные овощи, творог. Для предупреждения запоров по утрам рекомендуется принимать столовую ложку растительного масла, несколько ягод кураги или чернослива. Днем можно пить щелочную минеральную воду без газа («Ессентуки 4»).
Особенности хирургического лечения
Большинство хирургов считают, что избавить пациента от послеоперационной грыжи можно только методом герниопластики. Так, именуются виды операций на грыжевых воротах, укрепляющего характера. Избирается наиболее оптимальный подход, учитывая величину и локализацию выпячивания, информацию, полученную в процессе обследования о спайках между грыжевым мешком и органами брюшной полости.
Бандаж для пупочной грыжи
Если грыжа в диаметре менее 5 см, не имеет осложнений, то возможно ушивание апоневроза мышц с укреплением местных тканей. При средних, обширных, гигантских, длительно существующих и осложненных процессах собственных тканей для покрытия и укрепления дефекта брюшной стенки недостаточно. Используют синтетические протезы сетчатой формы.
Важно правильно установить систему защиты, предусмотреть разделение спаек, рассечение старых рубцов, чтобы не травмировать внутренние органы и структуры брюшной полости. Если имеется ущемление грыжевого мешка, то дополнительно проводится удаление нежизнеспособной ткани кишки (резекция) и сальника.
Для укрепления грыжевого кольца используются искусственные сетчатые протезы
Стандарты требуют оперировать послеоперационную грыжу, спустя полгода-год после первоначальной операции. Но при быстром росте, склонности к ущемлению показания распространяются на ранние сроки. Этапы операции должны выполняться последовательно:
- Обеспечение доступа к сформированным грыжевым воротам — разрезы проводят по краям выпячивания, удаляются излишки кожи и жировой клетчатки.
- Вскрытие полости грыжевого мешка, тупое отделение находящихся там органов от стенок (петель кишечника, сальника). При наличии многокамерного грыжевого мешка в нем формируется рубцовый конгломерат из сальника и петель кишечника и сальника. Обычно они спаяны с брюшиной и рубцами. Разъединить его не всегда возможно, поскольку это требует много времени и значительно травмирует стенку кишки. Приходится удалять деформированный участок кишки и сальника.
- Удаление грыжевого мешка.
- Экономное иссечение ткани по краям грыжевых ворот.
- Пластика (закрытие отверстия) в передней брюшной стенке.
- Ушивание раны.
Пластику проводят собственными тканями пациента (аутопластика), если грыжевой дефект площадью не более 10х10 см. Используются модификации Напалкова и Сапежко апоневрозом передних брюшных мышц. При более обширных дефектах, рецидивирующих грыжах применяют искусственные материалы (аллопластические). Для этого между слоями сшиваемых тканей помещают сетки из капрона или лавсана.
Фото до и после операции убеждает в возможностях пластики брюшины даже при повышенных жировых отложениях на животе
Прогноз и профилактика
Развитие послеоперационной грыжи серьезно осложняет физическую и трудовую активность человека, сопровождается видимым косметическим дефектом. В случае ущемления в современной хирургии несмотря на помощь летальный исход наблюдается у 8,8% больных. Своевременное устранение хирургическим путем дает удовлетворительный прогноз.
Проблемы профилактики требуют от хирурга:
- правильного выбора оптимального доступа при любой операции;
- на всех этапах тщательного соблюдения асептики;
- применения только качественного шовного материала;
- по возможности предоперационной подготовки пациента;
- неторопливого и внимательного ведения после операции.
Пациентам необходимо четко выполнять рекомендации по режиму, питанию, носить бандаж, следить за регулярностью стула, добиться снижения веса. Такое послеоперационное осложнение, как грыжа при устранении одной патологии, способствует другой. Выявление и лечение позволяют провести коррекцию. Наблюдение у врача после операции способствует ранней диагностике и решению проблемы.
Источник: https://vrbiz.ru/diagnostika/posleoperacionnaya-gryzha-zhivote
Противопоказания к проведению колоноскопии
Колоноскопия — это основное эндоскопическое обследование толстого кишечника с целью диагностики патологических процессов в ней.
Проводят ее с использованием колоноскопа, который позволяет исследовать этот отдел кишечника практически по всей протяжённости.
Каждый пациент, которому назначена такая процедура должен знать не только, как она проводится, но также какие противопоказания для колоноскопии существуют и какие могут появиться осложнения после ее проведения.
Когда противопоказания не учитываются?
Абсолютные показания к колоноскопии кишечника:
- подозрение на наличие злокачественной опухоли (колоноскопия позволяет выполнить забора образца для биопсии);
- диагностика полипов (в процессе можно их иссечь и сделать биопсию на предмет раковых клеток);
- примесь крови в каловых массах (скорее всего, имеется открытое кровотечение);
- частые случаи полного нарушения пассажа содержимого по кишечнику;
- подозрение на болезнь Крона;
- наличие симптоматики неспецифического язвенного колита.
Кроме того, в качестве относительных показаний к обследованию толстой кишки могут выступать такие:
- нарушение стула (стойкие запоры или частые диареи);
- субфебрильная температура, которая появляется по несколько раз в день на протяжении длительного времени без объективных на то причин;
- стремительное снижение веса при привычном питании;
- резкое снижение гемоглобина;
- систематические боли в животе.
Колоноскопию выполняют для наблюдения за состоянием слизистой оболочки кишечника в ходе лечения сужения просвета, язвенного колита и кишечной непроходимости на фоне внедрения одной части кишечника в другую.
Прежде всего колоноскопию не проводят против воли пациента. Он должен добровольно идти на такое обследование, ознакомившись со всеми возможными рисками. Если пациент категорически против такой диагностики, то его мнение учитывают и стараются найти какую-то альтернативу. Все медицинские противопоказания к колоноскопии делят на абсолютные и относительные.
Некоторые состояния после колоноскопии могут усугубиться настолько, что это сильно скажется на здоровье пациента, поэтому их относят к абсолютным противопоказаниям: гнойное воспаление брюшной области (перитонит), некроз сердечной мышцы на фоне обширного инфаркта, шоковое состояние, при котором сильно снижается артериальное давление, стремительное нарастание и интенсивность проявления симптоматики колита, прободение стенки кишечника, при котором её содержимое выходит в брюшную полость.
Среди относительных противопоказаний для проведения колоноскопии можно выделить такие:
- кишечное кровотечение (скопление крови как в брюшной полости, так и в толстом кишечнике);
- недавнее полостное абдоминальное хирургическое вмешательство (опасность расхождения швов);
- мешотчатое выпячивание стенки толстого кишечника (невозможно провести адекватное обследование);
- грыжа в паху или в области пупка, в которую может выпадать кишечная петля.
Если пациент проигнорировал все рекомендации по подготовке, то в день намеченной процедуры проктолог-диагност может отказаться ее проводить.
Колоноскопия может быть назначена в послеоперационный период после удаления новообразований различной природы и иссечения спаек
Последствия несоблюдения правил по учету противопоказаний
Наиболее серьезными и довольно часто встречающимися осложнениями после процедуры колоноскопии может стать прободение стенки кишечника или кровотечение после иссечения полипа.
Прободение кишечника
Если процедуры выполняет специалист, у которого не хватает опыта и квалификации или пациент ведет себя неадекватно во время процедуры, то может произойти прободение кишечной стенки. Это подразумевает появление отверстия, через которое содержимое кишечника вытекает в брюшную полость, что может привести к гнойному перитониту.
Как можно проверить кишечник, кроме колоноскопии?
Если пациенту довелось столкнуться с таким осложнением, то он будет испытывать следующую симптоматику:
- болевой синдром в брюшине, который становится более интенсивным во время движения;
- живот вздувается и при визуальном осмотре наблюдается его асимметрия;
- тошнота и рвотные позывы;
- сердцебиение учащается, на лбу выступает липкий холодный пот;
- появляется лихорадочное состояние.
Такой больной нуждается в срочной госпитализации и принятии неотложных мер, поскольку такое состояние может закончиться летальным исходом.
Кровотечение
В процессе полипэктомии (удаление полипа) может открыться кровотечение. В особенной зоне риска появления такого осложнения оказывают педиатрические и гериатрических пациентов, поскольку у них стенки кишечника наиболее тонкие. Это осложнение возникает, как правило, на фоне неправильного выполнения манипуляции — петлевым электродом захватываются слишком глубокие слои кишечной стенки.
Кровотечение может начаться как сразу после удаления полипа, так и в течение 7–10 дней после лечебной колоноскопии. Чтобы устранить данное осложнение могут быть предприняты такие меры:
- используются кровоостанавливающие препараты — таблетки, суппозитории, холодные клизмы (температура воды должна составлять 3–4 °С);
- в тяжелых случаях после остановки кровотечения может быть произведено переливание крови;
- очищающие клизмы с целью удаления сгустков крови в толстом кишечнике.
Однако чаще всего прибегают к лапаротомии, в ходе которой разрезают брюшины и производят ушивание образовавшегося дефекта.
Существуют и другие серьезные осложнения, которые случаются крайне редко: нарушения со стороны дыхательной системы после использования неправильно подобранного наркоза, заражение сифилисом, гепатитом В,С или ВИЧ-инфекцией, разрывание селезенки.
Осложнения устраняются при помощи открытого хирургического вмешательства
А также могут наблюдаться другие нежелательные побочные эффекты:
- метеоризм после манипуляции по нагнетанию воздуха в кишечник;
- неаккуратное введение колоноскопа может вызывать механическое травмирование слизистой и связанные с этим болезненные ощущения (можно принять внутрь анальгетики, а область анального отверстия смазать гелем или мазью с анестетиком);
- вторичная диарея после подготовительного к колоноскопии периода;
- спазмы и ноющие боли в кишечнике после полипэктомии;
- субфебрильная лихорадка.
Если проходить колоноскопию в проверенном лечебном учреждении, то проблем, как правило, не возникает. Если пациент будет слишком переживать о возможных осложнениях, то его пессимистичный настрой только усугубит картину.
Чаще всего неблагоприятные последствия возникают из-за недобросовестной подготовки самого больного.
А если для проведения процедуры нет серьезных противопоказаний, то от нее пациент получит значительно больше пользы, чем вреда.
Источник: https://apkhleb.ru/uzi/protivopokazaniya-provedeniyu-kolonoskopii





