Киста селезенки — виды, симптомы, диагностика и методы лечения
Константин Викторович Пучков – доктор медицинских наук, профессор, директор АНО «Центр клинической и экспериментальной хирургии» (г. Москва).Сертифицирован по специальностям: хирургия, гинекология, урология, колопроктология и онкология
- Общая хирургия
- Киста селезенки
Киста селезенки — это большая группа заболеваний различного генеза, объединяемых по одному признаку — образованию в селезенке полости (или полостей), заполненных жидкостью — кист. Селезенка играет ключевую роль в иммунной системе, особенно в возрасте до 50 лет, поэтому ее удаление рекомендуется делать только в крайнем случае, при отсутствии возможности сохранить орган.
Распространение заболевания
Кисты селезенки наблюдаются у 0,5 — 1% населения. При этом у половины пациентов кисты выявляются случайно, в ходе планового обследования. У женщин кисты селезенки встречаются в 3–5 раз чаще, чем у мужчин, и выявляются преимущественно в период между 35 и 55 годами. Аналогично кистам печени, кисты селезенки бывают одиночными, множественными, истинными и ложными.
Пучков К.В., Иванов В.В., Поддубный И.В., Толстов К.Н. Лапароскопическая спленэктомия: хирургическая тактика и технические аспекты: монография. — М.: ИД МЕДПРАКТИКА — М. — 2007. — 88 с
Классификация кист селезенки
- Солитарные, истинные кисты селезенки:
- простые солитарные кисты селезенки;
- многокамерная цистаденома селезенки;
- дермоидные кисты;
- ретенционные кисты.
- Ложные кисты селезенки:
- травматические;
- воспалительные.
- Кисты связок селезенки
Причины развития кист селезенки
Истинные кисты являются врожденными и возникают в результате нарушения эмбриогенеза. Они представляют собой заболевания с аутосомной доминантной наследственностью (в случае одиночных кист селезенки) или могут быть представлять собой единый генетический дефект — множественное кистозное поражение различных органов, включая селезенку, почки, печень, головной мозг.
Ложные кисты развиваются при наличии патологической генетически обусловленной реакцией ткани селезенки на воспаление в результате травмы с центральным или подкапсульным разрывом селезенки, операции или других факторов, например, ряда лекарственных препаратов, инфекционных заболеваний и как следствие перенесенного инфаркта селезенки. Стенка ложных кист состоит из фиброзно-изменённой ткани селезенки. Ложные кисты селезенки могут также образовываться после лечения абсцесса селезенки, а также после операции по поводу удаления паразитарных кист селезенки.
Симптомы и клиническая картина кист селезенки
Клиническая картина при кисте селезенки зависит от размеров, характера и локализации кисты. Небольшие кисты диаметром до 2 см протекают бессимптомно.Каких-либо специфических жалоб пациенты с кистой селезенки не предъявляют.
При большем размере кист общее состояние пациента может остаться ненарушенным долгое время, однако чаще имеются тупые, с определенной локализацией, постоянные или приступообразные боли в животе, которые начинаются в левом подреберье задолго (недели, месяцы и даже годы) до клинического выявления кисты.
Часто при кисте селезенки боль иррадиирует в левое плечо. Иногда больные жалуются на чувство тяжести, неприятное ощущение или распирание в левом подреберье после еды, рвоту. В отдельных случаях наблюдаются симптомы со стороны органов дыхания — ощущение покалывания в груди при глубоком вдохе, кашель, одышка.
При существенных размерах кист, когда одиночная киста достигает диаметра 7–8 см, или множественные кисты поражают не менее 20% объема селезенки, наблюдается увеличение селезенки, появляется тошнота, отрыжка, нарушается функция органов брюшной полости (чаще желудка).
В случае развития воспалительного процесса в кисте, когда содержимое кисты нагнаивается, у больных кроме болевого синдрома наблюдается высокая температура тела, озноб, общая слабость.
Для бесплатной письменной консультации, с целью определения вида кисты селезенки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адресpuchkov@mail.rupuchkov@mail.ru полное описание УЗИ брюшной полости, данные МСКТ селезенки с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
К основным осложнениям непаразитарной кисты селезенки относятся:
- разрыв кисты селезенки с вытеканием содержимого кисты в брюшную полость, в результате чего развивается картина «острого живота», тяжелая интоксикация и перитонит;
- кровотечение в полость кисты с последующим ее разрывом и открытым профузным кровотечением в брюшную полость;
- нагноение кисты в случае присоединения инфекции, с развитием общей тяжелой интоксикации организма.
Диагностика кисты селезенки
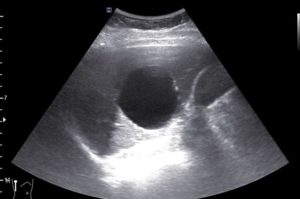
Кисты селезенки выявляются в большинстве случаев в ходе диспансерного осмотра и планового обследования, а также во время диагностического поиска по поводу желудочно-кишечных заболеваний в ходе ультразвукового исследования и компьютерной томографии с болюсным контрастированием.
В диагностическом алгоритме при выявлении одиночных кист селезенки ключевым вопросом является определение непаразитарного характера обнаруженных кист. Для решения этого вопроса необходимо провести серологические исследования с паразитарными диагностикумами на наличие эхинококкоза (реакция Каццони и гемаглютинации) и альвеококкоза (реакция латекс-агглютинации).
Лечение кист селезенки
При неосложненных непаразитарных кистах селезенки диаметром до 3 см необходимо активно наблюдать пациентов, проводя 1–2 раза в год контрольное ультразвуковое исследование.
При увеличении размеров кисты или изменении ее структуры необходимо выполнить компьютерную томографию органов брюшной полости с контрастированием (для исключения злокачественного роста в стенке кисты).
Операция таким пациентам не показана.
Народные методы лечения при УЗ-доказанных кистах селезенки неэффективны, поскольку не существует механизмов рассасывания фокального фиброза, который в норме развивается вокруг кисты как защитная реакция организма на воспаление, обусловленное кистой.
Показания к оперативному лечению кист селезенки включают 3 группы патологических состояний:
— абсолютные показания к операции — нагноение, разрыв, кровотечение;
— условно — абсолютные — нагноение, разрыв, кровотечение
- гигантская киста любой локализации (более 10 см в диаметре);
- киста с выраженной клинической картиной (постоянные боли в подреберье, диспепсические явления, и др.);
— относительные
- кисты больших размеров (от 3 до 10 см в диаметре);
- рецидивные кисты селезенки в случае неэффективности предшествующих методов лечения.
Хирургическое лечение на сегодняшний день является оптимальным вариантом ликвидации причины болезни и возвращения пациента к нормальной жизнедеятельности.
Основные виды хирургических операций при лечении кисты селезенки включают:
- удаление большей части кисты с ее оболочками и обработкой внутренней выстилки аргон-усиленной плазмой;
- резекция пораженной части органа с кистой;
- удаление селезенки вместе с пораженными участками органа и кистой (спленэктомия) и аутотрансплантацией селезеночной ткани в большой сальник;
- пункция кисты под контролем УЗИ и введение в полость склерозирующего раствора.
Посмотреть видео операций при кисте селезенки в исполнении профессора Пучкова К.В. Вы можете на сайте » операций лучших хирургов мира».
Пункция кисты селезенки в настоящее время является возможным вариантом в лечении простых одиночных (солитарных) неосложненных кист диаметром до 3–5 см и располагающихся субкапсулярно по диафрагмальной поверхности органа.
В настоящее время чрескожная лечебно-диагностическая пункция кисты проводится только со склерозированием, поскольку пункция кисты почки без использования склерозирующего средства в большинстве случаев ведет к рецидиву кисты и необходимости повторного вмешательства. В некоторых случаях может отмечаться даже увеличение объёма кисты по сравнению с исходным размером.
Чрескожная лечебно-диагностическая пункция кисты селезенки проводится под контролем УЗИ, далее проводится эвакуация содержимого и введение в её полость склеивающего вещества.
Резекция или спленэктомия при наличии технической возможности и должной квалификации хирурга должны быть выполнены именно лапароскопическим доступом. Традиционные открытые операции с большими разрезами брюшной стенки от мечевидного отростка до пупка выполняются ограниченно в современных условиях.
Рис. 1. Вид лапароскопической операционной — операция выполняется через небольшие проколы в брюшной стенке (фото и схема расположения операционной бригады).
Лапароскопические оперативные вмешательства на селезенке относятся к разряду сложных и высокотехнологических операций. Хирург должен иметь большой опыт в проведении открытых операций и соответствующее специальное оборудование для выполнения лапароскопических вмешательств на селезёнке.
При этом иссечение стенок кист необходимо проводить в пределах здоровых тканей без резекции селезенки, что позволяет практически не нарушить ее функцию, как органа.
Во время операции желательно использовать ультразвуковые хирургические ножницы и аппарат дозированного элекротермическиго лигирования тканей «Liga sure» (США), которые позволяют проводить эти операции бескровно.
При одиночных кистах размером свыше 5 см, которые расположены близко к поверхности селезенки (субкапсулярно), необходимо иссечь «крышу» кисты, а внутреннюю часть обработать аргон-усиленной плазмой (Force Triad, США) для профилактики рецидива. В случае близкого расположения сосудов к стенке кисты я использую современные гемостатические средства — PerClot (Италия).
При этом все удаленные стенки кисты необходимо отправлять на гистологическое исследование.
Если в силу ряда причин (большие размеры кисты, расположение ее в воротах селезенки и т. д.) невозможно сохранить орган и необходимо выполнить спленэктомию, то в таком случае большинство зарубежных коллег настоятельно рекомендуют проводить лапароскопическую аутотрансплантацию собственной селезеночной ткани пациента в большой сальник, что позволяет сохранить иммунологические свойства органа.
Лапароскопический доступ при лечении кисты селезенки обладает рядом несомненных достоинств — это минимальная травматичность, отличный косметический эффект, быстрое восстановление, возможность одновременной коррекции сопутствующих заболеваний органов брюшной полости и малого таза, требующих оперативного лечения.
В дальнейшем пациенту рекомендовано наблюдение у хирурга и гематолога. В особой диете больные, которые перенесли операцию по поводу кисты селезенки, не нуждаются.
Желательно ограничивать в течение 2–3 месяцев сильные физические нагрузки.
После окончания реабилитационного периода человек считается здоровым, но желательно каждые 6 месяцев проводить УЗИ контроль на протяжении первых двух лет после операции.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции.
И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию.
Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник: https://www.PuchkovK.ru/obschaya-hirurgiya/kista-selezenki/
Объемные и очаговые образования печени — варианты. КТ-диагностика
Очаговыми образованиями (или очагами) печени называют единичные или множественные участки изменения ее структуры, которые бывают самого разного происхождения – как доброкачественного, так и злокачественного.
Чаще всего очаги выявляются при УЗИ, но иногда являются случайной находкой при компьютерной томографии или МРТ, когда исследование выполнялось по какой-то иной причине. При этом КТ используется для уточнения размеров, количества, расположения и структуры очагов.
При этом по результатам КТ врач, как правило, должен ответить на вопросы о характере изменений: имеем ли мы дело с доброкачественным процессом (например, кистой или гемангиомой), либо злокачественным процессом (рак, метастазы, и т.п.). В ряде случаев после выполнения КТ диагноз остается сомнительным.
В таких случаях рекомендуется получить второе медицинское мнение по результатам исследования.
Иногда патологическое образование печени выявляется при сцинтиграфии или ПЭТ (очаг гиперфиксации РФП).
Сделать КТ печени в Санкт-Петербурге
Все объемные образования печени, выявленные при компьютерной томографии, можно разделить в зависимости от следующих параметров:
1) Плотность – характеристика любой ткани организма, которая измеряется на компьютерных томограммах в т.н. единицах Хаунсфилда.
В зависимости от рентгеновской плотности очаги бывают гипо-, гипер- и изоденсными по отношению к окружающей нормальной паренхиме.
По плотности можно предположить, что находится в структуре очага: кровь, другая жидкость, мягкотканный компонент. Более достоверно выявляются участки обызвествления – кальцинаты.
2) Структура. Кистозные образования подразделяются на одно- и многокамерные; они могут иметь хорошо видимую стенку или не иметь таковой; содержать включения кальция, геморрагическую – гиперденсную – жидкость, гиподенсную жидкость, например, желчь.
Внутри можно обнаружить инородное тело или паразита, кистозный или мягкотканный компонент. Также структура может быть однородная или неоднородная, последняя часто объясняется участками некроза. Выявление извести и кальцинатов свидетельствует о длительности процесса.
3) Форма может быть приближенной к шару, вытянутая, неправильная (иррегулярная) и т. д.
4) Контуры. Ровные или неровные, четкие или нечеткие, видимые на всем протяжении или на ограниченном участке.
5) Размеры. Измеряются линейные размеры очага (длинник и поперечник) на аксиальном срезе либо все три размера (когда это возможно, указывается также объем). Если планируется контрольное исследование через определенное время, выбирается т. н. «маркерный» очаг, изменение размеров которого будет оцениваться во времени.
6) Расположение необходимо указывать в описании КТ-исследования: локализуется ли патологический участок непосредственно в глубине органа, под капсулой, рядом с крупными сосудами, с желчными протоками, с желчным пузырем и т. д. Это может быть навести на мысли о его природе: например, билиарные кисты локализованы чаще всего вблизи желчных протоков, вблизи желчного пузыря.
7) Количество. Солитарный очаг в печени означает одиночный. Число патологических участков (например, метастазов при раке желудка или других органов системы пищеварения) может варьировать.
Выявление одного метастаза уже позволяет выставить стадию M1 по системе TNM.
Однако следует учитывать, что множественные очаговые образования в печени – это не всегда метастазы, и врач-рентгенолог обязан провести их дифференциальную диагностику, сопоставив многочисленные КТ-признаки.
 Особенности накопления контраста. Чем меньше накопление контраста в очаге, тем меньше он кровоснабжается. Наоборот, чем быстрее накапливается контраст, тем более развита сосудистая сеть. Чем быстрее снижается плотность после окончания введения контраста, тем интенсивнее кровоток в очаге.
Особенности накопления контраста. Чем меньше накопление контраста в очаге, тем меньше он кровоснабжается. Наоборот, чем быстрее накапливается контраст, тем более развита сосудистая сеть. Чем быстрее снижается плотность после окончания введения контраста, тем интенсивнее кровоток в очаге.
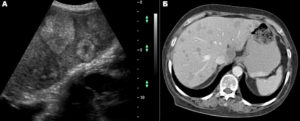
Так, гемангиома печени на КТ без контраста выглядит как гиподенсный участок, природу которого установить затруднительно.
В артериальную фазу контрастирования наблюдается значительное увеличение плотностных характеристик гемангиомы (из-за накопления контрастированной крови в сосудистых лакунах), но затем ее плотность снижается и постепенно приходит к прежним значениям, что позволяет отличить гемангиому печени от рака, так как злокачественные новообразования, например, рак кишечника с метастазами в печень при КТ с контрастированием проявляется иначе: для метастазов наиболее характерно усиление плотности в виде «кольца» («ободка»), которое отображает активную (васкуляризованную) часть опухоли.
Гемангиома печени или рак? КТ брюшной полости с контрастным усилением: типичное накопление контраста в виде лакун помогает дифференцировать гемангиому от рака и установить правильный диагноз: кавернозная гемангиома.
ГИПОДЕНСНЫЙ ОЧАГ ПЕЧЕНИ
Гиподенсные образования имеют плотность ниже нормальной паренхимы (в норме ее плотность составляет +50…+70 единиц Хаунсфилда – без контрастирования) и представляют собой следующие морфологические варианты:
1) Жировые образования имеют плотность от -100 до -10 единиц Хаунсфилда. Это может быть липома, фибролипома, ангиолипома, ангиофибролипома, аденома, липосаркома и некоторые другие опухоли из жировой ткани (а также участок с отрицательной плотностью может быть обусловлен локальным участком жировой инфильтрации, или жирового гепатоза).
2) Гиподенсный очаг плотностью 0…+20 единиц Хаунсфилда чаще всего содержит жидкость. Это может быть простая или паразитарная киста, билома – скопление желчи после операций на желчном пузыре и протоках, а также кистозные метастазы.
3) Гиподенсный очаг плотностью +20…+40 единиц Хаунсфилда бывает обусловлен как жидкостным содержимым, так и мягкотканным. Здесь гораздо больше вариантов, при составлении дифференциального ряда нужно учитывать размеры, форму, характер накопления контрастного вещества.
Капиллярная гемангиома правой доли печени: КТ с контрастным усилением в артериальную фазу выявляет гиперденсный участок.
ГИПЕРДЕНСНЫЙ ОЧАГ В ПЕЧЕНИ
Гиперденсные очаги имеют рентгеновскую плотнтость выше нормальной паренхимы (>70 единиц Хаунсфилда) и могут быть обусловлены кистами, содержащими плотную жидкость (с примесями белка или крови), либо их субстратом является опухоль или кальцинат.
1) Очаг плотностью +200…+400 единиц Хаунсфилда обусловлен наличием кальция в структуре. Это может быть обызвествленная киста, фиброма, фиброаденома (либо другая опухоль), обызвествленная гематома.
2) Локальный участок повышения плотности паренхимы зачастую бывает обусловлен отложениями металлов – солей алюминия, железа и т.д.
3) Опухоли бывают как гиперденсными, так и гиподенсными.
КИСТОЗНЫЕ ИЗМЕНЕНИЯ ПЕЧЕНИ
Кистозный характер при КТ имеют следующие образования:
1) Простая киста печени — что это? Простая киста возникает в результате эмбриогенеза и представляет собой ограниченное капуслой скопление жидкости. На КТ она имеют ровные края, четкие контуры, обычно правильную форму; плотностные характеристики жидкости +5…+20 единиц Хаунсфилда, не содержит каких-либо включений (кровь, кальций и т. д.
), в их структуре нет перегородок, стенка ровная, без локальных утолщений. Контраст такие кисты не накапливают. Часто возникает вопрос, может ли киста печени перерасти в рак. Если киста имеет типичные КТ-характеристики, тревоги она вызывать не должна, озлокачествления кисты не бывает.
Но важно отличить простую кисту от эхинококковой, от кистозной формы метастаза или кистозного рака.
2) Кистозные метастазы в печень при раке молочной железы, желудка, других органов обычно множественные, имеют неправильную форму, неоднородную структуру, размеры от 0,5 см до нескольких десятков см. Характеризуются накоплением контраста в виде «кольца». Обладают инфильтративным ростом.
Подозрение на mts в печени возникает при КТ нередко, в таких случаях может помочь второе мнение по снимкам.
В наше время множественные метастазы нередко успешно лечатся в крупных онкологических клиниках, где применяются различные методики (хирургическое удаление, химиоэмболизация, радиочастотная абляция и т.п.).
3) Кистозная форма гепатоцеллюлярного рака: форма неправильная, может выявляться солидный компонент (при кистозной форме он выражен минимально), опухоль единичная, оказывает объемное воздействие на рядом расположенные сосуды и желчные протоки.
4) Паразитарные кисты. Чаще всего эти кисты представлены эхинококком, реже – альвеококком. Бывают множественными или единичными, имеют хорошо видимую стенку, усиливающуюся при контрастировании. Бывают однокамерные и многокамерные паразитарные кисты. Внутри таких кист можно обнаружить паразита.
5) Гемангиома правой доли печени, либо левой доли.
Гемангиома печени на КТ выглядит как типичный гиподенсный очаг, при контрастировании в артериальную фазу резко усиливается, в результате чего становятся видимыми сосудистые лакуны, а затем медленно теряет контраст.
Атипичные гемангиомы на КТ имеют несколько другие характеристики, и отличить их от злокачественного поражения помогает взгляд опытного рентгенолога, имеющего опыт в диагностике заболеваний брюшной полости.
Вторичные (секундарные) изменения в печени на КТ. Рак кишечника с метастазами. Прогноз неблагоприятный, учитывая размеры и количество метастазов.
СОЛИДНЫЕ ОБРАЗОВАНИЯ ПЕЧЕНИ
«Солидный» означает мягкотканный, состоящий из живой ткани. Какие бывают солидные образрования?
1) Объемное образование с включениями жира: липома, липофиброма, ангиолипома, липосаркома и др. Имеют характерную структуру и плотностные характеристики, соответствующие жировой ткани.
2) Фокальная нодулярная гиперплазия (ФНГ) имеет неправильную форму (в виде узла), при нативном исследовании – гиперденсный (незначительно выше нормальной плотности), при контрастировании неравномерно усиливается.
3) Регенераторный узел, локальный участок фиброза либо жировой инфильтрации – признак перерождения печеночной ткани под влиянием различного характера интоксикацией или травм, признак цирроза. Выглядит как локальный гипо- (жировая инфильтрация) или гиперденсный (фиброз) участок.
4) Гепатоцеллюлярный рак (ГЦР). Выглядит как объемное образование неправильной формы, различных размеров (иногда несколько десятков сантиметров в поперечнике), структура его неоднородна – при КТ могут быть выявлены участки некроза, полости (не усиливающиеся при контрастировании). Ткань опухоли за счет хорошего кровоснабжения повышает плотность при контрастировании.
Киста на селезенке: причины, симптомы, лечение
Кисты селезенки представляют собой патологические полости, заполненные жидким содержимым, которые могут возникнуть у взрослых и детей любого возраста по разным причинам. Иногда они способны привести к неприятным и даже опасным последствиям. Откуда берутся эти образования и что делать при их обнаружении – об этом подробнее.
Все материалы на сайте носят исключительно информационный характер. При любых подозрениях на заболевание обратитесь к врачу.
Причины развития патологии
Кистозные образования в селезенке считаются самостоятельной нозологией и имеют свой код по МКБ-10, который обозначается как D73.4 в рубрике болезней крови и кроветворных органов. В этом разделе они занимают 15 место по частоте встречаемости.
Заболевание не имеет половых и возрастных пределов, но чаще всего обнаруживается у детей и подростков, а также у взрослых людей от 25 до 55 лет.
Рост числа больных данной патологией в последнее время связан с совершенствованием методов диагностики и качеством медицинских осмотров.
Причинами образования кисты в селезенке являются:
- перенесенные заболевания – инфекционный мононуклеоз, туберкулез, малярия, тиф;
- травмы – ушибы, удары тупым предметом в живот, падения с высоты;
- паразитарные болезни – эхинококкоз, альвеококкоз, тениоз;
- расстройства кровоснабжения органа (инфаркт или др.);
- оперативные вмешательства на селезенке – пункция абсцесса, удаление опухоли;
- нарушение эмбрионального развития – неправильное формирование кровеносной системы с образованием полостей вследствие действия неблагоприятных факторов (алкоголь, курение, медикаменты, токсины).
Классификация
Различают несколько форм кистозных образований, различающихся по нескольким признакам. Общепринятым является деление на паразитарные и непаразитарные кисты, последние делятся на 2 вида в зависимости от строения:
- Истинные полости – обладают плотной стенкой из фиброзной ткани, изнутри выстланы эпителием. Они имеют внутриутробное происхождение, после рождения человека могут увеличиваться в размерах или уменьшаться до полного исчезновения. Врожденные формы составляют примерно десятую часть от всех кист данного органа, обнаруживаются в детстве.
- Ложные полости – их стенки представлены поврежденными тканями, а не эпителием или эндотелием. Они являются приобретенными, возникают в течение жизни в результате травм, операций, болезней.
Среди паразитарных форм чаще всего встречается эхинококковая киста селезенки как одно из проявлений опасного заболевания. По клиническому течению бывают осложненные и неосложненные образования, по локализации – внутрипаренхиматозные и подкапсульные, по характеру жидкого содержимого – серозные, геморрагические, серозно-геморрагические варианты.
Клинические проявления
Симптомы патологической полости в селезенке достаточно скудны и неспецифичны. Длительное латентное течение объясняется медленным ростом кисты. Первые признаки начинают появляться, когда размеры образований достигают больших величин. У больного сначала возникает чувство дискомфорта или тяжести в левом подреберье.
Интенсивность клиники нарастает по мере увеличения объема – появляются симптомы растяжения капсулы, связочного аппарата, а также признаки сдавления соседних органов. Большая киста в селезенке проявляется жалобами на боли в верхней части живота (больше слева), диспепсическими расстройствами (тошнота, рвота после приема пищи, запоры, распирание и вздутие).
Иногда беспокоит одышка, навязчивый кашель, тахикардия, отечность ног.
Гигантские или множественные полости приводят к появлению асимметрии и деформации левой стороны передней брюшной стенки.
Общие симптомы кисты на селезенке – слабость, повышенная утомляемость, головокружение, снижение успеваемости или работоспособности.
При осмотре врач обнаруживает выпячивание в животе, селезенка может выпирать из-под реберной дуги и прощупываться в виде малоподвижного, плотно-эластичного и гладкого образования. В случае развития воспаления у больного может появиться лихорадка с ознобом.
Возможные осложнения
В некоторых случаях больной впервые попадает к врачу с выраженными общими и местными симптомами, свидетельствующими о развитии осложнений кисты, расположенной в селезенке. Такие ситуации угрожают жизни пациента и требуют экстренной медицинской помощи. К главным из них относятся:
- Кровотечение внутри образования – оно может возникнуть спонтанно у пациентов с длительным заболеванием. Скопление большого количества крови приводит к растяжению и разрыву стенок кисты и массивному кровоизлиянию в брюшную полость.
- Присоединение бактериальной инфекции – вызывает развитие гнойного воспаления (эмпиемы) и тяжелой интоксикации со значительным нарушением общего состояния пациента.
- Посттравматический прорыв кисты (падение, удар) – излитие внутреннего содержимого приводит к асциту и перитониту с высоким риском летального исхода.
- При повреждении целостности эхинококковой кисты у пациента может развиться острая аллергическая ситуация – анафилактический шок. Распространение паразитов по всему организму утяжеляет течение заболевания и ухудшает прогноз для выздоровления.
- Кишечная непроходимость – способна развиться как результат сдавления кишки кистой гигантских размеров.
Методы диагностики
Существуют различные способы исследования, которые позволяют четко определить размеры патологических образований, выявить возможные причины их возникновения и принять решение о необходимости хирургического лечения кисты селезенки у данного пациента. Предварительный диагноз может быть поставлен во время осмотра больного – асимметрия живота и выбухание в левом верхнем квадранте, прощупывание увеличенного органа. Инструментальная диагностика включает следующие процедуры:
- ультразвуковое исследование – основной метод, который выявляет спленомегалию, наличие анэхогенного образования в селезенке, визуальные нюансы которого зависят от происхождения;
- многослойная компьютерная томография – используется для уточнения вида и расположения кисты, также выполняется при подозрении на развитие осложнений.
Дифференциальная диагностика проводится с опухолями селезенки, кистой поджелудочной железы, спленомегалией при инфекционных и других заболеваниях.
Внимание! Лабораторные исследования показательны только при паразитарных кистах – обнаруживается эозинофилия в общем анализе крови, наличие специфических антител в ИФА.
Лечение заболевания
Кистозные полости в селезенке не всегда требуют хирургического лечения. Выбор метода зависит от размеров патологического образования и жалоб пациента. Большинство обращений к врачу связано со случайным обнаружением небольшой кисты во время проведения УЗИ по другому поводу. Маленькие полости подлежат динамическому наблюдению, при больших размерах проводится операция.
Хирургические методы
Селезенка не является жизненно важным органом для человека, но для ребенка она нужна, чтобы обеспечить правильный иммунный статус. Поэтому используются максимально щадящие способы лечения. Главные хирургические методы:
- Удаление селезенки (спленэктомия) – проводится по строгим показаниям (множественные кистозные полости, паразитарные кисты, развитие осложнений).
- Резекция пораженной части органа – если есть единичные образования в области полюсов селезенки.
- Вылущивание полости вместе со стенками.
- Чрескожная пункция кисты с ее опорожнением и введением внутрь 96% раствора этанола.
Чаще всего операцию выполняют лапароскопическим методом, который позволяет провести хирургическое лечение в полном объеме без инвазивного вмешательства и выписать пациента в максимально короткие сроки.
Медикаментозные методы
Назначение препаратов является обязательным при паразитарных кистах селезенки. С этой целью применяют Альбендазол, Вермокс или другие лекарства по выбору лечащего врача.
При эхинококкозе после операции медикаментозная терапия назначается на длительный срок, иногда пожизненно.
В остальных случаях при необходимости используются симптоматические средства – антибиотики, противовоспалительные препараты, спазмолитики.
Важно! Лечение народными средствами считается неэффективным, поскольку на размеры кисты и ее исчезновение повлиять не может.
Прогноз и профилактика
Специфических превентивных мер для данной патологии не существует.
Рекомендуется беречься от травм, избегать тяжелых физических нагрузок, регулярно проходить профилактические осмотры, соблюдать правила личной гигиены для предупреждения заражения паразитами.
Людям, перенесшим операции, не требуется особой диеты, достаточно в течение пары месяцев ограничить занятия спортом и физическую нагрузку. Контроль УЗИ проводится ежегодно после удаления кисты.
Прогноз зависит от размеров и количества полостей, развития осложнений, своевременности и правильности проведенного лечения. Опасность для жизни представляют множественные, осложненные и большие кисты. В большинстве случаев при небольших вовремя удаленных образованиях прогноз благоприятный.
Источник: https://KistNet.ru/bryushnaya-polost/kista-selezenki
Киста печени — рак или нет? Как лечить, нужна ли срочная операция?
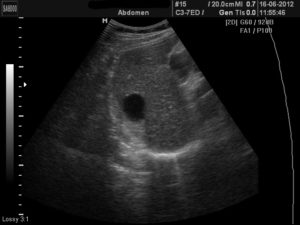
Достаточно часто при регулярном осмотре врача и проведении УЗИ внутренних органов пациенту сообщают, что у него есть новообразование – единичная или множественная киста печени. В первый момент это может вызвать шок, так как любая опухоль в сознании прочно ассоциируется с раком.
Но в случае кисты на печени прогноз практически всегда благоприятен – данное новообразование крайне редко становится злокачественным и иногда «рассасывается» само по себе.
Описание болезни
Печеночная киста – это доброкачественное образование, представляющее собой «мешочек», образующийся в ткани печени и наполненный жидким содержимым. Как и многие другие типы кист, может быть как врожденной — то есть нарушение закладывается еще в период внутриутробного развития – так и приобретенной.
Содержимое мешочков и строение кист зависит от того, каков был механизм возникновения. В них может быть кровь, гной, желчь. Опухоли могут быть небольшими или достаточно крупными, по количеству – единичными или множественными.
В основном малые новообразования никак себя не проявляют, не требуют лечения и крайне редко перерождаются в злокачественные опухоли. Крупные же, особенно множественные опухоли часто склонны к внезапному росту, начинают давить на близлежащие ткани и вызывают их деформацию и атрофию.
Выявляют данное заболевание в среднем у 10-15% взрослых людей.
Женщины болеют значительно чаще, чем мужчины. Связывают это с регулярными гормональными изменениями, наступающими во время полового созревания, при беременности, после искусственного прерывания беременности или при выкидышах. Часто кисты печени возникают во время менопаузы.
У детей данное заболевание выявляется крайне редко.
Причины кисты в печени
Общего мнения среди врачей и специалистов о причинах возникновения кист печени нет. Есть несколько основных, которые выделяют как предположительные:
- Формирование новообразований может быть вызвано длительной воспалительной гиперплазией желчевыводящих протоков.
- Многие специалисты считают, что врожденные кисты формируются из недоразвитых желчных протоков, которые не стали частью желчевыводящей системы во время внутриутробного развития.
Важно. Некоторые врачи склонны к утверждению, что длительный прием гормональных контрацептивов приводит к образованию кист и к их последующему стремительному росту.
Также резкие гормональные изменения могут спровоцировать развитие кист у женщин детородного возраста.
Другие виды кист печени являются приобретенными и делятся на те, что вызваны:
- паразитами в организме;
- травмами печени;
- длительным воспалительным процессом.
Симптомы
Малые по размерам кисты могут не беспокоить пациента никаким образом и обнаружиться совершенно случайно – во время УЗИ внутренних органов. Если новообразование не растет, никак себя не проявляет – его не лечат, а только наблюдают.
Проблему представляют множественные новообразования (поликистоз), которые занимают до двадцати процентов всей печени, а также крайне большие по размерам опухоли (до восьми сантиметров).
В этом случае у больного могут появиться тянущиеболи внизу живота ( у женщин напоминают боли перед месячными), тупые боли в области печени.
Некоторые пациенты с множественными или единичными опухолями могут ощущать следующие симптомы:
- отсутствие аппетита и жажды, насыщение очень малым количеством пищи, вследствие чего — резкая потеря веса;
- постоянная горьковатая отрыжка;
- беспричинная рвота, особенно в утреннее время;
- тянущие или тупые боли в правом боку, которые усиливаются во время ходьбы или бега;
- очень быстрая утомляемость;
- сильная потливость, причем пот приобретает крайне неприятный, резкий запах;
- одышка во время ходьбы;
- проблемы со стулом;
- при надавливании на кожу в области печени чувствуется, что орган увеличен в размерах;
- в некоторых случаях — повышение температуры тела до 37 градусов в вечернее время.
В некоторых случаях пациенты могут жаловаться на постоянную горечь во рту, повышенное газообразование, регулярное чувство вздутия живота.
Самую яркую симптоматику испытывают больные с эхинококковым типом кист.
У больных с присутствием в организме паразитов может резко проявиться сильная лихорадка, раздражение и покраснение кожи, вызывающее нестерпимый зуд, кашель, не связанный с простудой, сухой и мучительный, ярко выраженные боли в области печени, внезапное пожелтение кожи и белков глаз, снижение веса на фоне нормального, не измененного питания, диарея или запор.
Внимание. Резкая боль в области печени, не снимаемая обезболивающими препаратами, может быть сигналом о повреждении внешней оболочки опухоли. В данном случае необходимо немедленно вызвать скорую помощь.
Разрыв кисты и развитие перитонита вызывает острую боль, сильную интоксикацию и при отсутствии помощи может привести к смерти.
Лопнувшая киста вызывает сильное головокружение, потерю сознания, бледность, резкое падение давления.
В некоторых случаях нагноение кистозной полости вызывается инфицированием внешних тканей кисты бактериями, занесенными с кровью. В этом случае может быть повышение температуры тела и общий озноб, рвота, головокружения.
Диагностика
Чаще всего небольшие кисты никак не беспокоят больного и выявляются неожиданно, во время планового УЗИ печени. Если новообразования множественные и крупные – врач может заподозрить их наличие при пальпации в области печени, так как обнаружит ее увеличение.
При гарантированном обнаружении новообразований пациенту непременно назначат дополнительные обследования, которые позволят выявить::
- в какой степени печеночная функция нарушена (АЛТ, АСТ);
- не нарушен ли отток желчи и если да, то в какой степени (анализ на билирубин);
- анализы на наличие паразитов.
Пациент проверяется на наличие гепатита и инфекционных заболеваний. Кроме того, чтобы понять степень поражения, могут назначить МРТ.
Лечение кисты печени
Медикаментозное лечение непосредственно самих новообразований не проводится, так как эффективность его крайне мала.
При небольших кистах в печени пациенту будет предложено проходить регулярный осмотр, чтобы отслеживать возможный рост опухоли. Если она не увеличивается в размерах – никакое лечение не требуется, а во многих случаях со временем новообразование «рассасывается» само по себе.
Если киста крупная, присутствует ярко выраженная симптоматика (боли, повышение температуры тела, резкое снижение веса) – может быть предложено хирургическое лечение.
Проводится пункция печени с удалением жидкости из внутренней части опухоли, в результате чего она теряет форму и может рассосаться.
Но в некоторых случаях, когда новообразование вызвано паразитарной инфекцией или постоянными гормональными сбоями, эффект от лечения будет слабым – через некоторое время мешочек опять наполнится жидким содержимым. Без лечения основного заболевания периодические пункции бесполезны.
Если киста находится в верхнем слое печени – может быть предложена лапароскопия, то есть хирургическое удаление опухоли. Операция назначается, если есть риск повреждения стенок новообразования или киста уже лопнула и требуется ее немедленное удаление.
У больных с эхинококковым типом кист в первую очередь назначают противопаразитарное лечение, затем организму потребуется время, чтобы избавиться от токсинов. Пациентам назначается усиленный питьевой режим и диета, исключающая жареное, острое. Ограничиваются кофеиносодержащие напитки.
При гормональных сбоях женщинам назначают прием гормональных препаратов (например, Дюфастона) или траволечение – курсами пропиваются такие растения, как красная щетка и боровая матка, при нехватке эстрогена – шалфей.
Чем опасна, прогноз
Единичные, не склонные к росту опухоли крайне редко перерождаются в злокачественные. Даже поликистоз, в его запущенной форме, угрозы жизни не представляет.
Единственной кистой, которая склонна перерождаться в рак, является цистаденома. Поэтому при обнаружении кисты обязательно проводят гистологию, чтобы исключить этот тип опухоли. При обнаружении данного вида новообразования пациенту может быть предложена лапароскопия.
После того, как основное заболевание, вызвавшее образование кисты, будет пролечено, за новообразованием некоторое время наблюдают. Если опухоль начала уменьшаться в размерах или вовсе через короткое время «рассосалась» – прекрасно. Для дальнейшего контроля нужно будет раз в год делать УЗИ печени и сдавать анализ крови.
Если киста осталась прежнего размера, не растет и не уменьшается – обследование нужно будет проходить раз в полугодие.
При продолжающемся росте опухоли могут назначить пункцию для удаления жидкости или лапароскопию. Не стоит отказываться от операции, так как дальнейший рост новообразования может вызвать болезненную симптоматику или спровоцировать повреждение внешней стенки опухоли. В этом случае операцию нужно будет делать экстренно.
Таким образом, киста печени – доброкачественное образование, в большинстве случаев не вызывающее никаких симптомов и не требующая лечения. При обнаружении опухоли нужно пройти все назначенные исследования, при необходимости – пролечить сопутствующие заболевания и следить за развитием новообразования, регулярно проходя УЗИ.
Киста печени: причины, симптомы и лечение на видео ниже:
Источник: https://pechen911.ru/bolezni/kista/kista-pecheni





