Лечение гипоспадии головки полового члена у детей
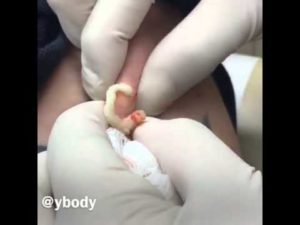
Гипоспадия – довольно распространенная патология мочеиспускательных путей, встречающаяся у обоих полов, но чаще у мальчиков. Такое отклонение не несет вреда здоровью, однако является серьезным пороком, так как влияет на функциональность органа и его структуру.
Гипоспадия подразумевает под собой отклонение, при котором отверстие для мочеиспускания смещено необычные для этого области тела, к примеру, в промежность, мошонку, либо поверхностную зону полового члена.
При патологии нарушается процесс мочеиспускания, чувствуется дискомфорт, появляется раздражение кожного покрова, развивается деформирование детородного органа.
У девочек такое отклонение тоже встречается, но намного реже. В этом случае развивается видимое деформирование мочеиспускательного отверстия. Наиболее часто оно расположено внутри влагалища, причем на девственной плеве имеется характерное расщепление.
Сложности осмотра новорожденного
После появления ребенка на свет врач-неонатолог приступает к осмотру его внешних органов половой системы. У новорожденного с патологией уретральное отверстие может иметь несколько вариантом расположения: в нижней части головки пениса, на теле полового члена, мошонке, в промежности.
Может быть и так, что отверстие для мочеиспускания расположено правильно, но при этом наблюдается искривление пениса. Визуально он выглядит тонким, искривленным, сросшимся с мошонкой, не совсем развитым.
Порой случаются трудности при определении пола малыша. Это связано с тем, что половой член ребенка слишком маленький и приращен к мошонке, внешне напоминает увеличенный клитор. Кроме этого, существует еще ряд причин, по которым медицинским работникам сложно определить пол новорожденного:
- недоразвитость, маленький размер яичек;
- задержка опущения яичек в мошонку;
- слишком выраженная продольная складка мошонки, принимаемая за женские половые губы.
Во всех этих случаях выдвигается гипотеза о возможном гермафродизме.
Причины возникновения гипоспадии
Единой причины, провоцирующей развитие аномалии у ребенка, не существует. На развитие отклонений у плода могут повлиять сразу несколько причин. Предпосылками патологии принято считать следующие факторы риска:
- Наследственность – если у отца малыша ранее была описываемая аномалия, то даже после ее полного излечения существует шанс передачи гипоспадии к будущему ребенку.
- Сбой в гормональной системе женщины во время беременности, однако, если в организме развивающегося плода достаточно мужского гормона, то возможно правильное развитие мочеполовой системы.
- Прием препаратов с содержанием женских гормонов – нередко аномалия развивается у детей, матери которых имели проблемы с бесплодием и выносили ребенка с помощью гормональных лекарств.
- Хромосомные и генетические сбои в организме беременной женщины.
- Наличие вирусной инфекции в период вынашивания ребенка (краснуха, грипп).
- Наличие инфекции внутри утробы.
- Неправильное, недостаточное питание, дефицит витаминов и микроэлементов.
- Часто испытываемый стресс при беременности.
- Употребление спиртных напитков, наркотических веществ, курение.
Формы патологии
Гипоспадия делится на несколько видов, в зависимости от степени недоразвитости уретры. Далее рассмотрим детально каждую из форм. Не лишним будет отметить, что каждая из них классифицируется на 3 группы:
- Передняя.
- Средняя.
- Задняя.
Что касается женского пола, то гипоспадия подразделяется на 2 степени:
- Уретральное отверстие располагается в средней области влагалища.
- Отверстие мочеиспускательного канала в зоне нижнего влагалищного отдела.
Нарушений при мочеиспускании не выявляется, задняя стенка уретры полностью расщеплена и распространяется на сфинктер, развивается энурез.
Головчатая
Данная разновидность патологии в детстве практически не беспокоит , жалоб не поступает, визуально член ровный. Часто люди с заболеванием такой формы относят себя категории здоровых.
В данном случае отверстие мочеиспускательного канала расположено немного ниже, чем должно быть, а нижняя прилежащая стенка уретрального пути тонкая. Обычно дискомфорт появляется, когда процесс мочеиспускания начинает нарушаться:
- разбрызгивание урины;
- сужение струи;
- обязательное сидячее положение во время опустошения мочевого пузыря.
Головчатая гипоспадия может быть предвестником развития половых бородавок и неспецифического уретрита.
Стволовая
Такая разновидность патологического состояния характеризуется расположением отверстия уретры на теле полового члена (его стволовой части) на произвольном расстоянии от головки органа. Чем дальше от головки фаллоса оно сформировано, тем сильнее недоразвитость и деформирование детородного органа.
Данный вид гипоспадии отличается от других тем, что член искривлен книзу и процесс мочеиспускания осуществляется сидя. Особенно сильно искривление визуализируется во время эрекции, делая интимную жизнь мужчины почти невозможной (все зависит от степени искривленности).
Для данного вида характерны следующие признаки:
- визуально мошонка разделена напополам, будто увеличенные половые губы;
- отверстие расположено между расщепленными частями мошонки.
При таком типе патологии член мужчины является недоразвитым, внешне похож на женский клитор, мочеиспускание осуществляется как у женского пола.
Гипоспадия при отсутствии смещения уретрального канала
В медицине есть такое понятие, как «гипоспадия без гипоспадии». Такая разновидность аномалии крайне редка, примерно, 8% случаев. При этом отверстие располагается в положенном месте, однако половой член искривлен.
При осмотре ребенка отверстие находится в верхней части головки, либо около венечной борозды. В основном крайняя плоть смотрится как «капюшон», размещается позади.
У некоторых мальчиков она выглядит анатомически верной, всецело покрывает головку пениса.
причина видоизменения пениса данного типа патологии – возникновение уплотненных соединительно-тканных рубцов между пещеристыми телами, которые называются хорды. Было обнаружено, что они формируются из измененной губчатой (спонгиозной) ткани мочеиспускательного канала.
В рамках нормы околоуретральная губчатая ткань принимает участие в растяжении и эластичности стенок уретрального пути. Сама уретра при данной форме гипоспадии у 40% детей представляет собой тонкую пленку и имеет отклонения в строении.
Венечная
Венечная гипоспадия – наиболее распространенная форма патологического состояния, достигает 70% случаев. При выявлении такой аномалии отверстие уретрального пути сдвинуто и располагается параллельно венечной борозды.
Мнение врачей сводится к тому, что при венечной гипоспадии хирургическое вмешательство не обязательно, при условии, что искривления пениса не обнаружено.
Если искривление имеется, операция желательна, поскольку изъян не позволяет вести полноценную интимную жизнь.
Симптомы
Главным признаком гипоспадии считается неправильное положение отверстия для мочеиспускания. Именно поэтому процесс испускания урины затрудняется: в зависимости от формы патологии больному приходится приподнимать орган кверху для направления струи мочи, либо принимать положение сидя (в более тяжелых формах).
Второстепенными признаками являются:
- слабенькая, прерывистая струйка мочи, напряжение мышц живота в процессе из-за сужения недоразвитого мочеиспускательного канала;
- искривление полового члена;
- отсутствие спонгиозной ткани;
- недоразвитость пениса;
- расщепление головки члена;
- недержание мочи.
В зависимости от расположения отверстия для мочеиспускания (выше, ниже), прочие аномалии половой системы будут сильнее или менее выражены.
Часто параллельно гипоспадии сопутствует неопущение яичек, либо их недоразвитие, а также паховая грыжа.
Квалифицированному врачу-неонатологу не трудно будет заподозрить аномальное явление у новорожденного уже в первые дни его появления на свет. Для большей уверенности в своем заключении на консультацию могут вызвать врача-уролога. Способы диагностирования заболевания:
- Внимательное исследование полового органа у мальчиков (взрослых мужчин), в случаях с девочками необходимо проконсультироваться у детского гинеколога.
- Исследование генетического характера с возможностью определения полового хроматина для установки причины развития.
- Прохождение УЗИ.
- Сдача анализа мочи для выявления воспалительных процессов.
- Рентген почек с использованием рентгеноконтрастных препаратов для лучшего исследования системы мочевыделения.
Опытные врачи рекомендуют делать рентгеновские снимки детей во время эрекции. У малышей она наступает по утрам в период пробуждения при переполненном пузыре. Вид сбоку дает возможность увидеть, насколько отклонен пенис и деформирование пещеристых тел. Такая манипуляция поможет принять решение, необходима ли операция, если да, то определиться со схемой лечения.
Лечебные меры
Лечение гопоспадии осуществляется только одним способом – хирургическим вмешательством. Сложность операции и последующие результаты напрямую зависят от разновидности патологии. Поскольку такая операция относится к области пластической хирургии, то для проведения процедуры необходим врач с большим опытом работы. Конечная цель состоит в том, чтоб:
- расправить искривления пещеристых тел, обеспечивающих эрекцию, для реализации полового контакта;
- сформировать артифициальный уретральный путь, посредством использования части тканей без волосяных луковиц;
- восстановить проходимость уретры с помощью личных тканей пациента, обладающих кровоснабжением, чтобы обеспечить рост уретрального пути соответственно росту пещеристых тел;
- сместить отверстие мочеиспускательного канала наверх головки органа с продольным положением меатуса;
- привести процесс мочеиспускания в норму, при котором струя перестанет брызгать по сторонам;
- по возможности убрать косметические недостатки полового органа, чтобы пациент в дальнейшем не испытывал проблемы психологического плана при сексуальном контакте.
Нередко во взрослой жизни люди с таким видом проблемы страдают психологическими проблемами на почве страха вступления в интимную близость, дискомфорта во время опустошения мочевого пузыря в положении сидя. Вследствие этого у мужчин практически полностью отсутствуют половые отношения.
Терапевтические меры по устранению гипоспадии более эффективным в период от полугода до 1,5 лет. В это время в организме присутствует большое количество пещеристых тел и тканей (кожный покров), необходимых для операции. Однако некоторые врачи-урологи придерживаются мнения, что лучшим вариантом для начала лечения будет возраст от 3 до 5 лет.
В период лечения, в зависимости от возрастной категории больного, могут быть назначены препараты в таблетированной форме или в виде уколов. После проведения хирургического вмешательства на оперируемую область аккуратно накладывают антисептическую повязку с использованием специального препарата так, чтоб сохранить кровоснабжение органа.
Последствия заболевания
Как и у любого другого заболевания, гипоспадия имеет перечень последствий, влекущих за собой ухудшение качества жизни, а порой даже более серьезные проблемы. Особенно ярко они выражаются при мошоночной форме заболевания. Последствия патологии:
- систематическое раздражение кожи в области выхода уретрального канала;
- болезни органов мочеполовой системы инфекционного характера;
- серьезные сбои репродуктивной функции.
После операционного вмешательства может наблюдаться ряд следующих осложнений:
- уретральный свищ;
- сужение просвета уретры (стриктура);
- выпячивание стенки (дивертикул) уретрального канала;
- нечувствительность головки полового органа.
Вопросы профилактики
Чтобы не допустить развития аномального явления у малыша в утробе, необходимо придерживаться рекомендаций по профилактике заболевания. Будущая мать должна строго следовать перечню правил:
- Полностью исключить употребление алкогольных напитков, наркотических веществ, курение.
- Во время болезней не заниматься самолечением, а обратиться к специалисту для назначения схемы лечения и необходимых лекарственных препаратов.
- Постараться не испытывать стресс.
- Своевременно стать на учет к гинекологу и систематически у него проверяться.
- Проконсультироваться с врачом-урологом, если имеются основания полагать, что у ребенка гипоспадия (в возрасте до 6 месяцев).
Гипоспадия у малышей – серьезная патология, требующая своевременного обращения к квалифицированному врачу. В таком случае есть шанс устранить проблему и ее последствия навсегда, посредством проведения хирургического вмешательства. Однако более безопасным решением будет профилактика. Позаботьтесь о будущем здоровье своего ребенка заранее!
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/mocheispuskatelnyj-kanal/gipospadiya.html
Опух пенис у ребенка
Как уже говорилось, воспаление полового члена у детей, или баланопостит, распространяется не только на головку, но и на крайнюю плоть. Такое заболевание встречается не слишком часто – всего у 6 % детей и 11 % взрослых мужчин. Кроме того, баланопостит встречается лишь у тех представителей сильного пола, которые ранее не подвергались обрезанию крайней плоти.
Что касается детей, то воспаление кожи головки полового члена встречается чаще всего у мальчиков до 5 лет. Также наблюдается у взрослых мужчин, которые ведут активную половую жизнь.
Вылечить баланопостит у детей бывает не так просто, поэтому данную патологию педиатры, хирурги и урологи относят к серьезным.
Лучше проводить профилактику подобных заболеваний, чтобы ваш ребенок был здоров и мог в будущем иметь потомство.
Физиологический фимоз
Баланопостит у мальчиков может развиваться из-за физиологического фимоза. Чаще всего он наблюдается у детей от трех до пяти лет. Фимоз диагностируется в том случае, если при оттягивании крайней плоти головка не может быть обнажена полностью. Из-за этого становится невозможно обеспечить надлежащий гигиенический уход.
Также баланопостит может возникнуть из-за того, что некоторые родители пытаются самостоятельно открыть головку, без помощи специалистов. В результате этого из внешней среды в препуциальный мешок попадают различные возбудители, которые приводят к развитию воспаления. Также препятствовать очистке препуциального мешка могут синехии крайней плоти.
Встречаются случаи, когда воспаление полового члена у детей начинается из-за чрезмерной гигиены.
Использование мыла и других раздражающих средств иногда приводит к развитию реакции повышенной чувствительности.
Также аллергия может возникнуть на различные кремы и порошок, оставшийся на белье после стирки. Использование косметики часто приводит к воспалению не только полового члена, но и ягодиц, промежности.
Патология может быть выражена в разной степени. При легкой форме проблемы с обнажением головки возникают лишь при эрекции, а в спокойном состоянии их не бывает. А вот в тяжелых случаях наблюдается затруднение мочеиспускания, которое приводит к тому, что продукты жизнедеятельности организма накапливаются и по каплям выходят наружу.
Крайняя плоть начинает отделяться от головки после трех лет. К шести годам она начинает выступать за ее границы. Точно установить причины сужения крайней плоти до сих пор не удалось. По некоторым данным, это генетическая предрасположенность, которая связана с недостатком в организме соединительной ткани.
Если у вашего ребенка фимоз, то лечение откладывать нельзя. Поскольку последствия могут быть плачевными.
Для лечения фимоза существует лишь один метод – обрезание. Во время операции хирург частично или полностью удаляет крайнюю плоть. Раньше специалисты пытались лечить фимоз медикаментозно, однако положительных результатов это не дало.
Баланопостит у малышей
Воспаление полового члена у мальчика может возникнуть и в младенческом возрасте. Оно начинается из-за того, что родители слишком редко меняют подгузники или подбирают их неправильно.
Например, используют слишком большой или маленький размер. Также с особым вниманием следует относиться к выбору белья для мальчиков. Трусики не должны быть слишком узкими, на них не должно быть швов и т. д.
В противном случае может быть травмирована крайняя плоть.
Также баланопостит может возникать у детей, которые страдают от различных эндокринных заболеваний (ожирение или сахарный диабет), урологических (мочекаменная болезнь, цистит, пиелонефрит), авитаминозов или при переохлаждении.
Таковы причины воспаления головки полового члена.
Симптомы развития патологии
Воспаление головки полового члена у мальчика развивается довольно стремительно. Обычно дети сразу начинают чувствовать зуд и жжение в интимной области. При мочеиспускании мальчики ощущают острую боль, наблюдаются некоторые затруднения этого процесса. Дети даже могут специально терпеть, чтобы не ходить в туалет и не испытывать дискомфорт, некоторые из них во время мочеиспускания плачут.
Во время осмотра специалист обнаружит покраснения и отечность на головке полового члена и крайней плоти. Также доктор должен обнажить головку. Там сразу же будут заметны скопления смегмы, чувствоваться ее неприятный запах. В некоторых случаях из препуциального мешка появляются серозно-гнойные или творожистые выделения.
Кроме внешних признаков баланопостита можно также наблюдать и общее ухудшение состояния ребенка. Появляется недомогание, нарушается сон, может значительно снизиться аппетит, повышается раздражительность. Довольно часто может повышаться температура тела (37-38 градусов), увеличиться лимфатические узлы в паховой зоне.
https://www..com/watch?v=ytadvertiseru
Не заметить симптомы воспаления кожи полового члена у мальчика почти невозможно, поскольку развивается оно довольно быстро — в течение 4-5 дней. При этом заболевании возможно и самоизлечение, однако только в том случае, если препуциальная полость вскроется самостоятельно и произойдет ее очистка от смегмы.
Однако такие случаи единичны, поэтому ждать подобного события не стоит. При отсутствии правильного и своевременного лечения баланопостит перейдет в хроническую форму. Подобное преобразование грозит тем, что на крайней плоти образуются рубцы, а также начнется развитие патологического парафимоза и фимоза, может произойти деформация полового члена, есть риск развития хронического уретрита.
Диагностика
Если вы заподозрили развитие воспаления полового члена у ребенка, то следует немедленно пойти на прием к детскому хирургу, но если в вашей больнице есть уролог, то тогда следует обратиться к нему. Чаще всего диагностировать баланопостит у мальчика можно при первом же осмотре. Никаких дополнительных анализов и обследований может не потребоваться.
Необходимые анализы
Начать лечение воспаления головки полового члена без лабораторных тестов нельзя. Врач назначает ребенку общий анализ мочи. У больных баланопоститом в ней обнаруживается бактериурия и лейкоцитоз.
Чтобы выявить возбудитель, должно быть проведено бактериологическое исследование мочи, а также выделений из препуциального мешка. Последнее проводится в том случае, если есть индивидуальные показания.
В некоторых случаях требуется диагностика ИФА и ПЦР.
Также врач обязан исключить наличие сопутствующих заболеваний. Для этого может быть дополнительно назначено УЗИ почек и мочевого пузыря, посещение эндокринолога, дерматолога, нефролога, назначается анализ крови на определение уровня глюкозы и некоторые другие консультации и исследования в зависимости от индивидуальных показаний.
Лечение баланопостита
Итак, чем лечить воспаление полового члена у детей?
В большинстве случаев терапия проходит в домашних условиях без каких-либо особых процедур. Ребенку следует регулярно принимать сидячие ванночки с добавлением антисептиков (фурацилина, перманганата калия). Также можно использовать отвары различных трав (например, ромашки). Также врач может назначить инстилляции антисептических растворов под крайнюю плоть.
Чаще всего используется «Мирамистин» и «Хлоргексидин». После гигиенических процедур следует оттянуть крайнюю плоть, чтобы удалить смегму и другие скопившиеся выделения. В препуциальный мешок закладывают мазь – линимент синтомицина. Если у ребенка грибковый баланопостит, то следует использовать «Клотримазол».
Профилактика
Чтобы избежать развития различных патологий на половом члене, рекомендуется проводить профилактику. В первую очередь родители должны соблюдать гигиену малыша.
А также приучать его самого к уходу за своими половыми органами. Маленьким детям следует как можно чаще менять подгузники, а также тщательнее их подбирать.
Родители должны обеспечить уход за кожей промежности, использовать только гипоаллергенные гигиенические средства.
Также необходимо следить за общим состояние ребенка. Не стоит откладывать лечение заболеваний, которые могут стать причиной развития воспаления, следить за массой тела малыша и его рационом.
Что касается мужчин, то им следует как можно чаще принимать душ, удалять лишнюю смегму, регулярно менять нижнее белье. А некоторые представители сильного пола не уделяют данным процедурам достаточно внимания, что приводит к развитию различных патологий, которые доставляют множество неудобств.
Заключение
https://www..com/watch?v=https:Uc8bQCHEQXI
Теперь вы знаете, что такое баланопостит, каковы методы его лечения. С уверенностью можно сказать, что не стоит даже задумываться над вопросом, как лечить воспаление полового члена самостоятельно. При обнаружении первых симптомов необходимо сразу обращаться к специалисту. Поскольку последствия подобных патологий могут быть непредсказуемыми.
Источник: https://5059696.ru/blog/opukh-penis-rebenka/
Воспаление крайней плоти у ребенка: симптомы и лечение заболеваний полового члена у мальчиков
Каждая мама мальчик сталкивается с мужскими проблемами своего сына. Наиболее распространенные недуги – воспаление головки или крайней плоти пениса. Заболевание у малышей встречается достаточно часто, что связано с особенностями развития половых органов. Болезнь не опасна, но если ее не лечить, последствия могут быть тяжелыми.
Деликатная проблема: у мальчика воспалился пенис
У всех будущих мужчин с рождения присутствует физиологический фимоз. Это нормальное состояние, при котором головку детородного органа закрывает складка кожи, соединенная с ним спайками, или синехиями.
Под крайней плотью образуется полость, где накапливается смегма – смесь выделений сальных желез и слущенных клеток эпителия, которая вымывается мочой.
Однако если синехии рассосались не полностью, и процедура естественного очищения нарушена, может развиться воспаление (рекомендуем прочитать: фото начальной стадии синехии у девочек).
ЧИТАЕМ ТАКЖЕ: как лечатся синехии у мальчиков?
Патологический процесс чаще всего возникает вследствие травмы, инфицирования (в том числе и внутриутробного), аллергии или попытки родителей отодвинуть крайнюю плоть раньше положенного срока, что приводит к нарушению природной защиты. Болезнь проявляется постепенно, когда между головкой и прикрывающей ее кожной складкой скапливается все больше патогенных бактерий.
Причины, симптомы и лечение патологий
Воспаление полового члена возникает остро или имеет хроническое течение, но чаще встречается первая форма болезни. Для диагностики специалисту достаточно опросить родителей и осмотреть малыша.
При устойчивом патологическом процессе необходимы анализы мочи и крови.
Хроническая форма недуга лечится сложнее, воспалительный процесс время от времени стихает, но на половом члене могут оставаться плохо заживающие трещины и рубцы.
Постит (воспаление крайней плоти)
Постит возникает у детей по нескольким причинам:
- раздражение кожи под воздействием скопившейся смегмы или мочи;
- проникновение бактерий из-за привычки малыша теребить половые органы;
- аллергическая реакция;
- заболевания почек;
- сахарный диабет.
Процесс воспаления крайней плоти сопровождается отеком окружающих тканей – родители замечают, что пенис малыша припух. Присутствуют и другие симптомы:
- увеличение температуры;
- болевые ощущения;
- покраснение пораженной кожи;
- увеличение паховых лимфоузлов;
- иногда – трудности с мочеиспусканием;
- при запущенной патологии из-под крайней плоти выступают капли гноя.
Когда родители обнаружили развитие воспалительного процесса, они должны провести ряд процедур:
- Сделать ванночку с бледно-розовым раствором марганцовки, таблеткой Фурацилина или несколькими каплями Сангвиритрина. Антисептики уничтожат патогенную флору и вымоют частицы скопившихся органических веществ.
- Использовать Стрептомицин или Левомеколь для смазывания покрасневшего участка кожи.
Если наблюдается тенденция к уменьшению воспаления, следует выполнять вышеописанные процедуры до момента выздоровления. Для снижения дискомфорта можно использовать отвары ромашки и коры дуба.
Баланит (воспаление головки)
Баланит довольно часто встречается у грудничков, но может появиться и в старшем возрасте. Головка полового члена воспаляется вследствие сопутствующих факторов:
- плохая гигиена;
- неверно подобранный размер подгузников или тесное белье;
- редкая смена подгузника;
- агрессивные вещества, используемые при стирке одежды;
- частое использование мыла;
- авитаминоз;
- переохлаждение;
- грибковая инфекция;
- эндокринные нарушения.
Инкубационный период заболевания длится до трех дней, после чего начинают проявляться симптомы. Мамы редко обращают внимание на то, что головка детородного органа слегка покраснела, но затем на кончике образуется мелкая сыпь, сливающаяся со временем в пятна. Дальше признаки становятся более выраженными:
- отек;
- боль;
- головка приобретает бордово-красный, иногда синюшный оттенок;
- выделение гнойного экссудата;
- зуд (иногда ребенок расчесывает область вокруг гениталий);
- проблемы с мочеиспусканием;
- жар или лихорадка;
- при возникновении болезни из-за дрожжевой инфекции на половом члене виднеется белый налет.
Баланит на начальном этапе развития не требует сложного лечения. Терапия включает:
- промывание гениталий мыльным раствором;
- ванночки с Фурацилином (1 таблетка на 200 мл жидкости), Мирамистином или марганцовкой;
- применение мазей (Левомеколь, Синтомицин);
- озонотерапия, электрофорез.
Процедуры выполняют 2–3 раза в сутки на протяжении 5 дней. На запущенной стадии могут понадобиться антибиотики и даже оперативное вмешательство. Во время операции рассекают крайнюю плоть, иногда делают обрезание (рекомендуем прочитать: как проводится обрезание крайней плоти у детей?).
Баланопостит (воспаление головки и крайней плоти)
Баланопостит развивается вследствие таких причин:
- недостаток гигиены;
- отложение в складках кожи солей мочи;
- образование перетяжек между головкой и крайней плотью;
- натирание кожи бельем;
- эндокринные болезни;
- переохлаждение.
Существует несколько форм заболевания:
- острая – развивается спонтанно без каких-либо сопутствующих патологий;
- гангренозная – при воспалительном процессе препуциального мешка головка зажимается прилегающей тканью, нарушается кровоток;
- гнойная – развивается при частичном перекрывании устья уретры, сопровождается выделением гноя;
- эрозивная – при разрушении эпителия появляются трещины, образующие после заживления рубцы.
В начале развития болезни родители замечают, что пенис в районе головки опух и воспалился. Ребенок может жаловаться на боль и зуд в паховой области. Также недуг сопровождается такими симптомами, как:
- внезапное появление проблем с опорожнением мочевого пузыря;
- подъем температуры;
- жжение при мочеиспускании;
- шелушение пораженной области;
- сыпь и микротрещины;
- беловатый налет и желтые творожистые выделения;
- увеличение лимфоузлов в паху;
- энурез;
- отказ от еды.
Лечить баланопостит в начальной стадии лучше с использованием ванночек – они являются самым эффективным средством против воспаления. Их готовят на основе отвара ромашки и Фурацилина. Сухость и раздражение снимает обычный детский крем или Бепантен. На ночь половой член следует обрабатывать Левомеколем, а еще лучше – обматывать вокруг него бинт, пропитанный лекарством.
При присоединении грибковой инфекции используется мазь Клотримазол, а при бактериальной – Эритромицин, Нитроксолин, Бисептол и другие препараты. Нарыв с гнойным отделяемым, образующийся при запущенном недуге, – опасное состояние, поскольку может провоцировать некроз тканей. Поэтому лечение лучше начинать при первых признаках болезни.
Фимоз (сужение крайней плоти)
Фимоз – норма для новорожденного. К полугоду головка открывается у пятой части детей, а к 3 годам – у 90%.
В 7 лет она должна полностью освобождаться от крайней плоти, но регистрируются случаи, когда это происходит после 10–11 лет.
Из-за плотного прилегания крайней плоти затрудняется гигиена, вследствие чего развивается баланопостит. Физиологический фимоз трансформируется в патологический.
При попытках обнажить головку ребенок жалуется на то, что пенис болит. Головка не открывается или обнажается с усилием, образуется отек. Закрывшееся отверстие уретры усложняет мочеиспускание.
Такое состояние грозит постоянными рецидивами баланопостита.
Фимоз также может быть спровоцирован длительным воспалительным процессом крайней плоти, поскольку нежные ткани подвергаются рубцеванию, становятся грубыми и стягиваются.
Аллергическая реакция
Иногда появление воспаления связано с аллергией. Она может быть вызвана:
- недостатком гигиены;
- применением средств гигиены и подгузников, которые не подходят малышу;
- аллергенами, содержащимися в моче вследствие приема препаратов, употребления продуктов.
Заболевание проявляется покраснением полового члена, которое локализуется у мочеиспускательного канала или распространяется на всю область гениталий, сыпью, зудом, плаксивостью ребенка.
Для устранения дискомфорта первым делом нужно выявить и ликвидировать раздражитель, а местная терапия проводится вышеописанными средствами (ванночки, мази).
Родители должны сменить средства по уходу за малышом и марку подгузников.
При бурной ответной реакции, вызванной пищевыми или медикаментозными аллергенами, врач назначает пероральные антигистаминные лекарства: Супрастин, Зиртек, Цетрин и т. д. Курс терапии практически никогда не длится более 2 недель.
Профилактика воспаления полового члена у детей
Для предупреждения воспалительных процессов полового члена важно придерживаться ряда рекомендаций:
- ежедневно после испражнения подмывать малыша без применения мыла;
- каждые 4 часа менять подгузник вне зависимости от заполнения;
- использовать гипоаллергенные средства по уходу за кожей;
- чаще оставлять младенцев голенькими;
- подбирать подгузники в соответствии с весом;
- покупать белье их хлопка и без грубых швов;
- не пытаться отодвигать крайнюю плоть до исчезновения физиологического фимоза;
- дважды в месяц купать малыша в воде с добавлением отвара ромашки.
Школьникам нужно объяснить важность поддержания половых органов в чистоте и выработать привычку самим мыть пенис. Мальчик должен пользоваться личными средствами гигиены, в том числе полотенцем. При появлении симптомов воспаления следует проводить антисептическую обработку кожи.
Источник: https://www.deti34.ru/simptomy/zona-podguznika/vospalenie-krajnej-ploti-u-malchikov.html
Киста яичка у детей: причины, симптомы и лечение народными средствами, последствия после операции
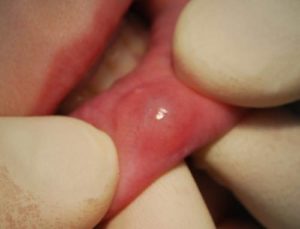
Киста яичка у детей — небольшое округлое доброкачественное образование в области паха, содержащее жидкость. Патология развивается из-за закупорки выводящих каналов яичка. Затягивать с таким видом заболевания нельзя, так как тяжелая форма способна привести к осложнениям.
Новообразование похоже на пузырь с прозрачной жидкостью, семенными клетками и сперматозоидами. Болезнь у детей диагностируется обычно в 14–15 лет, когда происходят активное половое созревание и перестройка в организме. Новообразование локализуется в одном из яичек или семенном канатике.
Причины кисты яичка у детей
Яички — половые железы, которые синтезируют мужские гормоны и сперматозоиды. Заболевание яичка бывает 3 типов:
- киста придатка правого яичка;
- двусторонняя;
- придатка левого яичка.
Патология бывает двух видов: врожденная и приобретенная.
Врожденная возникает вследствие следующих осложнений у матери во время беременности:
- была угроза выкидыша;
- был гормональный дисбаланс;
- получены травмы в процессе вынашивания ребенка;
- преждевременные роды.
При таком виде патология у мальчика развивается ещё в утробе матери. Болезнь прогрессирует медленно и без симптомов. Первые признаки недуга появляются у малыша в 5–6 месяцев. При пальпации опухоль прощупывается, одно яичко ниже другого.
Врачи не могут определить точную причину развития приобретенного типа кисты яичка, но к основным факторам, провоцирующим патологию, относят:
- тяжелые травмы в детском возрасте;
- воспалительные процессы в малом тазу;
- генетические нарушения, из-за которых вероятность возникновения опухоли возрастает;
- ребенок контактировал с ядовитыми, токсическими, химическими веществами, негативно влияющими на иммунную систему и организм в целом;
- изменения половых органов в возрасте 14–16 лет;
- воспаление пениса и мошонки;
- инфицирование половых органов.
Также может провоцировать орхит, эпидидимит и деферентит. При диагностировании такого рода болезней пациенту нужно пройти дополнительное обследование на предмет выявления опухоли в мошонке.
При травмировании мошонки яичко опухает и увеличивается в 2 раза. Оно приобретает синеватый оттенок. При этом малыш не ощущает дискомфорта. Но если при травмах не обратиться к детскому врачу проблема перерастет в острую форму. Киста начнет развиваться, у мальчиков этот период чаще всего протекает бессимптомно.
Основные признаки
Видимые признаки патологии видны при острой форме развития. Когда опухоль в 2–3 раза увеличивается в размере, происходит давление на соседние органы.
Визуально становится заметна асимметрия яичек. Ребенок ведет себя иначе. У больного появляются следующие симптомы:
- увеличение мошонки в 2–3 раза;
- боль во время ходьбы и бега;
- покраснение в паху;
- в яичке при пальпации ощущается уплотнение;
- одно яичко больше другого;
- слабость, сонливость;
- если ребенку больше года, прослеживается постоянное вздутие живота;
- ноющие боли внизу живота.
С увеличением кисты признаки становятся более заметными. При ходьбе походка у мальчика становится неуклюжей, он не может полностью сомкнуть ноги или ходить в течение длительного времени. Если не заметить проблему и не начать лечение, увеличение новообразования спровоцирует разрыв опухоли. В этом случае возникает следующая симптоматика:
- острые боли в мошонке;
- температура тела 38–39°C;
- отечность полового органа.
На ранних стадиях развития, болезнь не вызывает видимых симптомов. При подозрении рекомендовано перед назначением лечения, пройти полное обследование и подтвердить диагноз. Если у малыша обнаружена опухоль в яичке детский врач назначит консервативное лечение. Самолечением занимается в такой ситуации нельзя, так как родители могут усугубить ситуацию, это опасно для здоровья.
Диагностические процедуры
Начальные признаки патологии схожи с проявлением других заболеваний (грыжа, водянка, варикоцеле). Прежде чем начинать лечение проблемы, нужно пройти медицинское обследование для постановки правильного диагноза.
Ребенка надо показать педиатру, урологу и хирургу. После посещения врачей пациенту назначается лабораторная диагностика. В нее входят следующие мероприятия:
- Анализ состояния здоровья и жалоб пациента. Педиатр проводит анкетирование, которое уточняет, когда появилось новообразование, была ли такая проблема ранее, какое лечение назначалось.
- Анализ медицинской книги. Доктор изучает, какие заболевания больной переносил ранее, была ли травмирована мошонка, что за методы проводились.
- Диафаноскопия. Урологический метод диагностики, при помощи которого на дно мошонки светят специальной лампой, жидкость в кисте просвечивается розоватым оттенком.
- УЗИ. Ультразвуковое исследование определяет размер опухоли и её характер. Процедура позволяет следить за скоростью роста новообразования.
- Биохимический анализ крови на онкомаркеры. Позволяет исключить вероятность развития злокачественной опухоли, туберкулеза или воспаления придатков.МРТ. Магнитно-резонансная томография отображает полное изображение органов паха.
- МРТ помогает определить тип новообразования, его структуру, локализацию и размеры. Это нужно для проведения операции, чтобы врач знал, где делать надрез.
После сбора анамнеза и постановки диагноза лечащий врач назначает лечение. Заниматься самолечением и использовать народную медицину без ведома врача запрещено. Новорожденные легче переносят операции и быстро реабилитируются. Поэтому педиатры не советуют затягивать с лечением, если болезнь была диагностирована у ребенка до года.
Лечение кисты яичка у детей
Если образование небольшого размера и хирург не настаивает на операции, лечить заболевание можно гомеопатическим способом. Важно учитывать тот момент, что обращаться к специалисту, который лечит гомеопатическими средствами можно только после предварительной консультации с педиатром и хирургом.
Если новообразование быстро увеличивается в размерах, одной гомеопатией не обойтись. Состояние ребенка будет ухудшаться, что приведет к серьезным осложнениям. Поэтому родителям нельзя игнорировать проблему и следует вовремя начинать консервативное лечение.
В тех случаях, когда новообразование представляет угрозу для здоровья ребенка, назначается хирургическое вмешательство. Врач удаляет опухоль, тем самым предотвращая его дальнейшее развитие. Процедура делается в стационаре, после нее пациент находится 4–5 дней в больнице под наблюдением лечащего врача. В этот период назначается прием витаминных комплексов и иммуностимуляторов.
Хирургические методы
Когда опухоль быстро разрастается и есть угроза для жизни пациента, назначается один из нескольких хирургических методов лечения. К основным методам относятся:
- Хирургическое вмешательство. Во время операции врач делает полостной надрез, через который извлекается киста. После процедуры ткани сшивают, налаживают на них марлевую повязку и лед. Реабилитация проходит в стационаре. Для восстановления и облегчения состояния пациенту назначается медикаментозное лечение, в которое входит прием антибиотиков. Дозировку и курс приема препаратов определяет врач.
- Склеротерапия. Наиболее щадящий метод. Хирургическим путем удаляется жидкость. После чего опухоль заполняется другой жидкостью, которая расщепляет оболочку новообразования. Для проведения операция понадобится большой шприц. Минус метода в том, что после его проведения может потребоваться дополнительная операция для улучшения продвижения сперматозоидов. Доктор удалит поврежденную полость и зашьет рану.
- Лапароскопия. Современный способ операции с использованием лапароскопа. Аппарат вводится в мошонку и удаляет новообразование. После операции пациент восстанавливается за минимальные сроки, а шрамы на органе останутся незаметны.
- Пункция. Метод похож на склеротерапию, но после высасывания жидкости киста остается незаполненной.
После хирургического вмешательства ребенка направляют на гистологию.
Процедура помогает исключить риск развития онкологии. В период реабилитации дети обязательно носят бандаж для обездвиживания органа.
Народная медицина
В качестве вспомогательных средств для быстрого выздоровления используется народная медицина. Для лечения применяются следующие рецепты:
- Настойка из дурнишника обыкновенного. Сухие измельченные листья растения (примерно 1 столовую ложку) залить кипятком и убрать настаиваться в прохладное место. Пить утром по 1/2 стакана.
- Настой шалфея. Одну чайную ложку сухой травы залить стаканом кипятка, на ночь поставить настаиваться. Пить на протяжении недели.
- Мазь из льнянки. Выжать свежий сок из растения и смешать со сливочным маслом (2:5). Получившуюся смесь выпарить. Смазывать мошонку мазью 2–3 раза в день.
- Мазь из конского каштана. Для приготовления понадобится свиной жир и сухие цветки растения (100 г). Жир растопить и смешать с травой. Смесь отправить в духовку на 15 минут при температуре 120 градусов. Наносить на поврежденные участки ежедневно в течение месяца. Мазь хранить в холодильнике.
- Настойка из мухомора. Грибы (300 г) залить водкой (200 мл), закрыть плотно крышкой и убрать в темное, холодное место настаиваться. Ставится на ночь. Используется только под чутким контролем педиатра.
Народные средства помогают снять видимые симптомы патологии, облегчить состояние и ускорить процесс восстановления.
Перед выбором средства следует проконсультироваться с лечащим врачом, так как некоторые из них могут быть противопоказаны маленьким пациентам и способны вызывать побочные реакции.
Профилактические меры
Чтобы предотвратить развитие кисты яичка, врачи советуют придерживаться рекомендаций и регулярно посещать врача для проверки состояния здоровья ребенка. В качестве профилактических мероприятий нужно:
- Оградить ребенка от занятий травмоопасными видами спорта. Не рекомендовано отдавать мальчика на борьбу, бокс, верховую езду, баскетбол до достижения 8 лет. Во время тренировок на ребенке должны быть специальные предметы защиты. Область паха должна быть особо тщательно защищена от случайных повреждений.
- Новорожденных мальчиков не кутать и как можно раньше приучать к горшку. Это поможет ограничить время нахождения малыша в памперсах.
- Переохлаждение. Родителям стоит внимательно следить за тем, как одет ребенок. Он не должен преть в одежде и переохлаждаться. Нельзя допускать, чтобы ребенок сидел на холодной бетонной поверхности или долгое время находился в воде.
- Раз в полгода сдавать общий анализ мочи и крови. Это поможет вовремя выявить развитие воспалительных процессов и обезопасит организм от осложнений.
- Гигиена. Родители обязаны ежедневно купать ребенка. Во время купания нужно подмывать малыша и визуально осматривать состояние половых органов.
- Оградить детей от контакта с больными людьми. Во время вирусных эпидемий избегать мест с большим скоплением людей.
- Добавлять в еду витаминные комплексы, богатые минералами и полезными микроэлементами.
- При ухудшении здоровья сразу обращаться за медицинской помощью.
При соблюдении рекомендаций врача риск развития заболевания уменьшается.
Если у ребенка появилось уплотнение в правом или левом яичке, а походка стала неуклюжей, это повод посетить педиатра. Не стоит бояться операций и отказываться от них. Своевременное оперативное вмешательство избавит малыша от проблемы и поможет сохранить естественную репродуктивную функцию в будущем.
Негативные последствия
Чем младше возраст, тем легче малышу перенести операцию. Если без операции не обойтись, но родители отказываются её проводить или оттягивают время, заболевание прогрессирует. Из-за этого киста увеличивается в размерах и давит на соседние органы. Если не начать лечение, то последуют следующие осложнения:
- воспаление органа и мочеполовой системы;
- разрыв кисты способен спровоцировать инфицирование других органов и вызвать образование злокачественной опухоли;
- при двустороннем типе заболевания, отсутствие терапии в будущем приводит к мужскому бесплодию.
Защитить ребенка от врожденной патологии нельзя.
Отказ от лечения кисты в детском возрасте приводит к серьезным осложнениям и проблемам в будущем. Поэтому не стоит затягивать с лечением. При появлении первых признаков заболевания стоит обратиться в детскую поликлинику.
У Вас проблемы с ЭРЕКЦИЕЙ? Уже много средств перепробовано и ничего не помогало?
Эти симптомы знакомы вам не понаслышке:
- вялая эрекция;
- отсутствие желания;
- сексуальная дисфункция.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Потенцию повысить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как специалисты рекомендуют лечить…
Киста яичка у детей Ссылка на основную публикацию
Источник: https://dostami.ru/bolezni/mps/kista-yaichka-u-detej/





