Желудочный кашель: симптомы, лечение народными средствами, медикаментами
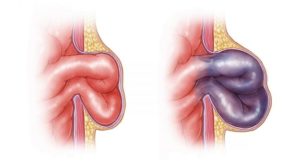
Защитной реакцией организма при патологиях ЖКТ может быть кашель.
Если при простудных заболеваниях при этом наблюдается отделение мокроты из дыхательных путей, то при расстройствах желудочно-кишечного тракта это сухое першение в горле и продолжительное надрывистое буханье.
Симптомы и лечение желудочного кашля определяются, исходя из анамнеза заболевания и результатов комплексной дифференциальной диагностики.
Что такое желудочный кашель
Симптом указывает на поражение слизистой пищевода и других органов пищеварения или попадание в них инородного тела, вредного (отравляющего) вещества. При этом раздражаются рецепторы, отвечающие за кашлевый рефлекс. Пока не устранена основная причина, приступы повторяются.
При гастрите соляная кислота, образующаяся в больших количествах, «сжигает» нежную оболочку желудка и пищевода, образуя изъязвленные участки.
При дисбактериозе меняется баланс микрофлоры в пользу патогенных микроорганизмов — это сопровождается комплексом симптомов, включающих мучительный кашель.
Рефлюкс-эзофагит — болезнь, при которой сфинктер в нижней части пищевода не может удержать содержимое желудка, и его выброс начинается через 15–20 минут после приема пищи. Отсюда — отрыжка, изжога, откашливание желудочного секрета.
При глистных инвазиях, кроме поражения слизистой, наблюдается аллергическая реакция на продукты жизнедеятельности паразитов — она проявляется в длительных приступах кашля, сопровождающихся ощущением удушья.
Таким образом организм включает защитный механизм, направленный на устранение симптомов какого-то заболеваний, либо пытается избавиться от инородных веществ, попавших в ЖКТ.
Основные причины и механизм развития
При кашлевых толчках высвобождаются порции кислотного содержимого желудка, выходит часть микроорганизмов из пищеварительного тракта или веществ, вызвавших патологическую реакцию.
Основными причинами срабатывания защитного рефлекса являются:
- гастрит, язвы желудка и 12-перстной кишки;
- рефлюкс-эзофагит;
- кишечные инфекции, вызывающие дисбактериоз;
- длительное применение лекарственных препаратов, нарушающих естественную микрофлору желудочно-кишечного тракта;
- отравление токсичными веществами;
- глистные инвазии;
- использование испорченных продуктов;
- раковые опухоли;
- регулярное употребление спиртных напитков, курение;
- аномалии строения органов пищеварительной системы.
При попадании отравляющих веществ кашель появляется сразу. Он сопровождается тошнотой и сильной рвотой. Пища с истекшим сроком годности обладает неприятным запахом, вызывающим непроизвольные приступы симптомов. Если человек все-таки съел испорченный продукт, то спустя 5–10 минут начинается реакция отторжения. Рвота продолжается даже тогда, когда желудок освобожден от содержимого.
При алкогольном отравлении степень выраженности кашлевого рефлекса напрямую зависит от количества спиртного, попавшего в кровь. При сильном опьянении реакции «тормозятся» и проявляются в полную силу, когда наступает момент похмелья.
Курение вызывает скопление смолистых веществ в пищеварительном тракте, и при кашле организм частично от них очищается. При болезнях желудка (рефлюксе, язве, гастрите) приступы начинаются примерно через час после приема пищи — они сопровождаются болезненными спазмами и изжогой, усиливаются в положении лежа на спине.
Во всех случаях срабатывает цепочка: раздражение рецепторов — передача сигнала в кору головного мозга — приведение в действие кашлевого центра.
Стремительно прогрессирующие болезни желудка при игнорировании лечения могут привести к серьезным осложнениям и летальному исходу.
Гастрит с повышенной кислотностью
При избыточном употреблении мясных, острых и соленых продуктов, алкоголя, курении железы желудка вырабатывают большое количество кислоты. В норме она способствует полному расщеплению и усвоению еды.
Если ее много, слизистая воспаляется, и начинаются дистрофические изменения. Когда часть кислоты забрасывается в пищевод, это вызывает изжогу.
При хронической болезни клетки желудочного эпителия погибают и заменяются соединительной (фиброзной) тканью.
Кашель при гастрите обычно следует за отрыжкой и непроизвольным срыгиванием. Этим признакам предшествуют тяжесть в области эпигастрия, давление и чувство наполненности, жжение, тошнота, боль. Нередко после кашля следует рвота. Желудок с течением времени перестает нормально выполнять свои функции, что грозит серьезными нарушениями пищеварения.
ГЭРБ
Ожирение, беременность, неправильное питание, вредные привычки негативно влияют на деятельность ЖКТ. При рефлюкс-эзофагите нижний сфинктер пищевода не справляется со своей задачей и пропускает часть содержимого желудка в верхние отделы пищеварительного тракта. Это вызывает раздражение слизистой — больной испытывает приступы изжоги практически после каждого приема пищи.
Кашель от желудка в этом случае — защитный механизм, избавляющий от части раздражающего стенки содержимого через срыгивание. Рефлюкс не только сопровождается забросом кислоты в пищевод, может заглатываться воздух, который затем выходит после приема еды через отрыжку.
Дисбактериоз
Гастроэнтерологический кашель — типичный симптом при нарушении микрофлоры желудочно-кишечного тракта. В норме в пищеварительных органах сохраняется оптимальный баланс полезных и вредных микробов.
В результате неправильного питания, ослабления иммунной системы, перенесенных простудных и инфекционных заболеваний это соотношение нарушается в пользу вредоносных бактерий.
Они начинают активно размножаться, подавляя полезную микрофлору.
Патологию сопровождают:
- вздутие живота (метеоризм);
- сыпь и изменение цвета кожи;
- тошнота, отрыжка, рвота;
- чувство тяжести, давления и урчание в желудке;
- повышение температуры;
- диарея.
У больного плохой аппетит, но если ему удается съесть немного пищи, за этим следует кашель и рвота.
Язвенная болезнь
При неоднократных обострениях гастрита и рефлюкса воспаление слизистых усиливается. Желудочный кашель в этом случае — это попытка избавиться от кислоты, «разъедающей» оболочку органа. При неоднократных обострениях заболевания образуются очаги повреждений.
При отсутствии лечения они превращаются в истинные язвы. Кашлевый рефлекс — неизбежное следствие такого явления, при этом в отделяемом может присутствовать кровь. Опасное состояние — глубокое поражение стенок органа (прободение), заканчивается брюшным перитонитом, сепсисом.
Глистные инвазии
Яйца паразитов попадают в кишечник через ротовую полость. Они проходят ЖКТ до нижних отделов, где затем развиваются личинки. Некоторые виды паразитов начинают миграцию по органам. Они прокладывают пути в легочные ткани, мышцы, сердце, желудок, печень, оставляя кровоточащие язвочки в местах прикрепления к слизистым.
Проникая в трахею, глисты вновь проглатываются, попадают в пищевод, достигают кишечника и там превращаются в половозрелых особей. При нахождении паразитов в легких формируется инфильтрация тканей, это сопровождается мучительным кашлем. Последний также может возникать, как аллергические проявления на продукты жизнедеятельности паразитов.
Клиническая картина
Проявление симптомов эпизодическое, признаки усиливаются в вечернее и ночное время, в положении лежа.
Типичные жалобы:
- сухой, продолжительный, надсадный кашель без мокроты, при котором может срыгиваться содержимое желудка;
- желудочно-кишечные расстройства, выражающиеся через отрыжку с неприятным запахом, чувство тяжести и давления в подложечной области, газообразование, колики в желудке и кишечнике, изжогу;
- хроническая усталость, мышечная слабость;
- апатия, нарушения памяти;
- ощущение удушья, возникающее на фоне снижения защитных сил организма, респираторного синдрома и аллергии;
- приступы кашля сразу после приема еды — они провоцируют выброс содержимого в пищевод, рвоту;
- мучительное сухое «лаяние» через час после приема еды, сильная боль за грудиной, если у человека обнаружен гастрит, рефлюкс или язва.
Желудочный кашель — это не самостоятельная патология, а симптом, сопровождающий заболевания органов пищеварения и состояния, при которых организм пытается избавиться от инородного тела или ядовитых веществ.
Диагностика
Для определения характера кашля требуется дифференциальная диагностика. В комплекс мероприятий входят:
- фиброгастроскопия — исследование слизистых с помощью гибкого шнуровидного прибора, который вводится в пищевод, желудок, кишечник;
- общие анализы крови и мочи — по результатам оценивают количество антител, присутствие посторонних соединений;
- рентген органов брюшной полости и легких — по снимкам определяется состояние органов;
- копрограмма — изучение кала на наличие паразитов;
- УЗИ — с помощью ультразвука проводится обследование внутренних органов;
- внутрипищевое pH-мониторирование в течение суток — исследование жидкой среды в пищеварительной системе.
Кашель, который спровоцировали заболевания желудка, требует длительного систематического лечения, схему которого может определить только врач. Самостоятельные попытки избавиться от неприятного симптома — это потеря времени, которая может стоить не только здоровья, но и жизни.
Как лечить желудочный кашель
Для того чтобы улучшить самочувствие больного, требуется всесторонний подход. Терапевтические мероприятия должны быть направлены на устранение основной причины заболевания, укрепление иммунной системы, соблюдение режима сна и отдыха, коррекцию меню, ежедневные физические нагрузки. Только так можно избавиться от неприятной симптоматики навсегда.
Диета и образ жизни
Для лечения желудочного кашля необходимо пересмотреть питание. Желательно придерживаться рекомендаций:
- Пища употребляется в одно и то же время небольшими дробными порциями 5–6 раз в день.
- Предпочтение следует отдавать продуктам с низкой кислотностью — кашам, овощам, фруктам.
- Исключается еда, усиливающая в желудке секрецию желудочного сока — соленая, острая, копченая, с приправами.
- Нужно избегать консервов, зимних заготовок с уксусом и лимонной кислотой.
- Ужин должен быть «легким».
Продукты обрабатываются на пару, тушатся, отвариваются, запекаются, но не жарятся. Хрустящая золотистая корочка — это вкусно, но очень вредно. В ней содержится огромное количество канцерогенов и жира.
Лечение медикаментами
В зависимости от поставленного диагноза врач назначает комплекс препаратов. Лечить кашель при гастрите желудка и других заболеваниях пищеварительной системы можно средствами:
- прокинетики — Мотилак, Мотилиум;
- антисекреторные лекарства — Ранитидин, Омез, Омепразол;
- антациды — Маалокс, Алмагель;
- пенообразующая суспензия — Гевискон.
При симптоматическом лечении назначаются антимикробные и противокашлевые медикаменты. Для восстановления баланса полезной микрофлоры используются пробиотики.
Оперативное вмешательство
Помощь хирургов требуется, когда консервативная терапия не может изменить ситуацию. При кровоточащих и сквозных язвах желудка и 12-перстной кишки эти участки иссекаются и ушиваются.
Недостаточное выполнение функции пищеводным сфинктером может являться показанием к фундопликации, при которой восстанавливается замыкательная способность клапана.
При раковых опухолях помимо их удаления может потребоваться иссечение соседних тканей, куда могут распространиться метастазы.
Народные методы
Нетрадиционные способы лечения, используемые в домашних условиях, должны быть согласованы с врачом. Из множества рецептов нужно подобрать те, которые устраняют основные симптомы заболевания. Вместе с ними исчезнет и кашель.
Простое и эффективное лечение народными средствами:
- съедать 1 раз в день по столовой ложке грецких измельченных орехов;
- принимать утром по 0,5 стакана сока картофеля за полчаса до приема пищи;
- выпивать по половине стакана 3 раз в день чая, в который добавлено по листику мяты и смородины.
Желательно периодически пить слизистые отвары, которые получаются при приготовлении льняного семени и овсянки, и овощные.
Профилактика
Чтобы избежать желудочного кашля, необходимо следить за питанием, проходить плановые медицинские обследования. Проявление неприятного симптома легче не допустить, чем бороться с ним месяцами.
Для поддержания крепкого иммунитета нужно ежедневно бывать на свежем воздухе. Важно скорректировать все нарушения сна, выполнять только посильные физические упражнения, употреблять продукты, богатые витаминами А, Е, С. Это поможет восстановить обмен веществ и мышечный тонус.
Заключение
Желудочный кашель не является самостоятельным заболеванием, он сопровождает другие патологии ЖКТ как их симптом. Самостоятельно установить причины состояния и тем более определить лечение невозможно. При появлении жалоб необходимо обратиться к специалисту для дообследования и выяснения механизма развития патологии.
Источник: https://prikashel.ru/bolezni/simptomy-i-lechenie-zheludochnogo-kashlja.html
Затяжной кашель после ОРВИ и простуды: медикаментозное и народное лечение

Ежегодно почти каждый человек сталкивается с респираторными инфекциями — гриппом и простудой. После выздоровления иногда мучает кашель, от которого не удается избавиться более месяца.
Такой симптом часто возникает при хроническом бронхите, который развивается при работе во вредных условиях, курении либо как последствие частых заболеваний дыхательных путей.
В ситуации, когда долго не проходит кашель после простуды, нужно обратиться к специалисту и установить причину патологии.
Причины затяжного кашля
Вполне нормальным явлением считается сохранение остаточного кашля после ОРВИ. Он помогает выводить из организма человека мертвые клетки и остаточную слизь.
Кашель после ОРВИ может возникать не только как последствие вирусной инфекции, но и по другим причинам.
Сильный приступообразный кашель может возникать по следующим причинам:
- патологии сердца и легких;
- бронхиальная астма;
- частое курение;
- новообразования различного характера, локализующиеся в легких.
При этих заболеваниях простуда будет лишь усугублять сложившуюся ситуацию. Воспалительный процесс со скоплением гнойного экссудата делает слизистую органов дыхания слишком восприимчивой к воздействию различных факторов, что провоцирует появление кашля.
Сухой кашель после ОРЗ и простуды исчезает через некоторое время. Сроки излечения зависят от работы иммунной системы организма, наличия вредных привычек у больного и климата, в котором он проживает. Кашель могут спровоцировать следующие факторы:
- слишком сухой воздух в помещении;
- нарушение водного баланса и поступление организм больного недостаточного количества жидкости;
- повторная инфекция бактериальной этиологии;
- стрессовые ситуации и перенапряжение;
- длительное применение капель с сосудосуживающим эффектом.
Возможные осложнения
Человек может покашливать более месяца, и не всегда такое состояние является патологией. Но часто затяжной кашель является симптомом присоединившейся инфекции после ОРВИ у взрослого.
Сохранение кашля на протяжении 2-3 месяцев и появление другой симптоматики может указывать на развитие у больного ряда осложнений:
- Хронический бронхит. При этом недуге у больного воспаляются бронхи, и видоизменяются ткани их стенок. Патология развивается довольно быстро, и в течение года у пациента может возникать несколько обострений. При хроническом бронхите больного мучает сильный кашель, который дополняется выделением слизи с гноем и выраженной одышкой.
- Пневмония. При этом инфекционно-воспалительном заболевании поражается легочная ткань. Воспаление легких сопровождается развитием таких симптомов, как болевые ощущения за грудиной, сильная лихорадка, одышка и усиленное потоотделение. Кашель становится довольно сильным и сопровождается выделением большого количества слизи с гноем.
- Коклюш. При заболевании наблюдается поражение слизистой дыхательных путей, и особенно опасно оно для пациентов в возрасте до 2 лет. У больного отмечаются внезапные приступы лающего кашля, который настолько сильный, что вызывает рвоту и трудности с дыханием. Чаще всего коклюш диагностируется в детском возрасте, но не исключено развитие патологии и у взрослых.
Если кашель у пациента длительное время не проходит, нужно обратиться к врачу, чтобы исключить возможные заболевания, такие как туберкулез, пневмоцистоз, хламидиоз и микоплазмоз.
Приступы кашля могут быть настолько сильными, что полностью изматывают больного.
Когда необходимо обратиться к врачу
Кашель, возникающий после перенесенных патологий органов дыхания, считается нормальным явлением. Таким способом организм освобождается от оставшейся слизи и мертвого эпителия.
После проведения назначенной врачом терапии обычно исчезают все остальные признаки болезни, то есть нормализуется температура тела, появляется аппетит и улучшается общее самочувствие. Кроме этого, кашель после ОРВИ со временем становится все слабее, и приступы беспокоят все реже.
Ни одни врач не сможет ответить, сколько длиться остаточный кашель. Нормой для детей является временной промежуток в 2-4 недели, а у взрослых это период может затянуться на более длительное время.
Необходимо обязательно обратиться к специалисту в том случае, если остаточный кашель сопровождается такими симптомами, как:
- повышение температуры тела;
- выделение мокроты с гноем;
- хрипы в легких;
- выраженная одышка;
- сильная боль в области грудины;
- ухудшением общего самочувствия.
Опасным сигналом считается ситуация, когда продолжительность остаточных явлений превышает 3-4 недели.
Это может быть признаком опасных осложнений, которые требуют обязательного лечения.
Как лечить затянувшийся кашель
Лечение остаточного кашля после ОРВИ может проводиться с применением различных методов и средств. Их выбор зависит от тяжести патологии и общего самочувствия пациента. Определить, как вылечить болезнь и избежать развития опасных осложнений, может только доктор.
При назначении лекарств обязательно учитывается тот факт, что организм уже получил высокую дозу сильнодействующих препаратов, и нет никакой необходимости нагружать его повторно.
В основном лечение направлено на полное восстановление слизистой оболочки органов дыхания и устранение неприятного симптома.
Медикаментозное лечение
При лечении затяжного кашля основной акцент делается на разжижении мокроты и выведении ее из органов дыхания. Для этой цели обычно назначаются муколитические препараты, и лучше всего растительного происхождения.
С их помощью удается свести к минимуму вероятность развития побочных эффектов и ускорить выздоровление. В состав таких лекарственных препаратов входят фитонциды, которые помогают снять отек слизистой и уничтожить патогенных микроорганизмов.
Вылечить затяжной кашель после ОРВИ удается с помощью средств, содержащих экстракт алтея или плюща, а также препаратов на основе бромгексина и амброксола.
Ускорить выведение мокроты из органов дыхания удается за счет ингаляций, которые лучше всего делать с применением небулайзера. Кашель после простуды без выделения мокроты рекомендуется лечить ингаляциями с физраствором и минеральной водой, а при влажном кашле показаны растворы, содержащие амброксол.
При отсутствии в доме ингалятора полезно делать ингаляции паром, но такая терапия больше подходит для лечения взрослых. Необходимо наклониться над посудой с содовым раствором и вдыхать пары.
Для повышения эффективности процедуры в воду рекомендуется влить 2-3 капли эфирного масла лаванды, шалфея или эвкалипта. При терапии сухого кашля после простуды рекомендуется делать паровые ингаляции на протяжении дня как можно чаще.
Для снятия спазмов при астме обычно назначаются лекарства из группы метилксантинов и бета2-адреномиметики. При приступах аллергической этиологии показан прием антигистаминных средств, а при бактериальных осложнениях обычно назначаются антибиотики.
Кроме этого, необходимо обеспечить больному обильное питье, что позволит поддержать водный баланс в организме. Рацион необходимо составить из блюд с содержанием достаточного количества витаминов и важных элементов.
В ситуации, когда долго не проходит кашель, лучше всего избегать контакта с аллергенами, которые могли спровоцировать недуг.
Народные средства
В случае если кашель после простуды сохраняется длительное время, разрешается прибегнуть к домашним рецептам. Простым и проверенным рецептом народной медицины для устранения кашля считается редька с медом.
https://www.youtube.com/watch?v=A716JIjLu2w
Для приготовления такого средства необходимо:
- отрезать верхушку корнеплода и удалить часть мякоти;
- в образовавшееся углубление необходимо положить мед и закрыть сверху обрезанной верхушкой.
- через 2-3 суток корнеплод пустит сок, который рекомендуется принимать несколько раз в день по столовой ложке.
Для борьбы с остаточным кашлем после простуды рекомендуется приготовить целебное средство на основе банана. Нужно тщательно измельчить несколько спелых фруктов и смешать образовавшуюся массу с сахарным сиропом.
Для его приготовления нужно 10 граммов сахара растворить в стакане воды. Получившуюся смесь необходимо принимать несколько раз в день после еды.
Народная медицина рекомендует применение следующих средств для лечения остаточного кашля:
- Необходимо чайную ложку растолченных семян укропа залить стаканом кипятка и оставить для настаивания на полчаса. Принимать настой необходимо в течение дня вместо воды или чая.
- Можно приготовить целебный отвар из столовой ложки девясила, корня алтея, солодки и стакана холодной воды. Образовавшуюся смесь нужно довести до кипения, остудить и принимать в течение 10 суток 3 раза в день.
Ускорить выздоровление больного можно при помощи компрессов, оказывающих согревающее воздействие, с использованием мазей на основе лекарственных трав.
Кашель после простуды может служить проявлением ослабления иммунитета, поэтому рекомендуется есть как можно больше продуктов, содержащих витамины.
Затяжной кашель у ребенкаъ
Появление кашля после ОРВИ у маленького ребенка может быть симптомом такого опасного заболевания, как коклюш. У детей, прошедших вакцинацию, болезнь преимущественно протекает в неосложненной форме и не вызывает последствий.
При заражении коклюшем непривитого ребенка заболевание может закончиться летальным исходом. Основными признаками инфекции у детей являются следующие проявления:
- слишком частый кашель без мокроты;
- легкий насморк;
- повышение температуры до субфебрильных показателей.
Нередко остаточный кашель у маленького ребенка после ОРВИ сохраняется длительное время и дополняется другими симптомами, что считается опасным состоянием. Малышу становится трудно сделать вдох из-за спазма ой щели, что может иметь необратимые последствия. Лицо становится красного цвета, губы синеют, возникают приступы рвоты.
В старшем возрасте продолжительный кашель у ребенка нередко является признаком аллергической реакции, поэтому для установления точного диагноза нужно показать его педиатру.
Только он сможет определить, какие методы терапии помогут ребенку выздороветь. В отдельных ситуациях этот симптом развивается при стекании излишков слизи из носа по задней стенке гортани. В этом случае кашель обычно сухой, без мокроты, и нужно время, чтобы он прошел.
Кашель после операции грыжи — вылечить, первые признаки, признаки заболевания, признаки и лечение
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Одно из самых тяжелых заболеваний опорно-двигательного аппарата – это грыжа пояснично-крестцового отдела. Основной ее признак – сильная боль в пояснице, которая часто не поддается действию обезболивающих препаратов.
Такие ощущения могут продолжаться неделями и сопровождаться другими симптомами: онемением конечностей, ограничением движений, нарушением работы внутренних органов.
Чем раньше больной обратится к врачу, тем легче вылечить межпозвоночную грыжу.
Но бывает так, что пациент выполняет все предписания врача, проходит медикаментозную терапию, физиопроцедуры, курс ЛФК, а боли не проходят.
Наоборот, может развиться паралич ног, потеря чувствительности кожи, онемение крестцового отдела, а боль распространится на ягодицы и бедра.
При отсутствии результата от консервативного лечения единственным выходом вернуть больному нормальную жизнь является операция.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания к проведению хирургического вмешательства
Если развиваются серьезные осложнения межпозвоночной грыжи, операция нужна обязательно. К таким абсолютным показаниям хирургического лечения относятся:
- нарушение работы органов малого таза, например, задержка мочеиспускания или эректильная дисфункция;
- атрофия мышц, парез или паралич нижних конечностей;
- при обследовании у больного обнаружено секвестирование грыжи и выпадение пульпозного ядра;
- сильная боль, которая не снимается никакими препаратами и длится около полугода.
Кроме того, пациенту могут предложить пройти хирургическое лечение при наличии сильных болей, частичной потери чувствительности или при отсутствии результатов лечения в течение 3 месяцев.
Особенности хирургического лечения грыжи
Пациент должен понимать, что операция по удалению грыжи поясничного отдела позвоночника не дает 100% положительного результата. Даже после нее возможны рецидивы заболевания и осложнения. Поэтому решаться на хирургическое вмешательство нужно только в том случае, если без него невозможно справиться с болью. Сначала нужно попробовать методы консервативного лечения.
Если же принято решение об операции, следует помнить, что успешное излечение зависит от нескольких условий:
- пред операцией обязательно сдать все анализы, проконсультироваться у разных врачей и сделать КТ или МРТ;
- вид оперативного вмешательства должен выбирать врач, так как характер операции зависит от особенностей межпозвонковой грыжи;
- после хирургического вмешательства обязательно провести антибактериальную терапию для предотвращения заражения;
- очень важна после операции длительная реабилитация: физиопроцедуры, лечебная физкультура, ношение ортопедических приспособлений.
Виды операций по удалению грыжи
После обследования врач принимает решение о способе удаления межпозвоночной грыжи. При этом учитываются место ее локализации, стадия развития заболевания, сопутствующие симптомы и состояние здоровья пациента. В зависимости от этого может быть назначено малоинвазивное или радикальное оперативное лечение. Существует несколько видов операций для лечения грыжи:
- ламинэктомия;
- эндоскопическое удаление;
- микрохирургическое вмешательство;
- чрескожная нуклеопластика;
- дискэктомия;
- эпидуральная катетеризация;
- лазерная вапоризация;
- лазерная реконструкция диска;
- гидропластика.
Малоинвазивные методы лечения
В последнее время при лечении межпозвоночной грыжи все чаще прибегают к малоинвазивным методам. Их преимущество перед другими способами хирургического вмешательства в том, что кожа почти не повреждается, поэтому рубцов после операции не остается.
Реабилитация после такого лечения проходит быстрее и легче. Вид операции выбирается в соответствии с особенностями протекания заболевания.
К малоинвазивным методам лечения относятся микродискэктомия, лазерная вапоризация, плазменная реконструкция, гидропластика и другие.
Микродискэктомия
Это один из самых распространенных и эффективных методов лечения поясничной грыжи. Операцию делает нейрохирург с использованием микроскопа и микрохирургических инструментов.
Целью этой операции является освобождение нервных корешков от сдавливания их диском. Разрез при таком вмешательстве очень маленький, поэтому рубца почти не остается.
Уже через несколько дней больному разрешено вставать.
Лазерная вапоризация
Очень эффективен этот метод, если позвоночная грыжа находится в начальной стадии развития. Смысл операции в том, что с помощью лазера нагревается ядро диска.
Лишняя жидкость выпаривается, и оно уменьшается в размерах. Благодаря этому, диск выпячивается меньше и перестает давить на нервные корешки.
Преимуществом этого метода является малая травматичность – после операции не остается шрамов, а также небольшая длительность процедуры.
Плазменная реконструкция
Немного похожим действием обладает метод плазменной реконструкции диска. Его еще называют холодноплазменной нуклеопластикой. С помощью иглы в диск вводится электрод и подается струя плазмы. Под воздействием низких температур клетки грыжи разрушаются, ядро уплотняется и восстанавливается. Операция занимает 15-30 минут, а боли исчезают сразу после нее.
Гидропластика
Показана такая операция при неосложненных грыжах пояснично-крестцового отдела размером до 6 мм. Она эффективно восстановит диск, но только у пациентов до 50 лет.
Суть операции в том, что через иглу в полость диска подается струя физраствора, которая вымывает выпячивание пульпозного ядра. Остатки жидкости удаляются отсосом.
Такой метод предотвращает некроз диска и улучшает его амортизационные функции.
Радикальное оперативное вмешательство
В некоторых случаях назначаются более известные методы удаления грыжи пояснично-крестцового отдела – с помощью хирургического вмешательства. Такое лечение проходит под местной или общей анестезией.
Характеризуется оно большим разрезом на мягких тканях и длительным периодом реабилитации. Но при правильном проведении операция предотвращает рецидив заболевания.
Существуют такие виды оперативного лечения грыжи:
- ламинектомия – это удаление части позвонка и диска, что помогает восстановить кровообращение и снять давление с нервных волокон;
- дискэктомия – удаление всего диска и замена его имплантатом;
- спондилодез – удаление диска и сращивание позвонков с помощью специальной пластины.
Возможные последствия операции
Большинство современных методов оперативного лечения грыжи имеет положительный результат. Только у 5% пациентов после ее удаления наблюдается рецидив заболевания.
После малоинвазиных методов хирургического лечения боли быстро проходят, а реабилитация занимает мало времени. Отзывы пациентов о таком лечении в основном положительные.
Люди отмечают, что снова могут свободно двигаться, боль в пояснице их больше не беспокоит.
Но иногда оперативное лечение не приносит положительного эффекта и даже может иметь негативные последствия:
- самым частым осложнением является повторное появление грыжи;
- часто случается повреждение нервных корешков;
- бывает повреждение оболочки спинного мозга;
- появление рубцов или спаек, которые вызывают боли;
- гнойные воспаления и аллергические реакции на препараты.
Результат такого лечения сильно зависит от правильной реабилитации после операции. Важно соблюдать несколько правил, что поможет избежать рецидива заболевания:
- первые две недели после удаления грыжи нельзя сидеть, поднимать тяжести;
- исключаются физические нагрузки, наклоны;
- в этом периоде нельзя делать массаж;
- обязательно пару месяцев носить специальный корсет;
- даже через 2 месяца необходимо ограничивать нагрузку: нельзя прыгать и находиться долгое время в одной позе;
- в это время начинают выполнять специальные упражнения для восстановления подвижности позвоночника и укрепления мышечного корсета.
Операция – это не самый эффективный метод лечения грыжи, но иногда без нее не обойтись. Поэтому лучше не допускать осложнений заболевания и лечить его на ранних этапах с помощью консервативных методов.
Источник: https://podagra.sustav-med.ru/sustavyi/kashel-posle-operatsii-gryzhi/
Что такое остаточный кашель, его диагностика и методы лечения
Всем знакома ситуация, когда после инфекции дыхательных путей длительно беспокоит навязчивый сухой кашель. Уже температура прошла, состояние нормализовалось, врач закрывает больничный лист, а болезнь все продолжается. Считается, что остаточный кашель, сам проходит, когда слизистая дыхательных путей восстанавливается. Но есть несколько рекомендаций, которые помогут ускорить это процесс.
Что такое остаточный кашель, его признаки и симптомы
Остаточный кашель – это симптом, который продолжается после стихания острой клиники инфекции и нормализации состояния больного. Он может продолжаться до 8 недель.
Чтобы понять, заразен ли остаточный кашель, нужно разобраться в механизмах его развития. Остаточным считается симптом, когда нормализуется температура тела, нет интоксикации, перестает откашливаться гнойная мокрота, то есть наступает этап восстановления после болезни, когда в организме нет возбудителя инфекции. Следовательно, остаточный кашель не заразный для окружающих.
Другие признаки симптома:
- Появляется примерно на 7-10 день после вирусного респираторного заболевания и на 10-14 день после бактериального процесса.
- Чаще беспокоит в ночное время и с утра.
- Приступы усиливаются при дыхании сухим, горячим, сильно холодным воздухом, в стрессовых ситуациях.
- Состояние облегчается при дыхании влажным воздухом.
- Проходит спонтанно.
Чаще причиной появления остаточного кашля является перенесенная респираторная вирусная инфекция, в таком случае симптом называется поствирусным.
Важно! После бактериального поражения также может беспокоить остаточный кашель. Но если появилась гнойная мокрота и повысилась температура, то нужно обращаться к врачу, так как, скорее всего, обострилась инфекция.
Причины постинфекционного кашля
Патологическое состояние обусловлено тем, что во время инфицирования вирусами и бактериями повреждается слизистая оболочка трахеи, бронхов, на ней образуются кровоизлияния, отек, воспаление. После уничтожения инфекционного возбудителя, поврежденным тканям нужно время для восстановления.
В период выздоровления кашлевые рецепторы продолжают реагировать, так как бронхи и трахея не могут функционировать в нормальном режиме, развивается кашель, преимущественно сухой.
Слизь синтезируется в большем количестве, чем в норме, поэтому иногда могут появляться единичные хрипы и откашливание густой, прозрачной мокроты.
Заболевания, которые могут провоцировать остаточные явления:
- Фарингит.
- Трахеит.
- Бронхит.
- Пневмония.
Важно! Состояние ухудшается, если пациент курит. В этом случае, кашель может приобретать постоянный характер, что говорит о хроническом бронхите, а не об остаточных симптомах.
Как вылечить остаточный кашель
Симптом не требует лечения. Он проходит самостоятельно в течение нескольких недель, за которые слизистая полностью регенерирует. Но можно помочь своему организму избавиться от болезни быстрее, тем более что в осенне-весенний период есть вероятность повторно заразиться, если дыхательная система не восстановит защитные механизмы.
Вылечить остаточный кашель можно с помощью следующих методов:
- Медикаментозная терапия, которая включает в себя отвлекающие средства и противокашлевые лекарства.
- Физиопроцедуры с прогреванием грудной клетки.
- Ингаляции для увлажнения и ускорения заживления слизистой дыхательных путей.
Также в период восстановления после простуды рекомендуется проводить профилактику повторного инфицирования:
- По возможности не появляться в местах с большим скоплением людей.
- Промывать нос изотоническими солевыми растворами, при этом вирусы и бактерии смываются со слизистой и не успевают вызвать воспаление.
- Пить много теплой воды по той же причине, чтобы смывать инфекционных возбудителей.
- Проветривать квартиру ежедневно.
Прогревание, компресс и массаж
Лечить остаточный кашель после инфекционной болезни легких и бронхов можно с помощью прогревания и массажа.
Прогревание можно проводить дома с помощью картошки или соли. В домашних условиях нужно отварить картофель. Далее, следует его размять, уложить на полотенце. Пациент ложится на спину, на грудную клетку помещается полотенце, сверху сверток с картошкой. Человека можно накрыть одеялом.
Перед использованием соли, нужно ее прогреть на сковороде. Далее, сложить в мешок и поместить на грудную клетку. Прогревание проводить через день на протяжении получаса.
Компресс готовится из спирта, смешанного с водой в пропорции 1:2, или можно взять водку. Смачивается полотенце или салфетка, помещается на грудь. Сверху нужно положить целлофан или пищевую пленку, а потом одеть человека и укрыть. Такой компресс можно держать до высыхания или ставить на ночь.
Массаж спины эффективен после перенесенного бронхита или пневмонии. В начале сеанса происходит разогрев кожи растиранием с массажным маслом. Сама процедура заключается в создаваемой пальцами вибрации, которая способствует откашливанию остатков мокроты. Сеанс длится до 10 минут, всего следует провести 5-10 процедур.
Ингаляции при остаточном кашле
Ингаляции проводятся с отварами трав, эфирными маслами, медикаментами. Эффективнее использовать специальный прибор – небулайзер, но если его нет, подойдет большая кастрюля, над которой можно дышать.
Травы для ингаляций:
Сухие травы можно смешивать и насыпать 2-3 столовых ложки на кастрюлю воды. Если используется небулайзер, то туда нужно наливать профильтрованный настой.
Эфирные масла используются по 2-3 капли на литр воды.
Примеры масел:
- Эвкалиптовое.
- Аниса.
- Мяты.
- Сосны.
В небулайзер можно добавить 0.9% раствор натрия хлорида, Ессентуки. Можно использовать препарат Сода-буфер при сильном остаточном кашле.
Как лечить затяжной кашель?

Кашель – привычный симптом, который сопровождает простудные, вирусные и инфекционные заболевания, поражающие дыхательные органы. С помощью кашля происходит очищение дыхательных путей от скапливающейся слизи, поэтому его считают одним из важных защитных механизмов человеческого организма.
Обычно кашель исчезает практически сразу после успешного лечения гриппа или простуды. Но в некоторых случаях заболевание проходит, а кашель остается не вылеченным. Особенно часто это явление наблюдается у детей. У ребенка еще не полностью сформирована иммунная система, а органы дыхательной системы имеют ряд физиологических особенностей, которые способствуют развитию затяжного кашля.
В чем опасность продолжительного кашля?
Одна из основных опасностей длительно не проходящего кашля заключается в риске развития бронхита. Если кашель в течение долгого времени не лечить (или лечить неправильными способами), инфекционный процесс будет распространяться в нижние отделы дыхательных путей, провоцируя развитие воспаления бронхов.
При дальнейшем отсутствии терапии или неадекватном лечении бронхит может приобрести хроническую форму, которая сопровождается постоянным сухим кашлем. Хронический бронхит, в свою очередь, способен вызывать тяжелые осложнения, такие как бронхиальная астма, пневмония или абсцесс легкого.
Основные принципы лечения
Независимо от возраста пациента лечение затяжного кашля необходимо проводить только после консультации с врачом. И у взрослого, и у ребенка недолеченный кашель может вызывать неприятные и даже опасные последствия. Тем не менее, когда основное заболевание прошло, а кашель остался, избавиться от него можно с помощью довольно простых методов.
При сухом кашле необходимо принимать меры, которые позволят повысить количество образующейся мокроты. Благодаря этому кашель приобретет продуктивную форму, то есть превратится во влажный, перестанет раздражать бронхи и ускорит процесс их очищения от мокроты.
Чтобы перевести сухой кашель во влажный, нужно употреблять как можно больше жидкости: теплые минеральные воды, чай с медом, теплое молоко с добавлением сливочного масла, компоты и морсы.
Кроме того, важно следить за качеством воздуха в помещении – слишком теплый и сухой воздух может значительно замедлить процесс выздоровления.
При влажном кашле с плохо отходящей мокротой необходимо применять муколитические средства, а также два или три раза в день проводить ингаляции. Для них можно использовать подогретую щелочную минеральную воду или обычный физраствор.
В жидкость для ингаляции можно добавлять немного пихтового, эвкалиптового или анисового масла, которые улучшат откашливание и поспособствуют скорейшему очищению дыхательных путей.
При лечении кашля у взрослого для улучшения отхождения мокроты можно использовать подогретое пиво (полстакана напитка на один прием).
При влажном кашле, который перешел в продуктивную форму, лечение продолжают с помощью отхаркивающих средств, например, сиропов или травяных настоев на основе корня солодки, девясила или мать-и-мачехи.
Чтобы улучшить отхождение мокроты, после длительного лежания или сна рекомендуется несколько раз поменять положение (перевернуться на один и на другой бок, на живот, на спину).
Также можно выполнять дыхательную гимнастику.
Медикаментозные средства
В некоторых случаях затянувшийся кашель нельзя вылечить с помощью обычных средств, так как время уже упущено, и инфекционный процесс распространился слишком широко. Поэтому если лечение не дает никакого результата, не стоит откладывать визит к врачу. Необходимо обратиться к специалисту (врачу-пульмонологу) и пройти обследование.
Дальнейшее лечение может включать различные виды медикаментов и физиотерапевтических методов:
- антибиотики – назначают после рентгена и подтверждения бактериального характера заболевания;
- бронхорасширяющие средства – могут применяться в том случае, если у больного диагностирован острый бронхит;
- массаж грудной клетки, в частности, вибрационный – помогает очистить бронхи от скопившейся мокроты;
- постуральный дренаж – процедура, при которой больной под наблюдением медсестры лежит с наклоненной вниз верхней половиной туловища, поочередно переворачиваясь с боку на бок и со спины на живот;
- ультразвуковые процедуры – используются в тех случаях, когда необходимо вывести скопления мокроты из наиболее труднодоступных участков бронхов.
Чем раньше начато лечение, тем меньше риск осложнений и неприятных последствий для здоровья, поэтому при затяжном кашле рекомендуется как можно скорее пройти обследование у врача – в этом случае справиться с проблемой можно будет значительно проще и быстрее.
Источник: http://www.wjtoday.ru/kak-lechit-zatyazhnoj-kashel/





