Остеотомия SCARF (Скарф): что это за операция и кому ее назначают, осложнения, стоимость
Операция, целью которой является рассечение кости и ее дальнейшее правильное сращивание для излечения некоторых заболеваний костей конечностей, называется остеотомией. Один из ее видов, который выполняется Z-образно, носит название SCARF (Скарф).
статьи:
Особенности процедуры
Осложнения и противопоказания
Преимущества и недостатки метода
Стоимость операции
Остеотомия SCARF применяется для лечения hallux valgus (вальгусной деформации первого пальца стопы), известной так же как «шишка на ноге».
Этот вид остеотомии является наиболее популярным и широко используемым.
Благодаря фиксации костных отломков специальными титановыми винтами, после операции нет необходимости в ношении гипса либо поддерживающей повязки, так как фиксация абсолютно стабильна.
Остеотомия этого вида — наиболее подходящая для исправления умеренных и тяжелых форм вальгусной деформации, с углом от 17˚ до 40˚. Также Скарф позволяет откорректировать разворот большого пальца ноги вокруг его продольной оси, который широко распространен при вальгусной деформации.
Благодаря проведению остеотомии по методу Скарф достигается восстановление анатомической структуры стопы и ее функций, устраняются ее деформации, что облегчает подбор обуви, а также избавляет от болей.
Как проходит операция?
Скарф подразумевает разрез кости и последующее исправление деформации, и соединение костей в правильном положении.
Операция проводится под общим наркозом или местной анестезией. Длительность ее — около 1-2 часов.
Хирург осуществляет разрез внутренней стороны ступни, начиная от основания большого пальца и завершая около начала плюсневой кости.
После этого, получив доступ к кости, специальной микропилой вырезают Z-образный участок первой плюсневой косточки.
Это обеспечивает отделение головки кости от ее основной части и дает возможность вернуть кость в правильное положение. Для этого головку первой плюсневой косточки смещают под нужным углом.
Фрагменты кости закрепляются при помощи специальных титановых винтов, которые обеспечивают максимальную стабильность соединения. Если эти винты не вызывают никакого дискомфорта или аллергий, то их не удаляют из тела.
В случаях, когда винты доставляют какие-либо неудобства, их удаляют после полного сращивания кости. Ту часть плюсневой кости большого пальца, которая выступает, удаляют.
Особое внимание во время операции уделяется не только костям, а и находящимся вблизи сухожилиям. Ведь для нормального функционирования стопы очень важно придать им правильное расположение.
В особо сложных случаях Скарф дополняется иными методиками для достижения наиболее качественного результата.
Возможные осложнения
Осложнения после проведения такого вида остеотомии немногочисленны и встречаются редко. Чаще всего они зависят от профессионализма хирурга, правильности техники выполнения, правильности выбора вида вмешательства, адекватном проведении послеоперационного периода и реабилитации.
Возможные осложнения:
- рецидив болезни;
- передаточная метатарзалгия;
- несращение кости;
- инфекционный процесс.
Противопоказания к проведению операции
Существуют и противопоказания к выполнению такого хирургического вмешательства. Это:
- выраженный остеопороз;
- ревматоидный артрит;
- пониженная регенерация кости;
- пожилой возраст;
- ожирение;
- наличие инфекционного заболевания.
Преимущества этого метода коррекции
Данная методика устранения деформации стопы имеет ряд преимуществ:
- возможность изменять положение фрагмента плюсневой кости в разных направлениях, смещая и поворачивая его;
- при необходимости позволяет удлинить или укоротить плюсневую кость;
- позволяет перемещать костные фрагменты вверх или вниз для достижения снижения нагрузок на область первого фалангового сустава стопы.
Недостатки устранения деформации стопы по методу Скарф
Существуют и некоторые недостатки и несовершенства этой методики:
- высокая травматичность и сложность проведения хирургического вмешательства;
- раскол кости во время введения фиксирующего винта;
- утрата фиксации, достигнутой при затягивании винтов, при резорбции кости в месте металлоостеосинтеза;
- необходимость удаления винтов из-за дискомфорта, аллергических реакций или миграции самих винтов.
Подготовка к операции
Обычно операция проводится планово. Пациент при поступлении в клинику должен сдать все анализы и пройти дополнительные исследования.
Так, обязательно назначаются общие анализы крови и мочи, биохимический анализ крови, определение сахара в крови, исследование на сифилис, СПИД, гепатит, проводится флюорография и рентген конечности, которая будет оперироваться. Дополнительно могут назначаться и иные анализы или обследования, в том числе и на определение аллергии на определенные лекарственные средства.
Пребывание в стационаре обычно составляет 3-5 дней, в зависимости от состояния пациента после проведения хирургического вмешательства.
Восстановительный период после операции
После проведения оперативного вмешательства пациенту необходимо пребывание в условиях стационара в течение 2-3 дней. В это время необходимо ограничить нагрузки на прооперированную ногу.
Необходимо использовать костыли для передвижения, при этом 3 дня нельзя опираться на больную ногу. Также, первые 3 дня необходимо максимальное количество времени проводить в положении лежа.
Прооперированную ногу при этом следует поднимать выше тела, укладывая ее на несколько подушек, сложенных одна на другую либо на иную опору.
Начиная с 4-го дня на ногу можно частично опираться. Ходить на костылях и не давать сильных нагрузок ноге следует не менее 2 недель. В течение такого же времени к месту операции нужно прикладывать холод (охлаждающий пакет), предварительно под него положив ткань или полотенце, чтобы уберечь кожу от повреждений.
После операции рекомендуется ношение специальной обуви (туфли Барука), которые обеспечивают перераспределение нагрузки при ходьбе на пятки. Перевязки ежедневно проводятся 7-10 дней, а по истечению 14-18 дней снимают швы.
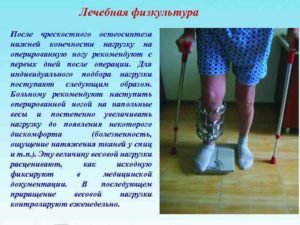
По истечению 20-21 дня после проведения Скарф, стопу можно мыть под душем. В ванной можно мыть не ранее, чем полностью заживут швы. Примерно в это же время начинают проводить лечебную гимнастику для конечности.
Через 42 дня после операции делается рентгеновский снимок, на котором смотрят состояние сращивания кости. Если все прошло отлично, то разрешается ношение обычной обуви.
Сколько длится нетрудоспособность при остеотомии по методу Скарф?
Длительность нетрудоспособности зависит от успешности восстановительного процесса после операции, а также вида выполняемых работ.
Людям, сидячих профессий выходить на работу обычно позволяют спустя 8 недель. Если же профессия подразумевает физический труд, то лист нетрудоспособности выписывается на 12 и более недель.
А спортивные нагрузки на ногу разрешены не ранее чем через 5 месяцев после операции.
Стоимость процедуры
Данная операция проводится во многих клиниках, специализирующихся на лечении проблем позвоночника и костей. Ее стоимость варьируется от 35000 до 50000 рублей.
Прогноз лечения пациента зависит от тяжести деформации стопы, наличия сопутствующих заболеваний, возраста и иных факторов. Но в большинстве случаев он благоприятный. Важно вовремя обратиться к врачу за получением адекватной помощи.
Источник: https://proinfospine.ru/osteotomiya-scarf-skarf-chto-eto-za-operatsiya-i-komu-ee-naznachayut-oslozhneniya-stoimost.html
Разная длина ног после эндопротезирования: кто виноват и что делать
Разная длина нижних конечностей — частое и неприятное осложнение эндопротезирования тазобедренного сустава. Его выявляют у 16-27% пациентов.
Прооперированная нога чаще становится длиннее, чем короче. Это приводит к нарушению кинематики ТБС, перекосу таза, появлению хромоты, болей в спине и неврологической симптоматики. Из-за данных расстройств качество жизни пациента резко снижается. В некоторых случаях больным дают группу инвалидности.
Способы точной диагностики разницы в длине.
Почему после эндопротезирования тазобедренного сустава так часто случается разница в длине ног? Является ли это осложнение случайным невезением или результатом неправильного подбора импланта и некачественного выполнения операции?
Норма или патология?
Человеческое тело асимметрично – это факт. Нет ничего удивительного в том, что длина ног у здорового трудоспособного человека немного разная. Согласно мнению ортопедов, нормальное несоответствие до 0,5 см. По разным данным, его выявляют у 50-95% населения. Обладатели разных конечностей не замечают своего «дефекта» и живут полноценной жизнью.
Любопытно! Зарубежные ученые провели исследование и изучили ощущения людей при асимметрии нижних конечностей. Люди с разницей в длине ног в 5 мм не предъявляли субъективных жалоб. А вот уже при несоответствии в 10 мм около 97% испытуемых жаловались на функциональные расстройства ТБС.
Нет ничего удивительного, что перед эндопротезированием выявляют разницу в длине нижних конечностей. Врачи предлагают больным «выровнять» ноги в ходе операции.
Таблица 1. Степени несоответствия длины ног.
| Разница в длине, см | Возможные причины | Симптомы и последствия |
| < 1 | Индивидуальные особенности строения костей таза и нижних конечностей.Дегенеративные изменения в тазобедренном суставе на фоне деформирующего остеоартроза или хронических артритов. | Не вызывает никаких симптомов или функциональных расстройств. Отметим, что некоторые специалисты считают допустимым несоответствие в 1,5 см. |
| 1-2 | Тяжелое течение артроза, сопровождающееся развитием анкилозов.Функциональное удлинение нижней конечности после проведенного эндопротезирования в первые несколько месяцев после операции.Неправильный подбор или установка эндопротеза ТБС. | Сопровождается нарушением функционирования ТБС, которое компенсируется за счет рефлекторного напряжения мышц, перекоса таза и искривления позвоночника.При этом у человека нет неврологической симптоматики. |
| > 2 | Возникает из-за неудачно выполненной операции по замене тазобедренного сустава.Причиной может быть отсутствие полноценной реабилитации в восстановительном периоде. | Приводит к выраженной дисфункции тазобедренного сустава, искривлению позвоночника, неврологическим нарушениям. Люди с подобным несоответствием жалуются на хромоту и сильные боли в ноге. |
В первые месяцы после эндопротезирования пациенту может казаться, что прооперированная нога стала длиннее. Это случается тогда, когда до операции больная конечность была короче. Естественное, в первое время больному тяжело перестроиться, поскольку его мышцы и позвоночник уже «привыкли» к короткой ноге. При качественной реабилитации чувство несоответствия проходит уже через 2-3 месяца.
Факт! По литературным данным, после эндопротезирования ТБС у 12-22% больных появляется несоответствие в длине конечностей в 1 см и более. Это приводит к неудовлетворительным результатам операции и жалобам пациентов.
Суть проблемы
Во многих странах зарубежья разная длина ног и вызванная ею хромота — частая причина судебных исков против хирургов. У нас же такое несоответствие – вариант нормы. После неудачной операции люди молча мирятся с дефектом или исправляют его подкладками под пятку или каблуками для обуви.
Наиболее неприятным последствием разницы в длине ног — «падающая хромота», при которой человек резко опускает всю массу тела на более короткую конечность. Это ведет к нарушению ритма походки и развитию приспособительных изменений в осанке. Результат – перекос таза, искривление позвоночника, мышечное перенапряжение и хронические боли в нижней конечности.
Вывод! Разный размер ног после замены ТБС – это неприятное и опасное осложнение, которое нередко приводит к дискомфорту, снижению работоспособности и даже инвалидности.
Причины разницы в длине ног после операции
Несоответствие в длине нижних конечностей обычно является следствием неправильного подбора и установки эндопротеза. Причиной этого может быть плохое материально-техническое оснащение больницы, недостаточный опыт хирурга, имплантирование самого дешевого протеза и т.д.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Анатомо-физиологические особенности строения ТБС
Тазобедренные суставы у разных людей имеют различное строение. Отличаться могут линия наклона вертлужной впадины, шеечно-диафизарный угол (ШДУ), форма и ширина бедренного канала, особенности расположения шейки бедренной кости. У мужчин и женщин строение таза и тазобедренных суставов сильно отличается.
Выбор способа фиксации ножки эндопротеза зависит от формы канала бедренной кости. При установке импланта бесцементным путем клинически значимая разница в длине ног возникает в два раза чаще (у 56% пациентов). В случае цементной фиксации осложнение развивается у 23% прооперированных.
Установка неподходящего протеза
Причиной удлинения конечности после операции является имплантация эндопротезов с моноблочными бесцементными ножками без предварительного определения ШДУ и величины offset. В подобных условиях очень высока вероятность несоответствия параметров ножки протеза и проксимального отдела бедренной кости.
Чтобы достичь стабильности сустава, врачам в ходе операции приходится низводить бедро, что в итоге приводит к удлинению ноги.
При подборе протеза имеет значение не только offset и ШДУ ножки, но и ее форма, ширина, а также некоторые другие параметры. Чтобы эндопротезирование прошло успешно, имплант должен соответствовать проксимальному отделу бедренной кости. Добиться этого с моноблочными ножками тяжело.
Ошибки оперирующего хирурга
В некоторых случаях причиной разной длины ног является неопытность, халатность или невнимательность лечащего врача. Хирурги неправильно подбирают ножку эндопротеза, а в последующем приводит к низведению бедра в ходе операции.
Несоответствие может возникать из-за отсутствия контроля за равенством ног во время хирургического вмешательства. При эндопротезировании врач должен проверять длину нижних конечностей по уровню коленных суставов, внутренних лодыжек и пяток.
Как избежать разницы в длине ног после операции
Чтобы застраховать себя от неудачных исходов операции обращайтесь в хорошую клинику на коммерческой основе.
Меры предосторожности:
- Дооперационное обследование и прогноз результатов эндопротезирования. Проведение электромиографии, анализ рентгенограмм, оценка биомеханической модели ТБС позволяет заранее спрогнозировать исход операции.
- Тщательный подбор импланта и способа его фиксации. Нужно учитывать гендерные и индивидуальные особенности строения тазобедренного сустава. Ошибки на этом этапе наиболее частые причины разности в длине ног после операции.
- Установка качественного протеза. Доказано, что лучшей является установка импортных эндопротезов с модульными шейками и ножками цементной фиксации. Большое значение имеет и подбор формы и размера бедренного компонента.
- Тщательный интраоперационный контроль. Если больному имплантируют протез с модульной шейкой, хирург должен правильно определить применяемый бедренный модуль. В ходе оперативного вмешательства он должен несколько раз проверить длину нижних конечностей.
- Реабилитация после операции. В реабилитационном периоде человек должен выполнять упражнения для укрепления мышц и восстановление функциональной активности ТБС.
Источник: https://msk-artusmed.ru/endoprotezirovanie/raznitsa-dliny-nog/
Ходьба по лестнице после эндопротезирования тазобедренного сустава
Дата последнего обновления 23.06.2019
Применение костылей или специальных ходунков необходимо каждому человеку, перенесшему эндопротезирование любого крупного сустава нижней конечности.
Ходьба с помощью опорных приспособлений – это важная часть реабилитации.
Она помогает пациентам поддерживать хорошую физическую форму в послеоперационном периоде и они могут быстрее восстановиться и вернуться к привычному образу жизни.
После замены ТБС.
Многие врачи рекомендуют больным заранее приобрести костыли и научиться ходить на них. Более того, во многих частных клиниках специалисты подбирают пациентам наиболее подходящие средства опоры и учат пользоваться ими. Все это позволяет избежать неприятностей и осложнений в реабилитационном периоде.
После операции вставайте с кровати только с разрешения лечащего врача. Используйте их ровно столько, сколько он скажет. Не отказывайтесь от ходьбы с ними раньше времени. Подобная самодеятельность может иметь неприятные последствия.
Зачем нужны костыли
Эндопротезирование тазобедренного или коленного сустава – это сложное хирургическое вмешательство, в ходе которого повреждаются не только кости, но и мягкие ткани ноги.
После операции у пациентов восстанавливается анатомическая целостность сустава, но не функции нижней конечности. Для того, чтобы начать самостоятельно передвигаться, больному требуется немало времени.
В этот период ему необходимо использовать вспомогательные приспособления для ходьбы.
Основные цели их применения:
- Защитить человека от падения. В первые дни после операции больного нередко беспокоят общая слабость и головокружение. Прооперированная нога как правило ослаблена и не функциональна, имеет отек и болезненность. В это время они служат отличной опорой, на которую он может положиться в нужный момент. Когда человек начинает много передвигаться, они поддерживают его во время передышек. Пациент может ходить сколько потребуется без риска упасть, ведь они обеспечивают две дополнительные точки опоры.
- Уменьшить нагрузку на больную ногу. Во время ходьбы с костылями пациент лишь немного опирается на прооперированную конечность. Неполная нагрузка позволяет максимально ограничить травматизацию ноги, не перегружать совсем недавно имплантированные элементы и создать хорошие условия для заживления послеоперационной раны. Благодаря этому реабилитационный период протекает более благоприятно, а функции ноги восстанавливаются быстрее. А костная ткань может без стрессов прорастать в поры эндопротеза.
Отметим, что использовать костыли могут только лица с хорошо развитыми мышцами торса, плечевого пояса и верхних конечностей.
У них должно быть достаточно силы для поддержания своего тела в нужном для ходьбы положении.
Что касается пожилых, слишком слабых и больных людей, они не всегда имеют возможность пользоваться приспособлениями. Как правило, врачи рекомендуют таким пациентам ходить с ходунками.
Какие лучше?
Чаше всего используются подлоктевой тип. Они очень легкие и маневренные по сравнению с подмышечными. Ими проще манипулировать в ограниченном пространстве.
Как правильно ходить на костылях
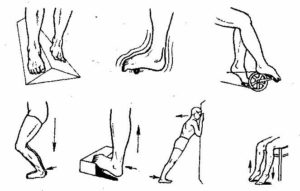
Принцип очень прост, суть его заключается в том, чтобы «больная» нога всегда находилась между двух костылей.
[2]- Когда делаем шаг «здоровой» ногой, «больная» остается на месте вместе с костылями на одной линии.
- Когда делаем шаг больной ногой, вес тела целиком переносится на здоровую ногу, а больная, вместе с двумя костылями на одной линии делает шаг.
Со временем Вы перейдете на перекрестный шаг, он полностью совпадает с ходьбой без костылей, когда делая шаг левой ногой, вперед подается правая рука, когда шагаете правой ногой, подается левая рука. Это прирожденный стереотип походки, поэтому какие-то дополнительные комментарии не требуется, это придет само.
Черным указана больная нога, обратите внимание, что она всегда находится между двух костылей.
Как долго использовать костыли
Минимальный срок использования костылей после эндопротезирования – 6 недель. Если во время операции или в послеоперационном периоде возникли осложнения – скорее всего вам придется ходить с ними немного дольше. Это касается тех случаев, когда в ходе хирургического вмешательства врачи меняли сразу оба коленных или тазобедренных сустава.
Противопоказания к раннему отказу:
- наличие остеопороза или явных дефектов костной ткани;
- интраоперационные расколы костей;
- реконструктивные операции, требующие проведения костной пластики или применения дополнительных фиксирующих приспособлений;
- имплантация бедренного компонента проксимальной фиксации, который крепится в губчатой кости вертельной области;
- большая масса тела пациента.
В разных клиниках эндопротезирование выполняют по различным методикам. К примеру, в больницах Российской Федерации тазобедренные суставы меняют, предварительно сделав большой разрез мягких тканей бедра.
В европейских клиниках операцию делают по малоинвазивной методике. В ходе хирургического вмешательства хирурги не рассекают мышцы, а лишь раздвигают их.
Естественно, во втором случае реабилитация будет проходить легче, а человек сможет отказаться от костылей намного раньше.
Факт! При нормальном течении реабилитационного периода человек начинает понемногу ходить без опоры уже на 4-5 неделю. Поначалу ему разрешают самостоятельно пройти 5-10, затем – 20-30 метров.
Почему так важно вовремя отложить костыли
Ранняя активизация пациента с полной нагрузкой на прооперированную ногу ускоряет реабилитацию и способствует быстрому восстановлению функций конечности. Поэтому врачи следят за тем, чтобы больные как можно раньше начинали садиться, вставать с постели и ходить. Ведь чем больше человек будет двигаться и заниматься лечебной физкультурой – тем быстрее он вернется к привычному образу жизни.
На определенном этапе реабилитации костыли начинают мешать больному передвигаться, физически пациент готов ходит без них, но морально нет. В этой ситуации человеку лучше полностью отказаться от их использования. В противном случае он будет «цепляться» за дополнительные средства опоры, что негативно скажется на состоянии мышц и замедлит восстановление.
Читайте так же: Боли в суставах пальцев рук народное лечение
Многие пациенты поначалу боятся передвигаться самостоятельно. В большинстве случаев их страхи необоснованны и лишь мешают им вынуждая на протяжении нескольких месяцев ходить с тростью, хотя нужды в этом нет. В результате они понапрасну теряют время и собственными руками тормозят реабилитацию.
Использование трости после эндопротезирования
Во многих источниках вы можете найти информацию о том, что после отказа от костылей больные должны еще несколько недель ходить с тростью. Это не совсем верно. Трость нужна лишь слабым пожилым людям и пациентам с осложнениями. Всем остальным использовать данное приспособление не нужно.
Напрасное применение дополнительных средств опоры приводит к тому, что пациенты «эмоционально привязываются к трости».
Казалось бы, сроки после операции и физическое состояние позволяют им самостоятельно передвигаться, однако делать этого они не могут.
Чтобы подобного не случилось с вами – откажитесь от ходунков, костылей и тростей нужно как можно раньше. Естественно, делайте это только с разрешения лечащего врача.
https://orthoinfo.aaos.org/en/recovery/how-to-use-crutches-canes-and-walkers/ https://www.nbt.nhs.uk/sites/default/files/attachments/Hip%20Replacement_NBT002046.pdf https://cyberleninka.ru/article/v/reabilitatsiya-bolnyh-posle-endoprotezirovaniya-tazobedrennogo-sustava
Источник: https://xn-----elchoeaqzhacga3ahr5g3esc.xn--p1ai/hodba-po-lestnitse-posle-endoprotezirovaniya-tazobedrennogo-sustava/
15 лучших упражнений для ног
Если вы качаете всё тело на одной тренировке, включите по одному упражнению на каждую мышечную группу. Если предпочитаете сплиты, выберите один-два варианта для каждой группы и добавьте в программу занятий в день ног.
Многосуставные упражнения, в которых нога сгибается и в тазобедренном, и в коленном суставах (приседания, становая тяга, выпады) лучше выполнять в начале тренировки. Так вы сможете полностью выложиться и взять больший вес, чем если бы предварительно утомили мышцы и нервную систему более простыми нагрузками. Односуставные упражнения выполняйте в конце тренировки.
Для максимального роста мышц делайте 3–5 подходов по 8–12 повторений. Подбирайте вес таким образом, чтобы последние движения в каждом подходе давались с трудом. Последний подход можете делать до отказа мышц.
Выполнению упражнений с рабочим весом должны предшествовать несколько разминочных подходов с более лёгкой штангой. Например, перед приседанием со штангой 80 кг можно сделать три подхода с шагом 20 кг: 5 раз с грифом 20 кг, 5 раз со штангой 40 кг, 3 раза — с 60 кг.
Чтобы избежать застоя в тренировках, периодически чередуйте упражнения, а также меняйте постановку ног и положение стоп там, где это возможно.
Мы последовательно расскажем, как прокачать переднюю, заднюю и внутреннюю части бедра.
Какие упражнения выполнять для передней стороны бедра
Здесь расположены квадрицепсы — большие мышцы из четырех головок. Квадрицепс разгибает голень, а его центральная головка — прямая мышца бедра — также сгибает бедро.
1. Приседания со штангой на спине
Упражнение задействует мышцы ног и корпуса, хорошо нагружает переднюю часть бедра.
Возьмите штангу со стоек, сведите лопатки, расправьте грудь, выпрямите спину. Поставьте ноги на ширине плеч, чуть разверните носки в стороны. Отведите таз назад и присядьте до параллели бёдер с полом. В процессе не отрывайте пятки от пола и не ложитесь животом на колени.
На выходе из приседа не сводите колени. Смотрите прямо перед собой, концентрируйтесь на работе мышц.
2. Приседания со штангой на груди
Эффективно прокачивает переднюю сторону бёдра, особенно внутреннюю часть (медиальную головку). Такие приседания безопаснее для коленей и поясницы, чем вариант с весом на спине.
Снимите штангу со стоек, выведите локти вперёд, прогните спину. Поставьте ноги на ширине плеч, чуть разверните носки в стороны. Присядьте до параллели бёдер с полом или чуть ниже и поднимитесь обратно.
3. Выпады
Хорошо нагружают всю переднюю поверхность бедра.
Если вам трудно удержать равновесие в этом упражнении, попробуйте выпады назад: они легче, но менее эффективны.
Можно делать выпады с разным отягощением: со штангой на плечах, с гантелями в руках, с резинкой-эспандером. Для начала лучше попробовать гантели: так будет проще удержать равновесие.
Встаньте прямо, возьмите в руки утяжеляющие элементы, расправьте плечи, выпрямите спину. Сделайте выпад вперёд, не касайтесь пола коленом стоящей сзади ноги: пусть между ними останется пространство в 5–10 сантиметров. Выпрямитесь и повторите с другой ноги.
Некоторые люди делают выпады в проходке по залу. Если ваша цель — сжечь побольше калорий и укрепить мышцы кора, они могут быть полезны. Но они хуже прокачивают бёдра, чем выпады вперёд на месте.
4. Жим ногами в тренажёре
То же самое, что и приседания, но с минимальной нагрузкой на мышцы кора и разгибатели спины. За счёт этого вы можете взять больший вес, не рискуя сорвать спину, и лучше нагрузить бёдра. Кроме того, жим ногами прокачивает переднюю часть бедра так же эффективно , как и разгибание ног в тренажёре, но не так сильно нагружает колени.
Сядьте на кресло тренажёра, прижмите поясницу к спинке и не отрывайте до конца упражнения. Поставьте ноги в нижней части платформы: такая положение максимально загружает переднюю часть бедра. Высокая постановка ног обеспечивает больше нагрузки на ягодицы.
Под весом платформы согните ноги до прямого угла в коленях, а затем выжмите её обратно. В крайней точке не выпрямляйте колени полностью, оставьте их слегка согнутыми.
Какие упражнения выполнять для задней стороны бедра
Здесь расположены бицепсы бедра, полуперепончатая и полусухожильная мышцы. Они разгибают бедро и сгибают голень.
1. Становая тяга
Прокачивает всю заднюю поверхность тела: разгибатели спины, ягодицы, заднюю сторону бедра и икры.
Подойдите к штанге и встаньте так, чтобы гриф располагался над шнуровкой кроссовок. Поставьте ноги на ширине плеч, чуть разверните носки в стороны. Отведите таз назад, наклонитесь с прямой спиной и возьмитесь за гриф так, чтобы ладони были на ширине плеч.
Сохраняя спину прямой, разогните корпус и выпрямитесь со штангой в руках. Ведите гриф очень близко к голеням, тогда штанга пойдёт по идеальной траектории. После распрямления опустите снаряд на пол и повторите упражнение.
Задняя часть бедра примерно одинаково прокачивается в любом виде становой тяги. Изменив вариант исполнения, вы можете увеличить нагрузку на другие мышцы:
- Становая тяга на прямых ногах лучше разрабатывает икроножные мышцы.
- Становая тяга сумо лучше грузит переднюю часть бедра: латеральную и медиальную головки и переднюю часть голени.
2. Подъёмы корпуса на GHD
Хорошо нагружает заднюю поверхность бедра, а также ягодицы и разгибатели спины.
Вставьте стопы под валики тренажёра, вытяните корпус параллельно полу, руки уберите за голову. Опустите корпус, сохраняя прямую спину, а затем поднимитесь до параллели с полом или чуть выше.
Чтобы усложнить упражнение, добавьте свободные веса. Если нужно утяжеление до 5 кг, возьмите блин и держите его рядом с головой, если больше — положите на плечи бодибар, гриф или штангу.
3. Good morning
Хорошо нагружает и растягивает заднюю часть бедра, прокачивает разгибатели спины.
Поставьте ноги на ширине плеч, носки направьте вперёд. Положите штангу на плечи, выпрямите и чуть прогните спину. Слегка согните колени, отведите таз назад и наклоните корпус вперёд до параллели с полом. Выпрямитесь и повторите.
Здесь важно отводить таз назад и держать спину прямой. Если вам не хватает растяжки, чтобы выполнять это упражнение правильно, замените его на другое.
4. Болгарский сплит-присед
Сплит-присед прокачивает заднюю поверхность бедра лучше , чем обычные приседания, выпады и зашагивания.
Встаньте спиной в шаге от небольшого возвышения, например лавки. Закиньте на возвышение один носок и присядьте до параллели бедра с полом. Выпрямитесь и повторите.
Сначала попробуйте сплит-присед без утяжеления. Если у вас получается удерживать равновесие, можете взять гантели или приседать со штангой на плечах.
5. Наклон вперёд на коленях
Прекрасно нагружает заднюю часть бедра. Если есть возможность, выполняйте с партнёром, если нет — попробуйте засунуть ноги под тренажёр или стойку. Только не забудьте подстелить под колени коврик.
Зафиксируйте ноги, вытяните корпус и бёдра в одну линию. Как можно сильнее наклонитесь вперёд. Но ровно настолько, насколько получается сохранить прямое положение корпуса и не сгибаться в тазобедренных суставах. Поднимитесь обратно и повторите.
Какие упражнения выполнять для внутренней части бедра
Здесь расположены тонкая, длинная, короткая и большая приводящие мышцы, а также гребенчатая мышца. Все они приводят бедро и участвуют в его сгибании.
1. Приведение ног
Упражнение можно выполнять с помощью кроссовера или резиновой ленты-эспандера, зацепленной за стойку.
Наденьте крепление кроссовера на правую щиколотку и встаньте в шаге от нижнего блока правым боком к нему. Невысоко поднимите ногу в сторону. Преодолевая сопротивление кроссовера, приведите правую ногу к левой, отведите обратно и повторите. Когда закончите подход, выполните с другой ноги. Теперь крепление будет на левой ноге и вы будете стоять левым боком к блоку.
Если выполняете с эспандером, зацепите ленту за стойку на уровне голени и накиньте свободную петлю на щиколотку. В остальном движение то же, что и в кроссовере.
2. Копенгагенские приведения
Это упражнение можно выполнять с партнёром, на петлях, грифе или лавочке. Встаньте в боковую планку на локте, положите щиколотку верхней ноги на возвышение или засуньте в петлю. Либо попросите партнёра держать вас за бедро и щиколотку.
Приводите нижнюю ногу к верхней и опускайте обратно. Если делаете на грифе, в петлях или с партнёром, можно приводить прямую, если на лавочке или боксе — согнутую в колене.
4. Сведения на тренажёре
Простой и эффективный вариант для занятий в зале. Сядьте на тренажёр, прижмите поясницу к креслу, возьмитесь за ручки. Сводите ноги и разводите обратно.
Какие упражнения выполнять для мышц голени
Форму голени определяют икроножная и камбаловидная мышцы. Чтобы нагрузить икроножную мышцу, нужно разгибать стопы с прямыми коленями, а вот камбаловидная лучше включается, когда ноги в коленях согнуты под прямым углом.
Кроме того, имеет значение скорость: икроножная лучше реагирует на быстрые движения, камбаловидная — на медленные.
1. Подъёмы на носок на одной ноге
Упражнение прекрасно нагружает икроножные мышцы.
Встаньте носками на блин, поднимите одну ногу. Вставайте на носок и опускайтесь обратно. Постепенно увеличивайте диапазон, опуская пятку чуть ниже. Если вы хорошо удерживаете равновесие, можете взять в руки гантели.
2. Подъёмы на носки стоя
Упражнение на икроножную мышцу. Можете выполнять его в специальном тренажёре или просто со штангой на плечах. Быстро поднимайтесь на носки и опускайтесь обратно.
3. Подъёмы на носки сидя
Этот вариант хорошо нагружает камбаловидные мышцы, поэтому выполняйте подъёмы медленно. Можете делать упражнение в тренажёре или со штангой на коленях.
Если выбираете вариант со штангой, подложите под носки блин, чтобы увеличить диапазон движения и в нижней точке растягивать мышцы. Также наденьте на гриф подушку, иначе он будет впиваться в ноги.
Источник: https://Lifehacker.ru/kak-nakachat-nogi/
Техника наложения эластичного бинта на нижнюю конечность

Для правильного подбора изделия, следует знать, какие эластичные бинты нужны для операции, а какие – для других целей.
По степени растяжимости выделяют:
- короткая (менее 50-70%), используется при значительных варикозных изменениях с формированием язвенных повреждений кожных покровов;
- средняя (от 70 до 140%), используется при сформированном варикозе, но без появления осложнений, а также после операции и склеротерапии;
- высокая (более 150%), применяется как профилактическое средство или на самой начальной стадии расширения вен на ногах.
По типу материала эластические бинты могут быть:
Вязаные бинты представляют собой переплетение петель хлопчатобумажных нитей и синтетики. Благодаря этому они пропускают воздух и пот, но срок их службы невелик. Частые стирки и постоянное использование быстро приводят их в негодность, а при отрезании край изделия может распускаться.
Поэтому, если нет уверенности в правильности выбора длины, лучше покупать тканевые варианты эластичного бинта, которые можно смело разрезать.
Важно для приобретения изделия узнавать его параметры:
- Наиболее оптимальными для нижних конечностей считаются ленты с шириной 10 см и длиной 6 м, такой эластичный бинт используется на бедро, а также голову и живот.
- Длина до 2 м предназначена для ступней, кистей, и отдельных пальцев.
- Крупные суставы и голени фиксируются при помощи 3-4 метровых приспособлений.
- Область таза и груди требует приобретения бинта длиной в 7 м.
Зачем надевать компрессионные чулки для операции кесарева сечения?
Существует несколько несложных правил надевания чулок:
- Чулки пациент надевает в положении лежа на спине, на чистую, сухую кожу ног.
- Предварительно каждый чулок выворачивается на изнаночную сторону.
- В случае возникновения каких-либо сложностей, их можно надевать не только ручным способом, но и используя специальное механическое устройство (особенно это показано для ослабленных, пожилых больных).
- Вручную чулок нужно скатать от верхней части к носку, натянуть носок на стопу, аккуратно провести вдоль ноги, разворачивая ткань по всей длине, разглаживая складки.
- При применении прибора машина самостоятельно собирает чулок. Больному остается лишь вдеть в него стопу и натянуть компрессионный чулок до бедра.
- Во время проведения всех манипуляций очень важно соблюдать правильную последовательность использования эластичного изделия, так как есть риск повредить тонкие волокна ткани и нивелировать его лечебный эффект. Чулки надеваются в день операции с утра, сразу же после пробуждения, без вставания с кровати.
Сколько носить компрессионные чулки после операции и когда снимать их
Чулки необходимо носить в течение не менее 14 дней после оперативного вмешательства, причем первые 3 суток их нельзя снимать вообще. Минимальный срок эксплуатации изделия составляет 1 неделю, максимальный — 30 дней.
Как правило, в дальнейшем разрешается делать профилактические паузы в ношении чулок — начиная с ночного отдыха и постепенно увеличивая сроки вплоть до нескольких дней перерыва.
Самые точные рекомендации (например, сколько носить чулки после лапароскопии) способен дать только лечащий врач пациента, наблюдавший его с момента обнаружения заболевания до послеоперационного периода.
Кесарево сечение – обширная операция, при которой в венах часто возникает пониженное давление. Чтобы избежать воздушной эмболии, перед кесаревым сечением в обязательном порядке надевают антиэмболические чулки.
Плюсы и минусы использования
Использование для перевязки эластичных бинтов имеет свои положительные и отрицательные стороны. Плюсы их применения для бинтования по сравнению с обычными тканями заключаются в следующем:
- С помощью этого изделия можно облегчить состояние при легкой травме или растяжении связок.
- Распределение давления происходит по всей поверхности.
- Множество разновидностей позволяют выбрать такой вид бинта, который требуется при каждой индивидуальной форме повреждения.
- Цена изделия доступна при любом доходе.
- Быстро формируемые нехитрые навыки позволяют использовать его самостоятельно, не затрачивая своего времени на специалиста.
- Есть возможность регулировать степень натяжения.
- Длительность эксплуатации. При соблюдении правил ухода за таким бинтом, он может послужить долго, что значительно экономит денежные средства пациента.
- Изделие надежно фиксируется на определенном участке, не растягивается и не сползает.
- При использовании в области сустава держат форму при движении и не мешают сгибанию и разгибанию.
- Под такую повязку допускается использование компрессов и мазей, что при обычном бинтовании сделать затруднительно. К тому же эластичный бинт обладает согревающими свойствами.
Из отрицательных свойств данных медицинских изделий необходимо отметить следующие моменты:
- требуются минимальные навыки для фиксации;
- при неправильном наматывании можно ухудшить состояние и перекрыть доступ крови;
- длительное ношение приводит к раздражению кожи за счет эластичных волокон и ее перегреванию в теплое время года;
- несоблюдение правил ухода приведет к нарушению функциональности изделия;
- проблематично носить эластичный бинт под утягивающие вещи и обувь своего размера.
Показания и противопоказания
Изделия этого типа показаны преимущественно при варикозном расширении вен. Но на самом деле их используют и для устранения других проблем, к ним относятся:
- флебиты и тромбофлебиты;
- застой лимфы;
- ожоги, воспаления и проблемы рубцевания;
- подготовка и проведение операций;
- боли и отеки в суставах при артритах и артрозах;
- травмы (ушибы, вывихи, растяжения, разрывы связок);
- атрофия мышц и ослабление в области сочленения;
- повышенные нагрузки на суставы во время тяжелой работы или занятий спортом.
Противопоказано бинтование ног и других частей тела с помощью эластических изделий в таких случаях:
- нарушение функции артерий на ногах;
- инфекционные поражения;
- сахарный диабет на стадии нарушения кровотока в нижних конечностях или формирования диабетической стопы;
- запущенная сердечная недостаточность;
- плохое заживление ран;
- непереносимость материалов, входящих в состав ленты.
Зачем перед операцией бинтуют ноги эластичным бинтом?
Бинтование нижних конечностей относится к мерам эффективной профилактики очень тяжелого осложнения – образования тромбов, закупорки легочной артерии и гибели пациента.
Источник: https://ocrb.ru/ortopediya/bintovanie-nizhnih-konechnostej.html





