Катаральный колит кишечника: причины, симптомы и лечение

Любые повреждения и воспалительные процессы на слизистой оболочке кишечника могут привести к этому заболеванию. Колиты отличаются разнообразием и могут распространяться на все отделы органа. Катаральный колит кишечника относится к начальной стадии таких патологий, но уже через 1 – 3 дня переходит в хроническую форму заболевания.
Своевременная диагностика, обязательная диета и лечение помогут быстро устранить неприятные симптомы и остановить прогресс болезни.
Причины и симптомы
Любые патологии кишечника неизбежно сказываются на пищеварительной функции. Кроме того, они отличаются болезненностью и ухудшением общего состояния. Определить наличие колита можно по следующим симптомам.
Основные признаки заболевания:
- Нарушения пищеварительной функции: запоры, рвота или диарея.
- Повышенное газообразование.
- Болезненность в области живота, которая стихает после опорожнения кишечника.
- Общая интоксикация организма, слабость, сонливость и чувство постоянной усталости.
- Приступы бессонницы, тревожные состояния и резкая смена настроения.
- Неприятный запах изо рта, отрыжка и привкус горечи.
Симптомы появляются очень быстро и по многим показателям их можно спутать с пищевым отравлением. Может повыситься температура, появится горячка и озноб.
Кроме того, при прогрессирующем заболевании часто наблюдаются примеси слизи и крови в каловых массах.
Привести к развитию катарального колита кишечника могут множество негативных факторов. В первую очередь, это погрешности питания, ведь употребление слишком жирной, острой и другой «тяжелой» пищи может привести к таким проблемам. Кроме того, часто катаральные колиты диагностируют после перенесенных инфекций, заражении паразитами и активности стафилококковых и стрептококковых инфекций.
Возможные причины возникновения колитов:
- Строгая диета.
- Ослабление иммунитета.
- Дисбактериоз кишечника.
- Прием медикаментов длительное время.
- Хронические запоры.
- Паразитарные инвазии.
- Обострение хронических заболеваний.
- Травмы и ожоги кишечника.
- Пищевое отравление.
Пик заболеваний припадает на летние месяцы, когда в рационе преобладают свежие фрукты и овощи. Помимо того, что их не всегда можно тщательно вымыть и в организм попадает много патогенной флоры, процесс распада растительной клетчатки часто сопровождается брожениями и скоплениями гнилостных бактерий.
Все это создает идеальные условия для воспалительных процессов различной этиологии, а значит, приводит к образованию колита.
Формы катарального колита
Несмотря на разнообразие причин, приводящих к развитию болезни, принято различать всего две формы катарального колита: острую и хроническую. Диагностика включает в себя опрос и осмотр больного, а также специальные лабораторные и инструментальные обследования.
Как определить колит:
- Анализ крови в случае этого заболевания показывает лейкоцитоз, повышенное СОЭ, снижение количества эритроцитов и уровня гемоглобина.
- Общий анализ кала показывает наличие слизи и кровянистых выделений. Кроме того, можно обнаружить непереваренную клетчатку, увеличенное количество лейкоцитов и непосредственно возбудителя заболевания.
- Эндоскопия поможет подтвердить или опровергнуть проблемы пищеварительной системы.
- Рентгеноскопия и ирригоскопия — специальные обследования, с применением контрастного вещества. Помогают определить возможные дисфункции работы кишечника.
- Аноскопия и колоноскопия — инструментальный метод обследования отделов кишечника. Очень информативны при любых заболеваниях этого органа, позволяют не только увидеть возможные причины, но и взять биопсию поврежденных тканей.
Обследования при помощи специального оборудования позволит оценить степень поражения и скорость прогрессирования болезни.
Кроме того, это поможет исключить другие возможные заболевания кишечника, а при необходимости, взять материал для биохимического анализа.
Особенности развития острого катарального колита
Катаральный колит кишечника в острой стадии обязательно «напомнит» о себе резким ухудшением самочувствия, болезненностью области живота при пальпации и расстройствами пищеварения. Реже наблюдается тахикардия, скачки артериального давления, потливость и повышение температуры тела.
В этих случаях обязательно необходимо вызвать скорую помощь и пройти необходимые обследования. Такие симптомы свойственны многим заболеваниям, поэтому определить точную этиологию недуга может только специалист.
При недостаточном или несвоевременном лечении острый колит быстро переходит в хроническую форму, а это уже диагноз «на всю жизнь».
Хронический колит: симптомы и виды
Развитию хронического колита чаще всего предшествуют его острые формы. Течение болезни менее выражено, вялое и бессимптомное. Чаще всего наблюдается очаговый катаральный колит, который также классифицируется на три типа.
Виды очагового колита:
- Спастический колит — вследствие повышенного тонуса стенок кишечника происходит их спазм.
- Дистальный колит — формируется гипертонус нисходящего и сигмовидного отдела.
- Гипертонический колит — суженный просвет кишечника и гипертонус всех отделов толстой кишки.
В зависимости от типа и степени поражения, определяют необходимое лечение.
Следует отметить, что хронические формы колита хуже поддаются лечению и часто могут периодически беспокоить на протяжении всей жизни. Полностью избавится от недуга очень сложно.
Лечение катарального колита
Выбранный план лечения обязательно должен учитывать индивидуальные особенности пациента и степень развития заболевания.
Природа происхождения этого заболевания может быть разной, поэтому первым делом необходимо устранить провоцирующие факторы. Подходящую медикаментозную терапию назначает врач, лечение отличается продолжительностью.
В период лечения обязательно необходимо придерживаться строгой диеты, отказаться от вредных привычек и выполнять все предписания врача.
Примерный план лечения:
- Прием восстанавливающих нормальную микрофлору препаратов.
- Устранение спазма мышц гладкой мускулатуры.
- Использование специальных ферментных препаратов, которые облегчают процесс пищеварения.
- Лекарства, положительно влияющие на функции пищеварения. Если у пациента диарея, необходимо использовать вяжущие препараты, при хронических запорах применяют легкое слабительное.
- Прием антибиотиков необходим, если в качестве провоцирующего фактора выступают болезнетворные микроорганизмы. Выбор подходящего препараты проводит врач на основании клинических анализов.
- Снятие интоксикации организма выполняется специальными препаратами и обильным питьем.
По протяжении всего периода лечения очень важно обеспечить больному полный покой. Необходимо избегать физических нагрузок и психологического напряжения.
Обычно хронический катаральный колит лечится в условиях стационара до снятия острой симптоматики, после чего больной продолжает выбранные методы терапии дома. Следует отметить, что для успешного лечения необходимо точно придерживаться диеты и предписаний врача, иначе велик риск рецидива болезни.
Народные средства при лечении катарального колита
Хороший положительный эффект дает использование народных рецептов лечения. Для этого необходимо обязательно проконсультироваться с врачом, а также строго соблюдать дозировку и частоту приема выбранного средства.
Лечение колитов народные средствами:
- Отвары коры дуба, ромашки и зверобоя можно использовать для клизм. Эти травы обладают ранозаживляющими и регенерационными свойствами, а также убирают воспалительный процесс в тканях.
- Если нет аллергии на продукты пчеловодства можно использовать следующий рецепт. В стакане теплой воды растворить чайную ложку свежего меда. Полученный раствор выпивать трижды в день за полчаса перед едой. Курс лечения — месяц, после чего делается перерыв.
- Очень полезен и другой продукт жизнедеятельности пчел — перга. Для лечебного эффекта ее необходимо съедать по половине чайной ложки трижды в день.
- Домашние кисели из кизила, черники или калины очень способствуют заживлению кишечника. Огни обладают обволакивающим действием и способствуют регенерации клеток слизистой оболочки.
- Микроклизмы картофельным соком. Для этого свежеприготовленный сок разводят кипяченной водой ровно пополам и делают этим раствором клизму. Метод эффективен, ведь крахмал помогает затягивать раны и снимает воспаление. Курс процедур — не менее десяти, перед каждой микроклизмой следует провести очистку кишечника.
Такое лечение не может заменить медикаментозную терапию, но отлично ее дополнит. Перед применением, необходимо убедиться в отсутствии аллергической реакции на компоненты смеси. Консультация лечащего врача перед использованием того или иного состава также обязательна.
Питание
Важное значение при лечении колита имеет специальная диета. Именно от правильного питания будет зависеть эффективность предпринятых мер, а также длительность медикаментозного курса.
Необходимо исключить из рациона все свежие и консервированные фрукты и овощи, а также продукты, раздражающие кишечник и стимулирующие повышенного газообразование.
Кроме того, следует придерживаться следующих правил.
Организация диеты при колите:
- Дневной рацион необходимо делить на пять – шесть порций.
- Еда должна быть теплой температуры, не горячей и не холодной.
- Во время приступа острого колита необходимо вообще отказаться от приема пищи, но активно пить, чтобы избежать интоксикации организма.
- Пища должна быть измельчена до консистенции пюре.
- Предпочтительней готовить на пару или запекать продукты. Как вариант подойдет и отваривание, но из рациона необходимо исключить жаренные и копченные блюда. Кроме того, нельзя есть слишком острые, пряные и жирные продукты.
Помимо диеты, желательно хотя бы раз в год проводить санаторное лечение органов пищеварения.
Если есть возможность приобрести такую путевку, это станет отличной возможностью навсегда забыть о таком недуге.
Профилактика заболевания
Симптомы катарального колита чаще всего проявляются в результате неправильного питания и несоблюдения личной гигиены. Очень важно правильно обрабатывать продукты питания, особенно которые употребляются в свежем виде.
Здоровый образ жизни и правильное питание поможет укрепить организм изнутри, а также усилит иммунитет. Кроме того, следует отказаться от вредных привычек, а также исключить «быстрые» перекусы всухомятку.
Хорошей профилактикой заболеваний кишечника также будет регулярное посещение врача, особенно при уже диагностированных ранее проблемах.
Заболевания кишечника проявляются очень быстро и требуют обязательного стационарного лечения. Одними из самых распространенных болезней этого органа являются колиты. Как можно распознать недуг, а также как лечить катаральный колит расскажет вам наша статья.
Статьей можно поделиться со своими друзьями в социальной сети:
Источник: https://proktoinfo.ru/kolit/kataralnyj-kolit-kishechnika-prichiny-simptomy-i-lechenie
Симптомы катарального колита кишечника и способы его лечения
Заболевания ЖКТ в целом и кишечника, в частности, всегда очень болезненны, неприятны, требуют своевременного, довольно сложного лечения.
К таким болезням относится катаральный колит – воспаление слизистой оболочки полости толстого кишечника в начальной стадии. Очень быстро, обычно за несколько дней такой колит, если его сразу не лечить, переходит в хроническую форму.
Зная причины, вызвавшие заболевание, особенности его протекания и методы лечения, можно избежать этого перехода и устранить проблему.
Причины возникновения
Наиболее вероятно развитие катарального колита у определенной группы риска:
- люди с ослабленным иммунитетом;
- те, кто постоянно или часто и длительно переживает стресс;
- те, чей организм обеднен витаминами и минералами;
- те, кто часто страдает от дисбактериоза, нарушений работы кишечника – запора или поноса.
К главным причинам развития катарального колита врачи относят:
- инфекции кишечника, вызванные кишечной палочкой, стрептококками, стафилококками;
- деятельность паразитов, гельминтов;
- стрессы невротического происхождения;
- нарушения в пищеварительном процессе, которые начинаются еще в желудке;
- прием сильнодействующих лекарств, особенно антибиотиков, в течение длительного периода;
- токсины различных видов.
Установлена связь возникновения катарального колита с летним сезоном. В этот период увеличивается употребление овощей, фруктов, особенно в сыром виде. В случае нарушения пищеварения или значительного количества съеденного в кишечнике возникают процессы брожения, возможны гнилостные, что в конечном итоге приводит к воспалению слизистой органа и даже изъязвлению его стенок.
Симптомы
Симптомы катарального колита имеют довольно много схожего с симптомами гастрита, аппендицита или гастроэнтерита. Различить их может врач, но только после проведения необходимых клинических исследований.
Катаральному колиту свойственно острое начало с такими симптомами:
- сильная схваткообразная боль в нижней части живота и в желудке, спазмы;
- понос или запор;
- температура повышена;
- тахикардия;
- резкая утомляемость, необъяснимая слабость;
- значительное газообразование, метеоризм;
- обезвоживание в результате диареи;
- следы крови в каловых массах, наличие слизи, часто в большом количестве, иногда гнойной;
- отсутствие аппетита;
- горечь во рту или неприятный запах.
При переходе в хронический катаральный колит проявляется постоянно повышенной до субфебрильной температурой, болью в животе, обычно в паху, частой отрыжкой, вздутием живота с ощущением распирания, головной болью, сонливостью.
Диагностические методы
Для своевременного выявления и начала лечения колита еще на стадии катарального, не допуская перетекания заболевания в хроническую форму, используют следующие методы диагностики:
- беседа с пациентом, его опрос;
- биохимический и расширенный клинический анализы крови;
- общий анализ мочи;
- копрологическое исследование каловых масс;
- бактериологическое исследование кала;
- эндоскопические методы диагностики;
- рентгенография с контрастным веществом;
- колоноскопия.
Копрология кала при обнаружении в нем во время исследования лейкоцитов, слизи, неусвоенной клетчатки свидетельствует о развитии катарального колита.
При постановке верного диагноза важны не только инструментальные исследования, но и ответы на вопросы самого больного по поводу особенностей питания, рациона, контакта с ядами, вредными веществами, характере образа жизни, перенесенных недавно заболеваниях, стрессах. Врач выясняет, когда появились первые симптомы, их характер, локализация боли и спазмов. При проведении пальпации подтверждается локализация колита – левосторонний, правосторонний, разлитой. Во время манипуляции больной испытывает очень болезненные ощущения.
В результате аппаратного, эндоскопического исследования будут выявлены участки сужения просвета кишки, очаги воспаления, отечности, гиперемии, если таковые имеются.
По итогам развернутого обследования специалист ставит окончательный диагноз и назначает необходимое лечение.
Нужно помнить, что самолечение при любом виде колита недопустимо, а народные средства используются только, как вспомогательные, дополнительные.
Лечение
Лечение катарального колита заключается в ликвидации симптомов, восстановлении правильной работы кишечника с помощью определенных препаратов:
- спазмы мускулатуры кишечника снимают с помощью Дротаверина (Но-Шпы) или Спазмалгона;
- микрофлору кишечника восстанавливают при помощи пробиотиков;
- если выявлена бактериальная инфекция, назначают антибиотики;
- с помощью ферментов и диеты улучшают пищеварение, снимают нагрузку с ЖКТ;
- при интоксикации токсины выводят из организма благодаря обильному питью и специальным препаратам;
- диарею устраняют вяжущими лекарствами, запор – легким слабительным.
При назначении лечения учитывают особенности организма больного, характер и причины возникновения заболевания, его стадию и природу появления. Без такого подхода лечение может оказаться малоэффективным.
Большую роль в выздоровлении играет система питания, которая обязана быть щадящей.
Для этого из рациона исключают продукты и блюда, провоцирующие рецидив или обострение катарального колита, способствующие переходу его в язвенный, другие тяжелые стадии или формы.
Питание разбивается на 5-6 приемов пищи в день, еда должна быть теплой, протертой, запеченной или отварной. Главное правило: не употреблять в пищу, блюда и напитки, которые раздражают слизистую кишечника.
Народные средства, которые облегчают состояние при катаральном колите:
- отвары лекарственных сборов: ромашки, зверобоя, шиповника;
- чай с калиной;
- сок сырого картофеля – считается эффективным, как при приеме внутрь, так и в клизмах;
- клизмы из отвара коры дуба, зверобоя, ромашки (обладают противовоспалительным, бактерицидным воздействием);
- кисель из кизила, черники;
- растворенная в стакане воды чайная ложка меда или перги, выпить за два-три приема (при отсутствии аллергической реакции на мед);
- семя льна в настое или отваре.
Заменить медикаментозное лечение эти рецепты не могут, но дополняют его. Перед их использованием нужно посоветоваться с врачом, потому что не все лекарственные растения и их сборы безобидны и полезны.
После проведенного курса консервативного лечения больным с колитами, другими заболеваниями ЖКТ, включая хронические, показано санаторное лечение.
Бальнеологические курорты способствуют полному излечению таких заболеваний или значительному улучшению состояния больных, благодаря использованию природной лечебной минеральной воды, эффективной системе физиотерапевтических процедур, климатолечению.
Профилактика колитов
Основными профилактическими мерами для предупреждения появления катарального и других форм колита являются:
- здоровый, активный образ жизни;
- рациональная система питания, включающая здоровые, правильно обработанные и приготовленные блюда, продукты;
- исключение из меню «фаст-фуда»;
- нормальный питьевой режим;
- соблюдение основных гигиенических правил в быту;
- отсутствие или своевременное избавление от вредных привычек, включая постоянное переедание;
- борьба со стрессами в повседневности;
- снижение массы тела, если есть её избыток;
- укрепление иммунитета;
- спокойное, позитивное восприятие жизни;
- своевременное медицинское обследование.
Природа и причины катарального колита многочисленны и разнообразны. Поэтому избежать его появления непросто. Особенностью начальной стадии колита является быстрый переход патологии в хроническую форму.
Поэтому обратиться за медицинской помощью необходимо сразу же после обнаружения характерных или похожих симптомов.
Своевременно назначенная терапия поможет избежать серьезных последствий и более длительного, сложного, не всегда эффективного лечения.
Строгая диета на стадии проявления первых симптомов, в процессе диагностики и лечения колита, правильное, здоровое питание до конца жизни – очень важный элемент полного излечения болезни.
Ждать окончания терапии, чтобы вернуться к прежним вредным пищевым привычкам, таким как употребление острой, жирной, жареной еды, алкоголя, газировки, чипсов и «фаст-фуда», всухомятку и на бегу, означает свести результат лечения к нулю.
Кроме того, с большой вероятностью произойдет рецидив заболевания, но в более тяжелой форме.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: Лучшие рецепты народных средств для лечения спаек в кишечнике
Источник: https://gastrot.ru/kishechnik/kataralnyj-kolit
Колит кишечника: симптомы, 9 видов, 16 запрещенных продуктов
В ритме сегодняшней жизни часто не получается уследить за качеством и регулярностью собственного питания. От этого и возникают основные проблемы в области желудка, учащаются жалобы на болевые ощущения.
Хронический колит кишечника — это заболевание, связанное с появлением воспалительных процессов в слоях толстого кишечника. Всегда сопровождается нарушением функций моторики и секреции.
Такой проблеме наиболее подвержены люди, которые ранее сталкивались с расстройствами в области пищеварения.
Виды колита
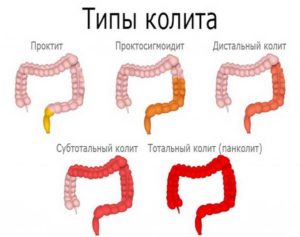
Во всем мире колиты принято делить по течению, форме, локализации и причинному фактору. По течению течению колит может быть острым и хроническим.
Воспалением может поражаться слепая кишка (тифлит), поперечно ободочная кишка (транверзит), сигмовидная кишка (сигмоидит) и прямая кишка (проктит). Когда поражен весь толстый, то говорят о пантколите.
Но чаще всего у больных наблюдается проктосигмоидит, который еще называют дистальным колитом – это одновременное поражение сигмовидной и прямой кишок.
В зависимости от природы фактора, который спровоцировал болезнь, различают следующие виды колитов:
- инфекционный колит (дизентерия, эширихиоз), который развивается вследствие воздействия на слизистой слой толстой кишки патогенных микробов;
- язвенный колит (неспецифический язвенный колит (НЯК), болезнь Крона), для которого характерно появление язв на слизистой оболочке толстой кишки;
- спастический колит появляется у лиц с лабильной нервной системой вследствии стрессов, физического или умственного переутомления, гормонального дисбаланса, внутренних переживаний и страхов;
- токсический колит, возникающий из-за повреждения слизистой толстой кишки различными ядами, а также лекарствами;
- ишемический колит, основная причина которого тромбоз брыжеечных сосудов;
- радиационный колит появляется у лиц, которые подвергались высоким дозам радиации;
- аллергический колит характерен для лиц, склонных к аллергическим реакциям;
- алиментарный колит, причины которого кроются в несбалансированном и нездоровом питании, злоупотреблении спиртными напитками и т. д.;
- механический колит возникает из-за механического повреждения эпителия толстой кишки во время постановки клизмы, введения ректальных свечей или инородных предметов.
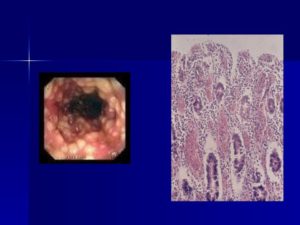
Симптомы острого колита
При данном типе заболевания наблюдается сильнейший отек и утолщение слизистой кишечника, также определяется наличие изменений в дистальном отделе: формируется большой объем слизи (при более тяжелых формах — гноя), покраснение стенок кишечника, становятся видны изъязвления и эрозии, небольшие кровоизлияния.
Симптомы хронического колита
При переходе колита в хронический возникает воспаление в связочно-мышечном аппарате. Возникает сужение и уменьшение кишечника, проявляющееся в месте поражения.
При этом в кишечнике расширяются капилляры, формируются язвы, эрозии и абсцессы. Также не исключается появление полипов (или псевдополипов).
При копрологическом исследовании выявляется патогенная микрофлора, внутриклеточный крахмал.
Также наблюдается такая симптоматика:
- нарушение стула (диарея или запор), каловые массы имеют зловонный запах;
- сильные боли, в различных зонах живота;
- частые тенезмы (ложные позывы);
- выраженный метеоризм.
Периодически беспокоит тошнота, горечь во рту, ощущается общая слабость, отсутствие аппетита, раздражительность, снижение работоспособности, общее недомогание.
Общие симптомы классифицируют в зависимости от морфологических изменений на такие виды:
- катаральный (катарально-фолликулярный);
- атрофический;
- эрозивный;
- язвенный;
- смешанный.
У этих видов есть общие симптомы:
- ложные позывы;
- бурчание в животе, метеоризм (вздутие живота);
- нарушения стула (чередуются запоры и диарея);
- возникают боли в животе, чаще после еды;
- позывы к рвоте, тошнота, горечь во рту.
Симптомы язвенного колита
Одним из хронических типов заболевания толстого кишечника считается неспецифический язвенный, симптомом которого является образование геморрагического воспаления в зоне толстого кишечника.
Этот вид заболевания наиболее часто диагностируется в 20-40 лет, женщины болеют этой формой намного чаще, а жители городов чаще, чем сельской местности.
Считается, что возникновению такой формы заболевания способствует нарушение в работе иммунной системы, но допускается и генетическая предрасположенность.
В числе первых симптомов выступают сильные боли в зоне живота (с левой стороны), а также запоры, может быть повышение температуры (небольшое), возникают жалобы на боль в суставах всего тела спастического характера. Появление ректальных кровотечений (из прямой кишки) или кровянисто-гнойные выделения проявляются на следующих этапах болезни.
Периоды обострения чередуются с ремиссией. Обострение характеризуется колющими болями в животе, диареей, анемией, снижением веса. Продолжительное течение болезни может способствовать возникновению осложнений — расширению кишечника (дилатации), внутреннему кровотечению, прободению стенок и развитию перитонита, кишечной непроходимости.
по теме:
Симптомы спастического колита
Симптомы этого вида заключаются во вздутии живота (повышенном газообразовании), спазмах, болях в животе, общих нарушениях работы кишечника, которые могут проявляться по-разному.
К примеру, могут возникнуть проблемы с опустошением кишечника или, наоборот, возникнуть диарея. Симптоматика доставляет определенный дискомфорт пациенту. Часто такой вид называется «синдромом раздраженного кишечника».
Развитие болезни может быть спровоцировано перенесенным гастроэнтеритом, употреблением алкоголя, кофе, некачественной пищи, газированных напитков.
Симптомы псевдомембранозного колита
Причиной возникновения псевдомембранозного колита является дисбактериоз. Симптомы зависят от формы заболевания, у каждой есть свои особенности:
- легкая форма. Симптоматика появляется после приема антибиотиков. После прекращения приема антибиотиков через несколько дней поносы не наблюдаются;
- среднетяжелая и тяжелая формы.В этих случаях симптомы наблюдаются у больных даже после отмены антибиотиков. Стул частый (в кале примеси крови и слизи, водянистый), температура повышена, есть признаки общей интоксикации (слабость, рвота). Могут быть колики в животе, усиливающиеся при дефекации;
- при тяжелом течении болезни, происходят еще и нарушения в деятельности в сердечно-сосудистой системе (гипотония, тахикардия), возникают сбои в белковом обмене.
Симптомы энтероколита
Симптомы и лечение энтероколита сочетаются с острой формой гастрита, но есть отличия в происхождении. Поэтому определяют 2 типа заболевания: инфекционный и неинфекционный.
Острый инфекционный энтероколит появляется как воспаление при аллергической этиологии, а также при отравлении медпрепаратами и ядами.
Неинфекционный энтероколит ограничивается воспалением в области слизистой, без диффузии в более глубокие слои.
Хроническая форма формируется на фоне недолеченной острой формы заболевания. С течением времени возникают деструктивные изменения в области слизистой, потом случается захват подслизистых слоев. При продолжительной хронической форме возникают функциональные нарушения, приводящие к расстройствам пищеварения.
Возникает острый энтероколит внезапно, проявляется симптомами в виде боли и бурчания в животе, вздутия, диареей, возможной рвотой. На языке появляется налет. Если энтероколит инфекционный — в кале наличествует слизь, часто с кровью (гемоколит). Дополнительными симптомами являются — повышение температуры, головные боли, общая слабость, ломота во всем теле и т.д.
Симптомы ишемического и некротического колитов
Симптомом этого вида считается поражение зоны селезеночной кривизны, иногда — поперечной ободочной (периколит), сигмовидной и нисходящей кишки.
Некротическая форма формируется при полной закупорке, которая возникает в нижней части брыжеечной артерии. Симптомом является приступ сильнейшей левосторонней боли живота, а также признаки, говорящие о непроходимости кишечника и последующем ректальном кровотечении с перитонитом.
Причины колита
Основной причиной острого колита является проникновение инфекционного агента в слизистую оболочку толстой кишки. Острый колит характерен для пищевых токсикоинфекций, пищевых отравлений, приема некоторых лекарств, аллергии и т.д.
Хронические колиты, в основном, являются последствием хронической патологии внутренних органов, таких как желчный пузырь, поджелудочная железа, печень и других.
Среди причин колита у взрослых можно выделить следующие:
- патогенные микроорганизмы, такие как сальмонелла, микобактерии, кишечная палочка, лямблии, амебы и прочие;
- кишечные паразиты (аскариды, острицы, солитеры и другие);
- медикаментозные средства (противомикробные, проносные, противовоспалительные и другие);
- употребление некачественной пищи, которая содержит токсины;
- отравление химическими веществами;
- переутомление, стрессы;
- патология сердечно-сосудистой системы;
- нездоровое и несбалансированное питание;
- недостаточное употребление жидкости и прочие.
Причины и факторы риска
- генетическая предрасположенность – болеют колитами кровные родственники (этот фактор усиленно изучается);
- аутоиммунные нарушения – по неизвестной пока причине иммунная система воспринимает собственные ткани как чужеродные и начинает бороться с ними;
- прием антибиотиков при малых инфекциях (бронхитах, гайморитах, циститах), когда выживают наиболее устойчивые бактерии, которые в дальнейшем становятся основой «армии», поражающей организм при ослаблении иммунитета, сепсисе или хирургических вмешательствах;
- инфекционные агенты или болезнетворные микробы;
- нарушение местного кровотока из-за ишемического повреждения;
- стрессы, нарушающие целостность клеточных мембран;
- химическое и радиационное поражение толстой кишки;
- распространение воспалительного или дегенеративного процесса с другого отдела пищеварительного канала.
Острый колит кишечника: течение и симптомы
Практически всегда острое воспаление кишечника сочетается с воспалением тонкой кишки и желудка.
При остром колите симптомы появляются остро. Больные могут жаловаться на снижение аппетита, повышенную температуру, быструю утомляемость, тошноту, иногда рвоту, спазмы в животе и послабление стула.
Острый левосторонний колит будет проявляться тенезмами (болезненные позывы к дефекации), спазмами в животе, поносом с кровью, гноем и/или слизью.
В тоже время характеризуют острый правосторонний колит кишечника, симптомы такие, как учащение стула до 5-7 раз в день и неинтенсивная ноющая боль в правых отделах живота. Кал кашицеобразный с небольшим количеством крови, слизи и/или гноя.
Острый колит при несвоевременном или неправильном лечении грозит переходом в хроническую форму заболевания, поэтому важно вовремя обратиться за медицинской помощью и не заниматься самолечением.
Лечение катарального колита
В дальнейшем такая ситуация приводит к прободению кишки. Причины заболевания могут быть разнообразные – от проникновения инфекции до стрессов. Не последнее место в этиологии катарального колита отводится ослабленному иммунитету. Катаральному колиту подвержены люди, придерживающиеся диет, приверженцы сыроедения, курильщики и зависимые от алкоголя люди.
Особенности течения катарального колита
Колит может протекать в латентной фазе. При воздействии провоцирующего фактора (аллергического приступа, отравления, стресса) заболевание обостряется, и тогда пациент обращается к врачу. Приблизительно у десяти процентов больных колит больше не появляется, остальные пациенты страдают хронической стадией заболевания с периодами обострения и ремиссии.
Острая стадия недуга длится два-три дня, после чего симптоматика ослабевает. Пациенты страдают запорами или диареей, метеоризмом, у больных повышается температура, появляется отрыжка, изжога и горечь во рту.
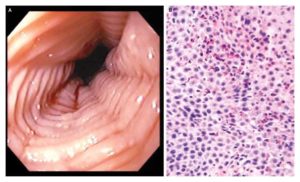
При инструментальном исследовании врачи диагностируют отечность слизистой оболочки кишки, сужение просвета кишечника, появление слизи и точечных кровоизлияний.
Катаральный колит быстро переходит в следующую стадию, поэтому лечение должно начинаться незамедлительно.
Диагностика заболевания
Дифференциальная диагностика заболевания предполагает исключение таких патологий как хронический гастродуоденит, хронический панкреатит, хронический холецистит и язвенная болезнь желудка. Окончательный диагноз устанавливается после инструментального обследования и анализа данных копрограммы.
Лечение лазером
Лазерная терапия при катаральном колите осуществляется после подготовительного этапа. На этом этапе проводится ряд диагностических мероприятий, необходимых для того, чтобы выявить объем лечения и оценить возможные осложнения. На первом этапе больному назначают:
- копрограмму (анализ кала);
- ректороманоскопию (визуальный осмотр слизистой прямой кишки);
- фиброколоноскопию (осмотр глубоких отделов толстой кишки с возможностью взятия биоптата);
- ирригоскопию (рентгеновское исследование с применением контрастного вещества).
Следующий этап перед лечением катарального колита – ликвидация копростаза и устранение метеоризма. Для этого пациентам дают Карболен, назначают вазелиновое масло и очистительные клизмы с настоем ромашки.
Процедура лазерной терапии проходит от двух до пяти минут, во время которых излучатель воздействует на пораженную часть прямой кишки. Количество сеансов зависит от тяжести течения процесса. При катаральном колите, как правило, положительные результаты появляются после 8 – 10 процедур, в то время как при колите, осложненном эрозиями, может потребоваться от десяти до четырнадцати сеансов.
Очаговый колит можно лечить лазером в несколько этапов за один сеанс. Каждое из мест локализации патологии облучают лазером по две минуты, перерыв в облучении составляет тридцать минут. В зависимости от локализации патологического процесса облучение может проводиться как сквозь кожу, так и непосредственно через ректороманоскоп.
Большинство пациентов переносят лазерное лечение удовлетворительно, но около тридцати процентов больных отмечают ощущения, похожие на обострение катарального колита. Подобные болевые симптомы снимаются спазмолитиками. У семи процентов пациентов возможна диарея, после чего сеансы лазерной терапии прекращают на один день.
Девяносто процентов пациентов, которых лечили лазерным воздействием, отмечают в конце курса лечения уменьшение метеоризма, ликвидацию запоров и освобождение от чувства тяжести и распирания в животе.
Инструментальные исследования, проведенные после курса лазеротерапии, подтверждают устранение гиперемии и исчезновение отека слизистой прямой кишки, заживление эрозий и улучшение микроциркуляции крови.
Источник: https://mojkishechnik.ru/content/lechenie-kataralnogo-kolita
Субфебрильная температура при колите
При колите температура тела поднимается до 38 и выше градусов, следом начинают нарастать симптомы интоксикации (отравления). Язык у больного обложен сероватым налетом, вздувается живот, а при сильном поносе может, наоборот, втягиваться, передняя брюшная стенка напрягается. Температуру сбивать не надо, лучше вызвать «скорую».
Лечение острого колита целесообразнее проводить в стационаре, где обязательно проводят ректороманоскопию, позволяющую увидеть отек и покраснение слизистой толстой кишки, наличие гноя или слизи, кровоизлияния или эрозии. Энтерит (воспаление тонкой кишки) и колит чаще всего протекают одновременно, тем самым усугубляют друг друга и повышают риск осложнений.
В первый день лечения в стационаре больному дают только обильное питье и не кормят. Сразу назначают противопаразитарные препараты и антибиотики, а также обволакивающие (каолин) и вяжущие (вентер) средства, ферменты.
Внутривенно вводят физиологический раствор, раствор глюкозы, солевые растворы (Ацесоль, Хлосоль, Дисоль). При интоксикациях внутривенно капельно вводят гемодез, внутрь дают солевое слабительное для быстрого освобождения организма от токсических веществ.
Для восстановления кишечника назначают такие бактериальные препараты, как интетрикс, интестопан, бификол, энтерофурил и другие.
Правильное лечение приводит к самопроизвольному снижению температуры уже на второй-третий день. В случае, когда температура не снижается, антибиотик заменяют на более эффективный.
При колите повышена потребность в витаминах, поэтому целесообразно назначение внутримышечно витамина В1, В6, внутривенно – аскорбиновой кислоты. После этого внутрь в течение месяца принимают витаминно-минеральный комплекс.
Острый катаральный колит легкой формы излечивается быстро, тяжелые случаи острого колита протекают долго и тяжело и часто дают осложнения: сепсисы, перитониты, абсцессы.
Хронический колит — воспалительное заболевание толстого кишечника.
Это одно из наиболее часто встречающихся заболеваний системы пищеварения, нередко сочетающееся с воспалительным поражением тонкой кишки (энтероколит) и желудка.
Очень многие страдают от колита время от времени, и огромное количество людей сосуществует с ним постоянно и соглашаются с утверждениями гастроэнтерологов о том, что больше колита — тем меньше жизни.
Признаки
- нарушение стула — преобладают изнуряющие поносы до 10-15 раз и более в сутки, хотя нередко наблюдается чередование поноса и запора. При этом характерен симптом недостаточного опорожнения кишечника, когда после дефекации у больного остается ощущение неполного его опорожнения.
- метеоризм из-за нарушения переваривания пищи в тонкой кишке и дисбактериоза;
- анорексия, тошнота, отрыжка, ощущение горечи во рту, урчание в животе и т. д.
;
- слабость, общее недомогание, снижение трудоспособности, похудение;
- ложные позывы на дефекацию, сопровождающиеся отхождением газа и отдельных комочков каловых масс, покрытых тяжами или хлопьями слизи, или слизи с прожилками крови;
- каловые массы имеют фрагментированный вид («овечий кал»);
- боль при колите обычно тупая, ноющая локализуется преимущественно в боковых и нижних отделах живота, усиливается после приема пищи и перед дефекацией. Иногда боль стихает от применения тепла (грелка, компресс), после приема холино- и спазмолитиков;
- приступ боли может сопровождаться отхождением газов или возникновением позыва к дефекации;
- боль имеет постоянный характер, усиливается от тряски, при ходьбе и облегчается в положении лежа;
- при глубокой пальпации пораженные участки толстой кишки обычно болезненны и спастически сокращены, возможны сильное урчание и даже плеск в соответствующем отделе кишки;
- испражнения нередко зловонны, при копрологическом исследовании определяется большое количество слизи и лейкоцитов, непереваренной клетчатки и внутриклеточного крахмала.
Признаки «неспецифического» колита, при котором начинается язвенно-воспалительный процесс в толстом кишечнике, несколько иные. При легких его формах стул обычно кашицеобразный до 5 раз в сутки, иногда в стуле может отмечаться и небольшая примесь слизи и даже крови. При средней его тяжести может слегка подниматься температура (до субфебрильной), стул уже жидкий до 8 раз в сутки, увеличивается и количество примесей в кале. А вот при тяжелых формах стул уже чаще 8 раз, температура выше 38 градусов, а в кале, кроме примесей крови и слизи, может быть даже гной.
Описание
Колиты инфекционного происхождения могут быть вызваны возбудителями кишечных инфекций, в первую очередь шигеллами и сальмонеллами, возбудителями других инфекционных заболеваний (микобактерии туберкулеза и др.), условно-патогенной и сапрофитной флорой кишечника человека (вследствие дисбактериоза).
Колиты протозойные обусловлены воздействием возбудителей амебиаза, балантидиаза, лямблиоза и др. Гельминты могут поддерживать в кишечнике воспалительный процесс, вызванный другой причиной.
Алиментарные колиты возникают вследствие длительных и грубых нарушений режима питания и рациональной диеты.
Сопутствующие колиты, сопровождающие ахилические гастриты, панкреатиты с внешнесекреторной недостаточностью поджелудочной железы или хронические энтериты, развиваются вследствие систематического раздражения слизистой оболочки толстой кишки продуктами недостаточно полного переваривания пищи, а также в результате дисбактериоза.
Токсические колиты возникают вследствие длительных экзогенных интоксикаций соединениями ртути, свинца, фосфора, мышьяка и др.
Лекарственные колиты связаны с длительным бесконтрольным применением слабительных средств, содержащих антрогликозиды (препараты корня ревеня, коры крушины, плода жостера, листа сенны и др.), антибиотиков и некоторых других лекарств.
Токсические колиты эндогенного происхождения возникают вследствие раздражения стенки кишки выводящимися ею продуктами, образовавшимися в организме (при уремии, подагре).
Аллергические колиты наблюдаются при пищевой аллергии, при непереносимости некоторых лекарственных и химически активных веществ, повышенной индивидуальной чувствительности организма к некоторым видам бактериальной флоры кишечника и продуктам распада микроорганизмов.
Колиты вследствие длительного механического раздражения стенки толстой кишки возникают при хроническом копростазе (скоплении и задержке твердых каловых масс в кишечнике), злоупотреблении слабительными клизмами и ректальными свечами.
Чуть ли не в половине случаев развития колитов лежат «психогенные» причины — конфликтные ситуации, психические травмы, постоянные стрессы.
Диагностика
- Пальпация выявляет болевые ощущения в некоторых областях живота, которые располагаются по ходу пораженной колитом кишки.
- ректороманоскопия, сигмоидоскопия и колоноскопия чаще всего обнаруживают воспаление слизистой оболочки толстой кишки, в редких случаях — гнойное, фибринозное или некротически-язвенное поражение.
- исследование кала показывает увеличенное по сравнению с нормой количество элементов воспаления, усиленное выделение слизи, множество лейкоцитов.
При обострениях колита могут проявляться умеренный нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ, субфебрилитет. Обострение аллергического колита, помимо болевого приступа, часто сопровождается лихорадкой, эозинофилией (увеличение числа эозинофильных лейкоцитов в единице объема крови).
Течение хронического колита в одних случаях длительное, малосимптомное, в других — постепенно прогрессирующее с чередованием периодов обострений и ремиссий, развитием атрофических изменений в стенке кишки.





