Хронический гастродуоденит

Хронический гастродуоденит, что это такое? Симптомы и лечение
Хронический гастродуоденит – это сочетание воспаление желудка и 12-перстной кишки в хронической форме, сопровождающееся изменением структуры слизистой оболочки, нарушением моторно-эвакуаторной и секреторной функций. Выделяют несколько видов заболевания.
По изменениям слизистой оболочки хронический гастродуоденит может быть атрофическим, гипертрофическим, поверхностным и эрозивным. По кислотообразующей функции – с повышенной и пониженной кислотностью. По степени интенсивности воспаления – легким, умеренным и тяжелым.
В течении хронического гастродуоденита выделяют ремиссии и обострения.
Что это такое?
Хронический гастродуоденит — это воспаление кишки двенадцатиперстной и слизистой желудка, характеризующееся поочередным наступлением периодов ремиссии и обострения, а также нарушением регенеративной функции слизистой оболочки.
Гастродуоденит, как можно догадаться, является симбиозом гастрита и дуоденита.
Причины
Существует ряд причин, по которым может возникнуть хронический гастродуоденит. Если причиной стали заболевания внутренних органов, то говорят о вторичной форме болезни. Если на развитие болезни повлияли внешние факторы или неправильное питание, то врачи ставят диагноз «первичный гастродуоденит».
Вторичную форму вызывают такие факторы:
- постоянные стрессы;
- нарушение функционирования нервной системы;
- низкий иммунитет;
- прием антибиотиков;
- кишечные инфекции;
- заболевания желчного пузыря и ЖКТ.
Хронические инфекционные болезни также вызывают воспаление слизистой. Кариес, тонзиллит и стоматит нужно лечить своевременно, ведь инфекции из ротовой полости попадают в желудок. Иногда хроническая форма появляется при рефлюкс-синдроме, когда желчь забрасывается в желудок.
Первичную форму вызывают:
- воздействие химических веществ и ядов;
- нерациональное питание и нарушение режима (злоупотребление острыми, солеными и копчеными ингредиентами);
- вредные привычки, в том числе употребление спиртных напитков;
- употребление горячей либо холодной еды.
Наследственность также играет большую роль. Следует учитывать генетическую предрасположенность при постановке диагноза. Гастродуодениты с повышенной кислотностью чаще имеют инфекционную этиологию происхождения. Воспалительный процесс вызывает Хеликобактер пилори. [adsen]
Классификация
Единой классификации заболевания нет. Это объясняется, помимо множества подходов к объяснению причин и оценке морфологической картины болезни, еще и тем фактом, что в ряде стран диагноз «хронический гастродуоденит» не используется.
Наиболее часто выделяют следующие формы заболевания.
По происхождению:
- первичный (развивающейся без связи с предшествующей патологией);
- вторичный.
По наличию Helicobacter Рylori: H. pylori-ассоциированный и неассоциированный.
По распространенности патологического процесса:
- гастрит [ограниченный (антральный или фундальный), распространенный];
- дуоденит (ограниченный (бульбит), распространенный).
По характеру кислотообразующей и секреторной функции желудка:
- с повышенной функцией;
- с сохраненной функцией;
- с гипофункцией.
По морфологическим признакам поражения желудка и двенадцатиперстной кишки:
- поверхностный, гипертрофический, эрозивный, геморрагический, субатрофический, смешанный (определяется эндоскопически);
- поверхностный или диффузный (без атрофии, субатрофический, атрофический) (определяется гистологически).
В зависимости от стадии воспалительного процесса хронический гастродуоденит может быть в фазе обострения, неполной клинической ремиссии, полной клинической ремиссии, клинико-эндоскопически-морфологической ремиссии (выздоровление).
Симптомы
Хроническая форма гастродуоденита может давать знать о себе в течение полугода. То есть на протяжении этого времени могут наблюдаться слабовыраженные симптомы. Затем развивается обострение.
При этом симптомы становятся ярко выраженными. Спровоцировать приступ обострения может стресс, употребление острой, соленой, жирной, жареной пищи, алкоголь.
Причем обострение наблюдается весной и осенью.
Поверхностный хронический гастродуоденит в период течения ремиссии характеризуется ноющими болями в области желудка и пупка. Боли – основные симптомы. Может возникать тошнота и рвота, особенно если человек съест жирное или соленое. Иногда наблюдается нарушение стула – диарея сменяется запорами. Возникает изжога, отрыжка. Если соблюдается диета, боли и другие симптомы будут менее выражены.
Когда наступает обострение, болевые ощущения становятся резкими, острыми. Могут быть такими сильными, что человека скручивает пополам. Для язвенной формы характерна рвота с примесями крови. Это говорит о внутреннем кровотечении.
Такое состояние требует немедленной госпитализации потому как может произойти прободение язвы. Это чревато перитонитом. Состояние крайне опасно для жизни.
В период обострения у человека появляются не только боли, но и бледнеют кожные покровы, появляется неприятный запах изо рта, отрыжка с кислым или горьким привкусом. Может кружиться голова. У некоторых пациентов случались даже обмороки.
Диагностика
Появление признаков воспаления органов пищеварения требует немедленного обращения к врачу. В противном случае заболевание перейдет в хроническую форму и вылечить его будет гораздо труднее. Диагностируют недуг на основании жалоб, внешнего осмотра пациента, пальпации эпигастральной (верхняя часть живота) и околопупочной области.
Дополнительно проводят:
- Определение кислотности желудочного сока.
- Антродуодеальная манометрия. Исследует моторику желудка.
- Гистологическое исследование. Выполняется для анализа особенностей воспалительных процессов и структурных изменений. Проводится забор клеток желудочной и кишечной стенки в области поражения. Назначается в основном при хроническом недуге язвенной и атрофической формы.
- Эндоскопическое обследование. В желудок вводят тонкий зонд, снабженный видеокамерой. С помощью него осматривают орган и выявляют наличие и локализацию патологических процессов.
- Выявление бактериального инфицирования (Helicobacter pylori). Проводится с помощью дыхательного теста, бактериоскопии, гистологии.
- Рентгеноскопия. Проводится при заполнении желудка контрастным веществом. Позволяет получить развернутую картину происходящих в нем процессов.
- Ультразвуковое исследование. Показывает состояние внутренней поверхности желудка и степень развития патологии. Часто используется для контроля рецидивов заболевания.
Хронический гастродуоденит имеет менее выраженные симптомы и требует более длительной медикаментозной терапии, чем острый. Вылечить такую форму заболевания полностью не удастся, но можно значительно продлить период ремиссии (иногда на несколько лет).
Лечение
Так как двенадцатиперстная кишка играет важную роль в пищеварительной системе, ее воспаление представляет особую опасность. Гастродуоденит, как было написано выше, затрагивает не один только желудок, поэтому его стоит предотвратить, но если удар уже принят, нужно начать с ним всячески бороться.
Лечение хронического гастродуоденита сопровождается следующими мероприятиями:
- противовоспалительной терапией;
- восстановлением секреторных функций органов, участвующих в процессе пищеварения;
- нормализацией поступления и выделения желчи;
- устранением дисбаланса нервной системы, желудочной оболочки и кишки двенадцатиперстной.
Благодаря современным методам лечения можно не только устранить симптомы, но и восстановить здоровье ЖКТ, нормализовать пищеварение и усвоение пищи. Терапия часто проводится на фоне устранения сопутствующих заболеваний.
- Если пониженная кислотность, вместо антисекреторных препаратов, которые направлены на выработку соляной кислоты. Независимо от формы назначаются антациды: Фосфалюгель, Алмагель, Маалокс. При рвоте и метеоризме назначаются прокинетики (Церукал, Мотилиум). Они восстанавливают продвижение пищевого комка, устраняя тягостные симптомы.
- При заболевании с повышенной или нормальной кислотностью применяют ингибиторы протонной помпы. К ним относятся Омепразол, Рабепразол, Нексимум. Есть и другие препараты, которые уменьшают выработку соляной кислоты, снижая кислотность желудочного сока. Обычно для лечения выбирается какой-то один медикамент.
Если хронический гастродуоденит вызван бактерией, то в схему лечения обязательно включают антибактериальные препараты.
Диета и правила питания
Правильное питание имеет важнейшее значение при гастродуодените. Во время ремиссии необходимо исключить из питания следующие продукты:
- алкоголь;
- крепкие бульоны;
- жирные мясо, птицу и рыбу;
- острые блюда (горчица, перец, хрен, чеснок и т. д.);
- крепкие кофе и чай;
- маринады, копчености и т. д.
Основу питания должны составлять супы (на втором бульоне), постное мясо, птица, нежирная рыба, крупы, овощи и фрукты. Продукты можно отваривать, тушить, готовить на пару или запекать.
В стадии обострения питание должно быть механически, химически и термически щадящим. Можно готовить жидкие молочные каши, протертые супы на овощном или слабом мясном бульоне, кисель, компот.
Все блюда следует есть в теплом виде.
Прогноз и профилактика
Симптомы гастродуоденита – серьезный повод незамедлительно начать лечение патологии, назначить которое может исключительно квалифицированный врач. Терапия хронического заболевания является длительным процессом, требующим терпения.
Профилактика заключается в соблюдении основ здорового питания, избегания стрессовых ситуаций, отказе от вредных привычек и регулярного голодания/переедания. Кроме того, для предотвращения хронической патологии важно минимизировать прием медикаментов, особенно антибиотиков.
Неправильное либо несвоевременное лечение хронической патологии станет причиной рецидива острых состояний.
По ходу развития гастродуоденита у больного будет ухудшаться качество жизни, усиливаться общая утомляемость.
Часто хроническая патология обостряется из-за несоблюдения регулярности лечения назначенными препаратами, что в будущем может привести к возникновению осложнений, включая язвенную болезнь.
Источник: https://p-87.ru/m/hronicheskij-gastroduodenit/
Дифференциальная диагностика
Дифференцировать хронический гастродуоденит следует с функциональными заболеваниями (дискинезия желудка, дискинезия кишечника, диспепсия, дуодено-гастральный рефлюкс, функциональные расстройства желудка), изолированным воспалительным процессом в желудке либо двенадцатиперстной кишке (язва желудка, язвенная болезнь 12п. кишки, бульбит, хронический гастрит, хронический дуоденит) либо наоборот, более распространенным (гастроэнтерит, энтероколит).
Лечение хронического гастродуоденита обычно длительное, включает в себя несколько этапов, последовательно следующих друг за другом. Начинается лечение с назначения специальной диеты. В питание включают протертые каши на мясном, овощном либо грибном бульоне; нежирные сорта мяса и рыбы; овощи и фрукты, кисломолочные продукты; хлебобулочные изделия (исключая сдобу).
Приготовление продуктов может быть разнообразным (на пару, отваривание, тушение, запекание); допускается употребление свежеотжатых соков. Разрешается даже молоко, если оно не оказывает слабительного эффекта.
В питание должны быть обязательно включены продукты, богатые витаминами В1, В2, РР, С. Приемов пищи должно быть не менее пяти в сутки. Еду следует употреблять теплой, тщательно пережевывать, малыми порциями.
В остром периоде требуется соблюдение постельного режима в течение не менее семи-восьми дней. Если придерживаться диеты, это позволяет уменьшить интенсивность воспалительного процесса, болевого синдрома.
Фармакотерапия
Учитывая высокую частоту выявления хеликобактерной инфекции при хроническом гастродуодените, проводится эрадикация возбудителя по определенной схеме, которая выбирается исходя из тяжести заболевания:
- препарат висмута, метронидазол и антибиотик тетрациклинового ряда в течение одной-двух недель
- Метронидазол, кларитромицин, омепразол в течение недели
- Ранитидин, амоксициллин, метронидазол в течение 10-14 дней
Для назначения или коррекции наиболее эффективной схемы лечения может потребоваться повторная консультация гастроэнтеролога.
При повышенной кислотности применяются блокаторы Н2-гистаминовых рецепторов (циметидин, ранитидин, фамотидин), ингибиторы протонной помпы (омепразол, лансопразол, пантопразол, рабепразол, эзомепразол), антациды (гидроксид алюминия, гидроксид магния, алюминия фосфат, магния карбонат), гастропротекторы (висмут, сукральфат). В комплексное лечение обязательно включают прокинетики и ферменты.
Немедикаментозная терапия
Большое значение в терапии хронического гастродуоденита имеет санаторно-курортное и бальнеологическое лечение, физиотерапевтические мероприятия, умеренные физические нагрузки и лечебная физкультура. Широко используется и фитотерапия (отвары ромашки, череды, подорожника, мяты, тысячелистника, зверобоя, валерианы).
Профилактика хронического гастродуоденита включает в себя соблюдение здорового образа жизни и питания, физические нагрузки. Необходимо избегать стрессов, уделять достаточно времени отдыху и сну.
Следует помнить о том, что своевременное лечение хронического гастродуоденита является отличной профилактикой язвенной болезни желудка и двенадцатиперстной кишки. Вторичная профилактика хронического гастродуоденита направлена на предупреждение рецидивирующего течения заболевания.
Антирецидивное лечение проводится двухмесячными курсами в периоды вероятных обострений (осенью и весной). Назначается диета №5. Желательно лечение минеральными водами, физиотерапия, лечебная физкультура.
Если проводить лечение хронического гастродуоденита нерегулярно и не в полном объеме, заболевание приобретает тяжелое течение, значительно ухудшая качество жизни и отрицательно влияя на трудоспособность пациента.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/chronic-gastroduodenitis
Гастродуоденит и холецистит

Лечебная диета при гастрите и холецистите позволит перевести эти заболевания в состояние ремиссии с минимальными клиническими проявлениями. Она включает употребление пищи дробными порциями, ограничение количества соли и отказ от жаренной и острой пищи. Приготовление еды на пару, в отварном или жидком виде поможет устранить все симптомы патологии.
Эффективное лечение воспалительных заболеваний желудочно-кишечного тракта без правильного питания невозможно.
Причины и проявления гастрита
Эта патология представляет собой воспаление слизистой оболочки желудка и провоцирует нарушение функциональной активности органа с развитием таких симптомов:
- чувство тяжести после еды;
- изжога или отрыжка кислым содержимым;
- тошнота с последующей рвотой;
- нарушение процесса пищеварения и как результат понос или запор;
- метеоризм, вздутие и колики;
- боли при пустом желудке перед едой давящего и ноющего характера;
- неприятный запах изо рта.
Болезни ЖКТ имеют генетическую предрасположенность.
Развитие гастрита связано с воздействием на организм человека таких факторов:
- наличие бактерии Хеликобактер пилори;
- нерациональное питание, употребление вредной пищи;
- частые стрессы, что провоцируют чрезмерное выделение соляной кислоты;
- аутоиммунный процесс;
- отягощенная наследственность;
- нарушение моторики и медленная эвакуация содержимого из желудка.
Почему возникает и как проявляется холецистит?
Воспалительный процесс в желчном пузыре называется холециститом. Причиной его развития чаще всего является желчнокаменная болезнь. Она препятствует нормальному желчеоттоку и провоцирует патологические процессы.
Причиной недуга может быть инфицирование, которое происходит при проникновении в орган бактерии из двенадцатиперстной кишки. Инфекционный агент может попадать в желчный пузырь и по кровеносным и лимфатическим путям.
Вредная пища и отсутствие рациона ускоряет процесс развития болезни.
Среди возможных причин развития холецистита выделяют такие факторы:
- образование конкрементов, что нарушают нормальный ток желчи;
- гормональный сбой при приеме медикаментозных препаратов;
- пищевая аллергическая реакция;
- аутоиммунная патология;
- воздействие лекарственных препаратов;
- неправильное питание;
- значительное и резкое похудение.
Воспаление желчного пузыря представляет собой хронический и медленно прогрессирующий процесс.
В период ремиссии происходит утихание всех симптомов, а при обострении холецистита пациенты жалуются на болезненность в правом подреберье, которая может распространяться на другие анатомические зоны.
У больных возникает диспепсия, проявляющаяся вздутием живота и расстройством стула. Кроме этого, появляется значительная интоксикация в виде потери аппетита, слабости и повышения температуры тела. Больного также беспокоят головные боли и избыточная потливость.
Начинать лечить воспалительные заболевания ЖКТ необходимо с нормализации рациона.
Где связь?
Оба эти заболевания развиваются в связи с нарушением диеты и неправильным питанием. Поэтому часто наблюдается сочетание гастрита и холецистита. Проблемы с пищеварением, обусловленные изменением переваривания пищи, что возникают при поражении слизистой желудка нарушают нормальную работу желчного пузыря.
В результате нарушается процесс накопления и выведения желчи, происходит недостаточное переваривание пищевых частиц. Однако, может наблюдаться и обратная связь, при которой обострение хронического холецистита вызывает развитие гастрита у пациента. Это спровоцировано желчным рефлюксом, когда происходит заброс содержимого пузыря в желудок.
Данные ферменты оказывают раздражающее действие и разъедают слизистую, провоцируя ее хроническое воспаление.
Совместное лечение
Основу терапии гастрита и холецистита составляет правильное питание и поддержание диеты в период обострения воспалительных проявлений и в стадии ремиссии.
Важно наладить нормальную моторику желудочно-кишечного тракта. Это позволит избежать заброса желчи и предупредит застой пищи в желудке.
Необходимо избавиться от стрессов и вести здоровый образ жизни, что поможет устранить проблемы с пищеварением.
Лекарства
Избавиться от симптомов гастрита и холецистита помогут средства, нормализующие моторику желудочно-кишечного тракта. К ним относятся препараты «Мотилиум», «Итомед» и «Резолор».
Для защиты слизистой желудка от негативного воздействия желчных ферментов и соляной кислоты используются антациды и ингибиторы протонной помпы. От застоя желчи помогут избавиться желчегонные средства и спазмолитики.
Применяют «Дротаверин», «Но-шпа», «Хофитол».
Лекарства применяются на протяжении длительного времени.
Лечебная диета
Меню больного с гастритом и холециститом должно включать диетические продукты питания, которые не раздражают слизистую оболочку желудка, способствуют достаточному выделению и оттоку желчи. Важно употреблять еду дробно и небольшими порциями. За счет этого удается избежать переедания и человек не будет чувствовать голода.
Важно питаться в одно и то же время. Еда должна быть преимущественно жидкой или в варенном и запеченном виде. Необходимо избегать жаренной, маринованной и острой пищи, а также ограничить прием соли. На протяжении дня рекомендуется выпивать не меньше 1,5—2 литра воды, что позволит вывести все токсины из организма естественным путем.
Сравнение заболевания дуоденит и холецистит: особенности их диагностики и лечения
Дуоденит и холецистит – это заболевания органов ЖКТ, поэтому симптомы и методы лечения их могут быть тут во многом сходными.
Дуоденит бывает разных разновидностей, но все сводится к одному – это воспаление двенадцатиперстной кишки. Бывает это заболевание как хроническим, так и острым. Остро протекающая форма опасна тем, что из двенадцатиперстной кишки воспаление переходит на другие органы: на желудок и другие части кишечника.
Читать еще: Эффективные препараты для лечения аскарид (аскаридоза)
Холецистит тоже относится к заболеваниям желудочно-кишечного тракта, но оно затрагивает другие его части. Это желчный пузырь. Но холецистит тоже может перейти на другие органы из-за застоя желчи или распространения инфекции в организме.
Симптомы дуоденита и холецистита
Симптомы таких заболеваний ЖКТ (панкреатит, холецистит, дуоденит и т.д.) могут быть схожими. Но между ними есть и отличия.
Симптомы могут отличаться в зависимости от того, острый он или хронический. Для хронической формы характерно:
- чувство, будто верхнюю часть живота распирает;
- изжога;
- отрыжка;
- снижение аппетита;
- запоры;
- иногда рвота с желчью и тошнота.
Когда наступает обострение, человек чувствует боль в области желудка при голодании или через 2 часа после еды. Также, боли усиливаются по ночам.
На фоне гормональных изменений можно, также, заметить такие симптомы, как головная боль, одышка, слабость, раздражение и учащенное сердцебиение.
При острой форме симптомы бывают следующими:
- боли в районе желудка;
- рвота;
- тошнота;
- общая слабость.
Сам по себе острый дуоденит не возникает, а лишь на фоне воспаления других частей кишечника и желудка.
Холецистит же имеет такие особенности в симптоматике:
- резкая боль в правом подреберье;
- тошнота;
- рвота;
- повышенная температура тела;
- желтуха кожи и склер;
- диарея;
- запор;
- вздутие живота.
При хроническом протекании болезни эти симптомы практически не проявляются. А имеют место они лишь в периоды обострения или при остром приступе.
При остром холецистите может, также, случиться болевой шок. Поэтому больного нужно как можно раньше госпитализировать и дать обезболивающий препарат.
Смотрите видео о лечении холецистита.
Диагностирование дуоденита и холецистита
Практически никогда не бывает такого, чтобы единственным заболеванием желудочно-кишечного тракта был дуоденит. Гастрит, холецистит, панкреатит – вот неполный ряд заболеваний, с которыми дуоденит может идти в совокупности. Хронический дуоденит, в частности, диагностируется при помощи так называемых инструментальных методов.
- Фиброгастродуоденоскопия. Это исследование проводится при помощи трубки-гастроскопа, которую вводят через рот и глотку в желудок. Этот метод диагностики позволяет врачу буквально увидеть то, что происходит с двенадцатиперстной кишкой. Например, фолликулы, которые дадут повод поставить диагноз «фолликулярный дуоденит». Все потому, что на его конце находится специальная оптическая система.
- Биопсия. Это исследование базируется на данных, которые получают, взяв небольшую часть тканей двенадцатиперстной кишки на анализ.
- Дуоденоскопия. Это метод, похожий на фиброгастродуоденоскопию визуально. Т.к., также, как и при фиброгастродуоденоскопии медики вводят пациенту через рот специальный инструмент – эндоскоп. В конец эндоскопа, также, встроена оптическая система, позволяющая увидеть внутренние органы, доступа к которым снаружи тела не имеется.
- Ph-метрия. При помощи этого метода измеряется кислотность в желудке. И, в зависимости от того, какая именно Ph-метрия проводится, в желудок вводят различные приборы, например, специальный зонд.
- Поэтажная манометрия. Она позволяет исследовать моторику верхних органов ЖКТ. Также, одновременно с манометрией измеряется давление в желудке, двенадцатиперстной кишке и тощей кишке. Измеряют моторику органов желудочно-кишечного тракта либо с помощью специальных датчиков, либо с помощью баллона, накачанного воздухом, либо с помощью специального катетера.
- Импедансометрия. Проводится обычно параллельно с Ph-метрией, и используются для этого метода электроды, находящиеся на концах зонда.
При диагностированном дуодените непременно надо исследовать и другие органы ЖКТ.
Холецистит диагностируют не только с помощью инструментальных методов, хотя они тоже присутствуют в диагностике этого заболевания. Но некоторые методы исследования, которые проводятся при подозрении на холецистит, известны большинству людей. Вот все эти методы:
- Клинический и биохимический анализы крови.
- Зондирование. При этом методе в желудок через ротовую полость вводится зонд.
- УЗИ органов желудочно-кишечного тракта.
- Анализ анамнез. При этом учитывают не только жалобы больного, но наследственность.
- Холицестография. Это исследование желчного пузыря при помощи рентгена и контрастного вещества.
- Гепатобилисцинтиграфия. При этом методе исследования желчный пузырь рассматривают как бы по частям на нескольких снимках-сцинтиграммах. Исследование проводится на компьютере.
Лечение и профилактика дуоденита и холецистита
В первую очередь, лечение дуоденита складывается из правильно составленной диеты. Верное питание при дуодените позволит быстрее и лучше воздействовать на болезнь лекарствам. Лекарства, которые выписывают при дуодените должны обладать следующими свойствами:
- регулирующие моторику органов желудочно-кишечного тракта;
- понижают образование соляной кислоты в желудке;
- уменьшают нагрузку на слизистую оболочку кишечника.
Чтобы не вызвать обострение дуоденита, необходимо отказаться и от курения и алкоголя. В периоды обострений это заболевание лучше всего лечить в больнице. Именно в стационаре лучше всего смогут разобраться в причинах возникновения заболевания и устранить его, исходя из того, какая разновидность дуоденита у пациента.
При лечении не навредит пить отвар ромашки и тысячелистника. Это только поможет избавиться от воспаления.
Холецистит лечат при помощи медикаментов:
- антибактериальных;
- дезинтоксицирующих;
- ферментных;
- спазмолитиков;
- холеритики;
- препараты, улучшающие перильстатику.
Не вредно пить и отвары целебных трав, таких как одуванчик, ромашка, валериана, перечная мята, цветки календулы и т.д.
В зависимости от разновидности холецистита, врачи могут назначить дробление камней в желчном пузыре или удаление желчного пузыря. Но чаще всего болезнь вполне хорошо лечится консервативно. Правильно разработанная диета, также, приводит к скорейшему выздоровлению при холецистите, как и при дуодените.
Читать еще: Червь-паразит свиной цепень, заболевание тениоз у человека
С целью профилактики обеих этих болезней необходимо отказаться от алкоголя и курения, жирной, острой, сильносоленой и жареной пищи и от переедания. Кроме того, рекомендуется вести активный образ жизни и избегать стрессов.
Больным хроническими формами холецистита и дуоденита необходимо всегда, также, соблюдать положенную диету, избегать стрессов, переохлаждения, гиподинамии и больших физических нагрузок. Помимо этого, таким людям нужно 2 раза в год проходить обследование и по возможности регулярно лечиться в санаториях.
Источник: https://biorema.ru/raznoe/gastroduodenit-i-holetsistit.html
Обострение гастродуоденита, лечение, диета, диагностика, клиника
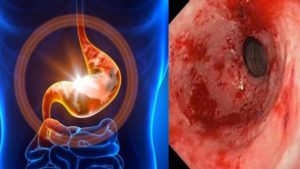
Обострение гастродуоденита является сочетанным воспалением слизистой желудка и двенадцатиперстной кишки. Это наиболее часто встречающееся заболевание желудочно-кишечного тракта, особенно у детей и подростков.
При грамотной терапии острый гастродуоденит лечится за короткий срок. При неправильном лечении либо его отсутствии переходит в хроническое заболевание или трансформируется в другие – язвенную болезнь, эрозивный гастрит, злокачественные новообразования.
Причины гастродуоденита
Хронический гастродуоденит возникает по нескольким причинам.
- Несоблюдение диеты и режима питания: злоупотребление солеными, острыми, кислыми, жареными продуктами. Употребление слишком горячей или же слишком холодной пищи. Большие интервалы между едой.
- Вредные привычки: курение натощак, частое употребление алкоголя, кофе.
- Наличие в организме Хеликобактер пилори, вызывающей гастрит и язвенную болезнь.
- Работа на вредном производстве – с парами щелочей, кислот, солями тяжелых металлов.
- Снижение функции клеток, вырабатывающих в желудке слизь.
- Прием некоторых препаратов в таблетках – стероидов, нестероидных противовоспалительных, сердечных гликозидов.
- Тревожно-мнительные состояния, острые или хронические стрессы.
- Очаги хронической инфекции в организме (гайморит, тонзиллит). Могут быть причиной гематогенного гастрита.
- Заболевания эндокринной системы – гипофиза, надпочечников, щитовидной железы.
- Гормональный дисбаланс.
- Наследственная предрасположенность.
- Пищевая аллергия.
- Дуодено-гастральный рефлюкс – заброс содержимого двенадцатиперстной кишки, содержащего желчь, в желудок.
Обострение хронического гастродуоденита отличается от острого менее выраженной симптоматикой – боли менее интенсивные, тошнота и рвота могут отсутствовать. Часто – изжога и отрыжка желчью (при рефлюкс-эзофагите).
От язвенной болезни хронический гастродуоденит отличается также интенсивностью болей (гораздо слабее) и отсутствием сезонности обострений.
Клиника обострения хронического гастродуоденита
Разлитая, ноющая боль в верхней половине живота. Иногда отмечается иррадиация боли в плечо или спину. Появляется сразу после еды.
Снижение аппетита.
Ощущение распирания и чувства тяжести в животе независимо от количества съеденной пищи.
Подташнивание.
Горьковатый привкус во рту в течение дня и запах изо рта по утрам.
Расстройства стула: чередование запоров с диареей, возникновение позывов к дефекации сразу после еды (чаще встречается у детей).
Наличие рефлюксов – обратного заброса содержимого того или иного органа: рефлюкс-эзофагита (характеризуется чувством тяжести в области пищевода, изжогой) и дуодено-гастрального рефлюкса (отрыжка желчью из-за заброса содержимого двенадцатиперстной кишки в желудок).
Общие проявления – слабость, снижение настроения, бессонница, повышенная раздражительность, кардиалгия (боль в желудке «имитирует» сердечную патологию).
Диагностика гастродуоденита
Сбор анамнеза: тщательно расспросить больного о времени возникновения, проявлении, связи обострения с временем года и наличии похожей патологии у родных.
Общий анализ крови, биохимия крови.
Общий анализ мочи, исследование мочи на количество пепсиногена.
Анализ кала на яйца глист, скрытую кровь и наличие антител к Хеликобактер пилори.
Исследование желудочного сока.
Дыхательный тест на уровень уреазной активности Хеликобактер.
ЭГДС с биопсией для гистологии и определения наличия Хеликобактер.
УЗИ органов брюшной полости.
Диета при гастродуодените в стадии обострения
Если обострение гастродуоденита характеризуется яркой и интенсивной симптоматикой – постельный или полупостельный режим.
Соблюдение диеты и режима питания: есть часть малыми (дробными) порциями – «правило одной горсти». При рефлюкс-эзофагите – не наклоняться сразу после приема пищи, чтобы не было попадания содержимого желудка в пищевод.
Исключить острое, соленое, кислое, жареное, консервы, приправы, майонез, кетчуп, молоко и молочные продукты, алкоголь, кофе, свежие фруктовые соки и газированные напитки. А также – фастфуд, полуфабрикаты, бобовые и капусту. Ограничить сладости и выпечку, особенно сдобную.
Разрешается картофельное пюре, кисломолочные продукты, отварная и тушеная пища, слизистые каши, супы-пюре. Допускается в небольших количествах отварная рыба или нежирное мясо (курица, индейка, телятина).
Можно – паровые котлеты, пельмени, вареники, запеканки из творога. Из питья – чай, простая вода, компот.
Примерное меню на неделю при обострении гастродуоденита
Меню дано с учетом четырех основных приемов пищи, одного перекуса и небольшой порции еды на ночь.
Понедельник
Творог с вареньем. Геркулесовая каша на молоке. Кофе с молоком.
Печеное яблоко.
Суп куриный с гречкой. Макароны с отварной курицей и запеченные овощи. Компот из сухофруктов.
Печеное яблоко с вареньем, чай.
Ленивые вареники с картофелем, йогурт.
Банан.
Вторник
Омлет, йогурт. Чай с печеньем.
Фруктовое желе. Отвар шиповника с печеньем.
Вермишелевый суп на мясном бульоне. Гречка с отварным мясом, овощное рагу. Компот из сухофруктов.
Кисель с крекером.
Блинчики с творогом, чай с печеньем.
Сладкая груша.
Среда
Творог с отварными сухофруктами. Каша рисовая молочная. Чай с медом.
Печеное яблоко.
Протертый овощной суп. Отварная рыба с пюре и тушеными овощами. Чай с печеньем.
Творог. Чай с крекером.
Мясное суфле. Печеное яблоко. Чай с печеньем.
Йогурт.
Четверг
Рисовая каша на молоке. Яйцо всмятку. Кофе с молоком.
Банан, йогурт.
Куриный суп с рисом. Тушеная куриная печень с гречневой кашей и тушеными овощами. Компот.
Овсяный кисель с крекером.
Омлет на пару. Запеченное яблоко с вареньем. Чай.
Йогурт.
Пятница
Сырники с вареньем. Гречневый продел на молоке. Кофе с молоком.
Йогурт, банан.
Суп-пюре из тыквы со сметаной. Рыба, запеченная с картофелем и овощами. Чай с печеньем.
Печеное яблоко с вареньем, чай.
Винегрет, творог, чай с печеньем.
Сладкая груша.
Суббота
Каша овсяная на молоке, яйцо всмятку, кофе с молоком.
Йогурт. Сладкая груша.
Суп куриный с рисом. Плов с индейкой и курагой, тушеная морковь. Компот.
Творог, чай.
Паровая куриная котлета с гречневой кашей. Чай с печеньем.
Банан.
Воскресенье
Каша овсяная, молочная. Йогурт. Кофе с молоком.
Банан.
Рыбный суп с картофелем. Отварная куриная ножка с картофельным пюре, печеные овощи. Чай с крекером.
Печеное яблоко с вареньем, чай.
Рыба, запеченная с овощами, творог, йогурт.
Сладкая груша.
Если хочется есть между приемами пищи – можно съесть еще банан, печеное яблоко, сладкую грушу, запеченные овощи, йогурт или творожок – они не вызовут никакого дискомфорта, а голод могут утолить в значительной степени.
Лечение гастродуоденита в стадии обострения
Обострение гастродуоденита — проблема частая, и лечится по разработанной схеме.
При обнаружении в организме Хеликобактер пилори – антибактериальная терапия (Амоксициллин, Тетрациклин) в сочетании с гастропротекторами и препаратами висмута.
Прием седативных – валериана, пустырник.
При болевом синдроме – спазмолитики: Дротаверин, Папаверин, Но-шпа.
Нормализовать уровень соляной кислоты в желудке при лечении гастродуоденита помогут:
- При повышенной кислотности – прием Ингибиторов протонной помпы (Геликол, Лансет) и антацидов – Маалокс, Фосфалюгель, Альмагель.
- При пониженной – препараты атропина и ферменты (Панкреатин, Мезим).
Для нормализации флоры кишечника и усиления иммунитета – пробиотики: Хилак Форте, Бификол, Бифидумбактерин в течение двух недель.
При вздутии живота – энтеросорбенты:
- Энтеросгель,
- Активированный уголь,
- Смекта.
При рвоте – Домрид.
Народные средства
Проверенные народные средства тоже помогают в комплексном лечении гастродуоденита в стадии обострения.
Залить одну столовую ложку равных частей ромашки, зверобоя и тысячелистника стаканом кипятка. Настоять. Принимать в течение двух недель по полстакана до еды.
Залить одну столовую ложку смеси девясила, крапивы и тысячелистника стаканом кипятка. Настоять в термосе около 6 часов. Принимать по полстакана до еды в течение двух недель.
Хорошо действует на слизистую овсяный кисель из овсяной муки (толокно) – обволакивает и защищает.
Источник: https://nebolitzhivot.ru/gastroduodenita-obostreniya.html
Сравнение заболевания дуоденит и холецистит: особенности их диагностики и лечения
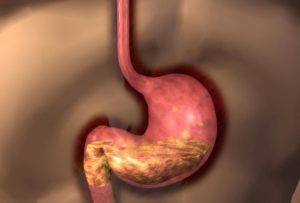
Дуоденит и холецистит – это заболевания органов ЖКТ, поэтому симптомы и методы лечения их могут быть тут во многом сходными.
Дуоденит бывает разных разновидностей, но все сводится к одному – это воспаление двенадцатиперстной кишки. Бывает это заболевание как хроническим, так и острым. Остро протекающая форма опасна тем, что из двенадцатиперстной кишки воспаление переходит на другие органы: на желудок и другие части кишечника.
Холецистит тоже относится к заболеваниям желудочно-кишечного тракта, но оно затрагивает другие его части. Это желчный пузырь. Но холецистит тоже может перейти на другие органы из-за застоя желчи или распространения инфекции в организме.





