Катаракта
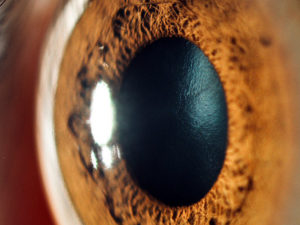
Хрусталик — это прозрачная линза. Но бывает так, что он мутнеет. Заболевание, вызывающее помутнение хрусталика, называется катарактой.
Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза, и зрение человека ухудшается. Катаракта может поразить весь хрусталик или только часть его.
Существует расхожее мнение, что катаракта представляет собой постоянно нарастающую и заволакивающую глаз пленку. Это не соответствует действительности. Появление катаракты вызывают необратимые изменения в самом хрусталике.
Заболевание может возникнуть на одном или обоих глазах, но не переходит с одного глаза на другой. Развитие катаракты не связано с чрезмерной зрительной нагрузкой. Ее появление не означает, что Вам угрожает полная слепота.
Почему развивается катаракта
Причины возникновения катаракты различны: это может быть травма, нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, некоторые заболевания глаз (например, глаукома) или наследственные особенности Вашего организма.
Чаще всего катаракта появляется в процессе старения организма, который приводит к увеличению плотности хрусталика и его помутнению. Такие катаракты называют возрастными, или сенильными. Они могут возникать уже в возрасте 45 лет. Катаракта может развиться и в детском возрасте, в этом случае ее называют врожденной.
После травмы глаза помутнение хрусталика может возникнуть в любом возрасте. Сильный удар, порез, прокол, термический или химический ожог могут привести к появлению травматической катаракты.
Наконец, особо выделяют диабетическую катаракту, возникающую как осложнение сахарного диабета. Она характеризуется быстрым развитием помутнения в хрусталиках обоих глаз.
Симптомы катаракты
В зависимости от размера и расположения области помутнения в хрусталике Вы можете заметить — или, наоборот, не подозревать — что у Вас развивается катаракта.
Если катаракта находится на периферии хрусталика, то субъективно Вы не ощутите никаких изменений в зрении. Чем ближе к центру хрусталика находится помутнение, тем серьезнее становятся проблемы со зрением.
Вы можете обратить внимание, что предметы вокруг видны не четко, с размытыми контурами, особенно при ярком свете. Изображение начинает двоиться. Часто появляется светобоязнь. Один глаз может видеть лучше, чем другой. Зрачок, который обычно выглядит черным, может побелеть или приобрести желтоватый оттенок.
Эти явления, усиливаясь, вынуждают Вас все чаще менять очки на более сильные.
Диагностика
Обязательно обратитесь к врачу! Только специалист может определить, есть ли у Вас катаракта.
Обследование проходит совершенно безболезненно. В МНТК Микрохирургия глаза с помощью специального оборудования врач осматривает Ваши глаза и определяет тип, форму и место изменений в хрусталиках.
При проведении диагностики Вам также определят остроту зрения, измерят внутриглазное давление, исследуют поле зрения, выполнят ультразвуковые и электрофизиологические исследования сетчатки.
Лечение
Единственный способ лечения катаракты — хирургическое удаление мутного хрусталика. Не верьте, что какие-либо капли, специальные очки, диета или упражнения помогут Вам избавиться от этого заболевания.
Сегодня в МНТК Микрохирургия глаза методика операции детально отработана, врачи располагают самой совершенной техникой, и в подавляющем большинстве случаев операция дает положительный результат.
Не волнуйтесь, доверьтесь своему врачу. После операции Вы сможете вернуться к нормальной жизни: работать, читать, смотреть телевизор и т.д. К сожалению, если у Вас имеются сопутствующие заболевания зрительного нерва или сетчатки, эффект операции может быть снижен.
Операция
Во время операции хирурги МНТК Микрохирургия глаза заменят Вам помутневший хрусталик на качественно иной, надежный и совершенный, не хуже, чем природный.
В период подготовки к операции за несколько дней до нее делают обычные анализы крови и мочи, электрокардиограмму, рентгенографию грудной клетки, проводят осмотры у стоматолога, оториноляринголога и терапевта.
Отсутствие в Вашем организме острых воспалительных процессов и обострения хронических заболеваний — залог успеха предстоящей операции.
Операцию проводят, как правило, в день поступления больного в стационар. Утром в день операции в глаз закапывают капли, расширяющие зрачок. Вам могут также дать легкое успокоительное, чтобы помочь расслабиться и не волноваться.
В операционной с Вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК Микрохирургия глаза , позволяют полностью исключить болевые ощущения. Удаление катаракты проводят под операционным микроскопом.
Операция выполняется следующим образом: после проведения местной анестезии и обеспечения неподвижности глаза делается разрез микрохирургическими инструментами с лезвиями из алмаза (сапфира, рубина и т.п.).
Затем вскрывается капсула (оболочка) хрусталика и мутный хрусталик удаляется. Специальные вискоэластичные препараты обеспечивают защиту тканей глаза в ходе операции.
В ФГБУ МНТК «Микрохирургия глаза» применяются самые современные методы удаления катаракты: факоэмульсификация Стоимость (размельчение мутного хрусталика с помощью ультразвукового аппарата — факоэмульсификатора) или лазерное размельчение катаракты с последующим отсасыванием фрагментов хрусталика. При этих операциях разрез настолько мал, что зашивать его не нужно.
В ряде случаев, когда факоэмульсификация или лазерное удаление катаракты невозможны, хирург использует другие методы удаления мутного хрусталика, при которых операционный разрез зашивают специальной сверхтонкой нитью.
Способы восстановления зрения после удаления катаракты
После удаления катаракты для восстановления Вашего зрения взамен удаленного хрусталика можно использовать:
- очки,
- контактную линзу,
- искусственный хрусталик (интраокулярные линзы, сокращенно ИОЛ), которые вводятся (имплантируются) внутрь глаза вместо удаленного мутного хрусталика.
После удаления катаракты глаз становится афакичным, то есть лишенным хрусталика. Это не означает, что Вы не будете ничего видеть. Вы когда-нибудь открывали глаза под водой? Примерно так выглядит для пациента окружающий мир после удаления катаракты.
Вы сможете ориентироваться в пространстве и выполнять простые действия.
Имплантация интраокулярной линзы является наиболее эффективным способом коррекции зрения после удаления катаракты.
Она позволяет не только получить высокую остроту зрения, но и избавляет от чувства дискомфорта, испытываемого при ношении очков с толстыми стеклами.
Кроме того, введение в глаз искусственного хрусталика избавит Вас от необходимости покупать контактные линзы и средства ухода за ними или дорогостоящие очки.
Но даже после имплантации интраокулярной линзы у некоторых пациентов острота зрения может быть невысокой, что связано с наличием сопутствующих заболеваний глаз.
Искусственные хрусталики для ваших глаз
Интраокулярная линза состоит из оптической части и опорных элементов, которые удерживают ее в глазу. По своим оптическим свойствам Интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в Вашем глазу всю жизнь.
Существует много типов интраокулярных линз. Основные из них — заднекамерные, помещаемые за радужкой, и зрачковые, фиксируемые в зрачке. Какой тип линзы более подходит для Вашего глаза, решит хирург.
Оптическая сила искусственного хрусталика подбирается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.
Кроме того, врач учитывает специфику Вашей профессии и социальных условий. Если Вы водите машину, увлекаетесь охотой или спортом, Вам подберут такую линзу, чтобы можно было обходиться без очков, когда возникает необходимость смотреть вдаль.
Если Вам приходится много читать и писать, искусственный хрусталик избавит Вас от необходимости пользоваться очками и при таком виде работы.
В очень редких случаях, при тяжелой сопутствующей патологии глаза врач может принять решение о нецелесообразности имплантации интраокулярной линзы.
Послеоперационный период
После операции все пациенты находятся в стационаре под наблюдением лечащего врача. В день выписки будет разумно попросить родственников или знакомых помочь Вам добраться до дома.
В первые дни после операции окружающие предметы могут казаться Вам несколько искаженными. Это происходит потому, что зрачок расширен и в некоторых случаях на глазу остаются швы. Когда зрачок сузится, Вы почувствуете улучшение зрения, а через несколько недель после операции Ваше зрение полностью восстановится.
В редких случаях задняя капсула удаленного хрусталика может помутнеть через несколько месяцев после операции. Больной чувствует некоторое ухудшение зрения оперированного глаза. Такое явление называют вторичной катарактой. Причин для чрезмерного беспокойства нет: после проведения соответствующей процедуры с использованием лазера зрение восстанавливается через несколько часов.
Советы для скорейшего выздоровления
Чтобы послеоперационный период прошел без осложнений и в кратчайшие сроки, следуйте советам специалистов:
- Старайтесь не спать на стороне оперированного глаза первые две-три недели после операции.
- Не трите оперированный глаз руками и не нажимайте на него.
- Когда Вы принимаете душ или ванну, следите, чтобы вода и мыльная пена не попали в глаз. Для этого его можно закрыть стерильной марлевой салфеткой и лейкопластырем. После душа желательно закапать дезинфицирующие глазные капли.
- На улице пользуйтесь солнцезащитными очками.
- Старайтесь не подвергать оперированный глаз резким температурным перепадам: первые три месяца после операции воздержитесь от посещения бани, бассейна, парной.
- Не поднимайте тяжести.
- В течение трех месяцев после операции воздержитесь от выполнения физических работ, особенно связанных с резким наклоном головы.
- Чтобы поднять что-либо с пола не нагибайтесь, а присядьте.
- Применять косметику для глаз можно не ранее, чем через месяц после операции.
- Следует полностью исключить занятия спортом в течение первых трех месяцев после операции. Со временем Вы можете начать делать утреннюю гимнастику, заниматься плаванием, бегом трусцой и другими физическими упражнениями, не связанными с резким сотрясением и напряжением тела (полностью исключаются бег на короткие дистанции, прыжки в воду, верховая езда, поднятие тяжестей, бокс).
- Не водите машину, пока глаз окончательно не заживет.
Источник: https://mntk.ru/encyclopedia/view/katarakta/
После замены хрусталика глаз видит мутно: что делать, если в результате операции человек не видит
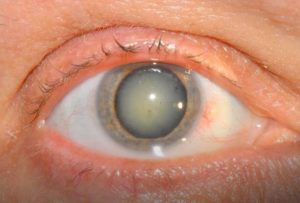
Замена хрусталика достаточно часто является единственным способом избавиться от высокой степени дальнозоркости, близорукости, катаракты.
В ходе операции врач удаляет хрусталик, который перестает выполнять свои функции и заменяет его искусственным, обладающим нужной преломляющей способностью.
Подбирается хрусталик индивидуально и практически всегда возвращает пациенту 100% зрение. Но, несмотря на безопасность этой операции, в 15-20% случаев возможны осложнения.
Класснуть
Отправить
Вотсапнуть
Кому назначается процедура
Искусственный хрусталик имплантируется на место естественного в следующих случаях:
- Катаракта – помутнение хрусталика, чаще всего это патология развивается как следствие старения организма.
- Дальнозоркость или близорукость – естественный хрусталик не способен к аккомодации, в результате чего наблюдается выраженное нарушение зрения.
- Возвратная дальнозоркость – хрусталик перестает фокусировать, это тоже результат естественного старения.
- Астигматизм – может быть врожденным и приобретенным. При этой патологии в результате неправильной формы хрусталика, лучи света не могут фокусироваться в одной точке, что приводит к неправильному визуальному восприятию предметов.
Справка! Необходимость замены хрусталика может появиться после серьезной черепно-мозговой травмы, а также данный элемент у некоторых пациентов просто отсутствует с рождения.
Метод проведения
Заменить хрусталик можно при помощи следующих методов:
- Ультразвуковая факоэмульсификация – это наиболее распространенный метод, при котором хирург выполняет два маленьких разреза. Вещество прозрачного тела посредством факоэмульсификатора разрушается, эмульсия выводится. Барьером между стекловидным телом и радужной оболочкой выступает задняя камера глаза, которая остается на своем месте. После удаления естественного хрусталика, имплантируется искусственный.
- Экстракапсулярная экстракция – удаляется линза. Разрез при этом выполняется длиной до 1 см, также выполняется дополнительный разрез в капсуле хрусталика. Естественный хрусталик извлекается, на его место устанавливается искусственный.
- Интракапсулярная экстракция – хрусталик удаляется вместе с капсулой. Способ достаточно устаревший, и большинство специалистов предпочитают использовать новые технологии и методы. Однако, в некоторых случаях подобный метод может быть единственно правильным выбором.
Как выглядит глаз после вмешательства?
Конечно после операции моментального чуда не происходит. Глаз полностью восстанавливается примерно через 3 месяца. Что касается внешнего вида глаза, то после операции наблюдается незначительная гиперемия, которая обусловлена небольшим кровоизлияниями и разрывами сосудов, поврежденных в ходе вмешательства.
Такое состояние длится относительно недолго, при условии, что замена хрусталика прошла успешно. Ближе к вечеру после утренней операции, или на следующий день, глаз приобретает прежний вид.
Также, как после любой другой операции, после замены хрусталика, имеется отечность. Она является вариантом нормы и при соблюдении всех рекомендаций, данных офтальмологом, проходит самостоятельно.
Что касается внешнего вида глаза, он не изменяется – искусственный хрусталик по внешнему виду ничем не отличается от естественного.
Ощущения пациента после операции по замене хрусталика:
- Несильные боли в области глаза – это не осложнение, а только лишь реакция организма на вмешательство,
- Затуманенность зрения – пациент видит туман перед глазами, не может читать или рассматривать мелкие предметы. Это временное явление, которое быстро проходит и зрение становится четким,
- Яркость – уже через несколько часов после операции зрение становится ярким, но эта яркость может ослеплять и резать глаз. Это связано с тем, что лучи света проходят через новую линзу, со временем, орган зрения привыкнет к новому восприятию света, и дискомфорт пройдет,
В первые часы после операции глаз становится более чувствительным к свету, также пациент может жаловаться на песок в глазах, незначительную головную боль, светобоязнь, ощущение в глазу постороннего предмета и прочие негативные явления. Прооперированный глаз постепенно привыкнет к новому хрусталику и все неприятные явления исчезнут.
Что нельзя делать в период восстановления?
Чтобы реабилитация после операции прошла успешно, следует выполнять следующие рекомендации:
- ограничить зрительные нагрузки – первые два дня не смотреть телевизор и не работать за компьютером;
- не опускать голову вниз;
- в первые 2-3 дня не следует мыть голову;
- в течение недели пить меньше жидкости;
- месяц не водить автомобиль;
- не спать на животе и на стороне прооперированного глаза;
- исключить в первые дни попадание воды в глаза, также в течение некоторого времени не использовать для умывания гели и косметические пенки;
- два дня после вмешательства не снимать фиксирующую повязку;
- месяц не испытывать сильных физических нагрузок;
- не поднимать больше 3 килограмм;
- не посещать сауны, бассейны, бани;
- мужчинам желательно не пользоваться электрическими бритвами, которые создают вибрацию лица;
- не принимать горячие ванны;
- не выходить на улицу без солнцезащитных очков;
- месяц не пользоваться декоративной косметикой.
Не менее важной частью поздней реабилитации после хирургии глаза является правильное питание. На некоторые продуты накладываются временные ограничения – жареные, острые, копченые блюда. Рекомендуется вводить в рацион больше овощей, фруктов, морепродуктов. Подробнее о питании после операции по замене хрусталика нужно узнавать у лечащего врача.
Что касается использования глазных капель, их начинают капать в день операции и продолжают использовать столько, сколько назначает врач. Нельзя самостоятельно прекращать лечение, точно так же как нельзя самостоятельно менять препарат или продлевать курс терапии.
Как правило, схема применения капель выглядит следующим образом:
- 1 неделя – капли закапываются 5 раз в сутки;
- 2 неделя – 4 раза в сутки;
- 3 неделя – 3 раза в сутки;
- 4 неделя – 2 раза в сутки;
- 5 неделя – 1 раз в сутки;
- 6 неделя – врач решает продолжать ли лечение или отменять препарат.
Почему возникают проблемы?
Если вмешательство было выполнено квалифицированным хирургом-офтальмологом, а пациент четко соблюдает все временные ограничения и рекомендации врача, никаких особых проблем данная операция за собой не влечет.
https://www.youtube.com/watch?v=4WhiKQOURO8
Если осложнения все же возникают, они имеют конкретные причины:
- врачебная ошибка;
- пациент слишком поздно обратился к врачу;
- индивидуальная реакция организма на ультразвук;
- несоблюдение пациентом рекомендаций врача в восстановительный период.
Почему человек не видит после хирургии катаракты: возможные осложнения
Несмотря на то, что операция по имплантации искусственного хрусталика является одной из наиболее простых и безопасных хирургических вмешательств в медицине, некоторые риски все же присутствуют.
Специалисты говорят, что дискомфортные ощущения в области прооперированного глаза в первое время после хирургического вмешательства – это нормальное явление, по сути это реакция организма на постороннее вмешательство. Но при сильном дискомфорте или если неприятные ощущения продолжаются длительное время, необходимо обращаться к врачу.
Чаще всего после операции по замене хрусталика встречаются следующие осложнения:
- вторичная катаракта – 15-40%;
- повышение внутриглазного давления – 1-4%;
- отслоение сетчатки – 0,3-5,5%;
- макулярная отечность – 2-5%;
- смещение интраокулярной линзы – 1-2%;
- кровоизлияние в переднюю камеру глаза – 0,6-1,5%;
- выпадение радужки – 0,5-1%.
Ниже будут подробнее рассмотрены эти и другие осложнения, которые могут возникать после данной операции, и в результате которых зрение существенно ухудшается или пропадает.
Источник: https://proglaza.net/lechenie/posle-zameny-hrustalika-glaz-vidit-mutno
Без паники: что делать, если катаракта побеждена, но глаз после операции не видит
Благодаря новым медицинским технологиям операция по удалению катаракты считается простым хирургическим вмешательством, несущим минимальный риск для здоровья пациента.
Но высокая квалификация хирурга и использование современного оборудования не исключают возможности развития послеоперационных осложнений.
ontakte
Odnoklassniki
Как правило, осложнения наблюдаются у больных, которые имели катаракту, осложненную сопутствующими заболеваниями (сахарным диабетом, поражением иммунитета), или не соблюдали врачебных рекомендаций по уходу за глазами после процедуры.
Вероятность побочных эффектов возрастает и у пожилых людей – с возрастом ткани глаз теряют способность к быстрой регенерации.
В ряде случаев наблюдаются спонтанные осложнения, которые не связаны ни с одним из вышеперечисленных факторов и развиваются из-за индивидуальных особенностей организма или по невыясненным причинам.
Как должен выглядеть глаз после операции?
Любое, даже малоинвазивное хирургическое вмешательство не проходит для организма бесследно, поэтому процедура по удалению катаракты вызывает у пациентов неприятные ощущения. После ее проведения могут возникать боли разной интенсивности, воспаления и отеки век, небольшое покраснение глаза.
Для снятия болевых ощущений рекомендуется принимать обезболивающие препараты и нестероидные противовоспалительные средства (Кетанов, Кеторол, Ибупрофен).
От отечности можно избавиться, ограничив потребление жидкости и продуктов, вызывающих отеки.
Перед глазами больного может наблюдаться легкая пелена – обычно это происходит из-за местного воспаления или туго наложенных швов. В норме подобные симптомы самостоятельно проходят через несколько дней и не требуют медицинского вмешательства.
Совет. Несмотря на то что зрение восстанавливается практически сразу после операции, больным рекомендуется ограничение зрительной нагрузки: запрещено водить машину, читать мелкий текст, долго работать за компьютером, смотреть телевизор или пользоваться мобильными гаджетами.
Причины того, что зрение не восстановилось
Чтобы не пропустить развитие осложнений и вовремя обратиться за медицинской помощью, пациентам в послеоперационный период нужно внимательно следить за своим здоровьем.
При появлении любых тревожных признаков или сильного дискомфорта следует сразу же отправляться к врачу.
К проявлениям осложнений относят:
- сильный отек, который не проходит в течение 2–3 дней после операции;
- кровоизлияние – на роговице появляются характерные красные пятна или прожилки;
- сильную слезоточивость, появление гнойного секрета;
- интенсивную боль в глазу, виске или надбровной области;
- двоение, вспышки или потемнение в глазах.
Внимание! Применять какие-либо препараты без консультации врача категорически запрещено – самолечение при послеоперационных осложнениях может усугубить ситуацию и привести к полной потере зрения.
Какие осложнения возможны после по замены хрусталика
Все осложнения после удаления катаракты делятся на интраоперационные (которые произошли во время оперативного вмешательства) и постоперационные.
Первые обычно наблюдаются при недостаточной квалификации хирурга и включают повреждения роговицы ультразвуком или лазером, разрыв связок хрусталика или его капсулы и т. д. В зависимости от степени поражения тканей пациентам требуется медикаментозное или хирургическое лечение.
Послеоперационные осложнения наблюдаются чаще и могут быть связаны как с врачебными ошибками, так и с сопутствующими патологиями или спонтанными изменениями тканей глаза.
Вам также будет интересно:
Вторичную катаракту выдают «мушки»
Вторичная катаракта развивается после операции по устранению первичной, но механизмы возникновения заболеваний абсолютно разные.
Причинами вторичной катаракты выступают клеточные реакции при системных патологиях, эндокринных нарушениях и других недугах; на задней части капсулы хрусталика разрастаются эпителиальные клетки, образуя плотную пленку.
При данном осложнении у пациента постепенно ухудшается восстановленное зрение, перед глазами возникает туман и мошки. Диагностируется вторичная катаракта после исследования структур глаза с помощью специальной аппаратуры. Способ лечения – лазерная коррекция (разрушение разросшихся клеток).
Повышенное внутриглазное давление
Распространенное осложнение, развивающееся из-за неполного вымывания гелеобразного средства, которое вводят в глаз для защиты его структур от операционных повреждений.
У больных развивается легкий отек роговицы, при взгляде на источник света появляются радужные круги, наблюдается незначительное снижение зрения.
Диагноз ставят на основе жалоб пациента и измерения внутриглазного давления с помощью специального тонометра. Лечение медикаментозное (закапывание в глаза капель для терапии глаукомы).
Фото 1. Удобнее измерять внутриглазное давление с помощью пневмотонометра. На фото модель CT-80 от фирмы-производителя Topcon.
Розовый туман в глазах или синдром Ирвина-Гасса
Отек макулы (синдром Ирвина-Гасса) возникает из-за скопления жидкости в области макулы (центральной части сетчатки). Симптомы заболевания включают ухудшение центрального зрения, искажение предметов, светобоязнь, а также появление перед глазами характерной розоватой пелены.
Для диагностики синдрома Ирвина-Гасса необходим осмотр глазного дна с помощью микроскопа или оптического томографа. Пациентам с данным диагнозом назначают противовоспалительные препараты в таблетках или инъекциях, при отсутствии результата лечения – хирургическое вмешательство.
Справка.
Синдром Ирвина-Гасса редко ведет к полной потере зрения, но восстановление функций глаза происходит медленно, в течение нескольких месяцев.
Отек роговицы
Осложнение может развиваться как вследствие вмешательства в структуры глаза, так и из-за повышения внутриглазного давления, попадания инфекции или аллергических реакций.
У пациентов наблюдается покраснение глаза, чувствительность к свету, нечеткость зрения, резкая боль и слезоточивость.
Для постановки диагноза врач должен осмотреть глаз с помощью офтальмологической аппаратуры, при необходимости – взять на анализ слезную жидкость и ткани. Лечение заболевания осуществляется с помощью антибактериальных или противовирусных препаратов, регенерирующих капель, физиопроцедур.
Послеоперационный астигматизм: близорукость или дальнозоркость
Причины послеоперационного астигматизма – ненадлежащее качество инструментов, которые использовались для выполнения операции, слишком сильное натяжение швов или повышение внутриглазного давления.
Заподозрить астигматизм можно по ухудшению зрения в послеоперационный период – в зависимости от вида заболевания у пациентов появляется близорукость или дальнозоркость разной интенсивности. Диагноз ставится на основе офтальмологического осмотра глаза с применением специального оборудования. Терапия – ношение специально подобранных очков или контактных линз.
Смещение хрусталика
Последствие неправильных действий хирурга в ходе операции, из-за чего происходит разрыв связок или капсулы. При данной патологии у больных наблюдается двоение, вспышки или потемнение перед глазами, легкий отек и болевой синдром.
Диагноз ставится на основе осмотра глазного дна. Лечение хирургическое: врачи осуществляют подъем хрусталика, после чего фиксируют его в нормальном положении.
Отслойка сетчатки: если появились черные точки
Отслойка сетчатки чаще всего происходит у пациентов, страдающих близорукостью, а также после травмы глаз в послеоперационный период.
Симптомы заболевания – появление перед глазами пятен, мушек или вспышек, позже – пелены, которая закрывает поле зрения. Для диагностики необходимо комплексное обследование и измерение внутриглазного давления.
Устранить повреждение можно только хирургическим путем.
Экспульсивное кровотечение
Экспульсивное кровотечение происходит из-за разрыва крупной артерии, находящейся в сосудистой оболочке глаза.
Чаще всего наблюдается у пациентов с сопутствующими заболеваниями, включая патологии кроветворения, сахарный диабет, глаукому, атеросклероз, сердечно-сосудистые нарушения.
Экспульсивное кровотечение – осложнение, которое развивается во время операции и требует немедленной герметизации образовавшегося повреждения.
Глаз очень болит и слезится — подозрение на Эндофтальмит
Тяжелое гнойно-септическое поражение глаза вследствие попадания инфекции в ткани во время операции (или после нее). Симптомы включают сильную боль, резкое снижение зрения, отек роговицы, слезоточивость и отделение гнойного содержимого.
Для выявления заболевания у пациента берется на анализ слезная жидкость и образец стекловидного тела, после чего назначается лечение – антибиотики и противовирусные препараты, нестероидные противовоспалительные средства, в тяжелых случаях – оперативное вмешательство.
Справка.
В число наиболее распространенных послеоперационных осложнений после лечения катаракты входят повышение внутриглазного давления и вторичная катаракта, реже встречается отслойка сетчатки и отек роговицы, а самые редкие послеоперационные нарушения – эндофтальмит и смещение хрусталика.
Чтобы в глазах не двоилось: профилактика послеоперационных осложнений
Чтобы предотвратить послеоперационные осложнения, необходимо ответственно отнестись к выбору медицинского учреждения и врача, который будет проводить процедуру, а также четко соблюдать врачебные рекомендации.
В первые дни после операции следует прикрывать глаз повязкой, исключить зрительные и физические нагрузки, закапывать регенерирующие капли, при необходимости – принимать антибиотики или другие рекомендованные препараты.
После восстановления зрения пациент должен следить за гигиеной глаз, носить очки или линзы и регулярно посещать врача для профилактических осмотров.
У 98% больных, которые перенесли операцию по удалению катаракты, зрение частично или полностью восстанавливается через несколько месяцев без каких-либо осложнений.
Современные терапевтические методики и специальная аппаратура позволяют провести хирургическое вмешательство с минимальным риском, поэтому операция остается наиболее безопасным и эффективным способом лечения данного заболевания.
Познакомьтесь с видео, в котором перечисляются вероятные осложнения после удаления катаракты и их признаки.
Оцени статью:
Средняя оценка: 4.2 из 5.
Оценили: 5 читателей.
Поделись с друзьями!
ontakte
Odnoklassniki
Источник: https://linza.guru/katarakta/lechenie/operatsiya/oslogneniya/
Афакия — отсутствие хрусталика в глазу
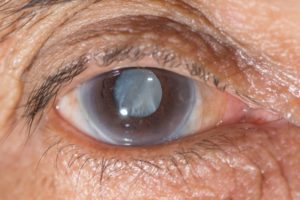
Диагноз «афакия» подразумевает полное отсутствие хрусталика в глазу. Чаще всего в силу тех или иных причин афакичным становится только один глаз. Причин отсутствия хрусталика не так много.
Он может быть удалён при катаракте или вывихе, а также выпасть в результате глубокого травмирования глаза.
Врождённая афакия встречается крайне редко и считается тяжёлым пороком внутриутробного развития.
Признаки афакии и диагностика
Афакия лишает глаз всех функций, связанных с работой хрусталика. Аккомодация отсутствует, рефракция нарушена. Точки ясного зрения вблизи и вдали сливаются. Радужка постоянно дрожит из-за невозможности глаза сфокусироваться и отсутствия опоры, роль которой в норме выполняет хрусталик. Характерный признак, определяемый визуально – чрезмерно глубокая передняя камера.
Монокулярная (односторонняя) афакия вызывает нарушения в бинокулярном восприятии. Для его сохранения и восстановления коррекция, лечение и упражнения должны быть назначены как можно раньше после потери хрусталика.
Коррекция зрения при афакии
Односторонняя афакия всегда сопровождается анизейконией (разницей ретинальных изображений в обоих глазах). Это усложняет подбор очков для коррекции. Если второй глаз сохраняет высокую остроту зрения, целесообразно сразу прибегнуть к хирургической имплантации интраокулярной линзы, пока не снизилась способность бинокулярного восприятия.
В других случаях очковой коррекции может быть вполне достаточно. Сначала назначаются линзы для дали. После привыкания к ним, подбираются стёкла для зрения вблизи.
Две пары очков при афакии являются необходимостью, которую невозможно избежать. Иногда отсутствие только одного хрусталика может быть успешно скорректировано при помощи контактных линз.
Очки и линзы позволяют одновременно устранить астигматизм, который часто сопровождает афакию.
Конечно, полное отсутствие хрусталика не позволяет провести стопроцентную коррекцию.
На периферии зрительного поля сохраняется кольцевая скотома (зона выпадения), в которой при определённых условиях могут мелькать неясные очертания объектов и искажённые фигуры.
Такие явления усложняют жизнь там, где требуется зрительное напряжение и внимание (например, при переходе улиц с интенсивными движением, работе на конвейере). Если коррекция сопровождается существенным дискомфортом, стоит подумать о хирургическом лечении.
Лечение и корреция афакии
В зависимости от образа жизни и профессиональной деятельности оптическая коррекция афакии может не обеспечивать необходимого восстановления остроты зрения. В сочетании с рядом других офтальмологических заболеваний отсутствие хрусталика признаётся инвалидностью, если острота зрения существенно снижена.
В молодом возрасте, после травматической потери, при существенной потере качества жизни многие пациенты принимают решение лечиться хирургически. Не сегодняшний день имплантация искусственного хрусталика – эффективная и безопасная операция.
Если глаз сохраняет структуры, позволяющие разместить и удерживать интраокулярную линзу, оперативная помощь может стать удачным выбором.
Современные имплантаты (ИОЛ) не только берут на себя естественные функции хрусталика, но и корректируют сопутствующие проблемы зрения, если таковые имеются. В ходе подготовки к операции проводится тщательная диагностика – общая и офтальмологическая. Линза подбирается максимально близкая по своим параметрам к естественному хрусталику.
Лечение может быть проведено без госпитализации в режиме «одного дня». Хирургическое вмешательство проводится под местной капельной анестезией. Уникальный лазерный, алмазный и ультразвуковой микроинструмент обеспечивает высокую точность и малотравматичность оперативных манипуляций, что позволяет исключить многие риски.
Степень восстановления при таком лечении во многом зависит от реабилитационного периода, в течение которого пациент должен строго соблюдать рекомендации хирурга, который получает при выписке.
Пренебрежение правилами гигиены прооперированного глаза, нерегулярное закапывание препаратов и несоблюдение ограничений могут свести «на нет» эффективность операции и даже ухудшить зрение после лечения.
Наш офтальмологический центр располагает всеми возможностями для устранения афакии, возникшей по различным причинам. Широкий выбор искусственных хрусталиков (ИОЛ) и большой опыт офтальмохирургов позволяют вернуть зрение пациенту даже в самых тяжелых случаях.
Последовательная и комплексная реабилитация, напротив, имеет большое значение для достижения максимального лечебного эффекта. После операции необходимо регулярно посещать офтальмолога. В зависимости от методики, индивидуальных особенностей и результатов проведённого лечения полное восстановление может длиться от месяца до полугода.
Если отсутствие хрусталика уже привело к нарушению бинокулярности зрения, после полного восстановления назначаются ортоптические упражнения. Регулярные занятия на специальных тренажёрах, а также самостоятельные тренировки дают хорошие результаты. Глаза постепенно снова настраиваются на объёмное восприятие окружающих предметов.
Источник: https://moscoweyes.ru/bolezni-glaz/afakiya
Зрение после замены хрусталика, реабилитация после операции, осложнения
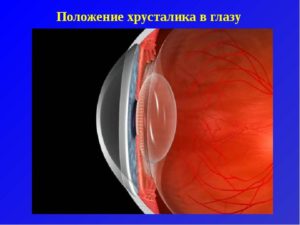
После замены хрусталика пациенту кажется, что все закончилось и теперь он будет ясно и четко видеть.
Однако все сложности только впереди.
Для достижения быстрого восстановления зрительного восприятия потребуется пройти нелегкий реабилитационный период со множеством запретов и ограничений.
Период восстановления имеет не меньшее значение, чем операция. Эта ее часть длительная, но успешная, если пациент выполняет все требования, беспрекословно следует рекомендациям офтальмолога, проводившего операцию.
Нормальные ощущения пациента после замены хрусталика
После замены мгновенного чуда не наступает. Зрительное восприятие значительно улучшается, но полностью восстанавливается в течение 3 часов.
Ощущения пациента после замены хрусталика:
- Незначительные боли в окологлазничной области. Данный признак не является осложнением. Он указывает на вторжение в зрительную систему глаза.
- Затуманенность зрения. Ощущение будто перед глазами густой туман. Пациент не может читать, рассмотреть мелкие предметы. Постепенно симптом проходит. Туман рассасывается, и видение становится четче.
- Яркость. Через несколько часов зрение становится ясным и ярким. Окружающий мир кажется красочным и интересным, но резкий свет ослепляет глаза и режет. Лучи проходят через новую прозрачную искусственную линзу, достигая сетчатки, поэтому яркость повышается. Это нормально, со временем прооперированный орган привыкает.
- В первые часы после оперативного вмешательства пациенты испытывают песок в глазу, повышенную чувствительность к свету.
- Возможна незначительная головная боль.
- К новому хрусталику привыкаешь не сразу. Необходимо тренироваться. Врачи советуют читать, смотреть телевизор и работать за компьютером, чтобы настроить фокусировку, но не переусердствовать во время восстановления. Первое время создается чувство постороннего предмета.
Все это считается нормой, ведь было осуществлено вмешательство в глаза, и установлен инородный предмет — интраокулярная линза.
Как выглядит глаз после замены хрусталика
После замены природной линзы на искусственную появляется покраснение. Незначительная гиперемия обусловлена микроразрывами сосудов и небольшими кровоизлияниями, которые могут произойти во время операции. Данное состояние длится не долго, если замена интраокулярной линзы прошла успешно.
Здоровый, белый вид глаза приобретают ближе к вечеру в день проведения процедуры или на следующие сутки.
После любой операции появляется отечность. Это считается вариантом нормы и проходит самостоятельно при соблюдении пациентом постоперационных требований офтальмолога.
Искусственный орган человека не отличается от естественного хрусталика по внешнему виду. ИОЛ не способна к аккомодации.
Особенности ранней реабилитации
Сразу после операции нельзя покидать клинику. Врач повторно осматривает зрительный орган, назначает глазные капли или другие препараты для предотвращения инфекционного заражения, уменьшения воспалительного процесса и контроля внутриглазного давления.
Назначают антибактериальные, противовоспалительные или комбинированные капли. График закапывания препаратов определяет лечащий доктор. Назначение и порядок дозирования индивидуальны.
После завершения процедуры закрывают прооперированный глаз стерильной повязкой. Она выполняет роль защитной кулисы от всевозможных загрязнений. Снимать ее не рекомендуется в первые 2 дня, затем надевать при выходе на улицу.
Меняется повязка ежедневно, повторно использовать нельзя. Для приготовления потребуется стерильная марля и лейкопластырь. Она не мешает пациенту и позволяет выполнять большинство домашних дел. Острота зрения из-за нее не изменится.
Перед заменой повязки протирать веки специальными растворами. Подойдет 0,02% Фурацилин, 0,25% Левомицетин. Наносить ватным диском, предварительно вымыв или продезинфицировав руки.
Через 30 минут после процедуры можно передвигаться, вставать и кушать. Нельзя слишком холодные или твердые продукты. Уехать домой разрешается через 1 час.
В день процедуры и в первые сутки после нее появляются ощутимые боли в глазном яблоке или окологлазничной области. Рекомендуется употреблять обезболивающие лекарства. Например, Кетанов, Кеторол или Анальгин. Употреблять препараты согласно инструкции или обратиться к доктору.
По приезду домой необходимо 2–5 часов отдохнуть или поспать. Организм перенес операцию, а значит и стресс. Для восстановления сил требуется полноценный сон.
Через несколько часов после операции большинство пациентов могут смотреть телевизор, работать за компьютером, но непродолжительное время.
Первые 2 суток зрение размытое. Оптической системе требуется немного времени, чтобы исцелится и функционировать по-прежнему. Также нормой считается зуд, легкий дискомфорт.
В инновационном центре «Сколково» презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться… Читать полностью
Особенности поздней реабилитации
На протяжении 7–14 дней после хирургического вмешательства по замене хрусталика происходит постепенное восстановление зрительного органа. Зрение медленно улучшается.
Большинство людей могут возобновить повседневную деятельность через 24 часа после операции по замене хрусталика, есть несколько правил, которые требуется соблюдать. Рекомендации в послеоперационный период после замены хрусталика, которые потребуется соблюдать до полного заживления:
- Следить за регулярным опорожнением кишечника. Не допускать запоров минимум 2 недели. При напряжении во время дефекации в глазах повышается давление жидкости, это приводит к осложнениям. При возникновении запоров обратиться к лечащему доктору, он пропишет эффективное лекарство.
- Соблюдать установленный график посещения врача. На приеме рассказать обо всех беспокоящих признаках. При необходимости офтальмолог назначит особый порядок наблюдения и более частые визиты. Осмотры врача проводятся в первые сутки и на 4 день, поскольку высок риск проявления инфекции в этот период. Затем обследование проводится в таком порядке — 7 день, 2 недели, месячный осмотр, 3-х месячный осмотр, 6 месяцев и год.
- Умывать лицо водой комнатной температуры. Не использовать водопроводную воду.
- Не садиться за руль. Лечащий доктор скажет, когда пациент готов для возобновления безопасного вождения.
- Следовать указаниям врача относительно антибиотиков и противовоспалительных глазных капель. Они важны для предотвращения инфекции и воспаления, обеспечения надлежащего заживления. Если возникли трудности с их применением, попросить друга или члена семьи помочь.
Важной частью поздней реабилитации является правильное питание. Накладывают ограничения на некоторые продукты. Например, нельзя употреблять мясо высокой жирности, жареные, копченые и острые блюда. Рекомендуется добавить в рацион почки, печень и морскую рыбу.
Употреблять больше фруктов и овощей, богатых витаминами A и C. Через 30 дней данные ограничения отменяются. Пациенту разрешается вернуться к привычному образу жизни.
Глазные капли начинают применять в день операции и продолжают, пока врач не посчитает нужным прекратить их использование. Обычно график применения лекарственных средств следующий:
- 1 неделя — 5 р/д;
- 2 неделя — 4 р/д;
- 3 неделя — 3 р/д;
- 4 неделя — 2 р/д;
- 5 неделя — 1 р/д;
- 6 неделя — отмена.
Осложнения
Операция по замене хрусталика является одной из самых безопасных процедур. Однако могут возникнуть редкие осложнения, такие как инфекция (эндофтальмит) или кровотечение. Офтальмолог обсудит конкретные потенциальные осложнения процедур, прежде чем пациент подпишет форму согласия.
Наиболее распространенными трудностями, возникающими после операции, являются стойкое воспаление, изменение глазного давления (глаукома), инфекция или отек сетчатки на задней поверхности глаза (цистоидный макулярный отек) и отслойка сетчатки.
Если тонкий мешок, в котором находится объектив, поврежден, то ИОЛ может потребоваться поместить в другое место. В некоторых случаях интраокулярная линза перемещается и нуждается в репозиции, замене или удалении.
Все эти осложнения редки, но приводят к значительной потере зрения. Поэтому после операции требуется тщательное наблюдение и соблюдение мер предосторожности. Если уже есть макулярная дегенерация или повреждение зрительного нерва, они не будут улучшены при замене хрусталика.
Другие последствия замены хрусталика глаза:
- Часто в течение месяцев или лет после операции тонкая капсула хрусталика становится мутной, вызывая помутнение зрения. Возникают ощущения, что катаракта возвращается, потому что зрительное восприятие снова становится размытым. Этот процесс называется вторичной катарактой. Для восстановления зрения используется лазер, чтобы создать отверстие в затуманенном мешке (задняя капсулотомия). Эта процедура занимает всего несколько минут в кабинете офтальмолога, и зрение сразу улучшается.
- Кровоизлияние в полости между роговицей и радужкой. Виной данного осложнения является неправильная установка ИОЛ или значительные нагрузки в восстановительном периоде.
- Выпадение радужки. Осложнение редкое. Возникает, если оперативное вмешательство проводилось с небольшим разрезом. Выпадение радужной оболочки проявляется врастанием кожи и неравномерным рубцеванием, астигматизмом и сильной отечностью.
Ограничения
После операции потребуется соблюдать ряд мер, направленных на ускоренное выздоровление. На некоторые действия и виды деятельности накладываются ограничения. К подобным ограничениям относят:
- Избегать резких и долгих наклонов головы вниз
- Тряска повышает риск дислокации интраокулярной линзы, поэтому нельзя бегать, заниматься верховой ездой и на велотренажере
- Не окрашивать волосы и не делать химическую завивку
- Исключить употребление алкоголя, крепкого чая и кофе
- Отказаться от употребления никотина до заживления
- Мужчинам рекомендуется отказаться от использования электрических бритв, создающих вибрацию
- В первые 7 дней рекомендуется исключить любые зрительные нагрузки. Не употреблять газированных и спиртных напитков.
- Никаких физических нагрузок на протяжении 14 дней. Избегать сложных упражнений и тяжелой атлетики. Это касается и специальной гимнастики. Не поднимать более 5 килограммов, поскольку напряжение вызывает рост давления жидкости внутри глаза.
- Держаться подальше от пыльных мест. После процедуры глаза чувствительны к воздушным аллергенам, таким как пыль. Важно, чтобы в доме было убрано до приезда прооперированного человека.
- Не тереть. Трение — быстрый способ развития инфекции.
- Избегать большого перепада температур, не посещать сауну и бассейн. Избегать нахождения на холоде и ветре. Если необходимо выйти в магазин, надевать повязку и солнцезащитные очки.
- Женщинам запрещается пользоваться косметикой. Когда можно возобновить ее использование через несколько недель после операции.
- При мытье головы не наклоняться вперед. Отклонять назад, чтобы вода и мыло не попали в прооперированный орган.
- Спать на спине или стороне, противоположной прооперированному органу зрения.
Как быстро восстанавливается зрения после замены хрусталика
Зрительное восприятие после хирургического вмешательства по замене хрусталика сразу не восстанавливается. Непосредственно после операции зрение затуманенное, мутное. Зрительной системе и всем ее структурам необходимо время для заживления и восстановления.
Чтобы ускорить процесс восстановления зрительного восприятия, требуется соблюдать правила реабилитационного периода и не нагружать оперированный орган. Через 3 часа зрение улучшается, пациенты отмечают, что могут различить человека и цвета становятся ярче.
Полное восстановление видения наблюдается через 21–28 дней. Быстрота заживления зависит от сопутствующей офтальмологической патологии.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной? Оцените материал по пятибальной шкале! (19 4,58
Источник: https://proglazki.ru/operatsii/zrenie-posle-zameny-hrustalika/





