Инсулинома: симптомы, диагностика и лечение
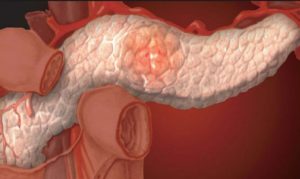
Инсулинома – это опухоль поджелудочной железы, вырабатывающая инсулин и имеющая симптомы гипогликемии. Это довольно редкое заболевание, однако, при появлении признаков низкого уровня сахара в крови у здорового человека, нужно задуматься именно о ней.
Обычно поджелудочная железа вырабатывает инсулин в небольших количествах в течение дня, а также выбрасывает его дополнительной порцией во время приёма пищи. Клетки инсулиномы тоже синтезируют инсулин, но в больших количествах и независимо от приёма пищи.
Инсулинома представляет собой одиночную округлую опухоль от полсантиметра до 7 см в диаметре. Она обычно находится в поджелудочной железе. Но в очень редких случаях может иметь и другие места локализации: печень, двенадцатиперстная кишка, селезёнка.
Интересные факты!
- Чаще инсулинома – это доброкачественная опухоль, но в 10–30% она бывает злокачественной.
- В 10–15% опухоль множественная.
- Чаще встречается у женщин, чем у мужчин, средний возраст больных – 30–55 лет.
- Крайне редко расположена вне поджелудочной железы – в 1% случаев.
- В 10% случаев является частью синдрома множественных эндокринных неоплазий.
Механизм развития и симптомы инсулиномы
Причины появления инсулином до сих пор остаются неизвестными. До конца неясно, что провоцирует образование этой опухоли. Одной из версий являются мутации в генах клеток поджелудочной железы.
У здорового человека в ответ на голодание снижается и уровень инсулина. При инсулиноме избыточное образование инсулина опухолью называется – гиперинсулинизмом, – это процесс, который не зависит от поступления пищи. Он приводит к снижению уровня глюкозы в крови. Когда эта цифра становится ниже 3 ммоль/л, говорят о гипогликемии.
Гипогликемия – это патологическое состояние, вызванное снижением уровня сахара в крови. При этом клеткам головного мозга не хватает источника энергии, глюкозы, что приводит к определённым расстройствам нервной системы. Гипогликемия также активирует все системы и органы, заставляя их вырабатывать гормоны, способствующие повышению уровня сахара в крови.
Симптомы связанные с повышением уровня адреналина:
- тревога;
- повышенная потливость;
- дрожь в теле;
- сильное чувство голода;
- холодный липкий пот;
- учащённое сердцебиение;
- сильная слабость.
Симптомы связанные с голоданием головного мозга:
- нарушение речи;
- спутанность сознания;
- головные боли;
- двоение в глазах;
- снижение памяти и интеллекта;
- судороги;
- галлюцинации;
- недержание мочи и кала;
- кома.
Чаще приступы появляются рано утром, либо провоцируются физическими нагрузками, голодом, избыточным употреблением углеводов в пище. Больной просыпается в несвойственном ему состоянии, как бы «не в себе». Может быть резко заторможен, не понимать, где находится и что с ним происходит. Либо, наоборот, резко возбуждён, драчлив, агрессивен.
Возможны судороги, напоминающие эпилепсию. В тяжёлых случаях происходит потеря сознания, вплоть до гипогликемической комы и смерти человека. Возможны инфаркты миокарда и инсульты.
Неоднократные обмороки, а тем более судороги или кома, приводят к необратимым последствиям со стороны нервной системы – снижаются интеллект и память, возникает дрожь в руках, нарушается социальная активность.
Обычно человек, страдающий инсулиномой, прибавляет в весе. Связано это с тем, что такой больной уже знает про свои утренние приступы и чувствует их приближение в течение дня. Он старается заесть такой эпизод чем-то сладким, порой употребляя углеводы в очень больших количествах.
Диагностика инсулиномы
Для диагностики инсулиномы используют следующие методы:
- трёхдневная проба с голоданием;
- анализ крови на инсулин во время эпизода гипогликемии;
- визуализирующие методы – УЗИ, КТ, МРТ, ангиография, сцинтиграфия, ПЭТ.
Трёхдневная проба с голоданием
При подозрении на инсулиному, человеком, в первую очередь выполняется трёхдневная проба с голоданием. Её нужно обязательно проводить в стационаре, поскольку велик риск потери сознания.
Голодание начинается после последнего приёма пищи. Во время пробы нельзя ничего есть, разрешается только пить воду. Через 6 часов, а далее – каждые 3 часа, производится забор крови на глюкозу. В начале пробы и при снижении уровня глюкозы до 2,8 ммоль/л также определяются уровни инсулина и С-пептида (С-пептид – это молекула, с которой связан инсулин во время хранения в поджелудочной железе).
Обычно через 12–18 часов после начала голодания развивается приступ гипогликемии. Если уровень глюкозы в крови падает ниже 2,5 ммоль/л и появляются симптомы, проба считается положительной и прекращается. Если в течение 72 часов не развивается приступ и уровень сахара не падает ниже 2,8 ммоль/л, проба считается отрицательной.
Во время пробы ожидается появление так называемой триады Уиппла, включающей в себя:
- приступ гипогликемии натощак с нейропсихическими симптомами;
- снижение уровня глюкозы во время приступа ниже 2,5 ммоль/л;
- приступ проходит после внутривенного введения раствора глюкозы.
Триада Уиппла – один из самых важных диагностических критериев инсулиномы.
Если во время эпизода гипогликемии на фоне крайне низкого уровня глюкозы в крови определяется повышенный уровень инсулина, это является ещё одним критерием возможного наличия инсулиномы. Обычно вместе с инсулином определяют и уровень С-пептида. Поскольку они образуются из одной молекулы, количество инсулина должно соответствовать количеству С-пептида.
Встречаются случаи, когда больные по некоторым причинам симулируют инсулиному, вводя себе инсулин извне в виде инъекций. В таких ситуациях обнаруживается нормальный уровень С-пептида, что помогает разобраться с диагнозом.
Также рассчитывается индекс НОМА – это соотношение уровня инсулина к уровню глюкозы. Повышение индекса НОМА говорит о гиперинсулинизме и используется как дополнительный диагностический признак.
Визуализирующие методы исследования
Когда становится ясным, что человек страдает инсулиномой, необходимо обнаружить опухоль и удалить её, поскольку она опасна для жизни, а в небольшом проценте случаев является злокачественной. Помогают это сделать методы визуализации:
- Ультразвуковое исследование – самый простой и дешёвый метод, однако, не всегда информативный. Из-за маленьких размеров инсулиномы и особенностей расположения поджелудочной железы, опухоль бывает достаточно трудно обнаружить.
Более достоверно УЗИ через стенку пищеварительного тракта, либо проводимое во время операции.
Опухоль поджелудочной железы
- КТ и МРТ – компьютерная и магнитно-резонансная томография. Достаточно качественные методы. Инсулинома с большой вероятностью обнаруживается, если расположена в типичном месте. Также эти методы используют для поисков нетипично расположенных инсулином.
- Агиография. В некоторых случаях возможно забрать кровь из вен, отходящих от поджелудочной железы. Это делают во время исследования сосудов с контрастным веществом – ангиографии. Таким образом удостоверяются в том, что опухоль расположена в поджелудочной железе, а не в других органах.
- Сцинтиграфия поджелудочной железы – метод исследования, когда человеку вводятся радиоактивные изотопы. Изотопы избирательно поглощаются опухолью, и она становится видна на экране.
- ПЭТ – позитронно-эмиссионная томография – также один их радионуклидных методов диагностики, самый современный на сегодняшний день.
Синдром множественных эндокринных неоплазий
При обнаружении инсулиномы в обязательном порядке больной обследуется дополнительно, поскольку в 10% случаев это заболевание является частью синдрома множественных эндокринных неоплазий (МЭН-синдрома) I типа.
МЭН-синдром I типа – это сочетание нескольких эндокринных синдромов и опухолей – поражение паращитовидных желез, опухоль гипофиза, опухоль поджелудочной железы, поражение надпочечников, возможно опухолевое поражение других органов.
Лечение инсулиномы
После обнаружения инсулинома должна быть удалена. Если опухоль расположена в поджелудочной железе, удаляют часть железы вместе с ней. При поражении других органов выполняются операции на них.
Во время подготовки к операции проводится лечение эпизодов гипогликемии, глюкоза вводится внутривенно, либо принимается больным в виде таблеток.
При неоперабельных опухолях больному назначается препарат, блокирующий действие инсулина – октреотид. В случае обнаружения злокачественной опухоли и её метастазов, проводится химиотерапия.
После оперативного лечения прогноз благоприятный. Как правило, рецидивов не случается.
Источник: https://EndokrinPlus.ru/insulinoma-simptomy-diagnostika-lechenie
Доброкачественная инсулинома поджелудочной железы
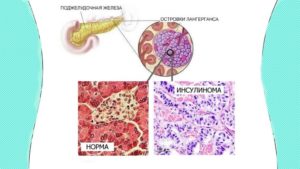
Инсулинома поджелудочной железы – это опухоль, клетки которой вырабатывают инсулин. Несмотря на типичные проявления, нередко выявляется несвоевременно, что вызывает изменения работы головного мозга.
Чтобы не пропустить начало, а также знать, что ждет больного, стоит изучить первые признаки болезни, а также что нужно для диагностики, какое лечение требуется пациентам.
Обо всем подробнее читайте в нашей статье.
Что такое инсулинома поджелудочной железы
Инсулинома представляет собой чаще всего (около 90% случаев) новообразование с доброкачественным течением. В ее развитии играет роль как наследственная предрасположенность к опухолям эндокринной системы, так и изменения свойств клеток на протяжении жизни.
Точного провоцирующего фактора не обнаружено. Предположительно в опухолевом росте участвует неблагоприятная экологическая обстановка и контакт с токсическими веществами – никотином, алкоголем, нитратами, бензином и другими канцерогенами.
Обнаружение в головке, теле, хвостовой части поджелудочной железы инсулиномы относится к наиболее частому варианту. Но ее находят и в стенке желудка, печени, селезенке, кишечнике. Обычно опухоль единичная, размеры ее составляют от 5 мм до 2 и более см.
Рекомендуем прочитать статью о гормоне соматостатин. Из нее вы узнаете о структуре и образовании, основных функции соматостатина, к чему приводит избыток гормона поджелудочной железы, а также о свойствах синтетического аналога.
А здесь подробнее об анализе на С-пептид.
Признаки и механизм развития
Основной фактор, вызывающий проявления болезни – это образование инсулина вне зависимости от потребности в нем организма. В норме выделение этого гормона зависит от уровня глюкозы в крови – гликемии. Опухолевая ткань не подчиняется контролю и регуляторным влияниям, а в постоянном ритме вырабатывает белок, поступающий в кровь.
В результате сахар проникает в клетки, содержащие рецепторы к гормону – печень, жировая и мышечная ткани. Они под его влиянием усиленно накапливают жиры и гликоген.
Для головного мозга питания становится недостаточно, потому что его клетки не обладают способностью создавать запасы энергии.
Так как от всей глюкозы, поступившей с пищей, мозг потребляет около 22%, то любое уменьшение ее уровня (гипогликемия) нарушает его работу.
Организм воспринимает такое состояние, как стрессовое, начинает выброс гормонов, которые противодействуют инсулину – глюкагон, адреналин, кортизол, соматотропный (роста). Этими изменениями гормонального фона и объясняются последствия образования.
Симптомы инсулиномы поджелудочной железы
Все клинические признаки недостатка глюкозы, а также избытка инсулина делят на нейрогликопенические (реакция нервной системы) и вегетативные. Последние связаны с выбросом стрессовых гормонов, повышением симпатического тонуса.
Нейрогликопения
Чаще всего симптомы гипогликемии появляются утром после ночного перерыва в приемах пищи. Пациент отмечает, что ему трудно проснуться и прийти в себя. Длительное время сохраняется полусонное состояние, заторможенность, нарушение ориентации в пространстве, излишняя суетливость. На обращенные к нему вопросы больной отвечает невпопад или односложно.
На фоне физических нагрузок, стресса, перед менструациями у женщин или при длительном промежутке в приемах пищи появляется головная боль, головокружение. Контуры предметов становятся расплывчатыми или двоятся. При отсутствии глюкозы поведение похоже на алкогольное опьянение, затем возможна дезориентация в пространстве, потеря сознания и гипогликемическая кома.
В типичных случаях повышен аппетит. В головном мозге активизируется центр голода, что стимулирует человека к поиску и приему пищи. По мере увеличения продукции инсулина больные вынуждены есть через каждые 2 часа, чтобы не допустить помрачнения сознания.
Так как быстрее всего снимается приступ быстрыми углеводами (сладости, мучное), то отмечается повышенная склонность к кондитерским изделиям.
Это зачастую приводит к тяжелой степени ожирения, так как больные в сутки могут съесть более 1 кг сахара или конфет.
При этом у некоторых пациентов полностью пропадает аппетит и появляется непреодолимое отвращение к любой пище, что требует их кормления через зонд или капельницу.
Вегетативные
Активизация выброса гормонов стресса и повышенная активность симпатического отдела нервной системы проявляется:
- дрожанием рук, тела;
- потливостью;
- учащенным и усиленным сердцебиением;
- сильной слабостью;
- приливами жара;
- ощущением беспричинной тревоги.
Характерно, что возникновение этих симптомов бывает при неодинаковой концентрации глюкозы в крови. Некоторые реагируют на незначительное снижение, а ряд больных не ощущает и сильных изменений гликемии.
Возможна внезапная потеря сознания без предшествующих признаков. Затем пациент приходит в себя и не помнит о произошедшем.
Особенно часто такое бывает при применении успокаивающих средств, бета-адреноблокаторов.
Гипогликемия и другие последствия
Хотя все признаки гипогликемии известны, тем не менее правильный диагноз ставится нередко через 2-3 года, а иногда и 10 лет. Это объясняется тем, у части больных могут отсутствовать наиболее важные симптомы опухоли, а на первый план выходят проявления нарушения питания мозга:
- изменения чувствительности;
- нарушение симметрии рефлексов и появление патологических, характерных для поражения мозговых тканей;
- непроизвольные движения глаз (дергающийся взгляд), невозможность посмотреть вверх;
- шаткость походки, падения;
- судорожные припадки, которые отличаются большой продолжительностью;
- боль в мышцах, подергивания, мышечная слабость, онемение, покалывание конечностей;
- снижение памяти, затруднения при умственной деятельности;
- потеря профессиональных навыков со временем;
- импотенция у мужчин;
- безразличие к окружающим.
Тяжелые случаи гипогликемии приводят к тому, что больной становится полностью дезориентированным, не может назвать свое имя, не реагирует на обращенную к нему речь. Особенно опасно, если в состоянии спутанного сознания у пациента сохранена подвижность. В таком случае он может уйти или уехать в неизвестном направлении и не понимать, почему там оказался.
В некоторых случаях приступ протекает с:
- галлюцинациями, бредом, бессмысленными криками;
- резким двигательным беспокойством;
- хаотичными движениями;
- агрессивной реакцией;
- беспричинной эйфорией, подобной введению наркотиков.
При прекращении поступления глюкозы к сердечной мышце и головному мозгу возможно развитие инфаркта миокарда с сильной болью за грудиной, инсульта с нарушением движений и чувствительности конечностей, утратой речевой функции.
На основании такой многообразной симптоматики инсулиному у детей принимают за гипоталамический синдром, последствия нейроинфекции. Подросткам зачастую ставится диагноз вегетососудистой дистонии, эпилепсии, опухоли головного мозга. Взрослые пациенты несколько лет могут лечить психоз, неврастению, инсульт.
Диагностика состояния
Для выявления опухоли учитывается симптоматика, возникающая при недостатке глюкозы и обстоятельства ее появления, данные врачебного осмотра. Имеются три самых главных признака гипогликемии при инсулиноме:
- падение сахара крови через 2,5-3 часа после еды или натощак по утрам;
- при приступе сахар снижен до 2,3 ммоль/л;
- наступает улучшение после внутривенной инъекции глюкозного раствора или приема сладкого.
Анализ крови на сахар
Для уточнения диагноза применяют биохимическое исследование, инструментальные методы.
Биохимия крови
Обычное измерение уровня сахара крови может выявить как его снижение, так и нормальные показатели. Поэтому показаны пробы со стимуляцией или подавлением образования инсулина. Наиболее информативен и прост в выполнении тест с голоданием.
Пациент не принимает пищу до ухудшения состояния. Через 3 часа, а потом ежечасно проводят анализ крови на глюкозу и инсулин. Существует и сокращенный способ – показатели определяют в 8 утра и 12 дня. При наличии опухоли снижается сахар до 2,2 ммоль/л. Это может произойти за 7-24 часа или в более длительный период времени.
Биохимический анализ крови
После того, как достигнут этот уровень, или у больного есть выраженная симптоматика гипогликемии, берут анализы на инсулин, С-пептид, проинсулин. Биохимия крови при инсулиноме характеризуется повышением содержания гормона и его предшественников или стабильными показателями. В норме они в ответ на низкий сахар крови снижаются.
Для подавления образования С-пептида проводится инъекция препарата инсулина короткого действия. При новообразовании его показатель снижается более чем наполовину.
Так как С-пептид и собственный инсулин образуются в пропорциональных количествах, меняют свое содержание в крови совместно, то этот тест помогает выявить тайное применение гормона пациентами для имитации болезни или появления состояния, подобного наркотическому. После введения глюкозы или глюкагона (повышает гликемию) происходит выброс инсулина. У больных с опухолью его соотношение с глюкозой больше 0,4.
Инструментальные методы
Обнаружение опухоли представляет достаточно сложную задачу даже при использовании современных методов. Она может иметь размер 0,5 см и ее зачастую не может найти даже хирург в ходе операции, особенно при расположении в головке железы. У каждого 5 пациента для этого проводится 2-3 оперативных вмешательства.
При помощи стандартного УЗИ выявляют всего от 30 до 45 процентов новообразований. Ультразвуковую диагностику инсулиномы существенно затрудняет толстая прослойка жировой ткани.
Наиболее информативными признаны:
- Ангиография с последующей томографией или рентгенографией.
- Введение катетера и контраста в систему вен печени. Затем происходит забор крови из разных участков поджелудочной железы и исследование в пробах уровня инсулина. Способ технически сложен и травматичен.
- Компьютерная томография (мультиспиральная) – инсулинома часто неотличима от обычной ткани, иногда ее помогают обнаружить очаги кровоизлияний.
- МРТ с контрастированием гадолинием.
- Введение эндоскопа и проведение с его помощью ультразвукового сканирования. Такой вариант чаще всего применяется в ходе операции.
- Сцинтиграфия с соматотропином, меченным радиоактивными изотопами.
- Пункционная биопсия под контролем УЗИ.
УЗИ поджелудочной железы
Так как обычно один метод не дает результатов, то до операции назначают 2-3 варианта.
Лечение инсулиномы у взрослых и детей
Основной метод при обнаружении опухоли – хирургическое удаление инсулиномы поджелудочной железы. Медикаменты назначают до операции, при ее невозможности проведения (например, злокачественная неоперабельная, тяжелое состояние), отказе пациента.
Медикаментозное
Аналог гормона роста (Октра, Сандостатин) оказывает лечебное действие за счет препятствия снижению сахара инсулином.
Он является наиболее сильным средством, но рецепторы (воспринимающие белки) к нему есть только у 40% опухолей. При неэффективности аналогов соматостатина применяют гормоны: Гидрокортизон, Преднизолон, Глюкагон, Адреналин.
Их недостатками считают необходимость частых уколов (кроме кортикостероидов), а также побочные реакции.
Одним из вариантов неоперативного лечения является применение противосудорожного средства Дифенина. Этот препарат тормозит образование гормона клетками опухоли, может использоваться длительно. При злокачественных опухолях назначают химиотерапию с введением Доксорубицина, Фторурацила.
Операция по удалению
Пациентам, у которых при помощи биохимических тестов подтвержден неконтролируемый выброс инсулина, нужно провести хирургическое лечение опухоли. Даже если ее обнаружение инструментальными методами затруднительно или есть сомнения в диагностике, рекомендуется удаление.
Наиболее щадящим вариантом является вылущивание новообразования – энуклеация.
Операция по удалению части поджелудочной железы
Если этот метод невозможно использовать, то операция проходит с удалением части поджелудочной железы, реже требуется полное отсечение органа (тотальная панкреатэктомия).
Эффективность проведенного лечения оценивают по степени повышения глюкозы в крови. Удаленная опухоль должна быть исследована на раковые клетки. При признаках злокачественности объем операции расширяется.
Поджелудочная железа является труднодоступным органом. У нее имеется высокая ферментативная (переваривающая) активность выделяемого сока. Поэтому примерно у половины пациентов возникают послеоперационные осложнения. Они проявляются в воспалении и разрушении органа. Может потребоваться повторное оперативное вмешательство.
Прогноз при инсулиноме поджелудочной железы
Успешно проведенная операция приводит к нормализации состояния на протяжении недели. Примерно у 85% пациентов восстанавливается масса тела, трудоспособность, умственная активность.
У остальных, даже после нормы глюкозы в крови, остается энцефалопатия. Она проявляется снижением памяти, способности к концентрации внимания, возможности активной деятельности.
Это объясняется необратимыми изменениями в мозговой ткани при длительной гипогликемии.
Смотрите на видео об инсулиноме:
Прогноз для жизни обычно благоприятный. Рецидив опухоли в другом месте поджелудочной железы бывает не более чем в 5% случаев. Если было своевременно удалено злокачественное новообразование, то шансы на пятилетнюю выживаемость близки к 55%.
Рекомендуем прочитать статью о гормоне глюкагон. Из нее вы узнаете об основных функциях гормона глюкагона, фармакологическом действии гормона поджелудочной железы, а также о нормах и отклонениях в организме, показаниях к назначению глюкагона и восстановлении уровня гормона без препаратов.
А здесь подробнее об ожирении поджелудочной железы.
Инсулинома – это опухоль в поджелудочной железе, постоянно вырабатывающая инсулин. Проявляется приступами гипогликемии, которые могут быть опасны в первую очередь для функции головного мозга. Чтобы поставить диагноз, необходима биохимия крови. При инструментальном обследовании мелкие инсулиномы выявляют не всегда.
Для радикального лечения требуется операция. Прогноз для жизни обычно благоприятный, а полнота восстановления работы мозга зависит от длительности болезни.
Источник: https://endokrinolog.online/insulinoma-podzheludochnoj-zhelezy/
Инсулинома: причины, признаки, симптомы и лечение
Дата обновления: 2019-05-14
Инсулинома — это доброкачественная (реже злокачественная) эндокринная опухоль поджелудочной железы, которая секретирует большое количество инсулина. Проявляется в виде гипогликемического приступа (уровень содержания глюкозы в крови низко падает).
Инсулиномы зачастую образовываются в поджелудочной железе, в редких случаях инсулиномы могут поражать печень или толстый кишечник. Опухоль, имеющая вид инсулиномы, как правило, поражает людей, возрастом от 25 до 55 лет, у детей практически не встречается. В некоторых случаях инсулиномы могут свидетельствовать о множественном эндокринном аденоматозе.
Инсулинома — это опухоль, которая вырабатывает гормон.
В силу того, что раковые клетки при инсулиноме имеют неправильное строение, они функционируют не стандартным образом, за счет чего уровень глюкозы в крови не регулируется.
Опухоль вырабатывает много инсулина, который в свою очередь, снижает концентрацию глюкозы в крови. Гипогликемия и гиперинсулинизм являются главными патогенетическими звеньями заболевания.
Патогенез инсулиномы у разных пациентов может быть похож, но симптомы развития заболевания довольно разнообразны.
Такие показатели обуславливаются тем, что у каждого человека разная чувствительность к инсулину и гипогликемие. Больше всего нехватку глюкозы в крови ощущают ткани головного мозга.
Это связано с тем, что головной мозг не имеет запас глюкозы, а также не может использовать жирные кислоты в качестве заменителя источника энергии.
Прогноз при инсулиноме
Если опухоль доброкачественная, то после перенесения радикального метода лечения (операции по удалению опухоли) пациент выздоравливает. Когда опухоль имеет параэндокринную локализацию, то успешным будет и медикаментозное лечение инсулиномы.
Когда опухоль имеет злокачественный характер, прогноз лечения будет более серьезным. Это зависит как от места расположения опухоли, так и от количества очагов поражения.
Очень важным является успех химиотерапевтических препаратов — это зависит от каждого конкретного случая заболевания и чувствительности опухоли к препаратам. Зачастую 60% больных чувствительны к стрептозоцитону, если опухоль не чувствительна к этому препарату, применяют адриамицин.
Как показывает практика, успех хирургического лечения инсулиномы достигается в 90% случаев, при этом смерть во время операции наступает в 5-10%.
Основные симптомы инсулиномы — это приступы гипогликемии, которые являются следствием повышения уровня инсулина в крови больного.
Как правило, такие приступы сопровождаются общей слабостью пациента, чувством усталости и частым сердцебиением. Кроме этого, больной сильно потеет, становится беспокойным и чувствует постоянный страх.
Избавиться от симптомов инсулиномы временно помогает утоление чувства голода, которое также является важным признаком заболевания.
Инсулинома может протекать как с выраженными симптомами, так и со скрытыми признаками. Второй вариант более опасный для больного, такое течение инсулиномы не позволяет пациенту вовремя принимать пищу, что препятствует нормализации состояния больного гипогликемией.
В связи с тем, что уровень глюкозы в крови человека падает, поведение пациента становится не адекватным, появляются довольно четкие и понятные галлюцинации.
Снижение уровня глюкозы сопровождается обильным слюноотделением, потовыделением, раздвоением в глазах, что может привести к попытке больного принести окружающим физический вред для того, чтобы отнять продукты.
Если приступ не остановить, вовремя утолив голод, при дальнейшем падении глюкозы в крови у больного повышается мышечный тонус. В особых случаях может произойти приступ эпилепсии. Зрачки больного становятся большими. Дыхание и сердцебиение становятся учащенным.
В том случае, когда больному не оказывается своевременная помощь, может наступить гипогликемическая кома. При этом сопутствующие симптому будут в виде потери сознания, расширенных зрачков, низкого мышечного тонуса и артериального давления, перестает выделяться пот и сбивается ритм сердца и дыхания.
Как следствие таких симптомов может последовать развитие отека головного мозга.
Также гипогликемия может сопровождаться повышенной массой тела, а иногда и ожирением. Если больной находится продолжительное время в гипогликемической коме или довольно часто впадает в такие состояния, у него может развиться дисциркуляторная энцефалопатия, паркинсонизм и судорожный синдром.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Для диагностики инсулиномы применяют различные пробы в виде дозированных нагрузок на организм. Самый распространенный тест — это суточное голодание. Пациенту назначают специальную диету, в которой присутствует минимум жиров и углеводов. При такой диете, у больного инсулиномой начинают проявляться симптомы гипогликемии.
Даже если проявление симптомов не начинается, уровень глюкозы в крови больного значительно повышается. Клетки опухоли начинают самостоятельно вырабатывать инсулин, в не зависимости от того, в каком количестве содержится глюкоза в крови. Таким образом, происходит снижение уровня глюкозы и повышение уровня инсулина.
Диагностика таким способом позволяет определить инсулиному на 100%.
Еще один метод диагностики — инсулиновый тест. Пациенту вводят инсулин в кровь, за счет чего начинают проявляться симптомы или приступы гипогликемии.
Результативность теста так же высока, как и диагностика с голоданием. Однако есть один существенный недостаток: у больного в результате такого теста развивается гипогликемия или нейроглюкопения.
Такие пробы можно проводить исключительно в режиме стационарного обследования.
Тест, провоцирующий выработку инсулина в крови, так же используют для диагностики инсулиномы. Пациенту внутривенно вводят глюкозу или глюкагон, который провоцирует выработку инсулина.
Более результативным является введение глюкозы и кальция, в силу того, что повышенная выработка инсулина у больных инсулиномой выше, чем у здоровых людей только на 60-80%.
При такой диагностике не происходит развитие гипогликемии за счет инфузии глюкозой.
Чтобы точно диагностировать инсулиному и не спутать ее с такими заболеваниями, как надпочечниковая недостаточность, тяжелое поражение печени, экстрапанкриатическими злокачественными опухолями, болезнями, связанными с накоплением гликогена и заболеваниями ЦНС — используют данные клинических и лабораторных исследований, соответствующие каждой группе заболеваний. Проведение тестов на инсулин и тощаковая диета помогают разграничить инсулиному и другие заболевания, имеющие схожие показатели.
Кроме этого, необходимо диагностировать инсулиному как токсическую или органическую. Токсическая инсулинома может быть алкогольной или медикаментозной, вызванной приемом препаратов, понижающих уровень глюкозы в крови.
После того, как был определен тип инсулиномы, необходимо определить ее место нахождения, а также размер опухоли. Для этих целей используют компьютерную томографию и магниторезонансное обследование, также может быть использовано ультразвуковое обследование. Для определения локализации опухоли могут быть использованы диагностическая лапароскопия или лапаротомия.
Инсулинома крупных размеров — это опухоль, имеющая характерный красно-коричневый цвет. Лечение инсулиномы предусматривает два метода: радикальное и консервативное.
Радикальное лечение
Под радикальным лечением понимается хирургическое вмешательство с целью удаления опухоли. Пациент может добровольно отказаться от операции по удалению опухоли. Также оперативное лечение не применяется при наличии сопутствующих соматических проявлений тяжелого характера.
При расположении опухоли в хвостовой части поджелудочной железы операцию выполняют с отсечением части тканей органа и удалением опухоли. В тех случаях, когда инсулинома доброкачественная и находится в теле или головке щитовидной железы, проводят энуклеацию (вылущивание опухоли).
Когда опухоль злокачественная с множественными очагами поражения и при невозможности ее полного удаления, применяют способ лечения медикаментами. Медикаментозный способ лечения предусматривает прием таких препаратов, как диазоксид (прогликем, гиперстат) или октреатид (сандостатин).
Прием этих препаратов приводит к снижению выработки инсулина, а также подавлению приступов гипогликемии.
Консервативное лечение
При консервативном лечении инсулиномы преследуют следующие результаты: купирование и профилактика гипогликемии, а также воздействие на опухолевый процесс.
В тех случаях, когда лечение радикальным методом невозможно, например, опухоль злокачественная с множественными очагами поражения, назначается симптоматическая терапия. Такая терапия включает в себя частый прием углеводов. Если нет возможности нормализовать уровень выработки инсулина медикаментами, больного определяют на химиотерапию, после чего на полихимиотерапию.
Узнать, в каких клиниках проводят лечение инсулиномы в Москве, вы легко можете на нашем сайте.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник: https://www.medcentrservis.ru/disease/insulinoma/
Инсулинома: что это такое, причины, симптомы, диагностика и лечение
Инсулинома – активная гормональная опухоль, причиной которой становятся в-клетки, островки Лангерганса, поджелудочной железы, выделяющая излишний инсулин, что неизбежно ведет к развитию гипогликемии.
Существуют доброкачественная (в 85-90% случаев) или злокачественная инсулинома (в 10-15% случаев). Болезнь чаще бывает у людей от 25 до 55 лет. Для тех, кто моложе болезнь не опасна.
Женщины подвержены заболеванию инсулиномой гораздо чаще, чем мужчины.
Инсулиномы могут появится в любой части поджелудочной железы, в некоторых вариантах она появляется в стенке желудка. Ее размеры 1,5 – 2 см.
Особенности заболевания
Инсулинома имеет следующие особенности:
- рост инсулиномы ведет к еще большему увеличению инсулина и понижению сахара в крови. Инсулинома синтезирует его постоянно, даже когда организму он не нужен;
- более восприимчивыми к гипогликемии считаются клетки мозга, для них глюкоза является главным энергетическим веществом;
- при инсулиноме происходит действие нейрогликопении, а при долговременной гипогликемии проявляются конфигурации ЦНС, с большими нарушениями.
- глюкоза в крови при норме снижается, но и синтезирование инсулина тоже уменьшается. Это является следствием нормального регулирования обмена веществ. В опухоли при уменьшении сахара синтез инсулина не снижается;
- при гипогликемии в кровь поступают гормоны норадреналинаа, появляются адренергические признаки;
- инсулинома по-разному синтезирует, бережет и отделяет инсулин. Она подпитывает и остальные клетки железы;
- форма опухоли похожа на форму пораженной ею клетки;
- инсулинома одна из видов инсуломы поджелудочной железы и занесена в МКБ;
- данной опухолью заражается 1 человек из 1,25 млн.чел.
Причины инсулиномы
Причины появления инсулиномы полностью неизвестны. Нашли лишь схожесть инсулиномы с эндокринным аденоматозом, способствующим возникновению опухолей, синтезирующих гормоны. У 80% заболевших болезнь появляется в поджелудочной железе.
Инсулинома не передается по наследству, и появляется довольно редко, но гораздо чаще остальных видов инсулом поджелудочной железы.
В организме связано все между собой и при обновление организма, мгновенно включаются связи за счет обработки, секретирования, и обмена веществ. Когда присутствует очевидная нехватка одних компонентов, то происходит их регуляция, также все делается, если обнаружен избыток каких-нибудь веществ.
Теоретически допускают, причины образования инсулином скрывается в неправильном функционировании пищеварительного тракта при заболеваниях. Тогда происходит нарушение деятельности всех органов в организме человека, потому что он является тем базовым органом, от которого зависит переработка всех веществ употребляемых человеком вместе с едой.
Предполагаемые причины заболевания:
- бессилие;
- долгое голодание;
- повреждение поступления углеводов через стены ЖКТ;
- острое либо хроническое действие энтероколитов;
- артротомия желудка;
- действие токсинов на печень;
- почечная глюкозурия;
- анорексия, вместе с неврозом;
- недостаток в крови тиреоидных гормонов;
- почечная недостаточность с понижением значения сахара в крови;
- понижение функций части гипофиза, угнетающе воздействующее на рост.
Исследования причин данного заболевания для его успешного лечения в настоящее время является одной из самых трудных задач медицины.
Симптомы инсулиномы
При инсулиноме симптомы следующие:
- у больного появляются беспорядочные и суетливые движения;
- возникает агрессия по отношению к окружающим;
- при разговоре возникает речевое возбуждение, часто бессмысленные фразы или звуки;
- усиливается слюноотделение и слюнотечение;
- приступы необоснованного веселья и эмоционального возбуждения;
- появляется спутанность сознания;
- возникают галлюцинации;
- неожиданно приподнятое настроение;
- проявляется отсутствие адекватности при оценке собственного состояния;
- мышечная слабость или иные нарушения движения мышц (атаксия);
- нарушения рефлексов конечностей при их сгибании и разгибании;
- снижается острота зрения;
- возникает учащенное сердцебиение;
- появляется состояние тревожности, страха;
- резкая сильная головная боль;
- преходящий паралич;
- боль, дискомфорт в момент перемещения глазных яблок;
- асимметрия лица, утрата мимики, отсутствие вкусовых ощущений.
Доктор нередко обнаруживает возникновение патологий, которых нет у здоровых людей. Больные подмечают смещение в худшую сторону памяти и интереса, они не могут делать обычную работу, возникает равнодушие к происходящему. Это проявляется и при маленьких опухолях.
Претензии и анамнез:
- утрата сознания утром на голодный желудок;
- рост веса с момента, как стали возникать приступы.
Показатели перед приступом:
Основные признаки приступа устраняются внутривенным введением 40% глюкозы.
Диагностика
Из-за ясных показателей по психическим отклонениям, инсулиному часто принимают за др. болезни. Неверно диагностируется эпилепсия, кровоизлияния, психозы. Знающий доктор при подозрении на инсулиному делает некоторое количество лабораторных исследований, а потом делает диагностику инсулиномы зрительным способом.
Нередко докторам, применяя обычные способы обследования никак не получается обнаружить инсулиному. Потому бывают ошибочные диагностики инсулиномы и лечатся совсем другие болезни.
Применяют следующие методы диагностирования:
- Ангиография — самый продуктивный способ диагностики инсулиномы. Она способствует нахождению сосудов, которые снабжают кровью опухоль. По объемам больших и маленьких сосудов получают представление о месте и поперечнике опухоли.
- Радиоиммунологический анализ для выявления количества инсулина.
- Компьютерная томография помогает найти инсулиномы больших размеров. Эффективность её находится в пределах 50-60%.
- Провокация гипогликемии. В течение 3 дней клиенты не принимают пищу в стационаре, используя только воду. Через 6 часов совершают тест, и потом снова через это же время его повторяют. Когда уровень сахара спускается до 3 ммоль/л, интервалы уменьшают. При уменьшении сахара до 2,7, и возникновении признаков гипогликемии, его прекращают. Их блокируют инъекцией глюкозы. Тест заканчивается обычно через 14 часов. Когда клиент в отсутствии результатов выдерживает 3 дня и ночи, диагноз инсулинома не диагностируется.
- Оценка уровня проинсулина. Проинсулин является предшественником инсулина. В норме порция проинсулина во всем инсулине 22%. При спокойном состоянии его более 24%, в опасной фазе – более 40%. Это позволяет довольно быстро диагностировать обострение заболевания и принять надлежащие меры.
- Анализ С-пептида. Вычисляют случаи приема инсулина инъекциями в отсутствии разрешения доктора. При хроническом использовании этот тест не дает правильного результата.
Про необходимость данных инструментальных исследований принимает решение доктор.
В основной массе случаев кратковременные инсулиновые отеки не сопровождаются нарушением функции внутренних органов. Инсулиновые отеки через некоторое количество дней проходят сами, не требуя особого излечения, не считая временной остановки в приеме дополнительной дозы инсулина. В некоторых вариантах назначаются диуретики.
Химиотерапия
Она нужна, когда заболевание перешло в опасную стадию и угрожает жизни. Используют стрептозоцин в композиции с фторурацилом, по статистике химиотерапия действуют на 60% больных.
Курс лечения продолжается 5 дней, повторение через 6 недель. Эти средства оказывают вредное воздействие на почки и печень, поэтому в дальнейшим для их нормального функционирования врачи применяют необходимые медикаменты.
Профилактика
Для предотвращения болезни можно порекомендовать следующее:
- не употреблять горячительные напитки;
- употреблять только здоровую пищу;
- не волноваться и быть спокойным;
- вовремя обнаруживать и лечить все эндокринные заболевания;
- измерять сахар в крови;
- постоянные осмотры у доктора, выполнять его рекомендации.
Люди, следящие за своим здоровьем, должны, прежде всего, обратить внимание на питание, потому что именно от него во многом зависит появление и развитие данного заболевания. Надо избегать тяжелой пищи и учреждений общественного питания. Стремиться постоянно, делать ежедневные физические упражнения.
Важно научиться правильно, очищать свой организм и все его органы, что многие забывают делать.
Прогноз
65-80% заболевших после операции идут на поправку. Своевременная диагностика и оперативное вмешательство способствует восстановлению центральной нервной системы.
Прогноз состояния больных после операции по факту таковой:
- смертность после операции – 5-10%;
- рецидив (повторение болезни) – 3%;
- при заболевании в последней стадии выживают не более 60% людей;
- в 10% клинических случаев имеется видоизменение, которое характеризуется опасным ростом опухоли и появлением метастазов в органах и системах. При такой форме заболевания мониторинг только негативный. Лечение в таких случаях ориентировано на уничтожения отдельных признаков болезни;
- при своевременной операции 96% пациентов восстанавливают свое здоровье.
После терапии, с переменами в центральной нервной системе организм справляется сам, они исчезают через пару месяцев.
Позитивных итогов, получается, добиться практически у 80% больных. Приблизительно в 3% случаев возможен рецидив. При развитии медицины данное соотношение улучшится не только количественно, но и качественно, с уменьшением осложнений после операции.
записи по теме
Интересное
Источник: https://tvojajbolit.ru/endokrinologiya/insulinoma-chto-eto-takoe-prichinyi-simptomyi-diagnostika-i-lechenie/





