Какие анализы сдать при планировании беременности? Чек-лист для тех, кто ответственно планирует детей
«Я хочу ребенка». Это решение меняет нашу жизнь, наполняет ее особым смыслом и новым чувством ответственности. Избежать осложнений и неприятных сюрпризов, поможет своевременная лабораторная диагностика. Рассмотрим подробнее, какие именно анализы необходимо сдать мужчине и женщине при тест полоска на беременность.
1. Анализ крови на определение группы крови и резус фактора (оба родителя)
Для предстоящей беременности имеет значение только сочетание резус-отрицательная женщина – резус-положительный мужчина. При такой ситуации возможен резус-конфликт, который угрожает беременности.
Если плод наследует резус-фактор отца, то материнский организм может реагировать на кровь выработкой защитных антител, которые уничтожают эритроциты плода. Резус-конфликт угрожающий здоровью ребенка, можно предотвратить, назначив антирезус-иммуноглобулин.
- ВИЧ-инфекция;
- сифилис;
- гепатит В и С;
- хламидии;
- микоплазма;
- уреаплазма;
- папилломавирус человека (ВПЧ);
- трихомонады;
- токсоплазмоз;
- краснуха;
- герпес;
- цитомегаловирус.
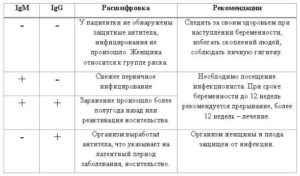
При обследовании определяются уровни иммуноглобулинов (антител) IgM и IgG в крови.
4. Анализ крови на половые гормоны (только женщина)
Данный анализ обязателен, если у женщины проблемы с зачатием (оценка качества овуляции), было раннее прерывание беременности, нерегулярный менструальный цикл. Анализ сдается строго в определенные дни менструального цикла: на 2-3 день цикла:
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ) (пик гормона в середине цикла говорит о наступлении овуляции);
- эстрадиол;
- пролактин (повышение гормона вызывает нарушение овуляции);
- тестостерон (повышение гормона вызывает ановуляторные циклы);
- ДГЭА.
На 20-22 день цикла: прогестерон (уменьшение гормона предупреждает об угрозе прерывания беременности или об изменении состояния плаценты)
При необходимости: кортизол и гормоны щитовидной железы (недостаток приводит к ановуляции и раннему прерыванию. Избыток к аномалиям развития у лода и преждевременным родам).
Нарушения гемостаза могут быть причиной бесплодия, самопроизвольных выкидышей и даже мертворождения. Гемостазиограмма — анализ, определяющий параметры свертываемости и вязкости крови (протромбин, фибриноген, индекс тромботического потенциала, уровень агрегации тромбоцитов, АЧТВ). При пониженной свертываемости крови у женщины может развиться кровотечение, при повышенной – тромбоз..
6. УЗИ мониторинг (фолликулометрия)
Это исследование позволяет определить как развивается доминантный фолликул, какой рост у эндометрия, установить, в какие сроки происходит овуляция.
Чтобы произошла овуляция доминантный фолликул, должен достигнуть 20 — 22 мм, а толщина эндометрия 10 — 12 мм. УЗИ мониторинг проводится несколько раз за цикл, сроки проведения зависят от продолжительности менструального цикла.
Если продолжительность цикла женщины 28 дней, то первое исследование следует провести на 6 — 8 день цикла.
7. Спермограмма
Статистика показывает, что 50% случаев причиной бесплодия являются мужские проблемы. Планируя отцовство, нужно обязательно посетить андролога или уролога. Определение качественных и количественных характеристик спермы помогает выявить проблему, которая мешает нормальному планированию беременности.
Нормальные показатели спермограммы:
- концентрация сперматозоидов – количество в 1 мл спермы должно превышать 20 млн;
- подвижность сперматозоидов. Категория А – сперматозоиды с быстрой подвижностью и категория В сперматозоиды с медленной подвижностью — их должно быть не менее 25% каждого вида. В норме сперматозоиды категории А+В составляют более 50% от общего числа. Категория С – сперматозоиды с непоступательными движениями – подвижность практически отсутствует. Категория D – неподвижные сперматозоиды. Количество сперматозоидов категории С+D не должно превышать 50%;
- морфология сперматозоидов. В норме более 30% должны иметь нормальное строение;
- объем эякулята должен быть 2 мл и более;
- степень агрегации и аглютинации сперматозоидов. Агглютинация сперматозоидов — это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. В норме быть не должно.
- наличие лейкоцитов и эритроцитов. Лейкоциты имеются всегда 3 — 4 в поле зрения. Эритроцитов не должно быть.
После сдачи анализов возможен один из следующих диагнозов:
- нормозооспермия – параметры в пределах нормы;
- олигозооспермия – снижение количества сперматозоидов;
- астенозооспермия – снижение подвижности сперматозоидов;
- тератозооспермия – увеличение измененных сперматозоидов;
- азоспермия – отсутствие сперматозоидов в эякуляте;
- аспермия – отсутствие эякулята;
- некрозооспермия – наличие погибших сперматозоидов.
8. Гистеросальпингография (оценка проходимости маточных труб)
При данном исследовании в полость матки вводится рентгеноконтрастное вещество. Затем проводится серия рентгеновских снимков. В случае проходимости маточных труб рентгеноконтрастное вещество попадает в брюшную полость, это видно на снимках. Проводится в первую фазу цикла (до овуляции).
9. Анализ на иммунную совместимость
Иммунный конфликт выявляется на уровне шейки матки. Слизь, которая находится в канале шейки матки, способна задерживать продвижение сперматозоидов и беременность может не наступить.
В норме это связано с изменением характеристик слизи в разные периоды менструального цикла, при патологии – с выработкой антиспермальных антител (антител против сперматозоидов, снижающих их подвижность).
С целью выявления иммунологического конфликта проводится следующий список анализов.
Посткоитальный тест – определение количества и подвижности сперматозоидов в слизи через некоторое время после полового акта. В случае отрицательного результата рекомендуется повторное проведение анализа в следующем цикле, а также проведение пробы Курцрока-Миллера.
Проба Курцрока-Миллера – определение реакции спермы мужа и донора в слизи.
Определение антиспермальных антител в шеечной слизи. Антитела подавляют движение сперматозоидов через шеечный канал, мешают им прикрепиться и проникнуть в яйцеклетку, поэтому беременность не происходит.
10. Анализ крови на антитела к фосфолипидам и волчаночный антикоагулянт (по показаниям)
Данный анализ сдается при подозрении на антифосфолипидный синдром (АФС) – сложный комплекс симптомов, одним из проявления которого является невынашивание беременности.
Данное обследование проводится в случае невынашивания предыдущих беременностей, а так же при наличии в анамнезе женщины внутриутробной гибели плода во втором и третьем триместрах беременности, артериальных и венозных тромбозов.
11. Лапароскопия (оценка наличия спаечного процесса в полости малого таза и эндометриоза, по показаниям)
Планированию беременности может предшествовать лапароскопия – малоинвазивная операцию, во время которой через небольшие разрезы на передней брюшной стенке вводят специальные инструменты, оснащенные световой оптикой.
Эта операция позволяет увидеть внутренние органы малого таза (матку, маточные трубы, мочевой пузырь, яичники, кишечные петли и др.) и получить необходимый объем информации об их состоянии.
Главное преимущество лапароскопии – это возможность проведения одномоментного хирургического лечения ряда обнаруженных отклонений (спаек, очагов эндометриоза, миоматозных узлов и др.). Лапароскопию проводят в стационаре в первой фазе цикла под анестезией.
Входит ли пара в группу риска по генетическим заболеваниям? Ответ на этот вопрос дает кариотипирование – цитогенетический метод иссле дования крови обоих родителей. Анализ позволяет выявить отклонения в структуре и числе хромосом и определить степень риска нежелательной патологии.
Генетический риск до 5% считается низким. Риск от 6 до 20% — средним, более 20% — высоким. Если генетический риск высокий, это не означает, что ребенок родится с патологией. Просто в этом случае во время беременности обязательна пренатальная диагностика:
- на сроке 8-11 недель применяется биопсия хориона – клеток будущей плаценты. С помощью анализа можно выявить подавляющее большинство нарушений: синдром Дауна, муковисцидоз, фенилкетонурию, гемофилию и др.;
- начиная с 16 неделе беременности – амниоцентез (анализ околоплодных вод);
- после 17 недели можно проводить кордоцентез – забор крови плода из сосудов пуповины. Этот анализ позволяет диагностировать наследственные иммунодефицитные состояния, болезни крови, обменные нарушения, а также внутриутробное инфицирование плода.
Группа риска:
- возраст матери старше 35 лет, отца – старше 40 лет;
- кровнородственный брак;
- наличие у одного из родителей наследственного заболевания или порока развития;
- наличие наследственных заболеваний у родственников будущих родителей;
- самопроизвольные выкидыши в предыдущих беременностях, угроза прерывания на ранних сроках, мертворождение;
- воздействие неблагоприятных факторов на ранних сроках беременности.
Уточнить, какие анализы нужно сдать именно вам, можно у своего лечащего врача. Располагая информацией, какой анализ нужен, лучше не затягивать с диагностикой. Своевременная сдача анализов позволит выявить нежелательную проблему, грамотно подойти к планированию беременности и успешно родить здорового ребенка.
Источник: https://www.frautest.ru/articles/planirovanie-beremennosti/
В чем суть планирования беременности и как протекает процесс

Известно, что наши предки относились к беременности, как к совершенно естественному состоянию организма.
К женщинам, родившим по 5-7 детей и больше, относились спокойно, не считали их героинями, а что такое планирование беременности, тогда, конечно, никто не знал. Аборты осуждались общественным мнением, запрещались Законом и Церковью.
Справедливости ради следует отметить, что и к детской смертности тоже относились весьма спокойно: Бог дал, Бог и взял.
Но изменились времена, изменились условия жизни, изменилась ментальность людей. Женщинам далеко небезразлично, как будет расти и развиваться их ребенок. Именно поэтому к беременности они подходят с полной ответственностью и серьёзностью. В этой статье мы объясним, что такое планирование беременности, и какие действия пары (именно пары, а не только женщины) стоят за ним.
Что такое планирование беременности?
Планирование беременности предполагает медицинские консультации, полное обследование и подготовку организма к наступлению беременности, согласно рекомендациям медиков.
Бывает так, что беременность не планировалась, но является желанной. В этом случае партнерам (супругам) следует серьёзно отнестись к сложившейся ситуации. Особенно в случаях, когда наступившая беременность первая. Ведь она определяет всю дальнейшую способность пары к репродукции.
Серьёзное отношение к ситуации предполагает всестороннее медицинское обследование, соблюдение всех рекомендаций врачей, своевременную сдачу всех необходимых анализов, и, что самое главное, перестройку всего жизненного уклада, изменение многих привычек, отказ от вредных привычек (если таковые имеются).
Всё это необходимо делать в преддверии такого события, как рождение малыша.
Если вы уже беременны, и рады этому событию, мы тоже рады за вас.
Пусть вас не смущает тот факт, что вы не обратились к специалистам и по неведению проигнорировали их рекомендации по поводу того, как следует готовить организм к беременности.
Обратитесь в женскую консультацию, там вы получите и медицинскую, и психологическую помощь. Если же вы только собираетесь забеременеть, хорошо бы предпринять следующие действия.
к оглавлению ↑
С чего начать планирование беременности
Если вы приняли решение начать подготовку к беременности заблаговременно, начните с посещения центра планирования семьи.
Первое, что следует сделать – определить группу крови и резус-фактор каждого из вас, если их не определили ранее. Поставьте штамп с результатами обследования в паспорт. Если резус-факторы партнеров совпадают, никаких поводов для беспокойства нет.
Если же у женщины резус отрицательный, а у мужчины – положительный, во время беременности женщине показаны анализы крови на антитела к резус-фактору.
Если беременность не первая, либо женщина до беременности перенесла какую-либо операцию (аборт, например) или переливание крови, вероятно, в её крови образовались специфические антитела.
Если резус-отрицательная женщина беременна резус-положительным плодом, могут возникнуть иммунные осложнения (например, гемолитическая болезнь новорожденных). Чтобы предупредить осложнения, вводят антирезус-гамма-глобулин.
к оглавлению ↑
Обследование иммунной системы
Обязательно обследуйтесь на ВИЧ, гепатиты В и С, проведите серодиагностику на хламидиоз, микоплазмоз, вирусную герпетическую инфекции (вирус простого герпеса І и ІІ типа), цитомегаловирус, краснуха, определите реакцию Вассермана (диагностика сифилиса). Эпидемия ВИЧ в нашей стране широко распространена среди молодёжи, которая имеет много половых партнеров.
Механические средства защиты, которые продаются в нашей стране, имеют довольно низкое качество. Вообще в последнее десятилетие в России наблюдается эпидемия заболеваний, которые передаются половым путем. Часто встречается гонорея и сифилис, хламидиоз и трихомониаз.
Хроническая или бактериальная инфекция, которая своевременно не вылечена, может стать причиной невынашивания беременности.
Обоим партнерам следует пройти медико-генетическое обследование, оценить свой интерфероновый и иммунный статус. Система интерферона отвечает за невосприимчивость организма к вирусным инфекциям. Клетки хозяина выделяют интерфероны в ответ на внедрившуюся инфекцию.
Избирательно блокируя вирусную РНК, интерфероны препятствуют образованию вируса, не воздействуя при этом на клетки хозяина. Интерфероны используют при подготовке к планируемой беременности. Изменение иммунного ответа – весомый фактор невынашивания беременности.
Подготовка к беременности пациентов, у которых имеется хроническая вирусно-бактериальная инфекция, включает в себя диагностику с целью выявления инфекционных агентов, оценку и коррекцию иммунного статуса, контроль и коррекция системы свертываемости крови, коррекция энергетического обмена.
загрузка…
Если у пациентов имеются общие заболевания, которые напрямую не связаны с генеративной функцией (деторождением), обязательна консультация специалиста с последующим обследованием.
Поэтому, если у кого-нибудь из партнеров имеются эндокринные или онкологические заболевания, нарушение функции сердца, печени или почек, обязательно сообщите об этом врачам.
Вам назначат обследование с целью определения степени повреждения органов, возможностей организма к адаптации, прогнозов развития плода.
к оглавлению ↑
Женская функция в планировании
Именно женский организм испытывает большие нагрузки весь период беременности. С удвоенной энергией работают все жизненно-важные органы.
Большое напряжение испытывают нервная иммунная, эндокринная система, активно работает сердечно-сосудистая система, почки и печень.
Приоритетным в период беременности становится обеспечение жизнедеятельности вновь созданного комплекса «мать – плацента – плод», а собственные потребности организма отходят на второй план.
Помните, что даже если ваш организм признан медиками полностью здоровым (а в наше время это случается крайне редко), беременность – это дополнительная серьёзнейшая нагрузка на организм.
Поэтому каждая женщина и до беременности, и во время неё, должна обеспечить себе оптимальный режим работы и отдыха. По данным Всемирной организации здравоохранения, женский организм полностью восстанавливается после родов через год.
Поэтому повторную беременность рекомендуют не ранее, чем через два года после предыдущего зачатия.
Планирование беременности включает в себя общее обследование, определение готовности к нагрузкам. Обязательно пройдите обследование у акушера-гинеколога с ультразвуковым обследованием органов малого таза.
При вирусологическом обследовании особое внимание уделите антителам к вирусу краснухи, и, если они отсутствуют, рекомендуется сделать прививку.
Кроме того, женщине, планируя беременность, следует обследовать гормональный фон.
к оглавлению ↑
Роль мужчины в процессе
Здоровье будущего отца так же важно, как и здоровье будущей матери. Часто люди не задумываются о мужской репродуктивной функции. Однако сперма может сохранять способность к оплодотворению и одновременно быть прекрасной питательной средой для вирусов и других микроорганизмов. Так, часто остаются нераспознанными хронические простатиты.
Клинические признаки этого заболевания могут долго не проявляться. Кроме того, на репродуктивное здоровье могут оказывать негативное влияние различные заболевания, перенесенные в подростковом возрасте.
Примерно на 70% репродуктивная функция мужчин определяется экологической обстановкой и образом жизни, 30% приходится на медицинские факторы, в том числе наследственные особенности.
Мужчинам обязательно нужно пройти обследование у андролога и уролога с целью определения острого или хронического простатита.
нашей статьи не должно вызвать растерянность пары, которая решила зачать ребенка перед большим количеством диагностических процедур и медицинских терминов. Порядок обследований вам распишут в центре планирования семьи. В среднем на подготовку к беременности уходит от трех до восьми месяцев.
к оглавлению ↑
о тщательной подготовке к рождению детей
Источник: http://3ladies.su/kids/pregnancy/planirovanie-beremennosti.html
Какие анализы сдавать при планировании беременности?

Во время беременности иммунитет ослабевает, и все хронические и инфекционные заболевания «расцветают» пышным цветом. Они способны принести массу бед и проблем: невынашивание, перинатальная смертность, пороки развития и многое другое.
Поэтому лучше сейчас, пока у тебя прекрасное самочувствие, узнать, а нет ли скрытых инфекций, воспалительных процессов, есть ли иммунитет к краснухе и другим вирусам.
Доктора, кстати, тоже понимают, что профилактика выгоднее лечения, поэтому наверняка с радостью примут женщину, которая ответственно подходит к своей будущей беременности.
Зачатие: что может навредить?
Анализы для женщин
Есть несколько базовых анализов, которые рекомендуют планирующим женщинам. Проконсультируйся по этому поводу у своего лечащего врача.
1 TORCH-комплекс. С его помощью выявляют антитела к токсоплазмозу, краснухе, герпесу и цитомегаловирусу.
Есть три варианта развития событий: 1) у тебя стойкий иммунитет – можно беременеть; 2) антител не нашли – от краснухи ставят прививку (иммунитет вырабатывается за три месяца), от трех других вирусов вакцин нет, поэтому тут укрепляют иммунитет, применяют меры профилактики; 3) иммунитет есть, но вирус активировался – с беременностью нужно повременить до выздоровления.
2 Мазок на флору. С помощью микроскопического исследование по Граму выявляет патогенную микрофлору и позволяет узнать состояние слизистой.
3 Мазок на скрытые инфекции. Методом полимеразной цепной реакции (ПЦР) выявляют возбудителей (микоплазма, уреаплазма, хламидии и другие), которые способны вызвать осложнения беременности. Если инфекция обнаружена, врач назначит лечение.
4 Группа крови и резус-фактор. Если у женщины отрицательный резус, возможна иммунологическая несовместимость. Она подлежит корректировке. Если у женщины I группа, а мужчины любая другая, возможна несовместимость по группе крови.
5 Коагулограмма. Показывает скорость свертывания крови. Если она свертывается слишком медленно, это может привести к значительной кровопотере при родах. Для корректировки свертывающей способности назначают препараты.
6 Биохимический анализ крови. Позволяет оценить работу внутренних органов.
7 Общий анализ крови. Помогает отследить уровень гемоглобина и наличие воспалительных процессов.
Примерные цены на анализы в платных лабораториях Москвы
| № | Анализ | Цена |
| 1 | TORCH-комплекс | 4800 руб. |
| 2 | Мазок на флору | 570 руб. |
| 3 | Мазок на скрытые инфекции (7 инфекций) | 1510 руб. |
| 4 | Группа крови и резус-фактор | 750 руб. |
| 5 | Коагулограмма | 1310 руб. |
| 6 | Биохимический анализ крови | 3690 руб. |
| 7 | Общий анализ крови | 315 руб. |
| 8 | Взятие биоматериала: кровь из вены / мазок | 200 руб. / 400 руб. |
| Итого | 13 545 руб. |
Пять самых важных женских гормонов: когда и зачем сдавать?
Гормональный статус проверяют при необходимости (нерегулярный цикл, болезненные, скудные или обильные менструации, избыточный или недостаточный вес, жалобы на состояние кожи и волос и другие жалобы).
Стандартный набор из десяти гормонов таков: на 5-7-й день цикла сдают ЛГ, ФСГ, ДГЭА-сульфат, эстрадиол, пролактин, тестостерон, 17-ОН, ТТГ, Т4-свободный, а в середине второй фазы — прогестерон.
Перед тем, как сдавать анализы, проконсультируйся с врачом.
Витаминный набор
Гинекологи чаще всего прописывают планирующим пить фолиевую кислоту (обеим партнерам), чтобы значительно снизить риск развития пороков нервной трубки у плода, и препараты йода (только женщинам), чтобы предотвратить такие проблемы йододефицитных заболеваний, как невынашивание, перинатальная смертность и умственная отсталость ребенка. Продолжительность приема и дозировку определяет врач. Также доктор может посоветовать и поливитамины для обеих партнеров: ему — обычные, тебе – для первого триместра или другие. Обратись за консультацией.
Примерные цены на витамины при продолжительности курса 30 дней
| № | Витамин | Цена за курс |
| 1 | Фолиевая кислота | 112 руб. |
| 2 | Йодомарин | 127 руб. |
| 3 | Поливитамины | 614 руб. |
| Итого | 853 руб. |
Диспансеризация — наше все
Терапевт, ЛОР и стоматолог — лучшие друзья планирующих. Банально звучит, но кариес лучше пролечить до беременности. То же касается хронических заболеваний лор-органов. Если нет обострения тонзиллита или синусита, стоит провести профилактику: например, курс промывания миндалин. Любой очаг воспаления может помешать наступлению беременности.
Мужское дело
В планировании детей участвуют двое, поэтому мужчине тоже предстоит сдать анализы, которые пропишет врач-андролог.
В типичный минимальный список входят общий анализ крови, а также, если у женщины резус отрицательный, то еще определение группы крови и резус-фактора.
Затем – спермограмма и анализ наполовые инфекции методом ПЦР.
Примерные цены на анализы для мужчин в платных лабораториях Москвы
| № | Название анализа | Цена |
| 1 | Спермограмма | 1500 руб. |
| 2 | Группа крови и резус-фактор | 750 руб. |
| 3 | Соскоб на скрытые инфекции (7 инфекций) | 1510 руб. |
| 4 | Общий анализ крови | 315 руб. |
| 5 | Взятие биоматериала (кровь из вены / соскоб) | 200 / 400 руб. |
| Итого | 4675 руб. |
Второе, что предстоит сделать будущему отцу – это пролечить хронические инфекции. Назовем наиболее распространенные: кариес, лор-заболевания и простатит.
Наконец, будущему папе важно пересмотреть свои привычки и образ жизни. Главное – перестать волноваться, наладить режим сна, практиковать ежедневные прогулки и умеренные занятия спортом. Если нужно – похудеть, так как избыточный вес мешает выработке мужских половых гормонов. А за три месяца до зачатия исключить алкоголь, курение, посещение бани и сауны.
И, разумеется, нужно проконсультироваться с доктором по поводу приема витаминов и микроэлементов. Наиболее важные для мужчин — это уже упомянутая фолиевая кислота, селен, цинк, витамины С, В, Е.
Источник: https://lisa.ru/moy-rebenok/beremennost/112062-kakie-sdavat-analisi-pri-planirovanii-beremennosti/
Иммунологический ответ во время нормальной беременности

Иммунологическаясистема матери во время беременностиостается интактной. Во время роста плодамать должна быть способна защитить егои себя от инфекции и чужеродных антигенов.Неспецифические (врожденные)механизмыиммунологической системы (включаяфагоцитоз и воспалительный ответ) вовремя беременности не нарушаются.
Специфические (приобретенные) механизмыиммунного ответа (гуморальные и клеточные)также существенно не изменяются. Уженщин с пересаженными почками частотаотторжения органа во время беременностине изменяется. Количество лейкоцитовтакже не подвержено статистическизначимым изменениям. Относительноеколичество В- и Т-лимфоцитов остаетсяпрежним.
То же касается концентрациииммуноглобулинов и реакции на введениевакцин во время беременности.
Темне менее беременные подвержены большемуриску возникновения тяжелых инфекцийи смерти от них, чем небеременные. Средиинфекционных агентов можно выделитьвирусы (гепатита, гриппа, ветряной оспы,полиомиелита и др.), микроорганизмы(листерии, стрептококки, гонококки,сальмонеллы, микобактерии) и паразиты(малярии, кокцидии). Механизм селективногоподавления окончательно не выяснен.
Роль иммунной системы при состояниях, связанных с беременностью
Основноеиммунологическое заболевание, связанноес беременностью, — гемолитическаяболезнь новорожденного. Несовместимостьпо резус-фактору — самое важное иззаболевани, связанных с иммунологиейбеременности.
Гемолитическаяболезнь, вторичная по отношению ксенсибилизации, не связанной срезус-фактором, и разрушение лимфоцитовили тромбоцитов, вторичное по отношениюк сенсибилизации к специфичнымповерхностным антигенам, имеют одинаковыйпатогенез. Плодовые клеточные антигеныпоступают в материнский кровоток прирождении и инициируют развитие иммунногоответа.
Реакция на эти чужеродныеантигены (в первую очередь, на резус-фактор)приводит к возникновению гуморальногоответа. Сначала можно определить лишьслабый IgM-ответ. При следующей беременностииммунная система матери развиваетответ, и плазменные клетки памятисекретируют высокоспецифичные IgG.
Этиантитела проходят через плаценту иприсоединяются к эритроцитам плода,несущим резус-фактор, в результате чегоразвивается гемолиз и происходитразрушение эритроцитов в селезенкеплода, что приводит к выраженной анемиии водянке плода.
Хотярезус-антиген (Rh) — самая важная причинаразвития анемии у плода, связанная саллоиммунизацией, другие антигены такжеучаствуют в ее возникновении. МатеринскийIgG против антигена Келла подавляетэритропоэз в костном мозге плода.
АВ0-несовместимость не приводит кразвитию статистически значимогоиммунного ответа матери на антигеныплода.
Таким образом, важно учитыватьпроисхождение антигенов, но причина,по которой некоторые из них становятсяпотенциально патогенными, изученанедостаточно.
Укрепление иммунитета при беременности
Использованиелекарственных препаратов при беременностисводится к минимуму, намного безопаснеедля развивающегося плода повышатьиммунитет матери при помощи следующиеврачебные рекомендаций:
1.Соблюдатьправильное диетическое питание.Под этим подразумевается употреблениеоптимального количества здоровой пищи– фруктов, злаковых, овощей, зелени исоков. Также очень полезно кушатьнежирное мясо, рыбу, морепродукты иорехи.
Длянормализации работы пищеварительноготракта женщине обязательно нужноупотреблять нежирные кисломолочныепродукты. Это может быть йогурт, творог,кефир или простокваша. Главное, чтобыданные продукты регулярно присутствовалив меню будущей мамы.
2.Женщиненужно обязательно тщательно следитьза личной гигиеной.Особенно это касается мытья рук до ипосле приема пищи.
3.Важно научиться соблюдатьопределенный режим питания и кушать водно и то же время.При этом, приемы пищи должны быть частыми,а порции не большими. Так можно насытитьсвой организм, и при этом избежатьпереедания.
4.Многие женщины в период беременностиимеют склонность к фаст-фуду, жирным,сладким и копченным блюдам. Несмотряна это, диетологи предупреждают о том,что подобная пища очень трудна кперевариванию, и может вызвать нарушенияв пищеварении беременной женщины. Поэтой причине лучше минимизироватьлибо вообще исключить из рациона вреднуюпищу.
5.Чтобы дополнительно поддержать свойорганизм, женщине следует обязательноприниматьвитаминные комплексы.Сейчас есть целые программы, которыеточно расписывают, какие именно витаминыи в какой строк беременности следуетпринимать. С их помощью можно поддержатьиммунитет и заложить основы правильногоразвития плода.
Помимоэтого, большинство полезных витаминможно получить из пищи, особенно изпечени, бобов, зелени и фруктов.
6.Чтобы избежать нежелательных «сюрпризов»,ещев период планирования беременностиженщине нужно сдать полный переченьанализовдля выявления венерических болезней,совместимости с партнером и общихклинических патологий. При необходимостилучше сразу пройти курс лечения, нежелипроводить его в период вынашиваниямалыша.
Такимобразом, можно обезопасить себя и своегоребенка еще перед зачатием.
7.Полезны регулярныефизические нагрузки,но только при условии стабильногопротекания беременности. Если есть рисквыкидыша, то стоит ограничиться толькодлительными пешими прогулками на свежемвоздухе.
8.При отсутствии противопоказаний можнопрактиковать закаливание.Это отличный и проверенный метод быстрогоукрепления иммунитета и активизациизащитных сил организма.
9.Избегатьстресса и нервных перенапряжений,ведь это не только снизит иммунитет, нои также может негативно проявлять навсе протекание беременности.
Присоблюдении данных советов можно нетолько укрепить иммунитет, но и такжеупростить протекание беременности иминимизировать вероятность развитияу будущего ребенка различных патологий.
Источник: https://studfile.net/preview/11780528/page:3/
Планирование беременности: 12 вещей, которые делают правильные родители

Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу.
Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом.
Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы.
Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Источник: https://Lifehacker.ru/planirovanie-beremennosti/
Генетический тест перед беременностью
Здоровье ребенка во многом зависит от здоровья родителей. Однако, оба родителя могут быть физически здоровы, но при этом носить в себе гены наследственных патологий. И эти дефектные гены потом унаследует ребенку, и они станут причиной трудноизлечимой патологии. Снизить риск подобных ситуаций поможет генетический тест, выполненный родителями еще при планировании беременности.
- В каких случаях требуется анализ на генетические заболевания при планировании беременности?
- Откуда берутся генные мутации?
- Нужен ли генетический скрининг при планировании зачатия?
- Современные методики выявления наследственных патологий
- Анализ кариотипа (цитогенетические исследования)
- Молекулярно-генетический тест перед беременностью
- Что предпринять, если у родителей выявлены хромосомные нарушения?
В КАКИХ СЛУЧАЯХ ТРЕБУЕТСЯ АНАЛИЗ НА ГЕНЕТИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПРИ ПЛАНИРОВАНИИ БЕРЕМЕННОСТИ?
Генетические исследования показаны планирующей зачатие паре, если ранее были диагностированы:
- рождение ребенка с генетическими нарушениями;
- неоднократное невынашивание;
- бесплодие;
- «замершая» беременность;
- наличие генетических заболеваний в роду мужчины или женщины.
Скрининг необходим обоим супругам, поскольку каждый из них может являться носителем мутировавшего гена.
ОТКУДА БЕРУТСЯ ГЕННЫЕ МУТАЦИИ?
Значительная часть мутаций проявляются через несколько поколений, т. е. дефектные гены можно унаследовать от родителей или более дальних родственников. Однако некоторые нарушения в геноме могут стать следствием непосредственных неблагоприятных воздействий на организм.
По мнению бельгийских генетиков ним относятся:
- злоупотребление спиртными напитками;
- никотиновая зависимость;
- заболевания инфекционного генеза;
- прием отдельных фармакологических средств;
- воздействие ионизирующего излучения;
- хронические интоксикации, связанные с трудовой деятельностью;
- электромагнитное излучение;
- общая загрязненность окружающей среды (более характерна для мегаполисов).
НУЖЕН ЛИ ГЕНЕТИЧЕСКИЙ СКРИНИНГ ПРИ ПЛАНИРОВАНИИ ЗАЧАТИЯ?
Даже если среди кровных родственников нет людей с генетическими патологиями, обязательно следует провести исследование на наличие распространенных мутаций. Если же определенные отклонения среди родственников присутствуют, то скрининг просто необходим.
Врачи клиник Бельгии рекомендуют пройти генетический тест перед зачатием на носительство следующих трудноизлечимых заболеваний:
- нейросенсорная тугоухость (снижение слуха или его отсутствие);
- спинальная миотрофия;
- фенилкетонурия;
- муковисцидоз;
- тромбофилия.
Важно:Генетический скрининг настоятельно рекомендуется пройти всем парам, возраст которых превышает 35 лет.
Уникальные молекулярно-генетические методики в настоящее время дают возможность с высокой степенью вероятности выявить повышенную предрасположенность к некоторым формам:
- онкологических заболеваний,
- сахарному диабету,
- ИБС,
- бронхиальной астме,
- остеопорозу,
- атеросклерозу и эссенциальной гипертензии.
Обратите внимание: Для проведения генетического теста перед беременностью достаточно сдать кровь в одной из сертифицированных лабораторий, имеющих международный стандарт качестваISO. Заключение генетиков будущие родители получат по почте.
СОВРЕМЕННЫЕ МЕТОДИКИ ВЫЯВЛЕНИЯ НАСЛЕДСТВЕННЫХ ПАТОЛОГИЙ
В бельгийских клиниках широко практикуется ряд способов, позволяющих диагностировать повышенную вероятность к развитию генетически обусловленных заболеваний.
Среди них отдельного внимания заслуживают:
- анализ кариотипа;
- способы молекулярно-генетической диагностики.
АНАЛИЗ КАРИОТИПА (ЦИТОГЕНЕТИЧЕСКИЕ ИССЛЕДОВАНИЯ)
Такой генетический тест перед беременностью дает возможность определить увеличение или уменьшения числа хромосом, а также их структурные изменения (разрывы, изменения формы и размеров).
С помощью этого способа, в частности, можно опровергнуть или подтвердить наличие синдрома Дауна (трисомии по 21-й паре).
Анализ кариотипа также показывает транслокацию и мозаицизм хромосом, характерные для синдромов Кляйнфельтера и Тернера.
Для анализа берут лейкоциты, которые 2 недели выращивают in vitro до наступления метафазы и замораживают с добавлением красителя. Хромосомы кровяных телец приобретают полосатую окраску, а затем это чередование полос сравнивают с эталонными хромосомами. Таким образом легко выявить малейшее отклонение от нормы.
Показания к генетическому тесту при планировании беременности:
- первичная аменорея (до 15 лет);
- ранняя менопауза;
- бесплодие;
- тяжелая олигоозоспермия (< 5 млн спермиев в 1 мл семенной жидкости);
- задержка полового развития;
- 2 и более выкидыша в I триместре.
МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИЙ ТЕСТ ПЕРЕД БЕРЕМЕННОСТЬЮ
Методы данной категории помогают выявить ряд особенностей структуры ДНК, приводящих к наследственным патологиям – синдрома Жильбера, миодистрофии Дюшенна-Беккера, фенилкетонурии, талассемии, нейросенсорной тугоухости, гемоглобинопатии и гемофилии.
ЧТО ПРЕДПРИНЯТЬ, ЕСЛИ У РОДИТЕЛЕЙ ВЫЯВЛЕНЫ ХРОМОСОМНЫЕ НАРУШЕНИЯ?
Один из возможных вариантов решения проблемы, когда генетический тест при планировании беременности показал наличие аномалий – это преимплантационная генетическая диагностика перед проведением экстракорпорального оплодотворения. Эмбрион подвергается прицельному исследованию до момента переноса в полость матки на предмет наличия полного комплекта хромосом или отклонений, ранее диагностированных у одного из родителей.
На ранних сроках беременности используется неинвазивный генетический анализ – пренатальный тест. У беременной женщины проводят забор крови из вены, выделяют из нее ДНК плода и проводят генетический анализ на предмет подтверждения или исключения наиболее распространенных патологий. Методика абсолютно безопасна для будущей матери и эмбриона.
Скрининговые и инвазивные методы диагностики беременности включают скрининг с ультразвуковым сканированием на I и II триместре, а также исследование биологического материала плода.
Исследование околоплодной жидкости (амниоцентез) информативно на 15-16 неделе после зачатия. Изучение ворсин наружной оболочки зародыша (биопсия хориона) целесообразно проводить на 10-12 неделе гестации. После 18 недели по показаниям прибегают к исследованию пуповинной крови – кордоцентезу.
Когда для процедуры ЭКО не удается подобрать совершенно здоровый эмбрион, есть смысл использовать донорский материал – яйцеклетку или семенную жидкость.
Источник: https://zen.yandex.ru/media/id/5aa431b39b403cc33a3ffc51/5ad46350a815f115486f8d4d





