Длина шейки матки при беременности по неделям: таблица с нормальными значениями
Для нормального протекания беременности и для успешного родоразрешения важно состояние половых органов будущей мамы, поэтому при постановке на учет в женскую консультацию врач-гинеколог обязательно производит их осмотр, оценивая состояние матки и придатков. Один из важнейших моментов, которому уделяется отдельное внимание, – это длина шейки матки, меняющаяся на протяжении всей беременности.
Зачем нужно контролировать длину шейки матки во время беременности?
Шейку небеременной женщины выстилает мышечный слой, но во время гестации, в норме начиная с 20-23 недели, он преобразуется в соединительную ткань, благодаря чему шейка матки становится очень эластичной (см. также: короткая шейка матки в 20 недель беременности). Изменения в шейке приводят к тому, что матка растягивается, поэтому сама соединительная трубка становится более короткой.
Начиная примерно с 12 недели, соединительный канал между маткой и влагалищем постепенно укорачивается. Перед самыми родами в норме шейка матки сильно меняется, сжимаясь до двухсантиметровой длины.
Эти изменения являются физиологическими и говорят о нормальном темпе созревания шейки матки. Нормы показателей размеров у первородящих и повторнородящих могут быть разными. В случае, когда соединительный канал не изменяется в размере или же стремительно укорачивается, врачи констатируют патологию, опасную для здоровья и жизни будущей родильницы и ее малыша.
Как измеряют длину?
Исследование канала, соединяющего влагалище и матку, выполняется при каждом осмотре беременной в гинекологическом кресле. Существует два метода его измерения:
- Определение длины канала с помощью пальца. Врач вводит пальцы в просвет канала, который ведет из влагалища в матку, и фиксирует его примерную длину. При пальпации шейки матки определяется не только ее размер, но и состояние внутренних стенок. Хорошая шейка перед самыми родами становится мягкой и эластичной, сильно укорачивается и значительно расширяется. При раскрытии на 6 пальцев начинаются роды.
- Исследование шейки с помощью ультразвука. На аппарате для УЗИ измерить шеечный канал можно с точностью до миллиметра. При данном исследовании можно зафиксировать и степень зрелости канала.
Главнейший показатель состояния маточной шейки – это шкала Бишопа. Она оценивает шейку по следующим критериям:
- Раскрытие. Если ШМ закрыта, она оценивается в 0 баллов, максимальная ширина раскрытия – 6 см (4 балла). Раскрытие до 2 см оценивается в 2 балла, до 4 – в три балла.
- Сглаженность. Этот показатель измеряется в процентах: чем выше процент сглаживания, то есть созревания, тем больше баллов получает шейка. Три балла ставят при полном созревании ШМ, когда все мышечные волокна в ней заменены соединительной тканью, мягкой и эластичной, способной легко растягиваться.
- Положение ШМ относительно проводной оси таза. Наиболее удобное для родов положение ШМ – параллельно проводной линии таза. Если шеечный канал приобретает такое положение, врач ставит за это два-три балла.
- Положение относительно седалищных остей. Чем ближе к ним располагается канал, соединяющий матку и влагалище, тем выше балл.
- Длина. Данный показатель зависит от срока. На ранних сроках до 17-21 недель этот параметр меняется незначительно. Позже ШМ становится более короткой.
Какой должна быть длина на разных сроках: таблица с нормальными значениями
В медицине существует специальная таблица, определяющая параметры ШМ на разных сроках беременности:
| Срок гестации по неделям | Норма длины ШМ у первородящих | Норма длины ШМ у повторнородящих |
| 10-14 | 35,3 мм | 35,6 мм |
| 15-19 | 36,5 мм | 36,7 мм |
| 20-24 | 40,4 мм | 40,1 мм |
| 25-29 | 40,9 мм | 42,3 мм |
| 30-34 | 35,8 мм | 36,3 мм |
| 35-40 | 28,1 мм | 28,4 мм |
В некоторых случаях показатели могут немного отклоняться от нормальных значений в зависимости от индивидуальных особенностей организма будущей матери. Для гинеколога наиболее важной является информация о длине ШМ на сроке 24 недель. Если в этот период будут обнаружены значительные нарушения — ШМ составит около 28-29 мм — появится вероятность выкидыша или преждевременных родов.
Отклонения от нормы
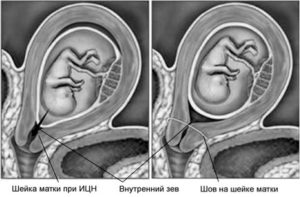
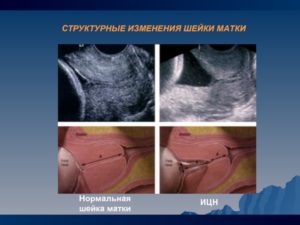
Длина шейки может быть больше или меньше нормы, однако в обоих случаях это опасно для беременности. Подобные патологии фиксируются на сроке от 20 недель и более при плановом осмотре или на УЗИ. При короткой ШМ врач диагностирует истмико-цервикальную недостаточность (ИЦН).
Короткая ШМ – это угроза преждевременных или стремительных родов. Шейка матки до определенного срока должна быть сомкнутой и длинной. Если она укорачивается, то открывается и уже не может удерживать плод. Слишком длинная ШМ (более 40 мм на 32-33 неделях) становится очень плотной, существует опасность того, что она не раскроется во время родов.
Короткая шейка
Если ШМ короче 25-26 мм, а внутренний или наружный зев раскрыт и пропускает один или два пальца, будущей матери назначают соответствующее лечение. Выбор терапии зависит от причины истмико-цервикальной недостаточности:
- Сбои гормонального фона. К ИЦН нередко приводит дефицит эстрогенов, поэтому при подобной патологии женщине назначают гормональные препараты, чаще всего – Утрожестан.
- Травмы ШМ, полученные в результате предыдущих родов или абортов. Женщинам с ИЦН и длиной ШМ в 23-21 мм и менее для предупреждения преждевременных родов накладывают несколько удерживающих швов. Эти швы помогают удержать плод в лоне женщины до срока, когда он будет готов жить вне ее организма.
- Инфекции органов малого таза, вызвавшие воспаление. Если причиной укорочения ШМ является инфекция, врач назначает противовоспалительную терапию.
- Анатомические особенности. У некоторых женщин ШМ от природы короче, чем у других. Если причина укорочения шейки до 17-19 мм и более кроется в ее анатомических особенностях, для устранения проблемы на нее надевают специальное удерживающее кольцо.
Женщины с раскрытием зева ШМ на пару пальцев встают на специальный учет к гинекологу. Во сколько месяцев начинаются роды у беременных с такими показателями? При раскрытии шейки матки и укорочении ее длины до 23 мм сроки родов изменяются таким образом:
- при ШМ менее 1 см роды могут произойти на 30-31 неделе;
- если длина ШМ составила от 1 до 1,5 см, значит роды начнутся примерно на 33 неделе;
- при укорочении ШМ до 2 см родоразрешение произойдет на 34-недельном сроке;
- женщины, у которых длина ШМ составляет 2-2,5 см, рожают на сроке 34-35 недель.
В большинстве случаев укорочение шейки обнаруживается только на осмотре у врача: обычно патология протекает без симптомов.
Иногда будущие мамы приходят в женскую консультацию с жалобами на распирающие боли внизу живота, и при осмотре гинеколог устанавливает, что причины дискомфорта кроются в ИЦН.
Если при укороченной шейке отмечается болезненность, женщину кладут на лечение в стационар, где ей прописывают постельный режим до самых родов.
https://www.youtube.com/watch?v=aqB0WwnM68o
Гораздо чаще незначительное раскрытие наружного или внутреннего зева ШМ на 22-27 неделях не несет в себе большой угрозы плоду.
Для предупреждения осложнений беременности в таком случае женщине рекомендуют до самых родов носить бандаж. Увеличить длину шм невозможно, поэтому при цервикальной недостаточности медики прибегают к мерам коррекции.
Женщинам с таким диагнозом рекомендуется половой покой, минимализация физических и психологических нагрузок.
Длинная шейка
Длина маточной шейки может превышать нормальные показатели. Среди причин слишком длинной шейки гинекологи выделяют:
- Физиологические особенности. У некоторых женщин природное строение органов репродукции приводит к перенашиванию беременности до 42-недельного срока или некорректному креплению плаценты.
- Хирургические вмешательства или травмы, полученные женщиной во время предыдущих родов. Если ШМ не готова к родовому процессу, сами роды затянутся, отнимут у родильницы много сил, будут травматичными.
- Спайки. Статистика отмечает, что с проблемой чрезмерно длинной, незрелой ШМ чаще сталкиваются женщины, которые делали аборты или подвергались другим операциям на половые органы.
Какая терапия показана при незрелой шейке и закрытом ВМЗ на 37-недельном сроке? Будущим мамам, которые страдают этой патологией, врачи назначают размягчающие препараты.
Еще один метод коррекции длинной маточной шейки – амниотомия. Ускорению созревания ШМ способствуют ламинарии.
К этому природному размягчающему средству врачи прибегают для профилактики внутренних разрывов шейки матки во время родов.
Если размеры ШМ отклоняются от принятых показателей, это обязательно отразится на родовом процессе, сделает его более опасным и непредсказуемым. Затяжные 10-13-часовые роды так же, как и стремительные, являются риском, поэтому врачи стараются предусмотреть любые варианты и предупредить сложности, чтобы сохранить здоровье матери и спасти ребенка.
К счастью, современные технологии позволяют это сделать даже в самых сложных случаях. Будущие мамочки не должны беспокоиться: достаточно слушаться врача, беречь себя – и роды начнутся не раньше 36-38 недели.
Источник: https://www.OldLekar.ru/beremennost/analyzi/20-nedel-shejka-mm.html
Нормы длины шейки матки при беременности – риски и лечение короткой шейки
Шейка матки – это не просто вход в полость матки. Эластичная и упругая шейка (цервикальный канал в ней) защищает развивающийся плод от инфекций и, плотно смыкаясь, удерживает его до момента родов. В норме шейка матки закрыта, но размягчается и приоткрывается уже к 37 неделе, когда идет подготовка организма женщины к родам.
статьи:
Короткая шейка матки – диагностика и риски на разных сроках беременности
К сожалению, не всегда период беременности проходит гладко и беспроблемно. Очень частая причина невынашивания беременности и самопроизвольных абортов или преждевременных родов – патологически короткая шейка матки, или истмико-цервикальная недостаточность.
Причины, которые вызывают эту патологию –
- Прогестероновая недостаточность.
- Травмы шейки матки после операций на ней, конизации, абортов или предыдущих родов.
- Изменение структуры ткани шейки матки в результате гормональных изменений в организме.
- Психогенные факторы – страхи и стрессы.
- Инфекционные и воспалительные заболевания органов малого таза и непосредственно – матки и шейки матки, которые приводят к деформации тканей и рубцеванию.
- Изменения, вызванные маточными кровотечениями.
- Индивидуальные анатомические и физиологические особенности организма будущей мамы.
Измерение длины шейки матки во время беременности имеет очень важное значение, ведь это позволит вовремя выявить патологию и принять меры профилактики невынашивания беременности.
Как правило, ИЦН точно диагностируют во второй половине беременности, когда плод уже большой.
- На гинекологическом осмотре будущей мамы акушер-гинеколог оценивает состояние шейки матки, размеры наружного зева, наличие и характер выделений. В норме шейка матки на первых неделях беременности плотная, имеет отклонение кзади, наружный зев закрыт и не пропускает палец.
- Для диагностики патологически укороченной шейки матки назначается УЗИ (с трансвагинальным датчиком – на ранних сроках беременности, трансабдоминально – во второй половине беременности). На исследовании выполняется цервикометрия, то есть – измерение длины шейки матки. Согласно полученным данным, решается вопрос о методах, которые помогут сохранить беременность – это шов на шейке матки или постановка акушерского пессария.
Длина шейки матки при беременности – таблица норм по неделям
Нормы длины шейки матки можно узнать по данным таблицы:
| Срок беременности | Длина шейки матки (норма) |
| 16 – 20 неделя | От 40 до 45 мм |
| 25 — 28 неделя | От 35 до 40 мм |
| 32 – 36 неделя | От 30 до 35 мм |
На УЗИ-исследовании определяется также степень зрелости шейки матки, результат оценивают в баллах.
Таблица признаков степени зрелости шейки матки
| Признак | Балл 0 | Балл 1 | Балл 2 |
| Консистенция шейки матки | Плотная структура | Мягкая, уплотнена в области внутреннего зева | Мягкая |
| Длина шейки, её сглаженность | Больше 20 мм | 10-20 мм | Менее 10 мм или сглажена |
| Проходимость цервикального канала | Наружный зев закрыт, пропускает кончик пальца | 1 палец может проходить в канал шейки матки, но внутренний зев закрыт | В канал шейки матки проходят 2 пальца и более (при сглаженной шейке) |
| Положение шейки матки | Кзади | Кпереди | Посередине |
Результаты обследования оцениваются таким образом (полученные баллы по признакам суммируются):
- От 0 до 3 балла – незрелая шейка матки
- От 4 до 6 баллов – недостаточно зрелая шейка, или созревающая
- От 7 до 10 баллов – зрелая шейка матки
До 37 недель шейка матки в норме – незрелая, и в зрелое состояние переходит перед родами. Необходимо заметить, что незрелость шейки матки на последних неделях беременности – это патология, противоположная ИЦН, и она также нуждается в наблюдении и коррекции, вплоть до выбора метода родоразрешения путем кесарева сечения.
Если длина шейки матки находится на границе нормы, но при этом присутствуют признаки начала преждевременных родов, необходимо выполнить ещё одно УЗИ. Которое поможет с точностью диагностировать ИЦН при её наличии.
Укорочение шейки матки перед родами – что делать и как лечить?
Укорочение шейки матки, диагностированное в период с 14 до 24 недели, указывает на явный риск преждевременных родов и требует срочной коррекции.
- Если в этом периоде длина шейки матки менее 1 см, ребенок появится на свет на 32 неделе беременности.
- Если от 1,5 до 1 см, малыш родится на 33 неделе беременности.
- Длина шейки матки менее 2 см указывает на то, что роды могут состояться на 34 неделе беременности.
- Длина шейки матки от 2,5 см до 2 см – признак того, что ребенок с большой вероятностью родится на 36 неделе беременности.
Если будущей маме диагностировано укорочение шейки матки, то будет предложено лечение, с учетом степени укорочения и срока беременности:
- Консервативная терапия препаратами-токолитиками, прогестероном. Лечение выполняется в стационаре.
- Серкляж шейки матки, то есть – наложение шва. Швы снимаются перед родами.
- Постановка акушерского пессария – резинового маточного кольца, разгружающего шейку матки и устраняющего её растяжение.
Будущей маме могут порекомендовать также:
- Уменьшить физическую активность. Избегать деятельности, которая повышает давление на область живота.
- Отказаться от половой жизни вплоть до родов.
- Принимать натуральные успокоительные средства – например, настойки пустырника или валерианы.
- Принимать выписанные врачом препараты-спазмолитики – например, но-шпа, папаверин.
Укорочение и размягчение шейки матки с 37 недели – это норма, которая не требует лечения и коррекции.
Источник: https://www.colady.ru/normy-dliny-shejki-matki-pri-beremennosti-riski-i-lechenie-korotkoj-shejki.html
Ультразвуковые возможности ранней диагностики истмико-цервикальной недостаточности
Захарова Л. В., Амбарцумян А. М., Ахмедова С. Б.
ГОУ ДПО «Российская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию»
Важной задачей охраны здоровья материнства и детства является снижение материнской, перинатальной заболеваемости и смертности. В область научных интересов в связи с решением этой задачи в последние десятилетия входят ранние сроки беременности.
Одной из основных причин преждевременного прерывания беременности, по разным источникам встречающейся в от 30 до 40% случаев, является истмико-цервикальная недостаточность (ИЦН) (В. М. Сидельникова, 2005).
Эта патология характеризуется безболезненной дилатацией шейки матки во II и в начале III триместра беременности.
В основе механизма прерывания беременности при ИЦН лежит то, что плодное яйцо не имеет опоры в нижнем сегменте в связи с несостоятельностью мышечного кольца, укорочением и размягчением шейки матки, зиянием внутреннего зева и цервикального канала.
По мере развития беременности, с повышением внутри маточного давления, плодные оболочки пролабируют в расширенный внутренний зев и цервикальный канал, что при водит к инфицированию и разрыву оболочек.
Затруднения, возникающие при диагностике ИЦН, неправильная интерпретация данных УЗИ могут привести к нерациональному лечению: несвоевременному наложению швов на шейку матки, — которое часто приводит к травмам poдoвых путей.Многочисленные публикации, посвященные проблемам ИЦН, оставляют место для дискуссий по многим вопросам этой патологии.
Распространенные методы диагностики: клинические и ультразвуковые — не всегда позволяют всесторонне оценить анатомическое и функциональное состояние шейки матки вне и во время беременности.
Точное распознавание плодных оболочек, находящихся за уровнем внутреннего зева, которое имеет прогностически важное значение для выбора тактики лечения, нельзя осуществить даже методом трансвагинального двухмерного УЗ-сканирования шейки матки в динамике.
Интенсивное развитие и совершенствование медицинской УЗ-техники, позволяющей проводить трехмерное УЗИ в режиме статической реконструкции, дают возможность получать трёхмерное изображение объектов с разрешающей способностью до 0,1 мм.
Таким образом, своевременная правильная оценка УЗ диагностики ИЦН и ее рациональное лечение являются актуальными задачами, решение которых позволяет уменьшить осложнения беременности.
Поэтому, целью нашей работы, стала задача изучить значение метода трехмерного трансвагинального УЗ-сканирования в режиме статической реконструкции, определить возможные изменения шейки матки у беременных с ИЦН в ранние сроки гестации и оценить прогностическую значимость выявленных критериев для своевременной диагностики и лечения данной патологии.
Материалы и методы исследования
Работа проводилась на базе кафедры акушерства и гинекологии РМАПО — в РД №72. При ее выполнении мы использовали диагностический УЗИ аппарат Logic Scan 128, программное обеспечение Echo Wave II.
Показания к применению метода трехмерной УЗИ-диагностики:
— привычное невынашивание беременности;
— гиперандрогения и беременность;
— деформация шейки матки;
— укорочение шейки матки, выявленное при первом УЗ-сканировании.
Противопоказания к использованию метода:
— абсолютных противопоказаний для проведения трансвагинального трехмерного УЗИ у беременных нет; — относительным противопоказанием является угроза прерывания беременности.
Для решения поставленной задачи мы обследовали 100 женщин репродуктивного возраста с одноплодной беременностью. Из них 50 беременных составляли контрольную группу (без симптомов угрозы прерывания беременности и ИЦН) и 50 — основную (с симптомами угрозы прерывания беременности и ИЦН).
Двух- и трехмерные (в -режиме статической реконструкции) трансабдоминальные итрансвагинальные УЗ-сканирования проводились в динамике в сроки 8-9, 10-14, 15-17 и 18-22 недель беременности.
Трансабдоминальное сканирование осуществлялось при наполненном мочевом пузыре с частотой датчиков 5 МГц, а трансвагинальное — при опорожненном мочевом пузыре с частотой датчиков 5,5-6,0 МГц.
Результаты исследования:
При сопоставлении изображений, полученных путем трансабдоминального и трансвагинального доступов, было выяснено, что трансвагинальное У3И (ТВУ3И) имеет преимущества в диагностике анатомических изменений шейки матки во всех сроках беременности.
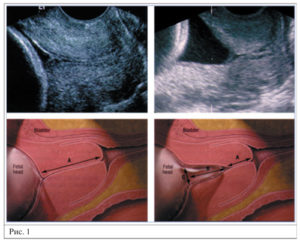
Для того чтобы определить истинную длину шейки матки, следует помнить об искажениях метода:При низком расположении плаценты и повышении тонуса матки погрешность измерения величины внутреннего зева составляет 0,5 см, частично растянутый или заполненный мочевой пузырь искусственно увеличивает длину шейки матки в среднем на 0,5 см и скрывает внутренний зев (рис. 1).При ТВУ3И той же пациентки на том же сроке беременности картина меняется (рис. 2).
В последние годы для мониторинга длины шейки матки и величины внутреннего зева используется ТВУЗИ. Одним из УЗ-критериев угрозы прерывания беременности и наличия ИЦН является укорочение длины шейки матки. Однако исходная длина шейки матки, цервикального канала до беременности или в ее ранние сроки (З-4 недели гестации) обычно неизвестна.
По этой причине и с учетом того, что индивидуальная длина шейки матки составляет от 32 до 50 мм, при однократном У3И достоверно оценить ее укорочение не представляется возможным (А. ю. Журавлев, 2002). Кроме того, не определена скорость укорочения шейки матки в зависимости от срока гестации при ИЦН и угрозе прерывания беременности.
Для оценки состояния истмического отдела шейки матки в прогностических целях учитывают следующие УЗ-критерии (В. М. Сидельникова, 2005; А. ю. Журавлев, 2002):
• у многорожавших женщин нормальная длина шейки матки в 13-14 недель составляет 3,6-3,7 см без стати стически достоверной разницы, в 17-20 недель — до 2,9 см;
• длина шейки матки, равная 3 см, при сроке менее 20 недель у перво- и повторнобеременных является критической для угрозы прерывания беременности и требует интенсивного наблюдения за женщиной;
• у женщин с многоплодной беременностью до 28 недель нижнюю границу нормы составляет длина шейки матки, равная 3,7 см для первобеременных, 4,5 см для повторнобеременных (при трансвагинальном сканировании);
• ширина шейки матки на уровне внутреннего зева в норме постепенно возрастает с 10-й по 36-ю неделю от 2,58 до 4,02 см;
• прогностическим признаком угрозы прерывания беременности является снижение отношения длины шейки матки к ее диаметру на уровне внутреннего зева до 1,16 +/- 0,04 при норме 1,53 +/- 0,03;
• длина шейки матки, равная 2 см, является абсолютным признаком невынашивания беременности и требует соответствующей хирургической коррекции;
• при оценке длины шейки матки необходимо учитывать способ измерения, поскольку результаты трансабдоминального УЗИ достоверно отличаются от итогов трансвагинального, превышая их в среднем на 0,5 см.
Воронкообразное расширение внутреннего зева, происходящее из-за пролабации плодных оболочек и амниотической жидкости в верхнюю часть цервикального канала, и расширение цервикального канала, могут считаться признакам и шеечной недостаточности и угрозы самопроизвольного прерывания беременности.
Однако пролабация плодных оболочек при трансвагинальном двухмерном сканировании определяется при раскрытии внутреннего зева более чем на 11 мм.
Таким образом, даже длительный трансвагинальный мониторинг в процессе двухмерного сканирования не дает возможности увидеть пролабацию плодных оболочек в цервикальный канал.
Трансвагинальное трехмерное сканирование в режиме статической реконструкции показано проводить в группе риска по ИЦН со сроком гестации 6-7 недель при наличии этиологических факторов, вызывающих ИЦН.
В толще шейки матки появляются отчетливо видимые анэхогенные структуры цилиндрической формы, представляющие собой железы шейки матки, размером от 0,2 до 0,4 см; внутренний зев при этом бывает щелевидным (рис.
3).
При динамическом контроле со срока 8-9 недель гестации у женщин с последующим развитием ИЦН на 17-20-й неделях беременности количество желез шейки матки увеличивается, их размер достигает 0,4-0,6 см.
Одновременно расширяется внутренний зев до 0,2 см, а также отчетливо визуализируются пролабация плодных оболочек, расположенных в проекции внутреннего зева, и крипты (призматический эпителий шейки матки) (рис.
4).
В норме у женщин с физиологически протекающей беременностью при динамическом трехмерном трансвагинальном сканировании в режиме статической реконструкции крипты не видны (рис. 5).
Так, у 64% беременных с укорочением шейки матки в 8-9 недель, достигающей к 16-17 неделям беременности длины 2,5-3,0 см, и с расширением внутреннего зева до 0,8-1,8 см не были выявлены крипты и пролабация плодных оболочек во внутренний зев.
Только у 36% женщин, имевших динамическое укорочение шейки матки и увеличение количества расширенных желез шейки матки, в срок 10-11 недель беременности внутренний зев имел воронкообразную форму (не видимую еще при двухмерном сканировании) и к сроку 14-17 недель длина шейки матки уменьшалась до 2,0-2,4 см, а внутренний зев расширялся до 11,0-12,0 мм с отчетливой пролабацией плодных оболочек, т. е. к сроку 17 недель гестации отчетливо были видны УЗ-признаки, коррелирующие с клиническими признаками ИЦН.
У беременных с УЗ-признаками укорочения шейки без визуализации крипт, как и у беременных в контрольной группе, при влагалищном исследовании шейка матки плотная, в отличие от таковой у беременных, у которых при трехмерном трансвагинальном сканировании в режиме статической реконструкции были выявлены крипты, ниши и пролабация плодных оболочек во внутренний зев, — у них шейка матки мягкая.
Таким образом, лишь У 76% беременных, имевших УЗ-критерии развития ИЦН, возникла клиника угрозы прерывания беременности. Структурные изменения в шейке матки, видимые только при трехмерном трансвагинальном сканировании (в режиме статической реконструкции), коррелировали с клиническими признаками ИЦН (табл. 1).
Воронкообразное расширение является характерным признаком частичной дилатации цервикального канала, который становится максимально расширенным в области внутреннего зева и постепенно сужается к середине.
При определении длины шейки матки учитывается только длина ее сомкнутой части.
Крайней степенью ИЦН является расширение цервикального канала на всем протяжении, что может привести к пролабации плодного пузыря, к инфицированию и преждевременному разрыву плодных оболочек, прерыванию беременности.
Однако вышеперечисленные УЗ-критерии не всегда могут при водить к прерыванию беременности.
Так, у 25% беременных с клиническими и УЗ-признаками ИЦН после снятия швов, показанием к наложению которых явилась ИЦН, самопроизвольные роды произошли через 10-14 дней, в 2% случаев после снятия швов было необходимо родовозбуждение при доношенной беременности, из них в 1,5% случаев родовозбуждение было незффективным, что явилось показанием к операции кесарева сечения.В 2% случаев наблюдались преждевременный разрыв плодных оболочек, возникновение свищей шейки матки (при хирургической коррекции ИЦН). В остальных случаях после снятия швов самопроизвольные роды произошли в течение 2-З дней.
Из этого следует, что у 46,5% беременных, которым была проведена хирургическая коррекция ИЦН, после снятия швов самопроизвольные роды при доношенной беременности в течение ближайших 5-7 дней не наступали (табл. 2).
Выводы:
Проведение только двухмерного УЗ-сканирования не дает возможности определить со сроков от 9 до 20 недель гестации сопутствующие изменения тканей шейки матки (крипты и расширенные железы шейки матки), достоверную величину внутреннего зева и начало пролабации плодных оболочек в цервикальный канал.
В целях ранней диагностики формирования ИЦН разработана методика последующего проведения трехмерного трансвагинального сканирования (в режиме статической реконструкции).
Для решения вопроса о целесообразности и своевременности наложения швов на шейку матки у беременных в группе риска по ИЦН необходимо проводить трансвагинальное трехмерное сканирование в сроки 8-9 недель.
Схема диспансерного наблюдения беременных 8 группе риска по ИЦН:
I этап. В целях выявления или исключения начала формирования шеечного фактора невынашивания беременным с привычным невынашиванием, с различными формами гиперандрогений, с деформациями шейки матки в срок 8-9 недель рекомендовано трехмерное ТВУЗИ в режиме статической реконструкции.
II этап. Для определения достоверных клинических и УЗ-признаков развития ИЦН в срок 10-11 недель выполняется контрольное УЗ-сканирование трехмерным трансвагинальным методом в режиме статической реконструкции в динамике. При обнаружении прогрессирования процесса проводится госпитализация.
III этап. Госпитализация с целью хирургической коррекции ИЦН и дальнейшего пролонгирования беременной.
Литература
1. Антропова Г. В. Ультразвуковая диагностика истмико-цервикальной недостаточности при невынашивании беременности / / Материалы IX съезда акушеров-гинекологов УССР. 1991. — С. 179.
2. Журавлев А. Ю. Частота истмико-цервикальной недостаточности по данным ультрасонографии в сроках гестации до 20 недель // Актуальные вопросы теоретической и практической медицины и фармации: Тез. докл. 57-й научной сессии ВГМУ. — Витебск, 2002. — С. 87.
З. Липман А. Д., Черемных А. Ю. Ультразвуковые критерии истмико-цервикальной недостаточности / / Акушерство и гинекология. -1996. — N24. — С. 5-7.
4. Русакевич П. с., Литвинова Т. М. Заболевания шейки матки у беременных. — М.: МИА, 2006. — С. 11-20.
5. Сидельникова В. М. Привычная потеря беременности. — М., 2005. — С. 139-141.
6. Стрижаков А. Н., Игнат ко И. В. Потеря беременности. — М.:МИА., 2007. — 224 с.
7. Херсонская Е. Б. Преждевременные роды и перинатальные исходы: Автореф. дисс. … канд. мед. наук. — М., 2004. — 98 с.
Источник: https://myscaner.su/uzi_v_akusherstve
7 признаков раскрытия шейки матки во втором триместре беременности (ицн)
Беременность является одной из самых серьезных вещей в жизни каждой девушки. Во время беременности девушка постоянно находится под наблюдением врача для того, чтобы отследить протекание беременности. Одним из основных признаков, по которым определяют правильное развитие беременности, является состояние шейки матки.
Шейка матки во время беременности
Во время беременности шейка матки претерпевает множество изменений. Из-за изменений гормонального фона и усиленного кровообращения её железы расширяются и разрастаются. Мышечные волокна, находящиеся на шейке матки во время беременности превращаются в соединительную ткань.
Такой вид она должна сохранять на протяжении всей беременности. А к её концу она становится мягче и резко укорачивается. Перед началом родов обычно расширяется внутренний зев шейки.
Длина шейки матки
Этот критерий является одним из главных при осмотре врача. Её длина должна укорачиваться постепенно. В первом триместре она имеет длину 45-35 мм, во втором 34-24 мм, а к третьему достигает всего 25-20 мм.
Однако если её длина не достигает допустимых значений, то есть серьезный риск на выкидыш.
Причинами укорочения шейки матки могут быть:
- Наличие врожденных анатомических изменений. Например, недостаток соединительных тканей;
- Гормональные изменения на 15-28 неделях беременности;
- Травмы, операции, связанные с мышечным кольцом, а также аборты и сложные роды.
При нормальном течении беременности длина меняется по мере роста плода, а к завершению беременности резко сокращается.
Наблюдение за шейкой матки начинается во втором триместре, так как именно тогда помощью УЗИ могут быть обнаружены патологии. Если при прохождении УЗИ на данном сроке будут обнаружены укорочение длины шейки матки и расширение зева, то это будет говорить о наличии у женщины истмико-цервикальной недостаточности.
Истмико-цервикальная недостаточность
ИЦН является наиболее частой причиной выкидышей, то есть прерывания беременности во время второго триместра. Данная патология проявляется в раннем открытии шейки матки и её размягчения, что в свою очередь служит признаками прерывания беременности.
Выкидыш провоцируется расширением и открытием шейки матки. Такое состояние шейки матки приводит к тому, что она не способна удержать плод в матке. Истмико-цервикальная недостаточность может быть двух видов: органическая (травматическая) и функциональная.
Вид недостаточности зависит от причин, по которым она образовалась.
Причины истмико-цервикальной недостаточности
Органическая или травматическая ИЦН вызвана различными травмами. Причинами органической (травматической) ИЦН являются:
- Наличие травм шейки матки;
- Аборты или выкидыши;
- Выскабливание;
- Лечение таких заболеваний как эрозия или полип шейки матки.
Из-за получения травм мышечная ткань шейки становится менее эластичной и рубцовой. Рубцовая ткань или рубец состоят из соединительных волокон, которые не способны растягиваться.
Шейка становится более жесткой. А также теряет свои способности к сокращению или растягиванию. Следовательно, она не способна удержать плод внутри матки.
Все это и приводит к появлению истмико-цервикальной недостаточности.
Функциональная ИЦН вызвана следующими причинами:
- Гормональный сбой. Он может быть вызван большим количеством мужского гормона андрогена или недостатком прогестерона. Эта проблема обычно появляется на 11 неделе беременности.
Шейка матки раскрывается и становится слабой;
- Многоводие. Очень серьезная причина, обычно возникает при многоплодной беременности.
Из-за которой увеличивается нагрузка на матку и образуется ИЦН;
- Патологии в матке;
- Нарушение соотношения соединительной и мышечной тканей.
Все эти причины приводят к размягчению шейки матки. Она становится более податливой и не способна удерживать плод из-за его роста, следствием которого является увеличения давления. Также этот вид истмико-цервикальной недостаточности наблюдается у девушек и женщин с нарушением функционирования яичников. Не исключается наличие врожденного ИЦН.
В каждом виде ИЦН шейка матки из-за неспособности удерживать плод внутри матки начинает раскрываться. Из-за этого плод опускается ниже, что часто приводит к получению инфекций плода. Опускаясь ниже, плод сильно давит на шейку матки, тем самым открывая её еще сильнее. Что, в конце концов, приводит к выкидышу или преждевременным родам.
Признаки по которым можно распознать истмико-цервикальную недостаточность
Распознать ИЦН на ранних сроках беременности практически невозможно. Во втором триместре раскрытие шейки матки можно обнаружить с помощью влагалищного исследования, осмотра с использованием зеркала или УЗИ. Распознать наличие недостаточности необходимо как можно быстрее, чтобы предотвратить выкидыш ребенка.
ИЦН можно распознать по следующим признакам:
- Появление выделений с кровью;
- Сильные боли внизу живота;
- Ощущение сильного давления в области влагалища;
- Укорочение и размягчение шейки матки;
- Возможность увидеть плодный пузырь при осмотре;
- Несоответствующая длина шейки матки для триместра, в котором протекает беременность;
- Раскрытие зева.
При обнаружении любого из этих признаков необходимо срочно назначить лечение. При более серьезных случаях беременную женщину необходимо отправить на сохранение.
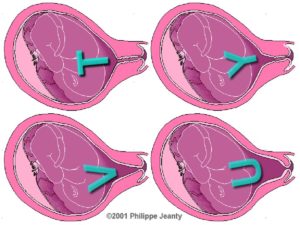
Немаловажным при обнаружении недостаточности является пролабирование или другими словами выпячивание плодного пузыря. Степень угрозы можно определить исходя из того, где расположен плодный пузырь.
Существует 4 возможных варианта его расположения:
- Плодный пузырь находится над внутренним зевом;
- Плодный пузырь расположен на уровне зева, но его нельзя увидеть;
- Плодный пузырь опустился ниже зева, то есть стал находиться в канале шейке и становится заметен при осмотре. Из чего следует, что началась патология;
- Плодный пузырь опустился во влагалище.
Следовательно, врач может диагностировать истмико-цервикальную недостаточность с помощью:
- Данных о том, что у женщины были выкидыши на поздних сроках беременности;
- Данных, о том, что предыдущие беременности завершались преждевременными родами на раннем сроке.
(Невынашивание);
- Данных о наличие у женщины беременности с помощью ЭКО;
- Данных о пролабировании плодного пузыря, полученных при осмотре или установленных в прошлые беременности;
- Данных, полученных при осмотре с помощью зеркала, которые показывают размягчение шейки и её укорочение.
Однако чаще всего какие-либо симптомы отсутствуют, поэтому заранее определить даже пролабирование сложно. Однако с помощью УЗИ получается установить наличие истмико-цервикальной недостаточности и определить причины её появления.
Чем опасно истмико-цервикальная недостаточность при беременности?
ИЦН может привести к множеству различных негативных последствий. Одним из таких является опускание плода, что может привести к преждевременным родам.
Также это заболевание приводит к инфицированию плода из-за постоянного присутствия во влагалище девушки различных бактерий и инфекций. Опускание плода позволяет инфекциям проникнуть в него и заразить.
В конечном итоге происходит выкидыш или преждевременное начало родов.
Лечение истмико-цервикальной недостаточности
Лечение назначается врачом после определения точной причины появления ИЦН. При функциональной ИЦН чаще всего назначают гормональную терапию. Она позволяет восстановить нормальный уровень гормонов и продолжается 1-2 недели. При улучшении ситуации прием препаратов продолжают, чтобы поддерживать уровень гормонов и препятствовать раскрытию шейки матки.
Следующий вариант лечения ИЦН – установка разгрузочного пессария, которая имеет название кольцо Мейера. Его суть заключается в том, что во влагалище беременной женщины помещают кольцо из пластика, которое поддерживает шейку матки.
Это кольцо препятствует началу род на раннем сроке и раскрытию шейки, так как оно позволяет равномерно распределить вес плода.
Этот способ может быть применен на любом сроке беременности, но использовать его следует только как вспомогательный.
Еще одним методом является наложение швов. Его применяют в крайних случаях, когда пессарий не справляется. Сшивают внутренний зев таким образом, чтобы он не смог раскрываться дальше. Наложение швов является более серьезным методом, который предполагает проведение операции на 17 неделе или несколько позже.
Папаверин (показания к применению и полезные свойства)
Как было сказано выше, многие женщины при беременности связываются с раскрытием шейки матки во втором триместре, что приводит к возникновению истмико-цервикальной недостаточности или гипертонуса матки. Для того, чтобы предотвратить данные виды патологий, беременным назначают папаверин. Папаверин – это лекарственное средство, которое выпускают в форме свечей или таблеток.
Данное средство способно справиться со многими проблемами. При возникновении мышечных спазмов, появляется необходимость их устранения, которая возможна с помощью прогестерона. Недостаток этого гормона приводит к гипертонусу матки. Для повышения этого гормона также назначают папаверин. Он помогает снять спазмы и улучшить кровообращение репродуктивных органов.
Данный препарат не рекомендуется употреблять на ранних сроках беременности. Необходимость в его применении появляется во втором и третьем триместре.
В этот период беременности папаверин используется при болях в животе и повышении давления. Однако его необходимо пить в комплексе с другими медикаментами. Препарат позволяет снять боль в животе, подготовить шейку матки к родам, а также облегчить боли при схватках.
Папаверин благоприятно воздействует на мышцы матки, расслабляя их. Препарат также способен предотвратить угрозу выкидыша. Самым главным плюсом медикамента является то, что он не оказывает негативного воздействия на плод.
Папаверин назначают при угрозе выкидыша и преждевременных родов, а также при наличии гипертонуса матки.
Запрещено принимать препарат девушкам и женщинам в случае наличия патологии почек и повышенной чувствительности к веществам, содержащимся в препарате.
Папаверин часто назначают перед родами, чтобы значительно размягчить шейку матки.
При наличии диагноза истмико-цервикальной недостаточности применение папаверина совмещают с сульфатом магния. Обычно с этими препаратами делают капельницы. Медикаменты оказывают успокаивающее воздействие на матку. Одновременно с этим необходимо колоть уколы папаверина, чтобы не допустить еще большего раскрытия шейки.
Рекомендуется использовать препарат в свечах, так как они усваиваются быстрее, чем таблетки.
: Истмико-цервикальная недостаточность при беременности
Источник: https://sheika-matka.ru/beremennost/priznaki-raskrytiya-shejki-matki-pri-beremennosti/





