Болячка в ухе: симптомы, причины, варианты лечения, отзывы
На протяжении всей своей жизни человек периодически сталкивается с различными заболеваниями. При этом патологические процессы могут носить не только общий, но и локальный характер. Примером являются болячки в ухе.
Их наличие значительно ухудшает качество жизни человека, он вынужден постоянно испытывать физический и эстетический дискомфорт. Информацию о том, чем лечить болячку в ухе, должен предоставлять врач.
Это обусловлено тем, что локальные поражения нередко становятся причиной различных недугов. Некоторые из них создают серьезную угрозу для здоровья.
Возможные причины
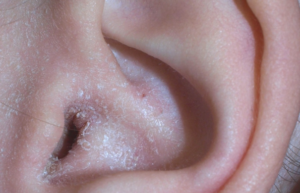
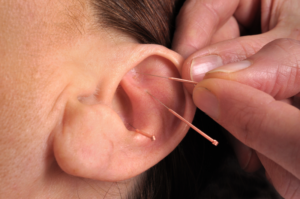
Болячка на ухе (фото поражения кожного покрова представлено ниже) может являться следствием воспалительного или опухолевого процесса, аллергии и механических повреждений.
Тактика лечения напрямую зависит от того, какая причина стала толчком к образованию ранок, корочек, шишек и пр.
Для того чтобы врач смог правильно выявить провоцирующий фактор, пациенту необходимо пройти комплексное обследование.
Наиболее вероятные причины появления болячек в ушах у человека:
- Отит. Под данным термином понимается воспалительный процесс, поражающий орган слуха. Наиболее часто причиной развития отита в области наружного или среднего уха является жизнедеятельность стрепто- и стафилококка, а также гемофильной палочки. Заболевание может иметь гнойный характер. Например, при отите среднего уха барабанная перепонка отекает, при этом изнутри на нее оказывает давление экссудат, который периодически прорывает.
- Экзема или дерматит. Чаще всего данные заболевания дерматологического характера являются следствием длительного контакта с каким-либо раздражающим веществом. Например, нередко болячки появляются на мочке уха при ношении бижутерии, в состав которой входит никель. Реже патология имеет аллергическую природу. В этом случае болячки в ухе являются следствием сенсибилизации организма человека к некоторым антигенам.
- Герпес. Носителем возбудителя недуга является каждый второй. В большинстве случаев вирус находится в неактивной форме и не оказывает неблагоприятного воздействия на организм. Однако под влиянием различных провоцирующих факторов, например при ослаблении иммунной системы, возбудитель выходит из спящего режима и начинает размножаться. На фоне жизнедеятельности вируса на кожном покрове появляются специфические высыпания. Чаще всего они локализуются в области носа или губ, но могут располагаться и на ушной раковине.
- Фурункул. Под данным термином понимается воспаление волосяного фолликула, имеющее острый гнойно-некротический характер. Сначала образуется в ухе болячка, с течением времени она наполняется экссудатом и значительно увеличивается в размерах. Внешне фурункул похож на огромный прыщ, но его рост сопровождается не только локальными болезненными ощущениями, но и общим ухудшением самочувствия.
- Отомикоз. Возбудителем инфекции является грибок. Отомикоз не развивается самостоятельным образом. Он всегда является следствием длительно текущего заболевания, например дерматита или дисбактериоза локального характера. При отомикозе болячки внутри уха (или за ним) имеют желтый, зеленый, коричневый или даже черный цвет.
- Опухоли. Новообразования могут носить как доброкачественный, так и злокачественный характер. В первом случае принято говорить о липоме (другими словами, жировике). Это безболезненное и отграниченное от рядом расположенных тканей новообразование. При онкологическом процессе болячки в ухе долго не заживают. Кроме того, можно обнаружить отделение гнойного содержимого из них.
- Псориаз. Заболевание характеризуется изменением длительности жизненного цикла клеток. Они быстро растут, с такой же скоростью развиваются и отмирают. Участок кожи, пораженный псориазом, сухой, на нем нередко образуются корки. При пальпации возникают незначительные болезненные ощущения.
- Пирсинг. После прокола мочки уха иногда происходит инфицирование ранки. Пока она заживает, можно визуализировать болячки с кровью или даже гноем. Во избежание дальнейшего заражения необходимо регулярно обрабатывать ранку медицинским спиртом.
Важно понимать, что каждая из вышеперечисленных причин требует медицинского вмешательства. Это обусловлено тем, что игнорирование проблемы или самолечение может привести к непоправимым последствиям.
Каждая патология отличается набором специфических симптомов. Для того чтобы выявить причину и спрогнозировать дальнейшее течение заболевания, врачу необходимо учитывать следующие факторы:
- Внешний вид. Болячки около уха, на нем или внутри могут выглядеть как пузырьки, язвы, бугорки, трещины, эрозии.
- Цвет пораженного участка. Болячки могут быть красными, синюшными, желтыми, зелеными, коричневыми и даже черными. При этом оттенок может быть бледным или интенсивным.
- Наличие или отсутствие экссудата. Если он имеется, необходимо оценить его характер. Он может быть гнойным, серозным, творожистым или кровянистым.
Кроме того, следует обратить внимание на интенсивность болезненных ощущений. Течение некоторых патологий не сопровождается их возникновением. Но чаще всего, согласно отзывам, пациенты испытывают умеренный или выраженный дискомфорт.
К кому обращаться?
Кожные проявления какого-либо заболевания для многих людей являются поводом посещения дерматолога. Однако первоначально рекомендуется обратиться к терапевту.
Это специалист общей практики, который проведет диагностические мероприятия и на основании результатов исследований сможет выявить причину развития патологического процесса.
Если составление схемы лечения будет находиться в компетенции дерматолога, терапевт оформит направление к нему.
Диагностика
Первоначально врач осуществляет анализ клинической картины. Для этого он внимательно выслушивает жалобы пациента и собирает данные анамнеза. Врач обязан учитывать все факторы, способные стать пусковыми к развитию патологии.
К ним относятся:
- Контакт с потенциальными аллергенами.
- Особенности питания.
- Переохлаждение организма.
- Простудные заболевания.
- Инфекции.
- Травмы в недавнем прошлом и пр.
На основании результатов первичного осмотра и опроса врач ставит предварительный диагноз. Для его подтверждения могут быть назначены лабораторные исследования (например, анализ крови или гнойного отделяемого, соскоб сухих корочек).
Медикаментозное лечение
Схема терапии напрямую зависит от причины, вызвавшей появление болячек. В большинстве случаев врачи назначают средства, направленные не на купирование симптомов, а на избавление от основного заболевания.
Схема терапии может включать прием или местное использование следующих групп медикаментов:
- Антисептиков. К ним относятся: «Отинум», борная кислота и салициловый спирт.
- Антибактериальных средств. Примеры препаратов: «Софрадекс», «Гентаксан», «Анауран», «Сумамед», «Аугментин».
- Противогрибковых средств. К ним относятся: «Дифлюкан», «Нитрофунгин», «Ламизил».
- Противовирусных препаратов. Как правило, врачи назначают «Герпевир», «Панавир» и «Зовиракс».
- Антигистаминных средств. Примеры препаратов: «Цетрин», «Тавегил».
- Иммуномодуляторов. Хорошо зарекомендовали себя у пациентов «Полиоксидоний» и «Деринат», отзывы о них положительные.
По решению врача в схему может быть включен прием или местное использование препаратов, относящихся к иным фармакологическим группам.
Немедикаментозное лечение
Если образование болячек в ухе не сопровождается отделением экссудата, пациенту назначаются физиопроцедуры. Например, при отите важно восстановить степень проходимости слуховой трубы. Для этого назначаются: катетеризация, продувание, пневмомассаж.
Если речь идет о доброкачественном новообразовании, показано хирургическое вмешательство. В редких случаях в качестве альтернативы оперативному удалению жировика применяется метод криодеструкции. При наличии опухолей злокачественного характера показано хирургическое вмешательство. Одновременно с оперативным лечением проводится химио- или радиотерапия.
Народные методы
Важно понимать, что их использование не исключает необходимости обращения к врачу. До консультации со специалистом допускается лишь обрабатывать пораженные участки антисептическими средствами.
Люди, перенесшие появление разных болячек в шах, в своих отзывах рекомендуют настои и отвары из следующих растений: подорожника, эвкалипта, калины, шалфея, ромашки, календулы. Пациенты отмечают хороший эффект от их применения.
Болячки у ребенка
Чаще всего причиной является несоблюдение правил гигиены. Если у ребенка болячки за ухом, внутри или на нем не проходят после корректировки режима очищения данной зоны, то родители маленьких пациентов в отзывах рекомендуют обратиться к педиатру во избежание осложнений.
Родители предостерегают от самолечения, ведь можно усугубить ситуацию. Как правило, причиной патологического процесса у малышей является прокол мочки, себорейный дерматит, экзема и другие кожные заболевания, реже — отит.
Однако нельзя исключать вероятность наличия и более серьезных недугов.
В заключение
Под воздействием тех или иных провоцирующих факторов у человека могут образоваться болячки в ухе. Что делать? В подобных случаях рекомендуется как можно скорее обратиться к врачу. Специалист проведет диагностические мероприятия и на основании результатов исследований составит максимально эффективную схему лечения.
Источник: https://FB.ru/article/426631/bolyachka-v-uhe-simptomyi-prichinyi-variantyi-lecheniya-otzyivyi
Отит у ребенка: причины, симптомы и методы лечения. Самые частые ошибки при лечении боли в ухе у детей
Один из наиболее «популярных» способов народного самолечения отита в грудничков — закапывание в ушко ребенка капель масла грецкого ореха, камфарного масла и т.п. Однако медики активно критикуют любую «самодеятельность» в данном случае. Поясним, почему.
Дело в том, что если воспаление и застой слизи или жидкости произошел в евстахиевой трубе (то есть в области внутреннего или среднего уха), то любой препарат, введенный через слуховой проход, просто не достигнет этой области – барабанная перепонка его задержит.
Однако, при отите у детей до года нередко происходит повреждение барабанной перепонки. И в этом случае последствия могут быть еще хуже.
Потому что многие капли (в том числе и масляные), предназначенные для лечения отита в наружном ухе, при попадании через «пробитую» барабанную перепонку в область внутреннего уха, оказывают крайне негативное влияние на слуховой нерв (что может вызвать в будущем частичную или полную потерю слуха у ребенка).
Итак, если в описании к аптечному препарату для лечения отита вы видите надпись «противопоказание – перфорация барабанной перепонки», ни в коем случае не используйте это средство без назначения врача. Сначала специалист должен выяснить – не повреждена ли у грудничка при отите барабанная перепонка.
С гораздо большей долей успеха (и безопасности!) воздействовать на область евстахиевой трубы можно не через ухо, а через нос.
Чтобы быстро устранить отек в слуховой (евстахиевой) трубе, проще всего воспользоваться сосудосуживающими каплями для носа. Мы закапываем их в нос, но тем же самым путем, что и сопли, препарат легко попадает в область среднего уха, помогая снять там воспаление и застой жидкости.
Что делать, чтобы не навредить ребенку при отите?
Повторимся еще раз ради здоровья и безопасности вашего малыша: лечение отита с помощью любого препарата, вводимого через ухо, может быть весьма эффективным.
Но только в том случае, если барабанная перепонка не повреждена, либо если данный препарат можно использовать при перфорации перепонки.
Сложность в том, что оценить обстановку и назначить адекватное лечение может только специалист и только после детального осмотра ребенка.
Поэтому для цивилизованных и разумных родителей самым адекватным решением при подозрении на отит у малыша будет следующее: ДО осмотра врача-отоларинголога (или как минимум — педиатра, вооруженного отоскопом) не следует закапывать в ухо никаких препаратов. Достаточно воспользоваться сосудосуживающими средствами, закапав их в носик младенца.
И только ПОСЛЕ того, как врач осмотрит ухо и убедится, что барабанная перепонка не повреждена и функционирует нормально — можно применять препараты, которые вводятся через ухо. Какие именно это будут средства — подскажет врач.
Самолечение — не лучший выход в случае отита у грудничка! Хотя бы потому, что вы никак не в состоянии заглянуть в область среднего и внутреннего уха, и убедиться в том, что там нет никаких деформаций, пробок или повреждений. И что ваши «лекарства», которые вы закапываете или закладываете в ухо малыша, не навредят его здоровью еще больше.
Кроме того, как правило, назначаются также жаропонижающие и обезболивающие средства — но их подбор индивидуален (имеет большое значение возраст малыша, вес, общее состояние, наличие других болезней и т.п.). Чаще всего используются парацетамол и ибупрофен.
При бактериальной форме отита назначают антибиотики (причем курс составляет 10 дней и должен выдерживаться очень строго во избежание повторного отита).
Как неправильно лечить отит у ребенка
Наиболее распространенная ошибка большинства родителей, обнаруживших отит у своего младенца (помимо закапывания в детское ухо всяческих масел) — непреодолимое желание обмотать головку ребенку парой вологодских платков с целью «как следует ушко прогреть». Не надо греть ухо! Нельзя греть!
Если в области среднего или внутреннего уха возник воспалительный процесс — появился гной (что очень часто случается, когда слизь из носа вместе с вирусом или бактериями попадает в евстахиеву трубу), то любое прогревание послужит катализатором. В итоге воспаление усилится. Хуже того — вы причините малышу дополнительную боль.
Пару слов по поводу компрессов на больное ухо: современная медицина не располагает никакими доказательствами того, что компрессы каким-либо образом влияют на протекание отита. Максимум, что даст компресс на ушке у малыша – это иллюзорное представление у его близких, что они действительно активно лечат ребенка. Но не более того.
У ребенка из уха течет гной — что это значит?
Когда область воспаления или скопления жидкости при отите приходится на среднее ухо (что бывает чаще всего), то при благополучном течении болезни слизь или гной оттекает по евстахиевой трубе в носовую полость. И соответственно, выходит из организма ребенка через нос.
Но если слуховая труба крепко заложена (закупорена возникающими снова и снова в носовой области выделениями), то образующемуся при воспалении гною ничего не остается, как искать другой выход.
При этом давление в области среднего уха нарастает и в конечном итоге происходит разрыв барабанной перепонки.
Через образовавшуюся «прореху» гнойная жидкость устремляется в слуховой проход и вытекает из ушка ребенка. Мы уже упоминали о перфорации (повреждении) барабанной перепонки, при которой ни в коем случае нельзя самостоятельно применять средства против отита, которые закапываются через слуховой проход. Тем не менее, с воспалением необходимо срочно бороться.
Поэтому: как только вы заметили, что из уха малыша вытекает какая-либо жидкость (чаще всего это выделения желтого или зеленого цвета), вам следует немедленно обратиться в службу неотложной помощи.
Чем опасен отит у младенца: негативные последствия
Нарушение слуха. Отит среднего уха обычно сопровождается незначительным ухудшением слуха, однако, когда воспаление проходит, слух восстанавливается до прежнего уровня спустя, как правило, 1-3 месяца.
Неправильное лечение отита может стать причиной более долгосрочных проблем со слухом.
Кроме того, если у ребенка в результате воспаления травмирована барабанная перепонка или другая часть среднего уха, ухудшения слуха можно ожидать почти наверняка.
Запущенный отит, который становится причиной повреждения ушных косточек или же слухового нерва, может привести к полной и необратимой глухоте.
Дальнейшее распространение инфекции. Запущенный отит у грудничка или же отит, который лечат неправильно, может распространиться на близлежащие ткани и стать причиной болезней.
Одним из таких заболеваний является мастоидит – воспаление ячеистых структур сосцевидного отростка височной кости, которая находится сразу позади ушной раковины. Запущенный отит даже может стать причиной повреждения костей черепа.
В некоторых случаях инфекции среднего уха распространяются на ткани черепа, а иногда и на ткани мозга.
Почему у моего ребенка отит возникает регулярно, а соседский Петька ни разу не болел?
Не стоит упрекать себя в ненадлежащем уходе и присмотре за малышом, если он то и дело «подхватывает» отит. Увы, но развитие этой болезни никак не зависит от того, насколько плотно вы кутаете ребенка в овечьи ушанки или пуховые платки, собираясь на прогулку.
В первую очередь «постоянство» отита обусловлено индивидуальным анатомическим строением евстахиевых труб – у одних они расположены под довольно крутым углом, и в этом случае соплям или другой жидкости весьма проблематично в них скапливаться. У других же наоборот – эти слуховые трубы прямые, узкие, с плотными стенками; они словно специально созданы для того, чтобы жидкость в них удерживалась и накапливалась.
Например, корейцы, японцы или вьетнамцы с точки зрения потенциальной вероятности отитов «скроены» наилучшим образом – благодаря ярко выраженным анатомическим особенностям, представители этих народов почти никогда не страдают отитами. А хуже всех приходится североамериканским индейцам, чукчам и эскимосам – эти народности болеют воспалениями уха почти постоянно и поголовно.
Кроме того, причиной регулярных отитов могут быть «активные» аденоиды. Они располагаются в тесной близости к тому месту, где евстахиева труба «впадает» в носовую полость.
Дело в том, что при даже незначительном воспалении в области среднего уха, у многих людей аденоиды тоже отекают. И, естественно, буквально «запирают» евстахиеву трубу, затрудняя отток жидкости и слизи.
В этих случаях, как правило, от аденоидов благополучно избавляются.
В наши дни это простая и безболезненная процедура (по-научному она называется аденотомия), в финале которой малышу официально разрешается полакомиться мороженым.
Зачем ребенку делают прокол?
Строение уха у всех людей индивидуально, и в том числе – «крепость» барабанной перепонки. У большинства малышей она сама разрывается при остром отите среднего уха. Кстати, не пугайтесь прежде времени – барабанная перепонка потом благополучно рубцуется и это повреждение не влияет на остроту слуха.
Но у некоторых детей она, наоборот, излишне стойкая. И чтобы «вызволить» гнойные скопления из области среднего уха, и приступить к ликвидации воспаления, врачам приходится делать в барабанной перепонке «искусственный» прокол.
Если прокол не сделать – последствия могут быть чудовищными, вплоть до гнойного менингита. Хватит уже только того, что при усиливающемся воспалении в среднем ухе адская боль возрастает.
И если барабанная перепонка не разрывается, давление в области среднего и внутреннего уха становится невыносимым.
Отит у грудничка: памятка на холодильник
Итак, повторим в двух словах наиболее правильный сценарий ваших действий на то случай, если вы заподозрили у малыша отит:
- Закапываем в нос сосудосуживающее средство (можно использовать только капли, не спрей!);
- В срочном порядке отправляемся на осмотр к отоларингологу;
- При необходимости даем малышу жаропонижающее и обезболивающее препараты (например, как вариант — парацетамол и ибупрофен);
- И до посещения отоларинголога больше ничего не предпринимаем! Дальнейшие действия и рекомендации врач даст после тщательного осмотра.
Наверняка вы подметили, что сценариев развития отита у грудничка могут быть десятки. И на каждом этапе того или иного «сюжета» можно предпринять как благоприятные действия, так и наоборот – усугубить болезнь.
Какой смысл «играть в рулетку»? При первых же подозрениях на отит у младенца поспешите к специалисту. И на протяжении всей болезни давайте возможность опытному медицинскому взгляду объективно оценивать ситуацию и шансы на выздоровление.
В противном случае последствия отита могут быть весьма печальными.
Источник: http://www.woman.ru/kids/healthy/article/139421/
Болячки на ушах у человека – фото, причины, лечение
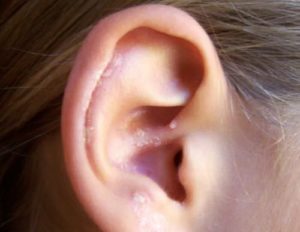
Проблемы с ухом могут возникать в виде прыщей, язв, выделений и т. д. В то время как часть симптомов может появиться в слуховом проходе, другие наблюдаются в ушной раковине, на мочках или около прокола. Некоторые из причин, в частности кожные заболевания, очень сложно поддаются лечению и могут долго не проходить.
Псориаз
Псориаз
Псориаз – это заболевание кожи, при котором изменяется жизненный цикл клеток, что заставляет их быстро расти, развиваться и отмирать на поверхности кожи. Они могут образоваться в любой части уха и вызвать дискомфорт, зуд, который может привести к образованию сухих корок внутри.
При прикосновении к плотному сухому участку кожи в ухе будет чувствоваться некоторая боль, а иногда наблюдается покраснение и кровотечения из царапин.
Зараженный прыщ
Фурункул в ухе
Прыщи или шишки часто вызывают дискомфорт, что принуждает Вас выдавливать их, но, например, от кистозных акне избавиться достаточно непросто, если они находятся в ушной раковине, на мочке или даже за ухом.
Открытые очаги прыщей имеет тенденцию к инфицированию, если вовремя не лечить и не очистить его. Они могут сопровождаться зудом, раздражением, иногда быть заполненными гноем, кровью или желтой жидкостью, которая оседает и формирует струпья.
Узнайте больше о черных угрях в ушах и как правильно их выдавливать.
Рак уха
Рак кожи уха
Опухоль уха – это тяжелое состояние, и меры нужно принимать как можно раньше.
Злокачественность опухоли можно выявить по сопутствующим признакам, которые должны быть тщательно проанализированы.
При этом возникают, как правило, единичные болячки на коже, оставляющие после себя грубую кожу и корочки, которые долго не заживают. Также продолжительное время могут наблюдаться выделения. На поврежденных тканях обычно наблюдается сухость и потемнение кожи.
Белые струпья могут быть признаком навязчивого состояния и означать злокачественное заболевание, которое является своего рода базой клеточной карциномы.
Бактериальная инфекция
Перихондрит – бактериальная инфекция ушной раковины
Если ушная раковина опухшая, покрасневшая и болезненная, это может быть острый перихондрит – бактериальная инфекция после травмы уха (обычно пореза или разрыва). Редкое но серьезное состояние, поскольку без лечения хрящ начнет отмирать со временем.
Лечение острого перихондрита обычно требует хирургических разрезов с установкой дренажа или более сложных приспособлений, позволяющих повторно вводить внутрь антибиотические растворы.
Инфекция пирсинга хряща
Инфекция пирсинга хряща уха
Во время или после прокола кожа ушей может легко инфицироваться. Пока они заживают, на поверхности пирсинга может образоваться болячка с гноем или кровью, которую необходимо аккуратно очищать с помощью спирта, чтобы предотвратить дальнейшее заражение и способствовать исцелению.
Если рана не заживает, необходимо обратиться к врачу для назначения лечения. Некоторые проблемы после пирсинга, например, келоидные рубцы, начинают медленно образовываться, если за местом прокола нет должного ухода. Кроме того, любые травмы, вызванные серьгами, должны быть обработаны для предотвращения образования большой шишки.
Разнообразные инфекции
Грибковая инфекция за ухом
Кожа, покрытая корочками и болячками, может быть следствием инфекционных атак, как вирусных, так и бактериальных или грибковых. Например, при неправильно выполненной процедуре пирсинга бактериальная инфекция имеет больше шансов на развитие. Инфекции могут сопровождаться зудом, шелушением и покраснением кожи.
Лечение: Грибковая инфекция обрабатывается противогрибковыми препаратами, бактериальную инфекцию лечат антибиотиками. Рекомендуется также поддерживать хорошую гигиену.
Дерматит
Причиной контактного или атопического дерматита (экзема) зачастую являются аллергические реакции на химические вещества и раздражения от их воздействия. Сопровождается это покраснением, воспалением и зудом.
Контактный дерматит – возникает, как реакция на аллерген или раздражитель (в данном случае аллерген)
Экзема или атопический дерматит – это стойкое кожное заболевание, которое сопровождается сыпью, зудом, покраснением и воспалением кожи. Врач может рекомендовать изменить образ жизни, а также использовать местные и пероральные лекарственные препараты.
Экзема (атопический контактный дерматит) может появляться на любых участках тела
Лечение: Кожа обрабатывается антибиотиками, топическими препаратами или применяется фототерапия.
В качестве домашних процедур необходимо выполнять простые правила, например, ежедневно увлажнять кожу, носить одежду из мягких натуральных тканей, использовать увлажнитель и компресс со льдом (можно в пакете), а также избегать жестких очищающих средств.
Себорейный дерматит
Себорейный дерматит может также проявляться в области носа, бровей, бороды. Но чаще всего на волосистой части кожи головы в виде перхоти
Это дерматологическое состояние, вызывающее шелушение кожи в виде перхоти. Вместе с шелушением, особенно за ушами, человек может испытывать дискомфорт, сухость, появление корочки и зуд.
Хотя возбудителем обычно считается вид грибков из рода Malassezia, точная причины этого заболевания не выявлена, так как они в норме присутствуют у всех людей на коже. Но некоторые факторы, такие как холодные погодные условия, стресс, ВИЧ / СПИД или болезнь Паркинсона могут спровоцировать или усугубить проблему.
Лечение: Это заболевание поддается лечению и облегчению, но полностью вылечить его практически невозможно – оно хроническое. Следовательно, пациенты часто испытывают вспышки заболевания через определенные промежутки времени. В качестве лечения подходит ежедневное тщательное очищение пораженного участка кожи уха лечебными шампунями от перхоти и мылами.
Потница
Потница вызвана закупоркой и засорением потовых желез, что провоцирует накапливание пота под кожей. Симптомами являются образование мелких шишек на коже, зуд, шелушение, образование корочек и покраснение.
Лечение: Лучшим вариантом лечения является поддержания кожи в сухости. Можно использовать присыпки, поддерживать кожу увлажненной и следовать другим рекомендациям, чтобы предотвратить чрезмерное потоотделение и воздействие тепла. При тяжелых случаях сыпь обрабатывается лекарственными средствами.
Струпья (корки), которые долго не проходят
Жесткие и тяжелые проявления струпьев в ушах могут быть спровоцированы производством ушной серы, которая скапливается на коже и формирует небольшие, но доставляющие страдания бугорки. Время от времени такие шишки могут образовываться внутри уха, которые называются ушными пробками, и длятся они довольно долго.
В том случае, если корочка белого с легким затенением или красного цвета, это может означать наличие медицинской проблемы, например, злокачественности образования. Необходимо обратиться к специалисту для обследования или биопсии, чтобы выяснить, степень сложности проблемы.
Аналогичным образом следует поступить, если болячка внутри уха наполнена кровью или сопровождается выделениями и препятствует нормальному слуху.
Лечение
Лечение проводится исходя из причины возникновения проблемы, каждая из которых является исключительной и может потребовать применения специальных лекарственных средств для удаления повторяющихся, сухих, белых, кровоточащих струпьев в ухе.
Если болячка внутри уха не является сложной проблемой и не повторяется снова и снова, следует подождать самостоятельного заживления.
При псориазе врач может назначить определенные средства для устранения симптомов. Это заболевание не имеет лечения, но можно использовать препараты для облегчения состояния. Некоторые специалисты рекомендуют обычные местные средства, которые используют для кожи головы.
Эти процедуры просто помогают смягчить сухие струпья для их легкого удаления. Возможно, придется использовать их многократно, чтобы справиться с этим состоянием.
Некоторые рекомендуемые препараты включают гидрокортизон, кератолитики для отшелушивания омертвевших клеток, салициловую кислоту, каменноугольную смолу и множество других лекарств.
Лечение злокачественных образований может включать хирургическое вмешательство, чтобы избежать распространения клеток и остановить их развитие.
Загрузка…
Источник: https://100simptomov.ru/ushi/bolyachki-na-ushax
Золотуха у детей — что это и как выглядит?
Золотуха у детей относится к числу распространенных кожных заболеваний. В большинстве случаев симптомы этой патологии проявляются в детском возрасте.
Прогнозы напрямую зависят от своевременности диагностики и лечения. Осложнением золотухи может стать туберкулез. Для предотвращения негативных последствий ни в коем случае нельзя игнорировать проявление признаков золотухи.
Понятие и характеристика
Что это за болезнь и как выглядит? Золотуха у детей за ушами — фото:
Золотуха — это народное название экссудативного диатеза или атопического дерматита. Заболевание чаще всего поражает область за ушами, на щеках или любой части головы. Наиболее склонны к золотухе дети до десяти лет.
Визуально болезнь выглядит как желтоватая корочка с четкой локализацией или беловато-серый налет. В педиатрии такой вид диатеза относится к числу самых распространенных типов. Причины его появления в некоторых случаях установить не получается.
Причины появления
Возбудителем золотухи считается палочка бугорчатки. Реакция ребенка на заражение может появляться с разной степенью интенсивности. Ключевую роль играет уровень защитных функций организма малыша и общее состояние его здоровья.
В группу риска входят дети, родители которых лечились от венерических заболеваний, онкологии или туберкулеза.
У недоношенных малышей вероятность заражения увеличивается. Аналогичная ситуация возникает, если ребенок находится на искусственном вскармливании.
Причинами возникновения золотухи могут стать следующие факторы:
- значительное нарушение процесса обмена веществ в организме ребенка;
- зачатие ребенка в состоянии алкогольного опьянения;
- склонность ребенка к аллергическим реакциям;
- длительное нахождение малыша в антисанитарных условиях;
- недостаток солнечного света;
- генетическая предрасположенность;
- несбалансированное питание ребенка;
- чрезмерное употребление сладостей беременной женщиной;
- употребление ребенком слишком большого количества аллергенных продуктов питания.
Как распознать?
Первым признаком золотухи является образование характерных желтоватых корок за ушами.
Этот процесс может сопровождаться зудом и жжением. В запущенной форме экссудативный диатез становится причиной скованности в мышцах, периодических судорог или суставных болей.
Кожные симптомы постепенно начинают напоминать лишай. При наличии любого признака заболевания важно как можно раньше провести диагностику в медицинском учреждении.
Симптомами экссудативного диатеза у ребенка являются следующие признаки:
- Кожа ребенка начинает шелушиться и чесаться в определенных участках.
- Очаги заболевания в большинстве случаев имеют неправильную форму.
- Увеличение лимфатических узлов на шее.
- Нарушение стула в сочетании с вздутием живота.
- Область за ушами малыша покрывается характерными желтоватыми корками.
- При расчесывании корок образуются розоватые и мокнущие очаги поражения.
- Если болезнь поражает кожу головы, то волосы не выпадают.
- Постепенно очаги заболевания распространяются на лицо или другие части тела.
Чем опасно заболевание?
Если золотуху не лечить, то ее локализация увеличится. При расчесывании корочек могут образовываться кровоточащие ранки.
В запущенной форме диатез такого типа может проявляться в виде многочисленных трещин на коже, которые будут доставлять ребенку болевые ощущения.
Осложнением такого состояния может стать развитие воспалительного процесса органов зрения, возникновение обильных выделений из носа или ушей.
Осложнениями экссудативного диатеза могут стать следующие состояния:
- развитие туберкулеза;
- заражение крови (при наличии кровоточащих трещин);
- рубцевание кожных покровов;
- кожные заболевания хронической формы.
Рекомендации по лечению лимфатико-гипопластического диатеза у детей вы найдете на нашем сайте.
Методы лечения
Чем лечить недуг? Лечение золотухи осуществляется комплексно. Терапия заболевания включает в себя прием определенных медикаментов, укрепление иммунной системы организма ребенка, а также профилактические меры по предотвращению рецидивов болезни.
Контроль и изменение рациона питания считаются неотъемлемой частью курса лечения.
Допустимо применение некоторых рецептов народной медицины для ускорения процесса выздоровления ребенка.
Медикаменты
Перед началом медикаментозного лечения золотухи рекомендуется проконсультироваться со специалистом.
Заболевание имеет несколько стадий развития. Некоторые препараты при запущенной форме болезни будут отличаться низкой эффективностью.
В большинстве случаев терапия золотухи ограничивается препаратами для местной обработки, но врачи могут расширить список необходимых лекарственных средств в зависимости от клинической картины состояния здоровья ребенка.
Примеры медикаментов, применяемых при лечении золотухи:
- мази для местной обработки (Бепантен, Цинковая мазь, Судокрем);
- антибиотики и энтеросорбенты (Рифампицин, Пиразинамид);
- пробиотики и пребиотики (Хилак Форте, Бифидумбактерин);
- витаминные комплексы, соответствующие возрасту ребенка.
Народные средства
Народные средства обладают хорошей эффективностью при лечении золотухи, но проводить терапию только таким способом не рекомендуется.
Растительные компоненты справляются с симптоматикой заболевания, связанной с состоянием кожных покровов, но способностью устранять сопутствующие патологии они не обладают.
Если народные рецепты не помогают вылечить золотуху в течение трех дней, то надо заменить альтернативную медицину традиционными медикаментозными средствами.
- Купание в соленой воде (на десять литров воды понадобится не менее двухсот граммов соли, в таком составе купание надо осуществлять ежедневно до исчезновения симптомов золотухи).
- Капуста и отруби (две столовых ложки измельченных листьев капусты залить стаканом молока и проварить в течение пяти минут, получившуюся массу смешать со столовой ложкой отрубей, после остывания массу наложить на пораженные участки кожи, процедуру можно повторять несколько раз в день).
- Примочки из лекарственных трав (корень аира, кору дуба и цветки ромашки аптечной надо соединить в равных количествах, залить небольшим количеством воды, довести заготовку до кипения и настоять в течение одного часа, травяную массу накладывать на пораженные участки тела несколько раз в день).
- Травяные ванны (хорошо справляются с симптомами золотухи ванны с добавлением листьев черной смородины или крапивы, из ингредиентов предварительно надо приготовить отвар, а затем добавить его в воду при купании ребенка).
Диета
Несбалансированное питание относится к числу распространенных причин экссудативного диатеза.
Главной целью диеты при золотухе является исключение из рациона ребенка вредных продуктов питания и нормализация аллергенного фона его организма.
К продуктам, способным спровоцировать аллергию, относятся цитрусовые, молоко, орехи, ягоды, красные овощи и фрукты. В основе рациона малыша должны быть только полезные компоненты.
Из рациона ребенка должны быть исключены следующие продукты питания:
- все виды сладостей;
- все аллергенные продукты питания;
- продукты категории фаст-фуда или полуфабрикатов;
- жареные, жирные, маринованные, копченые и соленые блюда.
Профилактика
Профилактические меры золотухи подразумевают внимательное отношение к образу жизни и рациону питания ребенка.
О здоровье малыша родители должны задуматься еще на этапе планирования беременности и в процессе вынашивания плода. Женщинам рекомендуется тщательно контролировать свой рацион и своевременно лечить все имеющиеся заболевания.
К профилактическим мерам золотухи относятся следующие рекомендации:
- ребенку должны быть обеспечены условия, соответствующие санитарным нормам;
- контроль рациона питания малыша с первых дней его жизни;
- одежда ребенка должна быть изготовлена из натуральных тканей;
- ребенок должен проводить достаточное количество времени на свежем воздухе (не менее двух часов в день);
- при наличии подозрений на любые кожные заболевания необходимо обращаться к врачу;
- к личной гигиене малыша надо приучать с самого раннего возраста.
Если возникает риск развития золотухи у ребенка по причине наследственного фактора, то в рационе его питания обязательно должны присутствовать щи из щавеля и крапивы, овсяная каша и отвары из листьев черной смородины.
Такие продукты создадут хорошую профилактику экссудативного диатеза и снизят вероятность его проявления.
Первые признаки заболевания являются поводом для незамедлительного обращения к специалисту.
Как лечить нервно-артритический диатез у детей? Узнайте об этом из нашей статьи.
Рецепт народного средства от золотухи у ребенка в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Источник: https://pediatrio.ru/z/zolotuha/u-detej-36.html
Золотуха у детей за ушами: причины, симптомы, диагностика и лечение
Современные дети часто страдают от диатеза. Проявления его разнообразны, хотя это неприятное явление знакомо многим родителям и уже стало привычным. Однако одни и те же симптомы могут сигнализировать о различных заболеваниях.
К таким симптомам относятся корочки и раны за ушами у детей. Такие же корочки, иногда мокрые, могут образовываться на щеках или голове. Это явление называют золотухой. Почему оно возникает?
Что такое золотуха, чем она опасна?
У многих новорожденных на головке встречаются желтые корочки, которые быстро проходят. Это себорейный дерматит. От него легко избавиться, просто сняв корочки. Их смазывают вазелиновым маслом, а при мытье они отваливаются. Без медикаментозного лечения налет проходит через несколько недель.
Схожие корочки могут появиться и за ухом, кожа трескается. Обычно такое случается позднее, с детьми от 2 до 10 лет. Природа таких признаков иная. Это явление получило название «золотуха».
Сама по себе она лечится довольно легко, но если не обращать на нее внимания, она может стать причиной других заболеваний.
Трещины и раны открывают путь для проникновения инфекциям, которые приводят к бронхиту, бронхиальной астме, пневмонии и ряду других болезней. Также золотуха является симптомом некоторых заболеваний.
Причины появления золотухи за ушами у детей
При появлении корок за ухом, как сухих, так и мокнущих, необходимо обратиться к врачу. Одинаковая симптоматика возникает при заболеваниях, вызываемых разными причинами.
Это может быть экссудативный диатез, по мнению врачей являющийся пищевой аллергией или псевдоаллергической реакцией. У младенцев развитие процесса обусловлено их анатомией и физиологией.
Неразвитость ферментативных систем, сниженная барьерная функция кишечника могут провоцировать возникновение аллергических или аллергоподобных реакций.
Фактором развития патологического процесса может стать искусственное вскармливание или слишком ранний отказ от грудного молока, перинатальная гипоксия, нарушения микрофлоры кишечника. Неправильное несбалансированное питание также приводит к появлению образований на кожных покровах. Развитию заболевания способствуют и экологические факторы: плохая вода, загрязненный воздух.
Ребенок, у которого появляются болячки, изначально склонен к экссудативному диатезу, но в этом случае реакция возникает не на пищу, а на проникающую из других органов бактерию.
Развитие заболевания чаще всего бывает следствием:
- нарушения обмена веществ;
- антисанитарных условий, в которых живет малыш;
- зачатия в состоянии алкогольного или наркотического опьянения;
- плохой наследственности, при которой заболевание встречалось у предыдущих поколений;
- зачатия и рождения ребенка немолодой матерью;
- наличия в роду онкологических заболеваний, туберкулеза, венерических болезней;
- преждевременных родов.
Симптоматика патологического процесса
Состояние, вызываемое туберкулезными микробактериями, не ограничивается образованием болячек за ушами. Кроме корок возможны другие проявления заболевания:
- увеличиваются лимфоузлы;
- появляются прозрачные узелки желтого оттенка, которые шелушатся серебристыми чешуйками;
- возможны подкожные абсцессы, прорыв которых приводит к образованию струпьев или язв;
- ребенок теряет вес;
- увеличивается потливость;
- повышается температура тела;
- опухают суставы;
- может ухудшиться слух;
- возможны скованность в мышцах, судороги.
В холодное время, осенью и зимой, возможны дополнительные проблемы. У детей наблюдаются:
Как отличить золотуху от аллергии и мокнущего диатеза?
Симптомы золотухи, мокнутие за ушами легко спутать с другими заболеваниями, симптомы которых выглядят точно так же. Виды внешних поражений кожных покровов при разных болезнях представлены на фото. Для постановки диагноза необходимо обратиться к врачу. Он назначит пробы на аллергены и другие анализы. По результатам обследований врач определит природу заболевания.
Самостоятельно установить источник дискомфорта у ребенка затруднительно. Золотуха развивается следующим образом:
- сначала возникают сильный зуд и шелушение за ушами, затем образуются трещинки;
- часто раздражение и корочки начинают распространяться по всей голове;
- лимфатические узлы на шее, прощупать которые у здорового ребенка невозможно, набухают и перекатываются под пальцами;
- раздувается живот;
- нарушается стул.
При мокнущем диатезе также возникает покраснение за ушами, появляются высыпания и чешуйчатые корочки серо-желтого цвета. Кажется, что за ушами гниет. Все эти явления сопровождаются зудом и жжением. Появляющиеся на месте покраснения пузырьки лопаются, место их расположения болезненно.
Сухость, зуд и жжение характерны и для аллергии, так же краснеет и шелушится область за ушами, мочка уха. Пятна могут мокнуть, отекать. Появляются трещины, постепенно превращающиеся в ранки.
Определить разницу по этим признакам не представляется возможным. Отказ от лабораторной диагностики может привести к тому, что время для лечения серьезного заболевания будет упущено.
Диагностические методы
Лабораторная диагностика направлена на выявление возбудителя заболевания для того, чтобы правильно его лечить. Назначаются:
- общий анализ крови, который помогает выявить воспалительный процесс;
- бакпосев ушных выделений, позволяющий выявить возбудителя, если есть подозрение на отит;
- пробы на аллергены — дают возможность определить возбудителя аллергической реакции у ребенка;
- мазок с кожи за ушами — для выявления грибкового заражения;
- иммунологическое исследование — чтобы оценить состояние иммунитета;
- пробу на туберкулез – помогает исключить скрофулез;
- УЗИ внутренних органов – при подозрении на их поражение;
- при подозрении на скрофулез — анализ гнойного содержимого язвочек, лимфоузлов.
Как лечить золотуху за ушами у малышей разного возраста?
Чтобы вылечить золотуху, необходимо установить происхождение заболевания. Для экссудативного диатеза потребуется отказ от продуктов и средств, вызывающих аллергию. Для лечения скрофулеза необходимо победить внутренний туберкулез – поставщик бактерий, вызывающих поражение кожи.
Общие рекомендации
После выявления причин золотухи можно приступать к лечению. Часто заболевание развивается на фоне неблагоприятных условий жизни ребенка. Вылечиться можно лишь в том случае, если опасные факторы будут устранены.
Для устранения неприятных симптомов необходимо пересмотреть рацион ребенка, исключить из него те продукты, которые способны вызвать аллергию. Лечение грудничков подразумевание и ограничения в питании матери.
Мази и другие препараты для наружного применения
Средства для наружного применения призваны устранить неприятные ощущения, избавить от корок и высыпаний, создать условия для регенерации кожи. Для лечения корочек, трещин, болячек за ушами используют мази и кремы. Эффективны ванночки, особенно если ребенок еще совсем маленький.
Для снятия зуда, облегчения состояния больного применяются следующие мази:
- цинковая мазь – хороший антисептик, снимает воспаление, однако сушит кожу;
- Циндол – предназначен для обработки влажных участков кожи;
- Адвантан – гормональный препарат, быстро снимающий все внешние проявления болезни, применяется коротким курсом и только по назначению врача;
- Синафлан – также гормонально средство, применение ограничено;
- Топикрем;
- Судокрем;
- Преднизолон, Гидрокортизон – легкие гормональные средства;
- Бепантен;
- Фукорцин.
Лекарственные средства для приема внутрь
При экссудативном диатезе, не осложненном микробактериями туберкулеза, применяются антигистаминные лекарства. Детям назначают Супрастин, Лоратадин, Тавегил (рекомендуем прочитать: как давать «Супрастин» ребенку в 3 года?). Большое значение имеет общее укрепление организма. С этой целью детям дают рыбий жир, витаминные комплексы, содержащие витамины групп А, В, С и D.
Если возбудителем заболевания является бактерия туберкулеза, укрепляющие средства также полезны, но основное лечение составляет прием антибиотиков, эффективных против туберкулеза. Ребенку назначают Рифампицин, Этамбутол, Пиразинамид или Изониазид. Лечение может длиться несколько лет, т.к. у бактерий вырабатывается резистентность к применяемым лекарствам.
Золотуха у ребенка на голове
Распространение золотушных корочек по всей коже головы происходит при отсутствии своевременного лечения. Если случилась такая неприятность, не стоит брить голову малыша. Достаточно обрабатывать пораженные участки назначенной врачом мазью, промывать отварами и настоями трав. Малышам проще использовать эти средства при купании, в более старшем возрасте — в виде примочек и промываний.
Профилактические мероприятия
Несмотря на возможную наследственную предрасположенность, заболевания можно избежать, соблюдая простые правила.
Известный педиатр доктор Комаровский считает, что золотуха поражает в первую очередь детей с неустойчивой нервной системой, живущих в плохих условиях.
Он рекомендует прежде всего выявить и устранить аллерген, ставший непосредственным виновником кожной реакции. Им могут быть не только пища или бытовая химия, но и пыль, шерсть домашних животных.
Чтобы предупредить заболевание, следует обеспечить ребенку нормальные бытовые условия. Он должен жить в чистом помещении, иметь возможность бывать на свежем воздухе, рационально питаться. Пища должна быть натуральной, без красителей и консервантов.
Источник: https://www.deti34.ru/bolezni/dermatologiya/zolotuha-u-detej-za-ushami-foto.html





