Когда беспокоит боль в области ягодицы, отдающая в ногу
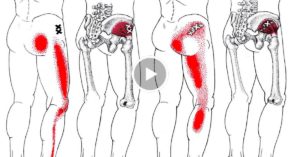
Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Если болит ягодица и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
Для люмбоишиалгии характерна сильная боль при нажатии на седалищный нерв в месте его выхода на бедро.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент.
При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки.
Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
Об авторе:Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
Источник: https://pomogispine.com/bolit-v/yagoditse-otdaet-v-nogu.html
Отчего болит ягодица, отдает в ногу?

Боль в ягодице, отдающая в ногу, относится к патологическим явлениям, возникающим по разным причинам.
Кости пояса нижних конечностей, его свободная часть и ягодичные мышцы, как и всё в человеческом организме, теснейшим образом связаны между собой.
Функционирование органов, расположенных в брюшной полости, также влияет на согласованность работы костной и мышечной тканей нижней части туловища.
В компетенции врача установить истинное происхождение возникающей боли по ее характеру и сопровождающим симптомам. От адекватности назначенного лечения зависит успех борьбы с коварным недугом. Каковы же потенциальные причины болевого синдрома? Какие меры следует предпринять, в первую очередь, до встречи со специалистом?
Причины появления боли в ягодице, отдающей в ногу
Как реакция организма на неполадки в нем самом, боли в области ягодицы, отдающие в ногу, могут носить свой характерный признак:
- возникать резко (спонтанно) при движении (ходьбе, поворотах тела, подъеме по ступенькам или наклонах);
- присутствовать постоянно, даже когда человек находится в лежачем или сидячем положении.
Среди дополнительных симптомов люди, испытывающие подобную боль, называют также:
- потерю чувствительности конечности, ее онемение;
- невозможность полноценно наступить на ногу;
- прострелы в ягодице и нижней конечности;
- повышение температуры тела и общую слабость.
В большинстве случаев болевой синдром возникает по следующим причинам:
1. По заключению медиков, около 75% случаев этиологии (происхождения) болезненности в указанном месте кроется в патологии пояснично-крестцового отдела позвоночника и наличии болезней опорно-двигательного аппарата.
При остеохондрозе и радикулите возникает ноющая, тянущая боль в ягодице, отдающая в ногу, которая имеет притупленный характер, но усиливается при поднятии тяжести, тряске тела, после долгого статического положения. Человек чаще принимает такую позу, которая приносит ему облегчение (спит на здоровой стороне; ходит, согнувшись; волочит ногу). В нижней конечности при этом также возникают покалывания, жжения и зуд.
2. Обострения разновидностей артрита и артроза, острого бурсита, вызванные разрушением хрящевой ткани и воспалением околосуставной сумки, могут сопровождаться интенсивной болью в тазобедренном суставе и провоцироваться после допущенных погрешностей в диете (неумеренное употребление мяса, алкоголя).
3. Грозное заболевание – ревматизм – нередко начинается с острой, сильной боли в ягодице, отдающей в ногу. Только после ее стихания будут очевидны симптомы заболевания сердечной и нервной систем организма.
4. Травмы (гематомы, растяжения мышц, перелом шейки бедра) нередко приводят к болевому синдрому и требуют обязательно обращения к доктору. При подозрении на повреждения нижнего отдела позвоночника после удара или падения нельзя самостоятельно перемещать пострадавшего. Ему предоставляют до прибытия медицинских работников полноценный покой.
5. Мочекаменная болезнь долгое время может протекать в скрытой форме и обнаружить себя в виде болевого синдрома, частых мочеиспусканий с примесью крови.
6. Если болит ягодица, отдает в ногу у людей, страдающих невралгией седалищного нерва, они сравнивают болевые ощущения с ударом тока. Обострения особенно характерны в сырые промозглые осенние и весенние сезоны.
Четверть процентов причин возникновения болевого синдрома в ягодице отводится на вероятность:
- воспалительного процесса (в половых органах малого таза у женщин, мышечной ткани ягодиц, прямой кишки);
- внутренней неосложненной или ущемленной грыжи (паховой, бедренной);
- опухолей в брюшной полости.
Врачебная диагностика
Из-за сходной симптоматики для уточнения диагноза врачом-терапевтом общей практики назначается тщательное обследование следующими методами:
- ультразвуковая допплерография;
- магнитно-резонансная или компьютерная томография, рентгенография пояснично-крестцового отдела позвоночника;
- ультразвуковое исследование органов брюшной полости (почек, кишечника).
Если возникает боль в ягодице, отдающая в ногу, лечение требует понимания целостной картины нарушений в организме. Составить ее помогают общий и специальный анализы мочи, биохимические показатели суставной жидкости, а также крови на концентрацию:
- мочевой кислоты;
- реактивного белка;
- ревматоидного фактора.
Необходимы дополнительные консультации врачей узкой специальности (гинеколога, уролога, хирурга-травматолога, остеопата, невролога).
Действия при возникшей боли
При внезапной сильной боли в ягодице, отдающей в ногу, следует срочно вызвать службу скорой помощи. Чтобы исключить, к примеру, почечную колику или внематочную беременность и массу других заболеваний, требующих неотложного медицинского вмешательства.
При лечении многих заболеваний с обозначенным рефлекторным или самостоятельным симптомом медики традиционно назначают болеутоляющие, противовоспалительные, седативные средства, хондропротекторы. Параллельно с этим для восстановления нормального кровообращения в области болезненного тазобедренного сустава и достижения хороших результатов лечения целесообразны:
- процедуры физиотерапии;
- массаж и самостоятельные растирания;
- согревающие компрессы;
- лечебная гимнастика (круговые движения ногой, туловищем в разные стороны, наклоны и приседания);
- плавание, контрастный душ;
- катание на велотренажере и бег.
В качестве профилактического и лечебного питания рекомендуется включать в рацион больного продукты, которые являются лидерами по содержанию витаминно-минеральных комплексов (овощи, фрукты, ягоды, орехи, зерновые каши, оливковое масло, кисломолочную продукцию). Под запрет попадает острая и соленая пища, приводящая к застою жидкости в тканях и отекам.
Апробированные рецепты народной медицины для внутреннего и наружного применения в совокупности с фармацевтическими препаратами позволяют постепенно справиться с недугом.
Запущенная форма многих болезней, когда человек занимается самолечением и откладывает визит к врачу, чаще всего приводит к инвалидности больного и ухудшению качества его жизни.
Источник: https://saitoboli.ru/otchego-bolit-yagoditsa-otdaet-v-nogu/1919/
Причины появления боли в ягодице, отдающей в ногу, и методы лечения
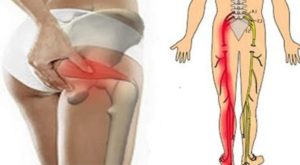
- Этиология заболевания
- Возможные болезни
- Применяемое лечение
Когда болят мышцы ног выше колен и ягодицы, лучше всего обратиться в больницу. Такой симптом считается достаточно распространенным. Прежде чем думать, как избавиться от него, нужно определить факторы, провоцирующие неприятные ощущения.
Иногда болезненные ощущения не проходят, из-за чего привычный ритм жизни сильно нарушается, так как у больного появляется не только физический, но и со временем психологический дискомфорт.
Обязательно нужна диагностика, и лучше не затягивать с походом в больницу.
Этиология заболевания
Все причины и болезни можно условно разделить на несколько групп. В каждом случае терапия потребуется разная. Определить заболевание может только врач с помощью симптомов и диагностических процедур.
- Гнойные поражения кожных покровов. К этой группе относятся поражения некротического и гнойного характера с повреждением волосяного фолликула. Это называется фурункулом. В его центре ткани отмирают. Причем это касается и нервов. Такая патология является причиной сильных болей. Более выраженный характер болезненные ощущения приобретают примерно на четвертый день, когда гнойный стержень фурункула расплавляется. Кроме этого появляются и другие симптомы. Температура тела повышается до 37,5-38°С. Когда стержень удаляется или отгораживается, болезненные ощущения постепенно стихают. Примерно чрез 3 дня это место зарубцуется. Еще одна причина – это эктима, при которой кожные покровы поражены стрептококковой инфекцией. Место, где формируется гнойник, сильно болит. В этом месте язва достаточно глубокая. Но через 3 недели она зарубцуется, а болезненные ощущения стихнут. Кстати, на раннем этапе развития болезни на коже формируется пузырь, который содержит гнойные и кровянистые массы. Когда гнойник заживает, на его месте появляется корочка.
- Воспалительные процессы в подкожно-жировой клетчатке. Такие причины называют еще панникулитом. При поражении клетчатки кровеносные сосуды и нервные волокна сдавливаются узлами и бляшками из соединительной ткани. Это вызывает боль в правой или левой ягодице или ноге. Ткани в этом месте отекают. У больного повышается температура тела до 37,5-38°С. Его мучает озноб, головная боль. Учащается сердцебиение.
- Повреждения мышечных тканей. Если мешают болезненные ощущения на правой ягодице или ноге (либо с другой стороны), то причиной может быть повреждение мышечных волокон. К примеру, у больного может быть синдром грушевидной мышцы, когда воспаляется мышца, которая придавливает седалищный нерв. Чаще всего это происходит из-за радикулита поясничного и крестцового отдела. В итоге возникает боль в ягодице, отдающая в ногу. Сильнее всего ощущения в пояснице и бедре. Иногда наблюдается задержка мочеиспускания. В некоторых случаях, когда передавливается артерия, человек начинает хромать. Это объясняется тем, что болят мышцы ног. Еще одним заболеванием является миозит, при котором воспаляются мышцы ягодицы. Болезненные ощущения возникают в правой или левой ягодице. Мышечные ткани, которые воспалены, сдавливают кровеносные сосуды и нервы, так что интенсивность болезненных ощущений в ягодице постепенно возрастает. Особенно сильна миалгия при пальпации, ходьбе и при резких погодных изменениях. В местах, где есть воспаление, часто наблюдается уплотнение, так как мышцы ног повреждены. Если миозит долгое время не проходит, то следствием может быть частичная или полная потеря функциональности мышечной ткани. Иногда такая патология переходит и на другие мышцы, так что боль отдает в ногу.
- Повреждения нервной ткани. Частой проблемой является ишиас, который характеризуется воспалительными процессами в седалищном нерве. Болезненные ощущения бывают слева или справа. Болевой синдром проявляется по-разному, причем он может доходить до ступни. Иногда человек ощущает жжение, колющие, режущие, тянущие, стреляющие боли либо обычные приступы. Обычно страдает поясница, но боль отдает в ногу. Помимо таких симптомов появляются покалывание и жжение. Если в процесс вовлечен еще и половой нерв, то это сказывается на дефекации и мочеиспускании.
Возможные болезни
Болезни суставов тоже являются часто причиной дискомфорта в верхней части конечности и ягодицах. К примеру, могут быть дистрофические и дегенеративные процессы в тазобедренном суставе. Это коксартроз или астеоартроз.
Постепенно хрящ разрушается, а кости, которые соединены суставом, не могут выдержать нагрузку, что и приводит к разрастанию патологического характера. Это все вызывает сильные боли выше колен. Суставное сочленение воспаляется, выделяется экссудат. Ощущается скованность движений.
Неприятные ощущения становятся интенсивнее при значительных физических нагрузках.
Еще одна причина – туберкулез тазобедренного сустава. Капсула растягивается из-за скопившейся жидкости при воспалении. Хрящ постепенно разрушается. Болит ягодица и верхняя часть конечности. Появляется заметная припухлость, мышечный тонус уменьшается, ограничивается подвижность суставного сочленения, появляется хромота.
Кроме того, иногда болит ягодица и нижняя конечность из-за синовита или бурсита. Эти заболевания характеризуются воспалительными процессами в синовиальной оболочке сустава. Боль в ягодице и ногах появляется из-за того, что капсула суставного сочленения растягивается.
Частой причиной болезненных ощущений являются травмы. К примеру, человек мог упасть с высоких сооружений. Появляется гематома. Иногда кожные покровы и подкожная клетчатка отслаиваются. Болезненные ощущения имеют сильный пульсирующий характер.
Влияет и лимфосаркома. Это опухоль злокачественного типа. Поражает лимфатическую систему и внутренние органы. Иногда она поражает поясничный или крестцовый отдел позвоночника, что и провоцирует болезненные ощущения в пояснице и ягодицах.
Применяемое лечение
Как лечить пациента, расскажет только квалифицированный врач. Но сначала требуется провести диагностику. Если мучает сильная боль, то рекомендуется приложить к месту ткань, смоченную в холодной воде. Следует больше лежать.
Если причиной являются колотые или резаные раны, то требуется обработать место перекисью водорода, йодом и сделать повязку.
Что касается медикаментозной терапии и хирургического вмешательства, то они отличаются в зависимости от причины заболевания:
- При фурункуле необходимо обрабатывать место антисептиком (подойдет обычный спирт). Место на ноге нужно прижигать йодом. Рекомендуется приложить тепло в период инфильтрации. Назначаются кератолитики (лекарства, которые помогают в отшелушивании кожи). Иногда назначаются антибиотики.
- При эктиме следует вскрыть гнойник и обработать место йодом. Рекомендуется воспользоваться ихтиоловой мазью, ртутной белой мазью или другими средствами для дезинфекции. Иногда назначаются антибиотики.
- При панникулите назначают цитостатики. К примеру, подойдет циклофосфан и метотрексат. Также назначаются глюкокортикоидные средства – гидрокортизон или преднизолон. Эти лекарства предотвратят образование бляшек. Для терапии узелковой формы пользуются средствами, которые снимают воспаление: ацеклофенак, напроксен, кетопрофен, диклофенак. Полезны еще антиоксиданты.
- При синдроме грушевидной мышцы ногу мажут нестероидными противовоспалительными средствами. К примеру, подойдут кетопрофен и диклофенак. Используются препараты из группы миорелаксантов.
- При миозите лечение подразумевает массаж, лечебные физические упражнения, стимулирование ткани током. Назначаются обезболивающие средства – парацетамол, аспирин, анальгин. Можно применять мази – диклофенак и кетопрофен.
- При ишиасе назначаются обезболивающие препараты и стероидные средства. Для устранения воспаления назначаются НПВС. В тяжелых случаях применяется новокаиновая блокада. Рекомендуется лечебная гимнастика и массаж.
- При туберкулезе лечение подразумевает иммобилизацию больного суставного сочленения. Используются препараты с противотуберкулезными свойствами. К примеру, стрептомицин, фтивазид. Обязательно нужно принимать средства с общеукрепляющим действием и следить за питанием.
- При бурсите нужно избегать физических нагрузок. Для снижения боли назначаются препараты нестероидного противовоспалительного действия в виде гелей и мазей. В редких случаях, когда медикаментозная терапия не помогла, назначается хирургическая операция, чтобы удалить синовиальную оболочку.
https://youtu.be/TFWzsqIQ5Dk
Если болит верхняя часть ног и ягодица, то нужно обязательно обратиться к лечащему врачу.
Существует множество заболеваний, которые характеризуются появлением подобного симптома, так что лучше не затягивать с походом в больницу. Требуется детальная диагностика и своевременное лечение, чтобы не запустить болезнь до появления тяжелых осложнений.
Источник: https://bur-agregat.ru/veny/boli-v-yagoditse-otdayushhej-v-nogu
Болят ягодичные мышцы: причины, болят после тренировки и без причины, функции мышцы ягодицы, задели нерв при уколе, отдает в ногу
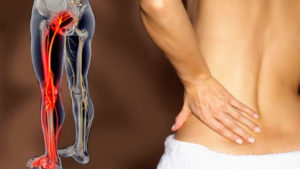
Болевой синдром в ягодицах зачастую затрагивает большую и грушевидную мышцу. Причины такого состояния разнообразны, и сигнализируют как о серьезных патологиях опорно-двигательного аппарата, так и о мышечном перенапряжении. Об особенностях функционирования ягодичных мышц, причинах болей, сопутствующих заболеваниях, методах диагностики и лечения узнаете из этой статьи.
Анатомия и функции ягодичной мышцы
Ягодичная область состоит из множества пластов, которые разделяют тонкие прослойки соединительной ткани:
- Верхний слой составляет малоподвижная и толстая кожа, очень чувствительна к боли. В ней расположены сальные и потовые железы, волосяные фолликулы.
- Подкожный слой состоит из клетчатки ячеистой структуры, которая формируется благодаря перемычкам соединительной ткани. В этом слое находятся поясничные и крестцовые нервы, верхние части ягодичных артерий.
- Мембрана из соединительной ткани от крестца и костей таза обходит большую ягодичную мышцу и переходит в широкую часть бедра.
- Большая ягодичная мышца, которая формирует ягодичную выпуклость. Ее функция заключается в сгибании и разгибании бедра, повороте в сторону, движению ноги от центра и к центру.
- Клетчаточное пространство под ягодицей занимает большую площадь. В передней части находится фасция, которая укрывает мышцы среднего слоя. Сзади расположен глубокий лист фасции большой ягодичной мышцы. В верхней части – две упомянутые фасции, которым отведена роль стенок этого пространства, крепятся к подвздошной кости.
- Средний пласт формируется из средней ягодичной, квадратной, грушевидной, запирательных и близнецовых мышц. Их главная задача – вращать бедро внутрь и наружу.
- Глубокий слой формирует малая ягодичная и наружная запирательная мышца. Они отвечают за отведение ног в стороны, удержание тела в вертикальном положении, поворот бедра наружу и внутрь.
- Под мышечным пластом расположены тазовые кости, шейка бедренной кости, связки.
Питание глубоких тканей обеспечивают верхние ягодичные, поясничные и подвздошно-поясничные артерии. Вены обеспечивают отток крови. Они расположены рядом с артериями, соединяются с глубокой общей сетью сосудов. Отток лимфы осуществляется в лимфоузлы, размещенные в паху.
Ягодичная область – большая слаженная система. Поэтому нарушение функций одной части влечет за собой негативные изменение в других участках.
Причины болей в ягодице
Болеть мышцы бедра и ягодиц без причины не могут. Болевой синдром развивается в результате патологических изменений в позвоночнике и пояснично-крестцовом отделе. Установить характер боли и точную локализацию самостоятельно не представляется возможным. Часто пациенты жалуются на болезненность в конкретном месте, но часто истинная причина —, совершенно в ином.
Причинами болей в ягодичных мышцах могут быть следующие патологии:
- остеохондроз поясницы, межпозвоночная грыжа,
- остеоартроз тазобедренных суставов,
- остеомиелит подвздошной или бедренной кости,
- флегмона, абсцесс,
- травмы крестца, хребта, копчика,
- растяжение, гематомы, переломы,
- защемление седалищного нерва в области грушевидной мышцы,
- люмбаго (повышенный тонус мускулатуры поясницы, ягодиц бедер),
- заболевания органов малого таза (аднексит),
- патологические процессы в прямой кишке (проктит, геморрой, парапроктит),
- миалгия на фоне инфекционных поражений и переохлаждения,
- миозит – воспаление в мышцах,
- артриты,
- поясничный стеноз,
- нарушение кровотока в артериях или аорте,
- новообразования в забрюшинной области,
- синдром хронического сдавливания мышц ягодичной области,
- онкология (лимфосаркома, миелома, метастазы подвздошных костей),
- туберкулез костной ткани,
- перелом шейки бедра,
- паховая грыжа.
- бурсит,
- тендинит сухожилия, соединяющегося со средней ягодичной мышцей,
- введение лекарственных препаратов внутримышечно.
Почему болят ягодицы при беременности
В период вынашивания ребенка женщины жалуются на то, что болят мышцы попы. Подобные состояния связаны с избыточной нагрузкой на позвоночник. С ростом плода увеличивается и нагрузка на организм, смещается центр тяжести, искривляется хребет.
В третьем триместре боль только усиливается, ведь ребенок к этому времени достигает больших размеров, а головка оказывает значительное давление на дно таза.
Увеличенная матка сдавливает нервные корешки и сосуды. Характер болей напоминает клиническую картину при остеохондрозе.
Для облегчения состояния специалисты советуют выполнять несложные упражнения, носить специальное белье и бандаж.
Особенности болей в ягодице
Боли в ягодичных мышцах отличаются у каждого отдельно взятого пациента. Только врач может поставить правильный диагноз, основываясь на описании ощущения и локализации неприятных ощущений.
Виды болевого синдрома:
- спонтанная боль, отдающая в спину, нижние конечности, усиливается при ходьбе,
- сильная боль, вплоть до онемения ноги,
- болезненные ощущения в середине ягодицы, растекающиеся по конечности вниз и сопровождающиеся прострелом в поясничной области,
- постоянная неутихающая боль, усиливается при физических нагрузках,
- тянущая боль, сменяющаяся спазмами, усиливается при перегреве организма.
Неприятные ощущения в ягодичной области напрямую зависят от причин, времени появления и наличия сопутствующих болезней. На примере часто встречающихся патологий костно-мышечной системы рассмотрим виды боли:
- При остеохондрозе болезненность проявляется на поверхности ягодиц и распространяется по тыльной зоне бедра. Признаки усиливаются при неуклюжих движениях, физических нагрузках и стихают в состоянии покоя, после массажа и прогревания.
- При стенозе, закупорке аорты или артерий пациенты жалуются на интенсивную боль, которая не отпускает продолжительное время. Дискомфорт уменьшается сам по себе, но часто нарастает ночью. Кроме того, заболевание сопровождается вялостью, болями в нижних конечностях, онемением, хромотой и «бегающими мурашками».
- Синдром грушевидной мышцы развивается в результате поражения одноименных мышц. Характер боли в ягодицах, копчике и тазобедренном участке – тянущий, жгучий. Симптомы воспаления ягодичных мышц исчезают в положении лежа и нарастают при ходьбе. Часто боль в ягодичной мышце отдает в ногу, колени, пальцы.
- Люмбалгия характеризуется пульсирующей и сильной болью, отдающей в ноги. Пациенты ощущают прострелы в спине, бедрах, ягодицах.
- Остеомиелит развивается в результате воспалительных процессов в тканях бедра и накопления гнойного экссудата. Характер болевого синдрома – резкий, острый, постоянный. Человек теряет способность передвигаться. Дискомфорт не покидает даже в состоянии покоя. Болезнь сопровождается лихорадкой, головокружением, тошнотой.
- При флегмоне и абсцессе больной испытывает невыносимую боль, которая усиливается при сидении на твердой поверхности. Такие состояния сопровождаются лихорадкой и отечностью в участке воспаления.
- Межпозвонковая грыжа сопровождается острой болью в ягодицах, которой предшествует дискомфорт в поясничной области. Пациенты жалуются на болевые ощущения с левой и правой стороны.
Болезненные ощущения в месте инъекции – абсолютно нормальное явление, которое проходит самостоятельно. Усиление дискомфорта свидетельствует о том, что игла попала в маленький сосуд, нерв, жировую ткань. Ягодичные мышцы часто болят после тренировки, особенно у новичков. Когда организм привыкнет к нагрузкам, эти ощущения больше не будут тревожить.
Важно! Гематогенная форма остеомиелита острого течения приводит к коме.
Диагностика
Болевой синдром, имеющий постоянный характер, требует консультации специалиста. Основная цель диагностики – исключение состояний, несущих угрозу жизни человека. Задача врача – собрать данные для анамнеза. Для этой цели назначают ряд процедур:
- Визуальный осмотр. Определение особенностей боли, тонуса мышц, чувствительности, биомеханические тесты помогают определиться с диагнозом наполовину.
- Рентген. Исследование направлено на выявление травм позвоночного столба, смещения дисков, врожденных аномалий развития, опухолей, остеохондроза и остеопороза.
- Компьютерная и магнитно-резонансная томография. Визуализация среза позвоночника, выявление патологий в мягких тканях, суставах.
- Изотопная контрастная сцинтиграфия. Определяет возможные метастазы, остеомиелит, абсцессы, дефекты позвоночных дужек.
- Электронейромиография. Метод используют с целью определения тонуса мышц.
- Пункция, УЗИ тазобедренных суставов. Назначают при выявлении злокачественных и доброкачественных опухолей.
- Общий анализ мочи и крови. Позволяет определить наличие или отсутствие воспалительных процессов в организме.
Лечение
Как лечить боль от ягодицы до колена и ниже? Терапия болезненных ощущений в ягодичной зоне направлена на устранение первопричин. Блокирование источника болевых импульсов приводит к уменьшению боли и дискомфорта. Если боль в мышцах – самостоятельный симптом и источник неприятных ощущений, терапию проводят при помощи местного воздействия общего характера:
- обеспечение покоя, обездвиживание хребта,
- растяжение мышц,
- массаж,
- согревающие компресс и физиопроцедуры,
- мануальная терапия,
- применение местных нестероидных противовоспалительных средств («Вольтарен»),
- прием пероральных миорелаксантов («Мидокалм»),
- постизометрическая релаксация,
- снижение массы тела,
- ЛФК.
Что делать, если при уколе в ягодицу задели нерв? В таком случае для лечения назначают противовоспалительные обезболивающие препараты и физиотерапевтические процедуры. При обнаружении серьезных патологий позвоночного столба, корешкового синдрома назначают новокаиновые блокады.
Тактика терапии зависит от характера боли, скорости развития воспаления. Специалисты направляют силы на купирование болевого синдрома и предотвращение повторного развития патологии. Для лечения назначают не только анальгетики из нестероидной группы («Мелоксикам»), но и глюкокортикоиды («Дексаметазон»), антиоксиданты («Эмицидин»).
Массаж, мануальная терапия с целью растяжения мускул и физиотерапия дают положительные результаты. Именно благодаря комплексному подходу удается скорректировать состояние больного. Хирургические методы лечения практически не используют. Лишь при безрезультатной терапии и острых состояниях за дело берутся хирурги.
Заключение
Боль в ягодицах – это не болезнь, а признак, который указывает на развитие дегенеративных, дистрофических изменений в костно-мышечной системе.
Одни состояния проходят сами по себе, другие требуют длительного лечения. Тяжесть повреждения мышц определяет специалист.
Следование рекомендациям по профилактике, своевременное обращение за помощью, тщательная диагностика – залог благополучного исхода.
Источник: https://zaslonovgrad.ru/bolezni-nog/chto-delat-kogda-bolyat-yagodichnye-myshtsy
Почему возникает длительная мышечная боль в ногах и ягодицах
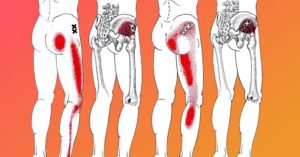
Если мышцы ягодиц болят просто так, это ненормально, требуется лечение. Заболевания опорно-двигательного аппарата – это патологии, ведущие к затруднениям передвижения, инвалидности. Часто боли в ягодичных мышцах отдают в ногах, передвигаться становится сложнее. Обратитесь за врачебной консультацией.
Нужно иметь представление, что будут спрашивать на консультации.
Какой бывает боль?
В первую очередь, врач спросит, где болит. От места локализации зависит правильная постановка диагноза.
Врачи выделяют виды боли и локализацию (месторасположение):
- Тянущая, сильная боль в ягодицах, возникающая в пояснице, отдающая в нижние конечности.
- Боль в ягодице, распространяемая ниже: от бедра по ноге, достигая колена.
- В середине ягодиц, либо острая, либо тянущая.
Вариантов не много, самостоятельно сказать, в какой области бёдер, ягодиц и ног возникает мышечная боль, не сложно. Врач будет благодарен за сознательность, проявленную при лечении.
Боль в ягодицах при беременности
Часто неприятные ощущения в области таза возникают у беременных женщин. Плод становится больше, давит на соседние стенки. Мышцы бедра резко устают, боли проявляются сзади, спереди, достигая колена.
Физические упражнения снижающие боли в ноге, бедре, тазовой области:
- Специально разработанная гимнастика для беременных, полное отсутствие физической работы;
- Нельзя спать на спине, желательно изредка переворачиваться с бока на бок, не сгибать колена;
Поза для сна при беременности
- Специальный бандаж для беременных, лечебное белье, поддерживающее бедра, остальные тазовые области в статичном положении: помогает уменьшить напряжение на мышцы, участвующие в вынашивании плода.
Во время беременности бедрам тяжело, не усугубляйте положение неаккуратным отношением к здоровью. Напрягаются мышцы, нервные окончания, кровообратительные каналы, простирающиеся по ноге: от бедра до колена, от колена до стопы. Нижняя конечность оказывается в неприятной ситуации, ухудшающейся, если беременная женщина теряет способность передвигаться.
Боль в ягодице – симптом болезни
Врач ищет причину болей. Разберёмся в причинах боли в ногах и ягодицах. Предпосылки включают ряд симптомов, проявляющих патологии в мышцах:
Усталость при беременности
- Сильное мышечное напряжение проявляется в мышцах после непривычного физического напряжения, связанного со спортом, если организм недостаточно натренирован. Помогает массаж, горячие травяные ванны. Чаще проявляются в области бёдер, поясницы.
- Искривлённый позвоночник давит на ягодичные мышцы.
Происходит перераспределение функций, одни отделы испытывают чрезмерную нагрузку, другие не испытывают, вызывая боли, нужно исправить осанку.
- Стрессы, нервное давление негативное действуют на организм, опорно-двигательный аппарат – не исключение. Постоянное напряжение отражается на состоянии организма, мышечный тонус растёт.
Часто боли возникают сзади, к вечеру, устраняются успокоительными лекарствами.
- Фибромиалгия – заболевание, непонятной этимологии (происхождения). В начале мышцы не болят, пациенты говорят о скованности по утрам. Позже проявляются болезненные ощущения – в ноге, области плечевого сустава.
Развиваются до такой степени, что больной не может спать. Затрагиваются также ягодицы. Лечение носит комплексный характер.
- Миалгия – непосредственно поражение мышц, мышечных отделов. Разделяют два вида миалгии: первичную и вторичную, не связанные с течением болезни и осложнениями.
Первичная отвечает за заболевания, связанные с травмой паха, ягодичной мышцы, переохлаждением, прочими воздействиями внешних факторов. Вторичная отвечает за патологии, связанные с нервной системой, простудные инфекции. Если вы недавно перенесли инфекционное заболевание, упали, простудились – возникает мышечная боль.
Лечение направлено на избавление от первоначальной причины, вызвавшей проблему.
- Воспаление мышц (миозит) – мышечная ткань стареет, не способна выполнять прежний объем работы. Организм не готов к постоянным физическим нагрузкам, связанным с занятиями спортом.
Лечение направлено на возвращение мышцам бедра, паха, ягодиц прежней гибкости и эластичности. Пораженная нога контролируется на возникновение осложнений при передвижении.
- Полимиозит – мышечное воспаление, локализуется сзади, распространяется по ноге, до бедра и паха.
Серьёзность заболевания выше предыдущих, категорически запрещается откладывать лечение.
Причин много, можно заранее предположить, что вы услышите от врача. Решать, чем вы больны, оставьте профессионалу. Лечащий врач лучше знает, какие использовать лекарства и упражнения.
Принципы лечения болезней мышечных тканей
Главное правило лечения – опираться на результаты собственных исследований. После консультации, врач составит представление о болезни, назначит лечение.
Терапия бывает консервативного характера, основывается на внешних способах воздействия, приёме таблеток.
Если болезнь имеет гнойный характер, распространяется по ноге, затронув бедро, добравшись до колена, хирургического вмешательства и операции избежать не получится. Если болезнь уже поразила конечность, нередки случаи ампутации.
В зависимости от патологии, лечение проходит либо быстро, либо наоборот – учитываются степень развития, генетическая история больного, возраст, перенесённые болезни. Если боль в ягодицах стала причиной инфекции, избавьтесь от инфекции. При травме – кожу около мышцы сзади растереть – вот и лечение.
Если боль не прекращается, единичные методы избавления не помогают, симптом перерос в серьёзное заболевание, игнорировать это – делать себе хуже. Если болезнь распространяется по телу, и болят не только ягодицы и нога – бейте тревогу, чтобы не оказаться в инвалидном кресле.
Источник: https://OtNogi.ru/simptomy/boli/pochemu-voznikaet-dlitelnaya-myshechnaya-bol-v-nogax-i-yagodicax.html





