Самые распространенные травмы в детском футболе
Чтобы не говорили любители футбола, а этот спорт является одним из самых травматичных видов. Родителям, конечно же, не стоит хвататься за голову и задумываться над тем, а не стоит ли поискать ребенку менее опасный вид спорта.
Нет – футбол во всем мире — это спорт №1, самая интересная и зрелищная игра, способная подарить массу положительных эмоций болельщикам, а игрокам неплохой уровень дохода. Кроме того, футболисты имеют крепкое телосложение, развитые мышцы, отлично координированы.
Следовательно, этот спорт очень хорошо и всесторонне развивает ребенка.
Сегодня мы затрагиваем тему травматизма в футболе – выясним наиболее часто встречающиеся травмы, способы лечения и их профилактику. Не будем брать в зачет постоянных друзей футболиста – синяки и ушибы, а остановимся на более серьезных неприятностях, которые могут случиться на футбольном поле практически в любом возрасте ребенка.
Основные травмы у детей от 8 до 18 лет в футболе можно классифицировать по частоте возникновения:
- 30% — всех травм футболистов приходятся на коленные суставы;
- 21% — травм связаны с повреждениями голеностопного сустава;
- 12% — травм возникают при растяжении передней или задней поверхности бедра;
- 11% — травмы растяжения паховых мышц и сухожилий;
- 9% — травмы, связанные с повреждением верхних конечностей (кистей, локтей).
На остальные травмы у футболистов отводится 17% — это травмы спины, переломы конечностей, рассечения и другие. Остановимся на самых основных из них и проанализируем механизмы возникновения травм в футболе, способы устранения, предупреждения и восстановления организма.
Основных травм всего три, которые довольно часто встречаются у детей.
а) номер один по серьезности является растяжение или разрыв передней крестообразной связки. Одна из самых распространенных футбольных травм.
Этот вид травмы подразумевает растяжение или разрыв передней крестообразной связки. Передняя крестообразная связка — одна из четырех основных стабилизирующих связок колена.
Другие 3 связки — задняя крестообразная связка, медиальная коллатеральная связка и латеральная коллатеральная связка.
Роли всех 4-х связок в том, чтобы предотвращать перемещение голени относительно бедренной кости и их работа имеет жизненно важное значение для стабильности коленного сустава. В частности, передняя крестообразная связка не позволяет «уходить» голени вперед относительно бедра.
Растяжение или разрыв передней крестообразной связки характеризуется очень болезненным ощущением сразу после получения травмы, обширным отеком колена.
Травма, как правило, происходит из-за силы, которая скручивает колено в то время, когда ноги выпрямлены и твердо стоят на земле или при приземлении. Разрыв может случиться и от прямого удара в область колена или падения на колено, что распространено в футболе.
б) на втором месте травм в коленном суставе стоит разрыв мениска.
Возникает также, как и в предыдущем случае из-за скручивания сустава или непосредственного болевого контакта. Сопровождается опухолью сустава в течение нескольких часов после травмы.
В своем строении, коленный сустав имеет два хряща мениска в виде полуколец или серпов. Мениски находятся на внутренней и наружной поверхности берцовой кости. Они являются важными амортизаторами, обеспечивающими необходимую жесткость сустава и распределение нагрузки от бедренной кости к берцовым.
в) Болезнь Шляттера или «остеохондропатия бугристости большеберцовой кости»
Как ее еще называют – болезнь роста — заболевание не воспалительного характера, сопровождающееся некрозом костной ткани. Болезнь Шляттера возникает из-за интенсивного роста костей у детей от 10 до 18 лет.
Может возникнуть как на одном коленном суставе, так и на обеих ногах. Иными словами, в период интенсивного роста костей у ребенка место прикрепления связки подколенника к большеберцовой кости как бы «не успевает» за ростом костной ткани.
Возникают разрывы волокон связки, место прикрепления отекает, возникают бугры.
Основными причинами возникновения болезни Шляттера являются перегрузки, микротравмы колена и чрезмерное натяжение связки надколенника при сокращениях четырехглавой мышцы бедра в условиях профессиональных занятий футболом. По статистике, болезнь роста появляется у 45% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся спортом.
Болезнь Шляттера проявляется с неинтенсивных болей в колене при сгибаниях, приседаниях, подъеме или спуске по лестнице и болевые ощущения увеличиваются после повышенных физических нагрузок, интенсивных тренировок, участия в соревнованиях.
Боль возникает в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. Здесь же происходит отек коленного сустава.
Лечение и восстановление при травмах коленного сустава.
Лечение при травмах и заболеваниях коленного сустава назначается или медикаментозное, или хирургическое, в зависимости от степени серьезности травмы. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава.
Восстановление происходит достаточно долго и спортсмену необходимо с осторожностью походить к быстрому «вхождению» в тренировочный ритм, если он хочет продолжить футбольную карьеру. Нагрузки необходимо давать постепенно, с малой интенсивностью, выполняя предписания врача.
Одинаковых способов восстановления быть не может и только лечащий врач может определить степень тяжести травмы и период и характер восстановления для конкретного спортсмена.
Одна из самых распространенных у детей – это вывих лодыжки, когда ребенок говорит, что подвернул ногу. В состоянии, когда боковые связки голеностопного сустава у ребенка слабы эта травма повторяется снова и снова.
Травма случается от резкого скручивания голеностопного сустава. Сопровождается болью в суставе и при нажатии на боковые связки.
Лечение, в основе своей, медикаментозное. Используют противовоспалительные препараты, компрессионные бандажи или тейпирование, лазерное лечение и лечение ультразвуком, массажи, чтобы снизить болевые ощущения и отёк и ускорить процесс заживления тканей.
Болезненные растяжения мышц бедра возникают вследствие чрезмерных нагрузок на мышечный аппарат. Так, передняя прямая мышца бедра обычно травмируется при выполнении ударов по мячу, а травмы мышц задней поверхности бедра — во время ускорений.
Лечение, как и в предыдущем варианте с помощью мазей и процедур, снижающих воспаление и ускоряющих заживление.
Представляет собой надрыв или полный разрыв одной из пяти приводящих мышц. Внезапная резкая боль проявляется в области паха.
Существуют пять приводящих мышц бедра: длинная приводящая мышца, короткая приводящая мышца и гребенчатая, (идут от таза до бедренной кости), большая приводящая мышца и тонкая мышца (идут от таза до колена).
Функция приводящих мышц – сведение и отведение ног. При недостаточном разогреве мышц повредить такие длинные мышца очень легко.
Приводящие мышцы задействуются в движениях, когда необходимо быстро изменить направление движения, при отборе мяча, выпадах.
Лечение при травмах мышц паха назначает врач: от массажа, ультразвуковой и лазерной терапии до хирургического вмешательства.
Футбол – очень контактный вид спорта. Игроки падают при столкновениях, при резких остановках, нарушениях со стороны соперника, при нанесении ударов головой или ногой в падении. Травмы верхних конечностей простираются от растяжения мышц и связок запястья до переломов локтевой или лучевой кости, а также пальцев рук.
Лечение назначает врач и оно полностью зависит от характера травмы.
Анализ возникновения травм у футболистов
Мы привели список самых распространенных в детском футболе травм и заболеваний. Теперь давайте проанализируем причины их возникновения. Механизм получения повреждений по статистике можно классифицировать на контактные травмы и бесконтактные.
И хотя каждая травма имеет свой процент механизма возникновения, все же можем выделить сухую общую динамику, по которой 41% процент всех травм возникал вследствие контакта с соперником.
Самый большой процент таких травм у коленного сустава – 61%, наименьший процент у травм верхних конечностей – 32%.
В то же время, из-за недостаточной подготовки, недостаточного разогрева мышц, неправильной техники движения, слабых связок отдельных суставов возникает большее количество повреждений и травм.
Отдельное место в травматизме играют современные покрытия и обувь футболистов.
На это мы обращаем внимание, прежде всего, тренеров, которые обязаны в своей подготовке уделить внимание полноценной разминке, общеразвивающим упражнениям, упражнениям из смежных видов спорта для укрепления опорно-связочного аппарата и мелких мышечных групп.
Основные причины возникновения бесконтактной травмы являются резкие остановки с поворотом и приземление на выпрямленную ногу. Эти технические элементы ведут к травматизации крестообразных связок коленного сустава. Такой характер травмы – одна из самых частых у футболистов.
В современных реалиях наши дети, к сожалению, вынуждены тренироваться и играть, в основном, на искусственных полях, при всех прочих преимуществах которых имеющих явный недостаток в сравнении с натуральным травяным полем – мягкость. Поэтому, при возможности, рекомендуем в летний период заниматься на травяных полях, а в зимний период не пренебрегать разминкой.
Достаточно большую значимость играет размер и вес мяча, которым тренируется ребенок.
Наши рекомендации
Мы рекомендуем тренерам проводить теоретические занятия, где раскрывать игрокам основные способы профилактики травм:
- отказ от резкого увеличения тренировочных нагрузок;
- отсутствие пропусков занятий;
- отсутствие лишнего веса;
- своевременное обнаружение и лечение заболеваний опорно-двигательной системы;
- полноценная реабилитация после полученных повреждений с последующим постепенным возвращением к обычным тренировочным нагрузкам;
- правильная обувь – по возможности из натуральных материалов с жестким задником и шипованной подошвой, предотвращающей скольжение;
- использовать щитки и гетры на тренировках;
- не играть в футбол на неоднородной скользкой или твердой поверхности.
Спортсмену необходимо при болевых ощущениях – незамедлительно прекратить игру и обратиться к врачу, пройти необходимые обследования, для исключения рецидивов и более серьезных повреждений.
Итак, мы узнали, какие основные травмы встречаются в детском футболе. Мы также узнали, как лечится та или иная травма. Период и характер лечения и восстановления определяет врач, а входить в тренировочный процесс игрок должен постепенно, выполняя руководство тренера.
Мы узнали, что большинство травм в футболе происходит из-за недостаточно подготовленных мышц и связок, чрезмерных нагрузок, побочных факторов, таких как покрытие поля, вес мяча, размер и состав обуви, в которой занимается футболист. Мы рекомендуем тренеру использовать в своем арсенале упражнения на развитие и укрепление связок и мышц, а также на восстановление организма после нагрузок.
- Упражнение на баланс,
- Упражнения с медболами,
- Упражнения из единоборств,
- Игры в смежные виды спорта – легкая атлетика, хоккей, пляжный футбол, плавание.
- Упражнения на технику бега,
- Упражнения на координацию
- Включение акробатических комплексов.
Использование подобной методики не только укрепит мышцы и связки юных спортсменов, но и прекрасно всесторонне разовьет их.
Тренировочный процесс Академии Планеты и в футбольных лагерях Планета Спорта отвечает всем этим требованиям.
ЧИТАТЬ ПРО ДИНАМИКУ РЕЗУЛЬТАТОВ И ТЕСТАХ В НАШИХ ЛАГЕРЯХ
ЧИТАТЬ СТАТЬЮ КАК ОТЛИЧИТЬ ТРЕНЕРА ПРОФЕССИОНАЛА
Источник: https://planet-of-sport.ru/rasprostranennyie-travmyi-v-detskom-futbole/
Травмы в футболе

Травмы в футболе BBTape.ru
1ТОП-6 травм в футболе и их лечение• 2. Растяжение в области колена• 5. Повреждение мышц в паховой зоне• 6. Растяжение подколенного сухожилия2Какой кинезио тейп используют профессиональные футболисты?
Растяжения и разрывы связок – самые распространенные травмы в футболе. Причем раньше такое повреждение означало для спортсмена длительное лечение и затянувшуюся реабилитацию, что равносильно пропуску важных матчей в течение полугода и более. Частые травмы и вовсе могли поставить крест на карьере футболиста.
С появлением тейпов в мире спорта все изменилось. Во-первых, их применение в профилактических и защитных целях снижает риски получения травмы и тяжесть ее последствий. Во-вторых, после травмы спортсмены восстанавливаются быстрее.
ТОП-6 травм в футболе и их лечение
Основные травмы у футболистов представляют собой различные повреждения ног: разрывы связок, растяжения, вывихи и переломы. По каждому из них предлагается развернутый перечень симптомов, способы лечения и варианты наложения кинезио тейпов.
1. Травма голеностопа
Растяжение связок лодыжки и ушиб голеностопа – самые распространенные травмы футболистов и регбистов. Такой вид травмы в футболе известен еще как инверсия стопы.
Он происходит в следствие растяжения или разрыва связок. Иногда сопровождается переломом. При получении травмы наблюдаются боли в голеностопном суставе и на внешней стороне лодыжки.
Иногда появляются отеки, синяки и кровоподтеки.
Первая помощь при травме голеностопа заключается в обеспечении полного покоя ноге и подъема ее выше уровня тела, чтобы уменьшить отек. Кроме того, нужно приложить холод и сделать компресс.
Чтобы ускорить процесс выздоровления, лучше всего использовать такой инновационный метод как кинезиотейпирование.
Он заменяет собой функцию бандажа, только имеет более эстетичный вид, прост в использовании и не наносит вреда кожным покровам, так как не сдавливает их и обеспечивает контакт с воздухом.
2. Растяжение в области колена
Повреждение колена в футболе чаще всего связано с разрывом передней крестообразной связки (ПКС).
Симптомы разрыва ПКС
- Приглушенный хлопок/треск в области колена
- Нестабильность коленного сустава/деформация
- Резкая острая боль, которая проявляется сразу
- Обширный отек
- Скованность движений/отсутствие возможности полностью выпрямить ногу
По статистике разрыв передней крестообразной связки у женщин диагностируется в раза 3 чаще, чем у мужчин. Научно данный факт не обоснован, однако есть предположения, что это вызвано анатомическими особенностями.
ПКС является одной из четырех стабилизирующих связок колена, которые предотвращают его свободное перемещение. Именно передняя крестообразная связка предотвращает движение вперед голени под бедренной костью. Задняя – выполняет ту же функцию, но только в обратном направлении. Вместе они играют жизненно важное значение для колена, особенно в контактных видах спорта.
Причиной разрыва крестообразной связки колена могут стать:
- резкое движение (при прыжке или приземлении);
- прямой удар по колену;
- падение на колено во время бега (особенно если спортсмена толкнули).
Самые популярные тейпы для спорта:
Если произошел разрыв связки – кинезио тейпы такие травмы колена, конечно же, не вылечат.
В этом случае придется полностью обездвижить спортсмена, оказать первую помощь в виде криотерапии и обезболивания, после чего показать специалисту.
Он определит – требуется ли хирургическое вмешательство. Если диагностируется сильный отек, перед операцией врач отводит время на подготовку и реабилитацию.
Если же использовать кинезио тейп в целях профилактики и наклеивать его перед игрой – можно защитить себя от травмы подколенного сухожилия. В худшем случае, что с Вами может случиться, это растяжение связки, но не ее разрыв. Также тейпы используют в случаях растяжение и после операции на ПКС.
3. Травма МКС
Также относится к травмам колена, так как медиальная коллатеральная связка находится во внутренней подколенной зоне.
Травма подколенной мышцы происходит обычно в результате скручивания или удара по внешнему колену. Она может проявляться не только в форме разрыва. Это может быть надрыв, ушиб, растяжение.
МКС обеспечивает стабилизацию работы коленного сустава при чрезмерных нагрузках на ПКС. Если связка не справляется – колено «выходит» из сустава, а эластичность связки нарушается.
Такое повреждение характеризуется 3 степенями, которые отличаются между собой методами лечения и тяжестью последствий.
- 1-ая степень. Растяжение подколенного сухожилия.Проявляется слабая боль — в основном при сгибании ноги. Опухоль отсутствует. Внешне определить практически невозможно. Нестабильность колена отсутствует. Правильно наложенный кинезио тейп еще может помочь устранить последствия на данном этапе.
- 2-ая степень. Частичный надрыв. Ощущается боль. На ногу больно наступать, затруднительно ее сгибать. Наблюдается небольшой отек. Если согнуть ногу под углом 30⁰ и надавить, можно заметить, что колено «уходит» в сторону.
- 3-ья степень. Разрыв. Болевые ощущения динамичны, то есть боль может утихать и, наоборот, усиливаться. Присутствует значительная нестабильность колена. Заметен отек.
При диагностировании последних двух степеней один лишь кинезио тейп не поможет. Необходимо комплексное лечение под наблюдением специалиста. Возможно хирургическое вмешательство.
Но если наложить тейпы перед игрой — травма подколенного сухожилия маловероятна, так как связка будет дополнительно поддерживаться и предохраняться от чрезмерного растяжения.
4. Травма мениска
Происходит, когда нарушается целостность полукруглой амортизирующей ткани в колене. Причиной травмы может быть резкое скручивание и сильный удар.
Список симптом при разрыве мениска у футболистов:
- острая боль во внутренней части колена вдоль сустава;
- опухоль, которая может проявиться не сразу, а на следующие сутки;
- глухой щелчок в колене;
- невозможность согнуть колено.
Лечение травмы мениска может быть и консервативным, то есть без необходимости проведения операции. Однако футболист должен будет ежедневно выполнять целый комплекс мер:
- применять технику R.I.C.E. (покой, холод, компрессы, подъем);
- носить кинезио тейп или бандаж;
- выполнение ряда специальных физических упражнений для укрепления четырехглавой мышцы (когда стихнет боль, то есть через несколько дней после получения травмы);
- принятие специальных добавок, ускоряющих восстановление хрящевой ткани;
- электротерапия;
- прохождение курса массажа с использованием восстанавливающих мазей и гелей;
- мануальная терапия.
Источник: https://bbtape.ru/kinesio_tape_statyi.html/travmy-v-futbole-kineziotejpirovanie.html
Если случился перелом, значит, на поле произошла какая-то антифутбольная вещь
Футбол – очень травмоопасный вид спорта. В некоторых случаях те, кто играет на любительском уровне, имеют даже больше шансов получить травму, чем профессионалы.
Мы собрали список самых частых повреждений, с которыми сталкиваются футболисты, а также спросили у экс-врача московских «Локомотива», «Спартака», «Динамо» и сборной России Юрия Василькова, как избежать этих травм и что делать, если всё-таки получил повреждение.
Юрий Васильков: Травматизм – составляющая часть футбола, от этого никуда не деться. Говорят, что на 100 футбольных травм приходится 70 хоккейных. Хоккеисты лучше защищены, хоккейная площадка в разы меньше футбольного поля, и не менее важно, что нога в коньке зафиксирована, это тоже уменьшает вероятность получить травму.
Травма приводящих мышц паха
Представляет собой надрыв, а в худших случаях разрыв одной из приводящих мышц. Эти мышцы отвечают за сведение ног. В лёгкой степени травма может не проявляться во время ходьбы, сопровождается дискомфортом в области внутренней части бедра. При более серьёзных повреждениях проявляется резкой болью, ощущение дискомфорта сохраняется даже при ходьбе, могут появиться синяки и отёки.
Ю.В.: Это действительно очень часто встречающаяся травма. Футбол развивается, требования к игрокам увеличиваются, игра стала более динамичной.
Организм отвечает на такие нагрузки, поэтому случаются надрывы мышечных волокон. Среди любителей такие повреждения редкость, потому что у них нагрузки меньше.
При получении такой травмы необходимо обратиться к врачу, чтобы он назначил лечение, в некоторых случаях может понадобиться операция.
Кто? В январе этого года сразу два игрока мадридского «Реала» столкнулись с этой проблемой – Тони Кроос и Кейлор Навас. Среди игроков РПЛ — защитник «Локомотива» Мацей Рыбусь в начале сентября.
Повреждение мышц поверхности бедра
Ещё одна частая травма, с которой сталкиваются не только футболисты. Эти мышцы отвечают за сгибание ноги в колене и разгибание в тазобедренном суставе. Повреждение сопровождается резкой болью, иногда могут появиться покраснения.
При лёгком повреждении такую травму можно залечить, не обращаясь к врачу, тяжёлая форма требует обязательного медикаментозного лечения.
Непрофессионалы иногда сталкиваются с такими травмами, из-за недостаточного разогрева перед резким увеличением нагрузки.
Кто? Совсем недавно в матче Лиги чемпионов заднюю поверхность бедра повредил полузащитник «Барселоны» Усман Дембеле.
Похожая история произошла с полузащитником «Реала» Марком Асенсио в конце декабря прошлого года, он повредил переднюю поверхность бедра.
Все поклонники российского футбола наверняка помнят, как в матче открытия чемпионата мира 2018 Алан Дзагоев покинул поле из-за повреждения задней поверхности бедра.
Ю.В.: Это, наверное, самые распространённые травмы у футболистов. Такие повреждения сопровождаются мышечными сокращениями. Надрыв может произойти, например, из-за того, что на не очень качественном поле у футболиста поехала нога. В среднем такие травмы лечатся 3-4 недели.
Травмы коленного сустава
Травмы колена могут возникнуть как резко, то есть после падения или столкновения, так и развиваться постепенно из-за чрезмерных нагрузок, скопившихся микротравм. Одна из наиболее частых – разрыв мениска. Мениск – полукруглый хрящ в коленном суставе, он смягчает его движение и предохраняет от изнашивания. Разрыв, как правило, происходит, когда согнутое колено поворачивается.
Кто? С разрывом мениска уже дважды сталкивался полузащитник московского «Спартака» Роман Зобнин. Первый раз обошлось без вмешательства хирурга, но из-за травмы игрок едва не пропустил домашний чемпионат мира.
Во второй пришлось делать операцию. Рецидив произошёл осенью прошлого года во время матча против «Крыльев Советов».
Также с разрывом мениска недавно столкнулись Константин Кучаев и Далер Кузяев, обоим потребовалась операция, оба продолжают восстановление.
Встречается у футболистов и растяжение подколенного сухожилия. Это повреждение группы мышц задней части бедра, которые отвечают за сгибание колена.
Самая серьёзная травма – повреждение крестообразных связок, они удерживают большеберцовую кость голени. Чаще всего у футболистов встречается разрыв передней крестообразной связки.
Во время повреждения можно услышать щелчок, травма сопровождается болью, отёком и дрожью в колене. Часто встречается при резкой смене направления движения.
Ю.В.: Колено – самый мощный сустав человека, но при этом он очень уязвим. Боковые связки, крестообразные связки, мениски – очень серьёзные травмы. После разрыва крестообразных связок футболист восстанавливается минимум полгода, при таких травмах необходима операция. Мениски и боковые связки в некоторых случаях можно вылечить без хирургического вмешательства.
Кто? С разрывом крестообразных связок сталкивались уже упомянутые выше Роман Зобнин и Константин Кучаев. Первый из-за травмы пропустил Кубок конфедераций.
Также в декабре прошлого года в кубковом матче против «Рубина» крестообразные связки повредил защитник «Локомотива» Борис Ротенберг.
Во время зимней паузы такое же повреждение заработал Алан Дзагоев в товарищеском матче против «Картахены».
Опасно для любителей: травмы колена редко случаются у любителей из-за меньших нагрузок, но при этом остаётся вероятность повреждения из-за внешнего воздействия. Поэтому, даже играя у себя во дворе, не стоит забывать об аккуратности по отношению к себе и к сопернику.
Травма голеностопа
Голеностопный сустав очень уязвим, можно банально оступиться и получить травму. Такое повреждение сопровождается болью, может появиться отёк. Как правило, происходит растяжение или надрыв связок.
Кто? Прошлым летом, через несколько дней после перехода в «Монако», Александр Головин повредил связки голеностопа на одной из первых тренировок в новом клубе. Через месяц после этого похожую травму получил полузащитник ЦСКА Кристиан Бистрович на последних минутах матча шестого тура чемпионата России против «Урала».
Ю.В.: Это очень распространённая травма, но у каждого она индивидуальна, у кого-то сустав может восстановиться и за неделю, но всё равно первое время профессионалы играют в защитном фиксаторе. Если анатомическая целостность связок сохраняется, то в хирургическом вмешательстве нет необходимости.
Повреждение ахиллова сухожилия
Ахиллово или пяточное сухожилие самое большое в человеческом организме, но при этом разрыв этого сухожилия – распространённая травма в профессиональном футболе. Причиной может стать неудачная попытка прыжка, неосторожное приземление на носок или прямой удар.
Любители рискуют получить повреждение, если переоценят свои возможности и подвергнут организм чрезмерным нагрузкам. При разрыве сухожилия ощущается острая боль, нога отекает, невозможно согнуть стопу или встать на носки.
При частичном разрыве пострадавший сохраняет возможность ходить, но при этом начинает хромать, если случился полный разрыв, то ходьба затрудняется резкой болью.
Ю.В.: Ахиллово сухожилие очень уязвимая и капризная часть тела, такие травмы очень плохо поддаются лечению. Но всё-таки чаще встречаются не разрывы, а воспаления ахиллобурсит и паратененит. То, что прошлой весной сразу у двух игроков в России диагностировали разрыв, скорее исключение, такие травмы в футболе встречаются не часто.
Кто? Буквально за час до того, как должны были объявить состав сборной России на домашний чемпионат мира, Александр Селихов порвал ахиллово сухожилие на тренировке. Вернуться в общую группу «Спартака» голкипер смог только в конце ноября прошлого года, естественно о его участии в домашнем чемпионате мира не могло быть и речи.
За месяц до этого, в полуфинальном матче за кубок России между «Спартаком» и «Тосно», такую же травму получил Павел Погребняк. Долечивался нападающий уже в «Урале», вернуться на поле ему удалось только в марте, на восстановление ушёл почти год.
Переломы
Помимо растяжений, ушибов, разрывов, у футболистов встречаются переломы. Чаще всего страдают кости голени – малоберцовая и большеберцовая кости, а также метатарзальные или плюсневые (которые примыкают к фалангам пальцев ноги).
Переломы бывают разной степени тяжести, особо серьёзные повреждения могут закончить карьеру футболиста. При этом все отмечают, что получить такую травму на футбольном поле самостоятельно просто невозможно.
Таким повреждениям подвержены как любители, так и профессионалы, поэтому играя в футбол на любом уровне важно всегда помнить об осторожности.
Ю.В.: «Футбол — контактный вид спорта, но переломы встречаются не часто. Перелом — это как правило грубое механическое воздействие соперника. Если случился перелом, значит на поле произошла какая-то антифутбольная вещь».
Кто? Одно из самых запоминающихся повреждений, связанных с переломом голени, получил защитник «Манчестер Юнайтед» Люк Шоу в 2015 году. В конце января этого в матче против «Страсбурга» перелом плюсневой кости получил форвард «ПСЖ» Неймар.
Источник: https://www.championat.com/lifestyle/article-3720659-samye-rasprostranjonnye-travmy-v-futbole---dzagoev-nejmar-messi-golovin.html
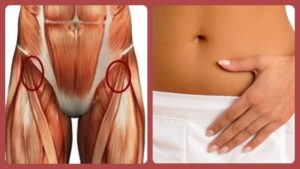
Растяжение паховых связок и мышц, сколько заживает растяжение паховых мышц?

Неправильная техника выполнения упражнений, а также повышенная интенсивность занятий может приводить к растяжениям.
Если возникает растяжение паховых связок, человек сталкивается с болевыми ощущениями, судорогами, появлением гематом.
Восстановление после получения травмы может длиться достаточно долго, включая не только лечение, но и реабилитационные меры. Разберемся во всех особенностях растяжения, его причинами и способами лечения.
Основные причины растяжения паховых связок и мышц
Растяжение паха – это состояние, с которым может сталкнуться практически каждый человек. Получить такую травму можно во время растяжки в шпагат, игры в футбол, при беге. Возникает такое явление во время превышения амплитуды при разгибании бедра. В это время рвутся паховые связки, нарушается целостность соединительных волокон.
Волокна часто не выдерживают нагрузку, которая на них приходится, вследствие этого происходит полный или частичный разрыв паховой связки, который сопровождается сильными болевыми ощущениями.
Причинами того, почему появляется растяжение в паху, являются:
- Чрезмерная нагрузка на мышцы.
- Падение с высоты.
- Удары об лед.
- Слабость паховых связок вследствие наличия артрита или остеоартроза.
- Резкие повороты или движения бедром.
- Воспалительно-дегенеративные патологии.
- Недостаточность эластина и коллагена в организме.
Растяжение связок в паховой области возникает преимущественно у неподготовленных спортсменов, а также у тех, кто начинает силовую тренировку, не подготовив мышцы. Чтобы избежать растяжения, перед любой тренировкой нужно сделать хорошую разминку на все группы мышц.
Классификация растяжений в паху
Растяжение паховой мышцы – это своеобразная травма сухожилий и мышц, которая соединяет бедренную часть с туловищем. Растяжение отличается своими проявлениями в зависимости от степени тяжести:
- 1 – легкая. Наблюдаются незначительные повреждения, которые не доставляют большого дискомфорта человеку, позволяют передвигаться без болевых ощущений. На данной стадии ограничиваются активные движения, такие как бег, прыжки, спортивная ходьба.
- 2 – средняя. Человек наблюдает неприятное растяжение в паховой области, ощущает легкую боль, а также имеет ограничение в активных движениях. На второй стадии человек не может активно передвигаться, а также делать различные махи, приседания, резкие наклоны. Наблюдается посинение, отечность в пораженном участке.
- 3 – тяжелая. Растяжение характеризуется сильными болевыми ощущениями, спазмами в мышцах, появлением синяков, отечности. Тяжелая стадия растяжения сопровождается еще полным разрывом связок.
Третья стадия полностью лишает человека возможности активно двигаться, заниматься спортом. Обычная ходьба сопровождается сильными болевыми ощущениями, которые усиливаются в вечернее время.
Признаки растяжения связок в паху
Растяжение в паховых мышцах сопровождается сильными болевыми ощущениями, а также ограничением подвижности. В области паха появляется характерный хруст, а также резкая боль, усиливающаяся при движении. Также травму сопровождают следующие симптомы:
- Ограничение подвижности.
- Отечность.
- Судороги.
- Появление гематом.
- Повышение температуры тела.
- Уплотнения в травмированных участках.
Растяжение, проявляющееся в области тазобедренного сустава, сопровождается сильной и выраженной симптоматикой, которая возникает через несколько минут после получения травмы. Боль довольно выраженная, она изначально охватывает пораженное место, затем распространяется и на ближайшие участки.
Внешнее проявление растяжение становится заметным только на следующие сутки, или через несколько дней. Чтобы не столкнуться с осложнениями и не терпеть серьезную боль при хождении, стоит сразу обратиться к специалисту, пройти внешний осмотр и диагностику состояния паховых связок. Врач назначит нужные препараты для обезболивания, а также устранить обострение.
Симптомы растяжения паховых мышц
Помимо внутренних симптомов, которыми является боль и дискомфорт, растяжение мышц паха сопровождается еще и появлением впадины и шишки. В области растяжения наблюдается разрыв сосудов, по которым движется кровь. Именно поэтому на коже под растянутой мышцей образуется синяк.
В области разрыва мышц еще наблюдается ослабление мышечной силы, появление выраженных судорог, которые сковывают движение и усиливают дискомфортные ощущения. Купировать такие проявления можно только с помощью правильно подобранных медикаментов, которые назначает врач после предварительного осмотра больного и проведения диагностики.
Диагностика
Растяжение паховой связки – это серьезная травма, которой многие не придают значения. Самостоятельно диагностировать себе характер травмы и уровень ее сложности невозможно, для этого понадобится специальное медицинское оборудование и профессиональный глаз врача.
Диагностика растяжения паховой связки проводится с помощью следующих процедур:
- МРТ и КТ. С помощью данных методов можно рассмотреть структуру поврежденных тканей, а также определить, какие способы лечения в данном случае будут уместными. На основе полученных данных после КТ и МРТ можно подобрать правильную терапию лечения, которая позволит устранить развитие патологии.
- Рентгенография. Данный метод диагностики назначается только в случае наличия перелома и серьезной травмы.
- УЗИ. Процедура позволяет видеть точное наличие и локализацию поврежденных мышц и связок.
Это три основных метода диагностики, позволяющих выявить растяжение паховой связки, а также подобрать соответствующее лечение, которое в минимальные сроки даст нужный результат.
Первая помощь при растяжениях в паху
Растяжение паха – это неприятная травма, доставляющая массу дискомфортных проявлений для больного, она может возникать в самый неподходящий момент. Именно поэтому, каждый человек должен знать, как предоставить первую помощь себе или потерпевшему, чтобы купировать болевые ощущения, облегчить самочувствие до приезда скорой помощи или отправления в больницу.
Первым, что нужно сделать – приложить к травмированному месту холод, который снимет боль. Это может быть бутылка с холодной водой, лед, замороженные продукты. Как только холод снимет болевые ощущения, нужно наложить тугой джут на пах и ногу. В это время больному нужно обеспечить полный покой, исключить любые движения. Лучше всего принять горизонтальное положение.
Первая помощь не должна занимать более чем 15 минут, иначе она просто не будет иметь смысла. В момент получения травмы важно вызвать скорую помощь, если в этом есть необходимость, и переходить к экстренной помощи пострадавшему. Правильно предоставленная помощь облегчит самочувствие, позволит больному с минимальными болями дождаться приезда скорой помощи.
Как лечить?
Получив травму, человек задается вопросом, сколько заживает растяжение паховых мышц, и какие способы лечения нужно использовать. Лечение происходит консервативным методом и с помощью народной медицины.
При легких повреждениях достаточно использовать средства народной медицины, которые снимут боль, а также облегчат состояние больного.
Если возникают серьезные травмы, показано применение медикаментозных средств, физиотерапевтических процедур, лечебной физкультуры и других мероприятий, с которыми познакомимся ниже.
Консервативное лечение
Консервативный метод лечения растяжения связок в паху включает в себя использование следующих мероприятий:
- Медикаментозная терапия.
- Физиотерапия.
Каждая разновидность играет большую роль, так как помогает устранять болевые проявления, а также возвращает больному утраченную амплитуду и функциональность мышц и связок.
После предварительной диагностики врач ортопед или травматолог ставит диагноз, на основе которого подбираются нужные медикаментозные препараты. Лечение растяжения паха происходит путем использования противовоспалительных и противоотечных средств, а именно:
- Диклофенак.
- Долобене.
- Дип Рилиф.
- Ихтиоловая мазь.
Помимо этих препаратов, врачи назначают еще и инъекции, которые более быстро и эффективно воздействуют на пораженное место:
- Олфен.
- Ревмоксикам.
- Диклоберл.
- Мовалис.
Получив растяжение паха, многих интересует вопрос, чем его мазать, чтобы устранить болевые ощущения. Самыми лучшими являются Фастум гель и Вольтарен гель, которые обладают охлаждающим эффектом, и быстро позволяют купировать болевые ощущения.
Если произошло серьезное растяжение паховой связки с ее разрывом, врач назначает операцию, и путем хирургического вмешательства сшивает порванную соединительную ткань, дренирует гематому, зашивает кожу, накладывает фиксатор. Спустя несколько дней после операции назначается использование лечебных мазей. Восстановление после хирургического вмешательства длится от нескольких дней, до нескольких месяцев.
Растяжение паховой связки лечится не только медикаментозным путем, активно назначают и физиотерапевтические средства, которые помогают в минимальные сроки восстановиться, минуя любые осложнения. Физиотерапия включает использование следующих процедур:
- Лазеротерапия.
- Магнитотерапия.
- Электрофорез.
- Массаж.
- Лечение ультразвуком.
- Парафин.
- Мануальная терапия.
Физиотерапевтические процедуры оказывают положительное воздействие не только на пораженный участок, но и на весь организм в целом, а именно:
- Восстанавливают двигательные функции.
- Ускоряют регенерацию тканей.
- Устраняют воспаление.
То, какой метод физиотерапии будет уместным, решает врач после полной диагностики состояния. В идеале используют комплексный подход, применяя одновременно несколько процедур для лучшего эффекта.
Народная медицина
Народная медицина при растяжениях также помогает предотвратить возникновение осложнений и рецидивов на фазе восстановления. Существуют эффективные народные средства для лечения, на которые стоит обратить внимание:
- Аппликации из сырого картофеля. Нужно смешать сырой картофель со свежей капустой и луком, пересыпанным сахаром. В смесь добавить немного глины, предварительно разведенной простоквашей. Аппликация делается на ночь, наносится на поврежденный участок.
- Компресс из лука. Берется лук среднего размера, натирается на терке, к нему добавляется 2 чайные ложки сахарного песка. Компресс наносится на пораженный участок на несколько часов.
- Компресс из чеснока. На животном жире нужно прожарить чеснок, сделать из него однородную кашицу. Свежие измельченные листья эвкалипта добавить в смесь, втереть ее в кожу.
Эти народные средства помогут снять воспалительные процессы в паху, устранят боль, будут способствовать быстрейшему восстановлению.
Реабилитация
Физические упражнения на фазе восстановления показаны только при разрешении врача, а также хорошим анализам. Выполнять упражнения нужно в медленном темпе, в удобной форме и обуви, которая не скользит и вызывает опасность повторного повреждения. Лечебная физкультура включает в себя:
- Ходьбу на месте.
- Имитацию хождения лежа на боку.
- Махи назад и вперед в медленном темпе.
- Подтягивание на цыпочках.
- Подъем коленей вверх.
Лечебная физкультура не должна занимать более 15 минут в день, особенно на первых этапах восстановления. Этого будет достаточно, чтобы вернуть подвижность и не спровоцировать возникновение рецидива.
Профилактика
Лечение и восстановление после получения травм и растяжений паховых связок может длиться долго, все зависит от степени повреждения, а также сопутствующих заболеваний. Но, гораздо проще предотвратить повреждение связок, для этого стоит соблюдать следующие профилактические правила:
- Перед любой активностью обязательно нужно делать разминку.
- В пассивный образ жизни нужно включить больше активности.
- Ежедневная ходьба не менее 10 тысяч шагов.
- Езда на велосипеде и плаванье в бассейне 2-3 раза в неделю.
- Правильное питание, сбалансированный рацион.
- Заминка после силовых тренировок и упражнения на растяжку.
- Своевременное лечение травм.
Растяжение паховых связок всегда сопровождается сильными болевыми ощущениями, разрывами волокон, ограничениями в движении. Человек ощущает дискомфорт, лишается возможности полноценно активно передвигаться. Чтобы не допустить развития патологии, важно соблюдать профилактические меры, позволяющие устранить подобные травмы, обеспечивая человеку комфорт и безопасность.
Источник: https://orto-optima.ru/rastyazhenie-pahovyh-svyazok/





