Хромосомные аномалии плода — причины, диагностика, прогнозы

Хромосомные патологии плода – это тяжелые сбои развития эмбриона, все чаще встречающееся у беременных. Большинство из них можно диагностировать в первом триместре. Лечению они не поддаются. Родители имеют право выбора и могут заранее узнать о предстоящих трудностях. Причины и проявление таких нарушений подробно описано в данной статье.
Что это такое
Хромосомные аномалии – это генетические заболевания, которые возникают при изменении количества или структуры в цепочке ДНК. Часто наблюдается трисомия 21 хромосомы.
Заболевание встречается у 1 из 700 новорожденных. Характерным является отклонение умственного развития, специфические признаки со стороны внешности. Особенно выделяется лицо, глаза.
Вторая распространенная аномалия 13, 18 хромосом. Такие отклонения намного опаснее, чем синдром Дауна. Часто дети с такими нарушениями не выживают.
Новорожденные имеют выраженные дефекты развития со стороны внешности и внутренних органов. Данные патологии проявляются в серьезных умственных отклонениях.
В медицине описано около 300 разных хромосомных нарушений.
Причины
В первую очередь при планировании ребенка, врач должен провести опрос будущих родителей и узнать о наличии наследственных заболеваний. Также большое значение имеют условия и уровень жизни. Эти факторы являются ведущими в появлении генетических мутаций.
В группу риска входят будущие мамы и папы:
- возраст которых старше 35 лет;
- с наличием таких заболеваний у кровных родственников;
- проживающие в экологически загрязненных регионах;
- с вредными условиями работы.
Такие факторы повышают вероятность развития хромосомных патологий особенно при наличии генетической предрасположенности. Если отклонения обнаруживают своевременно, врачи не советуют паре рожать.
При наступлении беременности оценивают степень поражения эмбриона, шансы на его выживаемость и дальнейшую жизнь.
Как распознать
Признаки хромосомной аномалии у плода считаются условными, поскольку до конца не изучены. К ним относятся:
Признаки являются неоднозначными и могут быть нормой, учитывая особенности организма будущей мамы и малыша. Точные результаты можно получить только с помощью анализов крови, УЗИ.
Методы диагностики
Информативным методом диагностики считается скрининг 1 триместра. Его проводят в 12 недель. Он состоит из УЗИ обследования и анализа крови.
Важно понимать, что анализ достоверный, но не может показать 100% положительный или отрицательный результат. Поэтому гарантии не дает никто.
На таком этапе врач рассчитывает вероятность. При этом учитывает возраст родителей и их анамнез.
Второй скрининг не предоставляет такой информативности. Более точные сведения можно получить инвазивными методами:
Их проводят с целью определения кариотипа. С помощью изучения биоматериала и определяют хромосомные аномалии плода.
Расшифровка и риски
Риски ХА у плода должен определить врач после полученных результатов. Обычно расшифровкой занимается гинеколог, но возможно понадобится консультация генетика. Окончательное решение выносится на основании исследований крови и ультразвуковой диагностики.
Результаты УЗИ
В процессе УЗИ оценивают строение будущего человека. При ХА обнаруживают соответствующие признаки. Ими являются:
- длина носовой кости;
- строение внутренних органов (особенно мочевыделительной системы);
- толщина воротникового пространства.
При наличии нарушений визуально заметны задержки в развитии эмбриона. Это сопровождается дисфункцией кровотока и плаценты.
Показатели крови
В этом случае оценивают результаты скринингов, анализов на определения уровня гормонов. Расшифровка осуществляется в пропорциях количества гормонов. К примеру – 1:100 означает высокую вероятность, 1:1000- среднюю, 1:100000 – низкую.
Прогнозы
Родители, которые столкнулись с хромосомными аномалиями у ребенка предстоит нелегкий выбор. Данные отклонения, как и любые генетические заболевания, являются не излечимыми. Медицина может предложить только искусственное прерывание беременности.
Такое решение принять нелегко, но важно здраво оценивать все риски. Перед этим важно уточнить такую информацию у врача:
- вид патологии, которую диагностировали;
- возможные последствия;
- вероятность угрозы выкидыша и замирания;
- сколько лет живет ребенок с определенными отклонениями.
Ответы на вопросы помогут определить, готова ли семья воспитывать ребенка-инвалида. Это поможет принять решение.
К примеру, дети с синдромом Дауна очень светлые и добрые. Если обнаружилась 21 хромосома при беременности, в любом случае есть право на выбор.
Возможные заболевания
Хромосомные аномалии плода могут стать причиной самых опасных последствий. Часто это связано с внешними уродствами, поражением ЦНС. Многое зависит от того, какой вид нарушения распространился. Например, изменения повлияли на их количество или структуру.
Нарушение числа хромосом
К ним относятся следующие синдромы.
- Дауна – патология 21 пары, сопровождается слабоумием, нарушением физического развития, характерной внешностью лица.
- Патау – отклонения в 13 хромосоме, тяжелая аномалия, для которой характерно много пороков, дети обычно выживают до года.
- Эдвардса – нарушение в 18 паре, причина обычно скрывается в возрасте будущих родителей, большинство детей умирают до 3 месячного возраста.
Изменения в количестве половых хромосом
К таким отклонениям относятся:
- синдром Шерешевского-Тернера – характерным является неправильное формирование половых желез, которое наблюдается в основном у девушек (это связано с отсутствием или дефектом Х-хромосомы);
- полисомии по Х- или Y- хромосоме – это разные нарушения, которые сопровождаются снижением интелекта;
- сидром Клайнфельтера – аномалия связана с Х-хромосом у мальчиков, которые выжили после родов, но имеют характерный внешний вид.
Полиплоидия
Тяжелая аномалия, которая в большинстве случаев заканчивается летальным исходом еще до момента рождения. Родителям не остается выбора, как прервать беременность. Поскольку детки не выживают.
Что делать
Анализ на хромосомные патологии, их риск следует исключать до планирования беременности. При вероятности генетических болезней, необходимо пройти консультацию генетика. Специалист определяет возможность родить и выносить здорового малыша.
В противном случае следует ожидать непростого выбора и решения провести искусственный аборт. Но многие не отказываются от детей-инвалидов и счастливо их воспитывают.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача-диагноста Васильевой О.С.
Источник: https://kakrodit.ru/hromosomnye-anomalii-ploda/
Маркеры хромосомной патологии плода при выявлении синдрома Дауна

Их называют солнечными детьми, они приносят родителям много светлой радости и самого большого горя. Дети с синдромом Дауна могут родиться в абсолютно любой семье.
Даже если до этого рождались здоровые дети, все равно есть вероятность, что клетки при делении дадут сбой, и кариотип (набор хромосом) новорожденного будет представлен 47 хромосомами вместо положенных 46. При этом хромосомы последней 21-й пары будут абсолютно одинаковыми. Отсюда и название диагноза — трисомия 21.
В настоящее время выявить синдром Дауна позволяют маркеры хромосомной патологии плода. Иначе говоря, это признаки, по которым врач может предсказать, родится ребенок здоровым или нет.
Главные виды маркеров
Признаков синдрома Дауна довольно много. Необходимо сразу отметить, что не стоит паниковать, если вдруг врач написал о наличии одного из них. Даже если маркеров будет несколько, ребенок с большой долей вероятности сможет родиться здоровым. Итак, основные физические патологии плода можно рассмотреть на УЗИ.
Главный признак — это увеличение воротникового пространства. На 10-12 неделе ширина шейной складки не должна превышать 2,5-3 мм. Однако если превышение присутствует, то ничего страшного. Даже если толщина будет составлять около 9 мм, все равно вероятность рождения ребенка с синдромом Дауна не будет 100%-ной.
При незначительных превышениях вероятность патологии минимальная.
Очень частый признак хромосомной патологии плода, которого пугаются будущие мамы, — реверсивное движение крови в пуповине. Это действительно достаточно серьезное нарушение, которое может привести к разрушению плода.
Вместе с тем на малых сроках беременности реверсивный кровоток может быть выявлен ошибочно. Он может проходить не по самой артерии, а по полым венам, где он вполне может существовать без ущерба для ребенка.
В то же время при подобных подозрениях стоит почаще приходить на осмотр.
Внешние маркеры патологии плода на более поздних сроках беременности могут быть следующими: наличие маленького подбородка, учащенное сердцебиение, плоская переносица, «монгольский» эпикантус.
Конечно, влияют на постановку диагноза и другие аномалии, которые могут определить опытные врачи. Особая форма ручек, ножек, лица, затылка — все это может быть дополнительным признаком синдрома Дауна.
При исследовании нужно обращать внимание на наличие кисты пуповины, отечность спины, длину носовых костей.
Что касается химических показателей, то врачи традиционно изучают уровень белка РАРР-А. В норме у беременных женщин концентрация белка повышается, поэтому его низкий уровень может свидетельствовать о развитии синдрома Дауна и других патологий.
Узи — первый этап обследования
Ультразвуковое исследование проводится как в 10-12 недель, так и на более поздних сроках беременности. Конечно, главным образом оно направлено на выявление замершей или внематочной беременности. Но если, например, есть угроза появления ребенка с синдромом Дауна, то врач-эхоскопист заостряет внимание именно на этом.
При подозрениях на трисомию УЗИ проходит по определенному плану. В первую очередь выявляется, есть ли увеличение толщины воротникового пространства. Далее анализируются носовые кости плода, присутствует ли их уменьшение.
Иногда носовые кости вовсе отсутствуют, что тоже является маркером хромосомной патологии. Заключительный этап внешнего осмотра — выявление лицевого угла.
Если он составляет более 88,5 градусов, то это тоже относится к признакам возможного заболевания.
Вторая часть ультразвукового исследования относится к осмотру сердечно-сосудистой системы плода. Осматривается венозный проток на предмет реверсивного движения крови, трикуспидальный клапан сердца, выявляется наличие различных аномалий. Проверяется и частота сердечных сокращений.
Ультразвуковое исследование беременных делается двумя способами. Первый является классическим — он проводится снаружи, проверяется брюшина. Второй способ — трансвагинальный. Он довольно неприятный, к тому же женщину обязывают выпить около полулитра воды перед обследованием.
Трансвагинальный метод подразумевает инвазию посредством специального влагалищного датчика. Этот способ более точный, например, воротниковое пространство он измеряет почти идеально. Однако, надо понимать, что любое УЗИ может не дать полной картины.
Например, из-за обвитой вокруг шеи пуповины измерить воротниковую зону абсолютно нереально. Телосложение женщины может быть таким, что плод едва можно рассмотреть. Кроме того, большую роль играет опыт врача.
Он должен не только хорошо уметь проводить измерения, но и знать мельчайшие нюансы строения плода. Именно поэтому к хорошим медикам всегда запись на месяц вперед.
Первое УЗИ делают обычно на сроке от 12 до 13 недель. Оно позволяет выявить начальные маркеры угрозы синдрома Дауна. Второе УЗИ осуществляется на 20-22 неделе, третье — незадолго до родов. Обычно на них опытный врач с вероятностью до 70-80% может сказать о наличии хромосомных отклонений.
Биохимический скрининг
Как правило, врачи направляют на биохимический скрининг несколько раньше УЗИ.
Делается это именно потому, что если скрининг покажет вероятность синдрома Дауна и других отклонений, то на УЗИ это можно более тщательно проверить.
Стоит отметить, что в некоторых городах России такой анализ является обязательным для всех беременных женщин. Но кое-где его проходят добровольно. Поэтому лучше его сделать до УЗИ.
Биохимический скрининг подразумевает, что у женщины берут на анализ венозную кровь. Есть одно маленькое, но очень важное условие: делать эту процедуру нужно только с 11 по 13 неделю беременности. После 14 недели значимость белка РАРР-А для исследования значительно теряется, поэтому и диагностика будет очень неточной.
Итак, как все это работает? Белок PAPP-A является частью гормона под названием хорионический гонадотропин, его еще во всех документах и справках обозначают аббревиатурой ХГЧ. Этот гормон является важнейшим показателем при беременности. К 10 неделе концентрация ХГЧ достигает своего максимума.
Однако чрезмерно высокий уровень этого гормона может косвенно указывать на наличие хромосомной патологии. А если уровень РАРР-А-белка при этом будет очень низким, то вероятность трисомии 21 во много раз увеличивается. Нижний уровень белка составляет 0,5 МоМ, а верхний предел концентрации ХГЧ — 2 МоМ.
Поэтому, если эти показатели критически нарушены, самое время проверить плод на УЗИ.
Учитывая, что технологии постоянно развиваются, последние разработки позволили выпустить полоски для определения показателей ХГЧ и PAPA-A в моче. Но поскольку результаты этих полосок пока не очень точные, в крупных больницах продолжают брать на анализы кровь.
Помимо PAPP-A биохимический скрининг может подразумевать исследование и других гликопротеинов. Так, например, во втором триместре беременности о синдроме Дауна может сказать высокая концентрация гликопротеина SP1.
Если для здорового плода она равна 1 МоМ, то для больного — 1,28 МоМ. Вместе с тем повышение SP1 может быть обусловлено и другими факторами. Точность диагностики синдрома Дауна по этому параметру составляет всего 20%.
Ингибин А — гликопротеин, один из основных маркеров хромосомной патологии. Его смотрят в первом и во втором триместре беременности. Если значения концентрации ингибина А составляют 1,44-1,85 МоМ, тоже имеется большая вероятность рождения ребенка с трисомией 21.
Проведение расчетов
Абсолютно любое исследование маркеров не может дать точного диагноза. Можно лишь подсчитать вероятность рождения ребенка с хромосомными патологиями.
Учитывая, что параметров исследуется много, правильный подсчет закономерностей и вероятностей отнимал бы у врачей очень много времени. Поэтому для расчетов используется специализированное программное обеспечение.
Посредством этого ПО производится расчет индивидуального риска.
Как интерпретировать результаты обработки маркеров?
Если компьютер подсчитал, что риск рождения ребенка с патологиями ниже, чем 1:1000, можно особо не беспокоиться.
В этом случае даже нет никакого смысла идти на повторные обследования. Если риск более высокий, например, от 1:999 до 1:200, тогда лучше сделать повторный биохимический скрининг во втором триместре, а в 15-17 недель снова пройти УЗИ.
Опять же при средних показателях риска шансы родить здорового ребенка все равно остаются максимальными.
Если же риск составляет пропорцию 1:100 или большие показатели, например, 1:10, тогда беременности придется уделять больше внимания, пройти необходимые повторные обследования.
Если компьютер выявил высокую вероятность патологии, стоит еще раз самостоятельно просмотреть данные анализов. Их могли просто неправильно ввести в компьютер, да и сами обследования могли быть проведены с ошибками.
Учитывая, что врачи работают с огромным количеством беременных, очень большую роль играет человеческий фактор. Поэтому и радоваться, что система показала маленькую вероятность наличия у плода СД, тоже особо нечего.
Риск существует всегда.
Стоит помнить, что обследования, назначаемые на поздних сроках беременности, являются менее точными, чем на ранних. Если не удалось сделать скрининг в промежуток 10-14 недель, то более поздние анализы на десятки процентов снижают вероятность выявления аномалий.
Точность исследования можно повысить и при изучении гипергликозилата ХГЧ, протеина S100 и некоторых других маркеров. В обычных клиниках такими исследованиями занимаются редко, но вот в частных лабораториях и кое-где за рубежом такие услуги предоставляются. Эти маркеры дают около 60% точности в выявлении СД.
Факторы, влияющие на развитие хромосомных патологий
Конечно, биохимические и физические маркеры хромосомной патологии позволяют с высокой долей вероятности предсказать риск рождения ребенка с аномалиями.
Однако женщины, которые только планируют завести ребенка, часто задумываются о предварительных факторах, которые могут повлиять на развитие подобных отклонений.
Для опасения есть вполне основательный повод, ведь по статистике на 700-800 детей рождается 1 ребенок с синдромом Дауна.
В определенной степени на хромосомные мутации влияет наследственность. Например, если в роду у мужа были родственники с синдромом Дауна, риск несколько увеличивается. Хотя точно установлено, что прямой передачи болезни из поколения в поколение здесь нет.
Более того, если семейная пара родила больного ребенка, она вполне может родить других здоровых детей. Риск, конечно, увеличивается, однако не является абсолютным. Наблюдается и другая интересная закономерность. Например, если один из однояйцевых близнецов болен СД, то обязательно болен и второй.
А вот если близнецы дизиготные, тогда, как правило, хромосомной мутации подвержен лишь один ребенок.
Учеными выявлено также, что риск увеличивается, если в роду присутствует какая-то серьезная болезнь, передаваемая по наследству. Есть закономерность, по которой сахарный диабет, передаваемый по наследству, увеличивает риск рождения ребенка с СД.
Возраст матери тоже сильно влияет на возможное рождение ребенка с хромосомными аномалиями. Поэтому врачи рекомендуют рожать детей как можно раньше. После 42 лет риск многократно увеличивается.
Однако встречают новорожденных с синдромом Дауна и у 20-летних рожениц. Возраст отца также может в определенной степени влиять на увеличение вероятности аномалий.
Обычно если суммарный возраст пары превышает 70 лет, тогда во время беременности стоит пройти полное обследование на наличие маркеров.
Радиационное излучение, серьезная болезнь во время беременности, переживания могут повлиять на рождение детей с СД.
Конечно, точных факторов, влияющих на рождение детей с отклонениями, генетики установить не могут. И вряд ли женщина, искренне любящая мужчину, откажется от зачатия с ним из-за какой-то генетической болезни. Но вот постараться родить ребенка в более раннем возрасте, до 35 лет, вполне можно.
Что делать, если обнаружены маркеры и большая вероятность рождения с СД?
У каждой женщины свои понятия нравственности и совести. Статистика показывает, что при проведении УЗИ и биохимического скрининга вероятность рождения ребенка с синдромом Дауна получается снизить с 1:800 до 1:1300.
Этого удается достичь за счет прерывания беременности. Вместе с тем, даже если несколько маркеров указали на патологию, все равно остается вероятность, что плод здоровый. Поэтому, прерывая беременность, вполне можно убить здоровый плод.
Если женщина в возрасте, после аборта она, возможно, никогда не сможет родить.
Во многих странах выявление маркеров направлено на то, чтобы мать могла психологически подготовиться к рождению «солнечного» ребенка. Конечно, с такими детьми намного тяжелее, чем с обычными.
Однако большинство семей, которые попали в такую ситуацию, хоть и сталкиваются с трудностями, все-таки называют себя счастливыми и очень любят свое чадо, несмотря на то, что оно не такое, как все. Если с ребенком заниматься, он вполне может интегрироваться в обычное общество.
Из детей, больных синдромом Дауна, получаются отличные музыканты, художники, многие из них действительно талантливы. Есть случаи, когда люди с такой болезнью жили до 50-60 лет, работали, имели семьи, даже добивались каких-то успехов. Все зависит от родителей, ухода, от того, как с ребенком занимаются.
В рождении ребенка с такой патологией ничего катастрофичного нет. Но даже если все маркеры указывают на то, что ребенок может родиться с болезнью, все равно есть немалая вероятность того, что прогнозы обманчивы. Дети — это в любом случае радость и счастье, какими бы они ни родились.
Источник: http://hochurodit.ru/beremennost-i-rody/markery-xromosomnoj-patologii.html
Хромосомные патологии плода: как и на каких сроках выявляются, необходимые анализы

В течение беременности в ходе различных анализов и исследований могут быть диагностированы хромосомные патологии плода, которые являются по своей сути наследственными заболеваниями. Обусловлены они изменениями в структуре или числе хромосом, что объясняет их название.
Основная причина возникновения — мутации в половых клетках матери или отца. Из них по наследству передаются только 3-5%. Из-за подобных отклонений происходит около 50% абортов и 7% мёртворождений. Так как это серьёзные генные пороки, на протяжении всей беременности родителям следует внимательнее относиться ко всем назначаемым анализам, особенно, если они находятся в группе риска.
Сущность заболеваний
Если у родителей (у обоих) имеются в роду наследственные заболевания, им в первую очередь необходимо знать, что это такое — хромосомные патологии плода, которые могут выявить у их ребёнка, пока он ещё в утробе.
Осведомлённость позволит избежать нежелательного зачатия, а если это уже произошло, — исключить самые тяжёлые последствия, начиная от внутриутробной гибели малыша и заканчивая внешними мутациями и уродствами после его рождения.
У нормального, здорового человека хромосомы выстраиваются в 23 пары, и каждая отвечает за какой-то определённый ген. Всего получается 46.
Если их количество или строение иное, говорят о хромосомных патологиях, разновидностей которых в генетике очень много. И каждая из них влечёт за собой опасные последствия для жизни и здоровья малыша.
Основные причины такого рода аномалий неизвестны, однако существуют определённые группы риска.
С миру по нитке. Одна из самых редких хромосомных патологий называется синдромом кошачьего крика. Причина — мутация 5-ой хромосомы. Заболевание проявляется в виде умственной отсталости и характерном плаче ребёнка, который очень напоминает кошачий крик.
Признаки
Так как процесс возникновения и развития подобного рода отклонений изучен недостаточно, маркеры хромосомной патологии плода считаются условными. К ним относятся:
- угроза выкидыша, тянущие боли в нижней части живота на ранних сроках беременности;
- низкий уровень РАРР-А (протеин А из плазмы) и АФП (белок, вырабатываемый организмом эмбриона), повышенный ХГЧ (хорионический гонадотропин — гормон плаценты): для получения таких данных берётся из вены кровь на хромосомную патологию плода на сроке 12 недель (+/- 1-2 недели);
- длина носовых костей;
- увеличенная шейная складка;
- неактивность плода;
- увеличенные лоханки почек;
- замедленный рост трубчатых костей;
- ранее старение или гипоплазия плаценты;
- гипоксия плода;
- плохие результаты допплерометрии (метода УЗИ для выявления патологий кровообращения) и КТГ (кардиотокографии);
- мало— и многоводие;
- гиперэхогенный кишечник;
- маленький размер верхнечелюстной кости;
- увеличенный мочевой пузырь;
- кисты в головном мозге;
- отёчности в области спины и шеи;
- гидронефроз;
- лицевые деформации;
- кисты пуповины.
Неоднозначность этих признаков в том, что каждый из них в отдельности, как и весь выше перечисленный комплекс, может быть нормой, обусловленной индивидуальными особенностями организма матери или ребёнка. Самые точные и достоверные данные дают обычно анализ крови на хромосомные патологии, УЗИ и инвазивные методики.
По страницам истории. Исследовав хромосомы современных людей, учёные выяснили, что все они получили свою ДНК от одной женщины, которая проживала где-то на территории Африки 200 000 лет назад.
Диагностические методы
Самый информативный метод диагностики хромосомных патологий плода — первый скрининг (его ещё называют двойным тестом). Делают в 12 недель беременности. Он включает в себя:
- УЗИ (выявляются маркеры, обозначенные выше);
- анализ крови (берётся из вены на голодный желудок), показывающий уровень АФП, ХГЧ, АРР-А.
Следует понимать, что данный анализ на хромосомные патологии плода не может дать точного, 100% подтверждения или опровержения наличия аномалий. Задача врача на данном этапе — рассчитать риски, которые зависят от результатов исследований, возраста и анамнеза молодой мамы. Второй скрининг (тройной тест) ещё менее информативен. Самая точная диагностика — это инвазивные методы:
- биопсия хориона;
- забор пуповинной крови;
- анализ амниотической жидкости.
Цель всех этих исследований — определить кариотип (совокупность признаков набора хромосом) и в связи с этим хромосомную патологию. В этом случае точность постановки диагноза составляет до 98%, тогда как риск выкидыша — не более 2%. Как же происходит расшифровка данных, полученных в ходе этих диагностических методик?
УЗИ и риски для плода. Вопреки распространённому мифу о вреде ультразвука для плода, современная аппаратура позволяет свести негативное воздействие УЗ-волн на малыша к нулю. Так что не стоит бояться этой диагностики.
Расшифровка и расчёт рисков
После того, как первый двойной скрининг сделан, анализируются УЗИ-маркеры хромосомной патологии плода, которые были выявлены в ходе исследования. На их основании высчитывает риск развития генетических аномалий. Самый первый признак — ненормальный размер воротникового пространства у ещё не рождённого ребёнка.
Ультразвуковые маркеры
Принимаются во внимание абсолютно все УЗ маркеры хромосомной патологии плода 1 триместра, чтобы сделать необходимые расчёты возможных рисков. После этого клиническая картина дополняется анализом крови.
Маркеры крови
Норма:
Все остальные показатели считаются отклонениями от нормы.
Во II триместре ещё оцениваются ингибин А, неконъюгированный эстриол и плацентарный лактоген. Вся расшифровка результатов проведённых исследований производится специальной компьютерной программой. Родители могут увидеть в итоге следующие значения:
- 1 к 100 — означает, что риск генетических пороков у малыша очень высокий;
- 1 к 1000 — это пороговый риск хромосомной патологии плода, который считается нормой, но чуть заниженное значение может означать наличие каких-то аномалий;
- 1 к 100 000 — это низкий риск хромосомной патологии плода, так что опасаться за здоровье малыша с точки зрения генетики не стоит.
После того, как врачи производят расчёт риска хромосомной патологии у плода, либо назначаются дополнительные исследования (если полученное значение ниже, чем 1 к 400), либо женщина спокойно дохаживает беременность до благополучного исхода.
Это любопытно! Мужская Y-хромосома — самая маленькая из всех. Но именно она передаётся от отца к сыну, сохраняя преемственность поколений.
Заболевания
Последствия хромосомных патологий, выявленных у плода, могут быть самыми различными: от внешних уродств до поражения ЦНС. Во многом они зависят от того, какая именно аномалия произошла с хромосомами: изменилось их количество или мутации коснулись их структуры. Среди самых распространённых заболеваний можно выделить следующие.
Нарушение числа половых хромосом
- Синдром Шерешевского-Тёрнера — неправильное формирование половых желёз (чаще всего у девочек), обусловленное отсутствием или дефектами половой Х-хромосомы; среди симптомов — половой инфантилизм, складки кожи на шее, деформация локтевых суставов; дети с такой хромосомной патологией выживают, хотя роды протекают очень трудно, а в будущем при правильном поддерживающем лечении женщины способны даже выносить собственного малыша (путём ЭКО);
- полисомия по Х- или Y-хромосоме — самые разные нарушения хромосом, отличается снижением интеллекта, повышенной вероятностью развития шизофрении и психозов;
- синдром Клайнфельтера — нарушения X-хромосом у мальчиков, которые в большинстве случаев после родов выживают, но имеют специфический внешний вид: отсутствие растительности на теле, бесплодие, половой инфантилизм, умственная отсталость (не всегда).
Хромосомные патологии при беременности
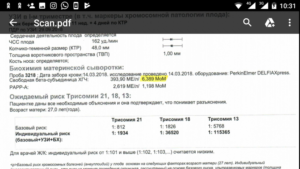
:
Хромосомные патологии при беременности, к сожалению, совсем не такая редкость, как хотелось бы.
Но, есть и хорошая новость – многие хромосомные патологии, по крайней мере, самые часто встречающиеся, можно диагностировать с помощью различных тестов еще на ранних сроках беременности.
Конечно же, вылечить это невозможно даже при самой ранней диагностике, но у будущих родителей хотя бы появляется выбор – готовы ли они к рождению особенного ребенка, или примут решение прервать беременность.
Если родители в любом случае решают оставить малыша, какое заболевание не было бы диагностировано, эта информация дает возможность максимально подготовиться к жизни после родов, обдумать, как и где они смогут лечить ребенка, будут теоретически знать, какие особенности ухода нужно иметь в виду и прочие важные нюансы.
Для начала посмотрим, что такое хромосомные патологии, какие они бывают, и что такое вообще хромосомы.
Хромосомы представляют собой палочковидные структуры в середине каждой клетки в организме. Каждая клетка имеет 46 хромосом, сгруппированных в 23 пары. Когда хромосома является ненормальной, это может вызвать проблемы со здоровьем в организме. Аномальные хромосомы чаще всего образуются в результате ошибки во время деления клетки.
Аномалии хромосом часто происходят из-за одного или нескольких факторов:
- Ошибки при делении половых клеток (мейоз)
- Ошибки при делении других клеток (митоз)
- Воздействие веществ, вызывающих врожденные дефекты (тератогены)
Мейоз
Мейоз — это процесс, при котором половые клетки делятся и создают новые половые клетки с половиной числа хромосом. Сперматозоиды и яйцеклетки — это половые клетки. Мейоз — это начало процесса развития ребенка. Когда сперматозоид оплодотворяет яйцеклетку, соединение приводит к зачатию ребенку с 46 хромосомами – это в случае нормы.
Но если мейоз не происходит нормально, у ребенка может быть лишняя хромосома (трисомия) или недостающая хромосома (моносомия). Эти проблемы могут привести к потере беременности, или они могут вызвать проблемы со здоровьем у ребенка.
Женщина в возрасте 35 лет и старше имеет более высокий риск рождения ребенка с хромосомной аномалией. Это потому, что ошибки в мейозе могут быть более вероятны в результате процесса старения. Женщины рождаются уже со всеми яйцеклетками в яичниках, но они начинают созревать в период полового созревания. Если женщине 35 лет, яйцеклеткам в яичниках также 35 лет.
Вас могут направить на анализ крови на хромосомные патологии при беременности, если вы беременны и старше 35 лет. В мужском организме процессы образования сперматозоидов продолжаются на протяжении всего репродуктивного периода. Поэтому, возраст не сильно увеличивает риск хромосомных нарушений у возрастных отцов.
Но более новые исследования предполагают, что редкие отклонения все же происходят.
Митоз — это деление всех других клеток в организме. Митоз приводит к тому, что количество хромосом в клетке удваивается до 92, а затем клетка делится пополам и количество хромосом также делится пополам — по 46.
Этот процесс постоянно повторяется в клетках по мере роста ребенка. Митоз продолжается на протяжении всей вашей жизни.
Он заменяет клетки кожи, клетки крови и другие типы клеток, которые повреждены или естественным образом погибают.
Во время беременности может возникнуть ошибка в митозе. Если хромосомы не делятся на равные половины, новые клетки могут иметь дополнительную хромосому (всего 47) или недостающую хромосому (всего 45).
Тератоген
Тератоген — это то, что может вызвать или повысить риск врожденного дефекта у ребенка. Это то, с чем может столкнуться мать во время беременности. Тератогены включают в себя:
- Некоторые лекарства
- Наркотики
- Алкоголь
- Табак
- Токсичные химикаты
- Некоторые вирусы и бактерии
- Некоторые виды излучения
Каждая из наших хромосом имеет характерную структуру. Исторически ученые использовали технику окрашивания, которая окрашивает хромосомы в полосатый рисунок. Эти шаблоны полос облегчают идентификацию каждой из наших отдельных хромосом, и благодаря этому можно составить визуальное изображение кариотипа. Любое отклонение от нормального кариотипа известно как аномалия хромосомы.
Половина всех самопроизвольных абортов происходит из-за хромосомных нарушений.
Самые серьезные хромосомные расстройства вызваны потерей или приобретением целых хромосом. Какие это могут быть заболевания:
- Трисомия 21 хромосомы – синдром Дауна (15 на 10 000)
- Трисомия 18 хромосомы – синдром Эдвардса (3 на 10 000)
- Трисомия 13 хромосомы – синдром Патау (2 на 10 000)
- Моносомия Х-хромосомы – синдром Шерешевского-Тернера (2 на 10 000)
- Кариотип XXY – синдром Клайнфельтера (10 из 10 000)
- Кариотип XXX (возможно и большее количество Х-хромосом, например, ХХХХХ) – синдром «суперженщины» (10 на 10000)
- Кариотип XYY (возможно большее количество Y-хромосомы – XYYY) – синдром «супермужчины» (10 на 10000)
- Структурные нарушения могут принимать несколько форм:
- Делеция – утрата части хромосомы, и вследствие этого, части генов, ответственных за те или иные функции в организме
- Дупликация – мутация, вызывающая повторение участка хромосомы, что приводит к дополнительному генетическому материалу.
- Транслокация – мутация, вызывающая перемещение одной части хромосомы в другую часть хромосомы (внутрихромосомно) или в другую хромосому вообще (межхромосомно). Есть два ключевых типа: обратный: сегменты из двух разных хромосом обмениваются частями, и второй — Робертсонский: вся хромосома прикрепляется к другой.
- Инверсия: мутация, какой-то участок хромосомы оказывается повернутым на 180о .
- Кольцевая хромосома – когда в обоих плеча хромосомы отсутствуют конечные фрагменты и они замыкаются, образуя круг
- Изохромосомия – когда в хромосоме фрагменты ДНК повторяются в обоих плечах
Структурные аномалии – это когда большие участки ДНК отсутствуют или лишние, при нормальном количестве хромосом.
Сбалансированные структурные аномалии включают перестройку генетического материала, но без общего прибавления или потери генетического материала, то есть «сумма» неизменна. Например, инверсии и транслокации.
Несбалансированные структурные отклонения связаны с получением или потерей генетического материала – остальные варианты структурных нарушений. Даже крошечные несбалансированные структурные аномалии могут повлиять на многие гены и, следовательно, оказать серьезное влияние на человека.
Чаще всего в практике встречаются транслокации и делеции, нежели другие виды структурных аномалий хромосом.
Несбалансированные структурные отклонения могут быть такими:
- Синдром Вольфа — Хиршхорна – делеция короткого плеча хромосомы 4 (1 на 50 000)
- Синдром кошачьего крика – делеция короткого плеча хромосомы 5 (1 на 50 000)
- Синдром WAGR – микроделеция короткого плеча хромосомы 11 (1 на 500 000 до 1 миллиона)
- Микроделеция Прадера-Вилли / Ангельмана с короткого плеча хромосомы 15 (1 на 15 000)
- Микроделеция Ди-Джорджи из длинного плеча хромосомы 22 (1 в 4000)
Детальная характеристика хромосомной патологии плода при беременности, частой причины врожденных патологий и потери беременности, имеет решающее значение для выяснения генов для развития плода человека.
Среди всех хромосомных аномалий, связанных с самопроизвольным прерыванием беременности, наиболее часто обнаруживаются хромосомные анеуплоидии, которые включают изменение числа копий всей хромосомы, например, трисомию 21, трисомию 13, трисомию 18 и моносомию X, и их встречаемость значительно возрастает с возрастом матери. Хромосомные структурные аномалии, возникающие из-за изменения структуры или частей хромосомы, например, делеции и дупликации, встречаются реже, чем хромосомная анеуплоидия, но скорость их обнаружения значительно улучшилась благодаря применению цитогенетических методов на основе микрочипов.
Рассмотрим немного детальнее некоторые заболевания, которые вызваны нарушениями со стороны количества или качества хромосом.
Пожалуй, самым распространенным заболеванием, о котором знают все, является синдром Дауна. При этом заболевании лишняя 21 хромосома вызывает пороки развития, но, как правило, они совместимы с жизнью, а в реалиях современного уровня медицины серьезные проблемы со здоровьем коррегируются, чем улучшаются прогнозы относительно качества жизни и продолжительности жизни.
Синдром Эдвардс
Синдром Эдвардса – возникает вследствие дополнительной 18 хромосомы. Такие детки рождаются с множественными врожденными пороками развития, причем это чаще девочки. Такие дети маловесные, при том что беременности донашиваются до нормального срока.
Как правило, для синдрома характерны, прежде всего, аномалии строения черепа – он имеет вытянутую форму, и лицевой череп также патологически развивается. Нижняя челюсть недоразвита, может быть расщелина неба и верхней губы, узкие глазные щели, деформированные, низкорасположенные ушные раковины.
Иногда может отсутствовать слуховой проход. Грудная клетка более широкая и короткая, чем у здоровых детей. Характерны и изменения конечностей. Кроме того, аномалии и со стороны внутренних органов – пороки сердца, сосудов, нарушения со стороны формирования мозговых структур, нарушение мышечного тонуса.
К сожалению, несмотря на любое лечение и уход, такие дети умственно не сохранны, интеллект сильно нарушен.
Продолжительность жизни этих детей небольшая – от 3 месяцев до года, но при легких формах заболевания ребенок может прожить несколько лет.
Синдром Патау
Синдром Патау – трисомия 13 хромосомы. Это очень тяжелая хромосомная аномалия, которая приводит к рождению глубоко инвалидизированных детей. Такие дети также рождаются обычно доношенными, но умеренно маловесными.
При беременности характерно многоводие, которое встречается в половине случаев при этой хромосомной патологии.
Из аномалий развития чаще всего встречаются: уменьшение объема мозга – микроцефалия, узкие глаза, возможны аномалии развития глаз в виде циклопии, уменьшении размеров глазных яблок, широкое основание носа, расщелины неба и губы, деформированные ушные раковины, могут быть лишние пальцы на кистях рук и стопах, пороки развития внутренних органов – от порока сердца до удвоения селезенки, почки имеют аномальное строение, половые органы также дефектны. Умственно такие дети не сохранны. Почти все дети с этим синдромом умирают в первый год жизни, но иногда могут жить несколько лет.
Синдром кошачьего крика
Синдром кошачьего крика – патология, которая вызывается делецией короткого плеча 5 хромосомы. Кариотип ребенка при этом — 46 XX или XY, 5р-. При этом выраженность проявлений синдрома зависит не от величины дефекта в хромосоме, а от отсутствия определенного маленького участка хромосомы.
Бывают также случаи мозаицизма, тогда проявления менее выражены. Особенностью детей с таким синдромом, что позволяет предположить патологию еще в родильном доме – характерный «мяукающий» плач ребенка, что происходит из-за аномального строения гортани.
Эта особенность обычно исчезает после первых 12 месяцев жизни. Также характерны маловесность, отставание в развитии, снижение мышечного тонуса, лунообразное лицо и широко расставленные глаза. С синдромом кошачьего крика девочки рождаются немного чаще, чем мальчики.
Кроме того, у таких детей часто бывает микроцефалия, пороки сердца, гипертелоризм, пороки внутренних органов и опорно-двигательной системы. При квалифицированном уходе, медицинском сопровождении прогнозы для жизни достаточно хорошие, но задержка психомоторного и физического развития имеет место.
В любом случае, само по себе заболевание коррекции не поддается, но улучшить качество жизни таких детей вполне возможно.
Cиндром WAGR
Еще один довольно редкий синдром – синдром WAGR. Название этого синдрома – аббревиатура от наиболее частых проявлений заболевания: W – опухоль Вильямса, A – аниридия, G – аномалии со стороны репродуктивных органов, R – отставание в умственном развитии.
Аниридия – это отсутствие радужной оболочки, и обычно сопровождается и другими аномалиями строения и развития органа зрения. Опухоль Вильямса – это нефробластома – очень злокачественная опухоль, которая характерна для детей до 5 лет, пол не важен.
Не всегда при этом генетической патологии наблюдаются сразу все эти признаки, и иногда проявления ограничены не только ними. Иногда этот синдром вообще обнаруживается при обследовании по поводу, например, аниридии.
Изолированное проявление какой-то из составляющих синдрома может и не вызвать подозрения на генетическую патологию, или стать явным уже в более старшем возрасте. Этот синдром не передается по наследству и является следствием спонтанной мутации, поэтому такие дети могут рождаться и у абсолютно здоровых родителей, как впрочем, при почти всех хромосомных аномалиях.
Многие хромосомные патологии могут иметь схожие проявления, и не всегда фенотипически можно сразу точно поставить диагноз. Для этого необходимо провести анализ кариотипа, чтобы иметь возможность давать прогнозы относительно здоровья и жизни таких детей
Источник: https://analiz-na-genetiku-pri-beremennosti.ru/xromosomnyie-patologii-pri-beremennosti.html





