Флебит вен на руках
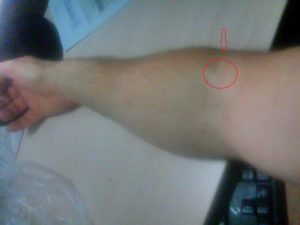
Поверхностный флебит вены на руке является частым заболеванием среди пациентов с ослабленной иммунной системой. Проявиться недуг может после инъекции, которая была проведена неправильно.
При нарушении происходит воспалительный процесс в венозной стенке, который может протекать в острой, изолированной либо хронической форме.
Воспаление вен в области кисти рук проявляется разными клиническими признаками, что зависит от вида патологии.
Вовремя не диагностированный флебит провоцирует тромбоз, плавно переходящий в тромбофлебит.
Источники возникновения
Локтевой флебит глубоких вен и другие типы воспалительного заболевания являются следствием влияния негативных факторов. В зоне риска пребывают люди, зависящие от наркотиков, не меняющие места уколов и шприцы перед очередной инъекцией.
У таких пациентов быстро воспаляются твердые вены из-за воздействия агрессивных химических веществ. Часто флебит на руке развивается у людей, злоупотребляющих спиртными напитками и проводящих самостоятельные инъекции при запоях.
Выделяют такие причины, влияющие на прогрессирование флебита:
- постоянные инъекции;
- после катетера, который пациент носил длительное время;
- варикоз на руках;
- после взятия крови из вены;
- травмирование сосудистых стенок;
- инфекционные очаги в организме;
- увеличенная нагрузка при вынашивании ребенка;
- недостаточно активный способ жизни;
- физические перенапряжения;
- несоблюдение мер безопасности при медицинских процедурах, вследствие которых возникает химический ожог.
Симптомы, сигнализирующие о проблеме
Покрасневший сосуд может свидетельствовать о воспалительном процессе.
Если воспалились и покраснели вены в области руки, то это могут быть первые признаки развития патологии. Принято разделять флебит вены на руке на такие типы, которые сопровождаются разной симптоматикой:
- эндофлебит с поражением внутренней сосудистой оболочки;
- перифлебит, характеризующийся воспалительной реакцией в наружной венозной стенке;
- пенфлебит, для которого свойственно воспаление всех участков сосуда.
Заметить симптомы флебита возможно, поскольку они ярко проявляются даже на начальной стадии:
- отек и боль в месте поражения;
- краснота или синюшность в зоне воспаленного сосуда;
- покраснение кожного покрова, расположенного вокруг вены;
- незначительное повышение температуры тела.
Отличительной чертой кубитального флебита от других болезней, сопровождающихся воспалением, является характер болей. У пациента болят верхние конечности даже в состоянии покоя.
При повреждении глубоких сосудистых сплетений краснота на кожном покрове может не проявиться. В таком случае отечность распространяется на пальцы кисти руки.
Если возник постинъекционный тромбофлебит, то человек обнаруживает, что воспаленная вена не только болит, но и затвердела.
Методы диагностики
УЗИ верхних конечностей назначается для постановки более точного диагноза.
Лечение флебита требуется проводить лишь после постановки точного диагноза. Определить воспалительное нарушение на руке помогает флеболог. Врач осматривает поврежденную верхнюю конечность и выясняет беспокоящие пациента симптомы. Постинъекционный флебит подтверждается посредством таких диагностических методов:
- ультразвуковое обследование руки с использованием допплера;
- дуплексное сканирование;
- трансумбиликальная портогепатография.
При невозможности диагностировать флебит в зоне руки основными диагностическими способами, проводится магнитно-резонансная томография.
Эффективны лекарства
Если воспалилась вена на верхней конечности, то можно воспользоваться аптечными препаратами. Лекарственная терапия назначается пациентам в начале развития флебита. Лекарство обязательно назначает врач, учитывая имеющуюся симптоматику.
При помощи медикаментов удается купировать воспалительный процесс в венах. Благодаря средствам, разжижающим кровь, удается предупредить тромб.
В таблице представлены основные фармсредства, помогающие устранить тромбофлебит руки после капельницы:
| Лекарства | Название |
| Мазь для локального использования | «Троксевазин» |
| «Гепарин» | |
| Медикаменты, сокращающие протромбин | «Фенилин» |
| «Дикумарин» | |
| Препараты, уменьшающие свертываемость крови | «Аспирин» |
| «Варфарин» |
УВЧ-терапия обезболивает и улучшает кровообращение в сосудах.
Восстановить двигательную способность руки, улучшить кровообращение, снизить болевой синдром возможно посредством физиопроцедур. Такие манипуляции усиливают лечебное действие медикаментов. Лечить флебит возможно при помощи таких физиотерапевтических процедур:
- облучение инфракрасными лучами;
- УВЧ-терапия;
- лечение под лампой «Соллюкс».
Народные методы
При воспалении вен на руках можно использовать природные вещества, которые обязательно согласовывают с доктором. Можно готовить компресс при флебите, используя гречневую крупу. Ее ошпаривают кипятком, помещают на больную конечность, а сверху прибинтовывают лист капусты. Можно также проводить лечение такими народными средствами:
- Вазелин и спирт. Компресс помогает устранить воспалительный процесс на руке. На ватный тампон капают несколько капель спирта и смазывают вазелином. Прикладывают средство к поврежденной области, фиксируя повязкой.
- Йод. На проблемном участке верхней конечности рисуют сеточку.
- Конский каштан. Из продукта делают кашицу, которую необходимо мазать несколько раз в сутки. Для приготовления потребуется кора и плоды дерева, взятые в равном количестве. Их измельчают до порошкообразного состояния и заливают 200 мл вина. Настаивают лекарство 3 дня, после чего выпаривают на огне до уменьшения жидкости в 2 раза. В готовую мазь добавляют 300 мл подсолнечного масла, перемешивают и используют наружно.
Хирургическое лечение
В случае осложнения заболевания может быть назначена перевязка поврежденного сосуда.
Если консервативные меры при флебите вен на руках не дают положительного результата, то назначается операция. Хирургия требуется в случае осложнения болезни. Применяются такие радикальные способы устранения воспаления:
- перевязка поврежденной вены;
- рассечение воспаленного сосуда и устранение тромба;
- полное иссечение проблемного участка с его последующей заменой на протез.
Чем опасны последствия?
Запущенный воспалительный процесс сосудов на руках провоцирует образование кровяного сгустка. Основным осложнением флебита является тромбофлебит глубоких вен, характеризующийся отрывом тромба.
При его попадании в легочную часть может наступить гибель пациента.
Оторвавшийся сгусток крови может нарушить кровообращение в воспаленной области, вследствие чего ткани отмирают и диагностируется гангрена верхней конечности.
Профилактика
Предотвратить развитие флебита вен рук и не допустить неприятных последствий возможно, выполняя профилактические рекомендации. При появлении гнойных ран на кожном покрове необходимо вовремя проводить лечение.
Ведение здорового, активного образа жизни и соблюдение правильного питания поможет избежать недуга. Риск прогрессирования флебита сокращается, если пациенту капельницы и уколы ставит опытный специалист.
Ежегодно рекомендуется проводить лабораторное исследование на определение вязкости крови для предупреждения тромбофлебита.
Источник: https://EtoVarikoz.ru/tromboobrazovanie/vidy/flebit-veny-na-ruke.html
Флебит вены на руке: лечение, причины, профилактика
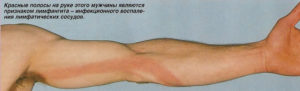
Почему возникает флебит вены на руке? Лечение, диагностика, причины и симптомы этого заболевания будут рассмотрены ниже.
Основные сведения
Что представляет собой флебит вены на руке (лечение этой патологии должен проводить только доктор)? Согласно утверждениям специалистов, флебитом называют воспаление участка венозных стенок, которое возникает по разным причинам. О них мы расскажем далее.
Что может быть вызвана болезнь?
В медицинской практике воспаление вен чаще встречается на нижних конечностях. Предрасполагающим фактором для развития такой патологии является варикоз. Однако следует отметить, что варикоз никогда не поражает сосуды рук. Поэтому воспаление вен на верхних конечностях возникает по другим причинам.
Врачи утверждают, что к развитию такого патологического процесса приводят нижеследующие нарушения:
- Склонность (повышенная) к тромбообразованию, которая может передаваться не только по наследству, но и развиваться в течение всей жизни пациента.
- Изменение показателей свертываемости крови.
- Понижение иммунитета.
- Замедленное прохождение крови по кровеносным сосудам. Обычно такое состояние отмечается при функциональной недостаточности сердца и его различных патологиях.
Почему еще возникает флебит вены на руке, лечение которого будет описано ниже? Пусковым механизмом для развития такой патологии служит повреждение стенок кровеносного сосуда или же попадание в него инфекционного возбудителя.
Нарушение целостности венозных стенок может носить и травматический характер. Например, постинъекционный флебит. Вероятность развития такой патологии особенно высока при постановке капельницы, игла которой в течение достаточно длительного времени травмирует внутренние слои вены.
Также незначительно вены рук травмируются при заболеваниях костно-суставной системы. Это связано с тем, что многие кровеносные сосуды проходят через узкие отверстия в костных образованиях. Их изменения приводят к тому, что отверстия сужаются или же вену сдавливает какой-либо патологический костный выступ. Продолжительная травматизация в конечном итоге вызывает развитие флебита.
Инфекции
Как устранить флебит вены на руке? Лечение антибиотиками назначается лишь в том случае, если причиной этого патологического состояния служит инфекция. Обычно это происходит в результате проникновения в вену банальной флоры, в том числе гемолитического стрептококка.
Инфицирование сосуда бактериями может произойти прямо перед развитием флебита. Входными вратами для таких микроорганизмов является глотка. Поэтому очень часто воспаление вен развивается сразу же после тонзиллита, ларингита или фарингита.
Согласно мнению специалистов, в организме больного инфекция может присутствовать постоянно в виде пиелонефрита, хронического тонзиллита, кариеса и т. д. При изменении характеристик крови и снижении иммунитета возбудитель начинает искать наиболее уязвимые места, после чего вызывает воспаление.
Как распознать флебит вены на руке? Лечение этого заболевания следует начинать только после обращения к доктору и постановки правильного диагноза.
Обычно воспаление венозных стенок сопровождается выраженным отеком, болевым синдромом и покраснением мягких тканей, окружающих его. Также возможно повышение температуры тела больного.
При поражении более глубоких сосудов покраснение может не наблюдаться. Довольно часто флебит на верхних конечностях принимают за воспаление пальцев, суставов кисти, локтя или неврит локтевого нерва. Это обусловлено тем, что стенка вены обычно воспаляется рядом с костно-суставной системой, а покраснение и отек носят разлитой характер.
Другие признаки
Чтобы распознать флебит вены на руке, следует в первую очередь обратить свое внимание на характер боли. Довольно часто она становится интенсивной при опускании верхней конечности вниз.
Это связано с притоком крови к пораженной части сосуда.
Болевые ощущения при этом носят нарывающий, дергающий и пульсирующий характер, в то время как для неврита и артрита характерна их постоянная интенсивность.
Также следует обратить свое внимание на время усиления боли. Она не затихает при обездвиживании руки и очень часто усиливается ночью.
Нельзя не отметить и то, что при флебите вен изменяются кожные покровы верхней конечности. Область возникшего отека может быть синюшной или багровой. Если воспаление было распространено по ходу вены, то появляются красные полосы. Кстати, температура кожи вокруг очага становится более низкой. Это обусловлено нарушением кровотока.
Последствия болезни
При развитии такого заболевания необходимо помнить о том, что воспаление кровеносного сосуда может вызывать образование тромба.
Если последний отслоится от своего места прикрепления, то с током крови он может попасть в полость сердца и закупорить просвет важнейших артерий.
Также тромб может препятствовать току крови на участке воспаления, что в конечном итоге приведет к омертвлению тканей и гангрене.
В связи со всем вышесказанным следует отметить, что на борьбу с этой патологией необходимо приложить все усилия. Категорически запрещается лечить флебит народными средствами и тем более игнорировать его.
Если воспаление распространилось по ходу вены, то необходима срочная госпитализация больного.
Благоприятные условия для устранения заболевания (профилактика)
Лечение флебита после катетера, а также других причин, необходимо начинать с создания оптимальных условий для ликвидации воспаления. Для этого необходимо:
- Чаще придавать верхней конечности возвышенное положение. Такая процедура облегчит отток крови и поспособствует снятию болевых ощущений.
- Аккуратно забинтовать конечность эластичным бинтом, что значительно облегчит работу венозной стенки, которая будет прилагать меньшие усилия для того, чтобы протолкнуть кровь. Также следует отметить, что процесс бинтования значительно снижает выраженность отека тканей. Использовать эластичный бинт следует сразу после пробуждения пациента, держа его руку вертикально. Запрещается сдавливать ткани, так как это нарушит кровоток. Время от времени бинт необходимо снимать. Руку при этом следует удерживать в приподнятом положении.
- Постоянно прикладывать к очагу воспаления холод (компресс на руку). Он замедлит развитие воспаления и воспрепятствует распространению инфекции, а также дезактивирует ее.
- Крайне важно при флебите соблюдать питьевой режим, который поможет разжижить кровь и снять проявления интоксикации.
Способ лечения
Лечить флебит грамотно невозможно без правильного выбора фармакологических средств. Как правило, при такой патологии используют лекарственные препараты, принадлежащие следующим группам:
- Венотонизирующие и влияющие на реологические характеристики крови, а также состояние сосудистых стенок. К этой группе относятся такие лекарства, как «Троксевазин», «Трентал», «Эскузан». Цена их вполне приемлема, поэтому приобрести такие препараты сможет практически каждый.
- Противовоспалительные средства, способствующие уменьшению или снятию интенсивности боли, а также купированию воспаления. В качестве такого препарата допускается применение любого НПВС (например, «Ибупрофен», «Мелоксикам», «Диклофенак» и прочее).
- Антибактериальные лекарства. К таким медикаментам относят: сульфаниламиды, цефалоспорины, тетрациклины, макролиды и другие. Их назначают только в том случае, если флебит на руке возник вследствие инфицирования.
Также в условиях стационара активно применяют препараты, которые разжижают кровь и препятствуют образованию сгустков. Делают это под строгим контролем показателей крови (например, «Курантил № 25»).
Использовать «Троксевазин», «Мелоксикам», «Трентал», «Диклофенак» и «Эскузан», цена которых не превышает 500-600 рублей, следует только по назначению флеболога. Следует также отметить, что лечение рассматриваемого заболевания представляет собой довольно продолжительный процесс.
После окончания медикаментозной терапии дискомфорт в пораженном участке руки (вены), а также отек в окружающей области и покраснения могут сохраняться еще очень долго (практически до нескольких недель).
Объективными симптомами улучшения состояния пациента служит уменьшение интенсивности болевых ощущений и выраженности покраснения, а также нормализация температуры тела больного.
Источник: https://FB.ru/article/248610/flebit-venyi-na-ruke-lechenie-prichinyi-profilaktika
Лимфатические узлы верхней конечности, расположение, функции
Частью лимфатической системы организма, служащей защитой органов тела, очищая, протекающую через неё лимфу от мусора, бактерий, инфекции, коллоидных образований, нуклидов, являются лимфатические узлы верхней конечности.
Лимфатические узлы (железы) состоят из мышечных волокон и соединительной тканевой капсулы, благодаря чему они имеют возможность сокращаться, чтобы перемещать прозрачную жидкость, называемую лимфой. Железы маленькие по размеру, розоватого цвета, в здоровом состоянии мягкие на ощупь. Лимфоузлы на руках выполняют важную роль, очищая лимфу, протекающую через них из всех областей организма.
Лимфа — чистая, живая вода (лимфа — греческое название) является частью микроциркуляционной системы.
Протекая по организму, на пути следования захватывает из тканей органов, крови, соединительной ткани нерастворимые частицы, коллоидные растворы, нуклиды, бактерии и другие посторонние вещества. В теле человека имеются свыше 500 желёз – фильтров, очищающих лимфу.
Расположены они обычно в подвижных местах (например, локтевые). Существуют участки тела, по которым лимфа течёт в противоположном направлении силы тяжести. Подвижные части увеличивают скорость течения потока.
Назначение, функции
Исследования показывают, что железы объединены в группы. Групп найдено несколько сотен, расположение по телу симметрично, но на правой стороне большее количество. Располагаются скопления рядом с кровеносными сосудами, их разветвлениями и внутренними органами.
По кровеносной и лимфатической системе из желёз происходит распространение белых кровяных телец, становящихся на пути инфекций.
Владея информацией о месте, где находятся лимфоузлы, можно определить размер, состояние, своевременно обратиться в поликлинику при обнаружении патологии.
Узлы внутри представляют собой лабиринт, называемый лимфатическими синусами, по которым течёт лимфа, а вместе с ней в железу попадают бактерии и различные чужеродные частицы. В состав лимфатической системы входят сосуды, капилляры, узлы.
Лимфа, протекающая через железы и сосуды, представляет собой прозрачную жидкость, состоящую из воды, белков, ферментов, витаминов и органических продуктов распада.
Она очищается фильтрами, на руках это железы верхних конечностей. В процессе очищения и уничтожения инфекции случается, что узел набух, но через некоторое время приходит в нормальное состояние.
Железы в составе лимфатической системы отвечают за иммунитет организма.
Кроме иммуннозащитной функции и фильтрации лимфы, железами выполняется формирование антител, лимфоцитов, макрофагов, поддержание в норме объёма межтканевой жидкости и крови; участие в обмене веществ таких, как белки, жиры, углеводы. Регулирование работы лимфатической системы происходит за счёт гормонов и нервной системы.
Расположение
На руках имеются надключичные и подключичные лимфоузлы, находящиеся выше подмышек и переходящие в подмышечные. Они располагаются по парам: один находится над ключицами, напарник, соответственно, под ключицей. По размеру они маленькие и не прощупываются.
Расположение следующей группы – это лимфоузлы на локтях. К локтевым и подмышечным лимфатическим узлам от предплечья лимфа течёт по поверхностным и глубоким сосудам, имеющимся на руке.
Расположение узлов на руке следующее:
- Медиальные, ниже локтя с внутренней стороны, в них лимфа приходит из предплечья и медиальной половины кисти; направляются в подмышечные и локтевые железы.
- Срединные, около кисти со стороны ладони.
- Латеральные – запястье, расположение посреди. Сосуды от 3, 4 и 5-го пальцев входят в локтевой лимфоузел, сосуды пальцев 1 и 2 входят в середину запястья.
- Поверхностные кубитальные, передняя поверхность локтевого сустава в локтевой ямке. Лимфатический узел принимает глубокие лимфатические сосуды, состоящие из капилляров мышц, надкостницы, сухожилий, капсул суставов и входящие в вены и глубокие артерии верхних конечностей в области сустава локтя.
- На плече находятся лимфоузлы надключичные и подключичные.
На пальцах узлов нет. Лимфа, протекающая по сосудам пальцев, как сказано выше, поступает в лимфоузел на локтях. Сосуды выходят из сплетений в коже ладони, пальцев, поднимаются вверх по руке.
Возможные болезни на руках, причины воспаления
Лимфатические узлы на руках подлежат обязательному обследованию в связи с тем, что в случае заболевания, их легко прощупать и определить степень набухания на ранней стадии. С возрастом происходят изменения в состоянии желёз: расположение и форма становятся другими. Вместо круглого шарика оказывается образование сегментного или ленточного вида в результате слипания узлов.
Лимфома
Существует высокая степень возможности заболевания некоторыми опасными болезнями как лимфома Ходжикина. Тогда узлы увеличиваются в размере, становятся болезненными при прикосновении. У человека появляются следующие симптомы:
- ломота
- озноб
- повышается температура
- потливость
- слабость
- отсутствует аппетит
Эти симптомы можно спутать с симптомами гриппа, но грипп, как вирусная инфекция, проходит быстро. Симптомы болезни Ходжикина сохраняются долго, поэтому рекомендуется срочное обращение к врачу.
Лимфостаз
Заболевание лимфатической системы может проявиться на верхних конечностях в опасной болезни Лимфостаз. Эта болезнь бывает врожденной и приобретённой. Предрасположенность к этой болезни высокая у женщин после операции молочной железы, железы на руках воспаляются:
- Часто опухание желёз на руках происходит в подмышечной области.
- Сопровождается болью при прикосновении, повышается температура.
- Отекает вся рука.
При болезни Лимфостаз рук следует носить бандаж из компрессионного трикотажа; можно сделать пневмокомпрессию аппаратом ЛфК или пройти курс лимфодренирующего массажа (ручной).
Для профилактики есть комплекс упражнений, выполняется в домашних условиях. Для замедления процесса можно принимать антибиотики в первые дни болезни (до четырнадцати дней).
Это будет способствовать уменьшению опухоли, приостановки процесса воспаления.
Другие причины
Причинами воспаления лимфатических узлов на руках становятся также:
- Повреждения и травмы лимфатической системы такие, как, вывихи, переломы, растяжения, ушибы.
- Онкология, инфекционное заболевание организма, последствия после операции, в частности, операции на молочных железах, ожирение.
- Увеличение веса может спровоцировать воспаление лимфатических узлов на руках. Важное условие, чтобы вес не увеличивался.
- Продвижение лимфы по сосудам осуществляется мышечными сокращениями. Узлы могут опухнуть вследствие бездеятельности верхних конечностей в течение длительного времени. Активное действие вызовет сокращение мышц, что ускорит течение лимфы по сосудам, опухоль исчезнет.
Если воспалилась железа около большого пальца, это гигрома. Лечение только хирургическое. Нельзя давить, может разорваться оболочка, жидкость попадёт в сустав или ткань, что грозит нагноением.
Руки отражают систему органов человека. Повреждение суставов рук повлечёт за собой воспаление паховых и подмышечных лимфатических узлов. Увеличение паховых желёз приведёт к болезни горла. Существует и обратная связь. Болезнь какого-нибудь органа отражается на увеличении размера и набухании лимфоузла на верхних конечностях.
Нередко случается, что воспаляются лимфатичесие сосуды, приводящие к гнойным заболеваниям верхних конечностей и возникновению гнойных лимфаденитов на лимфатических узлах.
Источник: https://ProLimfo.ru/stroenie/limfouzly/na-rukah
Лимфаденит: 5 групп причин, 7 ведущих признаков и 7 вариантов лечения проблемы

Лимфаденит (латинское название lymphadenitis, состоит из сочетания двух слов — lympha (лат. чистая вода) и aden (греч. железо) представляет собой заболевание, сопровождающееся воспалительным процессом в периферических лимфатических узлах.
Болезнь чаще всего вызывают попавшие в лимфоузлы по лимфатическим сосудам микроорганизмы (бактерии, вирусы или грибки) из очагов воспалительных процессов.
Лимфатические узлы являются своего рода фильтром для организма человека, появившуюся инфекцию они накапливают в себе и не дают ей распространиться, в результате чего их размеры увеличиваются и начинается воспалительный процесс.
Другие причины болезни – новообразования лимфоузлов и распространение раковых клеток из злокачественных опухолей. Ввиду смертельной опасности заболевания лечением лимфаденита должен заниматься квалифицированный специалист.
Что такое лимфаденит?
Это воспаление (протекающее остро или хронически), которое затрагивает лимфоузлы и возникает из-за проникновения в них патогенов или их токсинов.
Иногда развивается автономно, но всегда говорит об аномальном процессе в том или ином органе. Продолжительное сохранение воспаления в лимфоузлах чревато рядом серьёзных последствий, зачастую опасных для человека.
Лимфаденит является очень распространённым состоянием и сопровождает многие инфекции.
Отсутствие лимфаденита, что в настоящее время можно встретить довольно часто, не исключает присутствия в организме патогена или его токсина.
В норме можно прощупать только несколько увеличенные и безболезненные лимфоузлы, находящиеся под нижней челюстью, иные узлы не пальпируются. Данное состояние отмечается у более чем 75% населения.
Профилактика шейного лимфаденита
Чтобы избежать развития болезни, необходимо придерживаться следующих правил:
- Своевременно устранять очаги инфекции в организме — лечить кариозные зубы, воспалительные процессы в носоглотке и пр.
- Тщательно обрабатывать антисептиками микроскопические порезы и ссадины на коже шеи и лица.
- Соблюдать правила личной гигиены, регулярно принимать душ.
- Избегать переохлаждения.
Важное значение имеет иммунитет. Для его повышения врачи рекомендуют принимать закаливающие процедуры, комплексы витаминов и иммуномодуляторы.
Коротко о лимфатической системе
Лимфосистема представлена:
- селезёнкой;
- лимфатическими сосудами и узлами;
- лимфой.
Является сосудистой сетью, выполняя несколько важнейших задача, например:
- уничтожение болезнетворных организмов и их токсинов;
- помощь в метаболизме.
Селезёнка — центр лимфосистемы, а у плода также выполняет роль кроветворного отдела. Но после рождения эта функция угнетается и в ней происходит процесс дифференцировки лимфоцитов — ведущих охранителей системы иммунитета.
Именно в селезёнке они приобретают свои специфические функции. Формируются эти клетки в костном мозге, которых преимущественно располагается в костях таза, рёбрах, грудине, позвонках.
Оттуда в общий кровоток они поступают в незрелом виде и окончательно развиваются, попадая в селезёнку.
Лимфатические сосуды формируются при сочетании более мелких структур — лимфатических капилляров. функция — отток лимфатической жидкости от внутренних органов к лимфоузлам, которые соответствуют определённому региону. Сосудистые каналы же образуют более крупные структуры — лимфатические протоки и стволы. От них лимфа отходит в крупные вены, возвращаясь в общий кровоток.
Наиболее внушительными считаются:
- грудной лимфатический проток, собирающий лимфу от левой половины груди, брюшины, органов таза и ног;
- правый лимфатический проток — от правой верхней конечности, правой части груди, шейного и головного участка;
- левый ярёмный ствол — от левой половины шейного и головного участка;
- левый подключичный ствол — от левой верхней конечности.
Лимфоузлы выглядят как маленькие шарики от 1 — 2 мм до 2 см в диаметре. Располагаются они по ходу лимфатических сосудов. Поверхность узелка застилается соединительнотканной капсулой, под которой сконцентрировано огромное число лимфоцитов. задача — предупреждение генерализации аномальных процессов.
Они являются специфическим барьером на пути различных инфекционных агентов и локализуются:
- в шейной и головной зоне (подчелюстные, передние шейные, затылочные);
- в руках и ногах (локтевые, подмышечные, подколенные и паховые);
- в груди;
- в животе и брюшине (подвздошные, брыжеечные и тазовые).
Лимфа образуется во многих тканях организма за счёт перемещения некоторой жидкой и белковой части (около 10%) из кровеносных капилляров в лимфатические. В ней также находятся углеводы, жировые вещества, различные клеточные и микроэлементы.
Лимфатическая система является важнейшей составляющей организма, без которой он попросту не смог бы выжить, так как ежедневно его атакуют миллионы вредоносных частиц.
Подчелюстной лимфаденит у детей
У детей подчелюстной лимфаденит возникает реже, чем у взрослых. У малышей до трех лет заболевание и вовсе не может развиться, что обусловлено особенностями формирования лимфатической системы.
подчелюстной лимфаденит у ребенка
Если ребенка беспокоит боль в шейной или челюстной области, родителям следует аккуратно прощупать его узлы. Здоровые лимфоузлы довольно мягкие и подвижные, а сама процедура абсолютно безболезненна. При появлении болезненных ощущений или обнаружении уплотнения следует срочно обратиться к педиатру.
Основной причиной воспаления детских лимфоузлов являются заболевания зубов, десен и инфекция в носоглотке. Схему лечения подчелюстного лимфаденита у ребенка врач определяет индивидуально с учетом возраста пациента и допустимости приема медикаментов.
Виды лимфаденита
Прежде всего различают:
- острый лимфаденит. Образуется при попадании в лимфоузлы высокопатогенными организмами. Отличается интенсивным и быстротекущим воспалением в лимфоузле, протекающим на фоне недомогания — выраженной слабости, мигрени, жара. Без должной медицинской помощи склонен к переходу в гнойную форму;
- хронический лимфаденит. Часто становится последствием невылеченного острого процесса, этиологическим фактором является слабовирулентная (неагрессивная) флора. Характерно для сифилитеческого, туберкулёзного поражения.
В зависимости от возбудителя:
- специфический. Эту разновидность способны вызывать: микобактерия туберкулёза, чумная палочка, туляремийные бактерии, бледная трепонема, бруцеллы, актиномицеты, гонококки и др. Т.е. патология образуется на фоне специфических заболеваний — при гонорее, сифилисе, чуме, туберкулёзе, актиномикозе, туляремии, бруцеллёзе;
- неспецифический. Формируется при внедрении в организм ряда заразных и различных по структуре агентов, вызывающих нетипичные формы заболеваний. Среди возбудителей могут присутствовать: бактерии — стрептококк, моракселла, стафилококк, гемофильная или кишечная палочки, протей; вирусы — парагриппа, гриппа, респираторно-синцитиальный вирус, аденовирус, парамиксовирус, парвовирус; грибы — чаще всего рода Кандида.
По распространённости:
- одиночный — воспаление одного лимфоузла;
- регионарный — одной области;
- генерализованный — в воспаление вовлекаются множество лимфоузлов различных областей.
По характеру воспалительных изменений выделяют:
- гнойный лимфаденит — в узле присутствуют гнойные массы, которые обусловлены бактериальной флорой. Часто образуются абсцессы и аденофлегмоны — ограниченные и разлитые гнойники, требующие хирургического вмешательства;
- гиперпластический — характеризуется значительным скоплением в узле клеток иммунной системы (в основном лимфоцитов, макрофагов, нейтрофилов) и разрастанием;
- катаральный или простой, при котором отмечается незначительное недомогание, увеличение и гиперемия (покраснение) поражённого лимфатического узла;
- геморрагический — возникает пропитывание повреждённого узла кровью, наблюдается при сибирской язве или чуме;
- некротический — формируется значительное по размерам омертвение ткани лимфоузла.
В зависимости от места расположения:
- мезентериальный (мезаденит);
- шейный;
- подчелюстной;
- околоушной;
- подмышечный;
- паховый.
Наиболее грозной считается мезентериальная локализация лимфаденита ввиду сложности в её диагностике и возможности развития опасных жизнеугрожающих осложнений.
Классификация шейного лимфаденита
В практической медицине различают несколько типов шейного лимфаденита.
По характеру течения лимфаденит подразделяют на острый, хронический и реактивный.
Острый лимфаденит, в свою очередь, бывает:
- серозным — это вид характеризуется пропитыванием лимфоузла экссудатом без образования гнойника;
- гнойным — в этом случае происходит расплавление ткани узла с образованием абсцесса или флегмоны.
Хронический лимфаденит может быть:
- абсцедирующим (с образованием гнойника);
- продуктивным (гиперпластическим), при котором происходит значительное увеличение количество лейкоцитов в узлах.
По типу возбудителя патологический процесс может быть:
- бактериальным;
- вирусным;
- грибковым.
По характеру возбудителя выделяют следующие типы:
Источник: https://AptekaTamara.ru/bolezni/shejnyj-limfadenit.html
Лимфоузлы на руках: расположение и функции, причины воспаления
Эндокринолог высшей категории Анна Валерьевна
33875
Дата обновления: Март 2020
Роль лимфатической системы в человеческом организме сложно переоценить. Именно лимфоузлы не только не дают размножаться патогенной микрофлоре, но и участвуют в синтезе лейкоцитов. Благодаря этим образованиям обеспечивается иммунный ответ организма.
Однако они далеко не во всех случаях способны справиться с инфекционными агентами, и в случае проникновения бактерий или вирусов в организм лимфоузлы на руках и в других частях тела могут воспаляться. Увеличение лимфатических узлов является тревожным симптомом, требующим незамедлительного обращения к специалисту.
Причиной подобного состояния может быть целый ряд патологий.
Особенности лимфоузлов на руках
Лимфоузлы увеличиваются чаще всего при онкологии или воспалительных заболеваниях, но ещё одной из возможных причин является ожирение
В отличие от кровеносной системы, лимфатическая система является линейной. Лимфа транспортируется в одном направлении, от периферии к центру, представляя собой барьер для проникновения в организм вирусов, бактерий и раковых клеток.
К лимфоузлам на руках относятся следующие группы лимфоидных образований:
- Латеральные. Находятся посередине запястья.
- Срединные. Располагаются на ладони руки. Являются крайними узлами верхних конечностей, поскольку на пальцах рук отсутствуют лимфоузлы. Тем не менее, в пальцах находятся лимфатические сосуды, посредством которых происходит транспортировка лимфы в локтевые узлы, а далее – вверх по руке.
- Локтевые. Их делят на поверхностные кубитальные и медиальные. Первые залегают непосредственно в локтевом суставе, а именно – в передней его части. Медиальные лимфоузлы находятся чуть выше локтевого сустава, на внутренней стороне руки. Через них лимфа доставляется в узлы предплечья, после чего направляется в подмышечные впадины.
- Подмышечные. Эти лимфоузлы располагаются непосредственно в подмышечных впадинах, под руками, примыкая к внутренней стороне мышц грудины.
- Подключичные и надключичные. Они находятся между грудиной и подмышечными впадинами. Сюда лимфа попадает из подмышечных узлов. Данный отдел лимфатической системы непосредственно связан со щитовидной железой. Эти лимфоузлы отличаются очень маленькими размерами, а потому прощупать их у здорового человека не удастся. Для них характерно парное размещение, когда один узел находится над ключицей, а второй – под ней.
Анатомия и физиология
Строение лимфоузлов включает в себя два структурных элемента корковое и мозговое вещество. Кора делится на 2 зоны:
- Поверхностная зона, которая состоит из лимфатических фолликулов.
- Зона глубокой коры, расположенная на стыке мозгового и коркового слоев.
Основу узла составляют пучки соединительной ткани. Посредством них обеспечивается транспортировка лимфы с ее последующим очищением от патогенной микрофлоры.
К основным функциям лимфоузлов относятся:
- Очистка крови и лимфы от вредоносных агентов.
- Стимуляция работы иммунной системы. При проникновении в организм патогенной микрофлоры лимфоузлы способствуют увеличению выработки лимфоцитов, препятствующих развитию воспалительного процесса.
- При ряде заболеваний именно лимфоузлы на руках способствуют формированию макрофагов и антител.
- Лимфатические узлы, расположенные на руках, принимают участие в регулировании объема межтканевой жидкости.
- Контроль обменных процессов в организме.
Нормальные размеры
Здоровые лимфоузлы гладкие, упругие, перекатываются под кожей, пальпация не вызывает болезненных ощущений, а на близлежащих участках кожи отсутствуют признаки покраснения
В норме размеры лимфоузлов на руках не превышают 0,5 см. Поэтому прощупать их оказывается довольно сложно. Они не должны выступать под кожей. Даже при успешной пальпации нажатие на узел не вызывает болезненности. Сам же лимфоузел является мягким и эластичным. Узел должен свободно двигаться под кожей, перекатываясь, и не быть спаянным с окружающими тканями.
Лучше всего пальпации поддаются лимфоузлы, расположенные в подмышечных впадинах. Но и их обнаружение – довольно сложная задача. При наличии увеличения и болезненности необходимо обратиться к врачу.
Повод для визита к специалисту
Любые отклонения от вышеописанных параметров лимфоузлов требуют немедленного обращения к терапевту, который направит пациента на комплексное обследование.
Увеличение лимфоузлов может свидетельствовать о развитии в организме пациента следующих заболеваний:
- Лимфома. Наиболее опасной в данном случае является лимфома Ходжкина. Она может проявляться воспалением лимфоузлов на руке выше локтя и выраженной болезненностью при прикосновении к ним. Недуг сопровождается следующими симптомами: озноб, ломота в теле, потливость, повышенная температура, общая слабость, отсутствие аппетита.
Важно! Симптоматику данного заболевания нередко путают с гриппом, симптомы которого проходят значительно быстрее. Лимфома Ходжкина имеет длительное развитие.
- Лимфостаз. Существует две формы недуга: врожденная и приобретенная. Обе они вызывают воспаление лимфоузлов под мышками, которое сопровождается болезненностью при прикосновении. У больного наблюдается повышение температуры и отекает рука.
- Травмы лимфатической системы.
- Онкологические процессы или последствия операций, связанных с удалением опухолей. Чаще всего подобные последствия возникают при хирургических вмешательствах по поводу новообразований молочных желез.
- Ожирение.
Если лимфоузлы увеличились и болят
Боль в области лимфатического узла часто списывают на патологии в суставах или перенапряжение руки – это неправильно, следует незамедлительно обратиться к врачу
Увеличение узлов может достигать значительных размеров. К примеру, подмышечные лимфоузлы способны увеличиваться до размеров куриного яйца. При отсутствии своевременной терапии воспалительный процесс будет усугубляться, провоцируя развитие всевозможных осложнений. В результате может потребоваться операция по удалению лимфоузлов.
Чтобы предотвратить неблагоприятные последствия, необходимо обратиться к врачу, если:
- Лимфоузлы увеличились настолько, что стали проглядывать через кожу.
- При пальпации ощущаются плотные шарики диаметром более 0,5 см.
- Возникает болезненность при пальпации или же постоянная боль в пораженной зоне.
- Лимфоузел спаян с окружающими тканями.
- Кожа вокруг узла изменила свой цвет (покраснела или посинела).
Лимфоузлы могут незначительно увеличиваться в размерах даже при обычной простуде. Это нормальный процесс, который свидетельствует о том, что организм борется с возбудителем инфекции. После стабилизации состояния пациента лимфоузлы уменьшаются сами собой.
Как правило, увеличение лимфоузлов не является единственным симптомом развития воспалительного процесса. Параллельно с ним у пациента присутствует общее недомогание, снижение трудоспособности и, нередко, повышение температуры тела.
Диагностика
Поскольку увеличение лимфоузлов на руках может быть спровоцировано целым рядом недугов, то для определения первопричины необходимо провести комплексную диагностику. Она состоит из следующих этапов:
- Изучение симптоматики и сбор анамнеза. Специалист выслушивает жалобы пациента, осматривает его и проводит пальпацию пораженных мест. В ходе осмотра врач обращает внимание на размеры лимфоузлов, их локализацию и выраженность возникающих болевых ощущений.
- Лабораторные исследования. Позволяют определить наличие воспалительного процесса в организме. Для этого пациент сдает кровь на сахар, общий и биохимический анализы. Если у врача имеются подозрения на развитие онкологического процесса, то также необходимо взять кровь на онкомаркеры. В качестве дополнительных процедур могут проводиться анализы на венерические заболевания.
- Если у врача присутствуют подозрения на развитие злокачественного процесса, то пациенту проводится тонкоигольная биопсия. Она позволяет сделать анализ клеточного состава пораженного лимфоузла.
- Аппаратная диагностика. Предполагает прохождение таких процедур, как УЗИ, рентгенография, МРТ и КТ. По результатам подобной диагностики удается установить не только факт наличия воспаления, но и выявить его причину и локализацию патогенного очага.
Как лечить лимфоузлы?
Самое первое – нужно отправиться к терапевту, который выпишет направление для сдачи необходимых анализов на предмет выявления воспаления или инфекции
Поскольку увеличение лимфоузлов не является отдельным заболеванием, а представляет собой лишь симптом другого недуга, то лечение должно быть направлено на первопричину лимфаденита.
В зависимости от основной болезни могут быть выбраны следующие лечебные тактики:
- Для лечения заболеваний инфекционного характера применяются противовирусные и противогрибковые средства, а также антибиотики. Конкретная тактика лечения зависит от типа возбудителя.
- Если у пациента выявлено ожирение, то в первую очередь необходимо снизить его вес. Для этого в ряде случаев необходимо провести коррекцию гормонального фона.
- При наличии онкологического заболевания требуется проведение химиотерапии и лучевой терапии. Нередко при этом необходимо оперативное вмешательство.
- Лечение лимфостаза осуществляется с применением физиотерапевтических методик.
Первые же признаки лимфаденита являются тревожным симптомом и могут свидетельствовать о развитии в организме тяжелых заболеваний. Поэтому не следует медлить с посещением врача при наличии таких признаков. Категорически не рекомендуется прикладывать к воспаленным узлам компрессы, прогревать их и применять другие методы самолечения.
Источник: https://limfouzel.ru/limfouzly/limfouzly-na-rukah/





