Что такое легкая дисплазия шейки матки: какие могут быть осложнения патологии и отзывы женщин

В настоящее время патологии шейки матки занимают лидирующие позиции среди всех гинекологических заболеваний.
Дисплазия – это предраковая патология, которая обязательно должна своевременно диагностироваться и правильно лечиться.
Легкая или слабая дисплазия первой степени в случае адекватной терапии имеет благоприятный прогноз, тогда как запущенные стадии недуга дают толчок для развития онкологии.
Что такое дисплазия шейки матки
По сути, дисплазия – это состояние, которое сопровождается появлением в эпителиальном слое шейки атипичных клеток.
Шейка матки состоит из надвлагалищного и влагалищного отдела, который доступен для гинекологического осмотра.
Внутри шейки имеется цервикальный канал, который одним концом открывается во влагалище, а другим в маточную полость. Слизистая цервикального канала состоит из плоского эпителия, а граница, где один вид эпителиальных клеток переходит в другой называется зона трансформации.
Именно в этой области чаще всего и развивается дисплазия.
Эпителий имеет три слоя – основной, промежуточный и поверхностный, причем клетки каждого слоя отличаются друг от друга.
Так вот, дисплазия – это не только изменение числа слоев эпителия, но и строения клеток, которые их образуют.
Причины возникновения
Чаще всего основной причиной дисплазии шейки матки является наличие в крови женщины вируса папилломы, особенно штаммов, имеющих высокую онкогенность.
Ученые давно пришли к выводу, что большинство атипичных процессов имеют тесную связь с активизацией папилломавируса. После того, как вирус проникает в клетку, он встраивается в ее ДНК, и начинает изменять ее структуру.
Если вирус папилломы обладает низким онкогенным риском, он может провоцировать папилломы, кондиломы и бородавки, а высокоонкогенные штаммы вируса приводят к образованию атипичных клеток.
Чаще всего вирус остается неактивным благодаря хорошей работе иммунной системы, но как только иммунитет слабеет, развитие клеточной атипии становится вполне возможным.
Факторы риска, которые могут спровоцировать дисплазию следующие:
- раннее начало половой жизни;
- роды до 16 лет;
- отсутствие постоянного полового партнера;
- заболевания, которые угнетают иммунитет;
- вредные привычки;
- воспалительные и инфекционные заболевания половых органов;
- гормональные нарушения;
- дефицит витаминов;
- наличие онкологических процессов в половом члене интимного партнера;
- наследственность.
Легкая степень образования
Дисплазия шеечной области делится на три степени, которые различаются по тяжести.
Легкая дисплазия – это 1 степень, которую по-другому называют слабовыраженная дисплазия. Существует еще 2 степень и 3 степень патологии, которые протекают гораздо тяжелее и сложнее поддаются терапии.
Легкая степень дисплазии ярких клинических симптомов не имеет, и длительное время может протекать никак не проявляясь, и не беспокоя женщину.
Но когда заболевание переходит в следующую стадию, и в процесс вовлекаются вторичные половые инфекции, недуг начинает проявляться следующим образом:
- жжение и зудящие ощущения в половых органах;
- наличие кровянистых выделений после полового контакта;
- появление выделений с неприятным запахом (если развивается воспалительный или инфекционный процесс).
Болевые ощущения при дисплазии практически всегда отсутствуют, а само заболевание часто протекает на фоне таких патологий как гонорея, хламидиоз, влагалищные кондиломы.
Дисплазия может регрессировать или прогрессировать самостоятельно в зависимости от состояния иммунной системы.
Чаще всего легкая дисплазия диагностируется у молодых женщин до 35 лет, однако, и более позднее развитие недуга не исключается. Надо сказать, то легкая степень дисплазии может возникать и в период вынашивания ребенка, причем сама беременность не улучшает, но и не усугубляет состояние слизистой.
От рака легкая дисплазия отличается тем, что изменения, которые происходят в клетках не затрагивают ни сосуды, ни мышечные волокна, а также никогда не простираются за пределы базальной оболочки.
Однако, с прогрессированием забеливания характер изменений может меняться, поэтому так важна ранняя диагностика недуга.
Другие степени
В зависимости от того какие именно изменения происходят в эпителии, и насколько сильно они распространяются принято выделять следующие стадии дисплазии:
- Легкая – 1 степень – повреждение касается только базального слоя.
- Умеренная – 2 степень – в патологический процесс вовлекается и базальный и внутренний слой.
- Тяжелая – 3 стадия – повреждаются все три слоя слизистой. Риск развития онкологии очень высок, поскольку подобное состояние сопровождается активной клеточной атипией, при которой наблюдаются клетки с раздвоенными или увеличенными ядрами.
Что будет если патологию не лечить?
Как уже понятно и вышесказанного, дисплазия сопровождается ростом атипичных клеток, что собственно и влечет за собой онкологию шейки матки.
Если лечение дисплазии не оказывается или оказывается неправильно, заболевание прогрессирует, и переходит в более тяжелую стадию, при этом риск развития злокачественного процесса повышается.
Кроме того, дисплазия часто осложняется воспалительными или инфекционными процессами, что может спровоцировать ряд серьезных заболеваний половых органов.
Методы диагностики
Для того, чтобы поставить точный диагноз и правильно опередить степень дисплазии, врачи используют сразу несколько методов:
- Гинекологический осмотр – выявление визуальных изменений слизистой – появление пятен, изменение цвета, разрастание эпителия.
- Цитология мазка – обнаружение отклонений в клеточном развитии, а также подсчет численности клеток и определение их размеров.
- ПЦР анализ – помогает выявить микроорганизмы, которые невозможно обнаружить при анализе мазка на микрофлору. В ходе анализа можно обнаружить даже небольшое количество атипичных клеточных структур.
- Анализ крови на гормоны – необходим, чтобы выявить зависимость дисплазии от гормонального фона.
- Клинические анализы мочи и крови, в ходе которых выясняется состав исследуемого материала.
- Биопсия – очень эффективный анализ для выявления дисплазии.
- Аппаратная диагностика – УЗИ, кольпоскопия – позволяют детально визуализировать поврежденную слизистую и определить масштабы патологического процесса.
Медикаментозное лечение
Медикаментозное лечение может быть эффективно в легкой или в умеренной степени дисплазии.
Чаще всего назначаются:
- Иммуностимуляторы. Поскольку в большинстве случаев заболевание провоцирует вирус, необходимо поднимать иммунитет, чтобы организм смог бороться с инфекцией. Назначаются Изопринозин, Реаферон, Продигиозан. Иммуностимуляторы необходимо принимать длительно, даже после окончания лечения, чтобы предотвратить возможность рецидивов.
- Антибактериальные препараты. Данные средства назначаются исключительно для борьбы и профилактики воспалительных процессов. Препарат подбирается индивидуально, но чаще всего назначаются Тержинан, Гексикон, Макмиррор, Клиндамицин, Метронизадол, Клион Д. Антибиотики при дисплазии актуальны практически во всех случаях, поскольку риск присоединения инфекции достаточно велик.
- Препараты для восстановления микрофлоры. Лактонорм, Лактожиналь, Ацилакт.
- Витамины.
Эффективны ли народные средства?
Лечение дисплазии народными способами может быть использовано в качестве дополнительной терапии к основному лечению, кроме того, оно обязательно должно приводиться под контролем врача.
Если народные средства не приносят ожидаемого эффекта, не стоит продолжать ждать от них чуда, необходимо применять другие варианты лечения недуга.
Для лечения дисплазии народные целители предлагают использовать:
- сосновые почки и иглы;
- календулу;
- алоэ;
- прополис;
- облепиховое масло;
- зеленый чай;
- эвкалипт;
- корень лопуха;
- клевер;
- витекс;
- астрагал и другие.
Требуется ли хирургическое вмешательство?
Хирургическое вмешательство назначается в следующих случаях:
- 3 степень недуга;
- 1 степень онкологии;
- неблагоприятные результаты цитологического анализа и биопсии.
Хирургическое лечение проводится следующими методами:
- диатермокоагуляция;
- криодеструкция;
- лечение лазером;
- лечение радиоволнами.
Источник: https://zhenskoe-zdorovye.com/ginekologija/bolezni-matki/displaziya-shejki/legkaya.html
Дисплазия шейки матки 1 степени – лечить или не лечить

Афанасьев Максим Станиславович.
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
«В июне мне поставили диагноз «дисплазия шейки матки 1 стадии». Мой гинеколог сказала, что лечение легкой дисплазии шейки матки не требуется, она пройдет самостоятельно.
В июле того же года уточненный диагноз выглядел уже так: «дисплазия шейки матки 3 степени». В августе – «рак ин ситу»… Тогда, в одном шаге от рака, мне очень повезло – я нашла в интернете публикации Максима Станиславовича и прошла у него лечение.
Пусть мой случай послужит примером того, каким стремительным может быть развитие дисплазии, и у вас может не быть в запасе нескольких лет, о которых так любят говорить гинекологи на приеме».
Ольга, 37 лет.
Многие мои пациентки приходят ко мне с похожей историей. Я написал эту статью, чтобы развеять некоторые укоренившиеся заблуждения по поводу дисплазии 1 и ответить на непростой вопрос, нужно ли ее лечить.
Дисплазия дисплазии рознь.
Это заболевание вызывается разными причинами. И если в одних случаях наблюдательная тактика действительно может закончиться самоизлечением, то в других случаях дисплазия переходит в тяжелые формы, которые считаются предвестниками рака.
Я расскажу, как понять, опасная у вас дисплазия, или нет. И при наличии показаний настоятельно призываю активно ее лечить.
Современный безоперационный метод фотодинамической терапии (ФДТ), который я применяю в своей практике, позволяет надежно избавиться от атипичных клеток и от вируса папилломы человека, остановить прогрессирование дисплазии и переход ее в рак.
Что такое дисплазия шейки матки
Дисплазия – это изменение клеток плоского эпителия шейки матки и появление так называемых атипичных клеток.
Такие клетки имеют увеличенное бесформенное ядро или множество ядер, активно делятся, нарушается их правильное расположение в эпителии и способность выполнять заложенную природой функцию.
Именно гигантские ядра и активное деление ищет цитолог, когда рассматривает ваш мазок на атипические клетки (PAP-тест).
| Нормальная клетка плоского эпителия и атипические клетки с увеличенными ядрами. |
Причины атипии клеток можно условно разделить на бактериальные и вирусные.
Бактериальная дисплазия первой степени по своей сути – это хроническое воспаление шейки матки (цервицит, кольпит). Клеточные изменения в этом случае вызываются агрессивной средой. Такая форма дисплазии не требует онкологической настороженности. После правильного противовоспалительного лечения размер ядер и форма клеток возвращаются в норму.
И совсем другое дело, если клетка заражается вирусом папилломы человека (ВПЧ) высокого онкогенного риска.
Вирус в эпителии может существовать в двух формах – в «спящем» и активном состоянии. В момент ослабления иммунитета ВПЧ переходит в агрессивную стадию, генетический материал вируса встраивается в ДНК клетки и запускает развитие болезни.
Обычно такие дефектные клетки с измененной ДНК организм ремонтирует или уничтожает. Но вирус папилломы «выключает» сигнализацию, и поломанная клетка теряет возможность сообщить «ремонтным бригадам» о своей болезни. Наша иммунная система продолжает воспринимать ее как здоровую, поэтому не препятствует делению и трансформации.
Встроенный в ДНК вирус активно воспроизводит сам себя, стимулирует клетку активно делиться, с каждым делением повреждения накапливаются.
Так заболевание прогрессирует до дисплазии умеренной и тяжелой степени, которые уже относятся к предраковым заболеваниям шейки матки и требуют лечения у онкогинеколога. Этот же механизм лежит в основе развития рака шейки матки.
Признаки слабой дисплазии шейки матки: какие симптомы должны вас насторожить
Дисплазия не имеет симптомов. Это основная причина, по которой вы минимум один раз в год должны посещать своего гинеколога, даже если у вас нет никаких жалоб.
Иногда на фоне дисплазии наблюдаются выделения необычного цвета и запаха, зуд и жжение, но эти симптомы не являются проявлением дисплазии и лишь показывают наличие сопутствующего воспаления.
Что такое LSIL шейки матки и CIN 1
Исторически сложилось так, что у дисплазии 1 степени много названий. Одна из причин – богатство эпитетов русского языка. Это все одно и то же заболевание:
- слабо выраженная дисплазия шейки матки,
- дисплазия эпителия низкой степени,
- слабая дисплазия плоского эпителия,
- начальная стадия дисплазии,
- дисплазия легкой степени,
- небольшая дисплазия и т.д.
Вторая причина состоит в том, что диагноз «дисплазия 1» много раз меняла свое официальное название. До 1988 года международным названием дисплазии была Cervical Intraepithelial Neoplasia – цервикальная интраэпителиальная неоплазия шейки матки 1 степени. Сокращенно CIN I, или ЦИН 1 шейки матки.
Но так как термин «неоплазия» означает «новообразование», то есть опухоль, название скорректировали. Современное международное название этого заболевания LSIL – low grade squamous intraepithelial lesion – низкая степень интраэпителиального поражения. Термин «поражение» более точно отражает характер изменения клеток.
В отличие от LSIL, дисплазия тяжелой степени с обширным поражением эпителия называется HSIL – high grade squamous intraepithelial lesion – высокая степень плоскоклеточного интраэпителиального поражения. В группу HSIL включают умеренную дисплазию и рак «на месте» (рак «in situ»).
Нужно запомнить, что сейчас заболевание называется LSIL. И только так.
Но так как гинекологи до сих пор используют самые разнообразные формулировки, то же самое позволим себе и мы.
Правильная диагностика дисплазии 1 степени: как держать заболевание под контролем
Чтобы обнаружить дисплазию вовремя, вам нужно посещать гинеколога хотя бы один раз в год, а с 21 лет в обязательном порядке проводить дополнительные исследования.
Вот инструкция, что нужно делать и для чего.
ШАГ 1. Осмотр гинеколога. Он называется осмотром в зеркалах.
Часто ограничиваются только этим этапом, и тогда в медицинской карте вместо вызывающего настороженность подозрения на LSIL может появиться диагноз «эрозия шейки матки». Действительно, в этом случае даже подготовленный специалист не всегда может «на глаз» отличить одно от другого.
Главное в этом случае – не начинать активное лечение эрозии, так как оно может ускорить процесс перехода слабовыраженной дисплазия шейки матки в тяжелую форму. Нужно пройти дополнительные исследования, чтобы исключить присутствие атипических клеток и ВПЧ.
ШАГ 2. Мазок из шейки матки на цитологическое исследование.
Второе название этого анализа – ПАП тест (PAP тест).
Анализ на выявление/исключение атипических клеток проходит несколько этапов, и крайне важно соблюсти технологию проведения анализа на каждом из них.
Цитологическое исследование начинается не в лаборатории, а в кабинете вашего гинеколога, и первый его этап – правильный забор материала.
Мазок из шейки матки берется специальной щеткой – такой, как на иллюстрации. Это очень важно! Только такая щетка позволяет взять клетки для анализа со всей окружности шейки матки и из цервикального канала. Это существенно снижает вероятность, что какой-либо измененный участок будет пропущен.
Раньше для этой цели использовались шпатели. Сегодня они уже не актуальны.
| Так выглядит самая лучшая щетка для забора мазка с шейки матки на атипичные клетки. |
| Такая щетка позволяет взять клетки для анализа со всей окружности шейки матки и из цервикального канала. |
Вторым этапом мазок наносится на стекло и отправляется в лабораторию цитологу, который окрасит его и определит наличие или отсутствие атипичных клеток. При дисплазии 1 цитолог в заключении напишет «цитограмма соответствует LSIL», или «плоский эпителий с явлениями LSIL».
Будет лучше, если вы сдадите не классический ПАП-тест, а мазок из цервикального канала методом жидкостной цитологии. Он считается самым достоверным. В этом случае содержимое щетки не наносится на стекло. Головка щетки целиком погружается в контейнер со специальным раствором и отправляется в лабораторию.
Для большей достоверности рекомендую проводить цитологической исследование методом ЖИДКОСТНОЙ ЦИТОЛОГИИ.
| При выполнении жидкостной цитологии в лабораторию в специальном растворе отправляется наконечник щеточки целиком. |
Источник: https://rakshejkimatki.ru/displaziya-shejki-matki-1-stepeni/
Дисплазия шейки матки — лечение всех стадий, диагностика, профилактика. — Клиника «Доктор рядом»
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия.
Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку.
Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Причины возникновения дисплазии шейки матки
Данным заболеванием чаще всего страдают женщины, находящиеся в детородном возрасте – от 25 до 35 лет. К основным факторам, провоцирующим развитие заболевания, относятся:
- вирус папилломы человека – онкогенные типы ВПЧ-16 и ВПЧ-18 в 95-98% случаев провоцируют развитие патологического процесса. Вследствие активности вируса осуществляется пролиферация клеток базального и парабазального слоев, клетки, затронутые вирусом, разрастаются и оказываются в верхних слоях эпителия, где происходит размножение вирусных клеток.
- иммунодефицитные состояния, возникающие вследствие влияния на иммунную реактивность различных хронических заболеваний, медикаментозных средств, стрессовых ситуаций, несбалансированного питания;
- активное и пассивное курение – риск появления дисплазии шейки матки возрастает в четыре раза;
- вагиниты, вагинозы, кольпиты, эктопия и эрозия маточной шейки, лейкоплакия вульвы;
- раннее начало половой жизни и роды – в возрасте до 16 лет;
- беспорядочная половая жизнь, отказ от использования средств контрацепции, особенно презервативов;
- большое количество абортов;
- нарушение гормонального фона вследствие возникновения беременности, менопаузы, применения оральных контрацептивов и гормональных медикаментозных средств;
- возникновение травматических повреждений шейки матки в процессе родовой деятельности и иных случаях;
- дефицит ряда витаминов – А, С, β-каротина.
Симптомы
Как правило, дисплазия шейки матки не проявляется самостоятельными клиническими признаками. Примерно у 10% пациенток наблюдается скрытое течение болезни. Но при тяжелых стадиях заболевания возможно возникновение периодических болевых ощущений внизу живота. Чаще всего происходит присоединение микробных.
В этом случае проявляется симптоматика кольпита либо цервицита – появление зуда, жжения, выделений из половых органов нехарактерного цвета, запаха, консистенции. После интимной близости, применения тампонов выделения могут быть кровянистыми.
Обычно, дисплазия шейки матки сопутствует таким болезням, как хламидиоз, гонорея, образование остроконечных кондилом во влагалище, на вульве, коже ануса.
Развитие болезни может протекать длительное время и регрессировать самостоятельно после того, как было осуществлено лечение воспалительных заболеваний. Но в большинстве случаев происходит активное развитие дисплазии.
Способы диагностирования
При отсутствии ярко выраженных клинических признаков диагностика дисплазии шейки матки осуществляется с применением лабораторных, клинических и инструментальных методик, к которым относятся:
- проведение осмотра шейки матки посредством влагалищных зеркал. Таким образом возможно заметить клинические проявления дисплазии – изменение цвета слизистой, наличие блеска в области наружного зева, пятен, разрастания эпителия шейки;
- проведение простой и расширенной кольпоскопии – осмотра маточной шейки с помощью кольпоскопа. Данное оптическое устройство способно увеличивать изображение более чем в десять раз. В то же время проводятся диагностические пробы – шейка матки покрывается раствором уксусной кислоты и Люголя;
- проведение гистологического исследования образцов ткани. При обнаружении в процессе кольпоскопии участков эпителия, которые вызывают опасения и свидетельствуют о развитии дисплазии шейки матки, осуществляется биопсия, и полученный биоптат направляется на гистологическое исследование, которое является наиболее информативной диагностической методикой и дает
- осуществление цитологического исследования мазка Папаниколау (ПАП-тест) – под микроскопом исследуется количество, размер, форма, расположение атипичных клеток, которые были получены при взятии мазка с различных участков поверхности шейки. Также ПАП-тест позволяет заметить клетки, свидетельствующие о наличии вируса папилломы человека, которые имеют сморщенные ядра и ободок;
- применение иммунологических методов ПЦР, которые позволяют выявить наличие вируса папилломы человека, определить вирусную нагрузку и штаммы. От того, присутствуют ли онкогенные типы ВПЧ, зависят методы, направленные на лечение дисплазии шейки матки.
Виды и степени дисплазии шейки матки
Вид определяется, исходя из результатов гистологического исследования. ПАП-мазок способствует выявлению плоскоклеточного интраэпителиального поражения. Различается несколько стадий патологического процесса:
- низкая степень изменений;
- высокая степень изменений;
- вероятность наличия онкологического процесса;
- присутствие атипичных железистых клеток;
- присутствие атипичных клеток плоского эпителия.
При проведении гистологического исследования согласно классификации ВОЗ выявляется три степени дисплазии шейки матки, разделяющиеся по тяжести поражения:
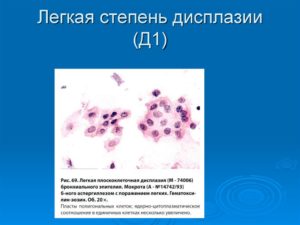
- 1 степень CIN1 (легкая), характеризующаяся нормальным расположением поверхностного и промежуточного слоев плоского эпителия, изменения проникают на глубину до одной трети эпителия, в анализах выявляются дискератоз и койлоцитоз;
- 2 степень CIN2 (умеренная), при которой поражение затрагивает от одной трети до двух третей толщины слоев плоского эпителия, выявляются прогрессирующие морфологические клеточные изменения;
- 3 степень CIN3 (тяжелая), при крайней степени поражения именуемая неинвазивным раком – максимально глубокое распространение патологического процесса, поражение затрагивает от двух третей слизистой оболочки шейки матки, выявляются значительные структурные изменения, патологический клеточный митоз, гиперхромные ядра большого размера в клетках, измененные клетки обнаруживаются только в слизистой оболочке, распространение на близлежащие ткани, мышцы и сосуды не прослеживается.
Лечение дисплазии шейки матки
При выборе методов лечения в обязательном порядке должен учитываться ряд факторов – возраст пациентки, степень развития дисплазии, размеры участка с патологическими изменениями, наличие сопутствующих заболеваний, желание женщины выносить и родить ребенка в будущем.
Лечение дисплазии 1 и 2 степени курирует врач-гинеколог. Лечением тяжелой формы занимается гинеколог-онколог с применением оперативных методов терапии.
Если пациентка находится в возрасте менее двадцати лет, в организме отсутствует вирус папилломы человека, дисплазия не распространяется на цервикальный канал, эпителий шейки матки поражен по точечному типу, возможна выжидательная тактика.
В этом случае лечение дисплазии шейки матки 1 степени не осуществляется, врач наблюдает за состоянием пациентки и степенью прогрессирования заболевания.
На сегодняшний день для лечения дисплазии применяются медикаментозный и хирургический методы терапии.
Медикаментозное лечение дисплазии шейки матки
Лечение умеренной стадии может осуществляться с помощью лекарств.
Обычно применяются иммуномодуляторы, интерфероны и индукторы интерферонов, антибиотические средства – такие как Азитромицин в таблетках, Доксициклин в капсулах, противовоспалительные препараты, свечи, способствующие восстановлению эпителиальной структуры шейки матки и влагалищной микрофлоры, различные комплексные витамины.
Хирургическое лечение дисплазии шейки матки
Решение об оперативном вмешательстве применяется после того, как два раза был получен положительный результат анализа на дисплазию. Перед началом хирургического лечения проводится противовоспалительная терапия для осуществления санации очага поражения.
После ее окончания возможно уменьшение либо полное исчезновение измененного участка. Обычно операция назначается на первую фазу менструального цикла – с шестого по десятый дни, если в матке и влагалище не обнаруживается наличие воспалительного процесса и отсутствует беременность.
Для хирургического лечения дисплазии шейки матки применяются:
лазерная хирургия (вапоризация, прижигание, конизация посредством лазерного луча) – в процессе оперативного вмешательства осуществляется воздействие лазерного луча низкой интенсивности на очаги дисплазии, в результате чего происходит их нагревание и разрушение с последующим образованием некроза;
криохирургия (холодовая деструкция, криодеструкция, криоконизация) – очаг ликвидируется посредством локального замораживания пораженных тканей с помощью жидкого азота, закиси азота, двуокиси углерода;
петлевая эксцизия шейки матки – процесс иссечения измененной ткани шейки матки нагретой тонкой петлей из нержавеющей стали либо вольфрама разнообразной формы (квадратной, полукруглой, треугольной – конизация или конусовидная эксцизия). Данный метод применяется с использованием электрохирургических устройств, которые генерируют постоянное низкое напряжение, передающееся на проволочную петлю, предназначенную для иссечения измененной ткани;
радиоволновая хирургия – быстрый и безболезненный способ оперативного вмешательства, при котором происходит стимуляция внутренней энергии атипичных клеток посредством радиоволн, в результате чего они разрушаются;
удаление шейки – данная методика применяется, если нет возможности осуществления прочих способов лечения либо они оказались неэффективны.
Профилактика дисплазии шейки матки
Через три-четыре месяца после проведенного лечения осуществляется первый контроль – у пациентки берут ПАП-мазок, впоследствии эта процедура будет повторяться ежеквартально в течение года. В целях профилактики дисплазии шейки матки и возникновения рецидивов заболевания рекомендуется:
- использовать барьерные методы контрацепции, особенно при отсутствии постоянного полового партнера;
- свести к минимуму или полностью отказаться от курения;
- своевременно проводить санацию всех инфекционных очагов;
- уделять внимание питанию – оно должно быть сбалансированным, с наличием необходимых витаминов и микроэлементов, особенно желательно присутствие в рационе селена и витаминов групп А и В;
- регулярное (не реже одного-двух раз в год) прохождение профилактических осмотров у гинеколога с взятием и цитологическим исследованием соскобов/мазков с шейки матки.
Источник: https://www.drclinics.ru/bolezni/displaziya-sheyki-matki/
Дисплазия шейки матки – чего боятся женщины?

Общий рейтинг статьи/Оценить статью [Всего : 2 Общая оценка статьи: 5]
Диагноз “дисплазия шейки матки” очень пугает женщин, ведь многие знают, что это предраковое состояние.
Проблема действительно серьезная, но называть ее смертельной все же не стоит. Во-первых, это еще не рак. А во-вторых, дисплазия шейки матки успешно лечится, и опытный врач назначит вам эффективную терапию. Давайте разберемся с этой проблемой.
Что такое дисплазия, откуда она берется, как ее диагностировать и лечить.
Строение шейки матки
Для того, чтобы понять какие процессы происходят при дисплазии, нужно знать как устроена шейка матки в норме. В данном случае нас интересует ее микроскопическое строение, так как изменения при дисплазии шейки матки происходят на клеточном уровне.
Шейка – это узкая часть матки, часть которой располагается в матке, а другая часть – во влагалище. Она цилиндрической формы с цервикальным каналом внутри. Шейка в основном состоит из мышечной ткани, покрытой эпителием. Важное значение имеет то, что его строение в разных частях шейки неодинаково.
Область влагалища покрыта многослойным плоским эпителием, который выполняет защитную функцию. Он быстро восстанавливается при травмах и устойчив к кислой среде. Цервикальный канал покрыт цилиндрическим эпителием, главная задача которого – вырабатывать слизь.
У нее есть важное физиологическое значение – слизь закрывает шейку, нейтрализует кислую среду и защищает сперматозоиды от гибели.
Итак, строение эпителия шейки матки в разных ее отделах отличается. И есть место перехода цилиндрического эпителия в плоский, или говоря медицинским языком, зона трансформации. Это самое уязвимое место, и при кольпоскопии врач обязательно должен его осмотреть и взять мазок.
Кстати, при описании осмотра в медицинской карте или в других официальных документах, определение “зона трансформации” иногда вызывает определенные фобии у пациенток. Возникают ассоциации с онкологическим процессом.
В данном случае речь не идет о появлении атипичных клеток, это всего лишь одна из структур нормального анатомического строения шейки матки.
Важный вопрос. Почему именно зона трансформации эпителия требует тщательного осмотра гинеколога? Забегая немного вперед, нужно отметить, что дисплазия не возникает сама по себе.
Ее вызывают вирусы, которые активно размножаются в базальном (самом нижнем) слое эпителия. Доступ к нему в других отделах защищен несколькими слоями клеток.
А в зоне перехода цилиндрического эпителия в плоский, клетки базального слоя находятся практически на поверхности, и вирус естественно выбирает наиболее простой путь.
Причины дисплазии шейки матки
Причиной дисплазии шейки матки является вирус папилломы человека (ВПЧ). Не все вирусы этой группы приводят к появлению дисплазии шейки матки. Изучено около 200 типов (штаммов), большинство из которых абсолютно безвредны.
То есть наша иммунная система успешно их уничтожает без всяких последствий для организма. Некоторые вирусы папилломы человека приводят к образованию остроконечных кондилом на половых органах, другие из них вызывают формирование папиллом на коже.
Это доброкачественные новообразования, которые приносят физический и эстетический дискомфорт, и редко приводят к более серьезной патологии.
Дисплазию шейки матки могут вызвать следующие штаммы вируса папилломы человека:
- С высоким онкогенным риском (18, 16, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59);
- С низким онкогенным риском (6, 11, 32, 40-44, 72).
Чаще всего болезнь вызывают штаммы 16 и 18. Они диагностируются примерно у 70% заболевших женщин.
Если у вас обнаружили эти вирусы, то это не говорит о том, что у вас дисплазия. И не факт, что вы заболеете в дальнейшем.
Все во многом зависит от состояния иммунитета, наличия сопутствующих болезней и образа жизни. Иммунитет ослабляют инфекционные болезни, нарушения гормонального фона, обменные нарушения, стрессы и курение.
Поэтому займитесь своим здоровьем – это лучшая профилактика дисплазии шейки матки.
Пути передачи вируса папилломы человека
В подавляющем большинстве случаев вирус папилломы человека передается половым путем от инфицированной слизистой. То есть получить инфекцию женщина (да и мужчина тоже) может после начала половой жизни. Вероятность инфицирования довольно высока – около 60%. Таким образом, при не защищенном половом контакте больше шансов инфицироваться, чем не инфицироваться.
Мужчины чаще всего являются переносчиками ВПЧ, и не болеют. Это связано с особенностями строения эпителия, да и половых органов в целом. Правда, стоит отметить, что иногда дисплазия диагностируется и у мужчин.
И в отличие, от женщин, у представителей сильного пола она лечится намного сложнее. Кстати, одним из методов профилактики рака шейки матки у женщин является обрезание у мужчин.
Таким образом, ВОЗ подчеркивает достаточно важную роль мужчин в развитии дисплазии, а затем и рака у женщин.
Также существует вертикальный путь передачи ВПЧ (от матери ребенку) и контактно-бытовой – через хирургические и гинекологические инструменты, а также от пациентки медперсоналу при проведении операций. Но такие ситуации бывают намного реже, и ведущее значение в развитии дисплазии шейки матки является половой путь передачи ВПЧ.
Что такое дисплазия шейки матки?
Дисплазия – это изменение нормального строения клеток эпителия шейки матки. Наши клетки постоянно делятся и обновляются. Особенно активно эти процессы происходят в местах нарушения целостности тканей.
Проще говоря – микротравмы, раздражения и трещинки являются входными воротами инфекции. Вирус простого герпеса проникает в ядро клетки, нарушает хромосомный аппарат.
В результате следующая клетка будет отличаться от предыдущей по строению, форме, размеру ядра и функциям.
Измененные клетки при дисплазии – еще не атипичные. То есть дисплазия – это как бы переходная форма между нормальным эпителием и раком.
В зависимости от степени изменения клеток различают 3 степени тяжести дисплазии шейки матки. В медицине дисплазия называется cervical intraepithelial neoplasia и обозначается аббревиатурой CIN:
CIN I (L-SIL)
Легкая степень дисплазии. Изменения слабо выражены в базальном слое эпителия.
CIN II (H-SIL)
Умеренно выраженная дисплазия с поражением половины толщины эпителиального слоя, начиная от базальной мембраны.
CIN III (H-SIL)
Поражение более 2/3 эпителиального пласта, с выраженными изменениями клеток: появление крупных ядер, митозов, и т.д.
В некоторых журналах и интернет-изданиях вы можете найти картинки, которые демонстрируют степени тяжести дисплазии шейки матки.
При этом, дисплазия 1 степени выглядит как небольшое пятнышко на шейке, тогда как дисплазия 3 степени занимает чуть ли не половину площади органа. Визуальный размер измененного участка далеко не всегда соответствует тяжести процесса.
Многие гинекологи сталкивались с тем, что маленькое едва заметное пятнышко, определяемое на кольпоскопии, при глубоком обследовании оказывается дисплазией 3 степени.
Симптомы дисплазии шейки матки
проблема заключается в том, что дисплазия чаще всего вообще никак себя не проявляет. Редко наблюдаются незначительные тянущие боли или кровянистые выделения после полового акта. Иногда бывают белые выделения, которые побуждают женщину обратиться за консультацией к врачу.
Бессимптомное течение – основная опасность дисплазии шейки матки. Если женщина игнорирует визиты к гинекологу, потому что “у меня ничего не болит”, то это может закончиться весьма плачевно.
Такая позиция женщин совершенно непонятна, ведь о раке шейки матки в последнее время написана уйма статей, издаются информационные брошюры, снято множество передач и роликов.
Найти информацию – не проблема, было бы желание.
Диагностика дисплазии шейки матки
Для диагностики дисплазии шейки матки врач проводит стандартные процедуры:
- Цитологическое исследование мазка шейки матки или так называемый ПАП-тест. Он является «золотым стандартом» в диагностике дисплазии и рака шейки матки. Для этого специальной щеточкой берут соскоб (небольшое количество клеток шейки матки) и передают в лабораторию. Здесь врач под микроскопом осматривает клетки и определяет наличие изменений.
- Анализ крови для определения типов ВПЧ с помощью полимеразнои цепной реакции (ПЦР).
- Кольпоскопия – проводится с помощью специального прибора (кольпоскопа). Внешне он похож на бинокль и состоит из оптической системы для увеличения изображения и осветительного прибора. С его помощью осматривают шейку матки и при необходимости проводят различные манипуляции.
- Окрашивание шейки матки 3% раствором уксуса, а затем раствором Люголя.
Проба с уксусной кислотой дает возможность определить состояние сосудов. Здоровые сосуды при этом должны сократиться и уменьшиться в размерах. Расширенные сосуды говорят об их атипии.
Окраска раствором Люголя (проба Шиллера) зависит от того, содержат ли данные клетки гликоген. В норме гликоген есть в клетках многослойного плоского эпителия шейки матки в области влагалища. Поэтому эта зона окрашивается в коричневый цвет.
Клетки цилиндрического эпителия, а также клетки, подвергшиеся неопластическим процессам, не содержат гликоген, и поэтому являются йод негативными.
Наличие светлого пятна на фоне окрашенной коричневой слизистой дает основание заподозрить дисплазию.
- Биопсия. Для этого берут маленький участок эпителия и проводят осмотр под микроскопом. Как правило биопсию берут при радикальном иссечении участка измененного эпителия.
- Выскабливание цервикального канала с последующим изучением полученных клеток.
Лечение дисплазии шейки матки
Специфического лечения дисплазии шейки матки не существует. То есть нет ни одного препарата, который способен был бы уничтожить вирус папилломы человека и остановить процесс изменения клеток эпителия.
Препараты назначают в зависимости от ситуации. Лечат сопутствующую инфекцию, если она есть, а также проводят иммуномодулирующую терапию.
Существует два подхода к лечению дисплазии шейки матки — консервативное наблюдение и хирургическое лечение. Первый метод показан молодым женщинам до 25 лет и беременным. Удаление патологически измененного участка эпителия проводится во всех других случаях дисплазии шейки матки.
С учетом настороженного отношения современного медицинского сообщества к раку шейки матки, многие клиники рекомендуют удалять измененные ткани даже при дисплазии 1 степени.
Хирургическое лечение дисплазии шейки матки
Самое страшное для женщин, конечно хирургическое лечение, поэтому давайте подробнее расскажем о том, в чем оно заключается.
Вопреки опасениям, процедура безболезненна. Могут быть лишь неприятные, но терпимые ощущения. По вашему желанию, врач может обезболить шейку матки раствором лидокаина, хотя этот участок не имеет нервных окончаний. Местная анестезия проводится скорее для успокоения пациентки, чем с практической целью.
Далее проводят саму процедуру. Для этого используют аппарат, который испаряет жидкость внутри клеток, тем самым коагулируя их. После завершения операции, образуется небольшая ранка, которая быстро заживает.
После операции рекомендуют воздержаться от половых отношений, спринцеваний, переохлаждений, перегреваний и физических нагрузок.
Многие женщины переживают, сохранится ли эластичность шейки после лечения дисплазии шейки матки. Травма при операции совсем не глубокая, быстро заживает и не имеет никакого отношения к мышечному слою шейки.
Это важный вопрос, так как бытует мнение (особенно у людей старшего поколения), что после коагуляции нельзя будет родить естественным способом. Или роды пройдут с осложнениями и разрывом шейки.
Все это предрассудки родом из каменного века приблизительно.
Выводы:
- Рак шейки матки является четвертым по частоте онкологическим заболеванием женщин
- Рак шейки матки никогда не возникает “вдруг”, сам по себе. Ему всегда предшествует дисплазия
- Дисплазия шейки матки излечима, но чем тяжелее степень, тем сложнее и больше вероятности перехода в рак.
- Хирургическое лечение (прижигание) дисплазии шейки матки безболезненно и дает хороший результат. После этой процедуры шейка быстро заживает и сохраняет свою эластичность.
- Дисплазия шейки матки редко проявляет себя. Поэтому для того, чтобы не пропустить момент, необходимо регулярно проходить осмотр гинеколога. Для женщин, у которых определили онкогенные штаммы ВПЧ, обследовать шейку матки нужно раз в полгода.
- Если у вас определили “нехорошие” штаммы ВПЧ, то паниковать не нужно. Чаще всего они уходят бесследно. Просто это повод для более внимательного отношения к своему здоровью.
Обращайтесь к врачу вовремя – это лучший способ профилактики серьезных заболеваний!
Ответы на популярные вопросы о дисплазии шейки матки читайте здесь
Источник: https://medsimple.com.ua/displaziya-shejki-matki/





