Найден способ полностью восстановить сердце после инфаркта

МОСКВА, 29 сен — РИА Новости, Альфия Еникеева. По данным Всемирной организации здравоохранения, каждый год от сердечно-сосудистых заболеваний умирает почти 18 миллионов человек. Это треть всех смертей в мире. Большинство связаны с повторными сосудистыми нарушениями, возникшими после инфаркта или инсульта.
По мнению специалистов, до 75 процентов этих осложнений можно было бы избежать при правильном лечении, отказе от курения и алкоголя. Если образ жизни полностью на совести пациентов, то терапия — прерогатива ученых.
Во Всемирный день сердца РИА Новости рассказывает о новых способах лечения инфарктов, которые скоро станут доступны всем.
Что происходит во время инфаркта
У большинства людей рано или поздно на сосудах сердца появляются атеросклеротические бляшки — отложения холестерина и его эфиров в толще стенки артерий. Как это происходит, ученые в общем разобрались. Основные причины: курение, лишний вес, высокое артериальное давление. Но почему главным образом страдают сосуды сердца, до сих пор непонятно.
Эти атеросклеротические бляшки со временем растут и начинают мешать нормальному прохождению крови через сердечную мышцу. Крупные отложения могут вызывать ощущение дискомфорта за грудиной и даже привести к стенокардии. Настоящая катастрофа происходит, когда такая бляшка разрывается, повреждая стенки сосуда, и ее содержимое оказывается в крови человека.
В этот момент активируются тромбоциты, они скапливаются в месте разрыва, и там образуется тромб. В норме такой подход должен спасти жизнь при кровотечении, но в случае с сердечной мышцей он может оказаться фатальным.
Человеческое сердце постоянно нуждается в притоке большого количества крови, и даже непродолжительные перебои в этом процессе опасны. Так, уже через полчаса после того, как появился тромб, клетки сердечной мышцы начинают гибнуть. Этот процесс называется инфарктом.
На месте отмерших сердечных тканей образуется рубец, сформированный с помощью фибробластов, не способных к сокращению. В результате сердце больше не может работать так же хорошо, как раньше.
Отыскать сердечный ген
Сегодня лечение инфаркта главным образом направлено на понижение сердечного ритма (так уменьшается потребность сердца в кислороде, а значит, и шансов выжить у сердечной мышцы больше) и растворение тромбов.
Но настоящая мечта практически всех ученых, работающих в этой области, — найти способ полностью восстановить сердце, чтобы на месте погибших клеток появились новые.
Логичнее всего использовать для этого силы самого организма, регулируя активность генов, которые могут быть связаны с формированием клеток сердца.
По мнению исследователей из Института Вейцмана (Израиль), самый подходящий кандидат на роль «сердечного гена» — Erbb2. Его блокировка у мышей приводила к тому, что детеныши рождались с тонкими и растянутыми сердечными стенками.
При увеличении активности этого гена у грызунов, наоборот, вырастало гигантское сердце с недостаточным количеством камер. Однако когда ученые повышали экспрессию Erbb2 лишь на время и сразу после инфаркта, сердце животных полностью возвращалась в физиологическую норму.
При этом у мышей, перенесших инфаркт, которых не подвергли генной терапии, на сердечной мышце появлялись рубцы. Ученые из Медицинского колледжа Бейлора и Техасского института сердца (США) предлагают использовать для регенерации сердечной мышцы другой ген — Salvador (Salv).
Он связан с блокировкой процесса деления и распространения кардиомиоцитов — мышечных клеток сердца.
Исследователи выключали этот ген у мышей во время инфаркта или же сразу после него, а затем периодически наблюдали за работой их сердца с помощью эхокардиографии.
Через шесть недель после блокировки Salv сердечная деятельность у грызунов была близка к сердечной деятельности здоровых сородичей. А рубец на сердце был значительно меньше, чем у мышей из контрольной группы.
Отечественные разработки
Российские ученые из МГУ и НМИЦ кардиологии тоже сумели полностью восстановить сердечную мышцу подопытных крыс, перенесших инфаркт. Они создали особую молекулу ДНК — так называемую плазмиду, обособленную от хромосом и способную реплицироваться самостоятельно.
Она содержала два очень разных гена, VEGF165 и HGF. Первый стимулировал рост новых сосудов, а второй заставлял стволовые клетки сердца превращаться в новые мышечные волокна.
Молекула проникала в поврежденные клетки сердечной мышцы и восстанавливала их жизнедеятельность.
Кроме того, она способствовала росту новых сосудов, необходимых для ее снабжения кислородом и питательными веществами. Так, введенная крысам во время инфаркта, она значительно замедляла скорость гибели клеток сердечной мышцы.
Более того, примерно через две недели после перенесенного инфаркта практически все следы болезни на сердечной ткани исчезали.
Авторы исследования отмечают, что подобным образом можно было бы лечить людей, перенесших инфаркт миокарда, но сначала необходимо провести доклинические и клинические исследования, а это может занять несколько лет.
Проверено на людях
По крайней мере один из недавно разработанных препаратов, способный восстановить, пусть и не полностью, клетки сердечной мышцы, уже прошел первую фазу клинических испытаний.
Речь идет о биоматериале VentriGel, созданном учеными Калифорнийского университета в Сан-Диего.
Его изготавливают из клеток миокарда свиней — мышечного среднего слоя сердца.
Из них выделяют внеклеточный матрикс — трехмерную структуру, которая состоит из макромолекул, в том числе белков и гликопротеинов. Она необходима для нормальной жизнедеятельности клеток.
Как показали исследования, разработанный препарат способствовал росту клеток, которые формируют кровеносные сосуды, и стимулировал превращение стволовых клеток в ткани миокарда у крыс. В результате у подопытных животных уменьшался размер рубцов на сердечной мышце, а само сердце работало намного лучше.
Примерно такие же результаты показали 15 первых пациентов, в организм которых в течение нескольких недель вводили VentriGel. Всего добровольцы получили не более 18 инъекций.
Перед каждым уколом, а также через три и шесть месяцев после них, испытуемым делали МРТ сердца и проверяли, какое расстояние они могут пройти за определенное время.
Также участники отвечали на вопросы о качестве их жизни.
Год спустя все пациенты стали лучше переносить физические нагрузки и проходили большее расстояние за тестовое время. Кроме того, у них ослабли симптомы сердечной недостаточности. В ближайшее время начнется вторая фаза клинических испытаний, в которой примет участие большее количество пациентов.
Источник: https://ria.ru/20190929/1559217458.html
Какие препараты помогут восстановиться после инфаркта
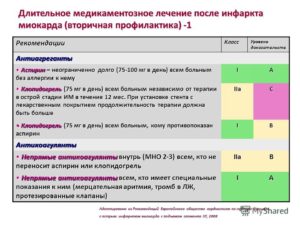
Инфаркт миокарда — тяжелое испытание для сердечной мышцы. Восстановление после него потребует усилий и времени. Но если выполнять все рекомендации врачей, можно вернуться к полноценной жизни. Главное, что потребует лечение после инфаркта миокарда, — препараты нескольких групп и правильный режим.
Как вести себя после инфаркта
Враги сердца — повышенные холестерин и артериальное давление, стрессы, вредные пристрастия, чрезмерная масса тела. Устранение этих факторов — важная часть реабилитации после заболевания.
Поддерживать сердечную мышцу в тонусе, но не перенапрягать ее помогут следующие полезные жизненные привычки:
- Диета с высоким содержанием «медленных» углеводов, растительных жиров и витаминов. Это овощи, каши, фрукты, постное мясо, рыба. Минимизировать следует количество животных жиров, соли, кофе, сахара.
- Отказ от сигарет, крепких спиртных напитков. Они мешают функционированию сосудов, нарушая питание миокарда.
- Посильная физическая нагрузка, гуляние на свежем воздухе, лечебная физкультура. Выбирать интенсивность занятий нужно опираясь на самочувствие.
- Избегание стрессов, стремление к психологическому равновесию. Помочь в этом могут успокоительные средства, но должны быть приложены и самостоятельные усилия.
- Контроль за уровнями артериального давления и холестерина. Необходимо регулярно сдавать анализы, пользоваться дома тонометром.
- Использование прописанных врачом лекарственных препаратов.
Какие средства помогут восстановить здоровье после инфаркта
Препараты после инфаркта миокарда составляют главную часть реабилитационных мер. Каким бы бравым не было самочувствие, прекращать их прием без врача, изменять дозу, отказываться от каких-либо из назначенных средств категорически запрещено.
Постинфарктные препараты работают в разных направлениях, что и обеспечивает восстановление организма. Но только при условии правильного и регулярного приема.
Статины
Эта группа средств необходима для поддержания оптимального уровня холестерина. Препараты ускоряют его метаболизм в печени, не давая избыточному количеству вещества проникать в кровь и оседать на стенках сосудов. Оставаясь чистыми, они обеспечивают достаточное питание сердечной мышцы. Это обязательное условие ее восстановления.
К группе статинов относятся:
- «Симвастатин», «Симгал», «Симло», «Вазилип», «Зокор» — препараты на основе симвастатина, дозировка которых назначается врачом и бывает от 10 до 80 мг.
- «Кардиостатин», «Холетар». Созданы на базе ловастатина. Принимаемое количество тоже зависит от назначения специалиста.
- «Липостат» — средство на основе правастатина.
- «Лескол Форте». Действующим веществом является флувастатин.
- «Тулип», «Липтонорм», «Торвакард», «Аторис», «Липримар» — более современные препараты на основе аторвастатина.
- «Крестор», «Розулип», «Тевастор», «Ливазо». Это средства последнего на сегодня ряда, в которых главный компонент — розувастатин. Они обеспечивают эффект нормализации уровня холестерина при меньшей дозе, чем предыдущие лекарства.
Эти препараты для лечения инфаркта миокарда принимают ежедневно с вечерней трапезой. Использование продолжается пожизненно или по меньшей мере очень долго. При нем важно контролировать состояние печени.
Бета-блокаторы
Травмированной в результате инфаркта сердечной мышце требуется облегчение нагрузки. Для этого в восстановительном лечении используют бета-блокаторы. Они препятствуют влиянию рецепторов, способных усилить давление крови на стенки сосудов и нарастить частоту сокращений миокарда. Эти средства существуют в двух группах. Решаемая задача у них одинакова, но пути ее достижения немного разные.
К селективным, то есть избирательно действующим на рецепторы бета-блокаторам, относятся:
- «Атенолол»,
- «Бетаксолол»,
- «Бисопролол»,
- «Метопролол»,
- «Конкор»,
- «Небиволол».
Устраняющие действие всех стимулирующих повышенное давление и аритмию веществ:
- «Анаприлин»,
- «Надолол»,
- «Соталол»,
- «Карведилол»,
- «Алпренолол»,
- «Пиндолол».
Выбор и доза бета-блокатора устанавливаются врачом на основе особенностей организма пациента, возраста, уровня АД и других параметров. Благодаря этим препаратам стабилизируется давление, миокард становится более закрытым от токсинов, а зона поражения, образующаяся в результате инфаркта, сокращается.
Ингибиторы АПФ и БРА
После инфаркта миокарда лечение включает в себя средства, способные уменьшить производство организмом веществ, которые сужают сосуды. Благодаря им удается нормализовать АД, а также снизить приток крови к миокарду и нагрузку на почки. Эти средства называются ингибиторами АПФ:
- «Каптоприл»,
- «Энап»,
- «Эналаприл«,
- «Лизиноприл»,
- «Лотензил».
Их пьют перед едой в дозировке, назначенной специалистом. Используют один из этих препаратов несколько раз в сутки.
Аналогичный эффект дает прием ингибиторов БРА. Эти средства действуют, блокируя рецепторы в сосудах, которые откликаются на присутствие ангиотензина. В результате их стенки сохраняют нормальный диаметр, не сужаются, и кровь свободно циркулирует по ним, не провоцируя увеличения АД.
Ингибиторы БРА препятствуют разрастанию стенок сердечной мышцы, что снижает риск нового инфаркта. К таким средствам относятся:
- «Диован»,
- «Козаар»,
- «Атаканд«,
- «Кандесартан С-3»,
- «Ангиаканд»,
- «Телмисартан»,
- «Лозартан».
Нитропрепараты
Нитростредства способны повышать в крови уровень оксида азота, что обеспечивает расслабление сосудов, уменьшает венозный прилив крови к сердцу. Эффект, который наступает от этого, снижение напряжения в миокарде и прекращение боли. То есть средства данной группы играют роль «скорой помощи» при возникновении приступа и предотвращают саму его возможность при длительном использовании.
Лечение инфаркта миокарда препараты этого ряда подразумевает такие:
| Это пластинки, прикрепляемые на десна. Такая форма лекарства дает возможность постепенного высвобождения действующего вещества и длительное его влияние. |
| Представляет собой капсулы, предназначенные для проглатывания с водой. Рассасывать или разжевывать их нельзя. |
| Препарат предназначен для использования внутрь. Его действие еще более длительное, чем «Сустака», но доза должна быть большей. |
| Также является средством пролонгированного действия. |
| Работает в организме на протяжении 8-10 часов. |
| Представляет собою таблетки для рассасывания длительного влияния. |
Все перечисленные средства созданы на основе нитроглицерина, которому придали «долгоиграющие» свойства. Дозировка их, как и количество приемов за день, строго индивидуальны. Вместе с используемыми перорально средствами часто назначают наружные:
- мази «Нитро» 2%-ную, «Миовин», «Нитрол», «Нитробид»;
- пластыри «Нитродерм», «Нитродур».
Антикоагулянты и антиагреганты
Слишком густая кровь создает опасность для сердца, так как заставляет его интенсивнее работать. Это провоцирует повышение давления, кислородную недостаточность, то есть возможность для нового инфаркта. Чтобы воспрепятствовать образованию в биологической жидкости сгустков, в список применяемых средств обязательно включают антикоагулянты:
- «Арикстра». Раствор содержит фондапаринукс натрия, он предназначен для подкожного введения. Доза может быть от 2,5 до 10 мг.
- «Гепарин». Представляет собою жидкость для внутривенных или подкожных инъекций. Объем вводимого лекарства определяется врачом в зависимости от способа применения и показателей свертываемости крови пациента.
- «Клексан», «Гемпаксан», «Анфибра», «Эниксум». Это растворы для инъекций, содержащие низкомолекулярный гепарин. Их делают подкожно по 20-40 мг ежедневно от 7 дней до 5 недель.
- «Прадакса». Пьют по 1-2 капсулы в сутки.
Эти средства принимают не более года, а некоторые из них и меньше, что дает возможность понизить свертываемость крови и не позволить образованию тромбов.
Если и дальше присутствует необходимость ее разжижения, назначают антиагрегант «Аспирин Кардио». Он более осторожно воздействует на клетки крови, но и имеет меньше негативных аспектов приема. Среди антиагрегантов стали известны более современные:
- «Брилинта». Первая единовременная доза составляет 180 мг (2 таблетки), затем это количество делят на 2 приема по 1 штуке в каждый. «Брилинту» нередко назначают вместе с «Аспирином».
- «Эффиент». Начальная разовая доза — 60 мг, затем ежедневно пьют по 10 мг весь предписанный врачом курс.
Их прием тоже ограничивается определенным сроком, так как слишком долгое присутствие в организме этих веществ создает опасность кровотечений.
Рекомендуем прочитать статью о физической нагрузке после инфаркт миокарда. Из нее вы узнаете об особенностях упражнений после перенесенного заболевания, санаторном лечении и терапии в домашних условиях, рекомендациях по соблюдению режима и диеты.
Поддерживающая терапия после инфаркта
Сердцу, кроме «тяжелой артиллерии», которой можно назвать перечисленные лекарства, нужны поддерживающие его функции микроэлементы. Не всегда достаточное их количество приходит вместе с пищей.
Поэтому назначают содержащие магний, калий и другие нужные компоненты лекарства, после инфаркта миокарда препараты показаны такие:
- «Панангин» (калий+ магний);
- «Магнерот», «Магнелис В6» (магний);
- «Аспаркам» (калий и магний);
- «Рибоксин» (инозин, снижающий гипоксию тканей миокарда).
Список препаратов, необходимых для реабилитации после инфаркта, внушителен. Но нельзя самостоятельно его сокращать. Каждое средство решает свою задачу. А вместе они способны вернуть перенесшему инфаркт пациенту хорошее самочувствие и высокое качество жизни.
Источник: http://CardioBook.ru/lechenie-posle-infarkta-miokarda-preparaty/
Лечение после инфаркта миокарда: какие препараты нужны?
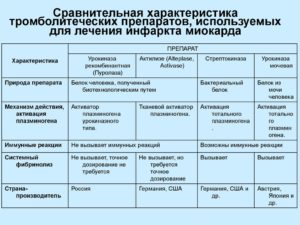
Инфаркт миокарда – это острое и крайне опасное заболевание сердечно-сосудистой системы. Причина этой болезни – недостаточное кровоснабжение тканей миокарда.
При определенных условиях (например, неправильное питание, курение, наследственные факторы) на стенках артерий, которые питают сердечную мышцу образуются атеросклеротические бляшки или тромбы. В результате просвет сосудов сильно сужается, клетки миокарда недополучают питательных веществ и кислорода.
О приеме лекарств
Наш организм начинает подавать тревожные «звоночки», которые выражаются в болевых симптомах в области сердца. Так развивается ИБС или ишемическая болезнь сердца. Если своевременно не принять меры и не начать лечение, в тканях миокарда могут возникнуть очаги некроза. Именно это состояние и принято называть инфарктом миокарда.
Инфаркт миокарда требует срочной медицинской помощи. Промедление может привести к весьма плачевным последствиям.
А после купирования острого состояния, пациент нуждается в дальнейшем длительном и систематическим лечении. Скорее всего, больному придется полностью пересмотреть свой образ жизни и принимать определенные препараты в течение многих лет.
Медикаментозное лечение после инфаркта миокарда должна назначаться строго врачом-кардиологом, обычно специалист выписывает препараты нескольких групп.
Антиагреганты
Антиагреганты направлены против еще одной причины развития инфаркта миокарда – тромбов. Данная группа препаратов разжижает кровь, препятствует ее свертываемости.
- Аспирин кардио (ацетилсалициловая кислота). Дозировка -100 мг, стоимость -130-200 рублей
- Докси-хем (кальция добезилат). Расфасовка — 500 мг, можно купить в аптеке за 240 рублей
- Кардиомагнил (ацетилсалициловая кислота + гидроксид магния). Дозировка 150 мг, цена – 300 рублей
Противопоказания: высокий риск кровотечений, геморрагический диатез, печеночная недостаточность.
Побочные действия: эрозия и язва желудка, кровотечения, лейкопения, тромбоцитопения.
Антиагреганты обычно назначаются по одной таблетке в день на протяжении длительного времени.
Ингибиторы АПФ
Лекарства из этой группы снижают артериальное давление и поддерживают состояние кровеносных сосудов в норме. Группа очень большая. К ней относятся:
- Эналаприл (энам, энап, ренитек)
- Каптоприл (капотен, ангиоприл)
- Периндоприл (перинева, престариум)
- Рамиприл (дилапрел, амприлан)
- Беназеприл (лотензин).
Цены также очень разнятся в зависимости от производителя.
Противопоказания: стеноз аорты или почечной артерии, гиперкалиемия.
Побочные действия: угнетение функции кроветворения, тошнота, рвота, сухой кашель.
Бра (блокаторы рецепторов ангиотензина)
Препараты данной группы нормализуют артериальное давление, а также останавливают или даже снижают гипертрофию сердечной мышцы. Основные наименования:
- Лозартан (вазотенз, козаар, реникард)
- Валсартан (вальсакор, валаар, тарег)
- Кандесартан (кандекор, ангиаканд)
- Олмесартан (кардосал).
Противопоказания: стеноз аорты или почечной артерии, гиперкалиемия
Побочные действия: угнетение функции кроветворения, тошнота, рвота.
Эта группа медикаментов довольно хорошо переносится и является препаратами выбора.
Кроме всех вышеперечисленных групп лекарственных средств, после инфаркта миокарда могут назначаться и препараты из других групп, направленные на симптоматическое лечение. К таким лекарствам относятся гипотензивные, мочегонные средства, необходимые для нормализации давления. Также врач может назначить антигипоксанты, которые улучшают доставку кислорода к сердечной мышце.
Как правильно вести себя
Во время лечения после перенесенного инфаркта миокарда пациенту необходимо соблюдать диету, избегать физических нагрузок и стрессов.
Крайне важно отказаться от курения и алкоголя. Часто врачи рекомендуют санаторное лечение.
Период восстановления после такого серьезного заболевания длительный.
Необходимо полностью пересмотреть стиль жизни, не переутомляться, не волноваться, постоянно следить за артериальным давлением и уровнем холестерина в крови. Иногда приходится полностью отказаться от работы.
Для поддержания нормального функционирования сердечно-сосудистой системы пациенту придется принимать некоторые медикаменты очень долго, возможно, всю жизнь. Конкретные лекарственные средства, дозировку и курс лечения должен назначать только лечащий врач, самолечение в данном случае неприемлемо.
Больше полезного смотрите на видео:
10 Комментариев
Источник: https://oserdce.com/serdce/ibs/infarkty/lechenie-posle.html
Методы лечения инфаркта миокарда

Ул.
Тверская 22 125009 Москва +7 495 721 14 00 АО «Санофи-авентис груп»
Инфаркт миокарда – это тяжелое поражение и гибель клеток сердечной мышцы на определенном участке, которое вызвано недостаточностью кровоснабжения.
Чаще всего является осложнением ИБС (ишемической болезни сердца) и/или атеросклероза сосудов1. Лечение инфаркта миокарда – это комплексная задача, а эффективность его зависит от того, насколько быстро и точно поставлен диагноз.
Основные механизмы развития инфаркта1:
- Формирование тромба в месте разрыва атеросклеротической бляшки.
- Спазм сосудов.
Тактика лечения зависит от2
1.Глубины поражения сердечной мышцы – крупноочаговый (или трансмуральный, то есть проникающий через всю стенку левого желудочка) или мелкоочаговый.
2.Тяжести течения – с осложнениями или без.
3.Места поражения – локализация по передней или задней (нижней) стенке левого желудочка, перегородке, или в правом желудочке.
Диагноз инфаркт миокарда (ИМ) устанавливают по клиническим проявлениям, данным электрокардиографии и лабораторным анализам.
К основным клиническим признакам им относятся
2
:
- Сильные боли в груди, которые могут быть давящими, жгучими, пекущими, отдавать в руки, плечи, челюсть. Если до этого были приступы стенокардии, то болевые ощущения при ИМ намного интенсивнее, не снимаются привычными способами (в том числе, нитроглицерином) и длятся 20 минут и больше.
- Бледность, резкая слабость, «холодный» пот и чувство страха, одышка, возможна потеря сознания.
При наличии таких симптомов нужно как можно быстрее вызывать скорую помощь. Чем раньше будет установлен диагноз и начато лечение, тем больше шансов на восстановление после инфаркта.
Первые 1,5-2 часа – самые важные с точки зрения прогноза и угрозы для жизни больного3. До приезда скорой можно дать нитроглицерин под язык (есть формы и в виде спрея).
Чтобы предупредить тромбообразование, при отсутствии противопоказаний применяют ацетилсалициловую кислоту в таблетках (150-300 мг), которые нужно разжевать.
Основные задачи лечения ИМ2:
- Устранить болевой синдром.
- Восстановить кровоснабжение миокарда.
- Уменьшить нагрузку на сердечную мышцу и снизить ее потребность в кислороде.
- Ограничить глубину и размеры поражения.
- Принять меры по профилактике осложнений.
1. Обезболивание
2
Одна из самых важных задач на любой стадии ИМ – снять боль, так как она приводит к чрезмерной стимуляции нервной системы. Увеличивается частота сердечных сокращений, артериальное давление, повышается сосудистое сопротивление. Результатом становится возрастающая нагрузка на сердечную мышцу, а с ней резко увеличивается и потребность в кислороде.
Основная группа препаратов – наркотические анальгетики, вводятся внутривенно.
Если наблюдаются выраженные проявления дыхательной или сердечной недостаточности, дополнительно подается кислород через маску или назальный зонд.
2. Восстановление кровотока в миокарде: чрескожное коронарное вмешательство, системная тромболитическая терапия (тромболизис), аорто-коронарное шунтирование
1-3
Тромболизис – один из методов восстановления проходимости венечных (коронарных) сосудов, питающих сердечную мышцу. Проводится с помощью лекарственных препаратов, которые вводятся внутривенно. Эффективность тем выше, чем раньше началась терапия. Применяется в том случае, если нет противопоказаний.
Чрескожное коронарное вмешательство – подразумевает либо баллонную ангиопластику (введение проводника и расширение пораженного сосуда с помощью баллона), либо установку стента в просвет сосуда. Целью данного вмешательства является восстановление проходимости сосуда и нормализация кровотока1-3.
Аорто-коронарное шунтирование (АКШ)1-3– один из вариантов хирургического вмешательства по восстановлению и улучшению коронарного кровотока. При этом создаются новые обходные сосудистые пути, чтобы наладить кровоснабжение в тех участках миокарда, которые пострадали от атеросклероза артерий. Возможна экстренная или плановая операция.
Остальные задачи по лечению ИМ решаются с помощью лекарственной терапии.
3. Уменьшение нагрузки на сердце и потребности миокарда в кислороде
Применяются такие группы препаратов2:
1) Нитраты. Уменьшают боль, размер некроза, снижают смертность от ИМ, предупреждают развитие сердечной недостаточности (СН) и нормализуют артериальное давление. Введение — внутривенное капельное, далее прием таблетированных средств.
2) Бета-адреноблокаторы. Помогают снять боль, предотвратить нарушения ритма, тахикардию, повышение АД, снизить потребность миокарда в кислороде, уменьшают риск механических осложнений (например, разрыв стенки желудочка).
4. Профилактика4 и лечение осложнений инфаркта миокарда
3-5
Развитие ранних или поздних осложнений ИМ (сердечная недостаточность, отек легких, кадиогенный шок, аритмии и нарушение проводимости, повторяющиеся боли или новые приступы стенокардии) требует индивидуальной коррекции терапии3. Назначается физический и психический покой.
На каждом этапе ведения пациентов с ИМ существуют определенные протоколы и схемы терапии, которые помогают соблюдать принцип последовательной и долгосрочной реабилитации.
В дополнение к вышеперечисленным группам лекарственных средств на стационарном этапе лечения дополнительно, как правило, могут быть назначены 3-5:
- Антиагреганты. Снижают агрегацию тромбоцитов, препятствуют образованию тромбов. Как правило, пациент получает двойную антитромбоцитарную терапию ДАТ (препараты двух классов) одновременно и при отсутствии противопоказаний получают ДАТ в течение 12 месяцев.
- Ингибиторы ангиотензин-превращающего фермента. Наряду с бета-блокатарами помогаю контролировать артериальное давление, особенно при хронической сердечной недостаточности, а также препятствуют изменению формы сердца (ремоделированию).
- Статины — холестеринснижающие препараты. Доказано, что их применение с первых суток ИМ благоприятно влияет на прогноз заболевания4-5. Назначаются для нормализации липидного обмена, снижения уровня липопротеидов низкой плотности и холестерина, потенциально опасных для прогрессирования атеросклероза.
- Антикоагулянтные препараты.
Дополнением к медикаментозной терапии являются общие лечебные мероприятия. К ним относятся лечебно-охранительный режим, питание и постепенное восстановление физической активности1-5.
1.Режим3. В первые сутки назначается строгий постельный. Если нет осложнений, то через 12-24 часа больному разрешают двигаться в постели, а на вторые сутки – в пределах палаты. Рекомендована дыхательная гимнастика, которая предупреждает застойные явления в легких.
2.Питание. Суточный рацион ограничивают по калорийности – до 1000-1500 ккал. Уменьшается содержание жира, соли. Питание расширяется за счет клетчатки, продуктов, содержащих калий. Жидкость также нужно ограничить до 1500 мл в сутки.
Лечение в восстановительном периоде и реабилитация
Большое значение имеет реабилитация пациентов после выписки из стационара. Она включает мероприятия, которые прорабатывают все аспекты качественной жизни: физический, психологический, социальный и профессиональный. Продолжается и медикаментозная терапия. Это достаточно длительный процесс, который начинается еще в стационаре и продолжается в течение недель и месяцев3.
Задачи реабилитации
1-5
:
- Пожизненная вторичная профилактика ишемической болезни сердца и повторного инфаркта миокарда.
- Предупреждение поздних и отдаленных последствий ИМ.
Один из основных принципов успешной реабилитации – это изменение образа жизни:
1.Отказ от курения, активного и пассивного. Это снизит риск прогрессирования атеросклероза, возможное повышение уровня липопротеидов низкой плотности, повышения свертываемости крови и тромбообразования, сопутствующего спазма сосудов и повышения АД.
2.Отказ от алкоголя или снижение его употребления до минимума.
3.Коррекция питания. Диета после стационара постепенно расширяется, но остается ограничение по жирам, соли.
Предпочтение отдается овощам, фруктам, углеводам, которые длительно усваиваются (различные крупы, зерновой хлеб, паста из твердых сортов пшеницы), морской рыбе, содержащей полезные полиненасыщенные жирные кислоты. Необходимо исключить копчености, колбасные изделия.
Такой рацион способствует не только замедлению развития атеросклероза, но и нормализует вес, что положительно сказывается на работе сердца.
Особое внимание в реабилитации уделяется контролируемому восстановлению физической активности.
Регулярные адекватные нагрузки после ИМ1-5
- Улучшают обмен веществ, в том числе в миокарде.
- Нормализуют артериальное давление.
В результате работа сердца становится более экономной, улучшается сократительная способность, уменьшается риск отдаленных последствий ИМ, внезапной смерти, повышается качество жизни в целом.
Тренировки разрабатываются и проходят под наблюдением специалиста по лечебной физкультуре, а в дальнейшем – самостоятельно.
Оптимальные виды нагрузки – ходьба, комплексы ЛФК низкой и умеренной интенсивности. Достаточно 30-40 минут в день.
Медикаментозное лечение как профилактика повторного инфаркта миокарда
1-5
В зависимости от состояния и течения болезни, пациенты продолжают принимать средства, которые были назначены на предыдущем этапе3.
После перенесенного инфаркта миокарда обязательно наблюдение у кардиолога. До выписки на работу должны посещать врача один раз в неделю. В дальнейшем – два раза в месяц в первые полгода, затем ежемесячно. Во второй год – достаточно одного посещения в 3 месяца. Проводится осмотр, электрокардиография, пробы с физической нагрузкой3.
Поэтапное лечение, реабилитация и наблюдение больных инфарктом миокарда дает возможность провести оптимальную терапию, предупредить ранние и поздние осложнения и вернуться к привычной жизни с сохранением ее качества.
Использованная литература
SARU.CLO.19.05.0799
Участникам программы
«Пульс Здоровья»
Источник: https://helpheart.ru/infarkt/ob-infarkte-miokarda/metody-lecheniya/
Реабилитация после инфаркта миокарда

Сегодня я хочу поговорить с читателями о таком серьезном осложнении ишемической болезни сердца как инфаркт миокарда, точнее о реабилитации после него. Это очень важно, поскольку многие в нашей стране страдают от гипертонической болезни, ишемической болезни сердца, и случаи инфаркта миокарда в следствие этих заболеваний достаточны часты.
Цель информирования пациентов об инфаркте миокарда — снижение частоты осложнений.
Говоря об инфаркте миокарда, важно помнить, что при наличии повышенного артериального давления необходим постоянный прием гипотензивной терапии. Соблюдение этого простого правила с очень большой вероятностью убережет вас от инфаркта миокарда, а также инсульта.
Формы инфаркта. То, о чем не все знают
То, что нужно не только следить за артериальным давлением, и принимать препараты, понижающие АД регулярно, но и купировать приступы стенокардии, думаю, знают все. Особого внимания заслуживают формы инфаркта, об этом действительно стоит знать и помнить.
- Безболевая форма инфаркта миокарда. Такая форма инфаркта миокарда возникает при сильном склерозе коронарных артерий. При отсутствии явных жгучих болей возникают перебои в сердце, очень сильное ощущение нехватки воздуха, сердечная астма, могут быть даже расстройства желудочно-кишечного тракта, слабость, потливость, резкое снижение АД. Инфаркт, перенесенный на ногах, ведет к последствиям, таким как рубец, нарушающий нормальную функцию сердечной мышцы, ослабление сократительной функции миокарда, хроническая сердечная недостаточность, тромбоэмболия.
- Нетипичная форма инфаркта миокарда — абдоминальная. При такой форме инфаркта возникают очень сильные боли в животе. При этом у больного часто подозревают катастрофу в брюшной полости, требующей оперативного вмешательства. Об этих формах стоит помнить всегда.
- Также важно обратить внимание на боли в голове, головокружения, двигательные расстройства и расстройства мышления. При таких симптомах нельзя исключить инсульт, но это может быть и церебральная форма инфаркта миокарда.
- И, конечно, о классике инфаркта миокарда со жгучими болями за грудиной и отдающими в левое плечо и лопатку не стоит забывать.
Вот о чем хотелось написать, кратко вспоминая об инфарктах. Исходя из этого, ЭКГ необходимо делать не только при болях за грудиной, но и при болях в животе, при перебоях в сердце, и даже при головных болях и головокружениях.
Инфаркт миокарда, даже мелкоочаговый, требует срочной госпитализации и лечения, чтобы предотвратить такие осложнения как кардиогенный шок, тромбоэмболия, нарушение ритма и проводимости, отек легких, аневризма, перикардит.
Невозможно заранее прогнозировать, сколько больной проживет после инфаркта, любой инфаркт может быть последним.
Попадая в стационар, больные получают лечение, часто хирургическое, стентирование или аортокоронарное шунтирование. Реабилитация помогает восстановить нормальный уровень жизни, предотвратить повторное появление инфаркта. Если больной настроен на реабилитацию и восстановление качества жизни, тогда она достаточно эффективна.
Реабилитация после инфаркта миокарда: ЛФК и психолог
Большое значение в реабилитации больного играет ЛФК. При средней тяжести состояния больному можно начинать занятия ЛФК с разрешения врача и вместе с инструктором на 2-3 день после инфаркта. А при тяжелом состоянии приходится ждать неделю.
Чаще всего больному разрешают сидеть на кровати на 4-5 день, на 7 день можно немного походить возле кровати. И только через 2-3 недели больной может ходить от кровати до лестницы.
Через некоторое время расстояние, которое проходит больной, увеличивается до 500 – 1000 м с инструктором. При этом необходимо тщательно следить за ЧСС, АД и ЭКГ пациента.
Если есть отклонения, то необходимо уменьшить нагрузки.
Если все идет хорошо, то больного переводят в специальный кардиологический санаторий, где он занимается ЛФК, ходит пешком 5-7 км каждый день, получает диетпитание и принимает лекарственные препараты. Также в санатории есть психологи и психотерапевты, которые настраивают больного на благополучный исход. После стационара больной либо возвращается к труду, либо идет на инвалидность.
Для того, чтобы рассчитать тренировки пациенту, перенесшему инфаркт, необходимо не только учитывать тяжесть состояния, но и для ясности ввести понятие функционального класса.
- Первый функциональный класс – это пациенты, перенесшие мелкоочаговый инфаркт миокарда с незначительными повреждениями
- Второй функциональный класс – это также пациенты, которые перенесли мелкоочаговый инфаркт миокарда, но с осложнениями, а также пациенты, перенесшие крупноочаговый инфаркт, но с минимальными осложнениями.
- Третий ФК – это больные, перенесшие мелкоочаговый ИМ без осложнений и с частыми приступами стенокардии (4 – 6 раз в сутки)
- Четвертый ФК
- Больные с мелкоочаговым инфарктом и с серьезными последствиями (перенесенной клинической смерти, АВ-блокаде, кардиогенном шоке)
- Пациенты перенесшие трансмуральный ИМ
- Пациенты, перенесшие трансмуральный ИМ, при наличии любых осложнений
После проведения велгоэргометрической пробы пациентам с 1 и 2 функциональным классом назначают специальные тренировки. Также для назначения тренировок учитывают тяжесть состояния пациента и выраженность коронарной недостаточности. Противопоказанием к тренировкам является аневризма сердца, аритмии, которые ухудшаются с физической нагрузкой и выраженная сердечная недостаточность.
Необходимо помнить, что при тренировках могут возникнуть боли в сердце, одышка, хрипы, увеличение размеров сердца, тревожно-депрессивные расстройства. Нужно контролировать ЧСС, АД, ЭКГ пациента, чтобы предотвратить повторный инфаркт.
Для того, чтобы пациента реабилитировать в условиях поликлиники, необходимо чтобы пациент был 1-2 функционального класса. Программа реабилитации в поликлинике также включает лечебную гимнастику ЛФК 3 раза в неделю, медикаментозную терапию, занятия с психологом или психотерапевтом, а также борьбу с вредными привычками. Важно помнить о пеших прогулках!
Пациенты группы повышенного врачебного контроля – это пациенты 3-4 ФК. Их необходимо научить себя обслуживать и перемещаться по квартире. У них своя программа на дому под контролем врача-терапевта и кардиолога. Больной выполняет работу на дому, по возможности занимается ЛФК с третьей недели и по часу гуляет во дворе.
Нельзя недооценивать работу психолога с больным, потому что многие пациенты уверены, что жизнь после инфаркта неполноценна. У больных могут быть страхи, тревожно-депрессивные расстройства. И такие убеждения очень негативно влияют на прогноз и лечение пациента. Доказано, что положительный настрой дает надежду даже безнадежным больным, а возможности человеческого организма колоссальны!
Роль диеты в реабилитации после инфаркта
Диетотерапия начинается со стационара, продолжается в санатории и на дому. Нужно убедить больного бросить курить и употреблять алкоголь, если он это делает. А также нормализовать массу тела, чтобы снизился холестерин и нормализовался липидный профиль. И постоянно, пожизненно, применять препараты, нормализующие артериальное давление, а также антитромботическую терапию.
Говоря о диете, стоит отметить, что необходимо отказаться от жаренной, острой, жирной пищи, ограничить количество поваренной соли, и, употребляя жидкость, отдавать предпочтение чистой питьевой воде, а не чаю, кофе и газировке. И, конечно, не злоупотреблять жидкостью, чтобы не отекали ножки. Забыть о соусах, к сожалению! Конечно, ограничить тортики. Стараться питаться дробно, не перегружая организм.
Основной упор в диетотерапии отводится борьбе с лишним весом, гиперхолестеринемией и артериальной гипертензией. Необходимо снижать массу тела не более 3 – 5 кг в месяц. В любой диете нужно взять на вооружение несколько принципов:
- Снизить калорийность питания
- Исключить или свести к минимуму употребление «быстрых углеводов», т.е. сладкого
- Ограничить жирную пищу
- Количество поваренной соли должно быть не более 5 г в сутки
- Употреблять не более 1,5 л жидкости в сутки
- Есть мало и понемногу
Такой диеты нужно придерживаться пожизненно.
Примерное однодневное меню:
- Первый завтрак: мясо отварное 50 г, винегрет с растительным маслом, чай с обезжиренным молоком 200 мл
- Второй завтрак: салат с морской капустой 150 г
- Обед: овощной суп 250 мл, отварное мясо с картофелем 55/150
- Полдник: отвар шиповника 200, яблоко 100
- Ужин: рыба, запеченная с овощным гарниром 130/250 г
- На ночь кефир 200 мл.
Трудоустройство и инвалидность
Больные с 3-4 функциональным классом получают группу инвалидности с полным исключением физических нагрузок. Больным с 1-2 ФК обычно переводят на облегченный труд.
Больным после инфаркта миокарда противопоказан тяжелый физический труд, суточные и 12-ти-часовые дежурства.
Больные после инфаркта наблюдаются в поликлинике с диагнозом постинфарктный кардиосклероз. Получить санаторно-курортное лечение он может только через год.
Подведем итог. Пациенту и близким, ухаживающим за ним, важно распределить свое внимание на 8 пунктов реабилитации после инфаркта миокарда. Во-первых, это умеренная физическая нагрузка. Не стоит себя жалеть, но и усердствовать с физическим трудом (на грядках, например) опасно.
Во-вторых — особое внимание диете, это станет стилем питания на всю жизнь и будет профилактикой других инфарктов. Третий пункт — избегать переутомления, стрессов. Окружите пациента вниманием и позитивом.
На четвертом месте расположился психолог. Если вначале реабилитации психолог необходим, то дома роль психолога могут взять на себя близкие пациента, перенесшего инфаркт. Создайте копилку счастливых примеров жизни после инфаркта, историй как болезнь преобразила жизнь человека. Помогите себе или своим близким получить максимальную пользу для души и саморазвития в сложившихся обстоятельствах.
Если до инфаркта присутствовало курение и злоупотребление алкоголем, то во избежание повторных инфарктов миокарда жизненно необходимо освободиться от груза зависимостей. Сюда же можно отнести и зависимость от вредных продуктов, приводящих к ожирению.
Мне приходилось видеть, как близкие с любовью помогают осуществить это на практике. Одному пациенту родственница помогла избавиться от курения словами: «Да все равно закуришь, не выдержишь.
» Эта фраза настолько задела мужчину, что вот уже на протяжении 10 лет он к сигаретам не притрагивается, освежая в памяти то высказывание. Это частность, конечно.
Сегодня столько литературы, помогающей избавиться от зависимостей! Важно понять, зачем это нужно и идти к цели.
Два последний момента — регулярный прием лекарств и посещение врача с проведением плановых исследований. Это то, чему пациент, заботящийся о себе и своих близких, должен неукоснительно отдавать свое время.
Многие пациенты, перенесшие инфаркт, считают это событие вторым рождением. Изменение качества жизни и переосмысление ценностей сделали их жизнь лучше, чище и осознанней.
Терапевт Е.А. Кузнецова
Источник: https://azbyka.ru/zdorovie/reabilitaciya-posle-infarkta-miokarda





