Что такое субтотальное и пристеночное затемнение гайморовых и верхнечелюстных пазух
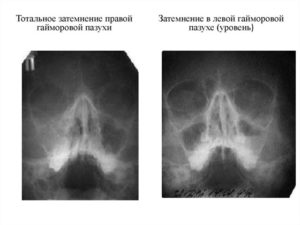
С наступлением холодов человек становится более подверженным разнообразным вирусным, инфекционным и простудным заболеваниям. Их течение сопровождается целым перечнем симптомов, в числе которых затемнение гайморовых пазух, выявляемое на рентгенографическом снимке.
Затемнение легко устанавливается в результате рентгенографии и обнаруживается врачом-рентгенологом. Также в ходе обследования определяется наличие гноя в полости, степень отечности пазух и расположение очага воспаления. Наиболее вероятными причинами таких изменений служат всевозможные разновидности синусита и другие болезни схожего характера.
Этиология и симптоматическая картина заболеваний
Чаще всего в подобных случаях выявляется гайморит. Он способен развиться как в одной, так и в обеих полостях гайморовых пазух. Характеризуется образованием гнойных выделений, которые скапливаясь, приводят к затруднению дыхания. Вследствие этого резко ухудшается обоняние, возникают сильные головные боли, нередко портится зрение.
Важно! Зачастую гайморит предваряют воспалительные процессы в слизистой оболочке эпителиальной ткани, выстилающей решетчатую кость.
Если затемнение гайморовых пазух будет диагностировано слишком поздно, то они могут распространиться и на соседние полости.
Кроме того, на болезнь указывают и другие признаки:
- высокая температура тела;
- сильная заложенность носа;
- общее состояние слабости;
- гиперсомния (наличие чрезмерной сонливости);
- обильное выделение слизи;
- отек глаз.
Также причиной субтотального затемнения может стать синусит. Это воспаление слизистой эпителия, покрывающего придаточные пазухи носа. К его возникновению приводят вирусы или патогенные бактерии. Он развивается в случае несвоевременного лечения ОРВИ, острого насморка, различных травм в области лица. В некоторых ситуациях источником заражения являются зубы, пораженные кариесом.
Клиническая картина включает в себя:
- гнойные выделения из носа;
- светобоязнь (болезненное восприятие глазом яркого света);
- повышение температуры;
- нарушение слезоотделения;
- постоянные головные боли.
Болевой эффект проявляется в области лобной и височной долей, возникая с одинаковой частотой. Может наблюдаться отечность глаз и щек. Для уточнения диагноза, специалисты обращаются к рентгенографии черепной коробки.
В зависимости от скорости течения и тяжести выделяют острую и хроническую форму недуга. Клиническая картина этих двух типов различна.
Важно! При несвоевременном обнаружении и лечении заболевания, фронтит с высокой долей вероятности из острой формы перейдет в хроническую.
При остром виде наблюдаются следующие симптомы:
- нарушение дыхания;
- болевые ощущения в лобной доле, усиливающиеся при нажатии;
- повышение температуры.
К признакам хронического фронтита относят:
- обильные выделения из носа, имеющие специфический запах;
- усиление боли в случае приема спиртосодержащих напитков, табакокурения и усталости;
- сильные боли в лобной области, носящие давящий или ноющий характер;
- преимущественно в утренние часы случается отхаркивание мокроты.
При наличии одного или нескольких описанных выше симптомов, следует незамедлительно обратиться к врачу.
Терапевтические меры
В первую очередь специалист проводит ряд диагностических мероприятий, позволяющих установить тип, стадию и тяжесть заболевания. Для этого пациент направляется на рентгенологическое исследование. Полученный снимок в полной мере отражает картину развития недуга. Кроме того, при необходимости выясняется состав и вид жидкости, заполнившей пазухи.
Впрочем, все чаще сегодня прибегают лишь к медикаментозному воздействию, избегая оперативного вмешательства. Основу такой терапии составляют разнообразные антибактериальные препараты широкого спектра. Они довольно эффективным образом уничтожают источник воспалительных процессов.
Важно! При диагностировании той или иной патологии ни в коем случае не следует заниматься самолечением.
Так как это не только не приведет к выздоровлению, но и станет причиной тяжелейших осложнений вплоть до летального исхода.
Субтотальное затемнение гайморовых пазух вполне закономерно рождает вопрос у пациента – что это и чем вызвано. Подобные изменения могут указывать на целый спектр различных заболеваний.
Но не стоит отчаиваться ведь современная медицина позволяет свести все негативные проявления недуга к минимуму, а также дает возможность избежать серьезных последствий. В распоряжении специалистов точные методы диагностики, главным среди которых является рентгенография.
При лечении врач может опираться как на медикаментозную терапию, так и на хирургическое вмешательство.
Источник:
Субтотальное затемнение верхнечелюстных пазух — причины
Если врач направил пациента на рентген носа, то он подозревает воспаление слизистой оболочки с возможным скоплением выделений или гноя. На снимке отображаются верхнечелюстные пазухи, лобные и решетчатый лабиринт. Субтотальное затемнение гайморовых пазух дает возможность определить запущенность заболевания. Чем больше на снимке будет тени, тем больше гнойных масс уже накопилось.
Причиной скопления таких выделений бывает активное размножение патогенных микроорганизмов. Возбудителями гайморита или фронтита являются стрептококки или пневмококки.
Они могут активизироваться после длительного ринита, когда лечение было малоэффективным или неправильным. При скоплении выделений и воспаления слизистой оболочки появляется сильный отек, который не дает возможности массе выйти из пазухи.
Слизь начинает скапливаться, что является идеальной средой для размножения патогенных микроорганизмов.
В гайморовых пазухах скапливается гной не только из-за бактериальной инфекции. Если на снимке четко изображено утолщение слизистой, то такое состояние могло сформироваться из-за:
- Острого воспаления;
- Протекания аллергии;
- Отечности после перенесенного синусита;
- Длительного хронического воспаления.
Не стоит забывать, что гайморит или фронтит способны развиваться из-за кисты, которую также можно просмотреть на снимке. Причинами затемнения бывают аденоиды и полипы. Такие образования способны провоцировать частый насморк, который со временем трансформируется в гайморит.
Рентген ППН при патологии гайморовых пазух
Рентген придаточных пазух носа (ППН) помогает оценить стадию развития гайморита и фронтита уже на первичной стадии заболевания. Назначают такой метод диагностики, если:
- Присутствуют выделения из носа после респираторной инфекции;
- Выделения не проходят в течение 7-10 дней;
- Появляются носовые кровотечения;
- Держится высокая температура тела, при этом выделений из носа нет;
- Замечена гиперемия или покраснение кожи в области придаточных пазух;
- При наклоне головы появляется давящая боль.
Тотальное затемнение гайморовых пазух говорит о сильной запущенности заболевания, особенно это проявляется при затемнении лобных пазух. На начальных этапах развития гайморита выделения скапливаются только в ППН.
Если врач диагностирует патологии носа, вызванные аденоидами, кистой или полипами, то лечение будет включать хирургическое вмешательство. Сами по себе ППН у здорового человека имеют полуовальную форму, их цвет совпадает с цветом глазниц. При малейшем скоплении гноя или воспалении слизистой врач отмечает пристеночное затемнение.
Проводить процедуру рентгена ППН безболезненно. Для этого достаточно правильно расположиться на стойке аппарата. Положение пациента зависит от вида проекции, которую указал врач.
Указывать правильность положения должен врач-рентгенолог. Зачастую больные либо в вертикальном, либо в горизонтальном положении плотно упираются в стойку аппарата носом и подбородком.
Достаточно зафиксироваться на несколько секунд, чтобы получить четкое изображение.
Рентген лучи при такой процедуре могут быть величиной от 0,12 до 1,18 мЗв, количество мЗв зависит от вида и мощности используемого оборудования.
Относительно небольшие дозы рентгенологического излучения недопустимы для беременных женщин и детей дошкольного возраста.
Женщинам в положении лучи могут повлиять на развитие плода, а у ребенка до 6 лет они вызывают изменения в костной ткани скелета, поэтому такое исследование врачи назначают в крайнем случае.
Что видно на рентгене?
Здоровая полость носа на снимке имеет четкую границу и среднюю толщину стенок ППН. При рентгене гайморовой верхнечелюстной пазухи с подозрением на начальную стадию гайморита рентгенологи отмечают утолщение пораженных контуров. Такое состояние характеризует появление воспаления слизистой оболочки.
Решетчатый лабиринт также просматривается на снимке, потому что в этой структуре скопление выделений протекает в первую очередь. Если затемнений не видно, то важно внимательно просматривать структуру решетчатой костной ткани.
Инфильтрат или гной часто вызывает симптом так называемого «молока в стакане». Такое название пошло из-за свойства выделений всегда располагаться в горизонтальном положении, какое бы положение не занимал пациент. Затемнение при таком симптоме бывает либо односторонним, либо двусторонним.
Если болезнь запущенна, то скопление гноя приобретает тотальный характер. Подобное состояние чревато расхождением гнойных масс по соседним тканям и сосудам. Повышается опасность проникания инфильтрата в головной мозг, что вызывает менингит.
При попадании в кровоток гной вызывает сепсис и воспаление внутренних органов.
Скопление экссудата при субтотальном и тотальном затемнении также развивается при появлении плотных новообразований в носовой полости, например, хондромы, остеомы или саркомы. Такие клетки могут иметь плотную внешнюю оболочку, но внутри они будут отличаться жидкой консистенцией.
— острый гнойный ринит, как лечить у взрослого гнойные сопли?
Расшифровка рентгенограммы
Когда врач читает снимок с подозрением на гайморит, то носоподбородочная проекция показывает затемнение с верхним горизонтальным уровнем. Жидкость будет отображена на темном фоне со светлым контуром. При запущенной форме болезни затемнение отображается над носом. Если тени отмечаются сразу в нескольких полостях, то пациент уже имеет дело не с гайморитом, а с фронтитом.
Когда контур слизистой оболочки имеет волнистость, то есть большая вероятность протекания гиперпластического синусита. Для диагностики новообразований рентген рекомендовано проводить с контрастом. Любые кисты или опухоли будут отображаться с выраженным округленным контуром.
Если гайморит развивается из-за аллергии, то снимок будет иметь дополнительные образования в виде «плюс-тени». Такое состояние протекает из-за сильного выпячивания слизистой. Дополнительно диагностировать гайморит помогают снимки с выраженными переломами костной ткани носа или наличия в носоглотке инородного тела.
Заключение
Сделанный снимок должен прочитать и врач-рентгенолог, и отоларинголог. Если диагностирован гайморит начальной стадии, то лечение заключается в применении сосудосуживающих капель, обезболивающих лекарственных средств, промывании носовой полости асептическими растворами. Когда назначенная терапия не дает хорошего результата, то важно подключать антибиотики.
В запущенных состояниях врачи предлагают проводить прокол пазухи для быстрого удаления содержимого. Также прокол проводят для диагностических целей, чтобы выявить природу появления выделений. Лечение зачастую основывается на антибиотиках, а также проведении физиотерапевтических процедур.
Рентген при лечении гайморита или фронтита является частой процедурой, потому что за короткое время врачу дается возможность увидеть всю глубину поражения тканей. Чтобы получить четкое изображение, нужно выполнять все рекомендации рентгенолога.
Источник:
Тотальное и субтотальное затемнение гайморовых пазух
Для диагностики заболеваний носа и синусов назначают рентген. При наличии патологии на снимке видно тотальное или субтотальное затемнение гайморовых пазух. Это обусловлено наличием жидкости, отёка, морфологических изменений слизистой. Пациентам назначают медикаментозное лечение, пункцию пазухи с целью удаления экссудата.
Источник: https://xn--26-9kchf.xn--p1ai/uho/chto-takoe-subtotalnoe-i-pristenochnoe-zatemnenie-gajmorovyh-i-verhnechelyustnyh-pazuh.html
Что такое субтотальное затемнение гайморовых пазух
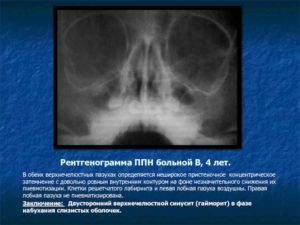
Субтотальное затемнение гайморовых пазух – что это и насколько опасно? Такое заключение можно услышать при различных заболеваниях лор-органов. Если говорить простыми словами, то оно представляет собой воспаление слизистой оболочки гайморовой пазухи с накопившимися выделениями. Рентген снимок зачастую рекомендуют сделать пациентам с гайморитом, фронтитом или синуситом.
Субтотальное затемнение верхнечелюстных пазух
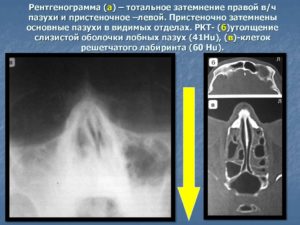
Что такое субтотальное затемнение гайморовых пазух? Если на рентгеновском снимке отмечается уменьшение прозрачности в нижней и средней части гайморовой пазухи, это может свидетельствовать о наличии инфекционного воспаления или доброкачественной опухоли — кисты, полипа. Рентгенография назначается пациентам при подозрении гайморита, полипозного синусита, онкологических заболеваний и т.д.
Рентгенографическое исследование придаточных пазух носа (ППН) позволяет оценить уровень пневматизации (наличия воздуха) в упомянутых анатомических структурах.
По снимку оценивается степень воспаления верхнечелюстных синусов, т.е. гайморовых пазух, и назначить адекватное лечение.
В статье рассмотрена расшифровка рентгенограмм, а также патологии, которые выявляются при субтотальном и пристеночном затмении костных полостей.
Рентген ППН — что это?
Рентген ППН — инструментальный метод обследования придаточных пазух носа, который позволяет выявить патологии на ранних этапах развития. Рентгеновский снимок дает четкое представление о том, какие патологические процессы протекают в околоносовых синусах. Просвечивание внутриносовых структур позволяет определить:
- степень воспаления слизистых оболочек;
- наличие серозного или гнойного экссудата в полости носа;
- образование доброкачественных или злокачественных опухолей.
Во время обследования пациента рентгенолог делает два снимка — в лежачем и стоячем положении. Отсутствие каких-либо патологий в верхнечелюстных синусах выглядит на рентгене следующим образом:
- костные стенки околоносовых синусов имеют четкое очертание;
- контуры решетчатых ячеек, расположенных на уровне носовой перегородки, не размыты;
- пневматизация ППН ничем не отличается от эталонной, которая находится на уровне глазных орбит.
Если после инструментального обследования на снимке обнаруживаются области затемнения, пациента направляют на компьютерную томографию. После точной постановки диагноза он составляет подходящее медикаментозное лечение, направленное на устранение воспалительных реакций в верхнечелюстных синусах.
Зачем назначают рентген ППН?
В костях черепа находится несколько пар воздухоносных полостей, которые называются околоносовыми или придаточными пазухами (синусами). Их внутренняя поверхность устлана мягкими тканями, в частности реснитчатым эпителием. Его воспаление часто приводит к развитию синусита.
Синусит — это собирательный термин, которым обозначают группу респираторных заболеваний, характеризующихся воспалением ППН. Рентгенологи обращают внимание на то обстоятельство, что не всякий синусит является гайморитом. Только при поражении верхнечелюстных (гайморовых) синусов ставится диагноз «максиллит» или «гайморит».
Рентгенографическая визуализация гайморовой пазухи позволяет определить несколько форм гайморита:
- полипозный;
- пристеночно-гиперпластический;
- гнойный;
- катаральный.
Отоларинголог не может поставить диагноз «гайморит» только на основании анамнеза и жалоб пациента.
При получении нечеткого снимка с уверенностью утверждать, что пациент страдает тем или иным видом патологии нельзя. В таком случае диагностическое обследование дополняется компьютерной томографией.
Какие патологии выявляют с помощью рентгена ППН?
Рентгенография ППН позволяет выявить характерные изменения во внутриносовых структурах. У здорового человека околоносовые синусы имеют вид полуовальных темных образований. Чтобы выявить патологию, нужно сравнить степень их окрашивания с оттенком глазных орбит. Пристеночное затемнение костных полостей указывает на развитие целого спектра респираторных заболеваний.
Гипертрофический максиллит
Гипертрофический максиллит — это хроническое воспаление верхнечелюстной пазухи, сопровождающееся утолщением слизистой оболочки. На снимке патология проявляется не затемнением, а пристеночным наслоением с рваным изогнутым краем. Расшифровка рентгенографического изображения описывается так — пристеночное затемнение гайморовой пазухи за счет гипертрофии (утолщения) слизистой.
Если в диагнозе встречается словосочетание «тотальное затемнение», это указывает на полное нарушение пневматизации костной полости.
Иными словами, у пациента обнаруживают полную непроходимость (безвоздушность) гайморовой пазухи. Лечение болезни предполагает использование антибиотиков и назальных кортикостероидов.
Если патология развилась на фоне аллергического ринита, в схему терапии включают антигистаминные препараты.
Онкологические заболевания
Просвечивание верхнечелюстных синусов позволяет определить наличие доброкачественных или злокачественных опухолей во внутриносовых структурах. Анализируя рентгенограмму, специалист может выявить:
- остеому — доброкачественное новообразование, которое возникает в костной ткани; растет опухоль очень медленно и практически никогда не озлокачествляется, поэтому ее течение считается благоприятным;
- саркому — активно разрастающаяся злокачественная опухоль, которая состоит преимущественно из соединительной ткани; стремительное развитие патологии приводит к разрушению костных структур в околоносовых пазухах;
- хондрому — хрящевая опухоль, склонная к малигнизации (озлокачествлению); диагностируется преимущественно у маленьких детей и подростков.
Доброкачественные и злокачественные опухоли подлежат хирургическому удалению и последующему медикаментозному лечению.
Киста в придаточных пазухах
Как правило, киста на рентгене является для специалиста неожиданностью. Процесс формирования опухоли не вызывает у пациента никакого дискомфорта, поэтому в большинстве случаев она диагностируется случайно при проведении эндоскопического или рентгенографического обследования.
Самопроизвольное вскрытие и эвакуация гнойного секрета из кисты в окружающие ткани может привести к осложнениям. Киста представляет собой полое новообразование, внутри которого содержится жидкость. На снимке киста имеет вид округлой небольшой тени, располагающейся в средней или нижней части верхнечелюстного синуса. Лечение кистовидных опухолей требует хирургического вмешательства.
Экссудативный гайморит
Если гайморовы синусы заполнены серозными выпотами, на рентгенографическом снимке будет виден горизонтальный уровень жидкости. В большинстве случаев это указывает на развитие экссудативного гайморита — респираторное заболевание, при котором в верхнечелюстных пазухах скапливается много жидкости.
При проведении дифференциальной диагностики берут пункцию из пораженного синуса, чтобы точно определить тип патологии. В отоларингологии выделяют следующие формы гайморита:
- катаральный — заполнение околоносовых синусов серозными выпотами, сопровождающееся покраснением (гиперемией) и отечность слизистой оболочки;
- геморрагический — опасная и достаточно редкая форма заболевания, при которой в гайморовых пазухах скапливается кровь;
- гнойный — бактериальное воспаление придаточных синусов, характеризующееся скоплением гнойного экссудата в костных полостях.
Геморрагический синусит опасен повышением проницаемости сосудов, при котором инфекция может легко проникнуть в системный кровоток.
Для лечения катаральной формы заболевания используют сосудосуживающие капли (деконгестанты), муколитики, противоаллергические и антивирусные средства. Гнойное воспаление удается устранить только посредством приема системных антибиотиков и местных противомикробных средств.
Симптомы и лечение пристеночного гайморита
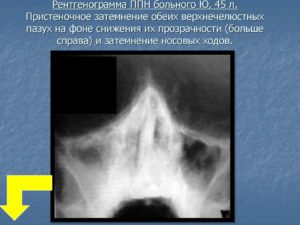
Гайморит характеризуется развитием воспалительного процесса в придаточных пазухах носа. Пристеночный гайморит относится к хроническим формам заболевания, однако не сопровождается развитием гнойных процессов.
Он развивается, когда не было проведено адекватное лечение острой формы воспаления и сопровождается постоянным отеком стенки пазухи носа. При этом отечность может наблюдаться как с одной, так и с обеих сторон.
Причины развития пристеночной формы гайморита
Гайморит является следствием попадания в организм инфекции. Пристеночная форма развивается при длительном нахождении в пазухах носа бактерий, к числу которых относятся:
- Хламидии;
- Стрептококки;
- Золотистый стафилококк;
- Микоплазмы.
Помимо бактерий, развитие воспаления может стать следствием:
- Неадекватной терапии при простудном насморке;
- Неадекватной терапии при аллергическом насморке;
- Кори и скарлатины;
- Воспалений в ротовой полости, в частности – корнях зубов, локализованных вблизи носовых пазух;
- Тонзиллита и фарингита;
- Искривление носовой перегородки.
При этом необходимо учитывать, что наличие какой-либо из этих причин необязательно для развития болезни. Он может возникнуть из-за ослабленного иммунитета – эта причина является наиболее актуальной в межсезонье.
Симптомы
Характерными симптомами пристеночной формы заболевания являются:
- Затруднение отхождение образующейся слизи из носовой полости;
- Отделение секрета с кровяными прожилками;
- Головная боль, локализованная в лобной части;
- Боли, локализованные в районе носа, переносицы;
- Подъем температуры;
- Невозможность носового дыхания;
- Боли в глазах.
Течение болезни сопровождается снижением жизненного тонуса, переутомлениями. Хроническая форма заболевания может привести к конъюнктивиту, хроническим мигреням, постоянному кашлю. В запущенных случаях инфекция может перейти в область мозга и вызвать менингит.
Основу симптоматики составляют болевые ощущения. Они могут быть различны, но всегда свидетельствуют о развитии воспалительного процесса в верхнечелюстных пазухах. Наиболее часто боль локализуется с той стороны, где протекает воспаление. При этом классическим признаком будет являться иррадация в височную область, половину лица или головы.
Если к этой симптоматике присоединяются болевые ощущения при изменении положения головы, то это будет свидетельствовать о прогрессировании воспаления и поражении воспалительным процессом лобных пазух.
Определить характер воспаления можно по выделяемому секрету. При серозном воспалении выделения прозрачные и жидкие. Густые выделения с зеленоватым оттенок и неприятным запахом говорят о воспалительной реакции с образованием гноя.
Диагностические мероприятия
Диагноз ставит врач-отоларинголог после проведения риноскопии. В процессе диагностической процедуры выявляется гиперемия (покраснение) слизистой носа, отечность, изменение толщины сосудов (истончение).
В случае выявления симптомов, свидетельствующих о хронической форме заболевания, назначается проведение рентгенографии пазух носа.
Более точным диагностическим методом является мультисрезовая спиральная томография.
Лечение
Лечебные мероприятия направлены в первую очередь на устранение отечности. Если заболевание протекает без осложнений, то легко поддается лечению.
В таких случаях нет необходимости во вмешательстве – проколе или гайморотомии.
Но даже в относительно легких ситуациях лечение должен подбирать специалист, так как нередко оно включает в себя и терапию антибиотиками, которые должны назначаться после выявления возбудителя.
К главным методам как лечить относятся:
- Использование солевых растворов для промывания носовой полости. Промывание проводят при помощи шприца, спринцовки либо с использованием готовых растворов морской воды с насадками (Хьюмер, Аквалор).
- Прием антигистаминных препаратов, предназначенных для снижения отечности продолжительность приема определяет врач, и она может составлять от 1 до 2 недель.
- При наличии болей назначают противовоспалительные препараты (Ибупрофен).
- Орошение носовой полости спреями, обладающими сосудосуживающим действием.
- Применение специальных препаратов антибактериального действия, предназначенных для орошения носовой полости (Полидекса). Иногда промывание проводится растворами на основе обычных антибиотиков (Амоксиклав).
- В случаях значительной пристеночной отечности назначается применение назальных кортикостероидов (Назонекс).
Специалисты рекомендуют сочетать медикаментозную терапию с физиопроцедурами. В этом случае могут быть назначены лазерная терапия и УВЧ.
В рецептах народной медицины также есть методы, позволяющие справиться с пристеночным гайморитом. Однако не следует забывать, что любые народные методы могут применяться только после консультации со специалистом и выступать в качестве дополнительного, а не основного лечения. Некоторые из ингредиентов, рекомендуемых народной медициной способны вызвать аллергическую реакцию.
Народные рецепты:
- Закапывание сока алоэ по 3 капли в каждый носовой проход на протяжении недели.
- Морковный сок смешать с растительным маслом (в пропорции 1:1). Смесь применяют для закапывания 2 раза в день на протяжении 1,5 недель.
Ограничения
Так как это бактериальное заболевание, то необходимо соблюдать меры предосторожности, чтобы не допустить дальнейшего распространения бактерий. Для этого высмаркиваться и делать промывания следует таким образом, чтобы не допустить проникновения инфекции в слуховую трубу.
Не рекомендуется самостоятельно, без консультации с врачом делать прогревания. В отдельных случаях это способно привести к усилению отечности.
Профилактические мероприятия
Гайморит – заболевание, которого можно не бояться людям с хорошим иммунитетом. Поэтому в данном случае актуальны классические рекомендации по укреплению иммунитета.
К числу таковых относится правильное и полноценное питание, а в межсезонье – дополнительный прием витаминов.
Также важно соблюдать режим труда и отдыха, так как уставший, истощенный организм “сдается” инфекциям гораздо быстрее.
Следует избегать переохлаждений и контактов с носителями бактерий. Также необходимо отметить, что промывание соленой водой относится не только к методам лечения, но и методам профилактики, поэтому после посещения мест с большим скоплением людей в сезон повышенной заболеваемостью, рекомендуется промывать нос солевыми растворами.
Источник: http://noslor.ru/gajmorit/pristenochnyj.html
Пристеночный гайморит: симптомы, диагностика и лечение
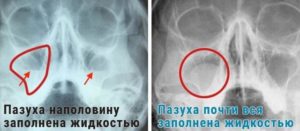
Пристеночный гайморит – это серьезное хроническое заболевание, характеризующееся утолщением слизистой оболочки, сопровождающимся нарушением процесса оттока жидкости и многими другими малоприятными последствиями.
Из-за чего этот недуг возникает? Какие симптомы указывают на его наличие? Возможно ли избавиться от данного недуга навсегда? Что ж, на эти и многие другие вопросы сейчас стоит попробовать дать ответы.
Этиология
Пристеночный гайморит, являясь воспалительной патологией верхнечелюстного синуса, не развивается в качестве самостоятельной патологии. Он – это следствие острых процессов, происходящих в носоглотке и носу. Может возникнуть как с одной стороны, так и с двух сразу.
Пусковым механизмом заболевания является не леченый гайморит или ринит, а еще отсутствие санации верхних дыхательных путей. Из-за этого бактериальная слизь копится в пазухах и застаивается в них. Такие условия являются идеальными для начала структурных изменений слизистой оболочки.
Причины
Односторонний или двухсторонний пристеночный гайморит возникает из-за внедрения инфекционных агентов. Воспаление гайморовых пазух обычно провоцируют такие болезнетворные организмы:
- Микоплазма.
- Стафилококки.
- Грибы.
- Хламидии.
- Стрептококки.
- Гемофильная палочка.
Правосторонний или левосторонний пристеночный гайморит начинает формироваться после того, как человек переболел каким-то острым заболеванием. К таковым можно отнести:
- Аденоидит.
- Ринит.
- Назофарингит.
- Синусит.
- Тонзиллит.
Наибольшему риску заболеть гайморитом данной формы подвергаются люди с хронической аллергией. Также внутренняя стенка гайморовой пазухи может деформироваться на фоне, так называемых конституционных аномалий. К таковым относятся:
- Искривленная перегородка носа.
- Разрастание хрящевой ткани.
- Суженые носовые проходы.
- Полипы в слизистой.
Еще на развитие заболевания могут повлиять механические и баротравмы, ослабленный иммунитет, гиповитаминоз, аденоиды, кариес и длительный прием определенных медикаментов.
Развитие заболевания
Пристеночный гайморит, в первую очередь, характеризуется утолщением слизистой оболочки. Вот, что происходит:
- Соустья отекают.
- Нарушается газообмен и дренаж жидкости.
- Пазухи стремительно закупориваются.
- Начинают интенсивно размножаться болезнетворные бактерии.
Сначала человек не обращает внимания на ощущения, которыми сопровождаются все перечисленные процессы. Многие воспринимают их как симптомы простуды, а потому игнорируют, считая, что само пройдет.
Но состояние ухудшается (некоторые еще усугубляют его самолечением), и в итоге недуг обретает хроническую форму. С ней уже люди обращаются к врачу, поскольку прогрессирующий пристеночный гайморит доставляет ощутимый дискомфорт, существенно ухудшающий качество жизни.
Клиническая картина
Прежде, чем рассказать о том, чем снять отек слизистой носа, необходимо обсудить и признаки заболевания. Вот, как выглядит клиническая картина при данном недуге:
- Верхнечелюстная пазуха отекает.
- Увеличивается реснитчатый слой, начинает сглаживаться рельефность.
- Становится толще и плотнее слизистая оболочка. Ее поверхность покрывается трудно отделяемой, густой мокротой.
- Начинает появляться слизь с гнойными примесями.
- Пазухи постепенно закупориваются.
- С течением времени возникает ринорея с содержимым гнойного характера.
- Верхняя челюсть начинает болеть и иррадиировать в надбровные дуги, лобную часть головы, виски.
- Появляется отечность щек, нижних и верхних век, носа.
- Возникает недостаточность дыхательной функции.
В особо тяжелых случаях часто воспаляется среднее ухо, возникает заложенность, а также ухудшается слух.
Диагностика
Компетентное лечение пристеночного гайморита может назначить только врач. Все способы и средства терапии подбираются в индивидуальном порядке после проведения диагностики.
Первым делом происходит сбор анамнеза с дальнейшей риноскопией – врач осматривает носовые ходы, задействуя искусственное освещение и специальные зеркала.
Предварительно осуществляется пальпация наружной части крыльев, носа и преддверья. На риноскопии удается определить состояние и цвет слизистой, имеющиеся структурные изменения, оценить целостность.
На пристеночный гайморит, как правило, указывает легкая гиперемия и бледность эпителия, а также слишком тонкая кровеносная сетка и отечность.
Помимо перечисленного, проводится еще оценка характера и количества экссудата.
Инструментальные исследования
После завершения перечисленных выше мероприятий назначают эндоскопию. На монитор проецируют изображение, которое затем изучают, и на основании полученной информации определяют патологические изменения, наличие различных новообразований в носу и то, насколько сильно воспаление.
Также при пристеночном гайморите пациента обязательно направляют на рентген. Вот, что позволяет выяснить этот способ:
- Снижение пневматизации верхнечелюстного синуса.
- Состояние орбит глаз и лицевых костей.
- Пристеночное затемнение пазух.
Обычно после проведения рентгена никаких вопросов не остается. Но, если ситуация все еще остается не проясненной, назначают проведение компьютерной томографии. Это очень информативный метод диагностики. Благодаря КТ удается в деталях рассмотреть все структурные изменения пазух, выявить воспаление, уплотнение, деформацию и т. д.
В очень редких случаях назначают МРТ. Показание к его проведению – наличие новообразований и конституционных аномалий.
Специфика терапии
При пристеночном гайморите назначается консервативное лечение. Также очень важен комплексный подход, включающий санацию пазух, применение противовоспалительных средств и антибиотиков (по показаниям врача).
Перед использованием фармакологических препаратов местного воздействия важно тщательно промывать пазухи и нос от накопившейся мокроты. Дезинфекция проводится с применением растворов на основе морской соли. Это «Хьюмер», «Аква Марис», «Салин», «Но-Соль». Еще подойдет физиологический раствор – 9-процентный NaCl.
Чтобы устранить отек, восстановить проходимость верхних дыхательных путей, нужно принимать антигистаминные средства. Врач, как правило, назначает «Цетиризин», «Тавегил», «Дезлоратадин» и «Лоратадин».
Антибиотики приходится принимать в том случае, если лабораторными методами было подтверждено присутствие в носовых пазухах инфекции. Для употребления внутрь назначают пенициллины («Амоксициллин» или «Амоксиклав») или макролиды («Азитромицин»).
При выраженных болях, которыми иногда сопровождается пристеночный гайморит, человеку приходится принимать «Диклофенак», «Ибупрофен», «Найз» и «Нимесил». Эти противовоспалительные помогают быстро устранить дискомфорт.
Капли для носа
Без их применения лечение рассматриваемого заболевания не обходится. А потому сейчас стоит рассказать о том, какие капли в нос от гайморита самые эффективные.
В период обострения помогают справиться с неприятными симптомами такие средства, как «Називин», «Ксимелин», «Галазолин» и «Нафтизин».
Для оказания местного воздействия на бактериальную флору применяют спреи «Полидекса» и «Изофра».
В разжижении и последующем выведении вязкой слизи хорошо помогают гомеопатические средства «Синупрет» и «Эуфорбиум Композитум».
В особо тяжелых случаях показано применение гормональных препаратов. Самые эффективные капли в нос от гайморита из данной группы – это «Авамис» и «Назонекс», выпускающиеся в форме назальных суспензий.
Физиотерапия
К ней также часто прибегают в целях излечения гайморита. Вот, какие методы наиболее популярны:
- Воздействие импульсными токами (диадинамотерапия).
- Грязевые теплые припарки или аппликации.
- Лечение электротоками.
- Электрофорез.
- Светолечение.
- УВЧ-терапия.
- Лечение лазером.
- КВЧ-терапия.
- Тепловые процедуры.
- Лечение ультразвуком.
Каждый метод по-своему хорош. Однако у всех способов, как и у медикаментозных лекарств, имеются противопоказания. Потому перед применением одного из них необходимо проконсультироваться с лечащим врачом, чтобы себе не навредить.
Сок цикламена очищает носовые пазухи от гнойного содержимого, одновременно прекращая головную боль. После закапывания 2 капель сока начинается чихание, кашель и жар, больной усиленно потеет. Целый день из носа будет выделяться желто-зеленая слизь.
Народные средства
Об их применении стоит рассказать напоследок. Многих людей волнует, можно ли при гайморите греть нос солью? Ведь это самое популярное народное средство. Да, можно, но только если данный метод одобрил отоларинголог. Потому, что не вовремя примененное тепло способно спровоцировать усиленное размножение бактерий и развитие осложнений.
И если человек получил от доктора положительный ответ на вопрос о том, можно ли греть солью нос при гайморите, ему все равно надо ответственно подойти к этому процессу.
Сначала ее греют на сковороде (3-4 минуты, не больше). Потом выкладывают на сухую чистую ткань (не махровую!) и прикладывают к пазухам. Использовать 15-20 минут, прекратить, если чувствуется сильное жжение.
Использовать, кстати, нужно крупную морскую соль.
Распространены и ингаляции на основе травяных отваров. Популярно сочетание подорожника, мяты, мелиссы и чистотела, также можно попробовать соединить малину, эвкалипт и календулу. Хорошо помогает ингаляция на отваре из боярышника, душицы и листьев черной смородины.
Еще рекомендуется смазывать слизистую оболочку шиповниковым или облепиховым маслом. Достаточно трех раз в сутки ежедневно, этого хватит, чтобы немного смягчить дискомфорт.
Также хорошее действие оказывают масляные ментоловые капли, которые отлично прочищают носовые ходы, устраняют отечность.
Хорошо отзываются люди, переболевшие гайморитом, и о соке цикламена. Это не только средство, которое способно быстро очистить пазухи от гнойного содержимого.
Оно еще и помогает избавиться от головной боли. После закапывания сока (нужно по 2 капли в каждую ноздрю) начинается усиленное чихание, жар и кашель, повышается потоотделение.
Весь день из носа будет выделяться слизь зелено-желтого цвета.
Народных средств существует множество. Но перед применением любого из них крайне важно посоветоваться с врачом. Возможно, их применение будет нецелесообразно.
Потапова Елизавета
Источник: https://labuda.blog/194607





