Прыщи во влагалище: какие причины появления и как быстро избавиться от недуга
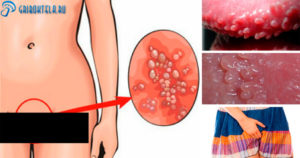
Прыщи во влагалище всегда становятся причиной большого дискомфорта. Они могут иметь разный внешний вид, но механизм образования у всех один: появлению папул или пустул способствует закупорка сальных желез.
Их продукт, перемешиваясь с омертвевшими клетками, становится благоприятной средой для развития болезнетворных бактерий. Таким способом происходит инфицирование, которое приводит к формированию гнойных процессов.
Причины появления сыпи во влагалище у женщин, какие болезни сопровождаются
Спровоцировать описываемый процесс способны разные факторы. Среди них есть и внешние, и внутренние раздражители.
К первым можно отнести:
- пренебрежение правилами личной гигиены или чрезмерное употребление уходовых средств,
- ношение плотного синтетического белья (оно формирует эффект бани, чрезмерное потоотделение стимулирует рост болезнетворной микрофлоры),
- гормональные изменения, связанные с половым созреванием, с климаксом или с менструальным циклом,
- длительный прием пероральных контрацептивов,
- психоэмоциональное перенапряжение.
К внутренним раздражителям относятся инфекции, передающиеся половым путем. В этом случае появление прыщей во влагалище является сопутствующим симптомом. Помимо него, есть еще и другие проявления клинической картины, характерные для каждого конкретного заболевания. Что может дать толчок появлению очагов поражения в этом случае?
- Генитальный герпес. Причиной его развития становится инфицирование вирусом герпеса первого или второго типа. На внутренней стороне влагалища, в области шейки матки, вокруг ануса, на коже ягодиц и во рту появляются высыпания в виде пузырьков (маленьких красных прыщиков), заполненных полупрозрачной жидкостью. Процесс ее формирования вызывает сильнейший зуд. Со временем пузырьки вскрываются, на их месте образуются кровоточащие эрозии. Когда они заживают, образуется красная корочка. На протяжении всего течения инфекции наблюдается увеличение количества выделений из влагалища, больная может жаловаться на появление симптомов лихорадки, на увеличение региональных лимфатических узлов.
- Грибковая инфекция. Для ее развития характерно появление во влагалище сыпи красного оттенка, покрытой белым налетом, обильных выделений творожистой консистенции, имеющих кисловатый запах, смешанный с запахом сырости.
- Хламидиоз. При нем появление во влагалище высыпаний, похожих внешне на прыщи, не характерно, но инфекция нередко становится причиной вторичной бактериальной инфекции. И уже тогда на слизистой вульвы формируются характерные очаги поражения.
Классификация прыщей во влагалище женщин
В интимной зоне у женщины могут появляться прыщики разной формы, разного вида. Эти критерии положены в основу существующей классификации. Наиболее полно она отображена в следующей таблице.
| Название вида | Причина появления | Клинические проявления |
| Пупырышки | Аллергия на использование средств гигиены или на ношение одежды, постиранной порошками | Пупырышки имеют розовый цвет, размеры каждого элемента не превышает 2 мм. Их появление на половых губах и на влагалище не доставляет ощутимого дискомфорта. Пупырышки сами исчезают при исключении агента провокатора |
| Белые гнойные прыщики | Раздражение после эпиляции, ношения белья, сшитого из синтетических тканей. Развитие заболеваний, передающихся при незащищенных половых актах. Переохлаждение | Образования имеют гнойную головку белого цвета. Устранение причины образования приводит к избавлению от проблемы, но если белые прыщи долгое время не сходят, нужно обращаться за медицинской помощью |
| Белые точки | Возникает такое явление по причине скопления вокруг волосяных фолликулов омертвевших клеток эпидермиса | Появляются чаще всего на половых губах. Их поверхностный слой становится похожим на «гусиную кожу». Если по поверхности губ провести руками, на ощупь она окажется шершавой. |
| Красные прыщи | Часто появляются на месте роста нового волоска | Выглядят как уплотнения, имеющие форму горошины. Располагаются вокруг волосяных фолликулов. Их появление вызывает выраженную болезненность. Иногда процесс формирования красных прыщей сопровождается нагноением. Оно происходит внутри кожного покрова |
| Черные точки | Закупорка сальных желез | В закрытой поре начинает скапливаться подкожное сало. Оно смешивается с частичками пыли и грязи и превращается в черную пробку |
| Внутренний прыщ | Повреждение кожных покровов во время бритья, инфицирование раны бактериями, являющимися частью условно-патогенной флоры влагалища | Болезненный комок, который формируется в подкожных слоях, постепенно она начинает гноиться, кожа вокруг него воспаляется и отекает |
| Гнойный прыщ | Гормональные перестройки в период полового созревания или климакса, простуды, воспаление бартолиновых желез, бактериальная инфекция, вульвовагинит | Образование с белой головкой с гноем внутри. Ткани вокруг него воспалены и отечны, созревание гнойника вызывает сильную боль |
К какому врачу обратиться с прыщами во влагалище
При появлении изменений слизистой вульвы нужно обращаться к гинекологу. Если возникнет необходимость, он привлечет к консультации дерматолога или венеролога.
Дифференциальная диагностика
Иногда внешние проявления высыпаний могут вводить в женщину в заблуждение. Только опытный врач способен по внешнему виду определить, что появилось во влагалище: прыщ или более серьезное образование.
Дифференцировать обычный воспалительный процесс нужно от таких патологий:
- Киста. В отличие от прыщей кисты похожи на шишки, имеющие мешковатую форму. Ощупывание пальцев позволяет определять их подвижность. Внутри они могут быть заполнены жидкостью или воздухом. Чаще всего образуются на нижней стороне стенок женского полового органа, там, где располагается бартолиновая железа, мюллеров проток, гартнеров канал. Их появление не вызывает болезненных ощущений, но при инфицировании кисты нагнаиваются, опухают, появляется чувствительность и неприятный запах.
- Абсцесс влагалища. Развивается тогда, когда открываются протоки бартолиновой железы и инфицируются бактериями, когда развивается заболевание, передающееся половым путем (хламидиоз, гонорея). Абсцесс – это большой нарыв, очень болезненный.
- Генитальные бородавки. По внешнему виду они похожи на мясистые шишки. Бородавки могут появляться вокруг входа во влагалища, вокруг ануса, в области паха вследствие инфицирования вирусом папилломы человека. Растут, не вызывая дискомфорта, однако неприятные ощущения могут появиться, если ношение белья создает постоянное трение и давление на бородавки. Такие новообразования опасны тем, что могут перерождаться в раковые опухоли.
- Ангиома. Это доброкачественное образование, состоящее полностью из кровеносных сосудов. Оно имеет темно-красный или фиолетово-синеватый цвет, при сдавливании не кровоточат.
- Сифилис в начальной стадии. Примерно через двадцать дней после заражения у женщины прямо во влагалище могут появиться одиночные язвочки (шанкры). Они очень болезненны, имеют круглую форму, структура у них на ощупь твердая. Недели через три шанкры самостоятельно исчезают даже без лечения. Но это не значит, что инфекция исчезла, просто, один ее этап, сменяется другим.
- Мягкого шанкр. Его появление считается характерным симптомом заражения бактерией «Haemophilus ducreyi». Инфекция вызывает появление вокруг отверстия во влагалище язв с гноем, которые внешне могут быть признаны за прыщи. Наличие увеличения региональных лимфатических узлов должно заставить волноваться и пройти полный курс обследования. Несложные лабораторные тесты дают возможность выявить точную причину поражения.
- Контагиозный моллюск. Это вирусная кожная инфекция, развитие которой приводит к появлению на женских гениталиях маленьких образований розового или телесного цвета с ямочкой прямо по центру. На ощупь они гладкие, твердые, по размеру могут варьироваться от двух до пяти миллиметров. Их наличие, в отличие от прыщей, не вызывает болезненного дискомфорта.
- Акрохордоны. Эти безвредные висячие наросты формируются тогда, когда волокна коллагена попадают в более толстые слои кожи. Они имеют телесный или светло-коричневый цвет, их размеры не превышают двух миллиметров. На ощупь акрохордоны мягкие. У некоторых из них может образовываться бородавчатая поверхность.
- Экзема. Заболевание может проявляться в виде появления в вульве мелких красных сильно зудящих шишек.
- Рак вульвы. При его развитии на внутренних стенках влагалища формируются шишки, которые постоянно растут, при этом меняют свой цвет. У них неравномерный нечеткий контур, возникают асимметрично. Во время полового акта появляются болезненные ощущения, а сразу после него необильные кровотечения.
Обнаружив у себя во влагалище прыщи, язвы или высыпания, женщина должна незамедлительно обращаться к врачу. Только назначив необходимые анализы, он сможет выявить причину заболевания и назначить адекватное лечение. Не стоит пытаться самостоятельно лечиться. Это увеличит риски опасных осложнений.
Традиционная терапия сыпи во влагалище
Лечение прыщей без устранения причины поражения вульвы бесполезно. Поэтому при составлении терапевтической схемы учитываются три составляющие.
Необходимо:
- произвести комплекс мер, направленных на устранение фактора-провокатора,
- подобрать лекарственные средства, чье действие способно помочь улучшить общее состояние организма,
- обеспечить местное лечение прыщей.
Составление плана этиотропной терапии производится с учетом расшифровки произведенных анализов. При наличии зуда, назначаются антигистаминные средства. При гнойных процессах -противовоспалительные препараты. При ослаблении иммунитета общеукрепляющие лекарства. Выбор конкретного медикамента производится с учетом тяжести заболевания, стадии его развития, возраста пациентки.
Наружное лечение подразумевает применение вагинальных свечей или нанесение мазей, в составе которых есть стероидные гормоны (гидрокортизон).
Профилактика
Существует целый комплекс мер, соблюдение которых может помочь предотвратить появление прыщей во влагалище.
Для этих целей специалисты рекомендуют:
- Тщательно соблюдать правила личной гигиены, ежедневно дважды в день подмываться, но без применения мыла (оно пересушивает слизистую).
- Не проводить без назначения врача спринцевания.
- Выбирать для ношения белье, сшитое из натуральных тканей.
- Отказываться от ношения стрингов.
- Следить за общим состоянием организма.
- Избегать переохлаждения.
- Обращаться незамедлительно к гинекологу при появлении симптомов инфекционных заболеваний.
- Поддерживать иммунную систему.
- Отказываться от вредных привычек.
Специалисты рекомендуют для сохранения женского здоровья два раза в год обращаться к специалистам для проведения профилактических осмотров.
Источник: https://mfarma.ru/dermatologiya/prichiny-poyavleniya-pryshhej-na-genitaliyah-u-zhenshhin-i-sposoby-ih-ustraneniya
Вульвовагинит
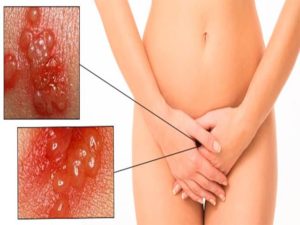
Причины вульвовагинита, лечение и первые симптомы
Вульвовагинит относится к одним из самых распространенных гинекологических заболеваний.
Этой патологии наиболее подвержены девочки первого года жизни, а также лица препубертатной и постклимактерической возрастных групп.
Но при наличии предрасполагающих факторов сочетанное поражение вульвы и влагалища может развиваться и у женщин репродуктивного возраста.
Хотя вульвовагинит не относится к потенциально жизнеугрожающим состояниям, его лечению уделяется особое внимание. Это связано не только с имеющимся у пациенток физическим дискомфортом.
Воспаление наружных половых органов и влагалища может осложняться восходящей мочевой инфекцией с последовательным развитием уретрита, цистита и пиелонефрита.
Возможно поражение шейки матки с инфицированием эндометрия.
Что это такое?
Вульвовагинит — воспаление вульвы (вульвит) и слизистой оболочки влагалища (вагинит). Встречается преимущественно у девочек, женщин пожилого возраста и очень редко у женщин детородного возраста. Возбудители вульвовагинита — гнойная и кишечная флора, гельминты (острицы) и др.
Причины вульвовагинита
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- гиповитаминоз;
- физиологические причины: беременность, менструация;
- гормональные изменения: во время беременности, в период менопаузы;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- химиотерапия и лучевая терапия при онкологических заболеваниях;
- пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- несоблюдение гигиены половых органов;
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- детские инфекции у девочек ( корь, скарлатина);
- заболевания желудочно-кишечного тракта и аллергические заболевания;
- прерывание беременности, выскабливания по медицинским показаниям;
- травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов -это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.).
На сегодняшний день все чаще вульвовагинит возникает в результате наличии скрытых инфекций, таких как: уреаплазмоз, микоплазмоз, хламидиоз и т.д. данная инфекция может передаваться от матери к ребенку во время родов, а также контактно-бытовым путем.
Важное значение в появлении вульвовагинита имеет снижение эндокринной функции яичников, ожирение, сахарный диабет, а также другие заболевания, ведущие к снижению сопротивляемости организма к инфекциям.
Классификация вульвовагинитов
В настоящее время при постановке диагноза учитывается несколько характеристик заболевания. Поэтому одновременно используются несколько клинических классификаций вульвовагинитов:
- По виду возбудителя: неспецифический бактериальный, специфический, туберкулезный, дифтерийный, вирусный, грибковый (кандидозный), протозойный.
- По наличию инфекционного агента: инфекционный и первично-неинфекционный.
- По типу течения: острый, подострый и хронический.
К первично-неинфекционным формам заболевания относят аллергический вульвовагинит, воспаление вследствие инородных тел влагалища, онанизма и травм, глистные инвазии, изменения тканей на фоне дисметаболических и эндокринных расстройств. [adsen]
Симптомы вульвовагинита
Вульвовагинит ( см. фото) может протекать в острой или хронической форме, при этом симптомы заболевания будут отличаться.
Симптомы острого вульвовагинита:
- покраснение, отечность вульвы;
- боли в низу живота, которые иногда могут отдавать в крестец;
- зуд и жжение в области половых органов, которые усиливаются во время мочеиспускания;
- боли в области наружных половых органов;
- затруднение мочеиспускания, которое иногда сопровождается затруднением дефекации;
- общая слабость;
- выделения из влагалища, чаще всего гнойного характера;
- болезненность полового акта;
- если вульвовагинит вызван кишечной палочкой, то отмечаются жидкие выделения из влагалища желто-зеленого цвета, которые имеют неприятный запах.
Симптомы специфических разновидностей вульвовагинита:
Гонорея:
- гнойные выделения;
- зуд, жжение, боли;
- частые болезненные мочеиспускания;
- симптомы гонореи у женщин относительно быстро проходят.
Трихомониаз:
- после заражения заболеванием проходит инкубационный период, который составляет 3 – 5 суток;
- пенистые выделения из влагалища серо-желтого цвета с неприятным запахом;
- зуд и жжение, покраснение наружных половых органов;
- при гранулезной форме заболевания слизистая оболочка влагалища имеет как бы зернистую поверхность, ярко-красный цвет.
Сифилис:
- заболевание имеет инкубационный период, который составляет 3 – 4 недели;
- на месте внедрения возбудителей возникает твердый шанкр: эрозия или язва округлой или овальной формы, в области которой имеется уплотнение кожи;
- во время заболевания женщину не беспокоят боли;
- увеличиваются лимфатические узлы в паховой области;
- через некоторое время отмечается общее недомогание, у женщины поднимается температура тела – развивается вторичный сифилис;
- на слизистой оболочке вульвы появляется много узелков, которые безболезненны, но содержат внутри большое количество возбудителей, поэтому очень заразны.
Кандидоз:
- на фоне покраснения, отечности, зуда и жжения, болей возникают белые творожистые выделения из влагалища.
- в области вульвы возникают пузырьки, которые вскрываются, оставляя после себя эрозии. В дальнейшем на месте эрозий остаются корочки.
Герпес:
- заболевание продолжается 2 – 4 недели;
- отмечаются общие симптомы: повышение температуры тела, слабость, вялость;
- на коже и слизистой оболочке вульвы появляются пузырьки диаметром 2 – 8 мм, которые лопаются и оставляют язвочки.
Папилломавирусная инфекция:
- Характерное проявление папилломавирусного вульвовагинита – остроконечные кондиломы, которые возникают на коже и слизистых оболочках в области наружных половых органов и ануса. Постепенно они растут, сливаются между собой, и иногда достигают таких больших размеров, что напоминают опухоли. При этом половые сношения резко затруднены.
Аллергические состояния и аутоиммунные заболевания:
- Вульвовагинит сопровождается сильным зудом, жжением, краснотой. Выделения обычно жидкие, прозрачные. Симптомы возникают во время контактов с аллергеном. В дальнейшем присоединяется инфекция и соответствующие признаки.
Хроническая форма вульвовагинита характеризуется в основном постоянным зудом в области вульвы и беловато густыми «творожистыми» выделениями из влагалища. Покраснение, отеки, боль и жжение проходят. Для маленьких девочек эта стадия заболевания опасна сращением (синехия) половых губ, вплоть до закрытия мочеиспускательного канала.
Длительно течение вульвовагинита может способствовать формированию кондилом, полипов, рубцовых образований во влагалище, что в будущем может негативно сказаться на половой жизни девочки и ее детородной функции. Реже возникает сильное повреждение и отторжение слизистой оболочки влагалища.
Диагностика
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции.
Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища.
Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Дополнительно сдают кровь и мочу. Для подтверждения диагноза необходимо сделать УЗИ-исследование органов, расположенных в малом тазу. Ультразвуковое исследование поможет исключить сопутствующее воспаление матки, придатков. Нередко инфекция распространяется из влагалища дальше, что требует более серьезной терапии. При подозрении на вирусную инфекцию делают ПЦР (полимеразно-цепную рекцию).
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания.
Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии.
Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.
Лечение вульвовагинитов
После выяснения причины, вызвавшей вульвовагинит, начинают этиотропное лечение:
- если вульвовагинит развился по причине другого заболевания, необходимо лечить основную болезнь;
- при аллергических вульвовагинитах достаточно прекратить воздействие аллергена и воспользоваться противоаллергическим препаратом, таким, как Супрастин или Зодитек;
- кандидозный вульвовагинит лечится следующими препаратами: Клотримазол (вагинальные таблетки и 1% крем), Миконазол (2% крем или вагинальные суппозитории), Бутоконазол (вагинальный крем), Тиоконазол (мазь 6,5%), Терконазол (вагинальные суппозитории, крем), Нистатин (вагинальные таблетки), Флюконазол (150мг – разовая доза, таблетки внутрь), Дифлюкан;
- для лечения бактериального вульвовагинита используют: Метронидазол (таблетки или вагинальный гель), Клиндамицин в таблетках и в виде 2% вагинального крема, Тержинан (влагалищные таблетки), Полижинакс, таблетки внутрь – Аугментин, Ампициллин, Цефрадин;
- при вульвовагините, вызванном вирусом герпеса, применяются: Завиракс, Ацикловир, Валоцикловир, Ларифан, Неовир;
- при лечении трихомонадного вульвовагинита используются Метронидазол и Тинидазол (таблетки внутрь).
Для облегчения состояния и снятия воспалительного процесса в области наружных половых органов применяются ванночки с ромашкой, календулой, шалфеем, зверобоем, эвкалиптом или содой. Существуют специальные аэрозоли для орошения половых органов (Гипозоль). Для восстановления должной микрофлоры влагалища используют вагинальные свечи «Вагилак» или «Ацилакт», введение лактобактерина.
Высыпания на половых губах
Высыпания на половых губах — один из характерных признаков инфекционных или грибковых заболеваний. Он может сопровождаться рядом неприятных признаков, ухудшающих качество половой жизни. Данная проблема требует незамедлительного решения.
Возможные причины патологии
Поражение слизистой поверхности интимной зоны может быть вызвано внешними или внутренними факторами. Клиническая картина в обоих случаях различается не сильно.
К внешним причинам появления сыпи относят:
- аллергия на некачественное белье;
- индивидуальная реакция на средства химической промышленности;
- недостаточный уровень гигиены;
- переохлаждение или прение половых органов;
- тесное белье;
- послеродовой синдром;
- нарушение техники эпиляции интимной зоны.
К внутренним причинам патологии относят хронические и острые формы заболеваний. Их природа происхождения бывает разной.
К часто встречаемым заболеваниям относят:
- кандидоз;
- сифилис;
- герпес;
- грибковые поражения;
- онкологические образования;
- размножение стафилококка или стрептококка;
- чесотка;
- воспалительные процессы;
- ВИЧ;
- гормональные отклонения;
- ВПЧ;
- дерматит;
- лишай.
Чаще всего сыпь у ребенка возникает в результате аллергической реакции на средства гигиены и подгузники. Если речь идет об инфекции, то источником выступают родители, поскольку вирусы передаются бытовым путем.
У девочек сыпь на интимной зоне встречается чаще, чем у мальчиков. Это объясняется обилием слизистых поверхностей, куда инфекции проникнуть гораздо проще, чем через кожу.
По статистике, инфекционные и грибковые недуги имеют внутрисемейное происхождение, передаются от одного члена семьи – к другому. Именно поэтому при заболевании одного из них, профилактику проводят и другие.
Разновидность сыпи
У каждой разновидности высыпаний имеются характерные черты. Они различаются по цвету, размеру и интенсивности проявления. Визуальный осмотр сыпи позволяет поставить правильный диагноз. Самостоятельно определить характер высыпаний помогут наглядные фото выше.
Выделяют следующие виды патологии:
- Мелкая сыпь появляется при натирании кожных покровов тесным бельем.
- Белые прыщики характерны для переохлаждения.
- При гормональных нарушениях наблюдается красная сыпь по всему периметру поверхности половых органов.
- Единичные гнойники считаются симптомом герпеса.
- Обширные крупные пятна, сопровождающиеся зудом, возникают при кандидозе.
- Подкожные затвердевания являются внутренними прыщами. При них отсутствует сильный дискомфорт, зуд и гнойные выделения. Чаще всего образования проходят самостоятельно.
- Сыпь, сопровождающаяся шелушениями и сухостью, указывает на развитие кожного заболевания.
- Крупные воспаления с гнойным содержимым могут указывать на развитие сифилиса. На запущенной стадии образуются язвочки.
- При ВПЧ образования имеют остроконечную, выпуклую форму. По своему виду они напоминают бородавки.
- При неправильном бритье образуются обычные прыщики небольших размеров. Их появление провоцирует попадание микробов в ранку. Чаще всего такие прыщи проходят самостоятельно.
В целях диагностики, помимо визуального осмотра, проводится комплекс мер. Они включают сдачу крови и мочи, УЗИ – мониторинг, взятие биопсии и мазка.
Расположение прыщиков
При диагностике учитывается и локальное расположение симптомов. На больших половых губах сыпь появляется при охлаждении или при ношении неправильно подобранного белья. Высыпания на малых половых губах распространяются и по стенкам влагалища. Это характерно для грибковых и вирусных инфекций.
Высыпания внутри влагалища определяются только при осмотре у гинеколога. В этом случае диагностика усложняется. Требуется обратить внимание на сопутствующую симптоматику.
Другие симптомы
Очень редко заболевания половой системы у женщин протекают бессимптомно. Помимо пятен на слизистой половых губ, образуются и другие неприятности.
Перед посещением врача необходимо проанализировать, не было ли других признаков:
- изменение выделений из влагалища;
- появление неприятного запаха;
- зуд в интимной зоне;
- субфебрильная температура;
- общее ухудшение самочувствия;
- чувство жжения;
- дискомфорт при мочеиспускании;
- кровотечение.
Как лечить
Сыпь на половых губах лечится медикаментозными методами. Народные средства эффективны только при механических повреждениях и воспалительном процессе. Лечение осуществляется у гинеколога или дерматолога. В первую очередь желательно посетить женского врача.
Эффективная терапия требует системного подхода. Используются средства местного назначения и пероральные лекарства. На время лечения прекращаются половые связи.
Терапия базируется на следующих принципах:
- При аллергической реакции назначают драже Диазолин, капли Фенистил и Энтеросгель.
- Грибок устраняют Клотримазолом или Нистатином. Препараты выпускают в форме таблеток и мази.
- Симптомы герпеса лечат мазью Ацикловир.
- При гормональных нарушениях назначают лекарственные препараты с содержанием гормонов. Для выравнивания цикла используют свечи Утрожестан или Дюфастон в виде таблеток.
- Воспалительный процесс устраняет в стационарных условиях. Назначают уколы с алоэ и витамином В. Для предотвращения спаечного процесса прописывают свечи Лонгидаза. Внутривенно вводят антибиотики.
- Для борьбы со стрептококком назначают растворимый Стрептоцид.
В качестве дополнения применяются витаминные комплексы и медикаменты, стимулирующие иммунную систему. При нарушениях работы нервной системы показаны: экстракт валерьяны, пустырник, Ново-пассит или витамины В.
Снять дискомфорт помогают заживляющие мази и кремы: Солкосерил, Бепантен, Радевит и Аргосульфан. При сосредоточении дискомфорта во влагалище практикуются спринцевания отваром ромашки, коры дуба или раствором соды.
Заключение
Профилактические меры позволят избежать неприятных симптомов. Крайне важно соблюдать правила гигиены. Бритье волосков следует производить по линии роста, предварительно обработав кожу антисептиком. От инфекций защитят средства барьерной контрацепции. При малейшем подозрении на начало болезни, нужно посетить врача.
Источник: https://dermatologiya.com/problemy-18/vyisyipaniya-na-polovyih-gubah/
Диагностика и несколько вариантов лечения прыщей во влагалище — белых гнойных, подкожных, красных — Проблемная кожа
13.11.2019
Гнойный прыщ на интимной зоне у женщин – это неприятное явление, имеющее множество разнообразных причин появления. Большинство таких новообразований проходит самостоятельно и не несет явной угрозы для здоровья женщины. В некоторых случаях, прыщи с гноем в интимной зоне свидетельствуют о развитии опасных заболеваний, обнаружить которые можно, посетив врача.
Причины появления гнойных прыщиков в интимной зоне у мужчин и женщин
Существует множество разнообразных причин возникновения гнойных прыщей в интимной женской и мужской зоне. Выделяется несколько основных предрасполагающих факторов возникновения нарывов:
- Бактериальное заражение. Чаще всего новообразования в интимной области возникают в результате деятельности бактериального возбудителя – стафилококка. При попадании на кожные покровы и вглубь тканей, бактерия занимает околофолликулярное пространство, провоцируя появление фурункула. Сначала возникает небольшое уплотнение, со временем трансформирующееся в подкожный гнойник с головкой. Во время созревания прыща ткани вокруг данной зоны воспаляются, приобретают красный или багровый оттенок, глянцевый блеск. Человеку сложно передвигаться, боль приносит даже соприкосновение с нижним бельем. Причиной занесения стафилококка является бритье без антисептической обработки или пренебрежение гигиеническими процедурами.
- Вирусное заражение. Одним из заболеваний, провоцирующего возникновения прыщей в интимной женской зоне может быть герпес. Вирус отличается от привычной лихорадки на губах типом. Заражение происходит от потенциального носителя вируса через прямой или бытовой контакт. На коже возникает множество мелкой сыпи, склонной к слиянию. Кожа болезненна, отечна. У женщин поражается область от промежности до анального отверстия (иногда ягодицы). Гнойный прыщ у мужчин на интимной зоне чаще всего располагается на головке полового члена.
- Аллергическая реакция. Иногда она проявляется возникновением высыпаний на коже туловища и в интимных женских зонах. Причиной подобной реакции становится использование некоторых препаратов. Спровоцировать аллергическую реакцию может стиральное средство, используемое для нижнего белья. Помимо прыщей на коже и слизистых оболочка наблюдается отек, зуд, покраснение.
- Новообразования. Спровоцировать возникновение гнойного интимного прыща у женщин могут и внутренние образования. К таким относятся атерома (скопление сального секрета), бартолинит (воспаление бартолиновой железы), липома (жировая опухоль). Данные кисты в зоне половых органов являются доброкачественными и не несут явной угрозы здоровью. Они приносят дискомфорт, а на ранних стадиях выглядят схоже с обычными прыщами. Поражаются большие половые губы у женщин и область паха.
- ЗППП. Болезни, передающиеся половым путем, часто становятся причиной различной сыпи на тканях интимной чувствительной области у мужчин или женщин. При сифилисе на половых органах появляются шанкры – язвы и эрозии, характерные для данного заболевания. Наблюдается сыпь на половых губах у женщин, на члене и его головке — у мужчин.
Провоцирующими факторами для большинства заболеваний является ослабление иммунитета (простудные болезни, стресс, прием алкоголя), нарушение личной гигиены, гормональные расстройства, бритье или глубокая депиляция зоны бикини с нарушением санитарных норм и незащищенная половая жизнь.
Опасные симптомы и когда образование может перерасти в абсцесс паховой области
К наиболее опасным симптомам, которые сопровождают появление гнойных больших прыщей в интимной женской области, относятся признаки венерических заболеваний. Если предположение о подобных болезнях присутствует, следует пройти полноценное обследование на ЗППП, в том числе и на сифилис.
К неблагоприятным симптомам, указывающим на развитие острого процесса и прыщей, относятся:
- сильная непрекращающаяся боль в интимной воспаленной зоне;
- наличие выделений из влагалища;
- присутствие сильного зловонного запаха;
- нарушение менструального цикла при возникшем прыще;
- затрудненное мочеиспускание;
- повышение температуры интимной проблемной зоны и тела;
- признаки общего недомогания (слабость, апатия, сонливость).
Причиной абсцессов паховой области становятся закупоренные сальные железы, не имеющие канала для оттока содержимого или долго не прорывающие фурункулы.
Заподозрить подобное явление можно, обратив внимание на размер шишки, его внешний вид. Кисты или гнойные подкожные прыщи, склонные к перерождению в интимный абсцесс, отличаются болезненностью, плотной структурой, увеличением размера.
К какому врачу обращаться и методы лечения гнойников на половых органах
Гнойные воспаленные прыщи в области интимной женской зоны требуют скорейшего обращения к доктору. Подобные образования приносят существенный дискомфорт, нарушают нормальные жизнедеятельные процессы, вызывают комплексы. Большинство заболеваний, провоцирующих возникновение гнойников, являются заразными и с легкостью передаются через сексуальный контакт и бытовым путем.
При обнаружении гнойных болезненных прыщиков у влагалища или паховой области, женщина может обратиться к гинекологу или дерматологу. При необходимости дальнейшим лечением занимается венеролог или хирург.
Медикаментозное
Вид медикаментозного лечения зоны бикини зависит от того, чем спровоцировано появление гнойных множественных прыщей в области интимных органов женщины.
При бактериальных инфекциях пациентка проходит курс антибиотикотерапии. Это позволяет остановить размножение опасных микроорганизмов и снизить внешнее проявление заболевания на половых органах.
Антибиотики принимают внутрь или ими обрабатывают интимную область. Для наружной обработки зоны используют мазь Левомеколь, имеющую выраженное воздействие на патогенную флору, ускоряющую процесс ранозаживления. Назначаются Цефтриаксон, Фузидин натрий, Мупироцин.
Герпетическое поражение интимной зоны у мужчины или женщины нуждается в применении антигерпетических противовирусных препаратов.
Лекарство помогает уменьшить проявление заболевания, снять зуд, раздражение, отечность тканей возле прыща гнойной природы.
Наиболее распространенным препаратом для лечения данного недуга является Ацикловир, которые принимают перорально и мажут для обработки пораженных интимных мест.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Актуально использование антигистаминных средств при аллергических проявлениях в зоне половых органов, препаратов для нормализации гормонального фона, иммуностимуляторов, витаминных комплексов, противовирусных медикаментов.
Иногда требуется применение антисептических средств для обработки гнойных воспаленных прыщей на интимной воспаленной зоне у женщины. Используют раствор перекиси водорода, перманганата калия, спирт, Фурацилин, Хлоргексидин.
Хирургическое
Радикальные процедуры проводят, когда новообразование в интимной области женщины не может исчезнуть под влиянием медикаментозной терапии. Показанием к проведению хирургической операции является гнойный болезненный прыщ (фурункул), неспособный прорвать наружу самостоятельно, воспаление бартолиновой железы, атерома, липома (жировик), абсцесс зоны интимных органов.
В зависимости от вида новообразования и его расположения, врач подбирает актуальную технологию проведения операции. Гнойные фурункулы и абсцессы в зоне бикини вскрываются с особой осторожностью, чтобы содержимое капсулы прыща не распространилось на здоровые участки кожи, вызвав сложный патологический процесс.
Интимные атеромы удаляют из-за болезненности и вероятности нагноения содержимого. Липомы склонны к неконтролируемому росту. От опухоли в данной зоне избавляются до того как она успеет увеличиться, нарушив нормальное функционирование организма.
Удаление кисты бартолиновой железы проводят, если медикаментозная терапия не дает необходимого результата или учащены случаи рецидива заболевания.
Обращение к хирургии при проявлении гнойных множественных прыщей на интимной женской зоне — явление редкое. Справиться с незначительными образованиями можно при помощи консервативного лечения. Не стоит бояться своевременно обратиться к врачу.
Домашние методы
Лечение народными или домашними способами возможно исключительно при легком течении болезни, по предварительному согласованию с доктором.
Если женщина заметила в зоне интимных органов один или несколько гнойных обширных прыщиков, обработать их можно отваром ромашки, календулы или тысячелистника.
Эти растения обладают хорошим антисептическим действием и помогают справиться с неприятными ощущениями. Для борьбы подойдет алоэ и сок растения.
Гнойные небольшие прыщики, локализованные в интимных чувствительных зонах, можно обработать салициловой мазью. К применению подойдет мазь Вишневского и Левомеколь. Ускорить процесс созревания крупного гнойника, заставить содержимое выходить наружу можно ихтиоловой мазью.
Меры профилактики гнойных высыпаний на гениталиях
Чтобы обезопаситься от возникновения прыщей с гноем в интимной болезненной зоне женщины следует придерживаться простых правил:
- соблюдать гигиенический уход за интимными местами;
- не выдавливать единичный прыщик с гноем;
- отдавать предпочтение натуральному хлопковому белью;
- использовать личные гигиенические принадлежности;
- после депиляции волос зоны бикини проводить антисептическую обработку интимной области;
- избегать случайных сексуальных связей без использования контрацептивов;
- своевременно лечить инфекционные заболевания гениталий;
- отказаться от вредных привычек при возникновении прыщей с гноем;
- полноценно питаться;
- избегать стрессовых ситуаций;
- следить за состоянием иммунной системы.
Подобные меры профилактики не могут гарантировать женщине полной защищенности от риска появления гнойных множественных прыщиков на интимных чувствительных зонах, но значительно уменьшают вероятность их образования.
Гнойник на половых органах – проблема физического и эстетического характера, требующая своевременного обследования. Не стоит пытаться лечить нарыв в паху у женщин самостоятельно до обнаружения истинной причины недомогания. Лучше довериться опытным специалистам и получить актуальное лечение прыщей без рисков осложнений для интимной чувствительной зоны.
Статья прошла проверку редакцией сайта
Источник:
Прыщи на половых губах
статьи: Прыщи на половых губах могут свидетельствовать о патологических процессах, происходящих в женском организме.
Практикующие врачи не используют слово «прыщ», у уплотнений на коже много названий, исходя как из тонкостей диагноза и внешнего вида, так и из-за причин возникновения элемента. Появление образований в интимных местах нарушают общее самочувствие, отрицательно влияют на качество жизни.
Причин, из-за которых появляется эта деликатная проблема, множество: • отсутствие элементарной гигиены или наоборот, привычка несколько раз в день осуществлять туалет интимной зоны с агрессивными моющими средствами;• удаление растительности в зоне бикини;• переохлаждение;• ношение тесного белья;• некоторые венерические заболевания, например, герпетическая инфекция;• закупорка сальной железы;• общее перегревание организма, • нестабильность гормонального фона;
• использование ежедневных прокладок. Чем лечить прыщи на половых губах, зависит напрямую от причины возникновения патологии.
Причины и виды прыщей на половых губах
На фоне закупорки сального протока может появиться уплотнение, которое по мере созревания будет иметь белую головку. Как правило, ситуация разрешается без лечения излитием гноя и заживлением. Давить белые прыщи на половых губах категорически не рекомендуется, так как можно распространить инфекцию.
Что можно сделать, если в интимной зоне вскочил прыщ
Чтобы кожа снова стала чистой, и произошло это как можно быстрее, нанесите на проблемную зону средство с антибиотиком: например, мазь Банеоцин, крем Фуцидин или синтомициновую эмульсию.
В случае если прыщ на половой губе болит, это свидетельствует о процессе гнойного воспаления, когда нарыв прорвется, болевой синдром купируется. От приема горячих ванн стоит воздержаться.
Если гнойные прыщи появляются слишком часто, возможно, это связано с ослаблением работы иммунной системы, неправильным питанием и гиповитаминозом.
Всегда после бритья волос в интимной зоне обрабатывайте поверхность раствором антисептиков, например, вам помогут:
• Хлоргексидин;
• Мирамистин;• Диоксидин;• Метрогил;• Фурацилин;
• Перманганат калия. Если локализация прыщей — слизистые оболочки, обязательно проконсультироваться у гинеколога, так как это может оказаться проявлением герпетической инфекции.
Как проявляет себя половой герпес
Помимо множественных пузырьков, заполненных жидкостью, женщину беспокоит болевой синдром. Есть связь с незащищенным половым контактом.
Предрасполагающими факторами к генитальному герпесу являются следующие состояния:
• большое количество половых партнеров;• прием гормонов;• сбой в работе иммунной системы. Помимо этого, некоторые пациентки отмечают увеличение регионарных лимфатических узлов.
Если оставить герпетическую инфекцию без внимания, осложнением будут частые рецидивы, есть вероятность дальнейшего распространения патологии. Для лечения применяют следующие препараты:
• Ацикловир;
• Валацикловир;• Фамацикловир;
• Пенцикловир. В некоторых случаях назначают иммуномодуляторы и витамины.
Источник: https://mcsm96.ru/ugri/diagnostika-i-neskolko-variantov-lecheniya-pryshhej-vo-vlagalishhe-belyh-gnojnyh-podkozhnyh-krasnyh.html
Красные пятна в паху у женщин: фото, причины, лечение
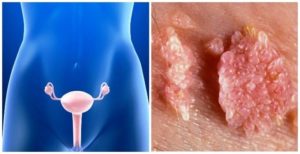
Как правило, красные пятна в паху у женщин возникают вследствие воздействия на кожу внешних и внутренних раздражающих факторов. Заражение грибками или болезнетворными бактериями, аллергические реакции, несоблюдение правил ухода за кожей интимной зоны – причин появления необычной кожной реакции может быть масса.
К сожалению, многие девушки предпочитают игнорировать проблему на начальной стадии, не придавая особого значения сначала маленьких пятнышкам. С течением процесса их размер, окраска и субъективные ощущения могут меняться.
Симптоматика может осложниться появлением сыпи в паховой области, ужасного зуда и шелушения в промежности.
Чтобы обезопасить себя и окружающих от возможных инфекций и избежать осложнений, необходимо своевременно обращаться за медицинской помощью.
Ежедневно на поверхности кожи скапливается множество патогенных микроорганизмов. Под воздействием механических раздражителей, внутреннего дисбаланса иммунной защиты и наличия благоприятной среды для размножения болезнетворная микрофлора проникает в организм, провоцируя развитие дерматозов различной этиологии.
Опрелости
Большие красные пятна в паховой области у женщин появляются вследствие соприкосновения кожных покровов, раздражающего воздействия сального секрета и пота, нарушения вентиляции и перегрева кожи. Опрелости представляют собой неинфекционные очаги воспаления и легко поддаются лечению ультрафиолетовым излучением, противовоспалительными бактерицидными препаратами внешнего применения.
Чтобы избавиться от неприятного недуга, необходимо заменить синтетическое белье качественными аналогами из натуральных тканей, отказаться от использования косметических средств с отдушками, позаботиться о постоянном притоке воздуха к кожным покровам и строгом соблюдении правил личной гигиены. Несвоевременная терапия чревата глубоким инфицированием кожи и появлением язвенных новообразований.
Довольно часто встречающееся грибковое заболевание, поражающее преимущественно область крупных складок. Может наблюдаться появление небольших ярко-красных пятнышек в паховой зоне, которые со временем увеличиваются в размерах и покрываются белым налетом.
В случае присоединения вторичной инфекции может добавиться неприятный запах и ужасный зуд. Обострения случаются чаще всего в летнее время. В зоне риска женщины с лишним весом, занимающиеся сидячей работой. Лечение проводится с помощью противогрибковых мазей.
Эпидермофития
При развитии дерматомикоза в области паха появляются зудящие красные пятна с шелушащейся поверхностью. На начальной стадии очаги поражения могут быть единичными.
При отсутствии необходимого лечения очаги поражения начинают сливаться в обширные бляшки, сочиться жидкостью прозрачной или мутной консистенции.
Очень часто наблюдается перемещение пятен на внутреннюю сторону бедер и межъягодичные складки.
Недуг отличается высокой контагиозностью – заразиться возбудителем эпидермофитии можно в момент контакта со средствами гигиены, одеждой, предметами быта, находящимися в общем пользовании с носителем инфекции.
В лечении дерматомикоза большая роль отведена местным противогрибковым препаратам (компрессы, мази, примочки и т.д.).
При обширной площади поражения и в период обострения целесообразно применить комплексную терапию с включением антибиотиков.
Эритразма
Бактериальная инфекция, относящаяся к группе псевдомикозов, в период рецидива чаще всего проявляется безболезненными пятнами красного цвета на коже в паховой зоне.
Очень часто очаги поражения сопровождаются шелушением лобка и появлением коричневых пятен между ног.
Возбудитель недуга присутствует на кожных покровах в норме, а очаги воспаления формируются на фоне ослабления иммунной защиты организма.
Лечат эритразму эксфолиантами и антисептическими средствами внешнего применения (эритромициновая и серно-дегтярная мазь и т.д.). Если очаги поражения охватывают обширную площадь кожных покровов, назначают курс оральных антибактериальных препаратов.
Аллергическая реакция
Раздражение кожи, сопровождающееся появлением красных пятен в паху у женщин, может быть вызвано воздействием внешних раздражителей – некачественных приборов для депиляции, парфюмированой очищающей и ухаживающей косметики, синтетических тканей белья, смазки презервативов, поверхности гигиенических прокладок и т.д. Кроме красных высыпаний также часто наблюдается отечность, ощутимое жжение, зуд и шелушение кожных покровов в паховой зоне.
Для эффективного лечения аллергической реакции достаточно устранить воздействие раздражителя, и поддержать организм антигистаминными и витаминно-минеральными препаратами. Почти во всех случаях симптоматика пропадает в течение первых 2-3 часов, при сильных ожогах — через несколько дней.
Рубромикоз
Грибковое заболевание инфекционной природы, сопровождающееся появлением больших зудящих красных пятен в области паха, кроме кожных покровов поражает и пушковые волосы, изменяя их структуру, делая ломкими, тусклыми и слабыми.
Терапия рубромикоза включает комплексный прием противогрибковых и антигистаминных препаратов внешнего и внутреннего применения. Лечение длится в течение 1-3 недель, в зависимости от запущенности. На начальной стадии от рубромикоза удается избавиться при помощи мазей за 7-10 дней.
Красный плоский лишай
Красная сыпь в виде небольших пятен (до 4 мм в диаметре), локализованная в области паха, может свидетельствовать о поражении кожи плоским лишаем. Без своевременного грамотного лечения высыпания сливаются в сильно зудящие «гирлянды» насыщенно-красных папул.
Эффективная терапия красного плоского лишая подразумевает использование седативных, кортикостероидных и антигистаминных препаратов в комплексе.
При обнаружении красных пятен в паховой зоне у женщин необходимо обязательно обращаться за медицинской помощью. Целесообразное и правильное медикаментозное лечение может назначить только врач после определения раздражителя при микробиологическом исследовании соскоба с пораженного участка кожи.
Источник: https://yginekologa.com/krasnyie-pyatna-v-pahu-u-zhenshhin.html





