Сыпь и зуд вокруг пупка: причины – лечение
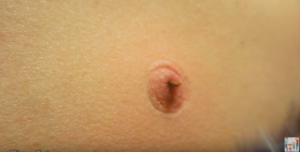
С дерматологическими проблемами приходится сталкиваться в любом возрасте. Покраснение и прыщики, сыпь и зуд могут появиться на любом участке тела, включая область вокруг пупка. Симптомы указанной локализации требуют основательной дифференциальной диагностики, ведь появляются при различных состояниях.
Причины
Почему у взрослого или ребенка возникло пятно вокруг пупка или другие изменения на коже – это вопрос, на который ответит лишь компетентный специалист. Обратившись к врачу, можно не только установить причину происходящего, но и узнать, как устранить неприятные симптомы. И затягивать с этим не стоит, особенно при выявлении проблемы у детей раннего возраста.
Состояний, способных вызывать изменения в околопупочной зоне, достаточно много. Речь может идти об инфекционно-воспалительном процессе, реакциях гиперчувствительности или иных состояниях, требующих повышенного внимания. В списке наиболее вероятных причин присутствуют:
- Потница.
- Аллергия.
- Чесотка.
- Омфалит.
Однако с сыпью около пупка можно столкнуться и в других ситуациях, например, при контагиозном моллюске и герпесе, псориазе и красном плоском лишае, экземе и нейродермите, сифилисе.
Зуд может беспокоить не только при аллергической реакции, чесотке или дерматитах, но и у лиц с холестазом или почечной недостаточностью. Прыщики, которые чешутся, могут быть последствием банальных комариных укусов.
Но встречаются и психогении, при которых неприятные ощущения не имеют внешних проявлений, а источник раздражения локализован в ментально-эмоциональной сфере.
Чешется вокруг пупка и при беременности, но никаких воспалительных изменений на животе не будет. Такая реакция присуща более поздним срокам, когда происходит усиленное растяжение кожи, но не исключено и образование стрий.
Покраснение может возникнуть из-за пирсинга в пупке или после нанесения татуировок. Среди провоцирующих факторов необходимо также отметить пренебрежение правилами личной гигиены, ношение синтетической одежды и тугих поясов.
Кожные изменения вокруг пупка могут сопровождать различные состояния, поэтому причину установить по силам лишь врачу.
Симптомы
Как и в других ситуациях, происхождение высыпаний и зуда предполагают на основании сведений о клинической картине. Сначала врач оценивает жалобы и анамнез, а затем проводит непосредственный осмотр. Физикальному обследованию подвергается не только область вокруг пупка, но и другие системы, которые могут быть вовлечены в патологический процесс. Так формируется предварительный диагноз.
Потница
Потоотделение и терморегуляция у новорожденных еще несовершенны. Поэтому в ситуациях, когда усиливается продукция физиологического секрета и нарушается его испарение с поверхности кожи, возникает потница. Это достаточно распространенное состояние, которое зачастую протекает в легкой форме, незаметной для малыша.
Основным признаком потницы становятся маленькие прозрачные прыщики, локализованные преимущественно в зоне кожных складок, включая околопупочную область. Они несколько возвышаются над поверхностью и могут лопаться с выделением прозрачной жидкости. Вокруг сыпи иногда наблюдается нерезкое покраснение. Все это раздражение кожи от воздействия пота.
Аллергия
Очень часто сыпь вокруг пупка имеет аллергический характер. Она может быть в виде крапивницы – зудящих волдырей – или других элементов (пятна, папулы). Возникает подобная реакция из-за непосредственного контакта с кожей аллергена или введения его внутрь (продукты питания, лекарства). Характерным признаком является интенсивный зуд, из-за чего площадь раздражения только увеличивается.
Особенно часто подобное состояние можно заметить у ребенка. И если в раннем возрасте речь идет лишь о диатезе (аномалия конституции), то при продолжающемся воздействии аллергена формируется стойкая гиперчувствительность с атопическим дерматитом (нейродермитом) или другими последствиями сенсибилизации организма (вплоть до бронхиальной астмы).
Аллергическая реакция очень часто сопровождается покраснением, сыпью и зудом. Она возникает у лиц со склонностью к подобным проявлениям.
Чесотка
Возбудителем чесотки считается микроскопический клещ, передающийся от уже инфицированных лиц. На месте внедрения в кожу сначала образуется маленький прыщик (пузырек), который зачастую остается без внимания. Далее клещ образует в эпидермисе продольные ходы, что ведет к появлению интенсивного зуда. Кожа начинает чесаться в основном вечером и ночью, когда пациент отдыхает.
Наряду с чесоточными ходами, на коже появляются парные высыпания в виде узелков или везикул. Сильный зуд вокруг пупка приводит к образованию расчесов (экскориаций), что может стать причиной присоединения вторичной инфекции. В таком случае клиническая картина чесотки смазывается пиодермией.
Излюбленным местом обитания клеща является не только зона вокруг пупка, но и другие участки с нежной кожей: межпальцевые складки, боковые поверхности туловища, бедра, молочные железы у женщин. Иногда бывают и стертые формы болезни, когда высыпания не выражены, но беспокоит сильный зуд.
Омфалит
Воспаление тканей рядом с пупочным кольцом называется омфалитом. Чаще всего подобное состояние встречается у новорожденных, когда в ранку заносится инфекция. Проявления омфалита следующие:
- Разлитое покраснение.
- Отечность и выпячивание пупка.
- Выделения из ранки (серозно-гнойные).
- Повышение кожной температуры.
- Лихорадка и интоксикация.
Воспаление у ребенка может распространиться и на окружающие ткани, что ведет к поражению пупочных сосудов и даже сепсису. Это наиболее опасное осложнение бактериальной инфекции.
Омфалит – воспаление пупочной ранки – становится опасным состоянием периода новорожденности, которое требует повышенного внимания.
Дополнительная диагностика
Чтобы понять, почему возникло покраснение пупка у взрослых или детей, необходимо провести дополнительную диагностику. Исходя из конкретной ситуации, врач может назначить такие процедуры:
- Общий и биохимический анализы крови.
- Соскоб из кожи и посев выделений.
- Аллергические пробы.
Однако диагностические мероприятия могут этим не ограничиться. Если есть подозрение на системную патологию печени или почек, врач назначит УЗИ и соответствующие лабораторные тесты. Помимо дерматолога, иногда требуется консультация аллерголога, инфекциониста, педиатра. И лишь на основании комплексного обследования удается выяснить природу кожных изменений.
Прыщик или пятнышко вокруг пупка могут быть банальной потницей или укусом комара. Однако среди причин кожных изменений бывают и гораздо более серьезные состояния, требующие своевременного выявления и полноценного лечения.
Источник: https://papilloma03.ru/syp-i-zud-vokrug-pupka-prichiny.html
Что делать, если ребенка укусил клещ
Согласно тревожной статистике, ежегодно в России около 500 000 человек страдают от укусов клещей. Из них примерно четверть – дети.
Если ребенка укусил клещ, действовать нужно быстро и по возможности без паники. Своевременно оказанная первая помощь поможет избежать более серьезных проблем.
Итак, ребенка укусил клещ – что делать в такой ситуации? На что стоит обратить внимание в первую очередь?
Симптомы укуса
Клещ кусает почти безболезненно. По этой причине обнаружить его присутствие можно только через некоторое время. В большинстве своем паразиты всасываются в кожу головы, шеи, под лопаткой, вдоль позвоночника, возле пупка, в паховой зоне и на ногах.
Место укуса – небольшая по размерам окружность (около 1 см в диаметре). Из нее торчит тельце насекомого.
Если насекомое уже успело напиться крови, его тельце становится значительно больше. По внешнему виду оно напоминает шарик серого цвета.
Чем и как удалить?
Удалить клеща у ребенка в домашних условиях можно несколькими способами. Во время процесса важно придерживаться простых правил:
- Удалять насекомое нужно только чистыми руками. Можно воспользоваться перчатками. Такие меры предосторожности помогут избежать воспалительного процесса.
- Захватывать клеща нужно как можно ближе к его хоботку.
- Насекомое должно извлекаться полностью.
- Не стоит резко выдергивать клеща. Отдельные части его тельца будет вытащить сложнее, к тому же они будут и дальше оказывать воздействие на организм ребенка.
Чтобы избавиться от насекомого-паразита в домашних условиях, можно воспользоваться пинцетом или зажимом, специальным крючком, обычной ниткой:
- Взять клеща пинцетом поближе к хоботку. Слегка потянуть, аккуратно вращая в одну или другую сторону. Насекомое выйдет быстро, всего лишь через пару оборотов.
- Крючок, специально предназначенный для подобных целей, похож на вилку с двумя зубцами. Как ею пользоваться? Все предельно просто. Клеща поместить между зубцами и аккуратно выкрутить.
- Вытащить насекомое с помощью нитки тоже несложно. Нужно сделать петлю и захватить ею тельце поближе к хоботку. Расшатывая клеща в разные стороны, постепенно вытаскивать его из ранки.
После того, как паразит был удален, место укуса нужно смазать йодом или спиртом. Если этого не сделать, можно спровоцировать появление инфекции. Не стоит забывать и о приеме антигистаминных средств.
Что делать нельзя?
Нужно помнить, какие действия проводить не рекомендуется:
- Ни в коем случае не нужно смазывать тельце насекомого маслом или кремом. Хоботок так не вытащить. Средство перекроет клещу дыхание, и он задохнется, но перед этим успеет выбросить в организм еще одну порцию своего яда.
- Также нельзя выдавливать или вытаскивать пальцами. Бактерии и микроорганизмы могут попасть в ранку, а это приведет к воспалениям и нагноениям.
Возможные последствия
Если ребенка укусил клещ, могут появиться неприятные симптомы:
- Если насекомое не является переносчиком опасных заболеваний, укус пройдет практически бесследно. Возможно лишь небольшое покраснение.
- Если ребенок страдает аллергией, могут появиться зуд и отек. Иногда имеет место озноб. Все эти неприятные симптомы исчезают сами по себе через некоторое время.
- Как быть, если клещ оказался переносчиком опасных заболеваний, например, клещевого энцефалита, болезни Лайма или лихорадки? В таком случае важно вовремя заметить тревожные признаки и предпринять необходимые действия.
Клещевой энцефалит
Это заболевание представляет собой вирус, который переносят клещи. Он попадает непосредственно в кровь и оказывает негативное влияние на нервную систему ребенка. Первые признаки появляются в срок от 7 до 23 дней после укуса. О заражении свидетельствуют:
- головокружение и головные боли;
- общая слабость, раздражительность;
- боль в мышцах;
- проблемы со сном: сонливость или, наоборот, бессонница;
- чувство онемения в области шеи;
- изменение температуры тела (обычно повышение);
- более редкие симптомы – тошнота и рвота.
В первые несколько суток после укуса желательно провести профилактические мероприятия. Они включают в себя прием противовирусных препаратов и контроль за температурой у ребенка. Еще нужно сдать необходимые анализы.
Если результат исследования положительный, важно сразу же начать лечение:
- иммуностимулирующие препараты;
- постельный режим (госпитализация обязательна);
- специальная диета;
- витамины группы B и витамин С.
Врач может назначить прием лекарственных средств.
У ребенка, который заразился клещевым энцефалитом и прошел необходимое лечение, появляется устойчивый иммунитет к вирусу на всю жизнь.
Болезнь Лайма
По-другому называется клещевым боррелиозом. Является самым частым заболеванием, появляющимся после укуса клещами. Протекает почти бессимптомно. Незаметно становится хроническим и приводит к инвалидности.
В первые дни после укуса вокруг ранки появляется круглое пятно около 4 см в диаметре. Оно воспаляется и краснеет. Может держаться до одного месяца. Приблизительно через две недели можно наблюдать вторичные симптомы:
- потеря веса,
- тошнота,
- ломота во всем теле.
Если вовремя не обратиться к врачу, последствия будут необратимыми. Это и нарушения в работе ЦНС, и проблемы с сосудами и сердцем, и артриты.
Для профилактики и лечения болезни Лайма у детей назначается один из антибиотиков. Дозировку препарата и длительность приема рассчитывает врач. Печально, но боррелиозом можно заражаться несколько раз. Иммунитет против него не вырабатывается.
Даже если не возникает никаких тревожных симптомов, извлеченное насекомое нужно отправить на экспертизу. Особенно важно это делать в том случае, если ребенок был укушен в голову. Клеща нужно перемещать в небольшой плотно закрытой баночке или же пробирке. Для экспертизы подойдет как целое насекомое, так и его отдельные части.
Самый действенный способ выяснить, есть ли в организме малыша инфекция или вирус, ‑ сделать анализ крови в течение 7-10 дней после того, как произошел укус.
Меры безопасности
Есть несколько фактов, знание которых поможет защитить ребенка от встречи с клещами.
- В жаркие дни насекомые ведут себя наиболее агрессивно с 8 до 11 часов утра и с 17 до 20 часов вечером.
- В дождливую погоду клещи менее активны.
- Наиболее опасные места – высокая трава и кусты. После попадания на тело ребенка клещи ползут вверх.
Какие меры предосторожности важно предпринять:
- При выезде на природу на теле должно быть как можно меньше открытых участков кожи. На голову можно надеть кепку или косынку.
- Если клещ укусил, нужно внимательно наблюдать за ребенком 3 недели после укуса. Желательно контролировать температуру его тела и тщательно осматривать ранку.
- Осматривать свое и тело ребенка на предмет отсутствия клещей каждые полчаса.
- Для отдыха на природе рекомендуется выбирать одежду светлых тонов. Любые насекомые на ней более заметны.
- По окончании прогулки нужно осмотреть все тело ребенка. Особое внимание стоит уделить шее, области паха и за ушами, всем открытым складкам кожи.
- Избежать встречи с клещами помогут и специальные отпугивающие средства.
Кстати, от клещевого энцефалита может защитить заблаговременно сделанная прививка. Благодаря ей малыш переживет укус зараженного насекомого практически без последствий.
Процесс прививания состоит из трех этапов. Вакцина служит защитой в течение трех лет. После прививку придется сделать еще раз.
Если ребенка укусил клещ, не стоит паниковать и суетиться. Избавиться от насекомого-паразита можно и в домашних условиях. Главное ‑ вовремя заметить изменения в общем состоянии малыша и обратиться за помощью к специалистам.
Источник: https://vredinfo.ru/kleshi/chto-delat-esli-rebyonka-ukusil-kleshh
Чесоточный клещ – опасность, первые признаки и лечение чесотки у человека
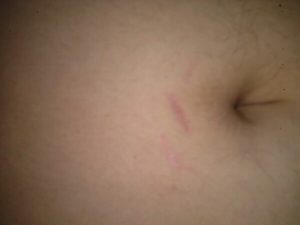
Чесотка – опасное кожное заболевание, которым человек может заразиться даже при тщательном соблюдении правил гигиены. Чесоточный клещ, провоцирующий заболевание, проникает под кожу, поэтому увидеть паразита, чтобы точно диагностировать болезнь, можно только при помощи микроскопа. Существуют определенные методики лечения и профилактики, позволяющие эффективно бороться с этой болезнью.
Описание чесоточного клеща
Чесоточный клещ представляет собой небольшое членистоногое, длина которого составляет не более 0,5 мм. Имеет овальное тело с четырьмя парами ног.
Ротовой аппарат чуть вытянут вперед, грызущего типа, что позволяет клещу проникать под кожные покровы человека. Передние ноги снабжены шипами, которые помогают клещу перемещаться под кожей, создавая ходы и дорожки.
Удерживаться внутри животному помогают щетинки, расположенные на задних лапах.
Основой питания чесоточного клеща, или зудня, являются ороговевшие чешуйки кожного покрова. Все симптомы болезни вызывает жизнедеятельность самки, которая существенно больше самца.
Жизненный цикл
Оплодотворение совершается на поверхности кожного покрова, после чего самец гибнет. Процесс откладывания яиц и развитие молодых особей происходит следующим образом:
- после оплодотворения самка присасывается к коже человека;
- в верхнем слое дермы прогрызает отверстия для проникновения воздуха внутрь;
- параллельно поверхности кожи делает проход до 3-х см длиной, проникая в самый конец. Этот процесс занимает около получаса;
- откладывает яйца, перемещаясь на 1 миллиметр в сутки. В кладке до 50 яиц;
- через 6-8 дней из яиц вылупляются личинки. Половозрелыми становятся спустя три линьки, после чего вылезают на поверхность кожи;
- процесс повторяется – новые особи спариваются, самцы погибают, а самки снова проникают внутрь кожных покровов.
Весь цикл занимает от 10 до 14 дней. У всех самок выделяется особый секрет, позволяющий делать эпидермис рыхлым. Жизнь самок клещей длится до 60 дней, в течение которых они постоянно роют новые проходы под кожей.
Локализуется чесоточный зудень на участках тела с наиболее нежной кожей – межпальцевые участки, сгибы локтей, подмышки, живот. Существует также паразит, поражающий кожу на лице, который называется лицевым клещом.
Первые признаки и симптомы чесотки у человека
Чем быстрее будет выявлена болезнь, вызванная чесоточным клещом, тем быстрее можно приступить к ее лечению. Основным признаком чесотки является зуд. Но так происходит не всегда. В некоторых случаях зуд слабо выражен или вовсе отсутствует, а паразиты локализуются в очень нетипичных местах. Длительность инкубационного периода от момента контакта с болеющим чесоткой – 1-4 недели.
Симптоматика болезни:
- постоянный зуд, особенно сильный в вечерние и ночные часы, а также в период сна;
- возможная аллергическая реакция, вызванная зудом;
- мелкие пузырьковые либо узелковые высыпания на коже;
- чесоточные дорожки (ходы), особенно заметные при длительном нахождении паразитов под кожей;
- ссадины, остающиеся после расчесывания постоянно зудящих участков.
Это ярко выраженные симптомы. Более внимательный осмотр кожных покровов позволяет рассмотреть прочие признаки – точки ходов под кровяными корочками, сухие чешуйки и корки. Примечательно, что чем чистоплотнее человек, тем сложнее заметить у него чесоточные дорожки и вовремя диагностировать заболевание.
У детей зоны поражения отличны от взрослых – ходы часто располагаются на животе, ступнях ног, ладонях и даже ногтевых пластинах.
Виды чесотки
Заболевание вызывается не только чесоточным клещом. Чесотку способны спровоцировать собачьи, куриные, сырные и птичьи клещи. Но в подавляющем количестве случаев болезнь вызвана именно чесоточным зуднем.
Классификация видов чесотки:
- Детская (грудничковая) чесотка. На теле ребенка появляется сыпь, по внешнему виду напоминающая крапивницу. В первую очередь поражаются стопы и ладони, далее заражение распространяется по всему телу. У детей возрастом до трех лет могут появиться высыпания на голове. Также может возникнуть инфекция, появиться гнойники с волдырями.
- Чесотка «чистоплотных». Отличается нетипичными симптомами, ходы и сыпь практически отсутствую, зуд слабо выражен. Заболевают излишне чистоплотные люди, которые частым мытьем тела и рук нарушают естественную защиту кожи, делая ее слишком уязвимой для паразитов.
- Типичная. Высыпания, зуд и ходы ярко выражены. Усиление зуда происходит ночью, когда самка проявляет активность, прогрызая дорожки и откладывая яйца. Поражает участки возле пупка, на груди, между пальцами, на запястьях – там, где кожа более тонкая. Затянувшаяся болезнь без лечения может параллельно спровоцировать кожную инфекцию.
- Норвежская. Самая тяжелая и заразная форма чесотки. Поражает людей с очень слабым иммунитетом (например, ВИЧ-инфицированные), чувствительной кожей, перенесших тяжелые заболевания. Сыпь сухая и очень обильная, дерматит распространяется на все тело, в том числе шею и лицо.
- Псевдосаркоптоз. Человек заражается от животных – собак, в меньшей степени кошек, кур и т.д. Зуд и сильное воспаление появляются спустя несколько часов. Прочие симптомы – кровяные корки, пятна, волдыри красного цвета. Не передается другому человеку.
Диагностика
Самый верный способ диагностировать чесотку – микроскопия паразита, извлеченного из-под кожи больного. Для обнаружения ходов используют йод или метиленовый синий. Сильный зуд является основным симптомом для назначения диагностики, чтобы подобрать оптимальное лекарство для эффективного лечения.
Существует более усовершенствованный метод диагностики заболевания. На поврежденный участок наносят молочную кислоту. Через несколько минут эпидермис в этом месте соскабливают, наносят на стекло и изучают под микроскопом.
Пиодермия – обильно расчесанная кожа – способна сильно осложнить диагностику чесотки. В этом случае кожу покрывают ссадины и царапины, ходы клещей визуально не видны.
Методы лечения от чесоточного клеща
задача противопаразитарных лекарств – проникновение вглубь чесоточных ходов и полное уничтожение паразитов (взрослых особей, их яиц и личинок). На сегодня разработано большое количество препаратов, позволяющих эффективно бороться с чесоточным клещом.
Примеры препаратов:
Бензилбензоат – эмульсия наиболее эффективна и оптимальна при лечении чесотки. Выпускается с разной концентрацией: 10%-ная детская и 20%-ная взрослая.
Эмульсию разбавляют водой, смешанной с мылом (20 г мыла на 870 мл воды), и втирают в чисто вымытую кожу в течение 10 минут. Далее 10 минут перерыва и раствор втирают снова.
Повторный сеанс производят через 3 дня. Душ между процедурами не принимают.
Также хорошо показывает себя лекарство Спрегаль. Неплохо справляются с паразитом мази, содержащие серу (но только по назначению врача). Можно использовать мази, в которых содержится кротамитон, перметрин и линдан.
Задержка с лечением может привести к осложнениям и заражению большого количества окружающих. Побороть чесотку самостоятельно организм не способен.
Профилактика болезни
Соблюдение правил гигиены и отсутствие контактов с зараженными людьми является лучшей профилактикой против чесоточного клеща.
В случае заражения нужно предпринять определенные меры, чтобы люди, контактирующие с заболевшим, не заразились чесоткой:
- Вся одежда и постельное белье после стирки тщательно проглаживаются утюгом, что уничтожает яйца и взрослых особей клещей.
- У больного должна быть отдельная кровать, одежда, полотенце, белье и предметы личной гигиены. После обнаружения и диагностики заболевания все предметы, с которыми соприкасался больной, нужно тщательно продезинфицировать.
- В помещениях, где находится больной, нужно часто делать влажную уборку с дезинфицирующими веществами.
Очень важно вовремя обратиться к врачу при первых признаках болезни, чтобы ускорить лечение.
Чесоточный клещ может прожить без человека не больше 5-7 дней. Одежда, постельное, подушки и матрас больного нужно тщательно выстирать, прогреть утюгом и вынести на проветривание. В течение недели клещ обязательно погибнет и эти предметы снова можно будет использовать.
Заразиться чесоткой может абсолютно любой, даже самый чистоплотный, человек. Не стоит стесняться этого заболевания, нужно сразу идти к врачу при появлении малейших симптомов. Профилактика и лечение болезни должны проходить одновременно. В таком случае количество зараженных чесоточным паразитом людей можно свести к минимуму.
Полезная статья, спасибо!Мне не нравится, удалите!
Источник: https://TaraKlop.ru/kleshchi/chesotochnyj-kleshh/
Высыпания у взрослых
На животе чаще всего появляются следующие типы высыпаний:
- Мелки и красные прыщики. Они, как правило, чешутся. Могут появляться при аллергии, из-за паразитов или просто по причине несоблюдения правил гигиены.
- Белые высыпания. Могут появляться при стрессовых состояниях или из-за гормональных нарушений в организме.
- Водянистая сыпь. Чаще всего имеет инфекционное происхождение.
- Болезненные высыпания, наполненные гнойным содержимым — верный признак воспалительного процесса.
- Небольшие единичные прыщики обычно проходят сами собой.
Аллергия на животе у грудничка может быть спровоцирована гормональным состоянием кормящей мамы. А также вызывается потницей, не вовремя сменённым подгузником, слишком жаркой погодой. В летний период нужно давать коже младенца отдыхать, оставляя его без подгузников.
Аллергия на животе у младенца
Аллергия на животе у ребёнка иногда начинается во время первого прикорма, когда мама ещё не знает, есть ли у малыша аллергия на данный продукт или нет.
При различных видах заболеваний, сыпь проявляет себя по-разному:
- Высыпания внизу живота или в паху, могут свидетельствовать о стафилококковом заражении. При этом у ребёнка поднимается температура.
- Опоясывающий лишай характеризуется появлением красных пятен в районе живота и талии.
- Аллергия в паху, на животе проявляется в виде потницы. Она бывает у детей, которым ещё не исполнилось два года.
- При энтеровирусе пятна ярко-розового цвета. Сопутствующим симптомом являются болевые ощущения в животе.
- Если родители замечают на теле ребёнка пятна красного цвета, то они могут быть вызваны грибком.
- При кори пятна красного цвета отмечаются на лице, а потом и на теле.
- Ветряная оспа даёт мелкие красные пятнышки с пузырьками внутри.
- Пятна могут быть симптомами лямблиоза.
- Чесотка отличается тем, что сыпь располагается на животе возле пупка и на руках.
- Если у ребёнка наблюдаются большие волдыри, которые чешутся, то это признаки крапивницы.
Картина при ветряной оспе такова: высыпания начинаются с нижних конечностей, затем появляются на спине и животе. После этого начинается второй этап, когда пятна превращаются в пузырьки. А на третьем, они подсыхают и покрываются корочками. Если ребёнок переболел ветрянкой, то в старшем возрасте есть большой риск заболеть опоясывающим лишаем.
Методы лечения включают в себя приём противовирусных препаратов и антибиотиков. Чтобы снизить зуд, нужно употреблять антигистаминные препараты.
Есть несколько причин, которые влияют на появление зуда в области живота. Это могут быть аллергены либо микроорганизмы (чесоточный клещ). Если классифицировать факторы возникновения аллергии на животе, то это будет выглядеть так:
- Сбои в работе эндокринной системы. Мужские и женские половые гормоны должны иметь стабильные показатели. Если наблюдается перекос в ту или иную сторону, то это провоцирует появление сыпи в районе живота. Отличается она тем, что не чешется, и не причиняет дискомфорта. Гормональный фон следует обязательно привести в норму, как только показатели станут на место, сыпь сразу же исчезнет. Нужно соблюдать осторожность в применении анаболиков, противозачаточных таблеток, гормональных препаратов. Они действуют на эндокринную систему организма, внося дисбаланс.
- Раздражение кожи, которое вызывает чрезмерное потоотделение, называют потницей. Она наблюдается и у взрослых. Это связано с ношением синтетической одежды. Так как она не способна впитывать пот, он скапливается на поверхности кожи, раздражая её. На теле человека появляются красные пятна, но зуд они не вызывают. Чтобы избежать такой реакции организма, стоит носить одежду из хлопка, принимать душ несколько раз в день, соблюдать личную гигиену.
- Принимая некоторые лекарства, человек может ощутить на себе их побочные действия в виде высыпаний на теле. Они также характеризуются отсутствием зуда, и локализацией на животе. Нельзя категорично утверждать, что этот случай относится проявлению аллергической реакции, так как фармацевтические компании указывают в аннотации все побочные эффекты. Это не исключает визит к дерматологу, чтобы удостовериться в отсутствии проблем со здоровьем. Иногда, специалист настаивает на прекращении приёма препарата, если его эффективность осложнена аллергическими проявлениями.
- Кожные высыпания на животе появляются при контакте с некоторыми видами одежды.
- Пищевая аллергия тоже может вызывать покраснения на животе. Это относится к индивидуальным особенностям организма.
- Заболевания кожных покровов затрагивают разные участки тела, в том числе живот.
- Инфекции, которые передаются половым путём, вызывают целый ряд симптомов. Высыпания и зуд, в том числе.
Предлагаем ознакомиться Белая шишка на десне у ребенка и взрослого
Причины появления прыщей на животе
Высыпания — это клинический симптом каких-либо патологических изменений в организме. Чтобы справиться с сыпью, нужно выяснить ее причины. Очень часто прыщи появляются по причине развития аллергической реакции, но бывает и так, что сыпь имеет неврологическую природу. Впрочем, высыпания могут указывать и на куда более серьезную болезнь, например, ветряную оспу.
Самыми распространенными считаются следующие причины появления прыщей:
- Болезни половой сферы. Они нередко становятся причиной появления прыщей на животе. Например, при вторичном сифилисе появляются прыщи вокруг пупка по своему внешнему виду напоминающие узелки. Такая сыпь совершенно не чешется и не болит. Она очень быстро проходит, но, спустя некоторое время, возвращается. При повторном появлении сыпь имеет склонность к слиянию, но при этом единичные прыщи менее выражены.
- Если появляются прыщи внизу живота с гнойным содержимым, то это повод для немедленного обращения к дерматологу. Есть вероятность, что причиной их появления стал половой герпес или другое, не менее опасное заболевание.
- Красные прыщи на животе чаще всего появляются из-за аллергии. Она может быть вызвана самыми разными причинами: стиральным порошком, пылью, тканью, гигиеническими средствами и т. д. Иногда сыпь появляется при употреблении какой-либо пищи или лекарственных средств. По внешнему виду аллергическая сыпь может напоминать крапивницу: прыщей становится все больше, и они сливаются между собой. В этом случае не стоит заниматься самолечением. Нужно вызвать скорую помощь.
- Инфекционные болезни, передающиеся по воздуху. Это частая причина появления высыпаний на животе. Такие болезни особенно опасны для людей с ослабленным иммунитетом. Если сыпь сопровождается значительным повышением температуры, ломотой во всем теле, кашлем и чиханием, то, вероятнее всего, ее причина грипп или ОРВИ.
- Прыщи могут быть симптомом, указывающим на развития опоясывающего лишая. В этом случае сыпь будет болезненной.
- Прыщи на животе могут появиться из-за чесоточного клеща. Начинаясь с пальцев рук и ног, чесотка достаточно быстро перебирается на другие участки тела. Сыпь на животе при этой болезни сначала имеет вид одиночных папул, которых становится все больше. Такие прыщи склонны к слиянию. В дальнейшем сыпь становится водянистой. При чесотке высыпания сильно чешутся. Если человек расчесывает их, то может занести в ранки инфекцию, которая станет причиной нагноений.
Высыпания у детей
Сыпь на животе у малыша может появиться по самым разным причинам. Их не меньше, чем у взрослых людей. К неинфекционным причинам следует отнести аллергию, вероятность появления которой у детей намного выше, чем у взрослых. Причиной красных прыщиков на животе у ребенка может стать банальная потница, с которой можно справиться, просто искупав ребенка.
Опасность представляют следующие причины появления прыщей на животе у малышей:
- Ветряная оспа. При ней на животе детей появляются высыпания в виде мелких прыщиков, похожих на пузырьки. Прыщи изначально могут появиться на любой другой части тела, но в дальнейшем обязательно появятся и на животе. В течение нескольких суток поверхность высыпания сморщится и покроется коркой. Прыщи под коркой очень сильно чешутся. Дети не могут сдерживаться себя и расчесывают высыпания, что вызывает бактериальное инфицирование ранок. Последующие гнойные процессы могут оставить отметины на всю жизнь.
- Корь. Эта «летучая» инфекция очень быстро передается от одного ребенка к другому. Как только вирус попадает в организм, он сразу приводит к ухудшению общего самочувствия. У ребенка повышается температура тела, появляются насморк и кашель. После этого на лице появляются мелкие высыпания, которые быстро переходят на все тело.
- Краснуха. Внешне она очень похожа на корь, но имеет менее выраженную симптоматику, а высыпания на животе не столь ярко окрашены.
- Чесотка. Как и взрослых людей виновником этой болезни у детей является клещ. Он вызывает появление на коже пустулезных высыпаний, которые сначала поражают руки и ноги, а затем перебираются на живот, грудь и в пах.
- Контагиозный моллюск. Это вирусная болезнь. Заражение происходит при физическом контакте с предметами, на которых находилась инфекция. Высыпания имеют вид округлых бугорков розового цвета с углублением на вершине. При надавливании на прыщ из него выделяются сгустки, похожие на творог. Высыпания обычно располагаются группами и локализуются на боках и внизу живота.
Мелкая сыпь на животе у малыша, питающегося только грудным молоком, бывает вызвана приемом в пищу матерью аллергенных продуктов (апельсины, шоколад, икра и пр.). Часты случаи пищевой аллергии с началом прикорма: у грудничка может появиться крапивница с характерными для нее отечными пятнами на животе, на спине и на ягодичках.
Мелкая сыпь в виде розовых точек у ребенка моложе двух лет – это потница, ее появление означает то, что малыша слишком тепло кутают и он потеет.
Как лечить
Прежде всего необходимо установить и ликвидировать причину недомогания. Например, если сыпь является проявлением аллергии, то нужно определить и устранить аллерген (неподходящий продукт питания, косметическое средство, лекарство и т. д.). Для стихания зуда назначают антигистаминные и успокоительные средства.
Инфекционные заболевания, вызвавшие сыпь, лечат по назначению врача антибиотиками, иммуномодулирующими, жаропонижающими и противовирусными препаратами. Сыпь, появившаяся из-за какой-либо кожной болезни, исчезнет после излечения основного заболевания.
Причины прыщей на животе у мужчин
У мужчины высыпания на животе появляются в большинстве случаев по тем же причинам, что и у женщин. Разве что в подростковом возрасте прыщи могут быть следствием гормональной нестабильности.
Самые распространенные причины прыщей у мужчин:
- Недостаточное внимание к личной гигиене. Грязь забивает поры кожи, что и становится причиной прыщей.
- Обилие волос. Волосяные фолликулы могут воспалиться и тогда появляются болезненные гнойные высыпания.
- Раздражение от натирающего брючного ремня. Проявляется мелкими красными прыщиками.
- У мужчин, серьезно занимающихся тяжелой атлетикой и бодибилдингом, прыщи могут быть следствием приема анаболиков и потребления спортивного питания.
Народная мудрость против сыпи на животе
Некоторые лекарственные растения обладают ранозаживляющими и успокаивающими кожу свойствами. На основе календулы, чистотела, ромашки, череды, шалфея можно самостоятельно приготовить примочки и мази для уменьшения зуда. Хорошо помогают в борьбе с зудом и воспалением обычная пищевая сода и соль, лучше морская. Вот несколько проверенных народных методов лечения сыпи:
- Мазь из цветков календулы и облепихового масла. В качестве основы для этого средства можно взять нутряной жир или детский крем. Используется против экземы и крапивницы.
- Настой череды добавлять в ванну. Принимать ванны с чередой надо в течение месяца через день.
- Свежий сок чистотела смешать с растительным маслом и смазывать высыпания.
- 2-3 столовые ложки морской соли, добавленные в ванну, успокоят воспаленную кожу и продезинфицируют ее.
- Примочки с пищевой содой уменьшат зуд и раздражение.
Прыщи на животе у женщин
Обычно у женщин высыпания на животе появляются на фоне гормональных колебаний. Чаще всего это случается во время беременности. Прыщики в этом случае появляются на животе. Они имеют вид мелкой сыпи красного цвета. Как правило, они не беспокоят женщину, но иногда могут зудеть.
Такие высыпания быстро проходят после рождения ребенка. В редких случаях сыпь сохраняется на протяжении нескольких месяцев.
У женщин, как и у мужчин, сыпь вокруг пупка может быть следствием различных инфекционных заболеваний, в том числе передающихся половым путем.
Источник: https://florangemlm.ru/syp-okolo-pupka-vzroslogo/
Лесной клещ
Распространенная версия, что лесной клещ падает на человека с дерева — дуба, как ни странно ошибочна. Клещи прячутся там, где вы не ждете их увидеть. На ветках кустов, в траве, по краям протоптанных дорожек, в зарослях.
Это кровососущее членистоногое обладает очень сильным чутьем и моментально “бросается” на человека или животное, как только они появляются поблизости.
Активизируются клещи в период с апреля по сентябрь — до первых заморозков. Наиболее опасный период — с конца апреля по июль. Обитают клещи в лесных и парковых зонах, где нет прямых лучей солнца и температура не превышает 20 градусов. Так что будьте осторожны, входя места лесной прохлады.
Как выглядят клещи
Как выглядят клещи
Клещи — размером со спичечную головку. Набравшаяся крови самка достигает размера горошины. Всасываются в кожу человека и животных клещи при помощи хоботка. Причем самец делает это на непродолжительное время и вскоре отпадает сам; самка же очень опасна для человека и животных. И для того, чтобы избавиться от нее, необходимо вмешательство из вне.
При укусе он выделяет специальное вещество, которые действует по принципу анестезии. Это значит, что вы не почувствуете сам момент укуса. А значит не сможете оперативно отреагировать.
Как выглядит укус клеща
Чаще всего укус клеща обнаруживают до того, как клещ успевает отпасть. А это значит, что вы увидите красное пятнышко — обычная реакция на укус — и верх торчащего тельца. Обычный диаметр покраснения — 1 см. Как выглядит укус клеща — фото смотрите ниже.
укус клеща
Если вам не удалось вытащить клещ полностью (как это правильно сделать мы напишем немного позже), и остались щупальца, лапки — НО НЕ ГОЛОВКА — не пытайтесь выковырять оставшуюся часть. Тело само отторгнет ее, достаточно будет лишь смазывать пораженный участок зеленкой. А вот если пятнышко в течение нескольких дней не начинает пропадать или уменьшаться — это уже повод обратиться к врачу.
Что делать, если укусил клещ
ВАЖНО! Для начала не паникуйте, иначе наделаете глупостей. Поэтому прочитайте внимательно, как правильно вытащить клеща.
Не стоит пытаться извлечь паукообразное животное сразу после обнаружения, особенно если он успел немного всосаться в кожу. Его нужно аккуратно расшатать, поскольку клещ при укусе закрепляется внутри ранки. Поспешив с действиями, вы рискуете оставить голову паразита в своем теле.
Не стоит использовать пинцет или острые щипцы, все по той же причине. Аккуратно руками медленно потяните насекомое против часовой стрелки. Можно также попробовать сделать из нити петлю и не спеша потянуть вверх, разводя ее концы в стороны.
Также можно попробовать смазать место укуса подсолнечным маслом и оставить на 15 мин. Это должно значительно упростить процедуру.
Не рекомендуется применять спирт, водку, ацетон и другие сомнительные в данном случае жидкости — вам нужно, чтобы вы вытащили клещ живым из ранки. Если головка останется в ране, чаще всего, это сулит неприятности. От воспаления и гниения до того, за что люди боятся клещей, — энцефалита.
Поэтому постарайтесь не раздавить насекомое, чтобы слюна и содержимое желудка не попали в рану, а вместе с ними и злополучный вирус.
Симптомы при укусе клеща
Впадать в истерику при укусе клеща не стоит. Во-первых, не все и не каждый клещ заражен энцефалитом. Даже если насекомое и заразно, то выделяет оно вещество от суток до трех, а за это время вы уже успеете от него избавиться.
А вот если покраснение после избавления от клеща не проходит, стоит сходить к врачу. Равно как и при ухудшении самочувствия. Поскольку инкубационный (скрытый) период у энцефалита может длиться до 3 месяцев, после укуса клеща стоит внимательно отнестись к своему организму.
В течение этого времени может возникать головная боль, слабость, сонливость, апатия, потеря аппетита, повышение температуры до 37 — 37,5 градусов. Далее болезнь начинает резко развиваться: появляется лихорадка, сильные боли в мышцах, судороги, расстройство нервной системы… и т.
д.
Как обезопасить себя от укуса клеща
Перед походом в лес тщательно подготовьтесь. Выберите одежду из плотных тканей с длинными рукавами и штанинами. Желательно, чтобы низ штанов и рукава были на резинке. Носки должны быть длинными. Желательно, чтобы они были натянуты поверх штанов — хотя и зрелище это не из привлекательных. Шея закрыта.
Используйте также специальные средства для отпугивания клещей — “Дэта”, “Тайга”, «Бибан», «ДЭФИ-Тайга», «Офф! Экстрим», «Галл-РЭТ», «Гал-РЭТ-кл», «Дэта-ВОККО», «Рефтамид максимум“ и другие.
Обработайте ими места возможного проникновения насекомого. Запястья, область шеи, поясницы, щиколоток.
Не рекомендуется ходить в густых темных лесных чащах. Где нет ветра и солнечных лучей. Это идеальное место для клещей.
ОБЯЗАТЕЛЬНО! После прогулки осмотрите себя и ваших спутников на предмет укуса клещей. Внимательно исследуйте голову, ушные раковины, и область за ушами, шею, ключицу, подмышечные впадины, руки, грудь, спину и паховую область.
В случае обнаружения укуса членистоногого — действовать так, как вы читали выше.
Источник: https://klopam.ru/lesnoy-klesh/
Почему чешется пупок: причины зуда, сыпи вокруг пупка, лечение
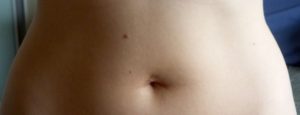
Физиологическое назначение пуповины – обеспечение развития плода. После рождения у младенца заживает ранка, ее сопровождают болезненные ощущения, зуд.
Но в силу расположения и влияния внешних факторов чешется пупок у людей любого возраста.
Причины бывают банальные, которых легко избежать, соблюдая простую гигиену, и сложные, требующие терапевтического и даже хирургического вмешательства.
Чешется пупок: причины у взрослых
Источник дискомфорта во многих случаях можно выявить самостоятельно. Также легко справиться с зудом в районе пупка, исключив основную причину. Главное, правильно ее определить.
Появление высыпаний, легкого покраснения возле пупка может свидетельствовать об инфицировании или воспалении, поэтому при возникновении таких симптомов не следует заниматься самолечением. Важно знать, что от момента ощущения дискомфорта до профессиональной диагностики должно пройти не больше 3-х дней. Только доктор определит, почему чешется пупок, и какое необходимо лечение.
Несоблюдение гигиены
Физиологическое расположение пупка провоцирует скопление в нем отмерших частиц кожи, грязи, выделения сальных желез. Это является идеальной средой для развития болезнетворных организмов. При наличии небольшой ранки проникновение бактерий вызовет инфицирование.
Поэтому если появился зуд в пупке по причине недостаточной гигиены, надо после полного очищения этой зоны обработать воспаленную область антисептическими растворами (Мирамистин, Хлоргексидин или Перекись водорода).
Пирсинг и татуировки
Появление таких симптомов, как: покраснение, отек, зуд, является нормой в период заживления тканей. Так организм человека реагирует на инородное тело, а также ранку в месте установки пирсинга или проколов при тату.
Нужно начать переживать, если дискомфорт наблюдается продолжительное время (5 дней и больше). Некачественный металл пирсинга, химические элементы в составе пигмента для тату, индивидуальные особенности организма, не принимающие инородное тело, вынуждают к дополнительным мерам.
Если нанесение заживляющих мазей Бепантен, Д-пантенол, Декспантенол, Солкосерил, прием антигистаминных препаратов оказались нерезультативными, врач рекомендует удалить украшения, чтобы избежать инфекции.
Более подробно о снятии зуда в области татуировки написано в этой статье.
Грибок
Развитие инфекции может спровоцировать недостаточная гигиена, повышенное потоотделение. Особенно подвержены патологии люди с избыточным весом. Проявляется грибок появлением сыпи вокруг пупка, покраснением, зудом.
Лечение длительное, состоит в применении мазей: Клотримазол, Миконазол, Кетоконазол, Тербинафин. Также необходима повышенная гигиена, укрепление иммунитета.
Нервные расстройства
Переутомления, переживания, нарушение сна вызывают зуд всего тела или отдельных участков, возможны гормональные нарушения. По этой причине чаще всего чешется в пупке у женщин.
Справиться с проблемой можно, если обеспечить полноценный отдых, исключить стрессовые ситуации. Наиболее действенными процедурами являются:
- прием травяного чая,
- массаж,
- электросон,
- ванны с успокоительными сборами,
- занятия йогой.
Кроме того, необходимо принимать иммуномодуляторы, витамины, седативные препараты.
Зуд вокруг пупка у беременных
При стремительном росте матки коже не всегда хватает эластичности растянуться без повреждений тканей. Вокруг пупка образуются разрывы, и формируются соединительные полоски в виде стрий. Растяжки потом зарубцовываются, вызывая сильный зуд.
Дискомфорт часто возникает при ношении тесной одежды, а также сшитой из ненатуральных тканей, которые мешают циркуляции воздуха, провоцируют вспотевание.
Снизить риск неприятных последствий поможет профилактика растяжек, которая состоит в нанесении кремов, повышающих эластичность кожи. Также надо правильно выбирать предметы гардероба с учетом постоянного изменения пропорций тела.
Зуд вокруг пупка у ребенка
Особенный уход требуется новорожденным. Заживление ранки доставляет малышу беспокойства: чешется пупок, болит область вокруг него. Ребенок плачет, перебирает ножками, чтобы избавиться от неприятных ощущений.
В это время область пупка всегда должна находиться в чистоте, ранку необходимо постоянно осматривать, обрабатывать раствором перманганата калия или бриллиантовым зеленым, периодически держать ранку открытой для лучшего доступа кислорода. Неправильный уход чреват развитием омфалита и самыми тяжелыми последствиями, вплоть до сепсиса.
У детей постарше причины зуда пупка такие же, как и у взрослых:
- аллергия,
- чесотка,
- грибок,
- недостаточная гигиена,
- нервные расстройства.
Причем, последний фактор не стоит относить только к «взрослым». Ребенок болезненно реагирует на ссоры родителей, недостаток внимания, тяжелую обстановку в классе, негативное отношение сверстников.
Постоянное нервное напряжение негативно сказывается на психологическом состоянии и в целом на здоровье детей.
Поэтому надо обязательно обсуждать с ребенком его жизнь вне дома, обеспечить спокойные отношения в семье.
Профилактические мероприятия снижают риск возникновения зуда пупка.
Кроме своевременных гигиенических процедур можно 1 раз в неделю принимать ванну с отварами череды, ромашки, мяты, готовить фитосборы, в жаркое время пользоваться детской присыпкой, смазывать проблемную зону маслом чайного дерева. При появлении симптомов воспаления необходимо обратиться к врачу. Самолечение в этом случае недопустимо.
Загрузка…
Источник: https://athletic-store.ru/zud/pochemu-cheshetsya-pupok-prichiny-i-lechenie-zuda-vokrug-pupka-u-vzroslyh-detej





