Клинически-изолированный синдром (КИС) — Склероман

Клинически-изолированный синдром (КИС) – один из видов течения рассеянного склероза.
КИС относится к первым проявлениям болезни, в то время когда делать дальнейшую диагностику и прогнозы на течение заболевания слишком рано.
КИС длится по крайне мере 24 часа с момента рецидива и делится на моно- и много- очаговый синдром (называют также моно- и мульти- фокальный эпизод).
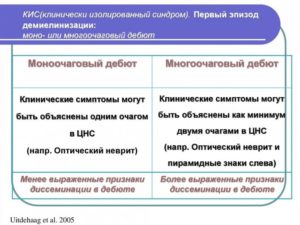
- Моноочаговый КИС – однократное поражение ЦНС, вызывающее появление неврологического симптома болезни. На МРТ выражается появлением очага воспаления.
- Многоочаговый КИС- мнократное поражение ЦНС, влекущее за собой появление более одного симптома, как следствие – более одного очага воспаления на МРТ.
Как правило, симптомы вызванные этим синдромом восстанавливаются полностью, перед тем как болезнь меняет течение.
Как КИС становится РС
В случае когда диагностирован клинически-изолированный синдром, с высокой долей вероятности, все неврологические нарушения пройдут.
Они могут пройти на этапе начала рассеянного склероза. Диагностика характера течения КИС заключена в 2 вопросах.
Вызваны ли неврологические проблемы поражением ЦНС и ожидаются ли новые поражения ЦНС, способные привести к развитию РС.
- Высокий риск развития РС появляется у людей, имеющих многоочаговое поражение ЦНС. Более 2х очагов воспаления на МРТ. Высокий риск это 60-80% шанс диагностирования РС в течении ближайших нескольких лет.
- Низкий риск развития РС появляется у людей не имеющих или имеющих не более 1 очага воспаления на МРТ. Низкий риск указывает на 20% шанс развития РС в ближайшие несколько лет.
В 2010 году были пересмотрены критерии диагностирования РС при КИС. На МРТ, на ряду с новыми очагами, могут быть выявлены более старые очаги, что дает основание считать КИС моноочаговым, но уже повторенным.
Своевременное и точное диагностирование КИС, особенно в случае высокого риска развития РС очень важно, потому что позволяет вовремя начать лечение препаратами изменяющими течение рассеянного склероза (ПИТРС), что в свою очередь может свести к минимуму инвалидизацию от болезни в будущем.
Как защитить себя от КИС?
Защитить себя от КИС, значит защитить себя от рассеянного склероза. Причины появления КИС, как и причины РС неизвестны. Известно и общепризнано, что у женщин болезнь встречается чаще. Обычно первые проявления наступают в возрасте 20-40 лет, но могут встречаться у людей моложе или старше отмеченного возраста.
Чем отличается КИС от РС?
Опираясь на клинические проявления обоих, выявить разницу нельзя. В обоих случая, клинически-изолированный синдром или другое течение рассеянного склероза – поражаются участки ЦНС, а именно миелин, вещество изолирующее нервные волокна. Его поражение препятствует прохождению импульса.
По определению, люди с клинически-изолированным синдромом отличаются от людей с рассеянным склерозом количеством перенесенных рецидивов, количеством очагов, а следовательно и уровнем демиелизации ЦНС. У людей диагностированых с РС количество очагов более одного.
Благодаря МРТ, на этапе КИС может быть точно выявлено, является ли симптом следствием поражения ЦНС или нет. На этапе, когда болезнь перешла в РС и имеется большое количество очагов, сделать это крайне сложно.
Пересмотр критериев диагностики РС в 2010 позволяет точно устанавливать достоверность КИС и своевременно диагностировать рассеянный склероз.
Симптомы и диагностирование КИС
Симптомы клинически-изолированного синдрома (КИС) зависят от места где случилось повреждение миелина в ЦНС. Как правило, при КИС бывает повреждение:
- Спинного мозга (частичный или поперечный миелит). Незаметное появление проблем с шейным отделом, может проявиться в течении нескольких часов или более медленно, развивается в течение одной-двух недель . Специфические симптомы, наблюдаемые в зависимости от области спинного мозга влияют и могут включать в себя мышечную слабость, неприятные ощущения в пальцах и ногах , проблемы с мочевым пузырем и кишечником или симптом L’ Hermitte, описываемое испытавшими как ощущения от удара электрическим током при движении шеей.
- Зрительного нерва (неврит зрительного нерва). Наступление может быть внезапным или развиваться в течение определенного периода времени. Симптомами могут стать помутнение зрения или его потеря, как правило, только в одном глазу, боль за глазным яблоком, повреждение цветопередачи или появление слепых пятен, окруженных зоной нормального зрения.
- Ствола мозга. Симптомы могут включать тошноту, рвоту, двоение в глазах, головокружение, потеря слуха и шаткость при ходьбе.
Очень важно вовремя обратиться к неврологу. Это может повлечь за собой целый ряд событий, но поможет ранней диагностике заболевания. Например, если невролог убедится в том, что у больного КИС, это поможет определить уровень прогрессирования заболевания.
Диагностика клинически-изолированного синдрома
В диагностике КИС, очень важно на этапе установления причины симптомов исключить возможные, но не требующие немедленного вмешательства диагнозы. Процесс диагностики включает в себя:
- Составление полной медицинской карточки, включая информацию о симптомах и длительности текущего состояния больного.
- Клиническое и неврологическое обследование.
- МРТ, для поиска воспалительных очагов в ЦНС.
- Анализ крови, чтобы исключить или определить другие возможные причины.
Ранее для диагностики так же брался образец спинно-мозговой пункции, но в последнее время, с увеличением качества оборудования для МРТ, необходимость в пункции пропала, особенно при КИС.
Лечение клинически-изолированного синдрома
Большинство случаев КИС довольно мягки и могут пройти сами. В некоторых отдельных случаях, как и при рецидивах рассеянного склероза, рекомендуется внутривенное или пероральное применение метилпреднизалона.
Для людей у которых диагностирован КИС с высокой вероятностью будущих рецидивов, рекомендуется лечение препаратами изменяющими течение рассеянного склероза (ПИТРС).
Источник: https://scleroman.ru/2016/12/kis/
Рассеянный склероз радиологически изолированный синдром

В случае когда диагностирован клинически-изолированный синдром, с высокой долей вероятности, все неврологические нарушения пройдут.
Они могут пройти на этапе начала рассеянного склероза. Диагностика характера течения КИС заключена в 2 вопросах.
Вызваны ли неврологические проблемы поражением ЦНС и ожидаются ли новые поражения ЦНС, способные привести к развитию РС.
- Высокий риск развития РС появляется у людей, имеющих многоочаговое поражение ЦНС. Более 2х очагов воспаления на МРТ. Высокий риск это 60-80% шанс диагностирования РС в течении ближайших нескольких лет.
- Низкий риск развития РС появляется у людей не имеющих или имеющих не более 1 очага воспаления на МРТ. Низкий риск указывает на 20% шанс развития РС в ближайшие несколько лет.
В 2010 году были пересмотрены критерии диагностирования РС при КИС. На МРТ, на ряду с новыми очагами, могут быть выявлены более старые очаги, что дает основание считать КИС моноочаговым, но уже повторенным.
ПЕРВАЯ АТАКА ДЕМИЕЛИНИЗИРУЮЩЕГО ПРОЦЕССА
ДЕМИЕЛИНИЗИРУЮЩЕГО ПРОЦЕССА………………………….. 53
3.1. Клиническая картина КИС…………………………………………… 53
3.2. Особенности клинической картины пациентов с трансформацией клинически изолированного синдрома в достоверный рассеянный склероз……………………………………………………………………… 59
3.3 Корреляция МРТ-картины и клинических данных у пациентов с КИС………………………………………………………………………….. 62
3.4 Данные офтальмоскопии, зрительных вызванных потенциалов, оптической когерентной томографии у пациентов с КИС……………… 66
3.5 Временные характеристики трансформации клинически изолированного синдрома в достоверный рассеянный склероз………… 75 Глава 4. ПОСТРОЕНИЕ МАТЕМАТИЧЕСКОЙ МОДЕЛИ
В ПОПУЛЯЦИИ РОСТОВСКОЙ ОБЛАСТИ
14.01.11 – НЕРВНЫЕ БОЛЕЗНИ Диссертация на соискание ученой степени кандидата медицинских наук
Научный руководитель доктор медицинских наук, профессор Тринитатский Ю.В.
Москва-2014 ОГЛАВЛЕНИЕ ОГЛАВЛЕНИЕ…………………………………………………………… 2 ВВЕДЕНИЕ………………………………………………………………. 5 Глава 1. ОБЗОР ЛИТЕРАТУРЫ………………………………………. 12
1.1. Рассеянный склероз – определение, классификация………………. 12
1. 2
Первая атака демиелинизирующего процесса — клинически изолированный синдром, определение, классификация……………….
19 1. 2
1. Первая атака демиелинизирующего процесса — клинически изолированный синдром………………………………………………….
19 1. 2
2. История формирование термина «клинически изолированный синдром»…………………………………………………………………… 23 1.
2. 3
Целесообразность выделения КИС в рамках течения РС………… 26 1. 2
4. Прогноз течения КИС……………………………………………….
28
1.3. Радиологически изолированный синдром…………………………… 34 1.3.1. Определение РИС…………………………………………………… 34 1.3.2 Частота РИС………………………………………………………….. 35 1.3.3 Прогноз РИС …………………………………………………………. 37 Глава 2. МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ 41
2.1. Материалы исследования…………………………………………….. 41
2. 2
Методы исследования………………………………………………… 42 2. 2
1. Клинический метод………………………………………………….
42 2. 2
2. Инструментальные методы………………………………………….
43 2. 2
2. 1
Магнитно-резонансная томография……………………………… 44 2. 2
2. 2
Офтальмологическое обследование……………………………… 46 2. 2
2. 2
1. Офтальмоскопия………………………………………………… 46 2.
2. 2
2. 2
Зрительные вызванные потенциалы (ЗВП)…………………… 47 2. 2
2. 2
3. Оптическая когерентная томография………………………….
48 2. 2
3. Статистическая обработка данных………………………………….
49 Глава 3. КЛИНИЧЕСКАЯ КАРТИНА И ДОПОЛНИТЕЛЬНЫЕ .
Возможности перехода кис в кдрс методом
ЛОГИСТИЧЕСКОЙ РЕГРЕССИИ……………………………………..
ЗАКЛЮЧЕНИЕ……………………………………………………………. 105 ВЫВОДЫ…………………………………………………………………… 116 ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ………………………………… 117 ИСПОЛЬЗУЕМАЯ ЛИТЕРАТУРА…………………………………… 134
Источник: https://sklerozi.top/lechenie/rasseyannyy-skleroz-radiologic/
Клинически изолированный синдром (КИС)

Клинически изолированный синдром (КИС) — результат одного эпизода демиелинизации в одном (монофокальный эпизод) или нескольких отделах центральной нервной системы (мультифокальный эпизод).
У 85% больных, которым в конечном итоге диагностируется рассеянный склероз, первое проявление симптомов заболевания или первый рецидив (атака, обострение) носит название клинически изолированного синдрома (КИС).
Если наряду с клиническими проявлениями, на МРТ головного и спинного мозга обнаруживаются повреждения, характерные для РС, то, в некоторых случаях, клинически изолированный синдром может рассматриваться как дебют рассеянного склероза. В случае, если со временем, после КИС развивается клиническая картина второго эпизода обострения заболевания, либо на последующих МРТ обнаруживаются новые очаги демиелинизации, то диагностируется достоверный рассеянный склероз.
Однако, не у всех больных, столкнувшихся с клинически изолированным синдромом в дальнейшем развивается рассеянный склероз. У многих не обнаруживается характерная МРТ-картина демиелинизации и, в последующем, не проявляются новые симптомы.
Диагностика клинически изолированного синдрома
В диагностике клинически изолированного синдрома важно исключить другие возможные причины проявления симптоматики.
История болезни, неврологический осмотр, целый ряд клинических анализов в комплексе помогут определить или исключить любые другие потенциальные причины проявления симптома(ов).
Однако, наиболее информативным диагностическим методом, позволяющим визуализировать возможные очаги демиелинизации в центральной нервной системе, является МРТ.
Выявляемые при КИС симптомы, зачастую указывают на локализацию очага демиелинизации. Чаще всего очаги обнаруживаются в следующих отделах ЦНС:
- спинной мозг — в этом случае, речь идет о поперечном миелите;
- зрительные нервы — в этом случае, речь идет о неврите зрительного нерва (ретробульбарном неврите);
- ствол мозга
Если повреждение клинически проявляется в какой-либо одном отделе ЦНС, то оно носит название «монофокального», если сразу в нескольких, то речь идет о »мультифокальном» нарушении.
Поперечный миелит
Поперечный миелит возникает при разрушении миелиновых оболочек, покрывающих нервные волокна спинного мозга.
В зависимости от того, в какой части спинного мозга расположен очаг демиелинизации (шейной, грудной, поясничной, крестцовой) возникают нарушения в работе соответствующих органов, верхних или нижних конечностей.
Выделяют четыре основных симптома поперечного миелита:
- Слабость в руках и /или ногах
- Боли
- Нарушение чувствительности
- Нарушение функции мочевого пузыря и толстой кишки
Неврит зрительного нерва (ретробульбарный неврит)
Причиной неврита зрительного нерва (ретробульбарного неврита) является демиелинизация зрительного нерва, который передает изображение с сетчатки к затылочной части коры головного мозга. Острый приступ неврита зрительного нерва характеризует
- внезапная потеря остроты зрения,
- боль при движении глазных яблок,
- нарушение цветового зрения (дисхроматопсия)
Патологические процессы в стволе головного мозга
Иногда патологические процессы демиелинизации затрагивают ствол мозга — часть основания головного мозга, в которой расположены ядра черепных нервов и жизненно важные центры (дыхательный, сосудодвигательный и ряд других) . Симптомы поражения ствола мозга разнообразны и могут включать:
- различные глазодвигательные нарушения, нистагм
- дизартрию, расстройства глотания
- нарушение статики, координации и т.д.
Лечение клинически изолированного синдрома
В зависимости от характера и тяжести симптомов, наблюдаемых при клинически изолированном синдроме, может быть рекомендовано проведение кортикостероидной терапии с целью снижения тяжести и длительности проявления симптомов. В случае необходимости, может быть назначена симптоматическая терапия, направленная на уменьшение выраженности или полную компенсацию симптомов.
Вероятность развития РС
Результаты некоторых долгосрочных клинических исследований указывают на то, что у 50% людей перенесших КИС в течение пяти лет развивается рассеянный склероз. На сегодняшний день не существует ни одного метода, позволившего бы определить индивидуальный риск развития рассеянного склероза после перенесенного клинически изолированного синдрома.
Однако, исследователи попытались определить факторы, которые могут влиять на вероятность развития РС. Наличие или отсутствие этих факторов не может определить абсолютный риск развития РС, тем не менее в некоторых случаях они могут оказаться полезными при принятии решений о дальнейшем лечении.
- Неврит зрительного нерва связан с более низким риском развития достоверного РС, и лучшими прогностическими данными в случае развития заболевания, чем другие виды клинически изолированного синдрома.
- Изолированные сенсорные симптомы, которые могут включать в себя онемение, покалывание или нарушения зрения, как полагают, связаны с более низким риском развития РС по сравнению с наличием симптомов, указывающих на вовлечение в патологические процессы опорно-двигательного аппарата. При КИС, связанном с двигательными нарушениями риск развития РС повышается .
- Отсутствие очагов поражения на МРТ связано с более низким риском развития РС, в то время как результаты сканирования, продемонстрировавшие большое количество или объем повреждений связаны с высоким риском развития достоверного рассеянного склероза.
Иногда с целью подтверждения или исключения диагноза рассеянный склероз необходим лабораторный анализ спинномозговой жидкости (ликвора) — жидкости, которая омывает головной и спинной мозг. Наличие специфических маркеров в ликворе могут указывать на РС.
Рис — радиологически изолированный синдром
Показанием к проведению МРТ являются не только рассеянный склероз, но и такие заболевания как мигрень, черепно-мозговая травма и т.д. Иногда во время этих обследований радиологи дополнительно выявляют патологию белого вещества в центральной нервной системе (ЦНС).
В случае, если выявленные изменения характерны для демиелинизирующей патологии, однако отсутствуют их клинические проявления (симптом заболевания), то подобные результаты МРТ, в соответствии с новыми критериями диагностики рассеянного склероза, расцениваются как радиологически изолированный синдром (РИС).
Выявленный по результатам МРТ РИС часто является предшественником клинических проявлений заболевания.
Источник: https://ProSkleroz.ru/simptomy/klinicheski-izolirovannyjj-sindrom-kis
Рассеяный склероз — с чего начинается болезнь?
Существуют различные мнения, что считать началом болезни.
В предыдущей главе мы отразили совокупность факторов риска, указали, что сочетание генетической предрасположенности и влияния окружающей среды в конечном счете запускают процессы в организме, со временем набирающие «критическую массу» и приводящие к проявлению заболевания.
Наверное, вы слышали такие термины: радиологически изолированный синдром (РИС), клинически изолированный синдром (КИС), может быть у кого-то в медицинском заключение напечатаны эти словосочетания. В этой главе мы подробно разберём, что же это такое и чего ждать человеку с данным диагнозом.
Предварительно скажем, что изолированные синдромы — это такие изменения в организме, которые недостаточны для окончательной постановки диагноза. Врач получает определенную совокупность данных, но точно пока не сможет сказать вам, что будет дальше.
Он будет оперировать вероятностями: вероятно такого-то заболевания такая, а такого-то такая и всё. Неопределенность будет меньше, если врач знает, что нужно делать дальше, какие методы обследования применить, но всё равно она останется, пока в течение времени врач не получит дополнительные данные, необходимы и достаточные для постановки диагноза. А промежуток времени наблюдения может растянуться на годы.
Радиологически изолированный синдром
Термин достаточно сложный, обозначает следующее: радиологически — это синдром может быть выявлен только с помощью методов лучевой диагностики, а именно с помощью МРТ.
Если быть проще, то обычно пациента беспокоили головные боли или решил «провериться» самостоятельно, пошёл и выполнил МРТ-головного мозга, ведь вы можете сами его назначить, не обращаясь предварительно к врачу.
Получил снимки, взглянул в заключение, а там «бах!»: «выявлены единичные очаги (или очаг), с учетом возраста больного нельзя исключить демиелинизирующий процесс».
Рука стремительно тянется к телефону или к компьютерной мышке, вводится в строку поиска слово «демиелинизирующий», пуск и всё, жизнь вошла в серую полосу, наступили бессонные ночи, беспокойство, слёзы, сплошной «нервяк». Это я описал радиологически изолированный синдром (РИС) совсем просто, так сказать на пальцах.
Но на самом деле, всё значительно сложнее. РИС может быть предшественником рассеянного склероза, а может и не быть. Существенно большая часть (не менее двух третей) пациентов с РИС, так с этим РИСом и остаются и не заболевают рассеянным склерозом.
А очаги на МРТ могут быть обусловлены врожденными изменениями в ЦНС, последствиями травм, гипоксии и многого другого. Меньшая часть пациентов с РИС в конечном счете заболевают рассеянным склерозом, т.е.
в этом случае РИС является своего рода предболезнью, когда организм уже прошел точку невозврата, продолжаются иммунологические нарушения, которые с течением времени выльются в заболевание. Поэтому, когда у вас рентгенолог описал наличие очагов, то надо ни в коем случае паниковать, метаться, плакать, предрекать себе скорый конец. Нет, надо успокоится, обратиться к врачу-неврологу, а лучше всего, к специалисту по рассеянному склерозу и пройти обследование. Что же покажет обследование? Оно позволит подтвердить, что выявленные очаги — это предвестники демиелинизирующего или другого заболевания. Но, может быть ситуация, когда все анализ придут отрицательными и не укажут на какое-либо заболевание: такое возможно в большем проценте случаев. Тогда вас оставят под наблюдение.
Клинически изолированный синдром
Клинически изолированный синдром (КИС) — это ступень к рассеянному склерозу. Как и в случае с РИС В отличие от радиологически изолированного синдрома, 2/3 пациентов с КИС заболеют рассеянным склерозом. На МРТ уже появляются не просто какие-то единичные, пока непонятного происхождения очаги, а очаги уже имеющие характерные для РС признаки.
Но самое главное — это наличие клинического проявления. Что такое клинические проявления? Это симптомы, признаки которые ощущаются самим пациентом и подтверждаются объективно при осмотре неврологом.
К ним относятся онемение конечностей или одной конечности, туловища, лица, слабость конечностей, нарушения координации, снижение зрения на один глаз (иногда сразу на оба глаза), двоение изображения. Также может появиться усталость, выраженная на фоне обычной повседневной нагрузки, утомляемость, невозможность выполнить работу до конца.
С другой стороны такие симптомы могут появиться, быть подтверждены при осмотре специалиста, но на МРТ никаких очагов нет. Вот в этом случае только у 1/5 пациентов разовьётся рассеянный склероз, у остальных речь должна идти о другом заболевании.
Что мы делаем в этом случае? Очень важно на этапе постановки диагноза КИС быть уверенным, что это именно КИС, а уже не рассеянный склероз. От правильности постановки диагноза будет зависеть дальнейшее лечение.
Если при КИС мы можем еще подождать, наблюдать пациентов (напомню, что у 1/3 из них рассеянный склероз так и не наступит), то при подтверждении рассеянного склероза уже надо, врач просто обязан назначить лечение препаратами, изменяющими течение РС.
А правильность разграничения КИС и РС всецело зависит от знаний и умений врача, насколько правильно он опросил больного, точно оценил клинические проявления, оценил изменения на МРТ, ничего не упустил. Часто требуется проведение люмбальной пункции, дополнительных анализов крови, иногда генетических исследований.
Вернемся к МРТ: количество очагов в белом веществе сосчитать можно, но от их количества не очень сильно зависит постановка диагноза. Существуют более тонкие изменения на МРТ, которые могут с большей вероятностью указать на будущий рассеянный склероз. Об этом мы расскажем в главе, посвященной диагностике РС. Итак, подытожим: КИС это следующая после РИСа ступень к рассеянному склерозу. Главное в клинически изолированном синдроме — наличие симптомов, похожих на симптомы РС. КИС может стать рассеянным склерозом в 2/3 случаях. Если вы попадете в эти две трети, то в будущем, когда уже будет стоять диагноз РС, врач-специалист по рассеянному склерозу будет говорить о нынешнем КИСе, как о дебюте рассеянного склероза.
Мы с вами обсудили, что суть радиологически и клинически изолированные синдромы. Один переходит в другой: сначала возникает РИС, затем КИС. Изменения в организме на уровне иммунной системы происходят до синдромов. А до иммунологических изменений должны сложиться факторы риска на подобии фрагментов в единую мозаику.
Внутренние факторы (не изменяемые) — генетически обусловленные особенности сочетания генов, пол человека, его место рождения — сочетаются с внешними (потенциально изменяемыми) — широтой проживания (эффект в детстве), перенесенным инфекционным мононуклеозом (эффект в подростковом возрасте), дефицитом витамина Д, курением.
К ним нужно добавить не известные нам факторы. Также мы не знаем необходимо ли сочетание всех факторов или только части, т.к. кроме вируса Эпштейн-Барра, встречающегося у 100% больных РС, остальные факторы могут присутствовать, а могут и не присутствовать у наших пациентов. (рис. — схема начала развития РС).
Скорее всего, начало рассеянного склероза не одномоментное событие, а процесс, развивающийся во времени, возможно с раннего детства, в этом процессе мы выделяем несколько искусственно этапы: иммунологические нарушения (эндофенотип), радиологически изолированный синдром, клинически изолированный синдром.
Такое условное деление необходимо врачу для решения вопроса о необходимости и объеме обследований, планировании терапии.
В любом случае, если вы увидели в своем медицинском заключении слово синдром, не пугайтесь, не отчаивайтесь, не принимайте скоропалительных решений, успокойтесь и обратитесь именно к специалисту по рассеянному склерозу. Задайте вопросы ему, а не ищите ответов только в интернете.
Источник: https://stopsclerosis.ru/nachalo
Клинически изолированный синдром (часть №1)

Демиелинизирующие заболевания (ДЗ) центральной нервной системы — это гетерогенная группа болезней, которая характеризуется разрушением миелиновой…
… нарушение зрения считается одним из наиболее частых симптомов рассеянного склероза. Введение. Рассеянный склероз (PC) -…
- [ читать] (или скачать) статью в формате PDF Магнитно-резонансная томография (МРТ) головного и спинного мозга является основным методом…
- [ читать] (или скачать) статью в формате PDF Оптикомиелит (ОМ, оптиконевромиелит, болезнь Девика) — идиопатическое аутоиммунное заболевание…
- [ читать] (или скачать) статью в формате PDF Определение. В настоящее время в клиническую практику введены следующие два [2] понятия:…
Болевой синдром при рассеянном склерозе Шевченко П.П., Карпов С.М., Долгова И.Н., Пажигова З.Б., Омельченко Е.И.; ФГБОУ ВО Ставропольский…
Диагностика рассеянного склероза представляет собой весьма сложную задачу из-за отсутствия специфических клинических, рентгенологических,…
или ПСЕВДОТУМОРОЗНАЯ ФОРМА РАССЕЯННОГО СКЛЕРОЗА Введение. Существует такой МРТ-варианта рассеянного склероза (РС), как острая…
Рассеянный склероз (РС) — тяжелое хроническое, прогрессирующее, дизиммунно — нейродегенеративное заболевание центральной нервной системы,…
Прежде чем переходить к дифференицальной диагностике бокового амиотрофического склероза (далее — БАС) вначале необходимо рассмотреть его клинические проявления.
Клиническая картина БАС складывается главным образом из следующих синдромов: вялые и спастические параличи конечностей, мышечные атрофии с фибриллярными и фасцикулярными подергиваниями, бульбарные расстройства. Условно можно выделить две стадии развития процесса: период предвестников и период выявления основной локализации поражения (локальный период).
Первыми признаками болезни, на которые обращают внимание пациенты, являются двигательные нарушения. Отмечается слабость в руках, развивается атрофия мышц плечевого пояса, верхних конечностей, наблюдаются фасцикулярные сокращения. Последние могут появиться за несколько месяцев до возникновения других признаков.
Характерно сочетание амиотрофий с одновременным повышением мышечного тонуса, одни рефлексы выпадают, другие резко повышаются. Определяются патологические кистевые знаки.
Начинают проявляться проводниковые симптомы: нарастает слабость в ногах, повышается мышечный тонус, отмечается гиперрефлексия, определяются патологические стопные рефлексы сгибательного и разгибательного ряда.
Походка становится спастико-паралитической, а в терминальной стадии констатируется тетраплегия — преимущественно вялая верхняя и спастическая нижняя. Одновременно выявляются бульбарные нарушения: дизартрия, дисфагия, дисфония, атрофия мышц языка, фибрилляции, парез мягкого неба, выпадение небного и глоточного рефлексов.
Лицо становится амимичным, наблюдается гиперсаливация. Голова больного свисает. Могут отмечаться надъядерные признаки: высокий нижнечелюстной рефлекс, симптомы орального автоматизма — хоботковый, хватательный, ладонно-подбородочный, насильственный смех или плач и др. Появление бульбарного (псевдобульбарного) синдрома — последний этап в течении заболевания.
Интеллект сохранен до конца жизни больного. Сенсорных расстройств, как правило, не бывает, функция тазовых органов не нарушена. Ликвор и глазное дно в пределах нормы. Морфологический состав крови без особенностей, отмечаются лишь незначительные признаки, указывающие на нарушение обмена веществ — белкового, углеводного, кислотного.
В зависимости от проявления первых признаков БАС «по длиннику» спинного мозга выделяют следующие четыре формы: шейно-грудную, пояснично-крестцовую, бульбарную и высокую (церебральную). При шейно-грудной локализации патологический процесс идет вверх и вниз, при пояснично-крестцовой — вверх.
Наиболее коварными формами являются бульбарная и редко встречающаяся церебральная. Выделяют еще три клинических варианта БАС «по поперечнику» спинного мозга: полиомиелитический — преимущественное поражение клеток передних рогов; спастический — превалирование проводниковых двигательных нарушений; классический — равномерное поражение передних рогов и пирамидных канатиков. Подобные классификации условны. Течение болезни хроническое, неуклонно прогрессирующее, злокачественное. Продолжительность жизни пациентов зависит от формы: при церебральной – 3-4 года; бульбарной – 5-6 лет; шейно-грудной – 10-12 лет. Большинство больных умирают от дыхательной недостаточности, обусловленной парезом диафрагмы.
| ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА |
Перед неврологами, нейрохирургами, врачами общей практики нередко возникает необходимость в дифференциальной диагностике БАС как самостоятельного заболевания и синдрома БАС, вызванного иным цереброспинальным процессом.
Наибольшие трудности встречаются на ранних стадиях заболевания, и чаще всего они касаются истинного БАС и синдрома БАС при вертеброгенной цервикальной миелопатии — клинические проявления обоих заболеваний весьма схожи. Чаще болеют мужчины в возрасте 40-50 лет.
Заболевания проявляются исподволь, без видимой причины и имеют прогрессирующее течение. На передний план выступают спастико-атрофические парезы рук, пирамидные знаки, сенсорные расстройства носят нечеткий локальный характер. Наконец, на определенном этапе развития патологического процесса появляются симптомы дисфункции стволовых структур.
Однако для синдрома БАС, обусловленного вертеброгенной цервикальной миелопатией, характерны некоторые отличительные признаки. Боли и парестезии в области шеи и рук, усиливающиеся после физической нагрузки или переохлаждения, сухожильно-периостальные рефлексы постепенно угасают.
Проводниковая пирамидная недостаточность возникает на поздних этапах и в ряде случаев сопровождается нарушением функции тазовых органов. Кроме того, неврологические проявления шейного остеохондроза могут включать кардиалгический, кохлео-вестибулярный, артропатический синдромы, скаленус-синдром и др.
Бульбарные расстройства, облигатные для БАС, наблюдаются редко, а у пожилых людей имеют место рефлексы орального автоматизма различной степени выраженности. Течение процесса более благоприятное, наблюдается редукция симптомов или их стабилизация под влиянием сосудокорригирующего лечения и физиотерапии.
На спондилограммах, миелограммах, КТ и МРТ обнаруживаются задние остеофиты на нескольких уровнях, сужение позвоночного канала. Ликвор и ликвородинамические пробы не имеют особых отклонений от нормы, за исключением редких случаев, когда выявляется частичный блок спинального субарахноидального пространства и умеренный гиперальбуминоз в спинномозговой жидкости.
Сходная клиническая картина объединяет спинальную форму рассеянного склероза и шейно-грудную форму БАС. При рассеянном склерозе в неврологическом статусе констатируют нижний спастический парапарез, отсутствие брюшных рефлексов, тазовую дисфункцию, «мерцание» признаков и др.
Однако при рассеянном склерозе рано или поздно выявляются триада Шарко, пентада Марбурга, диссоциация симптомов. Верификация диагноза достигается посредством МРТ, электромиографии и динамического наблюдения.
Переднероговую (полиомиелитическую) форму БАС следует отличать от прогредиентного варианта клещевого энцефалита и подострого полиомиелита. В пользу последних свидетельствуют наличие острого дебюта, анамнестические данные (укус клеща), положительные серологические пробы и ликворное «зеркало».
Кроме того, для переднероговой формы БАС характерно раннее угасание сухожильно-периостальных рефлексов, быстрое развитие асимметричных атрофий. Признаки пирамидной неполноценности весьма скудные. Бульбарный симптомокомплекс появляется поздно и сопровождается респираторными нарушениями.
«Диагностической ловушкой» долгое время считались краниоспинальные опухоли, по клинической картине напоминающие ряд органических заболеваний ЦНС данной локализации. Однако широкое внедрение восходящей и нисходящей миелографии, КТ и МРТ радикально упростило распознавание новообразований спинного мозга.
Порой приходится проводить грань между БАС и сирингомиелобульбией. Облигатными признаками последней нозологии (сирингомиелобульбии) являются сегментарный диссоциированный тип сенсорных расстройств, наличие артропатий, дизрафического статуса и доброкачественное течение.
БАС может напоминать наследственную мозжечковую атаксию, которой свойственны атрофии мышц, фасцикуляции, признаки поражения корково-мышечных путей. Однако наследственной атаксии свойственны координационные и чувствительные нарушения, атрофия зрительных нервов, супрануклеарная офтальмоплегия. Также решающее значение в дифференциальной диагностике имеет медико-генетическое обследование.
БАС в той или иной степени может имитировать ряд органических заболеваний нервной системы: плечевой плексит, хронический менингомиелит, экзогенная или эндогенная метаболическая миелопатия, спинная сухотка, пострадиационная миелопатия, болезнь Крейтцфельдта-Якоба, бульбоспинальная амиотрофия Кеннеди, болезнь Кульберга-Валандара и др.
В таких случаях проводится целенаправленный поиск патогномоничных феноменов, свойственных названным нозологическим формам, — анализ клинической картины, учет результатов вспомогательных методов обследования, динамическое наблюдение, оценка эффективности комплексной терапии.
Совокупность полученных данных позволяет в конечном итоге определить характер краниоспинальной патологии.
В настоящее время не существует специфических биохимических и патоморфологических маркеров БАС. Лишь электромиография позволяет подтвердить поражение передних рогов спинного мозга, которое не может быть объяснено каким-либо другим локальным процессом. Что же касается других вспомогательных методов обследования (спондилография, анализ ликвора, миелография, КТ, МРТ и др.), то они применяются не столько для постановки диагноза БАС, сколько для распознавания иных заболеваний, дающих сходную с БАС неврологическую симптоматику.
Источник: «Клиника и дифференциальная диагностика бокового амиотрофического склероза» Протас Р.Н., Витебский государственный медицинский университет. в журнале «Медицинские новости» №1 2004.
подробнее о БАС читайте в статье: Боковой амиотрофический склероз (на laesus-de-liro.livejournal.com) [читать]
Page 3
laesus_de_liro
Для депрессии легкой степени тяжести характерна стертость ключевых диагностических проявлений гипотимии (тоска, подавленность и т.д.), что придает ей (депрессии) «маскированный» характер с широкой представленностью в клинической картине (более чем у половины больных) различных психовегетативных (соматовегетативных) симптомов, рассматриваемых в рамках общих для психической и соматической патологии:1 — повышенная утомляемость; 2 — головные боли; 3 — раздражительность;4 — вялость, упадок сил, снижение трудоспособности;5 — ухудшение памяти и внимания;6 — бессонница;7 — головокружение; 8 — боли в сердце, сердцебиение, перебои в сердце; 9 — боли в спине, боли в шее; 10 — боли в суставах, боли в ногах; 11 — боли в животе;10 — потливость, одышка, сонливость, нехватка воздуха. Исследователи предположили, что эти симптомы расцениваются врачами общей практики только как проявление соматического заболевания и не ассоциируются с депрессией. Именно соматизация психических расстройств в клинике внутренних болезней вносит значительный вклад в гиподиагностику, когда за множеством соматических и вегетативных жалоб врачу общей практики трудно выявить психопатологию, которая зачастую бывает субклинически выраженной и не полностью удовлетворяет диагностическим критериям психического расстройства, однако приводит к значимому снижению качества жизни, профессиональной и социальной активности и имеет широкое распространение в популяции. Учитывая, что врачу общей практики при отсутствии опыта очень трудно найти различия между соматическими симптомами субпороговых проявлений депрессии и соматическими симптомами собственно соматических заболеваний, большинство исследователей придерживаются мнения, что психиатрические диагнозы должны ставиться специалистами–психиатрами. Однако на практике большинство таких пациентов обращается к тем, кто имеет очень ограниченный психиатрический опыт. В итоге недооценивается серьезность патологии, что может приводить к пагубным последствиям в виде высокого риска развития ятрогенного вреда. При этом также необходимо учитывать, что часто «телесные» (соматические) симптомы депрессии связаны с сопутствующей тревогой, что, в свою очередь, еще больше усиливает соматический и эмоциональный дистресс и способствует диагностическим трудностям. Несмотря на невозможность применения врачами общей практики психиатрических диагнозов, соматовегетативные проявления депрессии у большого числа пациентов могут быть выявлены на синдромальном уровне в виде психовегетативного синдрома. Подобная синдромальная диагностика включает в себя:1 — активное выявление полисистемных вегетативных нарушений;2 — исключение соматических заболеваний исходя из предъявляемых пациентом жалоб;3 — выявление связи между динамикой психогенной ситуации и появлением или усугублением вегетативных симптомов;4 — уточнение характера течения вегетативных расстройств;
5 — активное выявление сопутствующих вегетативной дисфункции психических симптомов, таких как сниженное (тоскливое) настроение, обеспокоенность или чувство вины, раздражительность, сенситивность и плаксивость, ощущение безнадежности, снижение интересов, нарушение концентрации внимания, а также ухудшение восприятия новой информации, изменение аппетита, чувство постоянной усталости, нарушение сна.
источник
Page 4
?
|
Уважаемые авторы научных материалов, которые я использую в своих сообщениях! Если Вы усматривайте в этом нарушение «Закона РФ об авторском праве» или желаете видеть изложение Вашего материала в ином виде (или в ином контексте), то в этом случае напишите мне (на почтовый адрес: laesus@mail.ru) и я немедленно устраню все нарушения и неточности.
Но поскольку мой блог не имеет никакой коммерческой цели (и основы) [лично для меня], а несет сугубо образовательную цель (и, как правило, всегда имеет активную ссылку на автора и его научный труд), поэтому я был бы благодарен Вам за шанс сделать некоторые исключения для моих сообщений (вопреки имеющимся правовым нормам). С уважением, Laesus De Liro.
Источник: https://laesus-de-liro.livejournal.com/30716.html





