Лечение мужского бесплодия
sh: 1: —format=html: not found
Примерно у 50% пар, которые не могут самостоятельно зачать ребенка и обращаются за помощью в клинику, устанавливается мужской фактор бесплодия. На фертильность мужчины (т.е.
его способность к зачатию) влияет целый ряд причин: приобретенные и врожденные особенности строения репродуктивной системы, состояние организма, наличие заболеваний, образ и условия жизни и т.д.
Мужское бесплодие может быть обусловлено нарушениями в образовании и выходе сперматозоидов, низким качеством половых клеток, иммунологическим фактором. Также возможно сочетание сразу нескольких причин.
«ЭМБРИО» постоянно работает над внедрением новых современных методов лечения мужского бесплодия.
Помимо ЭКО, ЭКО+ИКСИ/ПИКСИ/ИМСИ пациентам клиники доступны новые современные методики исследования и селекции спермы — тест MACS, определение индекса фрагментации ДНК спермы.
В настоящий момент «ЭМБРИО» является единственной клиникой на юге России, предоставляющей данные услуги при лечении бесплодия у мужчин.
Эко с икси
фертильность мужчины условно определяется показателями специального анализа семенной жидкости — спермограммы. если показатели спермограммы ниже нормы, то эякулят считается субфертильным или стерильным. причин может быть масса: от стресса до неизлечимых генетических заболеваний.
в случаях, когда фертильность восстановить не удается и сперматозоиды самостоятельно не способны оплодотворить яйцеклетку, необходимо прибегнуть к оплодотворению методом эко (экстракорпорального оплодотворения) с манипуляцией икси (интрацитоплазматическая инъекция сперматозоида в яйцеклетку).
среди обращающихся в клинику пациентов до сих пор распространено ошибочное убеждение, что для оплодотворения яйцеклетки в естественных условиях нужен всего один сперматозоид.
на самом же деле их необходимы тысячи, так как яйцеклетка окружена защитными оболочками, которые сперматозоиды расщепляют в результате химических реакций, то есть каждый сперматозоид несет лишь тысячную часть веществ, необходимых для преодоления оболочек яйцеклетки.
и только после преодоления всех преград один сперматозоид сможет привнести в яйцеклетку свой генетический материал и оплодотворить ооцит.
суть эко+икси заключается в том, что эмбриолог вводит в цитоплазму клетки один специально отобранный сперматозоид. икси проводится на специальном микроскопе и микроманипуляторах. далее развитие происходит как в классическом эко, программа заканчивается переносом и криоконсервацией эмбрионов.
безоговорочными показаниями для икси являются результаты тестов на выживаемость, жизнеспособность, тестов на связывание с зоной пеллюцида и тестов на иммунологическое бесплодие, а также плохое оплодотворение в классическом эко.
икси с microtese (микробиопсией придатков и яичек)
ограничения метода икси состоят в том, что эмбриологу нужно несколько подвижных морфологически нормальных сперматозоидов. к сожалению, в некоторых ситуациях это невозможно. например, в случаях азооспермии и криптозооспермии (отсутствия или единичных экземпляров сперматозоидов в эякуляте). в таких случаях пациенту может быть проведена микробиопсия придатков и яичек – microtese.
microtese является менее инвазивной операцией по сравнению c обычной tese (биопсией), поэтому считается более современным и успешным методом. в этом случае хирург-андролог проводит экстракцию только перспективных семенных канальцев, в которых находятся сперматозоиды, далее эмбриологи обрабатывают биоптат для криоконсервации.
иски с имси (инъекция морфологически отобранного сперматозоида в цитоплазму яйцеклетки)
стандартное икси делается при увеличении в 400 раз. однако это не всегда достаточно информативно для выбора морфологически нормальных сперматозоидов: если процедура не принесла должного результата, то рекомендуется проведение икси+имси. особенность метода – это увеличение в 6300 раз, при котором проходит отбор сперматозоидов.
икси с пикси
если у мужчины наблюдаются аномалии в созревании сперматозоидов, то оплодотворение путем классического эко и эко+икси не даст желаемого результата. в случае, когда имеются подозрения нарушения спермиогенеза, рекомендуется пройти hba-тест (количественное определение зрелых сперматозоидов в эякуляте).
также доказано, что незрелые сперматозоиды несут в себе большее количество хромосомных аномалий, что может явиться причиной ранних потерь беременности. выход в этом случае – икси+пикси. это селекция сперматозоидов для икси, направленная на отбор только зрелых спермиев.
суть метода заключается в использовании гиалуроновой кислоты, нанесенной на специальную чашку для икси, которая, как сачок, ловит только зрелые сперматозоиды для проведения микроманипуляции.
Определение индекса фрагментации ДНК сперматозоидов
Причиной мужского бесплодия может являться фрагментация ДНК сперматозоидов, т.е. разрушение ДНК-цепочек на мелкие кусочки (фрагменты). Особенно часто разрыв встречается в эякуляте субфертильных мужчин и мужчин старше 45 лет.
Доля сперматозоидов с фрагментированной ДНК более 25% влияет на частоту наступления беременности в результате ЭКО/ИКСИ, оказывает влияние на раннее эмбриональное развитие, может являться причиной невынашивания беременности (даже если оплодотворение произошло).
Стандартная спермограмма не дает возможности определить долю сперматозоидов с фрагментированной ДНК, для этого необходимо специальное исследование. «ЭМБРИО» является первой и единственной клиникой, осуществляющей анализ спермы на фрагментацию ДНК.
Показаниями к оценке фрагментации ДНК сперматозоидов являются:
- бесплодие неясного генеза при нормальных показателях спермограммы;
- привычное невынашивание беременности (неразвивающиеся беременности);
- неудачные попытки использования ВРТ в анамнезе;
- эмбрионы низкого качества при использовании ВРТ;
- возраст мужчины старше 45 лет;
- высокий процент олиго-астено-терато-зооспермии;
- варикоцеле;
- воздействия токсинов или очень высоких температур.
Для уменьшения фрагментации ДНК андролог назначает определенную терапию, оценивая результат лечения повторным анализом. Индекс фрагментации ДНК (DFI) отражает прогноз наступления беременности и определяет дальнейшую тактику лечения. Основываясь на последних научных данных, можно дать следующие рекомендации:
- фрагментация ДНК 0-15%: возможно наступление естественной беременности;
- фрагментация ДНК 15-25%: беременность естественным путем возможна, но рекомендуется проведение искусственной инсеминации. Для возрастных пациентов и при проблемах с репродукцией у женщины рекомендуется ЭКО;
- фрагментация ДНК > 30%: наступление беременности естественным путем или с помощью инсеминации маловероятно, рекомендуется ЭКО;
- фрагментация ДНК > 50%: беременность с помощью ЭКО маловероятна, рекомендуется ЭКО+ИКСИ/ИКСИ+ПИКСИ;
- фрагментация ДНК > 60%: рекомендуется ЭКО+ИКСИ с преимплантационной генетической диагностикой (ПГД) или генетическим скринингом (ПГС) эмбрионов, чтобы выбрать для переноса в матку пациентки здоровые эмбрионы без генетических аномалий. Также может быть рекомендовано ЭКО со спермой донора.
FISH сперматозоидов
Исследование спермы методом FISH позволяет определить частоту сперматозоидов с хромосомными аномалиями. Показаниями для исследования являются:
- наличие отклонений в показателях спермограммы;
- привычное невынашивание беременности, случаи беременности с определенной хромосомной аномалией у плода;
- множественные неудачные попытки ЭКО;
- наличие у мужчины сбалансированной хромосомной перестройки.
При выявлении у мужчины незначительного повышения частоты сперматозоидов с хромосомными аномалиями рекомендуют проводить их морфологический отбор перед инъекцией в ооцит (ИМСИ), а в случаях наличия высоких частот сперматозоидов с анеуплоидиями – предимплантационный генетический скрининг (ПГС) в программах ВРТ.
Кариотипирование
Кариотипирование – анализ хромосомного набора, который позволяет определить многие хромосомные нарушения. Кариотипирование необходимо в следующих случаях:
- возраст одного или обоих будущих родителей — 35 лет и старше;
- бесплодие неустановленного происхождения;
- многократные и безуспешные попытки ЭКО;
- наличие наследственного заболевания у одного из супругов;
- гормонального дисбаланса у женщины;
- нарушение образования сперматозоидов с неустановленной причиной.
Например, обнаружение делеции (утраты участка) в Y-хромосоме часто является причиной нарушенного сперматогенеза и, следовательно, мужского бесплодия. Также известно, что делеции являются причиной некоторых врожденных патологий у плода.
При обнаружении хромосомных аномалий во время беременности, особенно у эмбриона, женщине предлагают ее прервать.
Чтобы этого избежать, пациентам нашей клиники предлагается проведение ЭКО+ИКСИ с ПГД или ПГС, чтобы выбрать для переноса в матку пациентки генетически здоровые эмбрионы.
Тест на оксидативный стресс — МАКС (MACS)
Одна из причин нарушения функции сперматозоидов — оксидативный стресс (ОС). Это состояние, при котором количество свободных кислородных радикалов превышает антиоксидатную емкость организма.
ОС может негативно влиять на исход беременности и результат применения вспомогательных репродуктивных технологий, может фрагментировать ДНК сперматозоидов, вызывать апоптоз клеток, что ведет к изменению морфологии и повышению проницаемости мембран сперматозоидов, снижению фертильности.
МАКС — новейший метод селекции сперматозоидов, который с помощью магнитного сортера позволяет отобрать для оплодотворения только те сперматозоиды, которые не несут на себе маркеров апоптоза (маркеров гибели клетки), что позволяет пациентам с признаками оксидативного стресса значительно улучшить показатели оплодотворения и качество эмбрионов. В настоящее время в Краснодарском крае тест MACS проводится только в клинике «ЭМБРИО».
Тест сперматозоидов на криотолерантность (криотест)
Криотест – тест на способность клеток переживать заморозку и разморозку. Он позволяет уже в день заморозки узнать уровень фертильности размороженных мужских гамет и определить подходящий метод оплодотворения.
Показан мужчинам, которые по той или иной причине не могут присутствовать в день пункции в клинике, пациентам, желающим создать банк собственной спермы на случай операции, радикального лечения (химиотерапия, лучевая терапия и т.д.
) или планирующим отложенное отцовство.
Лечение мужского бесплодия в Краснодаре — центр репродукции «ЭМБРИО»
Источник: https://zen.yandex.com/media/id/5da04dd55eb26800b1d29c5d/lechenie-mujskogo-besplodiia-5da41aeaf73d9d79f8feb4e8?feed_exp=ordinary_feed&from=channel&rid=12015201.398.1583310397341.29938&integration=publishers_platform_yandex&secdata=CIPAhdTcLSABMAJQDw%3D%3D
Что такое кариотипирование супругов
Для оценки качества генетического материала будущего ребенка существует специальный анализ − кариотипирование супругов (другие анализы для мужчины перед зачатием).
Определение кариотипирования, для чего оно нужно и кому рекомендовано
Хромосома – это нить, на которую, как бусины, нанизаны гены (индивидуальная программа развития организма). Эти структуры связывает между собой ДНК.
Каждая клетка человеческого организма несет в себе одинаковую генетическую информацию – стандартный набор хромосом (44 штуки) и пару полученных от родителей (Х − от материнской яйцеклетки, Y − от отцовского сперматозоида).
Это и есть кариотип. В норме формула женского – 46ХХ, мужского – 46ХY.
Судьба будущего эмбриона всецело зависит от того, насколько правильно произойдет слияние половых клеток и от состояния участвующих в этом хромосом.
Нарушения чреваты замершей беременностью, патологиями развития плода, хромосомными аномалиями ребенка (синдромы Дауна, Клайнфельтера). Явные отклонения в здоровье мужчины или женщины сразу настораживают врачей, но существуют также и скрытые дефекты.
Они не проявляются при обычной диагностике, вовсе не беспокоят человека, пока он не решит зачать собственного ребенка.
Носитель дефектных хромосом (мужчина или женщина) может быть совершенно здоров (при сбалансированных хромосомных аномалиях), но при слиянии его генетического материала с материалом партнера возникнут проблемы с развитием эмбриона (патологии плода, бесплодие). Пары длительно и безрезультатно лечатся, тратя впустую время и деньги. Кариотипирование помогает определить причину подобных проблем путем подсчета хромосом и оценки их качества в венозной крови отца и матери.
Цитогенетик Ксения Вячеславовна Шунькина рассказывает какие патологии позволяет выявить кариотипирование, как долго оно выполняется и когда стоит проводить данное исследование
Что можно определить с помощью хромосомного анализа:
- Наличие дефектных хромосом и характер их влияния на зачатие и развитие ребенка;
- Предрасположенность будущего ребенка к тяжелым патологиям (муковисцидоз, сахарный диабет, инфаркт миокарда);
- Являются ли дефектные хромосомы причиной выкидышей и бесплодия.
Хромосомными аномалиями спровоцировано 65% ранних выкидышей. Аномальный кариотип фиксируется у одного человека из 700 – это немало.
Кариотипирование также позволяет оценить качество генов. Например, можно выявить генные мутации, из-за которых нарушается формирование плаценты и происходит выкидыш. Если присутствует генная мутация Y-хромосомы, то придется использовать сперму донора.
В каких случаях при планировании рекомендуется сдавать анализ крови на кариотип:
- Будущие родители старше 35 лет. С возрастом риск повреждения хромосом повышается.
- При наличии хромосомных аномалий у ближайших родственников.
- Бесплодие неясного генеза.
- Гормональные расстройства у женщин.
- Плохая спермограмма, не улучшающаяся после лечения.
- Если кто-либо из пары подвергался воздействию вредных факторов.
Кариотипирование необходимо и в том случае, если пара планирует второго ребенка, а первенец имеет отклонения в развитии.
Как выглядит результат анализа, виды нарушений
Результат анализа на кариотипирование отражает состояние каждого звена исследуемых хромосом, каждая из которых выполняет свою роль в развитии и дальнейшей жизни человека.
Типичным примером нарушения структуры генетического материала является транслокация (t) – это патологическая перестройка, заключающаяся в обмене участками, перемещении фрагмента одной хромосомы на другую. Наглядно процесс изображен ниже:
Транслокация хромосом
Другие отклонения:
- Трисомия – к паре хромосом добавляется одна лишняя (синдром лишней хромосомы). В результате каждая клетка имеет по три копии какой-либо хромосомы вместо положенных двух. Трисомия по 4 хромосоме приводит к нежизнеспособности плода, выкидышам на ранних сроках.
- Моносомия – недостаток одной хромосомы.
- Делеция (del) – выпадение целого участка хромосомы. Часто становится причиной плохой спермограммы, а также врожденных патологий плода.
- Дупликация (dup) – задвоение одного из участков.
- Инверсия (inv) – один из участков повернут на 180˚.
Такие перестройки называются аберрациями, которые могут быть регулярными и нерегулярными. В первом случае нарушения встречаются в большом количестве клеток и носят врожденный характер. Во втором – приобретаются вследствие воздействия негативных факторов.
Кариотипирование может быть простым и расширенным. В первом случае исследуют 12-15 клеток. Генетик оценивает не только структуру хромосом, но и процесс их деления. Отдельные участки фотографируют, фото комбинируют в линии.
Для описания структуры хромосомы используют специальные обозначения, которые можно встретить в заключении к анализу: q – длинное плечо, p – короткое плечо (длинное – нижние «ножки», короткое – верхние). Внешний вид изображен ниже. Например, формула 5p15.2 означает вторую полосу пятнадцатого участка короткого плеча пятой хромосомы.
Внешний вид хромосомы
Фото хромосом ориентируют короткими плечами вверх, располагают по размеру и нумеруют – составляют индивидуальную кариограмму. Половые хромосомы находятся в конце. Пример представлен на рисунке. Далее сравнивают экземпляры с образцами (хромосомной картой).
Графическое изображение кариотипа (систематизированный кариотип)
На рисунке представлен патологический кариотип мужчины, формула 46 ХY t(1;3)(p21;q21)del(9)q22. Это означает перенос части 1 хромосомы на 3 (транслокация 21 секторов короткого и длинного плеч), потерю сектора у 9 хромосомы (делеция 22 сектора длинного плеча).
Такой анализ называется кариотипированием без аберраций (пример результата на фото).
Результат стандартного анализа на кариотипирование (лишняя хромосома)
Данный тип исследования недостаточно информативен.
При бесплодии и невынашивании следует сдавать расширенный анализ − на кариотипирование с аберрациями. Исследуется около 100 клеток, рассчитывается процент аномальных делений.
Кариотипирование с аберрацией позволяет выявить приобретенные (нерегулярные) дефекты хромосом, а без аберраций – только врожденные (нерегулярные).
Примеры болезней, спровоцированных хромосомными аномалиями, перечислены в таблице 1.
Таблица 1. Хромосомные патологии
Подготовка, проведение анализа, цены
За две недели до сдачи венозной крови на кариотипирование нельзя принимать алкоголь и лекарства (особенно антибиотики). Голодать перед процедурой не нужно, наоборот, желательно быть сытым.
Если пациент болен ОРВИ или у него началось обострение хронического заболевания, то сдача крови возможна только через две недели после излечения. Анализ без аберраций делают один раз в жизни, поскольку хромосомный набор на всем ее протяжении остается неизменным.
А вот приобретенные (нерегулярные) дефекты могут добавляться.
В списке услуг анализ называется «исследование кариотипа по лимфоцитам периферической крови». Используются именно лимфоциты, поскольку не все кровяные клетки содержат ядро с хромосомами.
Результат будет известен через 2-4 недели. Такое время обусловлено подготовкой материала, поскольку в ядре зрелой клетки хромосомный набор рассмотреть невозможно, он заметен только в период деления (митоза).
Полученную культуру лимфоцитов помещают в питательную среду на 72 часа (три клеточных цикла) и при помощи специальных веществ стимулируют деление клеток.
Процесс осложнится или замедлится, если пациент не соблюдал правила подготовки.
Врач-гинеколог Гаряева Ирина Владимировна рассказывает кому назначается анализ и как к нему подготовиться
В определенный момент роста клеток, когда хромосомы видны лучше всего, препарат обрабатывают веществом, фиксирующим текущее состояние.
Задача генетика – выбрать момент, извлечь хромосомный набор из ядра, поместить его на предметное стекло. Процесс занимает около 5 часов. Затем выжидают еще 2-3 дня перед прокраской (хромосомы необходимо «состарить» иначе они не прокрасятся).
Различные участки хромосомы по-разному реагируют на краситель, за счет чего на них появляются полоски (процесс называется banding). Окрашенный материал исследуется под микроскопом.
У всех людей окрашенные хромосомы выглядят одинаково, поэтому полученный препарат можно сравнить с оптимальным по качеству образцом. Полученное изображение анализируется компьютерной программой.
Врач тратит на один анализ по 5-6 часов. Рассматривается каждая полоска.
При удачном раскладе результат будет готов через неделю, но порой анализ может занимать длительное время. Причина в том, что хромосомный фермент у некоторых работает нестабильно, краситель «не берется», тогда врачу приходится готовить новое стекло.
Существует также FISH-метод. Основные преимущества:
- Более точный (позволяет выявить малейшие дефекты хромосомы).
- Результат не зависит от опыта генетика.
- Быстрый: занимает один день, поскольку исследуемые клетки не обязательно должны находиться в процессе деления.
Из недостатков – дороговизна и сложность исполнения.
Стоимость кариотипирования зависит от клиники. Цены в сетевых лабораториях и клиниках (с аберрациями):
- «Хеликс»: 6290 руб.
- «Инвитро»: 7090 руб.
- «СитиЛаб»: 6700 руб.
- KDL: 6688 руб.
- Next Generation Clinic: 4800 руб.
- Лаборатории ЦИР: 6800 руб.
- Центральный НИИ эпидемиологии (Москва): 6750 руб.
Пациентам выдают не только заключение, но и распечатку (кариограмму), на которой наглядно представлен хромосомный набор и его состояние.
Что делать при обнаружении нарушений
Дальнейшие действия будущих родителей зависят от характера отклонений в хромосомах. Оценку может дать только врач-цитогенетик. Он расскажет, насколько опасны обнаруженные дефекты и что можно сделать. Генетические и хромосомные аномалии не лечатся, поэтому ответственность за выбор метода зачатия полностью ложится на пару.
Если поломанные хромосомы есть только у одного родителя, то они могут компенсироваться здоровым генетическим материалом другого. Если дефекты есть у обоих, то шансов на естественное зачатие здорового потомства нет.
Если нарушения несущественные (процент «поломок» в допустимых пределах), то врач назначает антимутагенную терапию: антигипоксанты, актопротекторы, флавоноиды, стимуляторы интерферона (иммунного белка), витамины и дает рекомендации по образу жизни и питанию.
В большинстве случаев даже при наличии дефектов у пары есть шанс стать родителями здорового ребенка, но для исключения рисков передачи аномалий плоду применяют репродуктивные технологии (читайте подробнее о методах ЭКО, ИКСИ). Изменить кариотип генетического материала или повлиять на процесс закладки эмбриона в утробе матери современная медицина не в силах, но можно проверить хромосомный набор эмбриона, созданного в пробирке.
Методы искусственного оплодотворения
К сожалению, даже полное отсутствие нарушений в генетическом материале родителей не защищает будущего ребенка от хромосомных аномалий. Анализ на кариотип покажет только те, которые он может потенциально получить. Выявить все возможные патологии заранее можно только при помощи предварительной генетической диагностики плода.
Отзывы
Елена, 33 года: «После двух неудачных попыток ЭКО назначили анализ на кариотип, мы его сделали, все вроде в порядке, без аномалий. Однако врач сказала, что не тот, надо с аберрацией. Якобы только он позволяет давать прогнозы на беременность».
Анастасия, 30 лет: «Нашлась причина бесплодия: кариотипирование показало 46,X[delXp–] – подозрение на синдром Шерешевского-Тернера. Это означает, что без донорской яйцеклетки никак. При этом внешних проявлений никаких нет, я здорова».
Олег, 41 год: «По результатам кариотипирования врач сразу предложил ЭКО с предимплантационной диагностикой плода, поскольку нарушения серьезные. У меня 45 хромосом, причем 13 и 14 сплелись между собой. Высокий риск рождения ребенка с синдромом Дауна, замершей беременности».
Заключение
К кариотипированию многие пары до сих пор относятся настороженно. Некоторые считают этот анализ лишней выкачкой денег. Однако есть пары, которым исследование помогло предотвратить бессмысленную потерю здоровья, времени и финансов. В ряде случаев целесообразнее воспользоваться донорскими генетическими материалами, чем годами пытаться использовать неполноценный собственный.
Источники:
Источник: https://muzhchina.info/fertilnost/kariotipirovanie-suprugov
Оценка качества ооцитов и эмбрионов
Все пациенты интересуются качеством полученных клеток, а в дальнейшем и качеством эмбрионов. Однако данный вопрос многофакторный и не имеет однозначного ответа. Начнем с начала. Первый вопрос, который задают пациенты, когда к ним в палату после процедуры забора ооцитов приходит эмбриолог, звучит всегда одинаково: «А клетки у меня хорошие?».
Хочется сразу заметить, что на этот вопрос очень сложно ответить на данном этапе программы ВРТ. Первичная оценка ооцита основана на непосредственном визуальном анализе морфологии ооцит-кумулюсного комплекса. При получении ооцитов эмбриолог смотрит на клетки через бинокулярный микроском с незначительным уровнем увеличения.
Выглядит это вот так:
В данной ситуации оценить детально качество ооцитов не представляется возможным. Эмбриолог может только делать предположения. Поэтому оценка ооцитов на этапе проведения трансвагинальной пункции яичников не проводится.
После забора ооцитов эмбриолог определяется с тем, каким методом проводить оплодотворение полученных клеток.
Метод оплодотворения выбирается на основании показателей мужского материала. Если показатели спермограммы снижены – выбирается метод ICSI.
Суть его заключается в том, что эмбриолог очищает ооциты от клеток кумулюса и с помощью специальных инструментов, работая на специальном микроскопе, вводит морофологически хороший, активно-подвижный сперматозоид внутрь клетки. Перед тем как ввести сперматозоид в клетку, его обездвиживают.
Данный метод оплодотворения предлагается также парам с бесплодием неясного генеза и пациентам, планирующим проведение преимлантационной генетической диагностики. Помимого этого, ИКСИ может быть проведено по желанию пациента.
При хороших показателях спермограммы проводится оплодотворение методом ЭКО. В чашке со специальной средой соединяют сперматозоиды и ооциты, а оплодотворение происходит естественным способом.
Итак, поговорим более подробно о зрелости и качестве ооцита.
Созревание ооцита до состояния, когда он способен к оплодотворению, происходит в процессе стимуляции суперовуляции, проводимой врачом гинекологом-репродуктологом. Не все ооциты в процессе стимуляции достигают зрелости.
- Способны оплодотворятся только ооциты, находящиеся в стадии метафазы 2 процесса мейоза. Их обозначают как М2.
Зрелый ооцит выглядит так
- Ооциты не достигшие зрелости имеют отличия от ооцита М2, которые эмбриолог способен увидеть только при выполнении оплодотворения методом ICSI. Незрелые ооциты имеют 2 вида: это клетка находящаяся в метафазе 1 мейоза (М1) и так называемый герминальный везикул (GV) ооциты в профазе I деления мейоза, определяемые по наличию зародышевого пузырька или ядерной оболочки в цитоплазме.
М1
GV
При оплодотворении методом ЭКО такую оценку не проводят. Возможность оценить клетки в данной ситуации возникает только утром следующего дня, а в это время не всегда возможно понять, какими клетки были в момент пункции, т.к. они имеют возможность пройти процесс дозревания в условиях инкубатора.
Что такое качество ооцита
Качество ооцита характеризует внешний вид цитоплазмы, вителлинового слоя, полярного тельца. Гомогенная цитоплазма с однородным цветом и отсутствием гранулярности характеризует хорошее качество ооцита. Вакуоли, темная окраска, всевозможные включения, деформация или гранулярность расцениваются при морфологической оценке качества ооцита как негативные признаки.
Ооцит плохого качества, с гранулированной цитоплазмой и вакуолью большого размера в центре.
Оценка оплодотворения
Оценка оплодотворения проводится утром следующего за пункцией дня. Этот день считается 1-м днем эмбрионального развития.
Возможность понять, произошло ли оплодотворение клетки, появляется через 18 часов после оплодотвоерния и характеризуется формированием пронуклеусов. Эмбрион первых суток развития называется зиготой.
На этот день эмбриолог оценивает «правильность» оплодотворения. Нормально оплодотворившийся ооцит содержит 2 пронуклеуса. Все остальные варианты считаются отклонением.
Триплоидный эмбрион (3pn)
Аномально оплодотворившиеся эмбрионы исключаются из культивирования.
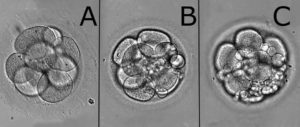
Оценка качества эмбрионов 2-3 дня развития
Начиная со вторых суток эмбрионального развития начинается фаза дробления.
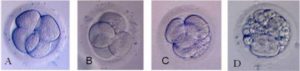
Дробление — это синхронное быстрое деление эмбриона на равные крупные клетки. Эти клетки называются бластомерами. Оценка качества эмбриона производится по равномерности бластомеров.
Чем более равномерные бластомеры содержит эмбрион, тем лучшим считается его качество.
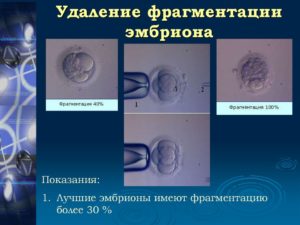
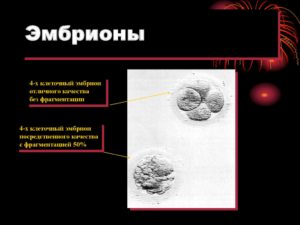
Оценку эмбрионов данных суток развития осуществляют по количеству бластомеров (обозначается цифрой) и по дополнительным критериям, таким как равномерность бластомеров и наличие фрагментации (оценивается латинскими буквами a,b,c,d и их комбинацией).
Эмбрион хорошего качества выглядит так.
4-е сутки эмбрионального развития
На 4-е сутки развития эмбрион человека состоит уже, как правило, из 16-18 клеток, межклеточные контакты постепенно уплотняются, и поверхность эмбриона сглаживается. Этот процесс называется компактизацией.
Важно понимать, что до 3-х суток дробление эмбриона происходит механически, каждая клетка делится пополам, черпая энергию из запасов ооцита.
Начиная с 4 суток эмбрионального развития начинается дифференциация клеток эмбриона, часть из них сформируют зародыш, остальные будут обеспечивать возможность имплантации и формирования плаценты.
На данном этапе эмбрионы наиболее чувствительны к отрицательным воздействиям.
Качество бластоцисты, которая сформируется из морулы, оценить практически невозможно.
Оценка качества морулы проводится по характеристикам компактизации:
- А — эмбрион полностью компактизован. Клеточные мембраны видны нечетко.
- В — компактизовано более 75% бластомеров. Эмбрион сохраняет сферичную форму и гладкую поверхность.
- С — частичная компактизация (около 50% бластомеров).
- D — компактизация менее 50% бластомеров. Различимы фрагменты и некомпактизовавшиеся бластомеры.
Морулы отличного качества
Морула плохого качества
Далее внутри морулы начинает формироваться полость. Когда эта полость достигает достигает 20% от ее объема, эмбрион называется бластоцистой. В норме формирование бластоцисты допускается с конца 4-х по середину 6-х суток развития, но чаще это происходит на 5-е сутки. В редких случаях возможно формирование бластоцисты к 7-м суткам эмбрионального развития.
Бластоциста состоит из двух популяций клеток, таких как: трофэктодерма (однослойный эпителий, окружающий полость) и внутренняя клеточная масса (плотное образование из клеток внутри бластоцисты).
Из трофэктодермы сформируется в дальнейшем плацента и все зародошевые оболочки. Из внутренней клеточной массы будут формироваться все ткани и органы будущего ребенка.
На данном этапе развития эмбрион оценивают по 3 критериям:по размеру полости, качеству трофэктодермы и качеству внутриклеточной массы.
Размер полости оценивают цифрой от 1-ого до 4-х. Внутриклеточную массу и трофэктодерму оценивают буквами от А до С. Первая буква в оценке качества будет относится к внутриклеточной массе, вторая – к качеству трофэктодермы.
Если бластоциста успела совершить «хетчинг» (разрыв оболочки, окружающий эмбрион), такой бастоцисте присваивается цифра 5. Если же бластоциста успела полностью выбраться из оболочки после хетчинга, такую бластоцисту обозначат цифрой 6.
Размер полости имеет меньшее значение в определении качества эмбриона, чем буквенная классификация. Ввиду того, что эмбрионы имеют индивидуальные особенности, они могут развиваться неравномерно. Любой размер полости определяется как вариант нормы.
Буквенные обозначения следует понимать так: наивысшее качество оценивается буквой А, наихудший вариант развития внутриклеточной массы и трофэктодермы обозначается буквой С.
Важно понимать, что критерии оценки эмбрионов носят субъективный характер. Даже эмбрионы, оцененные по классификации как эбмрионы среднего и ниже среднего качества, могут дать полноценную беременность.
Бластоцисты хорошего качества
3АА
4АА
5АА
5АА
6АА
Бластоцисты среднего качества
1АВ
2ВВ
Бластоцисты плохого качества
2ВС
3ВС
2СС
Источник: https://nova-clinic.ru/otsenka-kachestva-ootsitov-i-embrionov/
Обязательно в период беременности делать кариотипирование плода и на каком сроке это нужно делать: показания к процедуре, ее суть и цель
Каждый родитель желает своему ребёнку здоровья. Ведь это самое ценное. К сожалению, существует широкая группа наследственных заболеваний, которые не поддаются лечению. Современная медицина далеко шагнула и предлагает новые услуги для планирования благосклонной беременности.
Кариотипирование плода, как помощник в выявлении отклонений у ребенка
Супруги, желающие обзавестись наследниками, могут пройти процедуру кариотипирования. Выяснить совместимость на хромосомном уровне и риск угрозы появления тех или иных заболеваний у плода. В каких случаях нужна процедура и насколько она безопасна мы и разберемся.
Что такое кариотип плода
У каждого человека существует собственный кариотип – набор хромосом. У эмбриона точно также имеется собственный хромосомный набор. При нормальном развитии 46 ХХ – кариотип девочки, а 46 ХУ – мальчика.
При патологиях набор отличается от стандартного. Каждый может пройти процедуру кариотипирования, чтобы выявить носителем каких генных болезней является, какие отклонения ДНК у него существуют. Для определения у взрослого используются клетки крови, а при беременности у плода берут для исследования амниотическую жидкость.
Молекулярное кариотипирование: показания
На сегодняшний день молекулярное кариотипирование не является обязательной процедурой, но существуют показания, по которым врач настоятельно рекомендует пройти обследование. К ним относятся:
- Возраст матери или отца 35+.
- Наличие детей с патологиями.
- Долгое бесплодие матери или отца.
- Безуспешные попытки ЭКО.
- У женщины проблемы с гормональным фоном, дисбаланс.
- Нарушения спермограммы у мужчины.
- Наличие наследственных заболеваний.
- Контакт с опасными химическими веществами.
- Радиоактивное облучение.
- Экологически неблагоприятное место жительства пары.
- Долгий приём лекарственных средств.
- Употребление наркотиков, алкогольная зависимость в прошлом.
- Супруги близкие родственники.
- У женщины более трёх выкидышей, замерших беременностей или же преждевременных родов.
Родители, которые озабочены состоянием здоровья будущего ребёнка, должны пройти тест на совместимость на генном уровне. Это позволит выявить или же исключить серьёзные хромосомные патологии у малыша. Ведь большинство из них, к сожалению, не поддаётся лечению.
Процедура во время беременности называется пренатальное кариотипирование. Женщины в зоне риска, которым назначается анализ:
- Возраст от 35+.
- Наличие ребёнка с патологиями.
- Временное бесплодие в анамнезе, выкидыши, аборты, преждевременные роды.
- УЗИ выявило патологии.
- Вирусные болезни в первом триместре.
- Анализ крови выявил резкие негативные изменения.
Как подготовиться к анализу
Чтобы анализ был верным и достоверным нужно не менее чем за четырнадцать дней до кариотипирования подготовиться.
Правила подготовки:
- За две недели до анализа исключить никотин, наркотические препараты.
- Нельзя употреблять алкоголь.
- Прекратить приём лекарственных средств, в частности, антибиотиков.
- Не болеть.
Как сдавать
Кариотипирование проводят в специальных медицинских лабораториях. К сожалению, в городских больницах отсутствуют узкие специалисты и необходимая техника.
Методы проведения процедуры
Процедура для родителей проводится следующим образом:
- У подготовленных супругов делают забор венозной крови.
- В лаборатории отсеивают из полученного материала лимфоциты, потому что именно они находятся в фазе митоза.
- Чтобы выявить кариотип достаточно от 12 до 15 лимфоцитов.
- В течение трёх суток специалисты наблюдают за клетками. Проводится анализ деления, размножения, роста.
- Для стимуляции митоза лимфоциты обрабатывают митогеном (специальный раствор).
- В процессе деления клеток врач исследует хромосомы, при этом сам митоз приостанавливается.
- После подготовки материала, специалисты готовят клетки для исследования хромосом на стекле.
- Для улучшения четкости структуры добавляют специальную краску, при контакте с которой клетки окрашиваются.
- Затем определяют количество хромосом и структуру каждой.
- Результаты анализов сравниваются с цитогенетическими нормами.
Пренатальное кариотипирование проходит двумя способами:
- С помощью ультразвукового исследования проводят необходимые замеры плода, а кровь матери отправляется на биохимический анализ, чтобы выявить определённые маркёры. Такой метод абсолютно безопасен и не имеет противопоказаний, является неинвазивным.
- Наиболее серьёзное исследование – инвазивное. Для анализа берутся клетки из хориона или же плаценты, также из пуповины и амниотической жидкости. Кариотип выявляют с помощью изучения хромосомного набора. Метод более информативен и точен.
Сроки выполнения
Сроки выполнения в среднем варьируются от трёх до семи дней.
Получение результатов:
- будущая мать самостоятельно забирает в лаборатории;
- направляется в больницу, направившую на исследование;
- отправка на электронную почту.
Возможные осложнения для плода после кариотипирования
Неинвазивный метод обследования абсолютно безопасный и не вызывает никаких осложнений, однако менее информативный в отличие от инвазивного.
При проведении второго метода существует небольшой риск (2-3%).
Показано подобное исследование в случаях, когда польза оправдывает риск, то есть существует реальная угроза рождения малыша с сильными хромосомными отклонениями.
Современная наука не стоит на месте.
Благодаря узким обследованиям можно выявить возможные отклонения ДНК и совместимость супругов на генном уровне, что важно при планировании детей.
Источник: https://justmama.online/analizi/kariotipirovanie-ploda.html
Кариотипирование плода
Медицина активно развивалась многие тысячелетия, и на сегодняшний день многие проблемы с развитием плода, которые вели к летальному исходу еще недавно, могут завершиться рождением здорового малыша.
Сегодня многие люди живут счастливой полноценной жизнью, даже не подозревая о проблемах в их ДНК. Перестроение хромосом может возникать по различным причинам и не проявлять себя до момента зачатия собственного ребенка.
Для того, чтобы минимизировать вероятность выкидыша, а также контролировать наличие заболеваний, передающихся генетически, применяют процедуру кариотипирования.
Желательно проводить кариотипирование супругов на этапе планирования беременности. Если это сделано не было, уже в первом триместре беременности может быть проведено кариотипирование плода, которое может быть судьбоносным для всей семьи.
Что такое кариотипирование плода?
Медицинская процедура контроля кариотипа плода называется кариотипированием. Кариотипирование плода также имеет второе название – пренатальное кариотипирование. При проведении такой разновидности цитогенетического исследования, изучаются такие показатели набора хромосом плода:
- Количество;
- Форма;
- Размеры;
- Позиция центромер;
- Длина плеч;
- Наличие дефектов;
- Бандинг, паттерны окраски;
- Морфологическое строение.
Информация В каждой паре хромосом заложена определенная генетическая информация, которая может подвергаться нежелательным изменениям под воздействием разнообразных факторов, которые не всегда могут быть установлены. Достаточно провести единственное кариотипирование плода, результаты которого не могут меняться на протяжении всей дальнейшей жизни.
У каждого человека содержится практически одинаковый набор хромосом. Различие между мужчиной и женщиной заключаются в единственной паре из них. Для того, чтобы определить кариотип плода, необходима амниотическая жидкость либо ворсинки хориона. При этом, в зависимости от причины, по которой назначена процедура кариотипирования плода, может проводиться:
- полное исследование для проверки всего набора хромосом. Процедура достаточно информативная, но длительная – ее проведение занимает около 15 дней;
- частичное исследование – назначается, если при УЗИ выявлены подозрения на ряд заболеваний – наиболее распространенные из них Синдром Дауна, Эдвардса, Тернера и Патау. Проверке подвергаются 13, 18, 21 и половая хромосомы и занимает это около недели.
Проведение процедуры
На сегодняшний день возможно проведение кариотипирования плода следующими способами:
- Неинвазивный метод – является более безопасным как для плода, так и для женщины. Проведение такого исследования осуществляется при помощи аппарата ультразвуковой диагностики и показателями служат размер плода, а также биохимический анализ крови женщины, который поможет выявить особые маркеры. Их наличие послужит сигналом для проведения более серьезного кариотипирования – инвазивным способом.
- Инвазивный метод – непосредственно в матке беременной женщины берется анализ хориона или плаценты, околоплодные воды и кровь из пуповины. Результаты такого исследования наиболее точные, и по результатам такого исследования можно быть уверенным в хромосомном наборе ребенка. Однако, проведение такого метода чревато возможными осложнениями – примерно в 2-3 случаях из 100 он может даже привести к выкидышу.
Подготовка к кариотипированию плода
Кариотипирование плода является достаточно точным исследованием, поэтому погрешность в его проведении маловероятна. Для того, чтобы свести вероятность погрешности к нулю, необходимо прекратить прием любых медикаментов, которые могут повлиять на результат.
Кроме того, если женщина болеет инфекционным либо вирусным заболеванием, следует приложить максимальные усилия для борьбы с ним. После выздоровления можно проводить анализ.
Желательно сделать это как можно быстрее, поскольку чем раньше будут выявлены аномалии в случае их наличия и быстрее начнется лечение, тем выше вероятность благоприятного исхода ситуации и рождения здорового ребенка.
ДополнительноНепосредственно в день проведения кариотипирования плода, беременной женщине не рекомендуется принимать пищу. Анализ берут в стерильной операционной, чтобы минимизировать возможность инфицирования во время взятия биопсии на анализ.
Что выявляет исследование?
По результатам кариотипирования определяется, имеются ли отклонения в наборе хромосом.
Наиболее часто встречаемые заболевания, которые могут быть выявлены по результатам кариотипирования плода в первом и втором триместре беременности – это синдромы Эдвардса, Патау, Тенера-Шерешевского, Клайнфельтера, Прадера-Вилли, «кошачьего крика», полисомия Х хромосомы, муковисцидоз.
В общей сложности, учеными выделено более 700 аномалий, которые могут быть выявлены по результатам кариотипирования плода. В случае подтверждения их наличия, родившиеся дети в подавляющем большинстве случаев живут не более года, а выжившие всю жизнь страдают пороками развития.
Показания процедуры
Поскольку процедура кариотипирования является достаточно сложной, следует тщательно взвесить показания к ее проведению и риск возникновения осложнений. Обязательным такое исследование плода является в следующих случаях:
- Негативные результаты УЗИ при беременности;
- Возраст женщины превышает 35 лет и беременность является первой;
- Кровное родство родителей;
- При проведении УЗИ выявлены патологические показатели;
- При анализе крови беременной выявлены резкие скачки в биохимических показателях. Особое внимание следует уделить АФП, ХГЧ, РРАР маркерам;
- Некоторые из генетических заболеваний в роду мужчины или женщины;
- Наличие в семье ребенка с генетическим заболеванием или пороком развития;
- Имеющиеся ранее аномалии развития плода, которые приводили к выкидышу на поздних сроках;
- Мутагенное воздействие на одного из родителей, работа их на производстве, вредном для здоровья, плохие условия жизни;
- Вирусное заболевание беременной в первом триместре;
- Наркотическая зависимость одного из родителей.
ИнформацияКариотипирование плода не назначается с целью определения пола ребенка. Оно хоть и дает точную гарантию, но риск осложнения значительно превышает информацию, которую необходимо получить в ходе такого исследования.
Кариотипирование при замершей беременности
Если врачом установлен факт замершей беременности, при удалении плода из матки рекомендуется проведение его кариотипирования. Это поможет разобраться с причиной, которая привела к прекращению развития плода, а также окажется полезным при обращении к генетику в процессе планирования последующей беременности.
Чтобы определить кариотип плодного материала, возможно проведение кариотипирования следующими способами:
- Стандартный цитогенетический метод – эффективен, если произошли нарушения в количестве хромосом, либо их структуре. Однако, при проведении такого исследования необходимы живые клетки, соответственно если плод замер сравнительно давно, проведение исследования таким способом будет невозможным;
- Флуоресцентная гибридизация – проводится в случае минимального количества живых клеток в абортивном материале. Такой метод позволит исследовать только некоторые из хромосом, но в подавляющем большинстве случаев именно аномалии их развития приводят к возникновению несовместимых с жизнью патологий;
- Сравнительная геномная гибридизация матричного типа – высокоразрешающее исследование, которое проводится в случае не результативности первых двух типов. Его применение позволяет определить мельчайшие аномалии, что позволить тактически верно выстраивать планирование следующей беременности.
Информацияпо результатам кариотипирования плода будет определено, какие именно нарушения хромосомного ряда спровоцировали прекращение развития.
Действия при отклонениях кариотипировании плода
В том случае, если при проведении кариотипирования выявлены аномалии плода, решение необходимо принимать незамедлительно, и с учетом следующих особенностей.
- Информацию незамедлительно сообщают паре. Врач генетик должен обладать некоторым навыками психолога, чтобы преподнести ее должным образом и убедиться, что супруги поняли все верно. Кроме того, следует наиболее подробно пояснить риски, возможность лечения и прогнозы. Родители должны знать все варианты решения проблемы и выбрать наиболее подходящий из них. Настаивать на каком-либо решении категорически не рекомендуется.
- Генетическая патология не поддается лечению – это должны понимать родители. Возможно только принимать меры по минимизации последствий ее наличия, если это возможно.
- Если процентное соотношение вероятности рождения больного ребенка минимально, следует назначить соответствующее лечение.
Следует отметить, что результатам кариотипирования плода можно полностью доверять – погрешностей в таком исследовании, как правило, не бывает.
Источник: https://baby-calendar.ru/obsledovaniya/kariotipirovanie-ploda/





