Как правильно подготовиться к беременности после 35 лет?
Всего пару десятилетий назад женщина 27-летнего возраста считалась старородящей. Сейчас же о беременности все чаще задумываются женщины после 28, ставя первоочередной задачу «встать на ноги».
А многие дамы после 35, вырастив первого ребенка, начинают скучать по радостям материнства и решают забеременеть во второй раз.
С какими рисками можно встретиться в этом возрасте и как правильно планировать беременность?
С чего начать планировать беременность после 35?
Планирование беременности после 35 хоть и отличается от такового в более молодом возрасте, но все же имеет некоторые сходства. Обычно женщины знают, что вероятность зачатия, вынашивания малыша и легкой беременности в зрелом возрасте ниже, поэтому относятся к этапу планирования очень ответственно и внимательно.
Надо сказать, что раньше медицина была практически бессильна, и беременность после 35 зависела исключительно от репродуктивной системы женщины. Сегодня есть множество способов помочь женщинам стать матерью практически в любом возрасте.
При самостоятельной подготовке к беременности будущие родители должны, как минимум, полностью исключить вредные привычки и пересмотреть рацион питания. Возможность успешного зачатия очень мала у партнеров, любящих фастфуд, жирные блюда и игнорирующих витамины.
Если женщина планирует стать матерью, разменяв 4-ый десяток, к врачу нужно обратиться, если через 6 месяцев регулярных незащищенных контактов беременность не наступает.
В этом случае нужно будет пройти обследование, чтобы убедиться, что ни мужчине, ни женщине не придется поставить диагноз бесплодие.
Нетрудно догадаться, что подобный запрос послужит основанием для назначения ряда диагностических мероприятий и для будущей матери, и для отца.
С момента обращения к гинекологу до вынесения вердикта обычно проходит 2-3 месяца: именно столько времени потребуется для следующих исследований:
- Анализ мужской репродуктивной системы: оценка качества спермы, жизнеспособности сперматозоидов и их активности, количество спермиев на 1 мл семенной жидкости и другие показатели. Кроме этого, мужчине могут назначить и другие анализы, которые могут прямым или косвенным образом повлиять на возможность стать отцом.
- Анализ женской репродуктивной системы, включая оценку качества яйцеклеток, регулярность менструального цикла и другие показатели состояния половой и иных систем.
После этого делается заключение, могут ли мужчина и женщина стать родителями естественным путем, назначается курс лечения (если нужно), врач-гинеколог дает некоторые рекомендации.
Какие обследования нужно пройти, если это первая беременность:
Вне зависимости от возраста женщины, первая беременность всегда является важным и ответственным событием, которое требует специальной подготовки.
— консультация гинеколога
Безусловно, начиная с этапа планирования беременности и заканчивая родами (а то и дольше), женщина чаще всего посещает врача-гинеколога. На первом визите врачу важно оценить состояние репродуктивной женщины с ее слов, поэтому первым делом гинеколог задаст ряд вопросов:
- Какие средства контрацепции использовала женщина в течение жизни (барьерные, оральные и пр.), если таблетки, то какие именно и когда прекратила их пить;
- Есть ли у нее какие-либо хронические заболевания;
- Проводился ли когда-либо курс терапии антибиотиками или гормональными препаратами;
- Были ли (или есть) какие-либо заболевания половой сферы в анамнезе, в том числе — венерические;
- Были ли в семье случаи наследственных патологий.
Опрос обязательно завершается осмотром в гинекологическом кресле. В результате осмотра врач определяет состояние репродуктивных органов женщины, в том числе:
- Состояние шейки матки (анализ на присутствие эрозий, новообразований);
- Состояние яичников (исследование методом пальпации).
Также врач извлекает внутриматочную спираль, если она установлена.
После этого гинеколог отправляет женщину на анализы (мочи, крови), УЗИ, а также рекомендует посетить генетика, терапевта, эндокринолога. Генетика обязательно посещают оба потенциальных родителя.
— терапевт
Посещение терапевта — следующий этап планирования беременности. Его тоже посещает не только женщина, но и мужчина, чтобы выявить возможные заболевания различных сфер.
Врач-терапевт проводит опрос, может назначить дополнительные исследования (например, ЭКГ), а также рекомендует сделать несколько прививок, которые желательно поставить женщине незадолго до беременности, чтобы избежать заражения в период вынашивания ребенка. Поскольку организм женщины сильно ослабевает при вынашивании малыша, лучше перестраховаться и поставить ряд прививок, которые защитят и ее, и плод от негативного влияния инфекций.
Терапевт дает рекомендации относительно допустимости приема некоторых медикаментов, а если требуется лечение какого-то заболевания антибиотиками или другими препаратами, несовместимыми с беременностью, оговаривает сроки запрета на зачатие. Только после того, как организм будет готов к беременности, врач разрешит заниматься незащищенным сексом.
Наконец, терапевт может дать направление к узким специалистам, например, гастроэнтерологу, кардиологу, стоматологу, оториноларингологу и другим.
— эндокринолог
Состояние эндокринной системы напрямую сказывается на здоровье репродуктивной и возможности стать матерью. Чрезмерный или недостаточный синтез какого-либо гормона (особенно гипофиза, щитовидной железы и надпочечников) могут воспрепятствовать зачатию.
Вне зависимости от присутствия или отсутствия симптомов, которые могут указывать на проблемы с эндокринной системой, женщине рекомендуется посетить эндокринолога. Обязательно пройти обследование нужно будет при недостаточном или избыточном весе, подозрении на сахарный диабет, проблемах с щитовидной железой.
Всем парам на этапе планирования рекомендуется посетить специалиста-генетика, особенно если это люди старше 35 лет. Генетик выявляет вероятность наследственных патологий, помогает снизить ее, предупреждает о возможных рисках.
Особенно внимательно генетик изучает пациентов, у которых:
- В роду были люди с генетическими заболеваниями, такими как синдром Дауна, болезнь Альцгеймера, шизофрения и иные психические расстройства;
- Среди родственников передавались такие заболевания, как тромбофлебит, хронические заболевания сердечно-сосудистой системы, либо же есть риск передачи от потенциальных родителей;
- Были случаи гемофилии в семье.
Иногда требуется дополнительное обследование на предмет выявления хромосомных мутаций.
Какие обследования нужно пройти, если это повторная беременность?
Если в анамнезе женщины уже была беременность, закончившаяся родами (не выкидыш, не аборт), планирование хоть и незначительно, но упрощается, а поводов для беспокойства намного меньше, особенно если беременность протекала легко.
Ключевое значение играет обследование гинеколога: опрос (как росли и развивались предыдущие дети), гинекологический осмотр для оценки состояния половых органов, определения патологий матки, влагалища. Также очень важно, проводилось ли при первых родах кесарево сечение и по каким показаниям.
Гинеколог обязательно узнает, не было ли в анамнезе абортов, выкидышей, случаев мертворождения или замершей беременности. После консультации гинеколога потенциальные родители проходят те же самые обследования, что и пары при планировании первой беременности.
Также необходимо пройти обследование и будущему отцу, особенно если первый ребенок рожден не от него.
Недостатки беременности после 35 лет
Многие знают, что беременность после 35 лет всегда сопровождается рисками, но вопрос «какими именно?» застает врасплох. Почему же в этом возрасте тяжелее стать матерью?
Во-первых, возрастает риск рождения ребенка с генетическими аномалиями и хромосомными мутациями. В несколько раз увеличивается вероятность появления малыша с синдромом Дауна: к примеру, частота этой патологии у детей, рожденных у матерей до 25 лет, всего 1 случай на 1250 здоровых, а после 35 лет — 1 случай на 400.
Во-вторых, вероятность самопроизвольного прерывания беременности очень высока, особенно в первом триместре. Примерно 20% беременностей в 35-летнем возрасте и позднее заканчиваются выкидышем.
В-третьих, состояние здоровья женщины после беременности в опасном возрасте часто ухудшается. Нередко развивается гипертония, сахарный диабет и другие заболевания.
В-четвертых, сама по себе беременность часто оказывается осложненной. Часто во время вынашивания малыша женщиной после 35 обнаруживается предлежание плаценты, что приводит к кровотечению во время родов, реже — к гибели роженицы.
В-пятых, с возрастом возрастает вероятность преждевременных родов (до 37-ой недели), в результате которых на свет появляется малыш с критически маленьким весом.
Все эти неприятные последствия можно избежать, если вовремя обратиться к врачу и тщательно планировать беременность, не торопясь.
Как увеличить шансы зачать ребенка после 35 лет?
Ставить на себе крест в 35 лет, если очень хочется стать матерью, конечно, не стоит. Чтобы этап планирования беременности не затянулся на несколько лет, можно позаботиться о своем здоровье заранее. Для этого необходимо соблюдать ряд простых, но очень важных мер предосторожности:
- Отказаться от курения и употребления спиртных напитков. Нередки случаи, когда парам зрелого возраста удавалось зачать ребенка после долгих месяцев неуспешных попыток, отказавшись от табака и алкоголя на 3-6 месяцев. Это предостережение значительно улучшает качество половых клеток, сердечно-сосудистой и других систем.
- Скорректировать рацион питания. Организм будущих родителей должен получать все необходимые витамины, минералы и питательные вещества, а вот жирные, острые блюда, фастфуд и полуфабрикаты лишь приведут к проблемам с сосудами и пищеварительным трактом.
- Соблюдать активный образ жизни. Женщина, которая уделяет достаточно времени спорту, даже простой ходьбе на свежем воздухе, не только имеет больше шансов забеременеть, но и гораздо легче чувствует себя во время вынашивания малыша.
- Поддерживать здоровую обстановку в семье. Очень часто психологическое состояние женщины мешает ей стать матерью. Чрезмерные страхи, неуверенность в том, что она будет хорошей матерью или ее супруг будет хорошим отцом, боязнь потерять привлекательность и другие проблемы заставляют женщину саму препятствовать зачатию. Такое часто случается, если отношения между супругами довольно холодные, присутствует давление родителей или кто-то из супругов настаивает на рождении ребенка, чтобы сохранить семью. Шансы зачать и выносить ребенка после 35 лет увеличиваются, если партнеры живут в любви, понимании и хотят стать родителями.
Наконец, самым важным правилом остается обращение к врачу при необходимости. Даже легкое недомогание, боли, опасения должны стать поводом посетить гинеколога, не выжидая срок до назначенного планового осмотра. Кроме того, категорически запрещены самолечение, употребление витаминных комплексов по советам подружек или интернет-форумов, несоблюдение рекомендаций врача.
Женщина должна становиться матерью только тогда, когда готова к этому и морально, и физически. Нередко это происходит в зрелом возрасте — после 30-35 лет. Цифры в паспорте не являются противопоказанием к зачатию ребенка, но вот потенциальные родители должны понимать, что им предстоит продолжительный и сложный период подготовки к нему.
Ни в коем случае нельзя планировать беременность без посещения врача. Во-первых, супруги могут потерять драгоценные недели, месяцы и даже годы, а во-вторых, если не пройти обследование на наличие некоторых заболеваний, есть вероятность усугубить ситуацию. Поэтому планирование ребенка в любом возрасте должно начинаться с визита к врачу.
Специально для beremennost.net – Елена Кичак
Источник: https://beremennost.net/planirovanie-beremennosti-posle-35
Анализы до и после родов

статьи:
- Анализы перед родами
- Анализы после родов
Каждая здравомыслящая женщина, решившая родить ребенка, ответственно относится к своей беременности и подготовке к родам. При поступлении в роддом она должна иметь обменную карту с вклеенными всеми необходимыми анализами.
Исключением может стать беременная женщина, попавшая в патологическое инфекционное отделение родильного дома (здесь рожают пациентки с диагнозом гепатит, сифилис, гонорея и т.д.). Также без сдачи анализов поступают женщины, которые безответственно отнеслись к беременности и родам.
Не берут анализы у женщин, которые поступили в роддом уже со схватками. На забор биоматериала и проведение исследования уже просто нет времени. Важно заранее сдать все анализы, чтобы при возникновении осложнений во время родов можно было предпринять правильные меры.
Данная статья расскажет, какие анализы нужно сдать в гинекологии и родильном доме.
Анализы перед родами
Если беременную женщину планово госпитализируют перед родами из-за угрозы преждевременных родов или другой опасности, то в гинекологии, где она стоит на учете, заранее проводят все необходимые исследования. При нормальном течении беременности женщина также сдает биоматериал на исследование, но их количество в таком случае сведено к минимуму.
Анализы перед родами у гинеколога
Обменная карта беременной должна содержать результаты следующих исследований: • анализ крови на гепатит В, сифилис, ВИЧ (срок давности этих исследований не должен превышать 3 месяца, в противном случае необходимо сдать повторный); • биохимический анализ крови; • анализ на сворачиваемость крови – коагулограмма; • ОАК (сроком давности не больше месяца); • ОАМ (срок давности не должен превышать две недели). Если эти анализы не сдавалась в течение беременности, то их берут при поступлении в роддом. Некоторые родильные дома практикуют взятие анализов даже при наличии результатов исследования в обменной карте беременной.
Анализы перед родами в роддоме
Несмотря на проведение анализов в гинекологии, врачи в родильном доме проведут свои исследования. В зависимости от их результатов будут предложены варианты ведения родов.
Также это позволит медперсоналу заранее подготовиться к появлению возможным осложнениям во время родовой деятельности (подготовить нужную аппаратуру и нужные медикаментозные препараты). Так какие анализы сдают перед родами? В стационаре родильного дома обязательно берут забор биоматериала на общие анализы крови и мочи.
Кровь пациентки исследуют на уровень эритроцитов, лейкоцитов, ретикулоцитов, гемоглобина, тромбоцитов и СОЭ. Помимо этого проводится анализ крови перед родами на сворачиваемость, ведь часто в процессе родовой деятельности возникает кровотечение.
Помимо крови и мочи, специалисты родильного дома могут взять анализы перед родами на инфекции – мазок из влагалища, чтобы выявить герпес, грибки, кокки и т.д. Это нужно не для проведения адекватного лечения, так как на это не хватит времени, а позволит предотвратить заражение ребенка и развитие осложнений.
Еще один анализ перед родами – это исследование околоплодных вод, благодаря которому можно контролировать состояние малыша. Как только воды начинают мутнеть, врачи принимают решение о досрочном родоразрешении путем проведения кесарево сечения. Результаты анализов перед родами в роддоме дают медикам возможность выявить воспалительные и патологические процессы в организме будущей матери.
Анализы при родах
В некоторых случаях требуется взять анализы уже в процессе родовой деятельности. Чаще всего в родах берут анализ крови с вены, который берут при открытии кровотечения. Биоматериал направляется в лабораторию, где делается экспресс-анализ. Результаты такого исследования необходимы при переливании крови.
Общий анализ крови берется, если у роженицы повышается температура тела. Этот анализ нужен для определения количества лейкоцитов и СОЭ. Если женщине делают эпидуральное обезболивание, то берут забор крови на коагулограмму, так как нарушения сворачиваемости крови является противопоказанием для такой анестезии.
Анализы для совместных родов
Современные акушеры-гинекологи считают, что партнерские роды, когда будущий отец поддерживает женщину, положительно влияют на роженицу, новорожденного, а также на отношения в семье. Для присутствия на родах особой подготовки мужчине не требуется. Однако ему надо пройти некоторые исследования.
Какие анализы нужны для совместных родов? Каждый родильный дом требует свой перечень анализов для партнерских родов. Но в последнее время практикуется допуск к родам на основании одной флюорографии. Это сделано в качестве поощрения партнеров за совместные роды.
Помимо справки о прохождении флюорографии могут потребовать исследование крови на ВИЧ, сифилис, гепатит, стафилококк. На основе результатов этих анализов терапевт выдает справку для совместных родов.
Чтобы узнать точные требования к допуску на совместные роды, необходимо обратиться в родильный дом, в котором женщина будет рожать.
Анализы после родов в роддоме
Если роды прошли без осложнений и мама с малышом чувствуют себя хорошо, то на пятый день их выписывают домой. За время пребывания в родильном доме врачи пристально следят за состоянием новорожденного и его матери. Чтобы выявить малейшие отклонения в состоянии здоровья, врачи берут забор биоматерила для анализов после родов для мамы.
Какие анализы нужно сдать после родов должна знать каждая женщина. Женщина должна сдать кровь и мочу на проведение общего анализа, которые покажут наличие или отсутствие воспалений и уровень гемоглобина. Если все показатели находятся в пределах нормы, то молодую мамочку с малышом выписывают из роддома.
При выявлении каких-либо отклонений, медики проводят глубокое обследование женщины.
Анализы после родов в женской консультации
После выписки из роддома женщина должна посетить своего гинеколога в женской консультации, который проконтролирует состояние здоровье молодой мамочки. После естественных родов первый визит к гинекологу происходит после того, как послеродовые выделения из влагалища примут натуральный свет. Обычно это происходит спустя месяц после родоразрешения.
Если женщине делали кесарево сечение, то первый осмотр гинеколога проводится на 5-6 день после выписки с роддома. При осмотре врач оценивает состояние органов репродуктивной системы и проходимость шейки матки. С целью предотвращения развития инфекционных и патологических процессов врач назначает анализы после родов у гинеколога.
В список анализов после родов через месяц входит общий анализ мочи и крови, мазок на микрофлору и флюорография.
Врачами контролируется не только состояние молодой мамы, но и новорожденного. На первом месяце жизни ребенка проводится скрининг новорожденных, с целью диагностировать его состояние здоровья.
Повышены эритроциты в крови после родов, то это свидетельствует о развитии серьезных патологий в организме женщины. В некоторых случаях требуется анализ крови на гормоны после родов.
Неокрепший после беременности и родов организм подвержен занесению инфекции. Поэтому женщина и ее родственники должны пристально следить за состоянием здоровья молодой мамы. Выявить патологии помогут диагностические анализы после родов маме.
Источник: https://birth-info.ru/347/pregnancy-Analizy-do-i-posle-rodov/
План анализов и обследования при беременности по неделям
Плановые обследования при беременности по неделям — это разработанный врачами график сдачи анализов и посещения узких специалистов. Он основан на рекомендациях Министерства Здравоохранения и Соцразвития РФ и направлен на поддержку здоровья и благополучного течения беременности.
Будущей маме важно посещать врача, следовать рекомендациям, которые он дает, и проходить плановые обследования. Врач-гинеколог следит за течением беременности, рисками возможных осложнений, наблюдает за развитием плода и состоянием самой беременной.
Обследования и ряд анализов помогают вовремя заметить возможные проблемы и оказать необходимую помощь.
Если беременность протекает нормально, обследование беременных по триместрам включает в себя посещение гинеколога один раз в месяц в I триместре, во II триместре – раз в 2–3 недели, с 36 недели и до родов гинеколог осматривает беременную каждую неделю.
План обследования беременной в женской консультации
Чтобы получить законную помощь в ведении беременности, нужно встать на учет в женскую консультацию. Сделать это лучше на 6-8 неделе беременности (с собой обязательно взять паспорт и страховой полис).
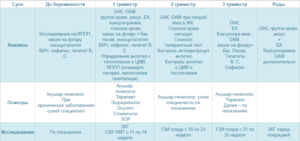
Обследования в первом триместре (с 1 по 13 неделю)
В первом триместре гинеколог направляет беременную на осмотр к узкоспециализированным врачам, посещение которых обязательно:
- ЛОР — осматривает на предмет хронических или инфекционных заболеваний органов дыхания и слуха, берет мазок со слизистой;
- стоматолог — осматривает состояние ротовой полости, зубов;
- окулист — дает рекомендации по способу родов (при высоком внутриглазном давлении может рекомендовать кесарево сечение);
- кардиолог — проверяет состояние сердца;
- рентгенолог — всем членам семьи, с которыми живет беременная, нужно сделать флюорографию и передать эти данные терапевту, самой беременной делать рентген или флюорографию запрещено;
- терапевт — дает заключение по результатам осмотра.
Гинеколог измеряет давление, рост, вес, размер таза, заносит эти данные в карту беременной. Дает рекомендации по приему витаминов, правильному питанию, режиму дня и выписывает направление на анализы:
- общий анализ мочи. По анализу можно быстро оценить общее состояние здоровья беременной, как работают ее почки. Для анализа собирают утреннюю мочу (ночью почки работают активнее, моча становится более концентрированной, поэтому такая диагностика точнее);
- мазок на флору. По мазку на флору выявляют возможные инфекции и воспаления. Если есть отклонения, гинеколог назначает дополнительные исследования. Часто при плохом мазке назначают тест на заболевания, передающиеся половым путем (ЗППП). Некоторые инфекции опасны для нормального развития плода, в этом случае их лечат, учитывая срок беременности и качество препарата (выбирают лекарства не общего, а местного воздействия);
- общий анализ крови. Анализ крови при беременности сдают при постановке на учет и повторно в каждом триместре. Так у врача есть возможность отслеживать состояния пациентки. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели;биохимический анализ крови. Анализ помогает выявить сбои в работе важных органов: печени и поджелудочной. Высокий уровень креатинина и мочевины отмечают при нарушении работы почек. Высокий билирубин связан с проблемами с печени. По уровню глюкозы отслеживают работу поджелудочной железы чтобы не пропустить возможное развитие гестационного диабета;
- тест на свертываемость крови. Если нет отклонений, анализ делают раз в триместр;
- группа крови и резус-фактор. Даже если вы знаете свою группу крови, этот анализ вам все равно обязаны сделать. При возможной большой кровопотере или внеплановой операции эта информация может спасти жизнь маме и малышу. Когда у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта. Это означает, что организм мамы станет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Такая реакция организма может привести к развитию анемии, выкидышу или внутриутробной гибели плода. Если по анализу у мамы отрицательный резус-фактор, кровь сдает будущий папа. Если у него положительный резус-фактор, беременная сдает анализ на антитела один раз в месяц до 32-й недели беременности. После 32 недели и до конца беременности – два раза в месяц. Если беременность первая и до 28-й недели антитела не появились, врачи предлагают ввести сыворотку, блокирующую выработку антител в дальнейшем;
- анализы на ВИЧ, сифилис, гепатит. Эти анализы сдают в начале беременности и на 30–35-й неделе (из-за длительного инкубационного периода заболеваний);
- TORCH-инфекции. Анализ на TORCH показывает, есть ли у будущей мамы иммунитет к токсоплазме, краснухе, цитомегаловирусу, герпесу и некоторым другим инфекциям. Они очень опасны для внутриутробного развития малыша. Если антител не обнаружили, беременной нужно будет соблюдать все меры профилактики, чтобы не заболеть в период вынашивания малыша;
- двойной тест. Включает в себя ультразвуковое исследование и анализ крови на уровень хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А). Эти анализы показывают, есть ли риск развития у ребеночка хромосомных отклонений (синдрома Дауна).
Обследования во втором триместре (с 14 по 27 неделю)
Во втором триместре гинеколог начинает измерять и записывать высоту положения дна матки и объем живота. Беременная посещает гинеколога чаще: уже раз в две-три недели. Если состояние будущей мамы нормальное, врач назначает, какие обследования нужно пройти беременной:
- на 18-21 неделе она проходит второй скрининг, «тройной тест», по которому врачи определяют уже более точно риск возможной патологии ребенка;
- с 18 по 21 неделю делают второе плановое УЗИ, оценивая состояние плаценты, околоплодных вод, смотрят, как развивается малыш, на этом сроке уже можно узнать его пол;
- сдают общий анализ мочи;
- сдают второе обследование на сифилис.
Врач может назначать дополнительные повторные анализы крови, мочи и другие, если это нужно для уточнения состояния беременной.
Анализы и обследования по неделям беременности в третьем триместре (с 28 по 40 неделю)
С 30 недели гинеколог оформляет будущей маме декретный отпуск и выдает ей обменную карту. Какие обследования проходит беременная в третьем триместре:
- В период с 30 по 34 неделю делают третье УЗИ, определяют рост, примерный вес малыша, смотрят его расположение в матке, изучают состояние плаценты, нет ли обвития пуповины, смотрят количество и качество околоплодных вод.
- В период с 32 по 35 неделю делают КТГ (кардиотокографию), исследуют работу сердечно-сосудистой системы эмбриона, наблюдают его двигательную активность. Это исследование помогает определить, как чувствует себя ребенок, нет ли проблем в развитии.
- С 36 недели и до родов гинеколог осматривает беременную каждую неделю.
- На 30 неделе врач дает направление на общий анализ мочи, общий анализ крови, биохимический анализ крови, анализ на ВИЧ и гепатит, третье обследование на сифилис, берется мазок на цитологическое исследование.
Что такое обменная карта
К концу второго триместра, на 22-23 неделе беременности, гинеколог выдает будущей маме на руки обменную карту.
Это медицинский документ, где врач отмечает, как идет беременность и фиксирует состояние здоровья женщины.
Беременной нужно носить ее с собой, вместе с паспортом и полисом ОМС, на случай, если нужна будет срочная врачебная помощь. Особенно актуально это становится в последнем триместре.
В обменную карту обязательно входят три обязательные части:
- В первой содержится информация, которую вписывал гинеколог женской консультации.
Здесь можно узнать личные данные беременной, сведения о хронических и перенесенных заболеваниях, о предыдущих беременностях и родах, все данные измерений при осмотре врачом, копии результатов УЗИ, КТГ, результаты анализов, рекомендации после осмотра другими специалистами.
- Вторая часть содержит информацию, которую вписывает врач роддома. Перед выпиской сюда записывают, как прошли роды, предродовой период, были ли осложнения, если необходимо, вписывают рекомендации по лечению.
Эта информация нужна гинекологу женской консультации, когда женщина придет на первый осмотр после родов.
- В третьей части указывают информацию о родившемся малыше. Вписывают его рост, вес, оценку по шкале Апгар. Эта информация важна для педиатра, который осмотрит малыша и перепишет все данные о нем из обменной карты в медицинскую карту маленького пациента.
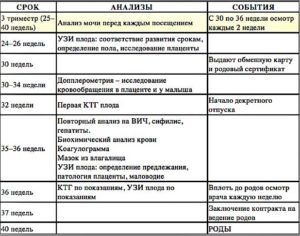
Краткая таблица обследований при беременности по срокам:
| 5-7 | Первое посещение гинеколога, подтверждение беременности. |
| 7-11 | Посещение гинеколога, постановка на учет в женскую консультацию. Измерение давления, пульса, температуры, размера таза, веса и роста беременной. Какие анализы нужно сдать:• коагулограмму;• общий анализ мочи;• общий анализ крови;• биохимический анализ крови;• анализ крови на TORCH-инфекции;• анализ на группу крови и резус-фактор;• анализ крови на ВИЧ, гепатит В и С, сифилис;• мазок на цитологическое исследование. |
| 2 недели после постановки на учет | Посетить врачей:• стоматолога;• офтальмолога;• отоларинголога;• кардиолога;• терапевта. |
| 11-14 | Первое плановое УЗИ, первый скрининг («двойной тест») |
| 16 | Осмотр гинекологом |
| 16-18 (допускается до 20 недели) | Второе плановое УЗИ и второй скрининг («тройной тест») |
| 20 | • Осмотр гинекологом;• общий анализ мочи;• второе обследование на сифилис. |
| 22 | Гинеколог |
| 24 | • Осмотр гинекологом;• осмотр ног на наличие варикозного расширения вен;• анализ мочи. |
| 26 | Гинеколог |
| 28 | • Гинеколог;• осмотр на наличие варикозного расширения вен;• анализ мочи. |
| 30 | • Гинеколог;• анализ мочи;• анализ крови;• биохимический анализ крови;• третье обследование на сифилис;• тест на ВИЧ;• мазок на флору. |
| 32-36 | Третье плановое УЗИ |
| 33-34 | Кардиография плода (КТГ) |
| 35 | • Гинеколог;• осмотр на варикозное расширение вен;• анализ мочи;• КТГ плода. |
| 37 (далее — раз неделю до родов) | Гинеколог |
0
0
16336
Источник: https://littleone.com/publication/0-6336-tablica-obsledovaniy-vo-vremya-beremennosti-po-nedelyam
Беременность после 35 лет: что нужно знать, чтобы благополучно зачать и выносить ребенка

О том, какие осложнения возможны при первой беременности после 35 лет, какие риски существуют для будущего ребенка, а также о том, как правильно планировать позднюю беременность, Medical Note спросил репродуктолога, акушера-гинеколога, гинеколога-эндокринолога, врача УЗИ-диагностики московского медицинского центра на Остоженке Hair&Skin Анжелику Гариковну Манучарян.
Сейчас все чаще женщины начинают рожать после 35 лет.
Какие риски и осложнения возможны у женщин, которые планируют первую беременность после 35 лет?
— Беременность, хоть и является естественным физиологическим состоянием для женщины, вызывает большую нагрузку на организм. С каждым годом мы, к сожалению, не молодеем, и наш организм с возрастом приобретает различные хронические заболевания.
При поздней первой беременности повышаются риски угрозы выкидыша, преждевременных родов, гестозов.
Если у женщины есть какие-то заболевания, они усугубляются во время беременности. Поэтому, конечно, с медицинской точки зрения, желательно рожать до 30-35 лет. Но сейчас женщины, действительно, все чаще начинают рожать именно после 35 лет.
Какие обследования надо обязательно пройти при планировании беременности?
— Обязательные обследования, независимо от возраста пациентки, которые надо пройти при планировании беременности, включают в себя:
- клинический анализ крови,
- биохимический анализ крови,
- коагулограмму,
- анализ гормонов щитовидной железы,
- общий анализ мочи,
- анализ на TORCH-инфекции,
- мазок на флору,
- цитологическое исследование шейки матки и цервикального канала,
- УЗИ органов малого таза, органов брюшной полости,
- УЗИ щитовидной железы,
- ПЦР-мазки на инфекции, передающиеся половым путем.
Репродуктивное здоровье будущего отца имеет значение, ему надо проходить какие-либо обследования?
— Конечно, нужно. Желательно, чтобы мужчина не курил, не злоупотреблял спиртными напитками. Ему также надо сдать хотя бы общий анализ крови, биохимический анализ крови и мазки.
Спермограмму мы просим сделать, если у пары есть в анамнезе бесплодие или невынашивание беременности. Иногда выкидыши и неразвивающиеся беременности бывают связаны с плохим качеством сперматозоидов.
Мужчинам также необходимо пройти обследование: сдать анализ крови, мазки, в некоторых случаях — спермограмму.
Почему у женщин часто не получается забеременеть после 35 лет?
— Бесплодие бывает первичное и вторичное. При первичном бесплодии надо смотреть, не нарушен ли гормональный фон. Возможно, свою роль сыграли перенесенные и имеющиеся воспалительные заболевания, которые сопровождаются непроходимостью маточных труб. Некоторые пороки развития матки тоже становятся причиной бесплодия.
Вторичное бесплодие также имеет множество причин: инфекции, передающиеся половым путем, вирусы. Эти же причины часто приводят к бесплодию и у более молодых женщин. Но надо понимать, что с возрастом повышается процент невозможности зачатия, потому что овариальный резерв, т.е. запас яйцеклеток в фолликулах, резко снижается у женщин старше 35 лет.
После 30 лет об этом снижении еще рано говорить, если нет никаких фоновых предрасположенностей к бесплодию, а после 35 лет этот процесс заметно ускоряется. К тому же ухудшается качество самих яйцеклеток, т.к. накапливаются различные генетические поломки.
Правда, что у женщины определенный запас яйцеклеток на всю жизнь?
— Да, у всех женщин есть определенный резерв яйцеклеток, который с каждым годом уменьшается и не восполняется.
Бывает так, что у женщин, которые планируют позднюю, с медицинской точки зрения, беременность, возникает какой-то психологический барьер? Они опасаются рожать?
— Сейчас женщины, наоборот, психологически созревают иметь детей как раз после 30-35 лет. Нередко только к 40 годам женщина готова родить ребенка.
Конечно, в этом возрасте у женщин бывает уже немало проблем со здоровьем. Многие строили карьеру, решали какие-то житейские проблемы, вот и откладывали рождение детей.
Никто почти не переживает по поводу возраста — «Мне за 35, а я только решила рожать», такого нет.
В 25-26 лет в наши дни мало кто думает про детей: одни квартиру хотят купить и копят деньги, другие ипотеку хотят сначала выплатить. Но житейские проблемы никогда не закончатся, а когда женщины созреют для материнства, уже будет тяжело забеременеть и выносить ребенка.
Такая поздняя беременность повышает риск рождения ребенка с пороками развития?
— К сожалению, да. Чем старше возраст будущих родителей, тем ниже качество яйцеклетки и сперматозоида. Поэтому значительно повышается риск хромосомных заболеваний, в том числе риск рождения малыша с синдромом Дауна, а также риск разных пороков развития ребенка.
В некоторых странах ЭКО после 42 лет не делают яйцеклеткой женщины, а берут донорскую яйцеклетку. Потому что вероятность рождения здорового ребенка очень низкая.
Чем старше возраст будущих родителей, тем выше риск хромосомных заболеваний у малыша.
В каких случаях врач может посоветовать эко?
— Всегда учитывается возраст женщины. У молодых женщин, если нет абсолютных показаний к ЭКО, мы стараемся избежать этой процедуры, т.к. это колоссальная гормональная нагрузка на организм.
Есть ряд абсолютных показаний к процедуре ЭКО: непроходимость маточных труб, отсутствие маточных труб. Если спермограмма супруга плохая по определенным критериям, то это тоже является показанием к ЭКО.
Если у женщины после 35 лет это не первые роды, риски такие же остаются?
— Нет, такая женщина не считается возрастной первородящей. Но риски есть всегда при любой беременности и родах. Бывает и так, что женщины после 35 лет лучше переносят беременность, чем в 25-30 лет.
Конечно, чем старше пациентка, тем определенные риски выше, и врачи более настороженно относятся к планированию и ведению такой беременности. Но осложнения во время беременности и родов довольно часто встречаются и у молодых женщин. Все это очень индивидуально.
Если у женщины были замершие беременности или выкидыши, и после 35 лет наконец наступает долгожданная беременность, есть шанс ее выносить?
— Конечно. Но сначала надо определить, по какой причине была замершая беременность, тем более если это случалось неоднократно. Таких женщин после обследования мы специально готовим к беременности, и при выполнении этих условий беременность проходит благополучно.
Даже если женщина с невынашиванием в анамнезе случайно забеременела, мы продолжаем обследовать ее, искать причину замерших беременностей или выкидышей, и когда корректируем это, все заканчивается хорошо.
Женщина может выносить и родить ребенка даже после замершей беременности.
Как врачи смотрят на то, что женщины стали чаще рожать первого ребенка после 35 лет?
— Врачи всегда помогут женщине. Но как специалисты мы, конечно, всегда рекомендуем пациенткам рожать первого ребенка до 30 лет. Природу никто не обманет. Чем моложе организм, тем легче женщине выносить беременность.
С годами не просто накапливаются хронические заболевания. Если они в спящем состоянии, то во время беременности все болезни начинают проявляться или обостряются. Во время беременности иммунитет обычно падает, плюс он ослабляется с возрастом.
За какое время до планируемой беременности желательно начинать обследования?
— За 2-3 месяца. Если обнаружится какая-то проблема со здоровьем, врач успеет ее пролечить, подготовить женщину. Надо осознанно подходить к вопросу деторождения. И сейчас, к счастью, очень много пар приходят к врачу и говорят, что они планируют беременность. Это помогает избежать многих проблем.
Источник: https://zen.yandex.ru/media/id/59c4ede73c50f71d116106cb/5dc1197932335400b20dcbc8
Обязательные анализы во время беременности: перечень исследований при постановке на учет и по триместрам, сроки сдачи, нормы и отклонения показателей
Когда женщина узнает о своей беременности, она возлагает на себя определенные обязательства, которые заключаются не только в изменении способа жизни, но и постоянной сдаче анализов, направленных на сохранение беременности и рождение здорового малыша. Рассмотрим полный список анализов, сроки сдачи, нормы.
Какие анализы сдают при беременности при постановке на учет
Первые лабораторные исследования женщина проходит в момент постановки на учет. К этому моменту самый первый анализ беременной женщины ― использование тест-полоски на определение ХГЧ ― уже позади.
Но при первичном посещении гинеколога беременность нужно окончательно подтвердить.
В большинстве случаев врач подтверждает факт зачатия после гинекологического осмотра, но при возникновении сомнений женщине рекомендуется пройти один из подходящих анализов:
- Сдать кровь на ХГЧ. Благодаря анализу крови на беременность лаборант определяет концентрацию хорионического гонадотропина, который усиленно синтезируется после оплодотворения. С помощью анализа беременность можно подтвердить уже на 8-12 день после зачатия. Если уровень ХГЧ превышает 15-20 мЕд/мл, анализ считается позитивным.
- Пройти ультразвуковое исследование. УЗИ позволяет подтвердить присутствие эмбриона на 2-6 сутки задержки, но уточнить правильность расположения плодного яйца удается не раньше 5 недели беременности (срок считается с первого дня цикла, а не задержки). Для обнаружения плода и прослеживания его сердцебиения проводят исследование с помощью вагинального датчика.
На учет женщина встает между 7 и 14 неделями беременности. Доктор после подтверждения беременности заполняет обменную карту, собирает необходимую информацию о пациентке. Во время осмотра обязательно берут мазки, а также назначают ряд стандартных первых анализов при беременности.
Обязательные анализы при беременности: полный календарь по триместрам
Для женщины в положении разработан конкретный график анализов и дополнительных исследований. Но он может корректироваться и пополняться дополнительными анализами.
Гинеколог всегда дает женщине нужные направления на анализы в соответствии со сроком гестации. Некоторые из них проводятся регулярно, например, анализ крови (в обменной карте он обозначен аббревиатурой ОАК) и мочи (ОАМ), другие единожды ― это тройной тест, резус-фактор и др.
Чтобы женщине было легче сориентироваться в том, какие сдаются анализы при беременности, рассмотрим список по триместрам.
Важно! Все результаты проведенных анализов вносят в обменную карту женщины.
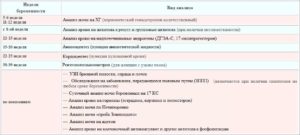
Плановые анализы — первый триместр беременности
Большинство анализов приходится на первые 14 гестационных недель, поскольку именно в это время проходит первичное обследование беременной женщины.
Помимо анализа на беременность на ранних сроках (определение ХГЧ), женщина проходит осмотр. В этот момент проводят:
- Забор влагалищного секрета для изучения микрофлоры (нужен для исключения половых инфекций).
- Бакпосев (с помощью анализа проверяют наличие ЗППП).
- ПАП-тест (цитологическое исследование для обнаружения атипических клеток на шейке матки).
- Кольпоскопия (проводят, если есть эрозия или другие изменения на шейке матки).
Также проводят следующие анализы на учете по беременности:
- биохимия крови;
- ОАК;
- резус-фактор, включая и группу крови;
- TORCH-панель;
- ВИЧ, гепатит, сифилис;
- ОАМ;
- двойной тест (РАРР-А+ХГЧ);
- сахар и толерантность к глюкозе;
- ультразвуковая диагностика (анализ УЗИ при беременности проводят между 10 и 14 неделями);
- коагулограмма (показывает степень кровесвертываемости).
На заметку! Если есть угроза прерывания беременности, женщине дополнительно определяют уровень прогестерона и ТТГ.
Перечень анализов во втором триместре беременности
Начиная с 14 недели гестации женщина продолжает регулярно сдавать назначенные анализы.
Какие анализы нужно сдать при беременности:
- ОАК и биохимия;
- коагулограмма;
- ТОРЧ-инфекции;
- моча на следы белка;
- толерантность к глюкозе;
- УЗИ (проводят в 20-24 недели);
- тройной скрининговый тест на 16-18 неделе (бета-ХГ+АПФ+ эстриол).
Кроме лабораторных исследований, во 2 триместре гинеколог изучает физические параметры тела женщины, которые нужны как для проведения некоторых анализов (скрининга), так и для общей оценки состояния женщины. Врач обращает внимание на вес женщины, окружность животика, месторасположение дна матки.
Список анализов ― третий триместр беременности
Третий триместр также предполагает немало обследований. Если беременность проходит без патологий, посетить гинеколога понадобится дважды: на 30 недели (для оформления декрета) и на 36 неделе.
Кроме измерения кровяного давления, веса женщины и параметров живота, женщина сдает такие необходимые анализы при беременности:
- ВИЧ, RW (перед декретом);
- ОАМ и ОАК;
- повторный мазок на флору (для окончательного исключения гонореи и других ЗППП);
- биохимия;
- коагулограмма;
- гемоглобин;
- УЗИ и КТГ.
Анализы при беременности ― таблица:
Необходимость сдачи анализов при беременности и общепринятые нормы
Каждый анализ, назначенный беременной женщине, призван вовремя определить отклонения в организме и помочь доктору сохранить беременность.
Правда, есть немало абсолютно не информативных и бесполезных анализов, которые лишь ухудшают материальное положение женщины.
Поэтому желательно проходить лишь те исследования, признанные Минздравом обязательными (как правило, их стоимость покрывается медицинским полисом, поэтому платить за них не нужно).
- Анализ мочи при беременности. Этот анализ может отобразить многие патологические состояния при беременности, но полученные показатели всегда оценивают в комплексе с другими анализами. В ходе изучения биологической жидкости определяют ее цвет, запах, кислотность, объем, наличие лейкоцитов, белка, осадка. Анализ помогает подтвердить/опровергнуть воспаление мочеполовой системы, заметить развитие гестоза. Дополнительно проводят анализ на стерильность мочи, чтобы исключить вялотекущую инфекцию мочеполовых путей.
- Общий анализ крови. Количественный подсчет эритроцитов, гемоглобина, лейкоцитов и других показателей позволяет оценить общее состояние здоровья. Так, регулярное изучение крови помогает диагностировать анемию, гипоксию, воспалительный процесс, большинство заболеваний. Также по общему анализу при беременности можно заподозрить гематологические патологии, нарушение работы внутренних органов.
- Резус-фактор. Определение резус-фактора необходимо для предупреждения резус-конфликта. Если у матери обнаруживают отрицательный резус, данный анализ назначают и отцу малыша. Также женщине обязательно определяют группу крови, если при родах возникнут осложнения, требующие переливания крови.
- Анализ на ВИЧ, сифилис, гепатит проводят дважды. Цель проведения ясна: если женщина окажется зараженной, врачи постараются предотвратить инфицирование ребенка.
- УЗИ. Данный скрининг проводят трижды или чаще. Для каждой недели есть свои значения по каждому показателю. Это исследование максимально точно показывает физическое развитие плода и показатели его жизнедеятельности.
- Мазок на флору. Такой простой анализ может о многом рассказать, в первую очередь о состоянии женских половых органов. В зависимости от состава флоры, определяют степень чистоты влагалища. Также изучают, нет ли у беременной половых инфекций, грибков, молочницы. Все эти болезни могут нарушать нормальное протекание беременности.
- Пренатальный скрининг. Двойной и тройной тесты проводят для исключения генетических патологий у плода, включая синдром Дауна. С появлением этих анализов стало возможным прерывать патологические беременности, не допуская рождения малыша с пожизненной инвалидизацией.
- Биохимическое исследование крови. Венозная кровь показывает состояние печени, обмен веществ, уровень глюкозы, холестерина и мочевины. На протяжении гестации его проводят дважды, чтобы контролировать работу внутренних органов.
- ТОРЧ-скрининг. Выявление антител к краснухе, токсоплазме и ЦМГ очень важно, поскольку позволяет вовремя начать лечение и предотвратить появление уродств у плода, которые провоцируются данными инфекциями.
- Коагулограмма. Анализ оценивает степень свертываемости крови, чтобы предотвратить тромбообразование, гестоз, прерывание беременности.
Важно! Расшифровка анализов при беременности ― прерогатива гинеколога. Отклонение какого-нибудь показателя всегда оценивается только в комплексе с остальными данными.
Если анализы во время беременности плохие
Не всегда у женщины в положении анализы в норме. При определенных заболеваниях возможны отклонения от заявленных норм в бланке. Если это случилось с вами, то не стоит сразу переживать ― окончательная трактовка результатов должна быть за вашим гинекологом.
Чтобы разобраться в причинах ваших негативных результатов анализов при беременности, рассмотрим все исследования по порядку.
Отклонения от нормы в ОАК могут быть вызваны:
- если снижен гемоглобин и упали эритроциты, у вас анемия;
- если завышены лейкоциты вместе с СОЭ, возможно, в организме идет воспалительный процесс;
- превышение уровня эозинофилов указывает на обострение аллергической болезни или на присутствие глистов;
- изменение уровня тромбоцитов в любую сторону свидетельствует о неправильной сворачиваемости крови, а также о развитии гестоза.
Отклонение от нормы анализов ОАМ при беременности вызвано:
- лейкоциты и цилиндры бактерий подтверждают воспаление в органах мочеполовой сферы;
- белок в моче часто говорит о гестозе;
- кристаллы мочевой кислоты указывают на дисфункцию почек.
Резус-фактор. Если при определении резус-фактора у женщины оказался отрицательный статус, а у отца малыша ― положительный, женщине на протяжении всей беременности придется сдавать кровь на определение антирезусных антител. Если будет замечен их рост, у женщины начнется резус-конфликт.
Отклонения от нормы в биохимическом анализе крови:
- повышение печеночных ферментов, а также билирубина случается при патологиях печени, развитии гестоза;
- скачок глюкозы наблюдается при гестационном диабете;
- повышение креатинина вместе с мочевиной ― следствие дисфункции мочевыделительной системы.
Отклонения в показателях коагулограммы говорят о следующем:
- аутоиммунных патологиях;
- гестозе;
- антифосфолипидном синдроме;
- тромбозе;
- угрозе прерывания беременности.
Источник: https://dp3.ru/bolezni/obyazatelnye-analizy-vo-vremya-beremennosti-spisok-neobhodimyh-issledovanij-i-sroki-sdachi.html





