Хламидиоз у женщин

Хламидиоз: симптомы у женщин и схема лечения
Генитальный хламидиоз – коварное заболевание, которое часто становится причиной женского бесплодия и срыва беременности среди женщин.
Провоцируют возникновение венерического заболевания грамотрицательные бактерии – хламидии. Передается заболевание чаще половым путем, реже – бытовым.
Например, через белье, предметы гигиены, банные принадлежности при условии их использования больным человеком.
Симптомы болезни у женщин отличаются от признаков, возникающих у мужчин. При этом они могут быть самыми различными. Нередко заболевание протекает без каких-либо симптомов, что приводит к его осложнению. О хламидиозе крайне необходимо знать женщинам, которым небезразлично свое здоровье.
Что это такое?
Хламидиоз — заболевание инфекционного характера, причиной которого являются внутриклеточные паразиты — хламидии, поражающие органы мочеполовой системы.
Причины и факторы риска
Возбудителями хламидиоза у женщин являются внутриклеточные микроорганизмы Chlamydia trachomatis.
Эти бактерии могут длительное время находится в организме человека, не вызывая клинических проявлений, в случае же ослабления защитных сил организма хламидии начинают усиленную жизнедеятельность и рост, вызывая признаки хламидиоза у женщин.
Наиболее частым путем передачи хламидиоза является половой – как при традиционном, так и при нетрадиционных видах незащищенного полового акта.
Кроме того, передача хламидиоза может произойти на этапе внутриутробного развития или во время родов от матери к ребенку при прохождении плода через родовые пути.
Наблюдается и контактно-бытовой путь передачи заболевания – через контаминированные инфицированными выделениями руки, предметы индивидуальной гигиены, постельное белье и пр.
Такие случаи заражения редки, так как хламидии вне организма быстро погибают. Известны случаи передачи хламидиоза во время гемотрансфузий.
Первые признаки
Чаще заражение хламидиями не дает симптомов, но в некоторых случаях наблюдаются определенные жалобы.
Первые признаки хламидиоза у женщин:
- Чувство небольшой болезненности и дискомфорт при мочеиспускании;
- Ощущение повышенной влажности половых органов;
- Чувство жжения в области наружных половых органов и зуд в мочеиспускательном канале;
- Слизисто-гнойные выделения из влагалища. При осмотре выделения появляются при надавливании на пораженный участок;
- Тянущие боли в нижней области живота;
- Дефект в виде эрозии в области шейки матки;
- Тяжесть и боль в поясничном отделе позвоночника;
- Нарушение менструального цикла;
- Общая слабость и повышение температуры тела.
Так же может возникнуть хламидийный конъюнктивит, при вовлечении глаз в патологический процесс.
Симптомы хламидиоза у женщин
Это заболевание может многие годы протекать бессимптомно, признаки заболевания обнаруживаются только у 30–40 % женщин.
Однако скрытое течение процесса вовсе не безопасно: хламидиоз, даже протекающий без каких-либо симптомов, может стать причиной многих осложнений вплоть до бесплодия.
Инкубационный период заболевания составляет 2–4 недели, поэтому появление каких-либо симптомов часто не связывается с половыми контактами, имевшими место в прошлом.
В зависимости от пораженного инфекцией органа, возникают различные заболевания и проявляются явные симптомы.
- Уретрит – поражение хламидиями мочеиспускательного канала с развитием жжения и боли при справлении малой нужды.
- Бартолинит – воспалительные процессы в бартолиниевой железе, которая находится с двух сторон у входа во влагалище. Проявляется болью, отеком и покраснением со стороны поражения, повышением температуры тела.
- Эрозия и воспаление шейки матки (эндоцервицит), сопровождающиеся тянущими болями внизу живота, появлением слизисто-гнойных выделений, нередко кровомазаньем после полового акта.
- Сальпингит и аднексит – воспаление маточных труб и яичников (часто это сочетанная патология). Боли в правом или левом боку, нарушения менструального цикла, повышение температуры тела — такие симптомы позволяют заподозрить хламидиоз придатков у женщин.
- Эндометрит (воспаление внутреннего слоя матки) – характерные симптомы: высокая температура тела, маточные кровотечения, слизисто-гнойные выделения, выраженной болью за лобком.
- Хламидийный фарингит – возникает при инфицировании во время орального секса. Характеризуется першением в горле, болями при глотании.
- Пельвиоперитонит – поражение брюшины в области малого таза. При этом возникают довольно резкие боли в животе, запор, вздутие живота, напряжение брюшной стенки.
- Артрит (синдром Рейтера) – хронический хламидиоз у женщин может привести к аутоиммунному воспалению суставов.
- Хламидийный проктит – воспаление прямокишечной слизистой оболочки (после незащищенных анальных контактов) с появлением болей, слизисто-гнойных выделений из ануса.
- Воспаление легких — первые признаки хламидийного воспаления характеризует кашель, боли в грудной клетке, одышка, повышение температуры тела.
- Конъюнктивит – поражение глаз с развитием слезотечения, покраснения, жжения. Развивается при заносе инфекции в глаза грязными руками, при совместном использовании полотенец.
Само по себе заражение может протекать скрыто — первые симптомы возникнут вместе со спровоцированными инфекцией болезнями!
Диагностика
Методики, помогающие диагностировать хламидиоз:
- Бактериологический посев микрофлоры. Определяется наличие бактерий. Для него может использоваться кровь, моча, половые выделения.
- ПЦР. Полимеразная цепная реакция в течение нескольких часов поможет установить возбудителя болезни даже по одному маленькому фрагменту, если таковой находился в исходном материале.
- РИФ. Анализ реакции иммунофлюоресценции путем окрашивания материала специальным реагентом. Флюоресцентный микроскоп при наличии хламидий высветит их.
- ИФА. С помощью иммуноферментного анализа крови определяют антитела к хламидиям. Уточняется, в какой стадии находится заболевание.
- Мазок. Небольшое количество выделений из мочеиспускательного канала, влагалища рассматривают с помощью микроскопа.
Лабораторные исследования имеют большое значение для постановки правильного диагноза, так как имеющийся хламидиоз: невыраженные симптомы у женщин встречаются очень часто, протекают в скрытой форме. Анализ крови, мазок из влагалища сдают в несколько этапов – в начале лечения и контрольный по окончании.
Как выглядит хламидиоз: фото
На фото ниже показано, как проявляется заболевание у женщин.
Что будет, если не лечить?
Осложнения хламидиоза у женщин:
- Спаечный процесс приводит к возникновению хронических болей в области малого таза.
- Сальпингоофорит осложняется пельвиоперитонитом — воспалением брюшины малого таза. Острая фаза болезни протекает с высокой температурой тела и сильными болями внизу живота. При переходе болезни в хроническую фазу течения острота клинических симптомов сглаживается.
- При распространении инфекции в верхнюю область брюшной полости появляются сильные боли в правом подреберье, что говорит о поражении капсулы печени (синдром Фитца-Хью-Куртиса). Развитие мощного спаечного процесса приводит к хроническим болям в верхнем этаже брюшной полости.
- Хроническое воспалительное заболевание шейки матки, тазовых органов, органов брюшной полости — грозные осложнения хламидиоза у женщин. Множественные спайки являются причиной развития патологии беременности и инфицированию плода либо во время беременности, либо во время родов.
- У некоторых хламидий обнаружен белок теплового шока, способный вызывать аутоиммунные реакции. У таких больных развивается синдром Рейтера, при котором воспаление влагалища сочетается с реактивным артритом одного или нескольких суставов и воспалением слизистой оболочки глаза (конъюнктивит). Синдром развивается в 20 раз чаще у мужчин.
Чаще всего хламидиоз у женщин часто протекает со сглаженной симптоматикой и принимает хроническую форму с минимальным количеством внешних проявлений, оказывая значительное воздействие на репродуктивную систему человека. [adsen]
Нужно ли лечиться половому партнеру (мужу, парню)?
Если у вас был обнаружен хламидиоз, обязательно сообщите об этом своему сексуальному партнеру. Ему необходимо обратиться к урологу и сдать анализы на венерические инфекции.
Даже если у вашего партнера хламидия не будет обнаружена, ему все равно нужно пройти курс лечения.
Лечение хламидиоза у женщин
Проблему комплексного лечения хламидийной инфекции у женщин следует решать с учетом клинической картины у пациентки. Готовых алгоритмов, общих схем лечения хламидиоза у женщин нет, поскольку в каждом конкретном случае стоит учитывать состояние иммунитета, сопутствующие заболевания, состояние микрофлоры кишечника.
Любая бактериальная инфекция, и хламидиоз в том числе, требует применения антибиотиков. Поскольку возбудитель инфекции паразитирует внутриклеточно, то и выбор антибиотиков при лечении хламидиоза должен ограничиваться только такими антимикробными средствами, которые способны уничтожить инфекцию внутри клеток:
- Тетрациклины: Доксициклин — Юнидокс солютаб, Дорикс, Вибрамицин, Вибра-Табс.
- Макролиды: Азитромицин (Сумамед, Зитромакс, Хемомицин), Джозамицин (Вильпрафен) и Кларитромицин (Кларбакт, Фромилид Уно)
- Фторхинолоны: Офлоксацин (Флоксин, Заноцин, Таривид, Офлоксин), Левофлоксацин (Таваник, Глево, Левостар, Флексид), Ципрофлоксацин (Цифран, ципробай, ципринол, Ципро-бид), Спирамицин (Ровамицин), Норфлоксацин (Нолицин, норбактин), Ломефлоксацин (Ломфлокс), Спарфлоксацин (Спарфло).
Обязательно должно учитываться наличие сопутствующих инфекций, передающихся половым путем, для того чтобы выбор антибиотика был максимально эффективен при наличии смешанной инфекции.
Существуют Европейские рекомендации лечения хламидиоза, согласно которым назначается:
- Азитромицин 500 мг 2 табл. однократно, или Доксициклин 0,1 дважды в сутки 7 дней.
- При такой схеме эффективность лечения достигает 97%.
Второй ряд:
- Эритромицин 500 мг 4 раза в сутки черехз 6 часов 7 суток
- Офлоксацин 300 мг дважды в сутки через 12 часов на 7 дней
- Рокситромицин 150 мг дважды в сутки через 12 часов 7 дней
- Спирамицин 3 млн Ед каждые 8 часов 7 дней
Для беременных:
- Эритромицин 500 мг через 6 часов 4 раза в сутки 7 дней
- Джозамицин 750 мг 3 раза в сутки через 8 часов 7 дней
- Спирамицин 3 млн Ед через 8 часов 3 раза в сутки 7 дней.
Вся информация о препаратах и схемах лечения предназначена только для ознакомления. Лечение хламидиоза осуществляется только квалифицированным специалистом на основании результатов анализов, анамнеза пациентки, в динамике с учетом критериев излеченности.
Иммуномодуляторы
Являются важной составляющей эффективной терапии хламидиоза и применяются при острых и хронических хламидийных инфекциях. К ним относятся: «Метилурацил», «Тималин», «Таквитин», «Лизоцим», «Виферон», «Полиоксидоний», «Циклоферон».
В последнее время для лечения женского хламидиоза очень широко используется препарат «Полиоксидоний», особенно если присутствует атипичная форма урогенитального хламидиоза. «Полиоксидоний» способствует повышению выработки антител, а также уменьшает побочные действия других препаратов, сокращает период выздоровления, увеличивает резистентность организма к другим инфекциям.
Но стоит помнить, что категорически запрещен самостоятельный прием каких-либо препаратов, а особенно иммуномодуляторов.
Схемы лечения хламидиоза у женщин
Эффективное лечение инфекции у женщин основано на приеме препаратов, которые уничтожают хламидии или угнетают рост микроорганизмов. Врач дает общую оценку состояния организма пациентки, выявляет сопутствующие заболевания, чтобы назначить правильную терапию.
Схемы лечения хламидиоза у женщин:
- Вялотекущего хламидиоза. В первые две недели проводится иммунотерапия, системная энзимотерапия. Потом врач выписывает антибиотики, поливитамины, противогрибковые средства. Для восстановления и поддержки организма гинеколог назначает физпроцедуры, местное лечение, пробиотики, гепатопротекторы. Схема лечения с начала приема антибиотиков идентична схеме острого хламидиоза.
- Острого хламидиоза. Назначаются препараты: антибиотик доксициклин (3 недели по 100 мг 2 раза в день), иммуномодулятор по выбору врача, поливитамины. По истечению 7 дней проводится системная энзимотерапия. Если наличествуют грибковые инфекции, применяются препараты «Флуконазол», «Нистатин». В комплексе с лечебными средствами выписываются пробиотики, гепатопротекторы, назначаются физпроцедуры, местное лечение.
- Хронического хламидиоза. В течение двух недель проводится индуктотерапия, назначается «Амиксин» на 30 дней (через день). Проводится системная энзимотерапия (2 недели). Через 10 дней после начала лечения инфекции назначаются антибиотики (количество препарата идентично количеству при терапии острого заболевания), поливитамины. Проводится физиотерапия, используются гепатопротекторы. Лечение хронического хламидиоза у женщин может сопровождаться приемом препаратов гиалуронидазы (например, «Лонгидаза» по 1 свече раз в 10 дней).
Профилактика
Для эффективной профилактики необходимо знать и выполнять следующие правила:
- Исключить беспорядочные половые связи.
- Обязательное использование презервативов при любых видах секса.
- Помнить, что существуют другие пути заражения хламидиями кроме полового, и быть настороженной в этом отношении.
- Помнить, что даже один незащищённый половой контакт приводит к заражению хламидиями.
- Обязательное обследование после незащищённого полового контакта на наличие венерических инфекций.
- Если диагностирован хламидиоз, необходимо прекратить половые контакты, оповестить половых партнёров, ужесточить личную гигиену, принять все меры в отношении живущих рядом членов семьи для их защиты от заражения бытовым путём.
Хламидиоз, исходя из вышеперечисленного, легче предотвратить, чем лечить.
Источник: https://p-87.ru/m/hlamidioz-u-zhenshhin/
Хламидии, персистирующая инфекция (АТ к белку теплового шока хламидий) /ИФА/
- Код анализа: 000412
- Биоматериал: сыворотка крови
- Срок выполнения: 3 дня
- Цена:650 руб.
Хламидиоз, вызванный микроорганизмом Chlamydia trachomatis — наиболее распространенная инфекция во всем мире, передающаяся половым путем.
Инфицирование также возможно при бытовом контакте с зараженным человеком через использование общих предметов гигиены (полотенца, мочалки), постельного белья.
Определение АТ к белкам теплового шока Chlamydia trachomatis (аnti-cHSP60-IgG cHSP60) поможет выявить хроническое течение хламидиоза, что важно для выбора тактики лечения заболевания, выявления и предупреждения осложнений.
У мужчин хламидиоз чаще проявляется уретритом, у женщин уретритом, цервицитом и эндометритом.
Острый хламидиозный цервицит может приводить, по крайней мере, к трем типам осложнений: к восходящей инфекции с развитием воспалительных заболеваний органов малого таза; к восходящей инфекции во время беременности, приводящей к преждевременным родам, послеродовым и неонатальным инфекционным осложнениям, а также к развитию карциномы шейки матки.
Помимо этого в 3-4 раза повышается риск передачи ВИЧ-инфекции. По данным Всемирной организации здравоохранения, ежегодно регистрируется до 101 миллиона случаев хламидийных инфекций.
Хламидии — это бактерии сферической или яйцевидной формы, паразитирующие внутри клетки. Этот факт отличает их от других бактерий и объединяет с вирусами. В организме человека хламидии существуют в виде двух форм.
Внутри клеток — в виде ретикулярных телец, по мере их созревания они переходят в элементарные тельца, которые выходят из пораженной клетки и внедряются в другие клетки, снова превращаясь в ретикулярные тельца.
Непрерывный переход хламидий из одной формы в другую с поражением новых клеток обуславливает наличие воспалительного процесса.
Клинические проявления первичного хламидиоза чаще скудные, или их нет совсем. У женщин она проявляется в виде слизисто-гнойных выделений из влагалища, болями в области гениталий и нижней части живота, иногда с незначительным подъемом температуры. У мужчин могут быть скудные стекловидные выделения из мочеиспускательного канала, боли в паховой области, жжение при мочеиспускании.
Инфекция может принять хроническое течение, что связано с задержкой созревания ретикулярной формы микроорганизма в элементарную форму. При этом снижается реакция иммунитета к инфекции.
Ретикулярные формы продуцируют в малом или следовом количестве хламидийные антигены, однако синтез специфических антигенов − белков теплового шока Chlamydia trachomatis (cHSP60) − продолжается.
Данные белки cHSP60 Chlamydiatra chomatis смешиваются с активно вырабатывающимися собственными белками теплового шока cHSP60 человека, что может привести к аутоиммунной реакции. Процессы, происходящие во время этих реакций, приводят к повреждению тканей и развитию фиброза пораженных органов.
Показания к назначению
- у женщин: бесплодие, невынашивание беременности, внематочная беременность, мертворождение, эндометрит, сальпингит, цервицит, особенно возникший во время беременности, синдром Рейтера;
- у мужчин: острый баланопостит, орхит, простатит; у молодых мужчин — несимметричный суставной синдром, конъюнктивит;
- у детей: конъюнктивит, пневмония, отит, бронхиолит;
- неэффективно пролеченная хламидийная инфекция;
- неоднократное выявление специфических антител к хламидиям без тенденции к снижению.
Подготовка к исследованию
- Специальной подготовки к исследованию не требуется.
- Взятие крови проводится натощак или не ранее, чем через 4 часа после необильного приема пищи.
- Допустимо пить чистую не минеральную и не газированную воду. Чай, кофе, сок запрещаются.
Расшифровка результатов анализа (для специалистов!*)
Возможные варианты результатов исследования: положительный, отрицательный, пограничный.
Положительный результат: высокая вероятность трубного фактора бесплодия, индуцируемого Chlamydia trachomatis, перекрестные реакции с антителами других бактерий.
Отрицательный результат: инфекция не обнаружена; факт инфицирования в прошлом (при наличии антител IgA, IgG к Chlamydia trachomatis);
Пограничный результат: низкий уровень антител; неспецифические сывороточные интерференции − рекомендуется повторить исследование.
Примечание. Возможны ложноположительные и ложноотрицательные реакции.
Ложноположительная реакция возможна при соматических и инфекционных заболеваниях, сопровождающихся обширными деструктивными процессами в пораженных органах (цирроз печени, туберкулез легких и других тканей, онкологические заболевания), различных аутоиммунных заболеваниях (наличие ревматоидного фактора IgM и других аутоантител), антифосфолипидном синдроме, беременности.
Ложноотрицательная реакция возможна у иммуносупрессированных лиц, а также у лиц с индивидуальными особенностями иммунной системы и жизнедеятельности возбудителя (низкая иммуногенность).
Для интерпретации результатов исследования – обращайтесь к своему лечащему врачу!
Референсные значения (норма)
* Расшифровка результатов предназначена для вашего лечащего врача, который определит точный диагноз и назначит схему лечения, учитывая результаты не только данного анализа, но и всего комплекса исследований для вашего конкретного случая. Не ставьте сами себе диагноз — обязательно обратитесь к врачу!
Где сдать анализ на АТ к белку теплового шока хламидий в Челябинске
В медицинском центре Аполлон (Челябинск, ул. Володарского, 50-а) вы можете сдать платно анализ крови на хламидии, персистирующая инфекция (АТ к белку теплового шока хламидий) методом ИФА.
Приходите, работаем без выходных!
- Срок выполнения: 3 дня
- Цена: 650 руб.
Источник: http://apollon174.ru/procedures/hlamidii-persistiruyushaya-infekciya-k-belku-teplo/
Диагностика хламидий, хламидиоза, хламидийных инфекций

Т.А.Скирда, В.А.Алешкин, З.А.Плиева, А.В.Леонова, Н.А.Егорьков, Р.Р.Аганин
ГУ Московский НИИ эпидемиологии и микробиологии им. Г.Н.Габричевского МЗ и СР РФ, Компания «Ламес», Москва
Хламидийная инфекция (ХИ) является причиной различных заболеваний человека. Во всем мире из года в год возрастает число лиц, инфицированных хламидиями. Урогенитальный хламидиоз (УГХ) является одной из самых распространенных инфекций, передаваемых половым путем.
По данным КДЦ МНИИЭМ им. Г.Н.Габричевского, антитела к Chlamidia trachomatis выявляются у 20–24% обратившихся в центр лиц. На долю детей возрастной группы от 0 до 12 лет приходится 6–8%, что свидетельствует о невыявленной или своевременно не пролеченной инфекции у беременных.
Несмотря на достижения в лечении острой инфекции, вызванной Ch. trachomatis, в некоторых случаях излечения не наступает. Нередко УГХ протекает бессимптомно (у 20% мужчин и 50–70% женщин) и, естественно, не всегда своевременно диагностируется и качественно лечится.
Широко используемые для диагностики УГХ только ПЦР или культуральные исследования являются методами выбора при острой инфекции, но при восходящей инфекции оказываются ложноотрицательными, что в свою очередь приводит к возникновению хронических форм инфекции.
Следствием восходящей инфекции у женщин являются такие осложнения, как воспалительные заболевания органов малого таза, спаечные процессы, которые приводят к эктопическим беременностям и формированию бесплодия.
УГХ в 36–49% случаев является причиной трубного перитонеального бесплодия [1, 2].
Патогенез и клинические проявления ХИ определяются повреждением тканей в результате внутриклеточной репликации хламидий, а также воспалительной реакцией организма в ответ на C. trachomatis и разрушенные в процессе их размножения собственные клетки.
В основе повреждающего действия на ткани могут быть также иммунные реакции, которые возникают при хронической или персистирующей ХИ [3, 4].
Диагностика и лечение таких форм вызывают большие трудности, так как изменяются биологические свойства возбудителя, состояние иммунной системы макроорганизма [5].
Частота определения IgG-АТ к HSP 60 у лиц с хроническим УГХ и в контрольной группе
| Группа наблюдения | Число пациентов | Ch. trachomatis | HSP 60 хламидий | |||||||
| IgG-АТ | IgA-АТ | IgG-АТ | ||||||||
| 1:50 | 1:100 | 1:200 | 1:50 | 1:100 | 1:200 | 1:50 | 1:100 | 1:200 | ||
| Больные УГХ | 50 | 10 | 19 | 21 | 13 | 4 | 2 | 23 | 10 | 17 |
| 100% | 20 | 38 | 42 | 24,1 | 7,4 | 3,7 | 46 | 20 | 34 | |
| 28 | 12 | 10 | 6 | 9 | 1 | |||||
| 100% | 42,9 | 35,7 | 21,4 | 32,1 | 3,1 | |||||
| Контрольная группа | 60 | 3 | 1 | |||||||
| 100% | 5,0 | 1,7 | ||||||||
| Итого… | 138 |
В случае персистенции цикл развития хламидий приостанавливается на фазе неразвивающихся ретикулярных телец [6]. Эти формы продуцируют минимальные количества хламидийных структурных антигенов, но продолжают синтезировать и освобождать белок теплового шока (HSP) 60 [4, 7].
У человека HSP делятся на две основные группы: конститутивные (HSC) и индуцируемые HSP.
Под действием физиологических условий HSC постоянно продуцируются; они являются внутриклеточным составляющим на молекулярном уровне и отвечают за упорядочение анаболизма, метаболизма и катаболизма.
HSP (стрессовые белки) быстро синтезируются клетками в ответ на различные физические, химические и физиологические воздействия для того, чтобы повысить функции защиты клетки [4].
Микробные HSP являются доминирующими антигенами и в иммуногенетике человека. В течение инфекционного процесса микроорганизмы значительно повышают синтез HSP для того, чтобы защититься от посторонних (внешних) иммунологических защитных механизмов. Иммунный ответ на него организма-хозяина может быть как защитным, так и патологическим.
Недиагностированная или неэффективно пролеченная микробная инфекция может привести к хронической персистенции патогенов.
На этой стадии происходит повышенная выработка как человеческих, так и микробных HSP, причем микробные HSP 60 отвечают в основном за развитие иммунопатологических процессов.
Антитела к сохраненным эпитопам микробных HSP 60 вступают в перекрестную реакцию с человеческим HSP 60, которая в итоге приводит к аутоиммунным ответам [4].
HSP 60 присутствует как в ретикулярных, так и в элементарных тельцах хламидий, но его активный синтез начинается только при непродуктивной латентной инфекции. Таким образом, при персистирующей ХИ идет активный синтез HSP 60. Иммунный ответ на хламидийный HSP 60 связан с инфекцией верхнего отдела урогенитального тракта [8, 9].
Персистирующая инфекция не поддается лечению антибиотиками, так как в неразвивающихся ретикулярных тельцах прекращаются метаболические процессы.
Диагноз этой формы болезни ставят на основании данных культурального исследования – обнаружение в мазках специфических мелких форм хламидийных включений, а также по данным серологического исследования: определение IgG- и IgA-АТ к основному белку наружной мембраны Ch. trachomatis и определение IgG-антител к HSP 60 Ch. trachomatis.
Материал и методы проведения исследования на хламидии
Цель исследования: определение IgG-антител к HSP 60 хламидий у больных хронической ХИ.
Под наблюдением находились 138 человек (136 женщин, 2 мужчины) в возрасте от 18 до 45 лет; из них обратившихся в КДЦ ГУ МНИИЭМ им. Г.Н.Габричевского по поводу ХИ 78 человек. Контрольную группу составили 60 человек без хламидийной урогенитальной патологии.
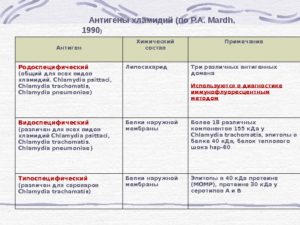
Серологические исследования проводили с помощью ИФА в тест-системах фирмы «Medac diagnostica» (Германия) к двум антигенам: родоспецифическому липополисахариду (ЛПС) хламидий r-ELISA (IgM-, IgG-, IgA-AT к Chlamydia) и основному белку наружной мембраны (IgG-, IgA-AT) Ch. trachomatis, а также IgG-антитела к рекомбинантному белку теплового шока (HSP) 60 Ch. trachomatis. Для уточнения видовой диагностики использовали тест-систему фирмы «Savyon» (Израиль), определяя IgM-, IgG-, IgA-антитела к C. pneumonia.
Положительным результатом к родоспецифическому ЛПС хламидий считали титр антител IgMі1:50, IgGі1:100, IgAі1:50; к C. trachomatis – IgGі1:50, IgAі1:50; к HSP 60 – IgGі1:50, к C. pneumonia – IgM і1,5; IgGі1,1; IgAі1,1.
Результаты и обсуждение
Из 138 человек, обследованных на определение специфических противохламидийных антител, у 78 человек выявлены антитела к Ch. trachomatis и у 60 человек, составивших контрольную группу, антитела к Ch. trachomatis не определены. Из 78 человек с выявленными антителами к Ch. trachomatis у 50 (64,1%) человек определены также IgG-антитела к HSP 60 хламидий.
Хроническая рецидивирующая ХИ отмечена у 50 человек в анамнезе в течение 3 лет и более. У всех (100%) выявлялись IgG-AT к C. trachomatis, IgA-AT – у 19 (38,0%) лиц (см. таблицу).
Для лиц с хронической инфекцией было характерно выявление специфических IgG- или IgG- и IgA-AT к C.
trachomatis на постоянном уровне, без динамики к снижению при неоднократном серологическом контроле, причем у некоторых пациентов в течение нескольких лет после проводимой (иногда неоднократно) комплексной адекватной терапии.
В сыворотках крови 50 пациентов с хроническим УГХ были выявлены IgG-АТ к HSP 60 хламидий в титрах 1:50 (n=23), 1:100 (n=10), 1:200 (n=17).
Наибольшие деструктивные изменения внутренних половых органов отмечены у женщин с высоким титром IgG-АТ (1:200) к HSP 60 хламидий: хронические сальпингоофориты, спаечный процесс в области придатков матки, внематочная беременность, бесплодие, неудачные попытки экстракорпорального оплодотворения.
У 16 (32,0%) пациенток выявлены нарушения функциональной активности маточных труб, полная или частичная их непроходимость, а у 28 (35,9%) – не выявлены.
В группе, составившей 28 человек, ХИ в анамнезе от 1 до 3 лет и более. IgG-AT к HSP 60 хламидий в этой группе не выявлены. В основном это пациентки, пролечившиеся от УГХ и проходившие плановый серологический контроль.
В этой группе нарушение функциональной активности или частичная непроходимость труб выявлена у 5 (17,8%) женщин. Таким образом, трубный фактор отмечен у 21 (26,9%) женщины из 78 лиц с выявленными антителами к C.
trachomatis, причем несколько выше этот процент был в группе с выявленными IgG-AT к HSP 60 хламидий (32,0%) по сравнению с группой без выявленного HSP 60 (17,8%, p
Источник: https://lames-ltd.ru/articles/diagnostic-hlamidiy-hlamidioza-hlamidiynyh-infektsiy/
Что такое белки теплового шока

Если температура повышается, живой организм реагирует на это, производя своеобразные соединения, получившие название «белки теплового шока».
Так реагирует человек, так отреагирует кошка, так реагирует любое существо, так как оно состоит из живых клеток.
Впрочем, не только лишь рост температуры провоцирует синтез белка теплового шока хламидий, других видов. Нередко провоцируют ситуации сильные стрессы.
Общая информация
Так как белки теплового шока производятся организмом только в специфических ситуациях, они имеют ряд отличий от продуцируемых нормально соединений. Период их образования отличается угнетением экспрессии основного белкового пула, играющего важную роль для метаболизма.
БТШ-70 эукариот, DnaK прокариот – это такая семья, в которую ученые объединили белки теплового шока, значимые для выживания на клеточном уровне.
Это означает, что благодаря таким соединениям клетка может продолжать функционирование даже в ситуации, когда стресс, нагрев, агрессивная среда противостоят этому.
Впрочем, белки этого семейства могут участвовать и в протекающих в нормальных условиях процессах.
Биология на микроскопическом уровне
Если домены идентичны на 100 %, тогда эукариоты, прокариоты более чем на 50 % гомологичны.
Ученые доказали, что в природе среди всех белковых групп именно 70 кДа БТШ – одна из наиболее консервативных. Посвящённые этому исследования были сделаны в 1988 и 1993 году.
Предположительно объяснить явление можно через шаперонную функциональность, присущую белкам теплового шока во внутриклеточных механизмах.
Как это работает?
Если рассматривать эукариоты, то под влиянием теплового шока происходит индуцирование генов БТШ. Если некоторая клетка избежала стрессовых условий, тогда факторы имеются в ядре, цитоплазме в качестве мономеров. Такому соединению не присуща активность связывания ДНК.
Переживая стрессовые условия, клетка ведет себя следующим образом: Hsp70 отщепляется, что инициирует продуцирование денатурированных белков.
БТШ формирует триммеры, активность меняет свой характер и задевает ДНК, что приводит со временем к аккумуляции компонентов в ядре клетки. Процесс сопровождается многократным ростом транскрипции шаперонов.
Безусловно, спровоцировавшая это ситуация со временем проходит, и к моменту, когда это случается, Hsp70 вновь может включиться в БТШ. Активность, связанная с ДНК, сходит на нет, клетка продолжает работать, как ни в чем не бывало.
Такую последовательность происходящего удалось выявить еще в 1993 году в исследованиях, посвященных БТШ, проведенных Моримото. Если организм поражен бактериями, тогда БТШ могут концентрироваться на синовиальной оболочке.
Зачем и почему?
Ученым удалось выявить, что БТШ формируются как результат влияния самых разных негативных, опасных для жизнедеятельности клетки ситуаций. Стрессовые, повреждающие влияния извне могут быть исключительно разнообразными, но приводящими к одному и тому же варианту. За счет БТШ клетка выживает при влиянии агрессивных факторов.
Известно, что БТШ подразделяются на три семейства. Кроме того, ученые выявили, что существуют антитела к белку теплового шока. Подразделение на группы БТШ производится с учетом молекулярной массы. Три категории: 25, 70, 90 кДа.
Если в живом организме есть нормально функционирующая клетка, тогда внутри нее наверняка найдутся различные белки, перемешанные между собой, довольно-таки сходные. Благодаря БТШ денатурированные белки, а также свернувшиеся некорректно, могут снова стать раствором.
Впрочем, кроме этой функции, есть и некоторые другие.
Что знаем и о чем догадываемся
До сих пор белок теплового шока хламидий, равно как и иные БТШ, не изучен окончательно.
Конечно, есть некоторые группы белков, о которых ученые располагают довольно большим объемом данных, а есть такие, которые еще только предстоит освоить.
Но уже сейчас наука дошла до того уровня, когда знания позволят говорить, что при онкологии белок теплового шока может оказаться действительно полезным средством, позволяющим победить одну из самых страшных болезней нашего века – рак.
Наибольшим объемом данных ученые располагают о БТШ Hsp70, способных вступать в связи с различными белками, агрегатами, комплексами, даже с аномальными.
Со временем происходит высвобождение, сопровождаемое соединением АТР. Это значит, что в клетке снова появляется раствор, а белки, прошедшие некорректно процесс свертывания, могут заново быть подвергнуты этой операции.
Гидролиз, соединение АТР – механизмы, сделавшие это возможным.
Аномалии и нормы
Сложно переоценить для живых организмов роль белков теплового шока. Любая клетка всегда содержит аномальные белки, чья концентрация может расти, если к этому есть внешние предпосылки. Типичная история – это перегрев или влияние инфекции.
Это означает, что для продолжения жизнедеятельности клетки необходимо срочно сгенерировать большее количество БТШ. Активируется механизм транскрипции, что инициирует выработку белков, клетка подстраивается под меняющиеся условия и продолжает функционировать. Впрочем, наравне с уже известными механизмами многое еще только предстоит открыть.
В частности, таким довольно большим полем для деятельности ученых являются антитела к белку теплового шока хламидий.
БТШ, когда полипептидная цепочка увеличивается, а они оказываются в условиях, делающих возможным вступление с нею в связь, позволяют избежать неспецифической агрегации и деградации.
Вместо этого фолдинг происходит в нормальном режиме, когда в процессе задействованы необходимые шапероны. Hsp70 дополнительно необходим при развертке полипептидных цепей при участии АТР.
Посредством БТШ удается достичь того, что неполярные участки также подвержены влиянию ферментов.
Бтш и медицина
В России ученые ФМБА смогли создать новый препарат, применив для его построения белок теплового шока. Лекарство от рака, представленное научными сотрудниками, уже прошло первичную проверку на подопытных грызунах, пораженных саркомами, меланомами. Эти эксперименты позволили уверенно говорить, что сделан значительный шаг вперед в борьбе с онкологией.
Ученые предположили и смогли доказать, что белок теплового шока – лекарство, а точнее, может стать основой для эффективного препарата, во многом именно благодаря тому, что эти молекулы формируются в стрессовых ситуациях. Так как они изначально организмом продуцируются, чтобы обеспечить выживание клеток, было сделано предположение, что при должной комбинации с другими средствами можно бороться даже с опухолью.
БТШ помогает препарату обнаруживать в больном организме пораженные клетки и справляться с некорректностью ДНК в них. Предполагают, что новый препарат станет в равной степени результативным для любого подтипа злокачественных заболеваний.
Звучит похоже на сказку, но врачи идут еще дальше – они предполагают, что излечение будет доступным на совершенно любой стадии.
Согласитесь, такой белок теплового шока от рака, когда пройдет все испытания и подтвердит свою надежность, станет бесценным приобретением для человеческой цивилизации.
Наиболее подробную информацию о надежде современной медицины рассказал доктор Симбирцев, один из тех, кто работал над созданием медикамента. Из его интервью можно понять, по какой логике ученые построили препарат и каким образом он должен принести эффективность. Кроме того, можно сделать выводы, прошел ли уже белок теплового шока клинические испытания или это еще впереди.
Как уже было указано ранее, если организм не переживает стрессовых условий, тогда продуцирование БШ имеет место в исключительно малом объеме, но он существенно возрастает с изменением внешнего влияния.
В то же время нормальный организм человека не в состоянии продуцировать такое количество БТШ, которое помогло бы победить появившееся злокачественное новообразование.
«А что произойдет, если ввести БТШ извне?» – подумали ученые и сделали эту идею основой для исследования.
Как это должно сработать?
Чтобы создать новое лекарство, ученые в лабораторных условиях воссоздали все необходимое, чтобы живые клетки начали продуцировать БТШ. Для этого был получен человеческий ген, претерпевший клонирование при применении новейшей аппаратуры. Бактерии, исследованные в лабораториях, видоизменялись до тех пор, пока не начали самостоятельно продуцировать столь желанный для ученых белок.
Научные работники на основе полученной при исследованиях информации сделали выводы о влиянии БТШ на человеческий организм. Для этого пришлось организовать рентгеноструктурный анализ белка. Сделать это совсем непросто: пришлось направить пробы на орбиту нашей планеты.
Это обусловлено тем, что земные условия не подходят для правильного, равномерного развития кристаллов. А вот космические условия допускают получение именно тех кристаллов, которые были нужны ученым.
По возвращении на родную планету подопытные образцы были разделены между японскими и русскими учеными, которые взялись за их анализ, что называется, не теряя ни секунды.
И что нашли?
Пока работы в этом направлении все еще ведутся. Представитель группы ученых сказал, что удалось точно установить: нет точной связи между молекулой БТШ и органом или тканью живого существа.
А это говорит об универсальности.
Значит, если белок теплового шока и найдет применение в медицине, он станет панацей сразу от огромного количества заболеваний – какой бы орган ни оказался поражен злокачественным новообразованием, его удастся вылечить.
Первоначально ученые изготовили препарат в жидкой форме – подопытным его вводят инъективно. В качестве первых экземпляров для проверки средства были взяты крысы, мыши. Удалось выявить случаи излечения как на начальных, так и на поздних стадиях развития болезни.
Текущая стадия именуется доклиническими испытаниями. Ученые оценивают сроки ее завершения не менее чем в год. После этого придет время клинических испытаний. На рынке новое средство, возможно, панацея, будет доступно еще через 3-4 года.
Впрочем, как отмечают ученые, все это реально лишь в том случае, когда проект найдет финансирование.
Ждать или не ждать?
Конечно, обещания врачей звучат привлекательно, но в то же время справедливо вызывают недоверие.
Сколько времени человечество страдало от рака, как много жертв у этой болезни было в последние несколько десятилетий, а тут обещают не просто эффективный препарат, но настоящую панацею – от любого вида, на любом сроке.
Да как можно поверить в такое? А хуже того – поверить, но не дождаться, или дождаться, но окажется, что вовсе средство не так хорошо, как того ожидали, как это было обещано.
Разработка препарата – это методика генной инженерии, то есть наиболее передовой области медицины как науки. Это означает, что при должном успехе результаты и правда должны быть впечатляющими. Впрочем, одновременно это означает, что процесс исключительно дорогостоящий.
Как правило, инвесторы готовы вкладывать довольно большие средства в многообещающие проекты, но когда тематика настолько громкая, давление большое, а временные рамки довольно размыты, риски оцениваются как огромные.
Это сейчас звучат оптимистичные прогнозы на 3-4 года, но все знатоки рынка хорошо знают, сколь часто временные рамки расползаются до десятилетий.
Удивительно, невероятно… или все-таки?
Биотехнологии – это область, для обывателя закрытая к пониманию. Поэтому остается только надеяться на слова «успешность доклинических испытаний». Рабочее наименование препарат получил «Белок теплового шока».
Впрочем, БТШ – это только главный компонент медикамента, обещающего стать прорывом на рынке лекарств против онкологии. Кроме него, в состав предполагается включение еще ряда полезных веществ, что будет гарантом действенности средства.
А возможным все это стало благодаря тому, что новейшие исследования БТШ показали, что молекула не просто помогает уберечь от повреждения живые клетки, но еще и является для иммунитета этаким «указующим перстом», помогающим выявить, какие клетки поражены опухолью, а какие нет.
Проще говоря, при появлении в организме в достаточно большой концентрации БТШ, как надеются ученые, иммунный ответ сам по себе уничтожит больные элементы.
Надеяться и ждать
Подводя итоги, можно сказать, что новинка против опухоли основана на том, что организм и сам имеет средство, которое могло бы уничтожить новообразование, просто от природы оно достаточно слабое.
Концентрация настолько мала, что ни о каком терапевтическом эффекте не приходится и мечтать. В то же время частично БТШ находятся в клетках, не пораженных опухолью, и из них молекула никуда не «уйдет».
Поэтому и необходима поставка полезного вещества извне – чтобы оно далее директивно влияло на пораженные элементы.
Между прочим, пока ученые предполагают, что даже побочных эффектов у препарата не будет – и это при столь высокой результативности! А объясняют такое «волшебство» тем, что исследования показали – токсичности нет. Впрочем, окончательные выводы будут сделаны, когда доклинические испытания подойдут к концу, что потребует не менее года.
Источник: https://FB.ru/article/317524/chto-takoe-belki-teplovogo-shoka





