Плюсы и минусы искусственной инсеминации
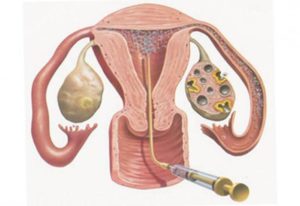
Одним из первых методов вспомогательной репродуктивной технологии стала искусственная инсеминация. Апробированная еще в 1790 году, она успешно справляется с возложенной на нее задачей и сегодня, позволяя многим бездетным парам зачать малыша.
Что такое искусственная инсеминация (ИИ)
Искусственная инсеминация – манипуляция, при которой во внутренние половые органы пациентки вводится семенная жидкость. Естественная инсеминация наступает во время интимной близости. Искусственная процедура проводится в условиях клиники, она исключает половой акт.
Процедуру искусственной инсеминации используют в качестве альтернативы экстракорпоральному оплодотворению. Эти методики кардинально отличаются друг от друга.
Ведь метод ЭКО подразумевает оплодотворение яйцеклетки сперматозоидом вне тела женщины в условиях лаборатории. Тогда как при ИИ зачатие происходит в естественных условиях — в женском теле.
В зависимости от того, какой выявлен фактор бесплодия, врач порекомендует женщине проведение искусственной инсеминации или ЭКО.
Назначение ИИ возможно в двух случаях:
- Женское или мужское бесплодие, вызванное заболеваниями репродуктивной системы;
- Желание женщины, не имеющей постоянного полового партнера, стать матерью.
Рассмотрим, какие показания к инсеминации есть у женщин.
Вагинизм
Патология, вызванная спазмами влагалищных мышц, возникающих во время любого проникновения во влагалище. Во время интимной близости, гинекологической процедуры или даже использования тампона женщина испытывает боль, которую провоцируют мышечные сокращения.
Эндоцервицит
Болезнь вызвана воспалительными процессами, происходящими в слизистой оболочке маточной шейки. Вызвать ее могут инфекционные поражения, травмирование половых органов, несоблюдение личной гигиены, гормональный сбой и другие факторы.
Несовместимость
Иммунная система женщины видит в сперматозоидах мужа опасность, воспринимая их в качестве чужеродных агентов. Иммунитет мгновенно атакует пришельцев, поэтому чаще всего они даже не успевают даже «добежать» до яйцеклетки.
Операции на шейке матки
После любого оперативного вмешательства на тканях образуются рубцы. От их размера и количества зависит оставшийся «проход», по которому должны двигаться представители семенной жидкости. Если он слишком мал, сперматозоиды не смогут пройти «препятствие» и встретиться с яйцеклеткой.
Аномальное расположение половых органов
Строение здоровой женской репродуктивной системы полностью подчинено возможному зачатию. Если же расположение органов или их форма не соответствует норме, сперматозоиды не смогут выполнить возложенные на них природой функции.
Дефицит эстрогенов
Защитой для очень уязвимой женской половой системы от патогенной микрофлоры, инфекций и бактерий служит густая и вязкая слизь, которая располагается на шейке матки. Она не дает проникнуть дальше положенной границы и сперматозоидам, исключая зачатие.
Однако у здоровой женщины к моменту наступления овуляции слизь начинает менять консистенцию, становясь менее вязкой. В день овуляции она настолько «разжижается», что семенная жидкость с легкостью преодолевает все преграды, следуя по намеченному маршруту.
причина такого «поведения» маточной слизи – увеличенная выработка эстрогенов к моменту овуляции. При нарушениях гормонального фона нужное количество гормонов не поступает в организм, поэтому на концентрацию слизи повлиять некому.
Необъяснимое бесплодие
Если после проведенных диагностических мероприятий выяснить причину бесплодия не удалось, врач предлагает провести ВМИ (внутриматочную инсеминацию). Сказать точно, насколько эффективна будет эта методика, в этом случае сложно: иногда после нескольких безрезультативных попыток пару направляют на ЭКО.
Нарушение овуляторной функции
Зачатие может наступить только в овуляционный период. Если он по каким-то причинам не происходит, без соответствующей лечебной корректировки женщина не может стать матерью.
Мужской фактор
Методика искусственной инсеминации показана и при мужских проблемах:
- При варикоцеле;
- тератозооспермии;
- азооспермии;
Наличие генетических заболеваний у супругов – еще один показатель к проведению ИИ.
Инсеминация спермой не назначается в следующих случаях:
- У женщины зафиксирован воспалительный процесс в органах малого таза;
- Есть болезни, передающиеся половым путем;
- Полная непроходимость маточных труб или их отсутствие.
Спермой мужа или донора?
От того, чья сперма будет использована при ИИ, выделяют две разновидности процедуры:
- Гомологическую;
- Гетерологическую.
Если мужчина здоров, проводится гомологическая искусственная инсеминация спермой мужа (ИИСМ). Когда у супруга женщины выявлены патологические нарушения репродуктивного здоровья или пациентка не имеет постоянного полового партнера, используется гетерологическая инсеминация донорской спермой (ИИСД).
Техника выполнения процедуры остается неизменной, независимо от того, была ли использована сперма донора или свежесобранный биологический материал
Подготовка
Перед искусственной инсеминацией паре нужно пройти тщательное обследование, которое включает консультацию узких специалистов и лабораторные исследования. Такая детальная проверка состояния женского и мужского организма нужна, чтобы максимально увеличить шансы на успех процедуры и на благополучную беременность.
Подготовка к искусственной инсеминации начинается с посещения узких специалистов:
- Терапевта;
- Гинеколога;
- Андролога;
- Уролога;
- Маммолога;
- Эндокринолога.
Если будут обнаружены заболевания, врач назначит дополнительные консультации специалистов и соответствующее лечение. Обязательно нужно сдавать анализы перед инсеминацией. Их результаты позволят дать оценку общему состоянию пациента и исключить опасные патологии.
Перед процедурой проводят следующие лабораторные исследования:
- Общий анализ крови;
- Анализ мочи;
- Биохимия крови;
- Исследование на ИППП;
- На половые гормоны;
- На резус-фактор.
Спермограмма позволяет оценить качество сперматозоидов и возможность их использования.
По показаниям проводятся следующие процедуры:
- Гистеросальпингография;
- Лапароскопия;
- Бистеросальпингоскопия;
- Биопсия эндометрия.
Также перед процедурой ИИ назначается ультразвуковое исследование матки и маточных труб, яичников, почек, молочных желез и сердца. Особенно важны показания ультразвукового исследования при проведении фолликулометрии. Суть исследования состоит в отслеживании на протяжении нескольких месяцев созревание фолликулов и наступление овуляции.
При подготовке к ИИ партнеру следует отказаться от алкоголя и сигарет. Также важно воздержаться от интимной близости за 3-4 дня до инсеминации.
Как проходит процедура инсеминации
Искусственная инсеминация проводится четырьмя методами:
- Внутривлагалищным;
- Внутриматочным;
- Внутритрубным;
- Внутриматочным интраперитонеальным.
Внутривлагалищный способ — самый простой, требующий мало подготовки. Он похож на естественный процесс инсеминации. Используется свежая сперма либо замороженный донорский биологический материал.
Проводится процедура следующим образом. Женщина располагается в гинекологическом кресле или на специальном столе. В ее влагалище вводят расширяющие зеркала, которые позволяют облегчить доступ к маточной шейке.
Подготовленную сперму врач набирает в шприц с тупым наконечником, максимально близко подносит его к шейке матки и «впрыскивает» ее на слизистую оболочку. Инструменты удаляются, а женщина остается лежать на спине 1час, чтобы исключить вытекание семенной жидкости.
Затем процедура считается оконченной, и пациентка отправляется домой.
Внутриматочный способ считается более эффективным. После расширения влагалища с помощью зеркал сперма набирается в шприц, к которому присоединен тонкий и длинный катетер для инсеминации. Его вводят в полость матки через шейку, а затем выдавливают из шприца сперму.
Процедура предусматривает использование очищенной спермы. Свежие сперматозоиды чаще всего вызывают сильное сокращение мышц матки, и шансы на зачатие снижаются. Также возможна тяжелая аллергическая реакция.
Внутритрубный способ инсеминации заключается во введении очищенной спермы в маточные трубы, где находится яйцеклетка.
Внутриматочная интраперитонеальная процедура предусматривает введение в маточную полость под незначительным давлением специальной жидкости с очищенными сперматозоидами. Такой способ «гарантирует» проникновение раствора в брюшную полость через маточные трубы. Поэтому шансы на зачатие увеличиваются, ведь поток семенной жидкости проходит по всему пути следования яйцеклетки.
Эту методику ИИ проводят, если у женщины не выявлена причина бесплодия или предыдущие техники оказались безрезультатными.
Больно ли делать искусственную инсеминацию? Нет, процедура безболезненная. Некоторые женщины могут чувствовать незначительный дискомфорт во время введения гинекологических зеркал, который пройдет сразу после их установки. Пациенткам с вагинизмом процедуру делают, предварительно погрузив ее в медикаментозный сон.
В зависимости от фактора, вызвавшего бесплодие, искусственная инсеминация проводится с ориентиром на естественные биологические ритмы женщины или со стимуляцией яичников. Рассмотрим их особенности.
В естественном цикле
искусственная инсеминация в естественном цикле проводится во время периовуляторного периода. так называют время выхода яйцеклетки из фолликула и продвижения ее к матке. поэтому перед процедурой крайне важно высчитать день цикла, когда у женщины произойдет овуляция.
расчеты можно проводить несколькими способами: измерять ректальную температуру или использовать тесты на овуляцию. однако самым эффективным способом определения овуляции считается узи, которое делают с периодичностью в 1-3 дня, чтобы не пропустить «день икс».
эта серия исследований называется фолликулометрия.
идеально, если искусственная внутриматочная инсеминация проводится несколько раз. первая процедура — за день или два до предполагаемой овуляции, а вторая – непосредственно в «день икс». чтобы повысить вероятность зачатия, ии могут провести еще раз после овуляции.
со стимуляцией яичников
инсеминация со стимуляцией яичников показана женщинам с нарушением менструального цикла. перед ее проведением пациентка принимает ряд гормональных препаратов, которые «выстраивают» нужную концентрацию гормонов.
стимуляция овуляции позволяет добиться созревания максимального количества фолликулов, следовательно, увеличить шансы на наступление на зачатия.
процедура проводится под строгим контролем узи, может сопровождаться побочными эффектами, например, гиперстимуляцией яичников.
ощущения после процедуры
Процессы, происходящие в маточной полости после искусственной инсеминации, ничем не отличаются от естественного оплодотворения. Шансы на возникновение беременности составляют приблизительно 15-20%. Причем, по статистике, они увеличиваются, когда процедура проводится во второй раз.
Если 3-4 часа после инсеминации болит живот, беспокоиться не стоит: симптом вызван раздражением стенок матки и пройдет самостоятельно. А вот влагалищных выделений после процедуры быть не должно. Если появились белые выделения после инсеминации, это означает, что часть введенной семенной жидкости вытекла, снизив вероятность зачатия.
Оценку успешности проведенной процедуры проводят на 10 день после инсеминации. Можно сделать это и на 14 дпо. Однако появление кровянистых выделений из влагалища, которые сопровождаются тянущими болями внизу живота, свидетельствуют о том, что зачатие не состоялось.
Первые признаки беременности после инсеминации ничем не отличаются от тех, которые ощущает женщина при естественном зачатии: утренняя тошнота, общее недомогание, отсутствие месячных. Подтвердить «беременные» симптомы можно с помощью теста на беременность или анализа крови на ХГЧ.
Сколько стоит искусственная инсеминация
Каждая клиника выставляет свою стоимость за процедуру. Одни рассчитывают общую сумму, независимо от количества проведенных манипуляций (от 20 000 до 25 000 рублей). Другие указывают стоимость конкретной процедуры, а по завершении процесса подсчитывают общую цену.
Процедуру ИИ можно сделать по ОМС бесплатно.
Искусственная инсеминация в домашних условиях
Без медицинского контроля проводить искусственную инсеминацию имеет смысл только в том случае, если женщина здорова и использует донорскую сперму. Дело в том, что дома можно проводить только влагалищную процедуру. Внутриматочную инсеминацию без контроля УЗИ делать нельзя. Поэтому использование этого метода в домашних условиях при лечении бесплодия бессмысленно.
Источник: https://MyZachatie.ru/vrt/iskusstvennaya-inseminatsiya.html
Инсеминация – что это такое: как проходит процедура и каковы ее последствия, как делается
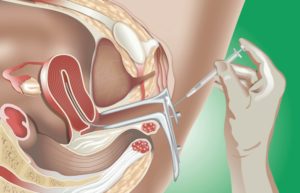
В современной гинекологии есть немало методик, позволяющих забеременеть искусственным путем. Большой популярностью пользуется ЭКО и его разновидности, но часто на практике применяется инсеминация. О том, что это такое и как проходит данная процедура, читайте ниже.
Описание методики
Данным термином обозначается сравнительно простая процедура. Инсеминация в медицине – это введение мужского семени в половые пути женского организма.
Оказавшись в естественной среде, сперматозоиды путем естественного отбора добираются до яйцеклетки, и один из них (или несколько) оплодотворяют ее.
Отличием данной методики от простого полового акта, который влечет за собой зачатие ребенка, является то, что самого этого акта быть не должно.
Партнеры даже могут находиться на огромном расстоянии и не касаться друг друга. Также отметим, что сперма вводится в женский организм с помощью специальных технических приспособлений. Более того, женщина должна проходить процедуру в период овуляции и быть полностью здоровой.
Показания к проведению процедуры
Если проблема невозможности зачатия кроется непосредственно в женском организме, то основные показания к инсеминации будут следующими:
- Наличие эндоцервицита. Так называются различного рода воспаления в области внутренних половых органов.
- Болезнь вагинизм. Она характеризуется сильнейшими спазмами, которые сопровождают любое проникновение во влагалище. Половой акт для женщины с таким недугом – роскошь непозволительная, поэтому ее погружают в медицинский сон и вводят в половые пути сперму.
- Иммунологическая несовместимость. Организм женщины, защищая себя от болезней и посторонних микроскопических тел, начинает вырабатывать антитела, уничтожающие сперматозоиды постоянного партнера. Спермии погибают быстрее, чем добираются до яйцеклетки.
- Рубцы, оставленные на шейке матки после операции, могут стать причиной стопорения спермы на пути к яичнику.
- Недостаточное количество эстрогенов.
- Отсутствие постоянного партнера и желание иметь ребенка.
Обратите внимание! Воспаления могут быть вызваны травмами, патологиями, наследственным фактором или же пренебрежением правилами гигиены.
Воспалительные очаги делают половой акт болезненным. Более того, они служат препятствием на пути сперматозоидов к яйцеклетке. В результате шансы оплодотворения естественным путем сводятся к минимуму и женщине прописывается искусственная внутриматочная инсеминация.
Показания к искусственной инсеминации, основанные на мужских проблемах бесплодия:
- По тем или иным причинам семя мужчины (здоровое) не может попасть во влагалище в ходе полового акта.
- Ретроградная эякуляция. В момент семяизвержения сперма не выходит наружу, а попадает в мочеиспускательные пути.
- Олигоспермия или олигозооспермия – малое количество сперматозоидов в эякуляте.
- Астенозооспермия – снижение подвижности сперматозоидов.
- Когда мужчине предстоит лечение рака, то бишь химиотерапия, предварительно рекомендуется сдать сперму. С наступлением подходящего для зачатия момента будет проведена искусственная инсеминация.
К сожалению, о том, что такое бесплодие с мужской стороны, знают многие пары.
Бывает, что даже искусственные методы оплодотворения не дают результатов, так как по тем или иным медицинским причинам предполагаемый отец не наделен репродуктивной способностью.
В подобных случаях доктора предлагают инсеминацию спермой донора.
Какие же существуют показания с осеменению с помощью постороннего биоматериала:
- азооспермия – полное отсутствие сперматозоидов в половом семени;
- некроспермия – семя, наполненное мертвыми половыми клетками;
- наличие у предполагаемого отца генетических заболеваний, которые могут передать по наследству малышу;
- отсутствие мужа или постоянного партнера.
Проведение
Пришло время узнать, что из себя представляет сама инсеминация. Как проходит процедура, сколько она длится и что случается потом.
Итак, внедрение в половые пути мужского семени искусственным путем производится в специально оборудованном кабинете.
В назначенный день женщина приходит к врачу. Инсеминация длится не более часа, после чего будущая мать отправляется домой.
В данном вопросе важно, в какой именно день будет проходить процедура. Рассчитывается момент предполагаемой овуляции, и в последующие 24 часа, после выхода яйцеклетки, вводят сперматозоиды.
В зависимости от особенностей организма женщины и строения спермы мужчины, искусственная инсеминация может быть нескольких видов:
- Вагинальная. Самый распространенный и приближенный к естественному метод. Во влагалище женщины вводятся расширяющие зеркала. К шейке матки доктор подносит шприц, наполненный спермой, которую он вводит в половые пути. После этого все приспособления убираются, а женщине в гинекологическом кресле нужно провести еще час до полного «усвоения» семени.
- Внутриматочная. Процедура отличается от предыдущей тем, что к шприцу подсоединяется трубка, которая достигает самой матки. Именно туда впрыскивается мужское семя. Важно отметить, что сперма должна быть обработанной, а не свежей, так как в противном случае у женщины может начаться аллергия.
- Внутриматочная интраперитонеальная. При такой методике эффективность инсеминации повышается в разы. Заранее полученная и обработанная сперма перемешивается со специальным раствором, и все это вводится в полость матки под небольшим давлением. Благодаря этому семя попадает не только в саму матку, но и в маточные трубы, а также в брюшную полость. Вероятность того, что созревшая яйцеклетка на своем пути встретит сперматозоиды, повышается в разы.
Последствия инсеминации нельзя предугадать. Все весьма индивидуально, зависит как от пациентки, так и от качества работы доктора.
Вот приблизительный список того, что может случиться после процедуры:
- аллергическая реакция может быть вызвана попаданием чужеродных тел в организм женщины. Более того, аллергию вызывают также дополнительные смеси, которые используются при внутриматочных инсеминациях, и плохо обработанная сперма;
- падение давления. Такое случается, если доктор слишком грубо задел маточные трубы или же эти органы у женщины оказались чересчур чувствительными;
- многоплодная или внутриматочная беременность;
- занесение инфекции во внутренние половые органы.
Все, что происходит позднее, уже считается признаками беременности. Это тянущие ощущения в области живота, боль и набухание груди, коричневые выделения и небольшое повышение температуры тела. Если же менструальный цикл после процедуры снова начался, значит, методика оказалась неэффективной.
Результативность
Увы, прогнозы тут не весьма утешительные. По статистике, эффективность инсеминации равна в среднем 17 процентам на одну попытку.
Конечно же, если длительное время старания зачать малыша естественным путем не дают своих результатов, то данная методика становится первой на пути к желаемому.
Она повышает в значительной мере шансы завести ребенка потому, что процесс проходит строго под наблюдением врачей.
Обратите внимание! Методика оплодотворения выбирается исходя из особенностей патологий половой системы женщины или спермы мужчины.
Вывод
Зная, что же такое инсеминация в гинекологии, можно получить надежду на решение давно наболевшей проблемы. Эта процедура не слишком дорого стоит, она простая и практически безболезненная, потому лидирует среди методов искусственного оплодотворения. Беременность с месячными читайте у нас на сайте.
Источник: https://beremenno.ru/zachatie/inseminatsiya-chto-eto-takoe.html
Все о том, как проводят внутриматочную инсеминацию
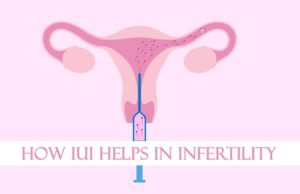
Внутриматочная инсеминация (ВМИ) – наиболее бюджетный, технически простой и малоинвазивный из всех методов вспомогательных репродуктивных технологий, практикуемый уже более 200 лет (в России применяется с 1987 г).
В отличие от ЭКО, извлечение яйцеклетки не требуется. Заранее подготовленные сперматозоиды вводят в полость матки, минуя влагалище и шейку.
Суть метода заключается в увеличении концентрации мужских гамет вокруг яйцеклетки для повышения шансов на ее оплодотворение.
Показания
Показания к инсеминации у женщин (женский фактор):
- Анатомические дефекты шейки матки (сперматозоиды не достигают яйцеклетки из-за физических препятствий на их пути);
- Цервикальное бесплодие (слизь, защищающая вход в матку, содержит вещества, повреждающие мембраны сперматозоидов);
- Воспаление слизистой оболочки, устилающей вход в матку (хронический эндоцервицит);
- Спаечные процессы в малом тазу (разрастания соединительной ткани, которые мешают продвижению сперматозоидов);
- Вагинизм (судороги половых путей при попытке проникновения);
- Аллергия на сперму;
- Повышенная кислотность среды влагалища, которая убивает сперматозоиды.
Врач акушер-гинеколог Аблялимова Альбина о показаниях и эффективности внутриматочной инсеминации
Показания у мужчин (мужской фактор):
- Сниженная оплодотворяющая способность спермы (но не до критического уровня) и ее малый объем.
- Повышенная вязкость семенной плазмы.
- Сексуальные расстройства, которые препятствуют совершению нормального полового акта.
- Положительный MAR-тест (организм вырабатывает антитела к собственным сперматозоидам).
- Ретроградная эякуляция (сперматозоиды оказываются в мочевом пузыре).
- Гипоспадия (неправильное расположение мочеиспускательного канала, из-за чего сперма не попадает в половые пути).
Внутриматочная инсеминация также показана при идиопатическом бесплодии, когда естественная беременность не наступает несмотря на нормальные результаты анализов.
Противопоказания к процедуре в основном касаются только женщин. Это дефекты матки, половые инфекции, опухолевые поражения репродуктивных органов, патологии маточных труб.
Для мужчин прямым противопоказанием является неблагоприятный генетический прогноз. В таком случае рекомендуется воспользоваться донорской спермой (ИИСД – искусственная инсеминация донорской спермой).
Она заранее проверена, обработана и подвергнута криоконсервации.
При тяжелой форме тератозооспермии (мало морфологически нормальных сперматозоидов) или астенозооспермии (низкая подвижность) инсеминация нецелесообразна. Должно быть минимум 5 млн.
подвижных гамет и более 4% с нормальной морфологией по Крюгеру. Если более 30% сперматозоидов с патологиями (по ВОЗ), то шансы на успех процедуры существенно снижаются.
Если три попытки внутриматочной инсеминации оказались непродуктивными, то рекомендуют ЭКО.
Подготовка пары: анализы, стимуляция, предварительная обработка спермы
Перед проведением инсеминации пара проходит обязательное обследование. Женщиной занимается репродуктолог-гинеколог, мужчиной – уролог-андролог.
Состав анализов для женщин:
- Анализ крови (также нужно знать группу и резус-фактор), общий анализ мочи.
- Цитология клеток шейки матки (на наличие атипичных форм).
- Оценка гормонального профиля.
- Исследование на ЗППП.
- Анализ крови на наиболее опасные инфекции.
Обязательна проверка проходимости маточных труб, поскольку оплодотворение происходит именно в них. Потом уже яйцеклетка следует в матку и закрепляется в ней.
У мужчин перечень анализов существенно короче: мазки на половые инфекции, спермограмма (два раза с интервалом в две недели), MAR-тест и кровь на ВИЧ, сифилис и гепатиты.
При обнаружении патологий спермы назначают более глубокое обследование и схему лечения для стимуляции сперматогенеза.
Если сперматозоидов слишком мало, то необходимое для инсеминации количество собирают за несколько эякуляций (каждую предыдущую порцию замораживают).
Об особенностях проведения MAR-теста рассказывает эмбриолог Дубко Татьяна Владимировна
Подготовка спермы
Для искусственной инсеминации спермой мужа (ИИСМ) эякулят необходимо сдать за 1,5-2 часа до процедуры. Предварительная подготовка мужчины такая же, как и перед обычной спермограммой: воздержание 4-5 дней, правильное питание, исключение стрессов, перегревов, интоксикаций, кофеина.
Подготовка мужчины к сдаче анализов
Этапы подготовки сперматозоидов:
- Сначала сперму отстаивают около получаса до разжижения.
- Затем помещают в центрифугу, где отсеиваются наиболее жизнеспособные сперматозоиды (при этом они не повреждаются). Параллельно происходит их очищение от плазмы.
- Полученный концентрат сперматозоидов (объем примерно 0,2-0,5 мл) помещают в специальную среду, где половые клетки обогащаются белками и минералами.
Подготовленных сперматозоидов вводят внутриматочно или замораживают для последующей инсеминации. Если сперма сдается в качестве донорской, то ее замораживают не менее чем на полгода, а размораживают за час до инсеминации, после чего проводят повторную проверку.
Подготовка яйцеклеток
Инсеминация будет успешной только в том случае, если у женщины в яичнике созрела яйцеклетка, вышла из фолликула (он называется периовуляторным, или доминирующим) и двинулась по маточной трубе – произошла овуляция. Процесс контролируется при помощи УЗИ (фолликулометрия).
Если овуляция затруднена, то производят предварительную мягкую гормональную стимуляцию (индукцию яичников). Для этого вводят препараты, повышающие уровень фолликулистимулирующего гормона (ФСГ).
По УЗИ определяют, когда фолликулы готовятся лопнуть, вводят хорионический гонадотропин (стимулятор), а через сутки проводят инсеминацию.
Уровень гормонов по фазам менструального цикла
Инсеминация в индуцированном (стимулированном) цикле более эффективна (в 2-3 раза), поскольку в естественных условиях организм женщины обычно производит всего одну яйцеклетку в месяц (цикл может вообще «выпасть» − месяц без овуляции). Гормоны активизируют яичники, в результате чего выходит сразу несколько зрелых яйцеклеток.
Показания к стимуляции:
- Возраст старше 35 лет;
- Патологический дисбаланс половых гормонов;
- Мало фолликулов для производства яйцеклеток (сниженный овариальный резерв);
- Неудачные попытки инсеминации в естественном цикле;
- Нерегулярный менструальный цикл.
Стимуляция имеет существенный недостаток – вероятность многоплодной беременности, при которой эмбрионы могут неправильно развиваться, а родившиеся дети часто болеют.
Возможные осложнения инсеминации (случаются очень редко):
- Аллергия на вводимые препараты.
- Синдром гиперстимуляции яичников.
- Риск развития внематочной беременности (оплодотворенная яйцеклетка прекратила движение по маточной трубе и начала развиваться в ее полости).
В последнем случае яйцеклетка останавливается в маточной трубе из-за патологии слизистого эпителия – он перестает выполнять транспортную функцию. Эту проблему невозможно диагностировать во время предварительной подготовки.
Ход процедуры и осложнения
Инсеминацию проводят в обычном гинекологическом кресле (в литотомическом положении) без применения наркоза. Если у женщины изогнутая шейка матки или низкий болевой порог, то по ее просьбе будут приняты меры для обезболивания. Предварительно область шейки матки осматривают и при необходимости удаляют излишки секрета (слизи).
Концентрат сперматозоидов вводят в шейку матки при помощи тонкого гибкого катетера, соединенного со шприцем.
Иногда (анатомические особенности шейки, плохое раскрытие) требуется применение дополнительных инструментов (цервикального держателя, катетера «с памятью»).
В ряде клиник процесс отслеживается на мониторе, на котором можно увидеть, как сперматозоиды распространяются по матке. Схема внутриматочной инсеминации приведена ниже:
Процедура длится всего 2-3 минуты, затем женщине необходимо побыть в горизонтальном положении около получаса. Это нужно для того, чтобы проверить реакцию матки на введение сперматозоидов.
В течение первых часов возможны дискомфортные ощущения внизу живота. Их усиление может свидетельствовать о развитии тазовой инфекции (в двух случаях из тысячи).
Иногда возникает вазовагальная реакция, проявляющаяся понижением давления, усиленным потоотделением. Тяжелое состояние купируют инъекцией атропина.
В некоторых случаях возникает аллергия на компоненты жидкости, которой обрабатывают сперматозоиды перед введением. Для склонных к аллергии женщин рекомендовано использовать промывающую среду без альбумина и антибиотиков.
Если через несколько дней после инсеминации женщина ощущает сильные боли внизу живота, то следует незамедлительно обратиться к врачу. Это может быть признаком подкрута яичника, кровоизлияния в желтое тело (временная железа, образующаяся после овуляции). При своевременном обращении проблема решается медикаментозно.
Проведение внутриматочной инсеминации в медицинском центре «Женское Здоровье» в городе Ноябрьск
Заниматься сексом после инсеминации можно и даже нужно – так организму будет проще «понять», что все произошло естественно и настроиться на беременность. Опасения, что матка во время оргазма «выбросит» оплодотворенную яйцеклетку, беспочвенны. Будущий эмбрион образуется в трубе и движется по ней еще несколько дней (от 5 до 10).
Через 2 недели делают анализ крови на ХГЧ (тест на беременность), окончательно беременность подтверждают при помощи УЗИ. При положительном результате врач может назначить медикаментозную гормональную поддержку.
Эффективность
Искусственная инсеминация не относится к высокоэффективным методам репродуктивных технологий. Вероятность успешного исхода с первого раза не превышает 15-20%. Через 3-4 попытки беременеют 87% женщин.
Результат инсеминации зависит от точности выбора периода, состояния репродуктивных органов женщины и качества сперматозоидов мужчины. Больше всего шансов у пар до 35 лет.
Для повышения эффективности в ряде клиник через день проводят еще две инсеминации (то есть всего 3 процедуры). Это своеобразная страховочная мера, поскольку в первый раз организм в состоянии стресса блокирует всякую возможность оплодотворения, а затем адаптируется. По статистике большинство беременностей наступает при трех попытках.
Инсеминация в домашних условиях
Теоретически инсеминацию можно провести в домашних условиях самостоятельно, но она будет не внутриматочной, а внутривлагалищной. Вводить сперму внутрь шейки может только специалист в условиях стационара стерильными инструментами.
В противном случае велик риск инфицирования и травмирования. Внутрь канала проникнуть не получится, поскольку он плотно сомкнут. Важно учесть, что попадание нативной (свежей) спермы в матку может спровоцировать анафилактический шок.
Эффективность процедуры также снижается, поскольку сперматозоиды не подготовлены.
Домашняя инсеминация имеет шансы на успех, если спермограмма в норме, а у женщины нет проблем с маткой и выстилающим ее эндометрием. Сперму можно ввести во влагалище, предварительно забрав ее в шприц без иглы. Такой метод целесообразен при вагинизме у женщины или сексуальных проблемах у мужчины (некоторые не могут эякулировать во влагалище).
Где делать, цены
Стоимость внутриматочной инсеминации на сайтах клиник обычно указывается без учета лекарств. Если требуется дополнительная стимуляция яичников, то цена увеличится. Примеры клиник:
- «Витро-клиник» (Москва): процедура − 30100 руб. (спермой донора – 63100 руб.), программа стимуляции сперматогенеза – 19250 руб.
- «Центр ЭКО» (сеть): однократная инсеминация – 25890 руб., двукратная – 32890 руб., со стимуляцией суперовуляции – 39890 руб.
- «Мать и дитя» (сеть): 38970 руб.
- Клиника «Мама» (Москва): от 21546 руб.
Больше всего положительных отзывов о клинике «Мама» и «Мать и дитя».
По полису ОМС инсеминацию можно сделать бесплатно. Для этого необходимо сдать анализы, подать документы в Комиссию (региональному представителю Минздрава) и дождаться ответа (в течение 2 недель).
Отзывы
Карина, 33 года: «Если есть проблемы со спермой мужа, то время на инсеминацию лучше не тратить. У нас дочка получилась с первого раза (но это с морфологией 4% по Крюгеру), а знакомые «пролетали» несколько лет (морфология 1%), пока ЭКО не сделали».
Елена, 27 лет: «Трижды пробовали инсеминацию с астеноспермией – все бесполезно. Подозревала, что с малоподвижными сперматозоидами ничего не выйдет, но врач уж очень убеждал, что надо попробовать. Ищите хороших специалистов, которые адекватно расценят ваши шансы на успех».
Заключение
Внутриматочная инсеминация эффективна только при условии наличия благоприятных условий для ее проведения. Процедура по сравнению с ЭКО, на первый взгляд, относительно недорогая, но если совокупить все расходы начиная от первичной консультации, разница получается не такая существенная.
Источники:
Источник: https://muzhchina.info/fertilnost/vnutrimatochnaya-inseminaciya
Внутриматочная инсеминация
Несмотря на разработку инновационных методов диагностики и лечения проблем в репродуктивной сфере, по статистике, бесплодие остаётся актуальным для 12–18% молодых пар. В последнее время специалисты наблюдают тенденцию увеличения доли мужского фактора в формировании патологий.
Часто на снижение фертильности влияют неблагоприятные нюансы: неправильный образ жизни, издержки профессии, плохая экологическая обстановка, вредные привычки, воспалительные заболевания органов малого таза.
Иногда даже их устранение не меняет ситуацию, и зачатие возможно лишь с использованием вспомогательных репродуктивных технологий.
Показания к проведению внутриматочной инсеминации
Искусственная инсеминация – это специальная медицинская технология, которая предусматривает ввод подготовленной или необработанной спермы во влагалище, цервикальный канал или матку. Первая задокументированная процедура по этой методике была проведена ещё в 1770 г.
Её целесообразно назначать лишь при условии нормальной проходимости маточных труб у женщины. Вмешательство проводят как в естественном менструальном цикле, так и с применением гормональной стимуляции для выработки большего количества яйцеклеток и повышения шансов на успешное зачатие.
В последнем случае применение протокола осуществляется только лечащим врачом в индивидуальном порядке.
Важно! Приём препаратов начинают со 2–3 дня менструального цикла, регулярное проведение УЗИ для оценки размеров фолликулов обязательно. Оптимальными показателями считают достижение объёма 18 мм при толщине эндометрия (внутренняя слизистая оболочка матки) 8 мм.
Положительный эффект достигается благодаря увеличению плотности половых клеток, устранению негативных факторов (кислая реакция влагалищного содержимого, наличие антиспермальных антител в цервикальной слизи). Обязательное условие для проведения процедуры – хотя бы 1 свободно проходимая маточная труба. Метод инсеминации стоит дешевле, чем технология ЭКО, поэтому доступна практически всем парам.
Применение искусственной инсеминации (ИИ) показано в таких случаях:
- врождённые, приобретённые аномалии развития половых органов мужчины, нарушения сексуальной функции, вследствие чего сперма не может попасть в репродуктивный тракт женщины (гипоспадия, импотенция, ретроградная эякуляция);
- умеренная форма олигоспермии – характеризуется пониженной концентрацией сперматозоидов в семенной жидкости, уменьшением её количества при эякуляции;
- цервикальный фактор – действует, когда в слизи канала шейки матки содержатся антиспермальные антитела, снижая подвижность клеток.
Если сперма партнёра имеет плохие характеристики, прогноз лечения неблагоприятен, терапия не приносит положительного результата, возможен вариант использования донорского биоматериала. Этот формат рекомендуют при:
- генетических заболеваниях;
- мужской инфертильности;
- цервикальном факторе бесплодия;
- резус-конфликте;
- расстройствах эякуляции, проблемах с потенцией.
Инсеминация спермой донора может быть назначена и по желанию женщины, например, при отсутствии полового партнёра.
Спектр противопоказаний ВМИ
В некоторых случаях проведение процедуры внутриматочной инсеминации невозможно по объективным причинам. Среди них выделяют такие:
- патологии матки, которые делают оплодотворение, вынашивание невозможными;
- непроходимость маточных труб;
- соматические, психические болезни, при которых беременность противопоказана;
- злокачественные новообразования (не только половой сферы);
- опухоли яичников;
- острые воспалительные процессы в теле.
Стоит знать! После 3–4 неудачных попыток у пациенток до 35 лет и 2–3 в возрасте 35–38 специалисты советуют попробовать другой метод вспомогательных репродуктивных технологий. Проведение процедуры женщинам старше не рекомендуют из-за низкой эффективности.
Специфика подготовки к процедуре
Внутриматочная инсеминация проводится в специализированной клинике врачом-репродуктологом. На подготовительном этапе обязательно физикальное обследование – поверхностная пальпация живота, общий осмотр.
Также необходима консультация гинеколога, цитологический анализ мазка из влагалища, клиническое исследование крови на определение группы, резус-фактора, ВИЧ, гепатита, сифилиса, уровня гормонов.
Рекомендуют исключить вероятность инфекционных заболеваний, прежде всего, хламидиоза, микоплазмоза, пройти УЗИ органов малого таза.
При необходимости пациентка предоставляет выписку о перенесённых хирургических вмешательствах, заключение терапевта о состоянии здоровья. Важно проверить функциональность матки, проходимость фаллопиевых труб (гистеросальпингография, гистероскопия). По показаниям врач может назначить:
- биопсию эндометрия;
- обследование на наличие антител;
- взятие мазка из цервикального канала, уретры;
- заключения профильных специалистов.
Мужчина обязательно должен сдать крови на ВИЧ, гепатит, сифилис, получить результаты спермограммы. При необходимости понадобится проведение дополнительного лабораторного исследования крови для определения её группы, резус-фактора.
Этапы проведения внутриматочной инсеминации
Специфика процедуры позволяет сделать её разными способами – интравагинально, внутриматочно, осуществлять перенос клеток в просвет маточных труб, средний отдел половой системы и брюшную полость.
Врач-репродуктолог может использовать необработанный биоматериал мужчины для оплодотворения или подготовить его – очистить от лейкоцитов, семенной плазмы, инфекционных агентов, повреждённых, неподвижных гамет.
Алгоритм проведения искусственной инсеминации:
Выбор времени
Определение оптимального периода вмешательства – один из важных залогов успеха. Жизнеспособные сперматозоиды должны попасть в матку во время овуляции, чтобы получилось максимально приблизить момент проведения процедуры и разрыва фолликула, освобождающего яйцеклетку. Для этого используют несколько методов:
- измерение базальной температуры;
- анализ характеристик цервикальной слизи;
- определение серологического выброса лютеинизирующего гормона (ЛГ) (тест на овуляцию);
- УЗИ для оценки размеров и разрыва фолликула (имеет лучшую точность).
В случае стимуляции яичников при достижении его размеров до 2 см пациентке вводят ХГЧ. Оболочка разрушается примерно через 34–46 часов. Если УЗИ подтвердит овуляцию, наступает благоприятный период для ИИ.
Подготовка семени
Во время процедуры разрешено использовать необработанную замороженную сперму, но только интрацервикально, при условии хороших показателей. Повысить эффективность поможет специальная подготовка биоматериала разными способами:
- метод всплытия;
- центрифугирование (градиент плотности, флотация) и др.
Иногда используют более сложные процедуры: осаждения, фильтрации через стеклянные волокна.
Реализация внутриматочной инсеминации
Пациентке обнажают шейку матки в зеркалах, протирают ватным тампоном. Сперма медленно вводится с помощью специального очень тонкого катетера (примерный объём – 0,3 мл).
Сделать искусственную инсеминацию можно только в процедурном кабинете на гинекологическом кресле. ИИ проводят 2–3 раза в период овуляции – через 16–20, 36–40, 60–64 часа после введения ХГЧ.
По окончании процедуры женщина должна оставаться в горизонтальном положении. Сколько времени? Минимальный период – 10–15 мин.
Первую диагностику беременности по содержанию гормона хорионического гонадотропина в крови делают через 12–14 дней, УЗИ – по прошествии 3 недель.
Вмешательство безболезненно, но после искусственной инсеминации некоторые женщины чувствуют тянущую боль внизу живота (чаще всего это происходит из-за стимуляции), появляются выделения, повышение температуры тела.
При возникновении спазмов, сильного дискомфорта пациентке нужно срочно обратиться к врачу.
Необходимо знать! Результативность манипуляции довольно высока, но для достижения цели важно помнить о требованиях к возрасту женщины, состоянию здоровья, спектру предварительных обследований и анализов.
Большую роль играет качество семени, количество активных сперматозоидов.
Средний показатель эффективности первых 3 попыток для женщин до 36 лет составляет 30–36%, пациентки более старшого возраста могут рассчитывать примерно на 24% успеха.
Риски и вероятность осложнений
Внутриматочная инсеминация, как и любое диагностическое или лечебное вмешательство, может сопровождаться осложнениями. Чтобы уменьшить вероятность их возникновения, следует строго придерживаться схемы приёма гормональных препаратов при стимуляции яичников, пройти весь комплекс лабораторных, инструментальных обследований перед процедурой.
Возможные осложнения:
- синдром гиперстимуляции яичников;
- внутриматочная инфекция;
- аллергические реакции;
- маточные сокращения;
- анафилактическая реакция на необработанную сперму;
- обострение воспалительных процессов в органах малого таза;
- внематочная, многоплодная беременность.
Для профилактики осложнений важно учитывать возраст женщины (чем он больше, тем ниже фертильность, качество яйцеклеток, чувствительность эндометрия), наличие хронических заболеваний половой сферы, анамнез.
По статистике, максимальные шансы на успех имеют пары с длительностью бесплодия меньше 2 лет. Большинство успешных беременностей наступает после реализации 3–5 циклов процедуры.
Стоимость колеблется в зависимости от ценовой политики клиники, материального оснащения, квалификации специалистов. Средний показатель – 13–15 тыс. рублей.
Чтобы повысить шансы на успешное проведение инсеминации, нужно:
- осуществлять профилактику ЗППП;
- следить за оптимальным показателем веса;
- проходить регулярное обследование щитовидной железы.
Принципы преодоления инфертильности – это максимально ранняя диагностика и выбор эффективной схемы лечения, метода вспомогательных репродуктивных технологий. ВМИ является одним из самых результативных процедур для пар, где выявлены низкая подвижность половых клеток в сперме, иммунологическое бесплодие.
Источник: https://www.2poloski.ru/poleznoe/stati/vnutrimatochnaia-inseminacia/





