Хронический гломерулонефрит: лечение, симптомы, формы, обострение, жалобы при диагнозе, диагностика, стадии, прогноз для жизни
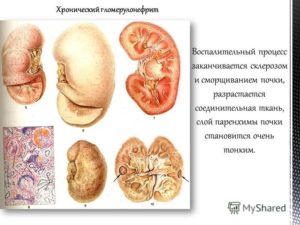
Данная форма болезни может возникнуть на фоне острого гломерулонефрита или как самостоятельное заболевание. Хронический диффузный гломерулонефрит является иммуновоспалительным патологическим процессом, но его этиология происхождения до конца неизвестна.
В 15% случаев ХГН развивается на фоне острого воспалительного процесса.
Важную роль в появлении заболевания играют инфекционные возбудители, а именно стрептококки, вирус гепатита В, Коксаки, гриппа, парагриппа, цитомегаловируса. Предрасполагающие факторы хронизации болезни:
- врожденные аномалии развития, например, дисплазия почек;
- генетические особенности иммунной системы, например, дефект в системе клеточного иммунитета;
- паразитарные, бактериальные и вирусные заболевания;
- хронические инфекционные болезни, например, тонзиллит, гайморит или фарингит;
- чрезмерные физические нагрузки;
- переохлаждение;
- бесконтрольный прием лекарственных средств, в частности, препаратов золота и пинециллинов;
- алкогольная интоксикация, отравление химическими соединениями;
- аллергия на вакцину;
- злокачественные новообразования;
- гиперфильтрация;
- протеинурия, трансферринурия;
- клубочковая и артериальная гипертензия;
- тяжелые системные заболевания, например, системная красная волчанка, геморрагический васкулит, ревматоидный артрит, узелковый периартериит, ревматизм, септический эндокардит.
В группе риска ХГН находятся мужчины в возрасте до 40 лет.
Типы
Классификация:
- латентный гломерулонефрит;
- гематурический гломерулонефрит;
- гипертонический гломерулонефрит;
- нефротический
- смешанная форма.
Для каждой разновидности характерны свои признаки и последствия.
Латентный
Для латентной формы гломерулонефрита присуща слабовыраженная симптоматика. Болезнь встречается часто, более чем у 40% пациентов. Для хронического гломерулонефрита с изолированным мочевым синдромом присущи только мочевые признаки. Общее ухудшение самочувствия возникает редко.
Латентный гломерулонефрит может проявляться такими симптомами:
- отечность;
- повышение артериального давления.
По результатам обследования в моче обнаруживается повышенный уровень белка, лейкоцитов и эритроцитов.
Нефротический
Нефротическая форма хронического гломерулонефрита также встречается часто, у 25% пациентов. Симптомы:
- повышение артериального давления;
- отечность;
- снижение выделяемой суточной мочи.
По результатам анализа мочи видно повышение белка, по анализу крови обнаруживается повышение уровня холестерина.
При данной форме с мочой выводится из организма до 20 г белка в сутки.
Гипертонический
Встречается у 20% пациентов, преобладает гипертензивный синдром. Симптомы:
- постоянное высокое артериальное давление;
- частые ночные позывы к мочеиспусканию;
- повышение суточного количества мочи.
В анализе урины повышен белок и эритроциты.
Смешанный
Хронический диффузный гломерулонефрит проявляется симптомами гипертонической и нефротической формы.
Гематурический
Гематурическая форма гломерулонефрита встречается очень редко, менее чем у 5% пациентов. Основным признаком является кровь в моче, урина приобретает красный или розовый оттенок. По результатам анализов выявляется повышенное количество эритроцитов.
Классификация по морфологическим признакам
Формы хронического гломерулонефрита согласно морфологическим признакам:
- Мембранозный (мембранозная нефропатия). Приводит к утолщению капиллярных стенок. Наиболее частой причиной заболевания становится вирус гепатита В, злокачественные опухоли и лекарственные препараты. К данной форме больше предрасположен мужчины. Прогноз благоприятнее у женщин. Менее чем у половины пациентов развивается почечная недостаточность.
- Мезангиально-пролиферативный. Встречается чаще всего. Проявляется расширением мезангии, а также отложением в ней и под эндотелием иммунных клеток. Последствия данной формы – гематурия и протеинурия, редко возникает гипертония и нефротический синдром.
- Фокально-сегментарный гломерулосклероз. Чаще является следствием ВИЧ инфекции, проявляется скоплением склерозных образований в капиллярных петлях. Прогноз самый неблагоприятный из всех морфологических форм ХГН. Болезнь сопровождается нефротическим синдромом, протенурией, эритроцитурией или артериальной гипертензией.
- Мезангиокапиллярный. Прогноз крайне неблагоприятный, заболевание практически не поддается терапии. При данной форме происходит пролиферация клеток мезангии с проникновением их в почечные клубочки. Существует взаимосвязь между данной формой и гепатитом С. Последствия – гипертония, нефротический синдром, хроническая почечная недостаточность.
- Фибропластический (склерозирующий). Включает в себя проявления предыдущих форм, но дополняется склеротическим поражением гломерункул.
Все формы требуют немедленного обследования и лечения.
Симптомы
Для ХГН характерны периоды обострения и ремиссии. Болезнь развивается очень медленно. Клинические проявления зависят от течения заболевания. Существует 2 формы:
- типичный – острое начало, симптоматика выражена;
- латентный (скрытый) – клиническая картина стерта, признаки слабо заметны.
Симптомы также зависят от стадии и типа заболевания (например, при гематурической форме хронического гломерулонефрита преобладает гематурический синдром, а при гипертонической форме – симптоматика гипертензии).
Общими признаками является уменьшение суточной мочи, белок и кровь в урине, отечность, высокое артериальное давление, слабость, сонливость, повышение температуры тела.
Симптоматика, согласно стадии хронического гломерулонефрита:
- Начальная стадия (компенсации). Функция почек не нарушена, поэтому симптомы выражены слабо. Может незначительно повышаться артериальное давление, а также появляться отеки. Если на данном этапе пройти обследование, то обнаруживается снижение концентрации мочи, изменяется плотность, повышается белок.
- Стадия декомпенсации. Нарушается работа почек и развивается хроническая почечная недостаточность. По результатам анализа мочи видно повышение белка и эритроцитов, снижение плотности урины и появление цилиндров. На основании данных изменений ставится диагноз «хронический гломерулонефрит». Жалобы пациента следующие – тошнота, рвота, головная боль, сухость кожи, значительное повышение артериального давления, полиурия, жажда, слабость, боль в области поясницы.
- Уремия. Самая тяжелая стадия. Характерны симптомы почечной недостаточности, а именно слабость, головная боль, галлюцинации, кома.
Диагностика
Диагноз ставится на основании осмотра пациента, определения жалоб, а также лабораторных и инструментальных методик диагностики. Хронический гломерулонефрит по симптоматике схож с другими заболеваниями.
Например, латентная и гипертензивная форма по признакам схожи с пиелонефритом. Гематурическую форму хронического гломерулонефрита необходимо дифференцировать с онкологическими болезнями мочеполовой системы.
Лабораторное обследование включает общий анализ крови и мочи, иммунологическое и биохимическое исследование крови, пробы урины по Зимницкому
Инструментальная диагностика хронического гломерулонефрита предполагает УЗИ почек или биопсию. Дополнительно может проводиться урография, пиелография, нефросцинтиграфия, ЭКГ, ЭхоКГ, а также осмотр глазного дна.
Лечение
Чем раньше диагностировать болезнь, тем проще терапия. Лечение хронического гломерулонефрита зависит от формы заболевания и наличия осложнений.
Основные рекомендации во время терапии:
- постельный режим;
- отсутствие физических нагрузок, стрессов и переохлаждения;
- диетическое питание стол №7 (исключение соли, алкоголя, острой пищи, а также увеличение потребления растительной белковой пищи);
- лечение хронических инфекций (удаление кариозных зубов, гайморита, тонзиллита).
Одновременно с изменением образа жизни и питания проводится медикаментозное лечение.
Лечение хронического гломерулонефрита направлено на устранение симптоматики, предупреждение развития почечной недостаточности и продление жизни пациенту.
Пациенту назначаются такие лекарства:
- Антикоагулянты и антиагреганты. Применяются для профилактики тромбов. Подойдет Дипиридамол, Гепарин, Тиклопидин.
- НПВС. Необходимы для подавления иммунного поражения почек. Эффективны Ибупрофен и Индометацин.
- Иммуносупрессоры. Применяются для подавления иммунной реакции. Подходят цитостатики (Циклофосфамид, Циклоспорин или Хлорамбуцил) и глюкокортикостероиды (Преднизолон).
- Препараты для снижения артериального давления. Это Рамиприл, Каптоприл.
- Мочегонные средства. Применяется Фуросемид, Урегид, Альдактон.
Для лечения хронических инфекционных заболеваний проводится антибактериальная терапия. Выбор препарата осуществляется индивидуально для каждого случая.
Прогноз
Прогноз неутешительный, во многом зависит от терапии. При данном заболевании почки долгое время сохраняют свою работоспособность, но заболевание постепенно приводит к некрозу почечных клубочков (гломерункул), в результате чего развивается почечная недостаточность.
Хронический диффузный гломерулонефрит поражает обе почки. Без лечения болезнь может прогрессировать годами (продолжительность достигает 15 лет), но всегда прогноз одинаковый – сморщивание почек и смерть больного.
Другие осложнения хронического гломерулонефрита:
- гипертония и артериальная гипертензия;
- нарушение функционирования сердечно-сосудистой системы;
- острая почечная и сердечная недостаточность;
- поражение ЦНС;
- острая почечная гипертензивная энцефалопатия;
- вторично-сморщенная почка;
- увеличение печени;
- кровоизлияние в мозг;
- ухудшение зрения.
Наибольшая вероятность осложнений при дисплазии почек.
Профилактика
Профилактика хронического гломерулонефрита заключается в лечении острой формы. Пациенты с ХГН должны встать на учет к урологу.
Поскольку к необратимым последствиям в почках чаще приводят стрептококковые и вирусные инфекции, то важно вовремя лечить тонзиллиты, стоматиты и другие инфекционные заболевания. При хронических болезнях стоит наблюдаться у стоматолога, ЛОРа, кардиолога, ревматолога и других специалистов.
Для предупреждения обострения гломерулонефрита важно избегать переохлаждений, укреплять иммунитет и соблюдать все рекомендации лечащего врача. Вакцинация проводится по индивидуальному плану.
Несвоевременная диагностика ХГН может стоить жизни пациенту, поэтому за лечением нужно обращаться при малейших нарушениях.
Оксана Белокур, врач,
специально для Nefrologiya.pro
про хронический гломерулонефрит
Источник: https://nefrologiya.pro/pochki/glomerulonefrit/hronicheskiy-vid/
Симптомы, лечение и диагностика хронического гломерулонефрита
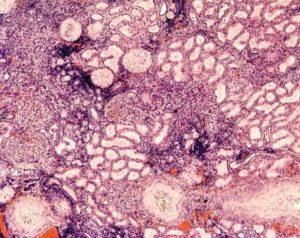
Хронический гломерулонефрит (хгн) — иммуновоспалительное заболевание, при котором нарушается работа гломерул (структурных единиц почек) и развивается почечная недостаточность. Патология часто является осложнением недолеченного острого процесса, но выступает и самостоятельной нозологией.
По определенным причинам канальцы почек не могут выполнять свою работу, запустевают, а со временем замещаются соединительной тканью (склерозируются). После утраты более 70% нефронов почка не справляется со своей работой, и адекватная детоксикация без помощи извне невозможна. Это ведет к ухудшению качества жизни, инвалидизации и даже летальному исходу.
Патогенез
Хронический гломерулонефрит приводит к почечной недостаточности за счет склероза нефронов и, соответственно, нарушения их функции. Это происходит так:
- инфекционный компонент провоцирует сбой в иммунной системе;
- организм начинает вырабатывать циркулирующие комплексы «антиген-антитело»;
- образованные клетки распространяются с током крови, особенно чувствительны к гломерулам — почечным клубочкам;
- нарушается целостность их фильтрационной мембраны, в результате чего с первичной мочой могут свободно проходить более крупные клетки — эритроциты;
- в канальцах почки образуются тромбы, кровь перестает адекватно циркулировать, они запустевают;
- разрушенные клубочки замещаются соединительной тканью, нефрон становится неактивным;
- выполнение функции при хроническом гломерулонефрите невозможно или резко ограничено, продукты обмена (мочевина, калий, азот и другие остатки) продолжают циркулировать в крови, усугубляется эндогенная интоксикация.
Ограничение функциональных возможностей почки происходит только при «потере» от 70% ткани. Макроскопически органы уменьшаются в размерах и меняют свою структурность, что можно также увидеть на экране УЗИ-аппарата.
Классификация
Хронический гломерулонефрит может иметь разные формы. В зависимости от клинических проявлений принято выделять 5 основных синдромокомплексов.
Классификация по И. Е. Тареевой:
- Нефротическая форма. Диагностируется у 25% пациентов. Отличительные особенности: высокий белок в моче, отечность, проявления артериальной гипертензии, сниженный диурез.
- Латентный ХГН с изолированным мочевым синдромом. Изменения наблюдаются только в анализах без внешних проявлений. Диагностируется практически у половины пациентов. Иногда сопровождается небольшой отечностью, умеренной артериальной гипертензией.
- Гипертоническая форма хронического гломерулонефрита. Основной клинический признак — повышенное давление на фоне обильного диуреза. Заболевание сопровождается данным синдромокомплексом у 20% больных.
- Гематурическая форма. Основная отличительная особенность — изменения мочи, заметные «невооруженным глазом». Урина приобретает цвет «мясных помоев», наблюдается макрогематурия (выделение крови с мочой).
- Смешанный хронический гломерулонефрит. Может включать признаки нескольких синдромов, чаще всего проявляется в виде нефротической и гипертонической форм.
Таблица — Характерные диагностические изменения при ХГН
| Лабораторное исследование | Ожидаемые результаты |
| Общий анализ мочи |
|
| Проба Зимницкого | Результаты зависят от стадии течения патологии:
|
| Биохимический анализ крови |
|
| Иммунологическое обследование | Обнаружение в крови:
Сниженный уровень факторов комплемента С3 и С4. |
Точный диагноз можно поставить только после проведения ультразвукового исследования органов брюшной полости и взятия биопсийного материала.
Характерные признаки хронического гломерулонефрита на УЗИ:
- размеры почки нормальные/уменьшены;
- скорость клубочковой фильтрации мочи ниже 70 мл/мин;
- ткань гиперэхогенная.
Диагноз подтверждается, если на биопсии видны следующие изменения:
- клеточная пролиферация;
- обсеменение почечных канальцев ЦИК (циркулирующими иммунными комплексами);
- инфильтрация моноцитами и нейтрофилами, другими факторами воспаления.
Прогноз и профилактика
Вылечить можно только острый гломерулонефрит, хроническую же форму реально поддерживать в латентной (бессимптомной) состоянии. Такие пациенты стоят на диспансерном учете у нефролога и регулярно проходят необходимые обследования.
Среди осложнений патологии наиболее опасные: развитие декомпенсированной почечной недостаточности, тромбоэмболии, гиперкалиемия, уремическая кома. Подобные причины приводят к летальному исходу.
Профилактика развития гломерулонефрита и его осложнений заключается в санации инфекционных очагов, избегании переохлаждений и грамотной борьбе с вирусными и бактериальными заболеваниями.
Заключение
Хронический гломерулонефрит — персистирующая патология, которая требует качественного лечения, особого отношения к своему здоровью. Правильно подобранная терапия, соблюдение рекомендаций по диете и физической активности, профилактика причин обострений дают высокие шансы на нормальную размеренную полноценную жизнь.
Источник: https://1opochkah.ru/bolezni/hronicheskij-glomerulonefrit.html
Проявление симптомов при хроническом гломерулонефрите: способы диагностики и лечение
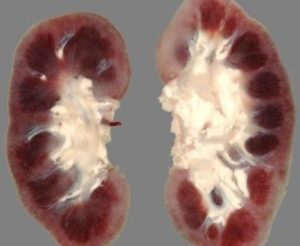
Хронический гломерулонефрит является одной из причин развития почечной недостаточности.
Прогрессирующее снижение функциональных возможностей почек снижает качество жизни и приводит к инвалидности.
Болезнь представляет собой длительное воспаление (не менее одного года) в клубочковом аппарате по последующим скл
еротическим и деструктивным процессом, в результате которого формируется хроническая почечная недостаточность.
Статистика и код по МКБ-10
Заболевание распространено среди мужского и женского населения в равном количестве. Диагностируется у людей разного возраста, пик приходится на двадцать-сорок лет. Код по международному классификатору болезней 10 пересмотра, является N00-08.
Причины возникновения
Выделяют первичный и вторичный хронический гломерулонефрит. Вторичный развивается вследствие невылеченного острого воспаления клубочкового аппарата почек.
Начальный период первично-хронического гломерулонефрита протекает латентно. Ведущая роль в развитии патологии принадлежит стрептококку.
Также спровоцировать заболевание могут вирусы и очаги хронической инфекции (фарингит, тонзиллит, гайморит, холецистит, кариес, пародонтит, аднексит).
Неинфекционные факторы:
- аллергические реакции;
- злоупотребление алкоголем;
- лекарственная интоксикация;
- соматические заболевания (аутоиммунные).
В результате действия вышеперечисленных факторов иммунная система вырабатывает антитела.
Антитела при взаимодействии с антигенами образуют циркулирующие иммунные комплексы (ЦИК), которые затем осаждаются на клубочках почек и нарушают микроциркуляцию.
На фоне нарушенной микроциркуляции возникает реактивное воспаление и дистрофические процессы. При постепенном прогрессировании патологии орган уплотняется и уменьшается в размерах.
Микроскопическое исследование выявляет исчезновение четких различий между корковым и мозговым веществом, наличие мелкозернистой поверхности почек, точечные кровоизлияния в систему канальцев.
Классификация заболевания
В зависимости от клинической картины существуют следующие формы заболевания:
- нефротическая;
- гипертоническая;
- смешанная;
- латентная;
- гематурическая.
Проявление клинической картины
Жалобы, данные объективного осмотра и лабораторно-инструментального исследования зависят от клинической формы. Симптомы также напрямую зависит от того, какая фаза хронического гломерулонефрита присуща пациенту.
Особенности нефротической формы
Характерными признаками является наличие:
- массивной протеинурии;
- отеков;
- гипопротеинемии и диспротеинемии.
Массивная протеинурия (три и более г/сут) приводит к снижению количества общего белка (за счет фракции альбуминов). Роль альбуминов заключается в поддержании онкотического давления плазмы.
Следовательно, при снижении их концентрации уменьшается и онкотическое давление, жидкая часть крови из сосудов переходит в ткани (формируются отеки).
Объем циркулирующей крови и скорость клубочковой фильтрации снижены. Кожа пациентов становится бледной и холодной в связи с недостаточным притоком крови. Отеки носят распространенный характер.
Гипертоническое явление
Ведущим симптомом является повышение артериального давления. В почках находятся структуры ренин-ангиотензин-альдостероновой системы. Функция данной системы состоят в регуляции АД, а именно в его повышении.
При наличии патологии в почках, концентрация ренина увеличивается, что приводит к развитию артериальной гипертензии (АГ).
При АГ возрастает нагрузка на сердце, левый желудочек постепенно увеличивается в размерах. На офтальмоскопии обнаруживается отек зрительного нерва, что может привести к снижению зрения.
Гипертензия протекает относительно доброкачественно.
Смешанная форма
Для начала заболевания характерен нефротический синдром, гематурия (присутствие крови в моче), затем формируются гипоонкотические отеки, возрастают цифры артериального давления. Смешанный вариант хронического гломерулонефрита является неблагоприятным, так как быстро нарастает почечная недостаточность.
Латентное прявление
Пациент не предъявляет никаких жалоб. В общем анализе мочи обнаруживается слабовыраженный мочевой синдром. Болезнь может протекать латентно длительное время до развития признаков недостаточной функции почек.
Гематурическая фаза
Основной симптом – присутствие крови в моче. Иногда встречается протеинурия (присутствие в моче белка в малых количествах), анемия.
В почках вырабатывается эритропоэтин, который стимулирует образование клеток крови.
При снижении функции почек, количество эритропоэтина снижается, что ведет к уменьшению выработки эритроцитов.
При проявлении данной формы заболевания, нужно срочно обратится к врачу, и пройти все диагностические меры.
Стадии течения
Выделяют две стадии хронического гломерулонефрита:
- Компенсации. Характеризуется достаточной азотовыделительной функцией почек (показатели мочевины и креатинина в пределах нормы).
- Декомпенсации. В результате формируется почечная недостаточность, степень которой определяется уровнями креатинина и мочевины.
Диагностические меры
При первых симптомах нужно обратится к врачу урологу или нефрологу для консультации, и дальнейшего лечения.
Диагноз выставляется на основании анализа симптомов пациента, осмотра, лабораторно-инструментальных данных.
Пациента может беспокоить:
- головокружение, мелькание «мушек» перед глазами, шум в ушах (признаки артериальной гипертензии);
- примесь крови в моче (гематурия);
- распространённые отеки (снижение онкотического давления плазмы), одышка (скопление жидкости в полости плевры), увеличение живота в объеме (скопление жидкости в брюшной полости);
- боли в области поясницы.
Объективный осмотр
Кожа пациента бледная и холодная на ощупь в связи с развитием анемии, снижения объема циркулирующей крови. Отеки носят диффузный характер. Наблюдается увеличение печени в размерах.
Артериальное давление повышено при наличии гипертонической или смешанной форме болезни.
Лабораторное исследование
Проводятся следующие исследования:
В общем анализе крови отмечается снижение количества эритроцитов и гемоглобина (в связи со снижением выработки эритропоэтина), увеличение гематокрита.
При проведении общего анализа мочи наблюдаются следующее:
- изменение удельного веса (норма 1010-1025);
- эритроциты (в норме не обнаруживаются);
- повышение белка (в норме белок присутствует в незначительном количестве);
- цилиндры (гиалиновые, зернистые).
В биохимическом исследовании крови:
- уменьшение количества общего белка за счет фракции альбуминов;
- повышение уровня мочевины и креатинина (свидетельствует о наличии почечной недостаточности);
- повышение содержания АСЛ-О (перенесенная стрептококковая инфекция).
Проба Реберга
Проводится с целью определения функции почек (скорости фильтрации). При почечной недостаточности скорость клубочковой фильтрации снижается.
В анализе мочи по Зимницкому исследуется суточная моча. Определяется колебание удельного веса, количество выделенной мочи.
Анализ по Нечипоренко отражает клеточный состав мочи (при гломерулонефрите обнаруживаются эритроциты).
Инструментальная диагностика
На УЗИ обнаруживается уменьшение размеров почек. Для исследования паренхимы назначается экскреторная урография, пиелография, нефросцинтиграфия.
Достоверно поставить диагноз можно с помощью гистологического метода исследования – биопсии почки.
Биопсия почки предоставляет возможность установить гистологический вариант гломерулонефрита, сделать прогноз заболевания.
Способы терапии
Тактика лечения зависит от клинической формы, течения и осложнений хронического гломерулонефрита.
Пациентам необходимо исключить вредные привычки, избегать переохлаждения и эмоциональных стрессов.
Хронические очаги инфекции (кариес, тонзиллит, фарингит и т.д.) должны быть санированы.
Соблюдение диеты помогает снизить нагрузку на почки. Следует следить за количеством употребляемого белка и жидкости, а также ограничить следующие продукты:
- поваренная соль;
- алкоголь;
- специи.
Традиционные методы
Так как ведущую роль в патогенезе играет образование иммунных комплексов, проводится активная иммуносупрессия (подавление иммунитета). Для этого применяются глюкокортикостероиды и цитостатики. Препараты имеют серьезные побочные эффекты, поэтому их прием осуществляется только под контролем врача.
Для снижения болевого синдрома назначаются нестероидные противовоспалительные средства (НПВС). Применять их следует с осторожностью, так как они способны вызвать гастропатии (гастрит, язвенную болезнь).
Назначение антикоагулянтов (низкомолекулярного гепарина) и антиагрегантов (дипиридамола) помогают улучшить микроциркуляцию, снижают риск тромбообразования.
При наличии отеков назначаются диуретики (фуросемид, гидрохлортиазид), артериальной гипертензии – гипотензивные препараты (рамиприл, лизиноприл, лозартан и т.д.).
Лечение на разных стадиях
Лечение обострения проводится в стационаре, назначаются препараты для иммуносупрессии, антикоагулянты.
В стадию ремиссии делается упор на профилактику обострений заболевания. Пациенты должны соблюдать диету, избегать стрессов и переохлаждения, при необходимости принимать поддерживающую дозу глюкокортикостероидов.
Санаторно-курортное лечение благоприятно влияет на течение хронического гломерулонефрита.
При наличии почечной недостаточности врач при необходимости выставляет показания для гемодиализа и пересадки почки.
Гемодиализ представляет собой процедуру внепочечного очищения крови (удаляются продукты метаболизма, токсины, избыток воды).
Народная медицина
Народную медицину применяют для облегчения симптомов хронического гломерулонефрита. Лекарственные травы используют в виде отвара или настойки.
Отвар боярышника снижает артериальное давление, производит мочегонный эффект.
Готовится из расчета одна столовая ложка настойки на 300 мл кипятка. Принимать нужно по трети стакана перед приемом пищи.
Отвар коры дуба обладает противовоспалительным действием, рекомендовано принимать по полстакана перед едой.
Почечный чай
Для приготовления берется по одной чайной ложке смородины черной, аптечной ромашки и буквицы. Затем травы нужно измельчить и залить кипятком (один стакан). Настаивать отвар в течение получаса. Режим приема: четверть стакана четыре раза в день.
Возможные осложнения
Быстропрогрессирующий гломерулонефрит осложняется отслойкой сетчатки (потеря зрения), мозговой апоплексией (инсульт), уремическим перикардитом (асептическое воспаление перикарда).
Нефротическая форма заболевания наиболее часто осложняется нефротическими кризами с развитием симптомов, характерных для перитонита (воспаления брюшины) – повышение температуры тела, рожистоподобные эритемы, резкое снижение артериального давления, тромбоз почечных вен.
Осложнениями лекарственной терапии (прием глюкокортикострероидов, иммунодепрессантов, антибиотиков) являются частые урогенитальные инфекции. Это связано с подавлением иммунитета.
Предупреждение болезни
Чтобы предотвратить хронический гломерулонефрит нужно:
- своевременно санировать очаги хронической инфекции (кариес, тонзиллит, фарингит, бронхит и т.д.);
- ежегодно проходить медицинские осмотры;
- избегать переохлаждения, стрессов;
- правильно питаться;
- отказаться от вредных привычек;
- при первых признаках острого гломерулонефрита (кровь в моче, боль в поясничной области) срочно обращаться к врачу и осуществлять лечение только под его контролем.
Хронический гломерулонефрит: симптомы, причины, классификация, диагностика, лечение, профилактика, осложнения, прогноз
Гломерулонефрит является приобретенной патологией почек, которая вызывается перенесенной ранее стрептококковой инфекцией. Клубочковый аппарат страдает от дегенеративно-дистрофического процесса, повреждается и атрофируется.
ХГН может развиваться от 2 до 20 лет бессимптомно. Хронический гломерулонефрит – наиболее опасная стадия, тяжело поддающаяся лечению.
Чтобы избежать осложнений, при появлении первых признаков острого воспаления необходимо срочно провести все необходимые анализы.
Характерные особенности хронической формы гломерулонефрита
Патологии почек в последнее время все чаще диагностируются у людей от 20 до 40 лет. Причиной является ухудшение экологии, частое самолечение с помощью медикаментов. Один из опасных недугов – гломерулонефрит, который может длительное время протекать бессимптомно.
Хроническая форма гломерулонефрита (по мкб-10 код №03) является иммунокомплексным заболеванием, во время которого поражаются и атрофируются почечные клубочки. Также в международный класс нефритического синдрома включены гломерулярная болезнь и нефрит. По данным ВОЗ от патологии умирают 10 из 100 тысяч человек.
Причины развития
Гломерулонефрит является осложнением вирусных или инфекционных заболеваний запущенной формы. Патогенез обусловлен агрессивной реакцией иммунной системы на возбудитель. Отсутствие или недостаток лечения приводит к поражению почек, а именно мембраны нефрона. Основные причины развития патологии:
- ангина, гайморит, тонзиллит, пневмония, ОРВИ;
- кариес, пародонтит;
- вирус герпеса, гепатит, ветряная оспа, корь, скарлатина;
- отравление организма алкоголем или наркотиками;
- дифтерия;
- некоторые медикаменты, аллергическая реакция на вакцинацию.
Также почки страдают от частых переохлаждений, повышенной влажности в квартире или на производстве. Патология может развиться из-за аутоиммунных заболеваний (системная волчанка) или передаться по наследству.
Симптомы патологии
Первая стадия болезни (латентная) выявляется с помощью лабораторной диагностики. До исследования урины больной может не подозревать наличия патологии. При прогрессировании хронический гломерулонефрит имеет следующие симптомы:
- мочевой синдром (протеинурия, гематурия, диурез);
- нарушение функции мочеиспускания (дизурия, олигурия, анурия);
- симптом Пастернацкого (боль при легком покалачивании поясницы);
- отечность лица, рук, ступней;
- резкая прибавка в весе, а затем его беспричинное снижение;
- повышение АД;
- постоянная жажда, признаки интоксикации;
- слабость, головокружение, отсутствие аппетита;
- одышка;
- лихорадка (редко).
Хроническое течение болезни отличается регулярной сменой фаз, первая – это обострение, во время которого появляется нефритический или нефротический синдром, и вторая – это ремиссия. Человек может жить без признаков болезни долгие годы (от 2 до 10 лет), что приведет дистрофическому уменьшению почек, развитию почечной недостаточности и летальному исходу.
Классификация хронической формы
Заболевание может возникать первично, когда дегенеративно-дистрофические изменения поражают только почки. Вторичная патология развивается на фоне других аутоиммунных, вирусных, воспалительных процессов. В зависимости от выявленных симптомов хронический гломерулонефрит различается по клиническим формам, ниже приведена их классификация:
- Латентная. Наиболее легкий вариант болезни. Длительное запущенное заболевание, присутствие которого большинство пациентов не подозревают на протяжении 10 и более лет. Выявить патологию можно только после комплексных анализов и замера объемов выделяемой суточной урины.
- Гипертоническая. Проявляется повышенным артериальным давлением, которое падает и поднимается в течение дня. В урине присутствуют кровяные сгустки. Также при детальном обследовании выявляется гипертрофия левого желудочка сердца и изменение в строении глазного дна.
- Гематурическая. Объемы крови в моче настолько велики, что окрашивает ее в красно-коричневый цвет. В лабораторных анализах отмечается повышение белка в урине, а в крови – недостаток гемоглобина. У пациента быстро развивается анемия.
- Нефротическая. Отличается проявлением нефротического синдрома, когда пациент страдает от симптомов воспалительного характера. Присутствуют боли внизу спины, лихорадка, повышение лейкоцитов в показателях анализов крови, отечность лица и конечностей.
- Смешанная. Наблюдается симптоматика нефротического и гипертонического гломерулонефрита. Пациент страдает от отеков, повышенного артериального давления, болей, нарушается мочеиспускание. Данная форма заболевания наиболее опасная, в течение 2-5 лет приводит к ХПН.
- Терминальная. Данная форма является конечной стадией запущенного процесса. У пациента диагностируется уремия и ХПН.
Также в морфологической классификации выделяют подострую или быстропрогрессирующую форму, которая плохо поддается лечению и грозит развитием осложнений. Отдельно врачи рассматривают мезангиопролиферативный гломерулонефрит, проявляющийся под воздействием аллергического стрептококка.
Возможность осложнений
Гломерулонефрит может развиваться годами бессимптомно. Все это время у пациента снижен иммунитет, он становится восприимчив к любым инфекциям, вирусам, грибкам. Последствия запущенной патологии – это гибель нефронов и развитие почечной недостаточности.
Также хронический гломерулонефрит может развить следующие осложнения:
- риск возникновения фурункулов, абсцессов;
- анемия;
- обструктивный бронхит, тонзиллит, воспаление легких;
- атеросклероз у взрослых пациентов младше 30 лет, инсульты;
- сердечная недостаточность.
Внимание! Если патология почек присутствует у беременной женщины, существует риск преждевременного родоразрешения. В запущенных случаях девушкам не рекомендуется зачатие, так как это может привести к гибели матери и ребенка.
Проведение диагностики
Диагностика хронического гломерулонефрита назначается после визита больного к врачу. В основном у пациентов присутствуют жалобы на болевой синдром, уменьшение объема мочи, слабую струю, изменение цвета урины.
Для выявления заболевания обязательно проводятся лабораторные и инструментальные обследования, чтобы исключить вариант развития патологий со схожей симптоматикой: нефропатии, мочекаменной болезни, пиелонефрита, туберкулеза, поликистоза или амилоидоза почек.
Лабораторные исследования
Изначально лечащий врач отправляет пациента в клинику или лабораторию провести общий и биохимический анализ крови и мочи, по которым уже определяется наличие какого-то патологического процесса в организме. Если наблюдается лейкоцитоз, протеинурия, гематурия, появляется необходимость следующего лабораторного обследования:
- Иммунологический анализ крови для выявления увеличения количества антител к стрептококку, повышения иммуноглобулинов.
- Проба Зимницкого для определения особенностей выработки мочи в течение суток – отмечается общий объем, цвет, плотность урины.
- Проба Реберга-Тареева определяет фильтрационную способность почек, измеряется количество креатинина в крови и моче.
Также при наличии нефротического или острого нефритического синдрома назначают биопсию почечной ткани. Гистологический анализ поможет в постановке точного диагноза, определит изменения в структурах, исключит некроз или онкологический процесс.
Инструментальные исследования
С помощью инструментальной диагностики выявляется степень развития гломерулонефрита, его форма и характер процесса. Врач оценивает размер, структуру, положение почек. Схема обследования:
- УЗИ почек для определения объема органа, строения почечной ткани, наличия новообразований.
- Экскреторная урография с помощью рентген облучения позволяет изучить положение, размер и форму почек, наличие в них камней.
- Ренография проводится с помощью контрастного вещества, обследование определяет особенности процесса выведения мочи.
Для дифференциальной диагностики информативно будет КТ. Метод показывает наличие камней, дистрофические изменения, некрозы и внутренние кровоизлияния. МРТ выявляет нарушения в структурах почечной ткани, сосудов, нервов, соседних органов, позволяет построить трехмерную модель почек.
Методы лечения
Лечение хронического гломерулонефрита проводится только в стационаре. Во время острой фазы больным необходим постельный режим, контролируемое питье и лечебная диета. Для быстрого выздоровления и укрепления иммунитета рекомендуется санаторно-курортное лечение, использование народных средств.
Традиционные
В начале лечения выявляется причина развития ХГН. Если его спровоцировала инфекция, необходимо устранить источник хронического воспаления (больной зуб, воспаленные миндалины, аденоиды, скопление гноя в гайморовых пазухах). Далее назначается медикаментозная терапия.
В зависимости от симптомов патологии разработан стандарт лечения препаратами:
- Антикоагулянты и антиагреганты для разжижения крови, предотвращения формирования в сосудах тромбов и сужения их просвета.
- НПВС подавляют иммунное поражение почек, уменьшают боль.
- Кортикостероиды для устранения острого нефротического и нефритического синдромов.
- Иммуносупрессоры необходимы для подавления иммунной активности организма, из-за которой происходит разрушение почечных клубочков.
- Средства для снижения давления.
- Диуретики для активизации оттока мочи в почечной ткани и предотвращения интоксикация организма.
- Антибиотики для устранения хронического заболевания, которое спровоцировало гломерулонефрит.
- Спазмолитики для устранения болезненности во время обострения заболевания.
Альтернативные
Народная медицина часто используются как вспомогательная терапия для устранения патологии почек. Растительные отвары, настои помогают восстановить нормальное функционирование органа, укрепляют иммунитет, ускоряют отток мочи, снимают отечность. Рецепты, которые используют дома для симптоматического лечения гломерулонефрита:
- Бузина. Возьмите 20 г бузины, залейте 0,5 л кипятка, накройте крышкой и дождитесь полного остывания. Готовый настой процедите, пейте 3 раза в день перед едой по 20-30 мл. Лечебный курс длится 3-4 недели.
- Корень лопуха. Возьмите 1 ст. ложку измельченного корня, залейте стаканом кипятка, поставьте на плиту и варите на медленном огне несколько минут. Принимайте 3 раза в день по 100 мл. Курс лечения длится месяц.
- Семя льна, береза, полевой стальник. Смешайте 20 г семени льна, по 15 г сушеных березовых листьев и измельченного корня полевого стальника. Залейте 0,5 л кипящей воды и настаивайте несколько часов. Принимать процеженный настой необходимо 3 раза в день по 30 г. Для избавления от отеков достаточно недели лечения.
- Кукурузные рыльца, хвостики вишни. Возьмите по 1 ч. ложке каждого ингредиента, залейте двумя стаканами кипятка. Поставьте настой в темное место и дождитесь полного остужения. Пейте по 1 ст. ложке напитка за полчаса до еды. Лечение прекращается после исчезновения симптомов гломерулонефрита.
Также для общего повышения иммунитета рекомендуется приготовить смесь из кураги, изюма, инжира, чернослива, лимона и меда. Возьмите все ингредиенты в равном количестве и мелко нарежьте, смешайте. Употребляйте по 1 ст. ложке в сутки, храните в холодильнике.
Народные рецепты излечивают многие болезни и поддерживают иммунитет без вреда для здоровья. Но если вы хотите начать терапию с использованием растительных отваров и настоев, рекомендуется проконсультироваться с врачом. Например, нельзя принимать мочегонные сборы вместе с диуретиками.
Диета
При хронической патологии почек придется навсегда изменить рацион питания. Пациенту необходимо следить за соотношением углеводов, белков и жиров, ограничить или полностью исключить потребление соли. Основные принципы лечебные диеты при хроническом гломерулонефрите:
- не употребляйте холодные и горячие блюда;
- ешьте в день 5-6 раз;
- не употребляйте блюда с красителями, консервантами, усилителями вкуса;
- в рационе должны преобладать овощи и фрукты;
- откажитесь от цитрусовых, экзотических фруктов, орехов;
- регулируйте количество потребляемой жидкости;
- в день потребляйте 40 г белка и 500 г углеводов.
При гипертензивной форме гломерулонефрита позволяется немного солить уже готовые блюда, уровень белков и углеводов соответствует норме. На любой стадии заболевания полностью откажитесь от алкоголя, пейте не большее 1 л жидкости в день.
Прогноз терапии и меры профилактики
Хронический гломерулонефрит является опасным заболеванием, которое в молодом возрасте приводит к ранней инвалидности и развитию почечной недостаточности.
Девушкам не рекомендуется беременеть, мужчины не годны или ограниченно годны к службе в армии. Больной требует постоянного наблюдения врача, гемодиализа (искусственного очищения крови).
При латентном течении патологи продолжительность жизни состави 20-30 лет.
Профилактика хронического гломерулонефрита заключается в соблюдении следующих рекомендаций:
- закаляйтесь, чтобы снизить чувствительность организма к холоду;
- своевременно лечите инфекционные заболевания для предотвращения развития хронического процесса;
- вакцинация должна проходить по прививочному плану и под строгим контролем врача.
Необходимо регулярно посещать врача, для предупреждения развития почечных болезней сдавать кровь и мочу на анализ. Рационально питайтесь и не занимайтесь самолечением, не назначайте себе медикаменты.
Гломерулонефрит является серьезным заболеванием, приводящим к инвалидности в молодом возрасте. Патология тяжело поддается лечению, из-за чего большое количество населения становится не работоспособным. Поэтому рекомендуется контролировать общее состояние организма и своевременно устранять любые инфекционные воспалительные процессы.
Источник: https://UroMir.ru/nefrologija/glomerulonefrit/hronicheskij.html





