Гайморотомия: когда проводят, виды и ход, последствия, реабилитация
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
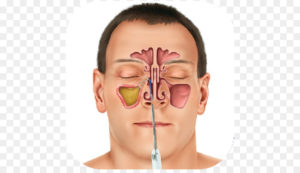
Гайморотомия – это операция вскрытия гайморовой пазухи с целью ликвидации из нее патологического содержимого (гноя, грануляций слизистой оболочки, инородных тел, полипов).
Гайморова пазуха – это парная полость в верхней челюсти, является самой большой придаточной пазухой. Она сообщается с полостью носа через небольшое естественное соустье, которое открывается в средний носовой ход. Расположение этого соустья таково, что дренирование пазухи в случае воспаления происходит недостаточно хорошо.
Поэтому воспаление гайморовой пазухи (гайморит) – это самый часто встречающийся вид синусита, причем как острого, так и хронического.
Еще одна особенность верхнечелюстной пазухи в том, что в нижней ее стенке расположены корни зубов. Корни 5-7 зубов могут выступать даже в полость пазухи. При заболевании этих зубов инфекция может проникнуть в пазуху через корни, поэтому 10% гайморитов – это гаймориты одонтогенной природы.
Лечение гайморита
Гайморит можно лечить несколькими способами:
- Консервативно (антибиотики, сосудосуживающие капли, физиолечение, промывание носа).
- Пунктирование гайморовой пазухи для извлечения гноя и промывания.
- Хирургическое лечение (крайняя мера) – гайморотомия.
Когда показана гайморотомия
Гайморотомия – это крайняя мера лечения патологии верхнечелюстной пазухи. Назначается она в тех случаях, когда другими мерами излечить заболевание нельзя. В основном это:
- Хронические гаймориты, которые не поддаются консервативному лечению.
- Отсутствие эффекта от неоднократных пункций пазухи.
- Одонтогенные гаймориты.
- Полипозный синусит.
- Кисты верхней челюсти.
- Новообразования, подозрения на злокачественность.
- Инородные тела в пазухе (пломбировочный материал, обломки корней зубов, стоматологических инструментов).
- Осложненное течение острого гнойного гайморита.
Гайморотомия бывает классическая и эндоскопическая.
Подготовка к операции гайморотомии
Операция гайморотомии – это обычно плановая операция (исключение составляет экстренная гайморотомия при осложнениях гнойного гайморита – менингите, флегмоне глазницы).
Подготовка к операции включает в себя:
- Компьютерная томография пазух носа.
- Рентгенографию пазух.
- Гаймороскопию (назначают не всем, по показаниям).
- Анализы крови, мочи.
- Коагулограмма.
- Микробиологический посев отделяемой слизи из пазухи.
- Флюорографию.
- Осмотр терапевта.
- Осмотр стоматолога.
- ЭКГ для пациентов старше 40 лет.
Противопоказания к операции
Операция не будет проводиться, если имеется:
- Острое инфекционное заболевание.
- Хронические заболевания сердца, легких, печени, почек при тяжелом их течении.
- Декомпенсированное течение сахарного диабета.
- Нарушение свертывания крови.
- Обострение воспаления в пазухе (относительное противопоказание).
Классический метод гайморотомии
Этот метод является радикальным, так как при нем производится максимально широкий доступ к пазухе.
Операция проводится обычно под общей анестезией, в редких случаях возможно местное обезболивание.
Наиболее распространенный метод классической гайморотомии – это гайморотомия по Колдуэллу-Люку.
Положение – лежа на спине. Разрез проводится в полости рта чуть ниже переходной складки в области проекции передней стенки гайморовой пазухи длиной 4-5 см. Лоскут слизистой оболочки сдвигают вверх.
Затем делают отверстие в костной стенке специальным буром или долотом. Костными кусачками отверстие расширяют. Диаметр отверстия – около 1-1,5 см. Таким образом достигается достаточно широкий доступ к пазухе.
гайморотомия по Колдуэллу-Люку
Следующий этап операции – это вычищение пазухи специальной ложкой. Удаляется патологический налет, слизь, гной, грануляции, измененная слизистая оболочка. Пазуха промывается антисептиками.
С помощью тех же костных инструментов производят частичное разрушение стенки пазухи, отделяющую ее от нижнего носового хода. То есть создается прямое сообщение пазухи с полостью носа. В это отверстие вставляется йодоформные турунды, смазанные вазелином. Они служат дренажом. Конец тампона выводится в носовой ход.
Сообщение с полостью носа, созданное в процессе операции, служит для адекватного дренажа и аэрации пазухи, а также через него можно промывать гайморову пазуху после операции растворами антибиотиков.
Рана со стороны рта ушивается.
Операция длится около часа.
После операции
Стационарное лечение после открытой гайморотомии – не менее двух недель. После операции отмечается боль, дискомфорт в области лица, отек, онемение и нарушение обоняния.
Тампоны из полости носа удаляются на 3-и сутки. Швы в полости рта снимаются через неделю.
После удаления тампонов полость носа промывается антисептиками, закапываются сосудосуживающие капли. Швы во рту также обрабатываются ежедневно, назначаются полоскания с антисептиком. Для профилактики инфекционных осложнений назначаются антибиотики широкого спектра действия или с учетом бактериального посева отделяемого, проведенного до операции.
Для уменьшения отека лица возможно наложение давящей повязки на область щеки, практикуется также прикладывание льда.
Отек щеки может сохраняться до 10 дней. Для ускорения рассасывания назначаются также физиотерапевтические процедуры (УВЧ, электрофорез с лекарственными средствами).
Основные преимущества открытой гайморотомии:
- Низкая стоимость.
- Возможность проведения в любом ЛОР-отделении.
- Наибольшая радикальность санирования пазухи.
Недостатки и возможные осложнения классической гайморотомии:
- Травматичность операции.
- Длительный период госпитализации.
- Достаточно длительный период дискомфорта и неудобства после операции.
- Большой риск развития осложнений (кровотечения, повреждения тройничного нерва, образования свищей).
Наиболее тяжелое осложнение после такой гайморотомии – это повреждение тройничного нерва. Последствия – нарушение мимики, а также сильнейшие боли в области поврежденного нерва.
Эндоскопическая гайморотомия
Эндоскопический способ вскрытия верхнечелюстной пазухи на сегодняшний день является наиболее современным методом лечения ее патологии случаях, когда другие методы не дают эффекта.
Эндоскопический доступ – это доступ без разрезов из полости носа или (реже) из полости рта. В стенке гайморовой пазухи делается прокол, через который в нее вставляется эндоскоп.
Прокол можно осуществлять из нескольких доступов: эндоназально – из нижнего или среднего носового хода, из полости рта – через переднюю стенку пазухи, а также через лунку удаленного зуба или через имеющееся свищевое отверстие.
эндоскопическая гайморотомия
Выбор доступа определяет врач после тщательного обследования, учитывается также и предпочтения пациента. Наиболее физиологичным считается эндоназальный доступ – путем расширения естественного соустья в области среднего носового хода.
Прокол в диаметре составляет не более 5 мм. Изображение с микроэндоскопа передается на монитор и хирург имеет возможность видеть внутреннее строение пазухи в многократном увеличении.
С помощью специальных эндоскопических инструментов в пазухе проводятся все необходимые манипуляции (вычищение, удаление патологического содержимого, удаление полипов, кист, инородных тел, взятие материала на гистологическое исследование).
Вторая цель операции – это расширение естественных соустий пазухи с полостью носа для нормального дренирования пазухи в последующем.
Вся операция длится около 20-30 минут. Положение пациента обычно – полулежачее в удобном кресле.
Может проводиться под местной анестезией, а также может быть использован кратковременный общий наркоз (по желанию пациента). Для местной анестезии используются особо тонкие иглы, место укола предварительно обрабатывается анестезирующим гелем.
Нахождение в стационаре после эндоскопической гайморотомии – не более 2-3 дней. Операция может также быть проведена амбулаторно.
Основные преимущества эндоскопического метода:
- Отсутствие разрезов.
- Малая травматичность, почти нет кровотечения.
- Нет необходимости в общем наркозе.
- Быстрый период восстановления.
- Возможность проведения в амбулаторных условиях.
- Почти нет дискомфорта и отека после операции.
Основной недостаток – это необходимость наличия специального оборудования и соответствующей квалификации хирурга, что увеличивает стоимость операции.
Операция может проводиться как ЛОР-врачами, так и челюстно-лицевыми хирургами, прошедшими подготовку по эндоскопическим операциям.
Основные рекомендации после гайморотомии
Для восстановления после операции следует выполнять следующие рекомендации:
- Покой, ограничение физических нагрузок.
- Прием антибактериальных препаратов в течение 5-7 дней.
- Прием обезболивающих препаратов по необходимости.
- Промывание носа солевыми растворами.
- По рекомендации врача закапывание сосудосуживающих капель или спреев с глюкокортикоидами.
- Соблюдение тщательной гигиены полости рта.
- Избегать высоких температур (пребывания на жаре, бани, сауны, горячего душа).
- Не употреблять острую, горячую, слишком соленую пищу и питье, исключить алкоголь.
- Избегать заражения вирусной инфекцией.
- Наблюдение у отоларинголога в указанные сроки.
Выбор пациента
Если врач предлагает гайморотомию, значит, скорее всего, все другие методы лечения уже не имеют никакого эффекта. Поэтому операцию не стоит откладывать. По отзывам пациентов, уже перенесших гайморотомию, это все же самый радикальный метод лечения хронического гайморита.
После операции проходят постоянная заложенность носа, головные боли, прекращаются выделения.
Если есть возможность выбора, лучше выбирать эндоскопическую гайморотомию. Кроме всех вышеописанных преимуществ, при эндоскопической операции возможно одновременно устранить и другие проблемы, мешающие нормальному носовому дыханию (исправление кривой носовой перегородки, подрезание гипертрофированных носовых раковин и др).
Стоимость радикальной гайморотомии начинается от 10 тысяч рублей (возможна бесплатная операция). Стоимость эндоскопической гайморотомии – от 25 до 50 тысяч рублей.
: репортаж из клиники о проведении гайморотомии
Источник: https://operaciya.info/uhogorlonos/gajmorotomiya/
Перфорация дна верхнечелюстной пазухи
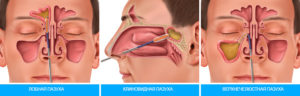
Перфорация дна верхнечелюстной (гайморовой) пазухи — одно из осложнений, которое может случиться с пациентом в кресле стоматолога.
И хотя главная классификация болезней МКБ 10 не выделяет отдельно такое заболевание, оно все равно возникает достаточно часто.
Мы расскажем вам о том, что это такое — перфорация верхнечелюстной пазухи, почему возникает такая проблема, как происходит ее лечение, чем чревато такое осложнение и что делать, чтобы избежать его.
Особенности верхнечелюстной пазухи носа
Верхнечелюстная пазуха (ее другое название — гайморова пазуха) располагается в толще костной ткани верхней челюсти. От ротовой полости ее отделяет альвеолярный отросток верхней челюсти, который и образует ее дно. Объем такой пазухи достаточно велик, и у взрослых людей он может достигать 10 сантиметров кубических.
На фото: корни зубов у дна верхнечелюстной пазухи
Такая пазуха, или синус, не является герметичной. Она имеет сообщение с полостью носа посредством узкой щели.
Обычно перфорация верхнечелюстной пазухи происходит в области ее дна. Этому способствуют некоторые ее особенности:
- Близкое расположение корней моляров и премоляров. В некоторых случаях толщина костного слоя между зубными корнями и дном гайморовой пазухи может быть сравнительно большой — до 1 см, но у некоторых людей костная граница между этими образованиями совсем тонкая — не более 1 мм.
- Иногда корни первого и второго моляров располагаются в самой полости пазухи, отделяясь от нее всего лишь слоем слизистой оболочки.
- Быстрое истончение слоя кости при наличии острых или хронических воспалительных заболеваний: периодонтитах, пародонтитах, кистах.
- Относительно тонкие костные трабекулы в ткани верхней челюсти.
Все это предрасполагает к возникновению перфорации при проведении стоматологических манипуляций, даже если техника лечения не была нарушена, а врач не прилагал значительной травмирующей силы.
Причины перфораций дна гайморовой пазухи
Этиология перфораций пазухи верхней челюсти всегда связана с проведением каких-либо стоматологических манипуляций. Перфорация может произойти:
- при удалении зубов;
- при эндодонтическом лечении;
- при имплантации зубов;
- при резекции корня.
При удалении зубов повреждение дна гайморовой пазухи может быть следствием как грубых действий стоматолога или несоблюдения им лечебной тактики, так и результатом анатомических особенностей самого пациента (например, когда зубные корни располагаются непосредственно в полости пазухи).
На фото: зубной корень находится в близости от дна гайморовой пазухи, что увеличивает вероятность перфорации при удалении
При проведении эндодонтического лечения одним из осложнений является перфорация зубного корня, которая нередко сочетается с повреждением и прободением дна гайморовой пазухи.
Это случается при чрезмерном расширении корневых каналов, в случае применения грубой силы при введении штифтовых элементов или уплотнении пломбирующего цемента.
При таком варианте перфорации верхнечелюстной пазухи практически всегда происходит проникновение пломбировочного материала или обломков корня в ее полость.
Если же перфорация происходит в момент введения зубного импланта (это может быть имплант любой марки, например, Mis, Nobel, Xive и т.д.) или же при проведении пломбировки корневых каналов, введении штифтов в зубной корень, то она всегда является ошибкой терапевтической тактики врача.
Повреждения дна пазухи верхней челюсти является серьезным осложнением при имплантации искусственных корней в костную ткань при проведении протезирования.
Это объясняется тем, что после удаления зуба костная ткань очень быстро подвергается процессам дистрофии. И в результате происходит уменьшение высоты альвеолярного отростка челюсти.
Если врач не учитывает этот момент и неправильно проводит подготовку перед имплантированием, а также неверно подбирает размер импланта, то риск перфорации пазухи очень высок.
Резекция зубного корня является способом лечения при наличии кист в области его верхушки. При недообследовании пациента, когда врач не знает точного размера костной пластинки, отделяющей дно пазухи от стенки кисты, а также если требуется удаление большого объема челюстной кости – то перфорация гайморовой пазухи явление не редкое.
Симптомы перфорации
Если перфорация носовой пазухи произошла в момент удаления зуба, то ее симптомы будут достаточно специфическими:
- Появление в крови, выделяемой из зубной лунки, мелких пузырьков воздуха, количество которых увеличивается при резком форсированном выдохе через нос.
- Появление кровянистых выделений из носа на стороне перфорированной гайморовой пазухи.
- Изменение тембра голоса пациента, появление «гнусавости».
Иногда пациент начинает предъявлять жалобы на прохождение воздуха через лунку после удаления зуба, а также чувство тяжести или давления в проекции пазухи верхней челюсти.
На фото видна перфорация дна гайморовой пазухи после удаления зуба
Если перфорация верхнечелюстной пазухи происходит при проведении имплантации или же при эндодонтическом лечении, то заподозрить ее врач может по:
- характерному провалу инструмента или имплантируемого элемента после приложения некоторого усилия для его продвижения;
- изменению положения инструмента в ране;
- появлению в крови мелких пузырьков воздуха.
Если перфорация гайморовой пазухи по какой-либо причине не была диагностирована и пролечена сразу, то происходит инфицирование ее полости с развитием клиники острого синусита или гайморита, для которого характерны такие симптомы как:
- сильнейшие острые боли в области верхнечелюстной пазухи;
- отек слизистой носовой полости на соответствующей стороне с нарушением дыхания через нос;
- появление гнойных выделений из носа.
Также характерно появление общих симптомов интоксикации: головных болей, озноба, высокой температуры, слабости.
Диагностика
Диагностика перфорации дна верхнечелюстной пазухи при удалении зуба основывается на типичной клинической картине. В сомнительных случаях, а также при подозрении на такое осложнение при проведении имплантации либо эндодонтических манипуляциях необходимо использование инструментальных методов диагностики:
- Зондирование лунки удаленного зуба либо перфоративного канала тонким зондом. Это позволяет определить, что в ране отсутствует костное дно. При этом инструмент свободно проходит через мягкие ткани и не встречает на своем пути препятствий.
- Рентгенография области пазух. На снимках в таком случае можно обнаружить как затемнение полости вследствие скопления в ней крови, так и обломки зубных корней, импланты либо пломбировочный материал. Иногда целесообразно проведение рентгенографии с конрастированием, когда контрастное вещество вводится в полость через перфорационный свищ.
- Компьютерная томография, которая позволяет определить перфорации и наличие инородных тел в пазухе с максимальной точностью.
- При подозрении на застарелые перфорации проводятся общеклинические анализы крови, результат которых может свидетельствовать о наличии в организме активного очага инфекции.
Лечение
Лечение перфораций дна пазухи верхней челюсти зависит от того, какие изменения имеются в самой полости пазухи.
Лечение без операции возможно лишь в тех случаях, когда перфорация произошла при удалении зуба и была выявлена сразу же, а по данным рентгенографии нет признаков инфицирования полости пазухи или наличия в ней даже незначительных инородных тел.
При таком варианте тактика врача заключается в максимально бережном сохранении сформированного в лунке кровяного сгустка, а также в профилактике его инфицирования. Для этого в нижнюю часть лунки вводится маленький марлевый тампон, пропитанный йодным раствором.
Обычно он самостоятельно плотно фиксируется в раневой полости, но иногда требуется наложение швов на десну. Такое лечение йодом продолжается не менее 6-7 дней — до момента формирования полноценных грануляций и закрытия дефекта.
При этом тампон не извлекается из лунки, чтобы не повредить кровяной сгусток.
Также возможно временное закрытие дефекта небольшой пластмассовой пластинкой, которую фиксируют на соседних зубах кламмерами. Она разобщает полости рта и пазухи, что способствует заживлению перфорации.
Одновременно назначается курс профилактических мероприятий, направленный на предупреждение развития воспалительных осложнений. Он включает прием антибиотиков, противовоспалительных препаратов, капель с сосудосуживающим эффектом. Проводится такой курс амбулаторно или в домашних условиях.
Если при перфорации произошло проникновение инородных тел в пазуху (импланта, пломбировочного материала, обломка зубного корня), то лечение проводится только в условиях стационара. В таком случае показана операция со вскрытием полости гайморовой пазухи, удалением инородного тела и нежизнеспособных тканей с последующим пластическим закрытием перфоративного дефекта.
Если перфорация пазухи верхней челюсти не была своевременно выявлена и устранена, то через 2-4 недели стадия острых проявлений пойдет на убыль, а в области дефекта сформируется свищ, соединяющий полость пазухи с поверхностью десны.
Такой процесс одновременно сопровождается симптомами хронического гайморита:
- постоянные тупые боли в области пазухи с иррадиацией в глазницу, висок;
- заложенность носа со стороны поражения;
- гнойные выделения из носовой полости, а также из свищевого отверстия;
- иногда у пациентов опухает щека на стороне поврежденной пазухи.
Большинство пациентов также предъявляют жалобы на ощущение движения воздуха через свищ при разговоре или чихании, трудности в произношении некоторых звуков, а также попадание жидкой пищи изо рта полость носа.
Лечение таких застарелых перфораций со свищами представляет некоторые трудности, поскольку наличие хронического очага воспаления в гайморовой пазухе значительно снижает эффективность терапии и достаточно часто приводит к рецидиву и повторному формированию свищевого канала.
Таким больным показано оперативное вмешательство, которое включает вскрытие верхнечелюстной пазухи с удалением всех нежизнеспособных тканей и инородных тел из ее полости, иссечение свища и пластическое закрытие дефекта. Антибиотики после удаления свища назначаются на курс продолжительностью 10-14 дней с одновременным приемом противовоспалительных и антигистаминных препаратов, применением физиотерапевтических методов лечения.
Последствия перфорации
Перфорация пазухи верхней челюсти является достаточно серьезной патологией, которую часто приходится лечить в стационаре. Попытки самостоятельного ее лечения народными средствами дома без врачебного участия могут приводить к развитию серьезных и опасных последствий:
- Развитие выраженной воспалительной реакции в полости пазухи с переходом инфекции на окружающие костные ткани и формированием очагов остеомиелита верхней челюсти.
- Распространение воспаления на другие пазухи черепа (лобные, клиновидные и решетчатые).
- Потеря здоровых зубов, расположенных в области непролеченной перфорации.
- Формирование гнойных очагов (абсцессов, флегмон).
Из-за близкого расположения верхнечелюстной пазухи и головного мозга, после перфорации возможно распространение инфекции на мозговые оболочки с развитием менингитов или менингоэнцефалитов, угрожающих жизни пациента.
Профилактические мероприятия
Профилактика перфораций дна верхнечелюстной пазухи заключается:
- в полноценном обследовании пациента перед проведением сложных стоматологических процедур;
- в правильной оценке анатомо-топографических особенностей каждого человека;
- в точном соблюдении технологии лечебных манипуляций.
Своевременное выявление признаков перфорации и ее адекватное лечение является залогом благоприятного исхода для пациента. Неправильная терапевтическая тактика или самолечение могут усугубить течение такого осложнения и стать причиной развития тяжелейших негативных последствий.
Источник: https://TopDent.ru/articles/perforatsiya-dna-verkhnechelyustnoy-pazukhi.html
Смотрите, какая тема — Что нужно делать после удаления кисты гайморовой пазухи?
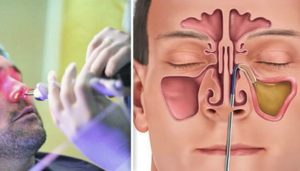
Процесс удаления кисты гайморовой пазухи представляет собой операцию, осуществляемую несколькими способами.
Эндоскопический способ
Во время такой малоинвазивной микрохирургии есть возможность устранить и прочие недостатки носовой полости, исправить форму носовой перегородки или деформирующуюся раковину.
Считается самым оптимальным вариантом удаления кисты гайморовой пазухи. С помощью гибкого эндоскопа, введенного в носовую полость, появляется возможность увидеть на экране увеличенное в много раз изображение от маленькой камеры. Именно поэтому, видя картинку, происходит точное удаление новообразования.
Эндоскопический способ подразделяется на такие подвиды:
- Эндонозальный – при инфильтрационной анестезии и (по желанию клиента) при общем наркозе на короткий промежуток времени. Вводится эндоскоп по смазанной слизистой в средний или нижний носовой ход. Удаление производится под наблюдением через миниатюрную видеокамеру с помощью специальных микроинструментов. Возможно введение эндоскопа и операционного инструментария через разные проходы, а также через прокол.
- Эндоскопический через прокол в полости рта – при местной анестезии осуществляется прокол для освобождения доступа к ротовой полости. Реабилитация происходит несколько дней.
Гайморотомия
Во время такой процедуры предполагается получение широкого доступа к носовой пазухе через достаточный разрез десны в преддверии рта и вскрытие костной стенки пазухи. Возможно осуществление операции под местной анестезией и общим наркозом.
Достаточно травматический вид проведения операционного вмешательства для удаления новообразования, подразумевает послеоперационное нахождение при стационаре до момента снятия швов.
Реабилитация после удаления кисты гайморовой пазухи таким способом происходит долгое время. Держится отечность, чувствуется онемение десен и губ, а также периодические кровяные выделения.
Дает возможность полноценно провести удаление кисты из гайморовой пазухи, а также ее очищение через широкий доступ. Также с помощью широкого доступа в пазуху, это метод бывает единственно возможным вариантом для удаления больших новообразований.
Лазерное удаление кисты
Для пациентов это самый безболезненный способ проведения операции, это оперирование без крови и быстрое послеоперационное восстановление. Воздействие лазера на стенки кисты позволяет выпарить ее благодаря высокой тепловой энергии. Но для доступа лазера к самой кисте, все же необходимо производить надрез, микрогайморотомию.
Среди недостатков этого метода можно выделить долгое удаление больших новообразований, лучше производить с его помощью удаление небольших кист гайморовой пазухи.
Восстановление пациента
В основном, после проведения операционного вмешательства с целью удаления кисты гайморовой пазухи, реабилитационный период занимает короткий промежуток времени, в среднем 7-10 дней.
Дыхание пациента восстанавливается сразу и осуществляется через носовые проходы, а слизистые ткани регенерируют очень быстро. После операций такого характера маловероятно наличие шрамов, рубцевания.
Почему операция по удалению, а не лечение?
Длительное время можно даже не догадываться о существовании кисты в гайморовой пазухе у себя, ведь протекает ее появление полностью без каких-либо симптомов.
Когда же пациент узнает о ее существовании, чаще случайно при лечении гайморита, то неоднократно становится вопрос – а стоит ли удалять кисту в гайморовой пазухе, если она абсолютно не тревожит? Но при этом существует риск, зависящий от времени, будет ли увеличиваться появившееся новообразование в размере и мешать свободному дыханию пациента.
Лечение медицинскими препаратами оказывает облегчающее воздействие, может помочь в устранении или уменьшении болевых ощущений, помочь вернуть возможность обоняния.
Лекарства никак не избавляют от образовавшейся кисты гайморовой пазухи, не изменят ее размеров.
Наоборот, со временем, киста может расти, увеличивается объем наполняющей ее жидкости, вырабатываемой слизи. Из-за увеличения объема, появляется дискомфортное функционирование органов обоняния и проведение операции можно считать единственным способом решения сложившейся ситуации.
Если же киста небольшого размера и также дальше продолжает не тревожить пациента, остается бессимптомной, то такую кисту можно и не трогать. Возможен вариант самостоятельного ее рассасывания.
Запрет на проведение операционного вмешательства
Врачами не рекомендуется назначать проведение операций по удалению кисты в гайморовой пазухе на стадии обострившегося хронического гайморита. Необходимо пропить курс антибиотиков, промывать нос, а как только наступит полное излечение, то возможность провести операцию вновь наступает.
Среди общих противопоказаний выделяют:
- эпилепсию,
- сахарный диабет,
- нарушение сворачиваемости крови,
- наличие острых инфекционных заболеваний или злокачественных опухолей,
- хронические болезни – сердца, сосудов, печени, почек.
Что делать после удаления кисты гайморовой пазухи?
Если требуется, то нахождение в стационаре с соответствующим медикаментозным лечением под присмотром лечащего врача.
Строгое соблюдение гигиены ротовой и носовой полости, полоскание рта после каждого употребления пищи.
После проведения операционного удаления кисты полость носа поддается обработке ежедневно, промывание его, назначается прием антибиотиков широкого спектра, обезболивающие и антигистаминные препараты, рассасывающие процедуры.
С целью снятия отечности делаются тугие повязки на щеку.
Снятие швов делают по истечению 7 дней, а полное выздоровление наступает через 3-4 недели.
В период реабилитационного восстановления ограничением считаются: баня, сауна, спорт, физические нагрузки, горячая и острая еда, алкоголь.
В дальнейшем, с целью профилактики появления кист, необходимо уделять особое внимание своевременному лечению простуда, не допускать хронического проявления заболевания.
Тщательно следить за гигиеной во рту и носовых проходах, вовремя обращаться за помощью к стоматологу по лечению зубов. Заняться укреплением иммунитета и закаливанием верхних дыхательных путей.
Бывают ли осложнения после такой операции?
При проведении любой операции существует вероятность возникновения каких-либо осложнений. Но есть случаи малого их проявления, а бывает и наоборот.
Так, при осуществлении эндоскопического способа удаления кисты, риск появления послеоперационных осложнений минимальный. В случае появления таковых лечение медикаментами даже не требуется, они самостоятельно проходят.
Среди негативных проявлений врачами выделяются:
- Кровяное течение у пациента с плохой сворачиваемостью крови. Также на это могут влиять препараты, принимаемые пациентом.
- Резкое ухудшение самочувствия, не длится долгое время – как результат реакции организма на применяемые во время проведения операции медицинские препараты.
- Известны случаи изменения ого тембра у пациента вследствие эффекта резонирования в гайморовых пазухах.
- Онемение, которому могут поддасться некоторые участки на лице пациента. Это связано с ошибочным повреждением нервных рецепторов во время операции. Известны онемения кончиков носа, верхних губ и правой или левой щеки.
- Минимальный риск появления воспалительного процесса и повторного появления кисты.
- А также небольшой шанс появления выделений церебрального ликвора, что сразу повышает возможность инфицирования после операции.
Источник: https://TheKista.ru/q/chto-nuzhno-delat-posle-udaleniya-kisty-gaymorovoy-pazuhi
Если болят пазухи носа – рекомендации для пациентов | ЛОР Боклин А. К
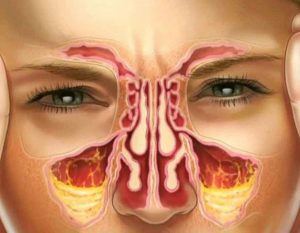
Болят пазухи – это одна из частых жалоб пациентов с заболеваниями ЛОР-органов. Но данный симптом свидетельствует не только о воспалении в околоносовых пазухах (синусите), но и может быть признаком и других распространенных патологий.
В данном материале, подробно разберем основные причины, заболевания, рекомендации по лечению при болезненности в пазухах носа.
Боль в пазухах – причины
Не секрет, что боль это защитный сигнал организма. Который указывает на проблемные участки, в том числе и околоносовой области.
Если рассматривать функциональные причины боли в пазухах, то она в большей степени связана с давлением экссудата, который в большом количестве образуется при воспалительных процессах. Из-за этого нарушается нормальный отток отделяемого из пазух, что вызывает давление на окружающие структуры и ткани.
Другой частой причиной является разрастание опухолевых образований (полипы и кисты), что нарушает целостность анатомических структур, вызывая тем самым некротические процессы в данной области.
Анатомические особенности не относящиеся к воспалительным и некротическим процессам, например: искривление перегородки носа, узость носовых проходов, гипертрофия миндалин, патологии слезного аппарата и т.д. О которых, более подробно в следующем разделе материала.
Заболевания приводящие к боли в пазухах
Так какие заболевания могут спровоцировать боль в пазухах носа? Это достаточно объемный список, поэтому их условно разделим на этиологические причины.
Воспалительные состояния, основная часть патологий провоцирующих данный симптом:
- Синуситы. Острые и хронические воспалительные процессы в придаточных пазухах – гайморит, фронтит, этмоидит, сфеноидит.
- Риниты. Катаральная форма, может привести хроническому воспалению слизистой полости носа, что провоцирует закупорку в придаточных пазухах. Так называемый, риносинусит.
- Дентальные патологии. Если имеются проблемы с зубами верхней челюсти – формирующиеся очаги воспаления, могут спровоцировать образование перфорации или свища в гайморову пазуху.
- Другие состояния. Любой очаг воспаления в носоглоточной области, может осложниться распространением на окружающие структуры, например, при хроническом тонзиллите.
Заболевания невоспалительной этиологии, так же может привести к боли в области пазух носа:
- Искривление носовой перегородки – самая частая невоспалительная причина болевых ощущений в околоносовых пазухах. Более подробно в этом материале: Искривление перегородки носа – симптомы, причины, осложнения.
- Трофические формы ринитов. Хронические изменения в слизистой оболочки при ринитах, могут быть не только воспалительного характера, но и гипертрофического. Например: медикаментозный, атрофический, вазомоторный и гипертрофический риниты. Все они способствуют “закупорке” оттока отделяемого из параназальных пазух.
- Новообразования. Рост кист и полипов, может приводить к разрушению костной и хрящевой ткани в носоглоточной области, приводя к соответсвующим симптомам.
- Другие заболевания. Гипертрофия аденоидов или аденоидные вегетации провоцируют нарушение нормальной проходимости носовых проходов, влияя тем самым и на околоносовые пазухи.
Если болят пазухи без насморка?
Это в большинстве случаев свидетельствует о хронической патологии, самой частой из которых является хронический гайморит или синусит верхнечелюстной пазухи. Данное состояние характеризуется периодическими болями в области максиллярных пазух. В период обострения, к болевым ощущениям присоединяются катаральные симптомы: серозно-гнойные выделения, ринорея, постназальный синдром и др.
Другими ЛОР-причинами болезненности без проявлений ринореи (насморка), являются состояния описанные в предыдущем разделе: искривление носовой перегородки, новообразования, аденоиды, дентальные патологии и др.
Следует помнить, что боль в пазухах, может быть и не отоларингологической этиологии, например при неврологических состояниях: невриты черепных нервов, мигрень, фибромиалгия и т.д. Поэтому важно своевременно оценить состояние и исключить более серьезные патологии. В связи с этим, диагностика должна проводиться достаточно углубленно особенно при хроническом течении болей.
Записаться на консультацию
Болят пазухи – как лечить?
Первичной и самой главной рекомендацией, является посещение врача. Не стоит заниматься самолечением, особенно при хронических болях. В данной ситуации без расширенной диагностики просто не обойтись. Наиболее полноценное обследование пазух и околоносовой области, проводится с помощью назальной эндоскопии и компьютерной томографии.
Терапевтическое лечение, например при синуситах, состоит из назначения сосудосуживающих, муколитических и противомикробных препаратов. Основной целью является подавление воспалительного процесса и нормализация оттока содержимого из пазух.
Дополнительно вне стадий обострения могут назначаться физиотерапевтические процедуры, например УВЧ пазух. Так же достаточно хорошим эффектом обладают солевые промывания и ингаляции.
Для временного снятия боли допускается применение обезболивающих препаратов, например группы НПВП (найз и др.)
Конечно, проводится и хирургическое лечение, особенно при анатомических изменениях и хронических воспалительных состояниях. Которое зависит от первопричины боли в пазухах:
- При хронических синуситах, различные синусотомии: гайморотомия, полисинусотомия и др.
- При искривлении носовой перегородки – септопластика.
- При гипертрофии аденоидов – аденотомия.
Ваш визави, специализируется на проведении эндоскопической параназальной хирургии. Это более щадящее воздействие, которое позволяет минимизировать сроки как излечения, так и восстановительного периода. Выписка из стационара, обычно происходит в течении 24 часов после операции.
Более подробная информация о проводимом хирургическом лечении ЛОР органов расположена на соответствующей странице: Лечение ЛОР заболеваний
Где можно получить консультацию при болях в пазухах?
Подводя некоторые итоги данной статьи, можно обозначить, что боль в околоносовых пазухах, может быть симптомом достаточно серьезных заболеваний. Соответственно важно провести не только осмотр специалиста, но и диагностические процедуры.
Поэтому, для экономии времени в постановке диагноза, важно выбрать медицинский центр с диагностической базой, а не только лечебной. Телефоны регистратур медцентров Москвы и области, где я осуществляю прием пациентов указаны на странице “Контакты”. Там же Вы сможете узнать стоимость, условия проведения операций и сроки нахождения в стационаре.
Предварительные консультационные вопросы, Вы можете задать мне в WhatSapp, по данному номеру:8 (926) 454-85-72
С уважением, врач-оториноларинголог к.м.н. Боклин Андрей Кузьмич.
Записаться на консультацию
Источник: https://boklin.ru/bolyat-pazuhi-rekomendatsii-dlya-patsientov/
Операция при гайморите: виды и послеоперационный период
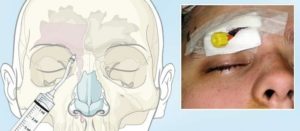
Воспаление гайморовых пазух (гайморит) – это серьёзная болезнь, при которой наблюдается поражение слизистой оболочки. На раннем этапе развития справиться с проблемой можно консервативными методами. Причем лекарства подбираются персонально в каждом конкретном случае с учетом состояния пациента в целом.
Если же медикаментозная терапия не дает желаемого эффекта, может понадобиться операция. Рассмотрим, в каких случаях без хирургического вмешательства не обойтись, как подготовиться в процедуре, а также ознакомимся с оперативными методиками, используемыми при лечении гайморита.
Когда нужна операция при гайморите?
Не каждому человеку, которому диагностировали гайморит, требуется хирургическое вмешательство. Операцию проводят лишь в том случае, если консервативное лечение оказалось малоэффективным или болезнь настолько запущена, что дальнейшее ожидание чревато тяжелыми осложнениями.
Основными показаниями к проведению операции являются следующие:
- При обнаружении у больного в синусах гнойного содержимого в значительном объёме. Устранение патогенного секрета искусственным путем рекомендовано при полной закупорке выводящих протоков. Гнойный воспалительный процесс часто сопровождается скоплением гноя в пазухе. Со временем вредоносная жидкость начинает оказывать давление на костную структуру, из-за чего развивается сильная головная боль. В результате наблюдается серьёзное ухудшение самочувствия в целом, если же заболевание игнорировать, количество патологической жидкости увеличивается. Часто исходом такого состояния является прорыв в близлежащие ткани с разлитием гноя в нёбо, глазницы, челюсти и мозг.
- При хроническом гайморите, который характеризуется продолжительным течением и частыми обострениями. Гайморова пазуха представляет собой закрытое пространство, в котором имеется небольшой выводящий отдел, по этой причине любой воспалительный процесс не стоит игнорировать, так как это чревато ухудшением заболевания. Воспаление гайморовых пазух хронического течения – это частый источник проблем в функционировании ЛОР-органов. На фоне постоянного воспаления слизистых в придаточных пазухах носа, даже вялотекущего, существует возможность развития всевозможных дополнительных тканевых формирований: спаек, полипов, кистозных полостей. Это приводит к ухудшению ситуации, так как происходит постепенное разрастание этих образований, из-за чего усложняется выведение гноя из синусов. В подобной ситуации хирургическое вмешательство – это чаще всего единственный выход.
- Наличие врождённых и вновь образовавшихся аномалий в гайморовых пазухах. Врожденные проблемы подразумевают присутствие кистозных формирований и новообразований, костных гребней и выступов, а также нарушений в строении костной перегородки. Всё это препятствует нормальному оттоку жидкости из полостей носа, из-за чего ухудшается и вентиляция. Если устранить проблемные участки, можно возобновить функции в каналах. Что касается приобретенных аномалий, к ним можно отнести все уже перечисленные, но к ним следует добавить чужеродные предметы. Например, если ребёнок запихивает в полость носа мелкие предметы, а вынуть не получается. При вдохе мелкая деталь может попасть в гайморову пазуху. Кроме того, часто закупорка синусов происходит в процессе лечения верхнечелюстного ряда. Любой чужеродный предмет, попавший в полость синуса, сразу приводит к развитию воспалительного процесса.
Предоперационная подготовка и обследование
Любая операция проводится только при наличии показаний. Прежде чем провести хирургическое вмешательство при гайморите, пациенту назначают соответствующее обследование. Лабораторная и инструментальная диагностика важна, когда может потребоваться выполнение открытой операции.
Обследование перед хирургическим вмешательством подразумевает выполнение:
- Рентгена гайморовых пазух. Когда заболевание преобразуется в хроническое, данная методика является малоинформативной. В этом случае такая процедура всего лишь позволяет предварительно определить состояние пациента, чтобы подобрать способ лечения при гайморите. Кроме того, рентген используется, как экспресс-метод на фоне заболевания, протекающего в острой гнойной форме.
- Компьютерной томографии. Это методика при гайморите более информативная и дает возможность более точно понять клиническую картину заболевания. Подобная диагностика позволяет получить послойные снимки проблемных полостей. После проведения КТ врач получает данные о состоянии синуса в подробностях, присутствии чужеродных предметов, перемен в слизистых.
- Лабораторных исследований. Пациенту придется сдать кровь и мочу на анализ, а также бактериологический посев из синусов.
Проведение операции при гайморите подразумевает соблюдение определенных условий:
- Перед хирургическим вмешательством следует исключить у больного такие болезни, как пиелонефрит, ангина, а также обострения хронических заболеваний.
- У женщин в момент проведения процедуры не должно быть менструации.
- В процессе вынашивания малыша плановую операцию проводить не рекомендуется. В крайнем случае её можно перенести на другое время.
Вышеперечисленные обстоятельства не берут во внимание в период острого гнойного процесса. В этом случае все-таки проводят пункцию синусов в области верхнечелюстного ряда.
Виды операций при гайморите
Многие пациенты, которым диагностировали воспаление синусов, интересно, как проходит операция. Ознакомимся с наиболее распространенными способами выполнения хирургического вмешательства.
Проколы и пункции
Подобная методика характеризуется удобным выполнением и высокой безопасностью. Обычно проведение прокола требуется на фоне острого гайморита, при котором отмечается большое накопление гнойного секрета. С помощью пункции удается избавиться от патологической жидкости в гайморовых пазухах, которые потом подвергаются обработке антисептиком.
Преимущество такой операции состоит в том, что в процессе её проведения можно провести забор отделяемого, чтобы провести бактериологическое обследование. Это позволяет выявить патоген, спровоцировавший развитие патологии, а также определить его чувствительность к антибиотикам. Это требуется, чтобы назначить лекарственные средства для использования в постоперационный период.
Пошаговый процесс операции:
- Прежде чем приступить к выполнению процедуры, пациенту очищают носовые проходы. Чистка проводится в сопровождении тщательного промывания антисептическим средством. Это помогает избавиться от вредоносной жидкости в полостях. Затем проводят закапывание носа сосудосуживающим лекарством для снижения риска возникновения кровотечений к минимуму.
- Затем вводится местный анестетик. Прокол выполняют посредством специального инструментария – толстой иглы. В тонкой костной пластине, граничащей с носовой стенкой, игла с легкостью может сделать отверстие. Гной удаляется с помощью шприца или аспиратора. В дополнение проводят обработку полости антисептиком.
Как делают при гайморите операцию (гайморотомию) Люка Колдуэлла
Эта разновидность операции известна уже не один год и с успехом используется при лечении гайморита. Это хирургическое вмешательство проводится с открытым доступом, что позволяет врачу более точно выполнить все требуемые действия. В процессе процедуры удаляются все посторонние формирования.
Подготовку к хирургическому вмешательству проводят по аналогии с выполнением прокола гайморовой пазухи. В этом случае для обезболивания используют не только местную, но и общую анестезию. Основа операции заключается в попадании в полость синуса. Доступ осуществляется посредством верхнечелюстной ямки или точки, расположенной на верхнечелюстном ряде.
В процессе операции проводят очищение полостей с последующим удалением ненужных тканей. Затем пазухи промывают раствором с антибактериальным действием. В некоторых случаях природный проход, даже после полного очищения, не способен справляться со своими прямыми обязанностями.
В этом случае врач может решиться на искусственное формирование дополнительного выводящего канала в синусе. Отверстие выводят в полость носа. Кроме того, специалист может попытаться принудительным образом возобновить возможности выводящей функции в природном соустье. По завершении процедуры вход закрывается с помощью тканевого лоскута.
Выполнение интраназальной антростомии
Суть этой процедуры заключается в проведении качественного очищения гайморовых пазух. Потом очищенную полость санируют. Отличается операция от уже описанных методик выбором зоны для проведения операции. Антраназальная антростомия подразумевает проникновение сквозь боковую поверхность внутри носовой полости.
Как проводятся эндоскопические операции на гайморовой пазухе
Эндоскопическая операция – это самая современная методика, обладающая множественными преимуществами. Подобное хирургическое вмешательство способствует сохранению анатомических и физиологических особенностей полостей. Такая процедура является малоинвазивной и бескровной. Если потребуется, такая манипуляция может выполняться в дальнейшем ещё не один раз.
При всех своих преимуществах данная методика обладает определенными недостатками. Стоит такая операция достаточно дорого благодаря ценам на оптические устройства, используемые при выполнении манипуляции. К тому же в настоящее время сложно найти врача, который имеет навыки по проведению эндоскопического вмешательства.
Послеоперационный период
Восстановительный период является немаловажным условием для окончательного излечения больного. От должного ухода во время реабилитации зависит так же много, как от самого хирургического вмешательства. Любое действие на данной стадии нужно предварительно согласовывать со специалистом. Не стоит лечиться самостоятельно и пользоваться медикаментами, которые не прописаны лечащим врачом.
Человеку после хирургического вмешательства следует систематически ходить на осмотр к врачу и пытаться самому контролировать состояние своих пазух носа. К своему здоровью в этот период нужно относиться особо бережно. В постоперационный период нужно действовать так:
- Регулярно принимать прописанные лекарства. Врач на данном этапе выписывает лечение противовоспалительными препаратами, антибиотиками, назальными каплями. Также важно промывать придаточные пазухи носа солевым раствором и антисептиком.
- Периодически посещать отоларинголога для осмотра.
- Посещать физиотерапевтические процедуры. В постоперационный период доктор может порекомендовать проведение ультразвука, лазерной и магнитной терапии и пр.
- Следить за собственным здоровьем: не переохлаждаться, избегать простудных заболеваний, так как это чревато рецидивом. Полезно для возобновления функций организма часто гулять по свежему воздуху.
- Во время реабилитации нужно исключить спиртное и сигареты.
- Рекомендуется пройти курс терапии в санатории, и принимать витамины.
Возможные последствия и противопоказания
Иногда после операции при гайморите могут развиться осложнения, такие как:
- обильное кровотечение;
- снижение зрительной функции;
- изменения в аппетитных предпочтениях;
- чувство онемения в области верхнечелюстного ряда.
Стоит заметить, что оперативное вмешательство при гайморите имеет определенные противопоказания к проведению. Запрещено оперировать пациентов:
- с нарушениями в работе эндокринной системы, кровеносных сосудов и кроветворных органов;
- в недавнем прошлом подвергшихся хирургическому вмешательству;
- с инфекционными процессами, которые выявлены перед выполнением процедуры.
К тому же ограничения по поводу проведения операции бывают постоянные (абсолютные) или временные (действующие лишь определенное время). Решать, насколько целесообразно хирургическое вмешательство в каждом конкретном случае, может лишь доктор.
Источник: https://1doctorlor.ru/gajmorit/gajmorit-operaciya.html





