Спайки малого таза: что это, как болят, куда отдают, симптомы и лечение
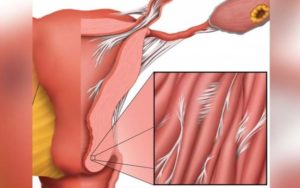
Спайками малого таза называют тяжи из соединительной ткани, которые покрывают поверхность органов, находящихся в малом тазу и формируют сращения их между собой и тазовыми стенками.
Другим названием патологии является пластический пельвиоперитонит. Проявляется заболевание тазовыми болями, беспокоящими пациента постоянно или периодически, признаками расстройства работы кишечника (повышенное газообразование, запоры, сменяющиеся диарей) а у женщин привычным невынашиванием и/или бесплодием.
У более 50% пациенток, страдающих хроническими тазовыми болями и расстройствами менструального цикла, диагностирован пластический пельвиоперитонит. У женщин данная патология встречается примерно в 2,5 раза чаще, чем у мужчин, развитие острой кишечной непроходимости, причиной которой явились перитонеальные спайки, наблюдается в 1,6 раз чаще, чем у пациентов мужского пола.
Причины Механизм образования Классификация Симптомы спаек органов малого таза Осложнения Диагностика Лечение спаечной болезни органов малого таза
Важно
Пластический пельвиоперитонит диагностируется у пациенток, анамнез которых отягощен полостными операциями либо воспалительными болезнями органов малого таза. Вероятность формирования спаек повышается с количеством перенесенных лапаротомий. Соединительнотканные тяжи выявляются у 16% больных после первой лапаротомии и в 96% случаев после третьей.
Спайкообразование относится к защитным механизмам организма и преследует цель – отграничение поврежденного участка (воспаление или травма) в тазовой или брюшной полости от здоровых тканей.
Склонность к спайкообразованию, интенсивность их формирования и распространенность процесса определяется рядом факторов: повышенной реактивности соединительной ткани, ослабленного иммунитета и индивидуальной предрасположенности брюшины к спайкообразованию.
Факторы риска формирования соединительнотканных сращений делятся на 3 группы:
- эндогенные, обусловленные генетической предрасположенностью организма к спайкообразованию (сниженной или повышенной выработкой фермента N-ацетилтрансферазы);
- экзогенные – воздействуют на организм извне (травма, операция, инфекция);
- комбинированные, когда в формировании спаек участвуют внешние и внутренние факторы.
Непосредственными причинами спайкообразования в малом тазу выступают:
- Хирургические вмешательства. Интенсивность спайкообразования напрямую связана с производимой операцией в полости живота. К факторам, увеличивающим вероятность формирования спаек, относятся: операционный доступ (лапароскопический или лапаротомический), объем и травматичность операции, ее длительность, температурный режим (излишнее охлаждение или нагревание петель кишечника), установка дренажей в малом тазу, удаляющих кровь и перитонеальную жидкость, используемые шовный материал и химические вещества (йод, спирт, различные порошки).
- Воспалительные заболевания. Острые эндометрит, сальпингоофорит, вагинит, параметрит и другие болезни малого таза способствуют спайкообразованию. Скрытые половые инфекции, протекающие со стертой клинической картиной (хламидиоз, уреаплазмоз) являются причиной возникновения хронического воспаления в малом тазу, что служат толчком к спайкообразованию.
- Наружный эндометриоз. Регулярное истечение крови из эндометриоидных очагов в полость малого таза приводит к асептическому воспалению и спайкообразованию.
- Кровотечение в полость таза. Разрыв яичника, прервавшаяся внематочная беременность по типу трубного аборта или разрыва трубы протекает с излитием крови в брюшную полость, последующим асептическим воспалением и образованием сращений.
- Травмы нижней половины живота. Ушибы, кровоизлияния, открытые раны малого таза, полученные вследствие падения, удара, аварии.
- Системные болезни соединительной ткани. Склеродермия, дерматомиозит, ревматизм и другие.
Обратите внимание
В 50 и более процентах случаев образование спаек обусловлено сочетанным действием нескольких факторов. Предрасполагают их образованию беспорядочные половые связи, аборты, инвазивные гинекологические процедуры, несоблюдение интимной гигиены, позднее обращение к врачу.
Механизм образования
Брюшная полость изнутри выстилается брюшиной – серозной оболочкой, которая образует замкнутое пространство, где находятся органы живота. Брюшина представлена 2-мя листками: париетальным, выстилающим полость живота, и висцеральным, обволакивающим внутренние органы.
Оба листка брюшины соединены между собой и переходят один в другой.
Основными функциями брюшины являются создание подвижности органов, предотвращения их трения друг о друга, защита от микробных агентов и отграничение инфекционного процесса при проникновении микроорганизмов в полость живота или малого таза.
Повреждающий фактор (травма или воспаление брюшины) вызывает выделение медиаторов, которые стимулируют регенерацию. В начальной стадии процесса активизируются фибробласты, производящие фибрин. Образовавшиеся фибриновые волокна вызывают слипание близлежащих органов и тканей.
В результате воспалительный очаг отграничивается от здоровых тканей.
Если имеет место обширное травматическое повреждение либо хроническое воспаление, растворение соединительной ткани нарушается, в спайках формируются кровеносные сосуды и нервные окончания, а плотность коллагеновых волокон повышается.
Рыхлые спайки и листки брюшины становятся более плотными, подвижность тазовых органов ограничивается. Любое смещение органов (повороты, наклоны, физическая нагрузка) приводит к натяжению спаек, раздражению нервных сплетений и появлению болей внизу живота.
Классификация
В зависимости от особенностей течения заболевания выделяют следующие клинические формы пластического пельвиоперитонита:
- Острая. Болезнь характеризуется выраженной клинической картиной. Больного беспокоит интенсивная боль, повышение температуры, снижение кровяного давления, тошнота, потеря аппетита, рвота. Нарастающая интоксикация свидетельствует о развитии кишечной непроходимости и требует немедленного оперативного вмешательства.
- Интермиттирующая. Характеризуется фазностью течения. Приступы острой боли сменяются периодами полного покоя. На фоне возникновения болевого синдрома присоединяются кишечные расстройства. В фазу ремиссии симптомов нет или они выражены незначительно.
- Хроническая. Эта форма болезни протекает со слабовыраженными признаками либо бессимптомно. Наиболее частые жалобы больной: периодические запоры, тупые или ноющие боли внизу живота. Основной причиной обращения женщины к гинекологу служит жалоба на отсутствие беременности.
Так как спайки малого таза нередко являются причиной женского бесплодия, гинекологи в классификации патологии выделяют стадии заболевания, которые определяют с помощью лапароскопии:
- Первая. Имеются одиночные тонкие тяжи, расположенные вокруг яичника, фаллопиевой трубы или матки. Наличие спаек не нарушает процесс движения яйцеклетки из половой железы в трубу, а затем в маточную полость.
- Вторая. Между яичником и яйцеводом либо другими органами имеется плотные тяжи, но больше половины площади половой железы свободна. Сращения нарушают процесс захвата яйцеклетки фимбриями трубы.
- Третья. Большая часть площади яичника охвачена плотными сращениями, что нарушает процесс освобождения яйцеклетки из фолликула и выход ее на поверхность железы. Также имеется деформация и частичная либо полная окклюзия маточных труб, что делает оплодотворение невозможным.
Симптомы спаек органов малого таза
Ведущим клиническим признаком пластического пельвиоперитонита выступает болевой синдром. Женщины со спайками малого таза испытывают постоянную боль внизу живота, которая то усиливается, то ослабевает. Боли могут быть тупыми или ноющими, локализоваться в надлобковой, поясничной, крестцовой областях или отдавать в прямую кишку.
Болевые ощущения возрастают в процессе физической нагрузки или напряжения (подъем тяжестей, физические упражнения, резкие повороты, наклоны или прыжки), при натуживании во время дефекации, в процессе полового акта и после него, полном мочевом пузыре или после мочеиспускания.
Усиление болевых ощущений могут спровоцировать нервное перенапряжение, переохлаждение, менструация или овуляция.
Если спайки перетягивают мочевой пузырь, пациентка жалуется на учащенное мочеиспускание, невозможность терпеть полный мочевой пузырь, возможное прерывистое или болезненное мочеиспускание. При сдавлении спайками толстого кишечника наблюдаются расстройства его функций.
Периодически возникающие запоры сменяются учащенным стулом или диареей, отмечаются метеоризм и вздутие живота. Возможно появление тошноты и редко рвоты. Кишечные расстройства нарастают после потребления продуктов, стимулирующих газообразование (горох, фасоль, чеснок, виноград, сдоба, свекла).
Перетяжка спайками яичников и фаллопиевых труб сопровождается расстройством репродуктивной функции – бесплодием.
Осложнения
Заболевание опасно развитием следующих осложнений и последствий:
- Острая кишечная непроходимость.Сдавление соединительнотканным тяжом кишечной трубки приводит к полному или частичному сужению ее просвета и нарушению микроциркуляции в стенке кишки, что требует проведение экстренной операции.
- Бесплодие. Диагностируется у 25% пациенток с пластическим пельвиоперитонитом. Обусловлено нарушением проходимости маточных труб, расстройством процессов овуляции и оплодотворения.
- Эктопическая беременность. Нарушенная транспортировка яйцеклетки по яйцеводу вследствие его сужения тормозит проникновение плодного яйца в полость матки и приводит к его вынужденной имплантации в маточной трубе.
- Невынашивание. Ограничение подвижности плодовместилища спайками при ее росте в период гестации вызывает гипертонус матки, что может закончиться прерыванием беременности (выкидыш или преждевременные роды).
Диагностика
Диагностика патологии начинается со сбора анамнеза и жалоб пациентки. Проведение гинекологического осмотра позволяет установить ограниченную подвижность матки, укорочение влагалищных сводов, при пальпации в области придатков, определяется болезненность, прощупывается тяжистость. Дополнительное обследование включает:
- Диагностическая лапароскопия. Метод позволяет определить спайки малого таза в 100% случаев. При необходимости диагностическую лапароскопию переводят в лечебную – рассечение спаек.
- УЗИ органов малого таза. Достоверность метода достигает 90 – 100%. Спайки визуализируются как неоднородные эхо-сигналы, которые соединяют тазовые стенки и органы.
- Метросальпингография. Рентгенологический метод исследования, позволяет установить проходимость фаллопиевых труб.
- МРТ органов малого таза. На снимках визуализируются анэхогенные белые сращения.
С целью установления микробного агента, спровоцировавшего хроническое воспаление, производят забор мазков на влагалищную флору, бактериальный посев влагалищного содержимого и определение чувствительности к антибиотикам обнаруженных микроорганизмов, ПЦР на скрытые половые инфекции.
Лечение спаечной болезни органов малого таза
Лечение патологии проводится консервативным и хирургическим путем. Консервативная терапия проводится на 1 стадии пластического пельвиоперитонита и включает:
- Антибиотики. Выявление инфекционного агента требует проведение антибиотикотерапии, подбор препаратов осуществляют по результатам бак. посева и с учетом резистенстности бактерий к ним.
- НПВС. Из нестероидных противовоспалительных средств применяют индометацин, диклофенак, которые купируют болевой синдром, ликвидируют отек воспаленных тканей и рассасывают рыхлые спайки (начальная стадия болезни).
- Гормональные средства. Лечение гормонами проводят при обнаруженном эндометриозе.
- Фибринолитические энзимы. Лонгидаза, лидаза, террилитин способствуют растворению спаек за счет расщепления гликопептидных связей. Ферменты назначаются в ректальных суппозиториях, для внутримышечного введения и при проведении физиотерапии.
- Физиолечение, гинекологический массаж, ЛФК. Из физиотерапевтических процедур эффективны электрофорез с энзимами, парафинотерапия, СМТ.
- Витамины, иммуномодуляторы. Улучшают общее состояние, нормализуют кровоток и обмен веществ в тканях, стимулируют иммунитет.
Хирургическое лечение показано при неэффективности консервативной терапии, а также в случае острой и интерркуррентной формах болезни.
Важно
При развитии грозных осложнений (эктопическая беременность, кишечная непроходимость) проводится экстренное оперативное вмешательство.
Рассечение спаек выполняют эндоскопически (лапароскопия):
- лазеротерапия (спайки рассекают лазерным лучом);
- электрохирургия (сращения рассекают электроножом);
- аквадиссекция (рассечение спаек производят водой под высоким давлением).
Созинова Анна Владимировна, акушер-гинеколог
16,729 5
(73 голос., 4,36 из 5)
Загрузка…
Источник: https://okeydoc.ru/spajki-malogo-taza/
Спаечный процесс: как лечить спайки в малом тазу
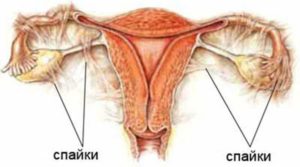
Спайки в малом тазу — тяжи, образующиеся из разрастающейся соединительной ткани. В результате происходит сращение (адгезия) и смещение внутренних органов, сопровождаемое сильной болью. Спаечный процесс нарушает нормальную работу всего организма и является причиной бесплодия.
Механизм формирования спаек в малом тазу
Внутренняя полость малого таза и брюшины покрыты париетальной оболочкой, а поверхность расположенных в них внутренних органов — висцеральной.
Основной задачей этих тканей является обеспечение свободного перемещения органов касательно друг друга, для этого вырабатывается перитонеальная жидкость.
Особенно важна эта функция, когда наступает беременность, поскольку многократное увеличение матки не должно нарушать работу кишечника и мочевыводящих путей.
Кроме того брюшина защищает внутренние органы от инфекций и блокирует их при проникновении, накапливает жир.
При развитии в малом тазу патологического процесса вовлеченные в него ткани отекают, а на висцеральной поверхности появляется налет из фибрина. Это вещество имеет клейкую консистенцию, благодаря чему воспаление не распространяется на смежные органы.
Спаечный процесс органов малого таза (пластический пельвиоперитонит), то есть слипание (адгезия) участков висцеральной оболочки проходит в несколько этапов:
| Фаза | Продолжительность этапа | Происходящие в малом тазу изменения |
| Реактивная | Первые 12 часов после начала воспалительного процесса или повреждения тканей | Выработка воспалительной жидкости (экссудата). |
| Экссудативная | 1-3 дня | Из-за увеличения проницаемости сосудов недифференцированные (незрелые) клетки, экссудат и кровь, содержащая белок фибриноген, попадают в полость малого таза. |
| Адгезивная | 3 день | Фибриноген превращается в фибрин, образующий нитевидный налет на брюшной стенке. Из незрелых клеток формируются фибропласты, производящие коллаген, являющийся основой соединительной ткани. |
| Молодые тяжи рыхлой консистенции | 7-14 дней | Из-за недостаточного количества коллагена формируются рыхлые спайки, в которых образуются новые кровеносные сосуды, нервные отростки. |
| Зрелые плотные спайки | От 14 дней до одного месяца | Ранее образованные тяжи уплотняются за счет увеличения объема коллагена и утолщения кровеносных сосудов. |
Рассмотрим, как у женщин спайки образуются в малом тазу:
- Образовавшийся при воспалении экссудат распространяется по всему яйцеводу. После его проникновения в брюшную полость начинается выработка фибрина, который блокирует брюшное отверстие маточной трубы. В дальнейшем это приводит к ее герметичной облитерации (полной закупорке);
- Яйцевод становится замкнутым, а вырабатываемая воспалительная жидкость скапливается в его полости. Экссудат гнойного характера способствует образованию пиосальпинкса, а серозного — гидросальпинкса или сактосальпинкса. Если открыто отверстие трубы со стороны матки, то возможно излитие гноя в ее полость и затем через влагалище наружу;
- При гнойном воспалении инфекция через кровь либо с экссудатом может проникнуть в яичник, что приводит к его расплавлению и формированию пиовара;
- По мере накопления воспалительной жидкости труба и яичник деформируются. Происходит десквамация (частичное отшелушивание) эпителия яйцевода, это способствует склеиванию его противоположных сторон и образованию перегородок. В итоге получается мешотчатое многокамерное образование;
- При отсутствии своевременного лечения пиосальпинкс и пиовар сначала слипаются, а после срастаются. Капсулы, расположенные в местах их склеивания, расплавляются, и появляется гнойное тубоовариальное образование;
- Пиосальпинкс (гидросальпинкс), пиовар и тубоовариальная опухоль могут образовывать тяжи в полости малого таза с его стенками, маткой, здоровым яйцеводом и яичником, мочевым пузырем и кишечником, сальником. Избавиться от спаек такого характера очень тяжело, так как во время операции лечащий врач должен удалить экссудат и рассечь образовавшиеся ткани, не затрагивая здоровые органы и кровеносные сосуды.
Своевременное лечение попавшей в маточные трубы инфекции позволяет ликвидировать воспаление до начала экссудативной фазы, предупреждая спаечный процесс в малом тазу.
Почему формируются спайки?
Разнообразные факторы механического и воспалительного характера провоцируют спаечный процесс в малом тазу. Рассмотрим основные причины развития данной патологии:
- Хирургическое вмешательство. Послеоперационные спайки появляются из-за длительного контакта внутренних тканей с воздухом и инструментами, пересыхания листков брюшины. Поэтому количество образуемых тяжей зависит от объема операции, избранного вида доступа, введения дренажей для вывода воспалительной жидкости и крови, установления сеток для укрепления тканей брюшины и т.д. При повторных оперативных вмешательствах спайки малого таза появляются с вероятностью 95%.
- Заболевания, сопровождающиеся воспалением тазовой брюшины (пельвиоперитонит), матки и придатков (параметрит, эндометрит, сальпингоофорит). Толчком для их развития являются половые инфекции (хламидиоз, уреаплазмоз,гонорея и др.), хирургические манипуляции (аборт, гистероскопия и т.д.), установление внутриматочной спирали, отсутствие или неправильное лечение болезней малого таза.
- Эндометриоз — гиперплазия внутреннего слоя матки, выходящая за ее пределы. Во время менструации эндометрий выделяет кровь в полость малого таза, чем провоцирует защитную реакцию брюшины, запуская механизм образования тяжей.
- Тяжелая беременность и роды. Спаечная болезнь малого таза в эти периоды может возникнуть после осложнений (кесарева сечения, инфицирования матки во время родов и т.д.).
- Кровоизлияние внутрь брюшины и полости малого таза, которое происходит при апоплексии яичника, механическом повреждении,внематочной беременности, ретроградном забросе менструальной крови через фаллопиевы трубы.
- Воспалительные процессы в брюшных органах, имеющие косвенный характер (аппендицит).
Вышеуказанные причины не всегда приводят к тому, что образуются спайки у женщин. Риск их появления сводится к нулю, если воспалительные процессы лечатся вовремя, адекватно и соблюдаются все рекомендации врача.
Признаки образования спаек в малом тазу
Симптомы и лечение спаечного процесса зависят от стадии развития этой патологии. Спаечная болезнь малого таза протекает в трех формах:
- Острая стадия характеризуется нарастающим чувством боли, тошнотой, рвотой, учащенным сердцебиением, повышением температуры тела. Нажатие на живот сопровождается резкими болевыми ощущениями. Появляется непроходимость кишечника, которая влечет нарушение белкового и водно-солевого обменов. Состояние пациентки оценивается, как крайне тяжелое и требует оперативного вмешательства.
- Интермиттирующая стадия, для которой характерны периодические ноющие боли при спайках в области малого таза, расстройство кишечника (запоры сменяются диареей).
- При спаечном процессе хронического типа клиническая картина отсутствует совсем либо иногда в паховой области появляются ноющие боли, запоры.
Это заболевание сопровождается рядом осложнений:
- Хроническая боль в тазу, вызываемая натяжением спаек из-за смещения органов. Она обостряется при половом контакте, дефекации, занятиях спортом, переполнении мочевого пузыря.
- Непроходимость кишечника, возникающая из-за его сдавливания спайкой. В результате нарушается выход газов и каловых масс.
- Проблемы с вынашиванием плода. Тяжи способны нарушать нормальный кровоток в матке и ее связь с ЦНС, что может стать причиной преждевременных родов или самопроизвольного выкидыша.
- Бесплодие. Тяжи в маточных трубах влекут их деформацию и непроходимость, нарушают кровообращение в яичниках, что не позволяет созревать фолликулу. В результате беременность не наступает вообще или развивается вне матки, так как яйцеклетка оплодотворяется не в подходящем месте.
Признаки спаечного процесса имеют другие болезни, например аппендицит, внематочная беременность, тазовый ганглионеврит. Для диагностирования точной причины нужно обратиться к специалисту.
Диагностирование спаечного процесса
Диагностирование этой патологии при первичном осмотре на гинекологическом кресле затруднительно. Если врач выявил симптомы, как болят спайки в малом тазу, то он определяет какие обследования нужно пройти дополнительно:
- мазок на флору;
- бактериологический посев;
- анализы для обнаружения половых инфекций;
- УЗИ малого таза;
- проверка проходимости маточных труб — гистеросальпингография;
- МРТ;
- лапароскопия — хирургический метод, позволяющий точно определить наличие спаек, их количество.
По данным лапароскопии определяют стадию развития болезни и выбирают способ, как лечить спайки:
- I степень — тяжи образованы около фаллопиевой трубы, яичника или другой области, не препятствуют выходу яйцеклетки. При этом поражена только одна сторона органов (справа или слева от матки).
- II степень — спайки локализуются между яичником и фаллопиевой трубой, либо связывают их с иными органами, затрудняя захват яйцеклетки.
- III степень — тяжи закупоривают и перекручивают маточную трубу, оплодотворение яйцеклетки невозможно.
Лечение соединительнотканных тяжей в малом тазу
Лечение спаечного процесса в малом тазу может быть хирургическим и консервативным. Выбор способа терапии зависит от причины появления патологии и степени ее развития.
Избавление от спаек при острой и интермиттирующей формах заболевания возможно только путем оперативного вмешательства (лапароскопии). Для усиления эффекта дополнительно назначают прием медикаментов.
Вылечить хронический спаечный процесс можно используя только консервативный метод.
Перед началом терапии необходимо устранить причину образования соединительнотканных тяжей:
- при урогенитальных инфекциях назначается курс антибиотиков, противомикробных и противовоспалительных средств (свечи, таблетки, мази и др.);
- ликвидировать эндометриоз можно, используя гормональные средства.
На начальном этапе образования спаек и при хронической форме патологии назначаются фибринолитические препараты:
- Трипсин, Стрептокиназа, Химотрипсин — инъекции;
- Лонгидаза — свечи и инъекции;
- Электрофорез с Лидазой назначается при отсутствии острых инфекционных процессов.
Дополнительная терапия:
- Лечебный эффект на спайки оказывают гирудотерапия, массаж, введение во влагалище тампонов с мазью Вишневского.
- Для избавления от болевых ощущений используют подходящее спазмолитическое средство.
- При неэффективности медикаментозной терапии и при остром течении избавиться от спаек в малом тазу можно только хирургическим путем.
- Адгеолизис — рассечение спаек, которые соединяют органы малого таза между собой и с брюшной тканью. Проводится лапароскопическим способом, при этом спаянный орган может отсоединяться с помощью лазера (лазеротерапия), струи воды (аквадиссекция), электроножа (электрохирургия).
Реабилитация после операции
После операции для предупреждения повторного формирования спаек в брюшную полость вводят специальные барьерные жидкости (декстран, минеральные масла и иные средства с глюкокортикоидами), фаллопиевы трубы и яичники оборачивают в полимерную пленку. Необходим дополнительный прием антикоагулянтов и антиагрегантов (Курантил, Гепарин, Трентал), разжижающих кровь.
При спаечном процессе между стенками малого таза и органами образуются соединительнотканные тяжи. Это нарушает работу всего организма и является причиной женского бесплодия.
Симптомы пластического пельвиоперитонита имеют внематочная беременность, аппендицит и другие патологии. Поэтому для постановки точного диагноза нужно обратиться к специалисту.
Своевременное лечение позволит избавиться от спаек без возможных осложнений.
Источник: https://DrLady.ru/disease/kak-lechit-spajki-spaechnyj-process-v-malom-tazu.html
Для чего предназначены спайки?
Многие ученые и медики склонны предполагать, что спайки малого тазаобразуются непросто так – они предназначены для защиты всего организма от возникшего воспаления. Поэтому спаечный процесс представляет собой угрозу только в тех случаях, когда имеет осложнения. Если такового не
наблюдается, значит и лечения они не требуют. Но этот факт еще требует немалых доказательств.
Механизм образования данной патологии?
Если говорит проще, то основная причина появления симптомов спаек малого таза такова: все пространство между органами заполняет брюшная жидкость, производством которой занимается брюшина (тонкая ткань застилающая полость изнутри).
Когда происходит воспаление органов (в особенности половых) или выполняется операция на них, выделение этой жидкости резко увеличивается. К тому же она приобретает очень вязкую и липкую консистенцию.
Именно эта густая жидкость и является спайками, которые склеивают близлежащие органы и ткани.
Факторы, провоцирующие образование спаек малого таза
- Заболевания воспалительного характера органов малого таза. Это могут быть различные инфекции придатков, брюшины или матки: параметрит, эндометрит, метроэндометрит, сальпингоофорит и т.д.
- Любые хирургические воздействия на полость матки: диагностические выскабливания, установка внутриматочной спирали, аборты и т.д.
- Половые инфекции: микоплазмоз, уреаплазмоз, гонорея, хламидиоз, трихомониаз.
- Воспаление органов брюшной полости.
- Травмы или другие механические повреждения органов малого таза и брюшины.
- Кровотечение в результате апоплексии яичника или внематочной беременности.
- Перегрев или охлаждение брюшной полости.
- Заболевание эндометриозом.
Признаки, указывающие на спаечный процесс
Симптомы спаек малого таза, а если точнее, то их сила, во многом зависит от распространения и запущенности заболевания. Выделяют три формы спаечного процесса:
- Острая. Признаки ее проявления следующие: усиление болевых ощущений, повышение температуры, тошнота (иногда рвота), учащенное сердцебиение. Может появиться непроходимость кишечника. При пальпации живота пациентка ощущает резкую боль. Через время ее состояние может резко ухудшиться – появляется сильная сонливость, слабость. Давление начинает падать, сокращается количество мочи, нарушается водно-солевой обмен в организме. Требуется срочная помощь в виде хирургического вмешательства.
- Интермиттирующая – появление периодических болей и расстройство кишечника.
- симптомы спаек малого таза хронического типа – клинические признаки либо отсутствуют вообще, либо изредка появляются ноющие боли в животе и запоры. В гинекологии данная форма встречается чаще всего. В основном именно она проявляется в виде эндометриоза и многих инфекций, о которых больная даже не подозревает. Хроническое проявление этого заболевания может стать причиной образования спаек маточных труб, которые приводят к бесплодию женщин.
Можно ли спутать спаечный процесс с другим заболеванием?
Да, можно. Проявление таких же симптомов, как у спаек малого таза (боль в животе, рвота, тошнота и увеличение температуры) характерно для многих болезней — начиная от воспаления аппендицита, внематочной беременности, и заканчивая простым отравлением или вирусной инфекцией.
Какие могут быть последствия спаечного процесса?
Спайки малого таза могут распространяться практически во всех направлениях, образуя при этом что-то наподобие цепи из соединенных между собой тканей и связок. Причем чаще всего поражаются самые ослабленные и больные органы.
В результате появления спаек ось их движения уменьшается. Площадь спаечного процесса начинает увеличиваться, тем самым все больше и больше понижать подвижность органов. Из-за этого может нарушиться идущее к ним кровообращение.
Если говорить об осложнениях, которые дают спайки малого таза в виде заболеваний, то их множество:
- бесплодие;
- загиб матки;
- нарушение цикла менструаций;
- непроходимость кишечника и маточных труб;
- внематочная беременность.
Диагностика спаечного процесса
Для того чтобы диагностировать данное заболевание гинекологу понадобится немало времени. Первое что он предпринимает – это осмотр больной на кресле, во время которого пациентка может жаловаться на боль. Заключительный диагноз будет поставлен только после проведения множественных исследований. А именно:
- УЗИ органов малого таза;
- сдача мазка из влагалища;
- исследования на урогенитальную инфекцию;
- при необходимости проводят МРТ органов малого таза;
- лапароскопия (диагностическая).
Стадии заболевания
По результатам проведенных исследований можно говорить о принадлежности симптомов малого таза к одной из трех стадий:
- первая – спайки малого таза образовались только возле яичника или маточной трубы и еще не препятствую проходу яйцеклетки;
- вторая – спайки уже находятся между яичником и маточной трубой, но уже начинают мешать проходу яйцеклетки;
- третья стадия – происходит перекрут и закупорка трубы спайками. Проход яйцеклетки невозможен вообще.
Лечение патологии
Тактика лечения спаек малого таза во многом зависит от тяжести (формы) заболевания. Поэтому ее можно разделить на консервативное и хирургическое.
https://www.youtube.com/watch?v=7pvP_zW0feU
К консервативному лечению прибегают при хронической форме спаечной болезни. Для этого необходимо выявить ее причину, которую стоит ликвидировать.
В последнее время большой популярностью пользуется ферментотерапия – прием препаратов, действие которых направленно на рассасывание спаек. Если не наблюдается никакого инфекционного заболевания, то проводят лазерную и магнино-резонансную терапию.
Но стоит учесть, что подобные виды лечения будут эффективны только при первой стадии развития патологии.
При второй или третьей степени распространения данного процесса, приходится прибегать к лечебно-диагностической лапароскопии. Этот метод хорош тем, что если при проведении исследования наличие спаек подтвердилось, то врач сразу же проводит операцию по их удалению (рассечению).
Профилактика рецидивов заболевания
Во избежание повторов появления симптомов спаек малого таза женщине необходимо придерживаться некоторых правил:
- соблюдение определенной диеты (избегание продуктов, вызывающих вздутие живота);
- минимум 2 раза в год приходить на прием к гинекологу;
- соблюдение физического покоя на протяжении 4-6 месяцев,
- выполнения физиотерапевтических процедур;
- занятия легкой физкультурой;
- при болевых приступах прием спазмолитиков (папаверин, но-шпа);
- при постоянных болевых приступах обратиться к врачу.
Спайки малого таза — это заболевание, которое очень хорошо поддается лечению. Но ведь предотвратить болезнь гораздо проще, чем ее лечить! Поэтому обращайте внимание на свое здоровье чуть чаще, и все у вас будет в порядке!
Источник: https://healthage.ru/polezno-znat/spajki-malogo-taza-chto-eto-kak-bolyat-kuda-otdayut-simptomy-i-lechenie/
Спаечная болезнь
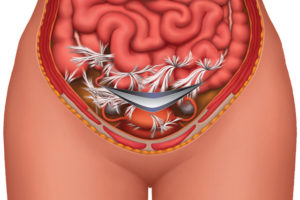
Спаечная болезнь – заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности.
Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии.
Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии.
С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает.
Так и образуются спайки.
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.
Спаечная болезнь
Провоцирующими факторами, инициирующими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить развитие спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях.
Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями.
Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга.
Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей.
Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию.
Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров.
Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Иногда симптомы спаечной болезни имеют периодический характер, то появляясь, то внезапно исчезая. В этом случае пациента беспокоят боли в области живота, запор или диарея.
Если клинические проявления слабо выражены, изредка возникает ноющая боль и незначительные расстройства кишечника, тогда говорят о развитии хронической спаечной болезни.
Чаще всего с подобными состояниями сталкиваются гинекологи, поскольку спаечный процесс может поражать внутренние половые органы, оказывая негативное влияние на менструальную функцию и способность к деторождению.
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.
КТ ОБП. Множественные спайки кишечника/сальника с брюшной стенкой.
- Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
- Обзорная рентгенография ОБП играет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника.
- Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения.
- УЗИ и КТ органов брюшной полости – точные методы, позволяющие определить расположение спаек и их распространенность.
Множественные спайки в брюшной полости (межкишечные/с брюшной стенкой/сальником), у этого же пациента.
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
Консервативная терапия
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков.
Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии).
Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение.
Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургическое лечение
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна.
Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови.
С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации.
Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз.
Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов; в рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити.
После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Прогноз при единичных спайках благоприятный, но множественные поражения вызывают негативные последствия. Предотвратить развитие спаечной болезни можно, выполняя ряд несложных действий: следует вести правильный образ жизни, полноценно и рационально питаться, заниматься спортом.
Нельзя допускать периоды длительного голодания, чередующиеся с приступами переедания. Важно следить за регулярностью стула, а также обеспечить полноценное пищеварение, проводя профилактику заболеваний желудочно-кишечного тракта и проходя регулярные осмотры у гастроэнтеролога.
Во многом профилактика спаечной болезни зависит от компетентности врачей, соблюдения ими техники и правил операции, назначения адекватной терапии.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/adhesive-disease





