Крапивница на руках у детей и взрослых
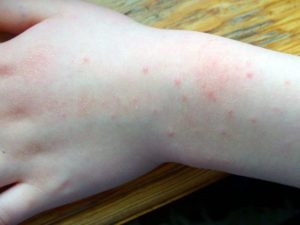
Крапивница на руках – это одно из проявлений аллергической реакции в ответ на воздействие чужеродных веществ (пыльцы, пыли, химикатов, медикаментов, шерсти животных и др.). Патология является разновидностью дерматоза.
Каждый четвертый человек в течение жизни сталкивается с симптомами крапивницы. Чаще болеют молодые люди до 40 лет, включая детей и подростков.
Почти в половине случаев крапивница сочетается с отеком Квинке и может представлять опасность для жизни.
Что такое крапивница?
Крапивница – это патология, характеризующаяся появлением на коже зудящих волдырей величиной до нескольких сантиметров. Это наиболее распространенная форма аллергии после бронхиальной астмы и медикаментозной аллергии.
Причины заболевания
Причиной развития острой крапивницы на ладонях и пальцах у взрослых и детей является повторный контакт с аллергеном после предварительной сенсибилизации.
К провоцирующим факторам относятся:
- аутоиммунные нарушения;
- физические факторы (изменение погоды, воздействие холода, инсоляция);
- инфекционные болезни;
- наличие в анамнезе других аллергических заболеваний (отека Квинке, астмы, ринита, конъюнктивита);
- нарушение гормонального фона;
- чрезмерная физическая активность;
- наличие сопутствующих соматических заболеваний (сывороточной болезни, криоглобулинемии, гельминтозов, синусита, воспаления миндалин, хеликобактериоза, лимфолейкоза, патологии щитовидной железы и системных заболеваний);
- контакт с чужими питомцами;
- укусы насекомых, паукообразных и змей;
- стресс.
Высыпания по типу крапивницы вызывают следующие аллергены:
- Яды животных. Чаще всего аллергия развивается после укуса пауков, комаров, пчел и ос. При этом сыпь может исчезнуть только на следующий день.
- Латекс. Из этого материала изготавливают перчатки и одежду.
- Бытовые чистящие и моющие средства (стиральные порошки, средства для мытья окон и посуды).
- Солнечные лучи.
- Вода (в исключительно редких случаях).
- Продукты питания (цитрусовые, орехи, мед, яйца, клубника, морепродукты, шоколад).
- Лекарства, включая иммунобиологические препараты (НПВС, антибиотики, сыворотки, вакцины).
- Растения, в особенности пыльца.
- Пыль.
- Шерсть животных.
- Частицы умерших насекомых.
- Продукты жизнедеятельности насекомых и клещей.
- Плесень.
- Низкая температура.
Чаще всего крапивница появляется при прямом (кожном) контакте с аллергеном или его попадании внутрь (пищевым, аэрогенным, инъекционным способом).
Иммунный вариант развития крапивницы
Как и в случае отека Квинке или анафилактического шока, аллергия чаще развивается по иммунному механизму 1 типа.
В организме человека происходят следующие изменения:
- Усиливается выработка IgE. Это разновидность антител, которые выделяются при первом контакте с раздражителем. Иммуноглобулины крепятся к клеткам (базофилам, тучным клеткам) и накапливаются в организме (преимущественно в коже). Этот процесс называется сенсибилизацией.
- Вырабатываются медиаторы (гистамин, серотонин). Происходит это при повторном контакте с антигеном. С периода сенсибилизации до выработки медиаторов могут пройти годы. Гистамин выделяется тучными клетками. Это вещество вызывает покраснение, сыпь, расширение и усиленную проницаемость сосудов, зуд.
- Развивается отек тканей.
Крапивница на руках по типу иммунного ответа возникает
При 1 типе реакции крапивница возникает быстро в течение нескольких минут (до получаса). Такая реакция называется немедленной. Волдыри появляются в участках поражения сосочкового слоя кожи. Этому предшествует отек, который возникает на фоне усиления проницаемости сосудов и расширения капилляров. Иногда заболевание может протекать по 2 или 3 типу аллергической реакции.
Неиммунный вариант развития крапивницы
Неиммунный механизм отличается от иммунного тем, что биологически активные вещества вырабатываются напрямую (без ряда иммунных реакций). Некоторые вещества действуют на тучные клетки, что приводит к высвобождению гистамина. Так протекает хроническая идиопатическая форма крапивницы.
Симптомы крапивницы на руках
На крапивницу указывают следующие симптомы:
- сыпь;
- кожный зуд;
- общее недомогание;
- подъем температуры;
- жжение (возникает редко и при сопутствующем ангионевротическом отеке);
- болезненность кожи (возникает не всегда);
- покраснение и отек кожи вокруг волдырей;
- головная боль;
- мацерация кожи;
- расчесы;
- боль в мышцах и суставах.
При сопутствующем отеке Квинке появляются сильная отечность губ, языка, век и щек, осиплость голоса, затруднение глотания, свисты и хрипы. Если наряду с волдырями наблюдаются угнетение сознания, резкое падение артериального давления, боль в животе, обморок, чувство нехватки воздуха, то нужно исключить анафилактический шок.
Мелкая красная сыпь
Главный признак крапивницы – наличие на кистях или предплечьях уртикальной сыпи красного или розового цвета. Поражаться могут не только верхние конечности, но и туловище, лицо, шея и ноги. Высыпания при крапивнице исчезают бесследно в течение суток. Участки пигментации не остаются.
Шелушение
Шелушение является редким симптомом крапивницы. Оно может возникать в случае присоединения инфекции и развития дерматита на фоне сильного зуда.
Покраснение
Кожа вокруг высыпаний становится красной. Причина – расширение сосудов. Гиперемия кожи может быть первым симптомом аллергии.
Волдыри
Волдыри представляют собой пузыри, заполненные жидкостью. Они округлой формы, возвышаются над кожей и напоминают сыпь, которая появляется при ожоге крапивой. Волдыри бывают размером от 2-3 мм до 10-15 см (при гигантской крапивнице).
Они имеют четкие границы и иногда сливаются между собой. Отличительной их особенностью является временное исчезновение при надавливании или растяжении кожи. По количеству и скорости появления пузырей судят о степени тяжести крапивницы.
Трещины
Не характерны для крапивницы. Трещины появляются на фоне расчесов и сухости кожи.
Язвы
Появление на коже язв возможно при нагноении тканей в результате занесения бактериальной инфекции.
Особенности у детей
У детей младшего возраста (до 2-3 лет) диагностируется преимущественно острая форма заболевания. У детей до года эта патология часто становится причиной госпитализации. Крапивница у ребенка нередко сочетается с атопическим дерматитом.
Особенности сыпи у детей:
- мгновенное появление;
- исчезновение в течение первых 2 часов (иногда держится до 2 дней);
- образование крупных пузырей;
- неправильная форма припухлости кожи.
Крапивница как симптом других заболеваний
Высыпаниями в виде волдырей могут проявляться следующие заболевания:
- мастоцитоз;
- васкулит;
- гельминтозы.
Способы лечения
Лечение начинается после того, как врач ставит диагноз. Для этого понадобятся опрос и осмотр пациента, общий и биохимический анализы крови, анализ мочи, кожные аллергические пробы, анализ крови на иммуноглобулины.
Назначенное лечение будет направлено на решение следующих задач:
- устранение симптомов заболевания (зуда, сыпи, отека, покраснения);
- предупреждение осложнений;
- уменьшение аллергической реакции;
- устранение факторов риска;
- выведение аллергена из организма;
- десенсибилизация (снижение чувствительности организма к чужеродным веществам).
Лечение включает:
- применение местных и системных лекарств;
- прекращение воздействия аллергена;
- физиопроцедуры;
- применение средств народной медицины;
- аллергенспецифическую терапию;
- соблюдение диеты.
Что сделать в первую очередь, а от чего отказаться?
Сперва нужно оценить состояние больного. Если крапивница является симптомом анафилаксии, то может потребоваться неотложная помощь.
Необходимо:
- вызвать скорую помощь;
- ввести преднизолон и адреналин (после приезда специалистов);
- прекратить контакт с аллергеном (очистить полость рта, промыть желудок, очистить кожные покровы, удалить источник яда).
При остановке дыхания и сердцебиения требуются реанимационные мероприятия. До приезда врача нужно оказаться от приема лекарств (за исключением антигистаминных средств). Также не рекомендуется обрабатывать кожу растворами и мазями. Самолечение может навредить.
Диета
Больным рекомендуется исключить из меню цитрусовые, красные ягоды, мед, орехи, яйца, шоколад, спиртные и газированные напитки, сладости, острые блюда, экстрактивные вещества, специи, грибы, соусы, продукты с большим количеством пищевых добавок, ананасы, бобовые, чай и кофе. Уменьшить аллергенность продуктов помогают удаление кожуры, отваривание и предварительная заморозка. Больным можно есть каши на воде, постные супы, отварные овощи и мясо, пюре, печеные яблоки, оливковое масло, белый хлеб и натуральные кисломолочные продукты.
Медикаменты при крапивнице
При назначении лекарств врач должен учесть противопоказания, аллергологический анамнез и возраст пациента. В случае анафилаксии лекарства могут вводиться инъекционно.
Таблетки и мази
При крапивнице назначаются:
- Противоаллергические средства (блокаторы H1-гистаминовых рецептов). К ним относятся Аллегра, Зодак, Зиртек, Эриус, Цетрин, Кларитин, Лоратадин, Дезлоратадин, Супрастин, Супрастинекс, Эбастин, Кестин, Тавегил. Детям лекарство можно давать в виде сиропа.
- Сорбенты (Полисорб, активированный уголь, Лактофильтрум, Полифепам, Полисорб МП, Энтеросгель).
- Системные кортикостероиды (Метипред, Дексаметазон, Преднизолон). Показаны при неэффективности антигистаминных лекарств.
- Иммунодепрессанты. Показаны при аутоиммунной крапивнице.
- Противоаллергические мази и гели (Фенистил, Диметинден, Псило-Бальзам).
- Гормональные мази, кремы и гели (Момат, Унидерм, Адвантан, Лоринден А, Синафлан).
Народные средства
При крапивнице народные средства малоэффективны. Сначала нужно выявить аллерген. Многим больных помогают такие средства, как настой на основе крапивы, сок укропа, настой багульника для ванн и сок клевера.
Профилактические мероприятия
Мерами по профилактике крапивницы являются исключение контакта с возможными аллергенами (пылью, пыльцой, химикатами), рациональное применение лекарств, лечение болезней органов пищеварительного тракта, занятие спортом, закаливание, использование перчаток при контакте с химическими веществами, влажная уборка в квартире, предупреждение укусов насекомых и ношение одежды из хлопка.
Источник: https://allergiya03.com/simptomy/krapivnica-na-rukah.html
Сыпь на руках: симптомы, причины, виды и лечение

Сыпь на руках обусловлена различными причинами: от контактного дерматита, экземы, витилиго и крапивницы до вторичного сифилиса. Своевременное обращение к врачу поможет на ранних стадиях правильно поставить диагноз и найти эффективное комплексное решение проблемы.
Виды высыпаний на руках – описание
задача, которую должен решить врач-дерматолог — установить тип образований у больного, для чего последнему назначают обследование. Высыпания принято классифицировать по таким признакам, как внешний вид и характер воспалительного процесса.
- Сухие. Высыпания подобного типа возникают при утолщении верхнего эпидермального слоя, поверхность которого успела ороговеть. Наиболее часто с такой симптоматикой сталкиваются люди после нахождения в морозную или ветреную погоду. Устранить подобные симптомы можно с помощью косметических средств, которые отшелушивают клетки. Причём назначаемые мази должны дополнительно обеспечивать и увлажняющий эффект.
- Водянистые. Появление этого типа образований, которые сопровождаются нестерпимым зудом, принято рассматривать как один из симптомов: дисгидроза, чесотки, инфекционных заболеваний. Поскольку их легко травмировать, больной должен быть аккуратен с ними и не расчёсывать их. В противном случае вместе с жидкостью инфекция может распространиться и на другие, здоровые участки кожи.
- Гнойные. Появление гнойников вызывают патогенные организмы. В случае наличия на кожных покровах микроскопических повреждений или мелких трещинок бактериям становится проще проникнуть в здоровые ткани. При определенных условиях в фурункулах, развитие которых сопровождается образованием гнойного содержимого, может развиться абсцесс, и инфекция распространится на соседние участки кожи. Особую опасность представляет проникновение гноя в кроветворную систему, что может спровоцировать развитие тяжелых патологий.
- Подкожные. В момент образования подкожного прыща происходит закупорка выводных протоков желез. Из-за возникших сальных пробок содержимое не может выйти наружу. Выдавливать подкожные образования недопустимо. Они должны ликвидироваться естественным путем.
Но если на протяжении продолжительного времени прыщи не исчезают, более того, растут и увеличиваются в размерах, вызывая при каждом контакте сильные болевые ощущения, то нужно срочно обратиться к дерматологу.
После обследования он сможет определить, имеет ли обнаруженное образование отношение к фурункулезу. В зависимости от поставленного диагноза больному будут назначены соответствующие средства наружного применения.
Возможные причины сыпи на руках
Сыпь на руках является довольно распространённым явлением, которое естественно не может не беспокоить человека. Какие же возможны причины её возникновения? И как с ней бороться? Выясняем причину возникновения сыпи на руках.
Экзема
Экзема, также называемая дерматитом, приводит к раздражению кожи. Экзема вызывает особые пятна на сухой, красной, потрескавшейся коже, которая иногда может набухать или кровоточить.
Это состояние кожи может влиять на любую часть тела, но чаще встречается в складках кожи.
При экземе зачастую появляется сильная сыпь на запястьях и лодыжках, особенно у детей, и обычные методы лечения неэффективны на этих участках.
Аллергическая реакция
Когда внешние вещества или материалы являются причиной аллергической реакции кожи, это называется аллергическим контактным дерматитом. Аллергическая реакция вызывает раздражение кожи и появление красновато-розовых пузырей, которые обычно появляются в течение 2–3 дней после контакта кожи с аллергеном.
Одной из наиболее распространенных причин аллергического контактного дерматита является никель.
Другие распространенные триггеры контактного дерматита включают:
- моющие средства и мыло;
- ядовитый плющ или ядовитый дуб;
- ланолин, который встречается во многих косметических средствах;
- формальдегид, который встречается во многих тканях, особенно в водонепроницаемой одежде;
- латекс, из которого изготавливают воздушные шары и резиновые перчатки.
Чесотка
Чесотка является заразным заболеванием, которое возникает, когда клещи Sarcoptes scabiei проникают в кожу, вызывая очень зудящую сыпь. Чесоточная сыпь состоит из мелких розоватых бугорков. Сыпь чаще встречается в складках кожи, например, между пальцами, вокруг запястий, а также локтями и коленями.
После заражения чесоткой, симптомы могут появиться через 2–6 недель после заражения. Симптомы появляются намного быстрее, если у человека уже была чесотка.
Наследственность
Если родители периодически сталкиваются с высыпаниями на коже, то высока вероятность, что такая же проблема будет наблюдаться и у их ребёнка. У детей они могут локализоваться на различных участках от локтей до плеч.
По мере развития заболевания к высыпаниям могут добавляться новые симптомы. При отсутствии своевременного лечения воспалительный процесс будет постепенно распространяться на более низкие участки тела. Такие случаи, когда заболевание находится в тяжелой стадии, труднее поддаются лечению.
Атопический дерматит
Атопический дерматит (устаревшее название диффузный нейродермит) – хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Заболевание возникает в раннем детском возрасте, чаще всего в 2–3 месяца и проходит к 3–4 годам.
Но не редки случаи развития атопического дерматита в подростковом и даже более старшем возрасте. Для данной патологии характерно появление красной сыпи, которая сопровождается зудом, сухость и шелушение кожи.
Лечение заболевания проводится под наблюдением дерматологов и аллергологов. Пациентам назначают антигистаминные препараты, такие как супрастин, кларитин и пр.
Также возможно привлечение гормональной терапии (таблетки, местные мази, иньекции).
Лечение высыпаний на руках
Медицинская помощь необходима в любом случае, какой бы пустяковой вам не казалась сыпь на руках. Определить природу высыпаний сможет только врач, и вероятно, что малышу придется пройти комплексное обследование.
Первый врач, которому стоит нанести визит, — это дерматолог. При подозрении на аллергию вас перенаправят на обследование к аллергологу. До осмотра врачом не рекомендуется ничем смазывать высыпания и тем более употреблять лекарства с красящими компонентами. Они существенно затруднят диагностику.
В большинстве случаев для диагностики заболевания назначаются анализы крови и мочи, а также соскоб кожных покровов при подозрении на чесотку или грибковую инфекцию.
Лечение высыпаний на руках у проводится двумя путями:
- устранение внутренних причин, для чего выписывается прием антибиотиков, антивирусных или других препаратов в зависимости от характера возбудителя;
- снятие зуда и внешних проявлений заболевания.
Второй пункт носит вторичный характер, поскольку главное в лечении – устранить причину. Очень важно в данный период позаботиться о поднятии иммунитета.
Если причиной заболевания стала аллергия, необходим прием антигистаминных препаратов. При нервных срывах и стрессах будут выписаны успокаивающие лекарства.
Не стоит избегать назначений физиопроцедур. Как показывает практика, они благотворно влияют на состояние кожи, оказывают антибактериальный эффект и способствуют скорейшему заживлению.
Сыпь на руках
- Причины возникновения сыпи
- Виды высыпаний
- Лечение сыпи
Человеку, у которого появилась сыпь на руках, становится невыносимо сложно заниматься привычными делами. Ведь часто высыпания не только краснеют и воспаляются, но и зудят, болят. При контакте с различными веществами проблема только усугубляется.
Для устранения симптомов важно обратиться к дерматологу. Он определит, почему появляются высыпания, и даст конкретные рекомендации по их устранению.
Причины возникновения сыпи
Если человек отмечает, что появилась сыпь на руках в виде прыщей, необходимо выяснить ее этиологию. Ведь выделяют множество факторов, провоцирующих подобные нарушения в организме.
В детском возрасте прыщики чаще всего свидетельствуют о развитии инфекционного процесса. У взрослого человека причины появления высыпаний иные. Необходимо рассмотреть наиболее встречающиеся из них.
Инфекционные заболевания
Сыпь на запястьях рук, кистях и выше может свидетельствовать об инфекционном или грибковом поражении кожи. Последнее проявляется в виде:
- зуда поверхности кожи;
- красных и белых высыпаниях;
- шелушении.
Распространиться грибок может через контакт с больным человеком. Если покровы травмированы, микроорганизму легко проникнуть через раны, трещины.
Грибковое поражение можно не наблюдать, пока не снизится иммунная защита. Такие процессы обусловлены частыми простудными заболеваниями, приемом антибиотиков и стрессами.
А еще советуем почитать:Аллергическая сыпь на руках
Причины сыпи на руках могут крыться в поражении организма инфекциями.
Самыми распространенными среди них являются корь, краснуха, ветряная оспа.
Заболевания могут сопровождаться различными симптомами помимо сыпи, среди которых выделяются:
- ослабление организма;
- повышенная температура тела;
- озноб;
- лихорадка;
- тошнота и рвота.
Инфекции наиболее часто встречаются в детском возрасте. Но страдать болезнями могут и взрослые. В последнем случае воспалительный процесс проходит намного сложнее.
Сыпь на руке в виде маленьких прыщей может появиться при чесотке. Она сопровождается сильным зудом.
При инфекционном поражении кожи формируются прыщи и гнойники
Заболевание появляется при активности чесоточного клеща. Он может распространиться на соседние участке при:
- отсутствии терапии;
- несоблюдении правил гигиены;
- расчесывании прыщей.
В этом случае высыпания формируются не только с тыльной стороны ладони, но и распространяются на предплечья, область живота.
Опасным заболеванием инфекционного характера является стрептодермия. При ее возникновении высыпания локализуются на щеках, подбородке, а также кистях рук.
Распознать патологию не сложно. На поверхности кожи формируются водяные пузыри, внутри которых находится мутное содержимое. Поэтому иногда прыщи представлены белого и желтого оттенка.
При лопании волдырей на поверхности образуется корочка. Она сохраняется до того момента, пока человек не вылечит стрептококковую инфекцию, которая спровоцировала болезнь. Если содрать струп, активизируется воспалительный процесс, а пузыри формируются повторно.
Водянистая сыпь на руках может свидетельствовать о развитии нейродермита. При заболевании поражаются локтевые сгибы. Также встретить водяные прыщики можно между пальцами.
Болезнь спровоцирована эмоциональным перенапряжением, стрессовыми ситуациями и всплесками. Пока не нормализуется состояние пациента, новые высыпания будут продолжать появляться на руках.
Сопровождается сыпь сильным зудом. Однако расчесывать пораженные области категорически запрещено. Ведь при нарушении целостности волдыря высока вероятность распространения инфекции на здоровые клетки.
Дисгидроз и дисгидротическая экзема
Сыпь на пальцах рук при дисгидрозе является следствием закупоривания сальных желез. Формируются образования глубоко в тканях.
Заболевание появляется под воздействием некоторых факторов. Среди них выделяют:
- нарушения функционирования органов эндокринной системы;
- грибковое поражение организма;
- аллергические реакции.
На начальной стадии заболевания пациент ощущает зуд и покалывания. Они отмечаются на внутренней стороне руки, пальцев. Далее начинается образование внутренних подкожных прыщей, внутри которых содержится прозрачная жидкость.
Дисгидроз проявляется в виде небольших зудящих волдырей
Фолликулярный кератоз
Кожная патология фолликулярный кератоз сопровождается чрезмерным ороговением эпидермального слоя. При этом воспаляются фолликулы волос.
Среди основных причин патологий выделяют:
- эндокринные нарушения;
- изменения в обмене веществ;
- генетическую предрасположенность;
- нехватку витаминов А, В, С и Е.
Фолликулярный кератоз характеризуется патологиями волосяных фолликулов
Наследственная предрасположенность
Если у родителей периодически появляются высыпания на коже, страдать от этого может и ребенок. В этом случае сыпь может покрывать покровы от локтей до плеч.
С развитием заболевания отмечается распространение симптоматики. Если лечение не будет своевременным, воспалительный процесс переходит ниже. При этом на тяжелой стадии патологию вылечить непросто.
Несоблюдение правил гигиены
Если человек не соблюдает правила гигиены, то на коже могут образоваться высыпания. Особенно благоприятной средой является кожа рук. Поэтому бактериям намного легче распространяться по поверхности.
Особенно часто родители отмечают, что у детей руки покрылись образованиями. Это связано с тем, что ребенок может уделять меньшее количество внимания мытью рук.
Гормональные нарушения
Люди в определенные периоды времени могут испытывать гормональный дисбаланс. Он проявляется во время полового созревания, при беременности и климаксе. В этом случае высыпания образуются не только на коже лица, но и левой, правой руках.
При повышенном уровне мужских гормонов или недостатке женских сальные железы начинают работать в более усиленном режиме. За счет избыточной продукции кожного секрета поры быстрее закупориваются, а на коже формируются комедоны.
Внутри образований создается особенная среда, в которой хорошо развиваются патогенные микроорганизмы. В этом случае на коже можно увидеть воспаленные гнойники.
Образования выдавливать категорически запрещено. Высыпания легко распространятся на соседние здоровые ткани. Также не проводится прижигание воспалений для исключения вероятности формирования рубцов и красных пятен.
Стрессовые состояния
При стрессе может появиться сильная сыпь на коже. Также образования наблюдаются при нестабильном эмоциональном состоянии, депрессии.
Проявления можно встретить в области локтей, плеч. Высыпания покрывают зоны шеи и декольте.
Просто наружная терапия в данном случае не поможет. Восстановление морального состояния должно происходить в кабинете психолога или психотерапевта в зависимости от степени нарушений.
При стрессе образования могут покрывать зоны локтевых сгибов
Виды высыпаний
Определить, какая сыпь у пациента, может дерматолог по результатам обследования. Образования могут отличаться как по внешнему виду, так и характеру воспалительного процесса.
Сухие
Сухая сыпь является следствием утолщения верхнего эпидермального слоя, который ороговел. Особенно часто такие симптомы появляются при морозной, ветреной погоде.
Справиться с проблемой помогут косметические средства, которые отшелушивают клетки. Также они должны обладать увлажняющим действием.
Водянистые
Водяные образования, которые сильно зудят, могут свидетельствовать о развитии:
- инфекционных заболеваний;
- чесотки;
- дисгидроза.
Их легко травмировать, поэтому важно не допускать их расчесывания. Иначе инфекция при вытекании жидкости может распространиться на соседние участки.
Для подсушивания мокрых образований и обеззараживания тканей можно добавлять в воду морскую соль
Гнойные
Гнойники возникают под воздействием патогенной микрофлоры. Бактериям легче проникнуть в ткани, если на них имеются мелкие трещинки и микроскопические повреждения.
На внутреннем содержимом, имеющемся в гнойных прыщах, фурункулах может развиться абсцесс и произойти распространение инфекции. Если гной проникнет в кровеносную систему, можно наблюдать различные серьезные осложнения.
Подкожные
При формировании подкожного прыща перекрываются выводные протоки желез. Сальные пробки не дают содержимому выйти наружу.
Выдавливать подкожники запрещено. Образования могут ликвидироваться самостоятельно. Но, если отмечается рост прыща, болевой синдром, важно обратиться к дерматологу. Он исключит вероятность или подтвердит развитие фурункулеза.
Наружные средства терапии подбираются в соответствии с поставленным диагнозом.
Для устранения симптоматики важно использовать защитные средства для кожи рук
Лечение сыпи
Лечение сыпи на руках должно проводиться исключительно под контролем дерматолога. Он определяет, что делать с воспалениями, в зависимости от их типа.
- Избавиться от аллергической крапивницы можно при исключении контакта с раздражителем. Врач прописывает антигистаминные средства, наружные мази и кремы с глюкокортикостероидами. Они позволяют ликвидировать зуд, раздражение и воспалительный процесс.
- Если у пациента отмечается нарушение обмена веществ, то важно вылечить основное заболевание. Терапия прописывается гастроэнтерологом и диетологом. Дополнительно к медикаментозным средствам могут разрабатываться особенные правила питания.
- При гормональных изменениях необходимо восстановить состояние организма. Это достигается путем приема гормональных препаратов и использования наружных мазей.
- В случае возникновения сыпи под воздействием грибка, необходимо использовать антимикотические составы общего и местного воздействия.
- Гнойные высыпания лечить можно с помощью Ихтиоловой мази или средства Вишневского. Они способствуют созреванию прыща и выходу содержимого наружу. Также рекомендуются антибактериальные составы, например, Левомеколь.
- Справиться с инфекционным поражением можно с помощью симптоматических препаратов. Также необходимы антисептики, которые обеззараживают поверхность.
- Для борьбы с чесоткой назначаются препараты от паразитов. К ним относят Серную мазь, Спрегаль. Последний спрей является наиболее удобным в использовании.
- Лечение нейродермита заключается не только в использовании наружных составов, но и в восстановлении организма.
- При дисгирозе пациенту необходимо принять сорбенты, облегчить зуд с помощью местных составов. Подсушивающие препараты уменьшают количество жидкости, а антибиотики прекращают развитие воспалительного процесса.
- При фолликулярном кератозе используются кортикостероиды и ретиноиды.
Все заболевания должны лечиться под контролем дерматолога. Самостоятельная терапия может привести к осложнениям.
Источник: https://postpk.ru/zdorovye/syp-rukah
Сыпь на запястьях рук: причины, необходимая диагностика, варианты лечения, фото, советы дерматологов

Кожа является весьма восприимчивым органом, на котором постоянно проявляются внутренние расстройства. На ней отражается и любое внешнее воздействие — механическое либо химическое.
В случае если возникла сыпь на руке, в первую очередь нужно приглядеться к данной проблеме и попытаться осознать первопричины.
Более подробно о том, что делать, если у детей и взрослых на запястье руки появилась сыпь, читайте ниже.
Разновидности
В зависимости от вызвавшей ее причины сыпь может иметь различные признаки:
- красная;
- зудящая;
- болезненная;
- воспаленная;
- с образованием пузырьков;
- пятнистая.
Рассмотрим основные причины мелкой сыпи на запястьях рук (фото ниже).
Действие холода
От него нередко страдает чувствительная младенческая кожа. Если малыш будет на улице без варежек либо они промокают, в таком случае запястья ручек могут уже после возвращения домой порозоветь.
Зачастую появляются трещины, кожа может облезать. Потому необходимо постоянно оберегать кожу от мороза. Данное правило важно не только от сыпи на запястье руки у ребенка, но и для взрослых.
Даже если такая проблема появилась спонтанно, сможет помочь обыкновенный детский крем.
Когда наружные препараты либо вещества являются фактором негативного воздействия на кожу, это называется аллергическим контактным дерматитом.
Аллергический рефлекс порождает раздраженность кожного покрова и возникновение темно-красных пузырей, которые, как правило, возникают в промежутке 2-3 суток после контакта кожи с аллергеном.
Сыпь на запястьях рук чешется, кожа становится сухой и шершавой.
Одной из известных причин дерматита считается контакт с металлом.
Чаще всего триггеры контактного дерматита содержат:
- моющие средства и мыльная продукция;
- некоторые растения;
- ланолин, который применяется в многочисленных косметических средствах;
- формальдегид, который используется почти во всех тканях, в особенности во влагонепроницаемой одежде;
- латекс, из которого производят шарики и медицинские перчатки.
Нередко можно установить причины сыпи на запястьях и руках (фото ниже) в самом начале, при появлении первых признаков, зная, что именно могло спровоцировать раздражение кожи.
Бразильская болезнь
Пятнистое лихорадочное состояние, либо бразильская сыпная болезнь, — это заразное заболевание, которое вызывается укусами клещей. Данный недуг выражается пятнистой либо точечной сыпью на любом участке туловища, в том числе руки и запястья.
Сыпь способна возникать не сразу же, а спустя 2-4 дня после контакта с насекомым, уже после того, как формируется лихорадочное состояние. Прочие признаки включают головную боль, тошноту, мышечные спазмы и утрату аппетита.
При отсутствии лечения лихорадка способна спровоцировать значительные осложнения, возможен даже смертельный исход.
Диагностика
Изначально приглядитесь к высыпаниям и сконцентрируйте внимание на определении других признаков. Исключительно в том случае, если они локализованы только в районе рук, возможно думать о самостоятельном лечении.
До того как приступить к лечению, нужно конкретно установить, что это — контактное воспаление, аллергия либо раздраженность кожи из-за механического воздействия. Сделать это просто — краснота в этом случае появляется на участке соприкосновения с аллергеном.
Для устранения сыпи достаточно использовать противоаллергенное средство в виде мази, крема, таблеток.
В случае если не получилось конкретно установить причину высыпаний либо имеются предположения, то не нужно поступать вслепую. Нужно направиться за помощью к врачу.
Для того чтобы установить причину сыпи на руке, доктор предложит детальное физиологическое исследование. Может понадобиться биопсия кожного покрова с целью выявления аллергии либо прочих состояний, которые могли спровоцировать реакцию.
Также потребуется сдать анализ крови на выявление аллергических реакций либо заразных недугов. Лечение только по назначению врача.
Лечение
Хоть признаки различных видов сыпи могут быть весьма похожими, терапия будет зависеть от того, что порождает раздражение кожи.
К примеру, если аллергия – это реакция на металл и развивается высыпание в районе запястья после ношения новенького браслета на протяжении суток, правильнее всего больше не надевать данное украшение.
Подобным же образом, если у кого-то проявляется аллергия после нанесения нового косметического или парфюмерного вещества, будет необходимо прервать использование данного продукта. В любом случае желательна консультация доктора, чтобы уточнить диагноз и назначить правильное лечение.
Если сыпь вызвана аллергией, то сократить красноту, раздражение и болезненные ощущения поможет прием антигистаминных препаратов. Если сыпь распространяется на прочие части туловища либо появляются беспокоящие признаки, такие как лихорадочное состояние, высокая температура, следует направиться к доктору для всестороннего обследования. Врачи чаще всего прописывают:
- антигистаминные вещества;
- кортикостероидные мази и лосьоны для раздраженной кожи;
- мази с антибиотиком;
- кортикостероиды;
- фототерапию ультрафиолетовым светом;
- биологическую либо иную терапию с использованием иммуномодуляторов.
Для примера: антибиотик «Доксициклин» рекомендован для излечения пятнистой лихорадки, и при своевременном приеме у пациентов наблюдается быстрое выздоровление.
Мази для рук от аллергических реакций
На сегодняшний день популярны следующие медикаментозные средства:
- гормональные мази, к примеру, «Фторокорт», «Элоком» и их аналоги – назначаются для лечения трудной аллергии;
- негормональные противоаллергические мази, такие как «Фенистил», «Скин-Кап», «Бепантен» и их аналоги – дают хороший результат при разных дефектах кожи.
Мази и кремы необходимо использовать только согласно назначению лечащего доктора. Как правило, курс длится около 2 недель. Вот небольшой список наиболее результативных и не опасных мазей от аллергии:
- «Фенистил» – популярное антигистаминное лекарство, предназначенное для устранения чесотки, предотвращения покраснений и отеков. Лекарство обладает увлажняющим эффектом и устраняет шелушения.
- «Радевит» –лекарство с витаминами первоклассно возобновляет воспаленный дерматологический слой, повышает местный иммунитет, защищает от негативных внешних факторов. Использование мази устраняет шелушение, снимает покраснение кожного покрова.
- «Адвантан» – эффективное средство на базе гормонов применяется в случае отсутствия хорошего результата после лечения другими мазями и препаратами. Диапазон использования мази достаточно обширен, им благополучно лечатся воспаление кожи и другие болезни аллергического происхождения.
- «Траумель» – прекрасно показавшее себя средство, содержащее целебные травы и увеличивающее естественные защитные возможности кожного покрова. При нанесении мази проходят воспалительные процессы, облезание, снимается зуд, раздраженность и прочие свойственные аллергии недомогания.
- «Бепантен» – лекарство для лечения кожи, пораженной сыпью любого происхождения. Препарат прекрасно может помочь при красноте и трещинах на коже. Воспаление и раздражение быстро проходят под воздействием антисептика, входящего в состав мази.
Таблетки от аллергической сыпи на руках
Ниже приводится перечень таблеток против аллергии и, соответственно, аллергической сыпи:
- «Цетрин», «Зиртек» – относятся к новейшему поколению антигистаминных средств, демонстрируют хорошие результаты для излечения от аллергии, оказывают длительное воздействие, действующие элементы благополучно выводятся, не вызывая вялости и сонливости.
- «Супрастин», «Фексофаст», «Телфаст» – отличные антигистаминные таблетки, они не меняют психомоторных функций организма, помогают ликвидировать дерматологические проявления аллергии.
- «Тавегил», «Дибазол» – эти антигистаминные вещества также пользуются известностью и предоставляют хорошие результаты.
- «Астемизол», «Трексил» – сдерживают отрицательное влияние аллергенов, однако в некоторых случаях активизируют побочные эффекты, поэтому назначаются нечасто.
Для того чтобы устранить раздражение на коже, используются разные холодящие мази либо прохладные компрессы. Однако не нужно забывать, что компрессы запрещено использовать более 15 мин. Продолжительное влияние мороза на кожу способно послужить причиной нарушения кровообращения, раздражения и в том числе и обморожения.
В случае если сыпь на запястье возникла вследствие несоблюдения индивидуальной гигиены либо из-за простудной болезни, допускается прибегнуть к лекарствам народной медицины. К примеру, могут помочь ванночки, изготовленные на отваре трав с противовоспалительным и расслабляющим действием (ромашка, вереница, чистотел и т. д.).
Подобные травы хорошо подойдут для изготовления кубиков льда, которыми возможно обтирать нездоровые зоны кожи.
Если сыпь на руках имеет признаки контактного дерматита, в таком случае следует переходить к соответствующему лечению как можно скорее, так как на пораженном участке кожи есть риск возникновения болезненных царапин и трещин.
В домашних условиях терапия такого рода сыпи может осуществляться соответствующим способом:
- сначала нанесите на кожу антисептик (правильнее в данных целях применять лекарство «Мирамистин», что окажет на кожу обеззараживающее действие, а также удалит с ее поверхности аллерген);
- обработайте руки мазью, в составе которой есть кортикостероидные гормоны;
- при появлении ран необходимо прикладывать примочки с жидкостью или мазью Бурова;
- примите антигистаминный препарат.
Если сыпь на коже запястья появилась вследствие инфицирования, тогда можно еще применять травяные ванночки либо выполнять примочки с отварами целебных трав. Кроме того, нужно немедленно начать лечение ключевой болезни. С этой целью необходимо направиться за консультацией к доктору.
Профилактика
После лечения сыпи на запястье непременно нужно предпринять профилактические меры для предупреждения ее повторного возникновения. В первую очередь постоянно соблюдайте все требования личной гигиены. Ведь зачастую причиной раздражения кожи рук является именно неопрятность.
Нужно ограничить контакт с агрессивными стиральными средствами, надевая при необходимости на руки перчатки.
Купите влажные салфетки с бактерицидным действием и постоянно обтирайте запястья и другие части кожи, подверженные раздражениям. Старайтесь ограничить в рационе продукты питания с большим содержанием аллергенов.
Какие именно продукты ему не подходят — каждый человек знает сам. А перед выходом на улицу обрабатывайте кожу защитными кремами.
Не забывайте, что возникновение сыпи на запястье может быть обусловлено наличием той или другой болезни, и потому не откладывайте поход к доктору. Непременно выполняйте полный курс лечения, который назначен специалистами, не останавливайтесь на полпути при первых улучшениях. Только таким образом можно освободиться от неприятного симптома в виде сыпи на запястье.
Источник: https://FB.ru/article/413123/syip-na-zapyastyah-ruk-prichinyi-neobhodimaya-diagnostika-variantyi-lecheniya-foto-sovetyi-dermatologov





