Болит левый бок под ребрами после еды, после приема пищи, причины

Когда болит левый бок под ребрами после еды, стоит пройти обследование органов пищеварительной системы. Подобные ощущения являются характерным симптомом развития желудочно-кишечных патологий.
Некоторые пытаются снять боли хаотичным приемом лекарственных средств, которые успешно рекламируются в медиапространстве.
Однако это может лишь нивелировать признаки болезни, прогрессирующей «по скрытому типу».
статьи:
Какие могут быть заболевания, если боли под ребрами с левого бока
Образ жизни многих современных людей напрямую оказывает влияние на работу органов пищеварения. Перекусы на ходу, прием пищи всухомятку, отказ от первых блюд и несбалансированный пищевой рацион приводят к расстройствам желудочно-кишечного тракта. Пациенты, которые после приема пищи испытывают сильную боль в животе с левой стороны, нуждаются в осмотре гастроэнтеролога.
Своевременная диагностика поможет выявить опасную патологию в самом начале развития, когда еще высоки шансы на восстановление здоровья консервативной терапией без последующих осложнений. Если после еды болит левый бок внизу живота, есть вероятность прогрессирования различных заболеваний.
Гастрит, если ноет или тянет слева под ребрами в боку
Болезнь начинается с сильного возбуждения слизистой желудка, способного постепенно без надлежащего лечения переходить в острый воспалительный процесс. По теории гастроэнтерологов первопричиной гастрита выступает бактерия Helicobacter Pylori. Но при этом не стоит исключать и сопутствующих факторов, провоцирующих болезнь:
1 несбалансированный пищевой рацион;
2 склонность к перееданиям, преимущественно на ночь;
3 подверженность частым стрессовым ситуациям;
4 ухудшение аппетита как ответная реакция организма на различные негативные воздействия;
5 частое потребление жирной, жареной, острой, соленой пищи;
6 прием напитков слишком высокой температуры;
7 злоупотребление спиртным;
8 курение.
Гастрит может развиваться по нескольким типам. Симптоматика в каждом случае достаточно характерная и болезненная:
1 тянущие или ноющие боли с левой стороны живота;
2 приступы тошноты с возможной рвотой после еды;
3 отрыжка и выброс фрагментов пищи через пищевод;
4 после еды чувство жжения в левом боку;
5 усиливающиеся ноющие боли в левом боку и тошнота в положении лежа или на животе.
Опасность гастрита состоит в переходе заболевания в хроническую форму. Течение болезни приобретает характерные признаки ремиссии, при которых существенно снижаются острые признаки и интенсивность болевых ощущений.
Чувство того, когда что-то мешает в левом боку под ребрами, на время отступает. Однако, болезнь может давать рецидивы, преимущественно в демисезонный период.
Поэтому без профилактических мероприятий в течение года не обойтись.
Методы диагностики гастрита, как определить, что это именно гастрит
Диагностику гастрита проводят в три этапа:
1 Изучение анамнеза и общих жалоб пациента. Важно понять происхождение и периодичность болей, их локализацию и интенсивность.
2 Осмотр желудка с применением ФГС. Процедуру проводит гастроэнтеролог в лабораторных условиях. Через пищевод в желудок опускается гибкий зонд с видеодатчиком, который проецирует состояние слизистой оболочки на монитор.
3 УЗИ назначается в качестве вспомогательного исследования для исключения опухолевых и спаечных процессов желудочной и межреберной полости.
В обязательном порядке при появлении тяжести в левом боку после еды, когда подозревается гастрит, доктор назначает лабораторные исследования мочи и крови.
В периоды рецидивов проводят анализ желудочного сока, что покажет уровень рH-среды и количество бактерии Helicobacter Pillory. Терапия при гастрите консервативная и комплексная. Она сводится к соблюдению пищевой диеты и регулированию пищевого поведения.
Неотъемлемым действием становится прием пробиотиков для восстановления полезной микрофлоры и препаратов, угнетающих патогенные бактерии на слизистой.
Язва желудка – сильные боли слева под ребрами
Причиной сильной боли с левой стороны сразу под ребрами может быть язва желудка. Болезнь в большинстве случаев имеет хроническое течение. Однако при терапии язвы на первой стадии высоки шансы избавиться от неё навсегда без осложнений.
Доктора всё чаще склоняются к теории, что именно активность бактерии Helicobacter Pylori вызывает разрушения слизистой желудка.
Костный мозг продуцирует повышенное количество лейкоцитарных клеток для подавления опасной бактерии. В свою очередь, лейкоциты стремительно разрушают слизистую, утончая её стенки.
Кислотная среда желудка травмирует сосудистую систему стенок, провоцируя кровотечения.
Язвенная болезнь желудка по симптоматике и течению очень схожа с острым гастритом. Нередко язва является осложнением гастрита, перешедшего в хроническое течение без адекватного лечения.
Страдающие язвой желудка жалуются на следующие симптомы:
1 схваткообразная или пульсирующая боль в левой части живота;
2 нарастание спазмов при больших паузах между приемами пищи;
3 в хронической фазе боль тянущая в левом боку с подташниванием;
4 непрерывная диарея;
5 асимметрия живота, при которой левая сторона заметно увеличена;
6 приобретение черного цвета у каловых масс как следствие внутренних кровотечений.
В группе риска оказываются лица мужского пола в возрасте от 20 до 55 лет. Таким мужчинам более свойственно вести несбалансированное питание. Они часто злоупотребляют жареными, копчеными и острыми продуктами. Также не стоит исключать повышенные физические нагрузки на диафрагму.
Поэтому при желудочно-кишечных заболеваниях верхних органов пищеварительного тракта отслеживается острая боль слева живота в области левого подреберья. Большую опасность несет для желудка алкоголь, употребляемый достаточно часто.
К сожалению, многие стараются устранить проблему самостоятельно, приняв препарат для подавления острых симптомов.
Эффективная терапия язвенной болезни желудка возможна в комплексе следующих мероприятий:
1 прием лекарственных препаратов;
2 соблюдение строгой диеты;
3 обильный питьевой режим;
4 ограничение физических нагрузок;
5 избегание стрессовых ситуаций.
Панкреатит – если болит левый бок
Воспаление поджелудочной железы, вызывающее тошноту и боли в левой стороне живота, называется панкреатитом. Анатомическое расположение органа в непосредственном соседстве с желудком и обуславливает при рецидивах боли в левом подреберье или спереди под ребрами.
При панкреатите снижается выработка пищеварительных ферментов железой из-за нарушения проходимости протоков. Орган воспаляется, вызывая повышенную отечность.
Деструктивные изменения в поджелудочной железе провоцируют сразу после приема пищи сильные боли в левом подреберье.
Причин, способных запустить механизм развития панкреатита, множество:
1 склонность к употреблению спиртных напитков;
2 ощутимая быстрая потеря веса;
3 тахикардия;
4 сильная одышка;
5 сразу после еды болит левый бок;
6 синюшные или кровянистые пятна в пупочной или подреберной области;
7 болезненная пальпация левого подреберья.
Диагностика панкреатита проводится следующими методами:
1 Осмотр гастроэнтеролога. При пальпации области поджелудочной железы наблюдается выраженное увеличение органа, сопровождающееся сильным дискомфортом.
2 Ультразвуковое исследование. Аппарат передает общую картину состояния поджелудочной железы и протекающих в ней воспалительных процессов.
Терапия панкреатита у большинства пациентов консервативная. В первые сутки с момента наступления острого состояния пища не принимается вовсе, однако, питьевой режим усиливается. Воспаление снимают медикаментозно, в первую очередь, подавляя болевые симптомы. Пациента с болями высокой интенсивности помещают в стационар и поддерживают жизнедеятельность органов диффузно.
В тех случаях, когда необходимо хирургическое вмешательство, назначают операцию. Таким образом, избавляются от камней в протоках железы или некротизации её участка.
Профилактика рецидивов панкреатита включает в себя несложный ряд мероприятий, которые в состоянии контролировать сам пациент:
1 регулярный мониторинг уровня глюкозы в крови;
2 соблюдение пищевой диеты;
3 отказ от перееданий и приемов пищи на ночь;
4 исключение стрессовых ситуаций.
Диафрагмальная грыжа и сильные боли с левой стороны
Диафрагма принимает непосредственное участие в акте дыхания. Это плотная мышечная перегородка, разделяющая грудную клетку и брюшную полость.
При резких движениях и повышенной физической нагрузке могут происходить травмы диафрагмы. Разрывы мягких тканей приводят к образованию грыж. Некоторые органы брюшной полости или грудины выпячиваются в грыжевой карман.
Так пациент жалуется на то, что после еды при ходьбе болит левый бок живота.
Признаки развития диафрагмальной грыжи схожи с проявлениями заболеваний органов пищеварительной системы.
Такие симптомы способны ввести в заблуждение даже опытного специалиста на первичном обследовании без дополнительной диагностики.
Неверно поставленный диагноз, а также игнорирование полного изучения картины болезни увеличивает риски осложнения диафрагмальной грыжи, что может привести даже к смертельному исходу.
Серьезную угрозу для жизни пациента представляет защемление диафрагмальной грыжи. При выявлении этой патологии в месте прохождения пищеводного канала назначается хирургическое разрешение. Патология развивается с острой симптоматикой:
1 затрудненное проглатывание пищи;
2 чувство преграды при передвижении пищевых фрагментов в пищеводе;
3 сильные боли в левом подреберье;
4 частые приступы тошноты;
5 внезапная рвота;
6 озноб;
7 резкое понижение артериального давления;
8 прерывистое дыхание;
9 холодный пот;
10 тахикардия;
11 отсутствие синхронности движений грудины при дыхательном акте;
12 тяжелая одышка;
13 болезненная отрыжка;
14 отключение сознания.
Подобная симптоматика требует немедленной помощи в стационаре. Сама по себе диафрагмальная грыжа характеризуется следующими состояниями:
1 внезапные приступы сильной отрыжки, усиливающиеся после принятия пищи;
2 вздутие передней стенки брюшины;
3 метеоризм;
4 резкие приступы боли, усиливающиеся при движениях;
5 боли мигрируют внизу живота, в подреберье, в левом боку;
6 усиление боли после принятия пищи и порывистых движений в стороны.
Когда болит левый бок выше талии под ребрами у женщин, следует с особым вниманием проводить диагностику, чтобы выявить патологию, симптомы которой очень схожи с расстройствами функций органов малого таза.
Диагностику по определению диафрагмальной грыжи осуществляют следующими методами:
1 Изучение анамнеза и пальпация участка локализации боли. Лабораторные исследования мочи и крови. По высокому уровню лейкоцитов подозревают воспалительный процесс.
2 Обследование брюшной полости аппаратами УЗИ и МРТ.
Диафрагмальную грыжу классифицируют двух типов:
1 механические повреждения брюшины и грудной клетки, к которым можно отнести продолжительное сдавливание, травмы ребер, ушибы при падениях;
2 врожденные аномалии органов, развивающиеся еще в эмбриональный период.
Лечение боли с правой стороны живота в случае образования диафрагмальной грыжи проводится в несколько этапов:
1 Пониженная секреция желудочного сока стабилизируется медикаментами.
2 Ограничение физических нагрузок.
3 В период сна занимать положение полусидя.
4 Оперативное разрешение. К этому прибегают, когда грыжа значительно увеличивается и давит на желудок, западая в грудину.
Иногда после удаления диафрагмальной грыжи оперативным путем возникают рецидивы. Реабилитационную постхирургическую терапию проводят комплексно: назначают микроэлементы, витамины, коллаген и эластин. Таким образом, предупреждают разрывы мягких тканей, придавая им необходимую эластичность.
Что еще нужно знать
Каждый человек должен понимать опасность развития внутренних болезней и внимательно прислушиваться к своему организму. Если после жареной или жирной пищи болит левый бок живота, вероятнее всего, дискомфорт вызван нарушением пищеварения.
Несбалансированный пищевой рацион, вредные привычки, употребление «вредных» продуктов, нервные перенапряжения оказывают разрушительное воздействие на поджелудочную железу. Больной орган перестает функционировать, нарушая пищеварительные процессы.
Когда заболело в самом краю левого бока, можно заподозрить панкреатит. Боль выступает предупредительным симптомом, поэтому её ни в коем случае не стоит игнорировать и подавлять препаратами. Сняв острые боли, будет гораздо сложнее поставить точный диагноз.
Залогом успешной терапии уже развивающихся болезней станет пищевая диета и здоровый образ жизни. Хороший эффект обеспечивает ЛФК, массажные процедуры, ароматерапия, курортный отдых. Подобные мероприятия допускается проводить только в периоды ремиссии.
В группе риска по развитию заболеваний органов пищеварительного тракта находятся жители мегаполисов, проживающие поблизости автомагистралей и крупных промышленных предприятий.
Источник: http://neolines.ru/bolit-levyj-bok-pod-rebrami-posle-edy-posle-priema-pishhi-prichiny.html
Если болит левый бок после еды: виды заболеваний

Боли в левом подреберье
В некоторых случаях у человека болит левый бок после еды.
Это является отклонением и результатом различных нарушений.
Возможно, у человека присутствует даже какое-то серьезное заболевание.
Именно поэтому не стоит игнорировать сигналы организма о том, что какие-то естественные процессы работают неправильно.
Боль в боку может быть разного характера: режущая, тупая либо острая. Именно ее характер и может подсказать причину ее появления.
Следует правильно объяснить доктору, как именно болит. Это способствует установлению правильного диагноза, что позволит быстро приступить к лечению.
Возможные причины возникновения
Существует несколько распространенных причин появления боли под ребрами с левой стороны:
- Неправильные привычки питания. Достаточно часто любители фастфуд чувствуют подобные боли. Это связано с тем, что, такие продукты жарят на масле. И в целях экономии не один раз. Когда масло используется третий и четвертый раз оно превращается в яд, выделяя вредные вещества. Это можно увидеть, обратив внимание на цвет масла. Оно приобретается грязный или даже черный оттенок. Именно поэтому, любители питаться на ходу, страдают язвенными заболеваниями. А некоторым известно заболевание рак желудка.
- Еще одной причиной является чрезмерное потребление алкогольных напитков. Только в умеренных объемах алкоголь способствует затуманиванию рассудка и быстро разрушает здоровые клетки человеческого организма.
- Любовь к большому количеству пищи может привести не только к ожирению, но и появлению болевого синдрома после его приема. При переедании стенки желудка растягиваются, и появляется болезненное ощущение. Поэтому целесообразно контролировать количество потребляемой пищи. Так можно избавиться от тяжести в желудке.
- Порою причиной боли в боку является ранее полученная травма. К примеру, ушиб или удар. Воздействие на организм изнутри гематом, разрывов и трещин нарушают нормальную работу органов.
Часто женщины интересуются, почему болит левый бок после еды при беременности? На первых месяцах ожидания малыша организм женщины находится под действием гормонов.
Все процессы направлены на сохранение беременности. Также гормоны регулируют процесс пищеварения. Отсюда и появляется болевой синдром.
Серьезные заболевания
Симптомы гастрита
Хорошо, если болевой синдром связан с вышеперечисленными причинами.
Но все может быть гораздо серьезнее.
Боль иногда свидетельствует о ряде болезней.
Гастрит, который появляется из-за воспаления слизистой оболочки желудка.
В основном этому способствуют определенные бактерии.
Но существуют и другие факторы, способствующие развитию этого заболевания:
- пища, с преобладанием жирных и сладких продуктов
- потребление большого количества еды вечером
- расстройства, приводящие к снижению аппетита
- большое потребление острой еды, которая раздражает слизистую оболочку
- употребление горячего питания
- чрезмерное потребление алкогольной продукции
Заработать подобное заболевание могут люди, относящиеся к заядлым курильщикам. Токсичные вещества попадают в желудок и уничтожают полезные бактерии, что приводит к болезни.
Если вовремя не начать лечиться, можно приобрести хроническую болезнь. Периодически болевой синдром будет появляться в области ребер. Ежегодно придется проходить наблюдение врачей.
Еще одним серьезным заболеванием является язва. Она поражает желудок. Язва уже относится к хроническим заболеваниям. Лечить ее можно только на начальной стадии. Очень часто язва является усложнившейся формой гастрита. Механизм ее появления: прогрессирование бактерий способствует выработке костным мозгом лейкоцитов.
Большое их количество плохо влияет на слизистую, истончая ее. После чего, кислотная среда поражает и без того истонченные стенки, образуя язвы. При этом появляется кровотечение, как следствие травмы сосудов. Причины появления язвы и похожи на гастрит. При этом может наблюдаться:
- болевой синдром области подреберья
- спазм при голодании
- ноющая боль
- диарея
- левый бок становится больше правого
- кал черного цвета, что говорит о кровотечении в верхних путях ЖКТ
В основном это заболевание переносят представители сильного пола от двадцати до пятидесяти пяти лет. Именно они питаются набегу, злоупотребляют жирной и острой едой. Кроме того, именно они сильно подвержены травмам.
Не исключение и чрезмерное потребление алкогольной продукции. Они периодически испытывают подобный болевой синдром, но он проходит после очередной выпитой таблетки.
Панкреатит тоже достаточно часто отдает болевым синдромом в левое подреберье. Это заболевание связано со снижением функции поджелудочной железы. Это можно наблюдать при закупорке протоков, по которым движутся ферменты, способствующие перевариванию еды.
Вследствие сбоя сок остается в желудке, где происходит его расщепление. Соответственно это приводит к воспалению и появляется болевой синдром после потребления продуктов питания. Причинами заболевания могут выступать:
- наличие алкогольной зависимости
- аутоиммунные болезни
- наличие инфекции
- сбой обмена веществ, как следствие жир садится на стенках сосудов
- потребление гормональных медикаментов на протяжении долгого периода
- наличие вирусных болезней, к примеру, гепатит C
- когда человек болен туберкулезом
При панкреатите наблюдаются следующие симптомы:
- Пенистый стул с присутствием небольшой боли.
- Когда внезапно падает масса тела по не определенным причинам.
- Можно наблюдать тахикардию и одышку.
- Присутствует боль в левом боку.
- Болевой синдром в левом подреберье после еды.
Признаки панкреатита
Панкреатит можно вылечить.
Для этого следует придерживаться: строгим диетам и употреблять медикаментозные препараты.
Порою не обойтись и без операции.
Врачи удаляют камни либо иссекают частично железу.
К серьезному заболеванию относится грыжа.
Ее симптоматика схожа с другими болезнями желудка.
В этом заключен огромный риск. Неправильно поставленный диагноз повышает степень развития заболевания. Как следствие возникает угроза жизни человека.
Самым опасным осложнением здесь может быть ущемление грыжи. В таком случае потребуется срочная операция..Особенно опасно, когда защемление происходит там, где пищевое отверстие проходит через диафрагму. Симптоматика этого заболевания:
- трудности с проглатыванием пищи
- ощущение, что еда застряла
- болевой синдром, напоминающий схватки
- тошнотворное состояние
- возможен рвотный рефлекс
- ощущение холода
- одышка
- тахикардия
- дыхание человека не совпадает с движением грудной клетки
- понижение артериального давления
Изучив всю вышеизложенную информацию можно обозначить, что болит левый бок после еды при ходьбе именно из-за проблем с пищеварением. Чтобы проблем не возникало, человек должен придерживаться правильного питания и избегать вредных привычек.
Чрезмерное употребление некоторых продуктов способствует появлению серьезных нарушений функции пищеварения. Категорически нельзя терпеть появившуюся боль и тем более пытаться обезболить неприятные ощущения. Ликвидируя болевой синдром пациент усложняет работу доктора.
Будет сложно определить причину таких проявлений, так как симптомы будут смазаны. Оградить от ненужных проблем поможет правильное рациональное питание, обогащенное фруктами и овощами.
Рекомендуется совсем отказаться от курения, чрезмерного употребления спиртных напитков. Активный образ жизни поможет сохранить здоровье и снизит вероятность появления боли после еды.
К кому обращаться
Каждый человек должен понимать, что любая боль имеет причину появления. Установить ее способен только специалист. Изначально больному человеку нужно обратиться к терапевту. Он же и выписывает направление к узким специалистам. В зависимости от характера боли пациент может быть направлен к следующим врачам:
- гастроэнтеролог
- онколог
- хирург
- травматолог
Если пациент правильно характеризует ощущения боли, врач узкой специальности, после проведения обследования поставит заключительный диагноз. Возможно, придется сдать дополнительно некоторые анализы.
Выбор здорового питания
Подреберье самая защищенная область. Органы, расположенные под ним, находятся под надежной защитой. Он выступает в роли щита. Заболевания этих органов очень плохо отражаются на работе организма человека в целом.
Поэтому не стоит откладывать поход к врачу. Только он сможет поставить правильный диагноз и назначить необходимое лечение.
Диагностика
Со слов пациента врач предполагает причину появления боли. После этого он обязательно назначает диагностические мероприятия, без которых не может быть поставлен окончательный диагноз. К ним относится:
- пальпация, врач ощупывает живот, и интересуется в каком месте и как именно болит
- осмотр кожи и слизистой пациента
- анализы крови и мочи
- дополнительно пациенту придется пройти ряд специалистов этой области
Когда первоначальный комплекс обследования будет пройден, врач назначит пациенту следующие методы обследований:
- полное УЗИ живота и груди
- томограмма органов
- осмотр желудка с помощью ФГС
- лапароскопия и другие на усмотрение врачей
Все анализы и методы обследований помогают внимательно изучить проблему и выявить правильно пораженный орган. С помощью диагностики доктора поставят правильный диагноз, и определять уровень запущенности заболевания. Только после всех вышеперечисленных процедур пациенту будет назначено лечение.
Профилактика
Основным пунктом профилактики возникновения боли в подреберье считается правильное питание. В рационе должна присутствовать следующая пища:
- Приготовление на пару, тушение и варка еды.
- Питаться рекомендуется только свежими продуктами.
- Обязательно должны присутствовать овощи и фрукты.
- Рекомендуется отказаться от спиртных напитков, кофе и крепкого чая.
- Категорически противопоказаны различные энергетики.
Лица, расположенные к возникновению проблем с органами подреберья должны правильно организовывать свой день. Обязательно включить в него физические нагрузки и восьмичасовой сон. Питаться следует в определенное время. Требуется стараться избегать стрессовых ситуаций. От вредных привычек, таких как сигареты тоже человеку лучше отказаться навсегда.
Если применять все профилактические меры, человек никогда не будет испытывать проблемы этой области. В любом случае, лучше предотвратить появление заболевания, чем потом искать способы лечения.
Лечение
Лечение боли правого бока сразу направляется на устранение причины ее возникновения. Дома, для облегчения болевого эффекта можно выпить нитроглицерин или но-шпу. Но, если есть возможность терпеть, лучше этого не делать. Врачу сложнее будет установить характер боли. А неправильно поставленный диагноз может играть плохую роль.
Когда боль возникает из-за гастрита, язвы или панкреатита лечение направляется на установление правильного режима дня пациента. Кроме того, для него будет установлена диета на всю его оставшуюся жизнь.
Если боль возникла вследствие патологии диафрагмы, скорее всего, потребуется оперативное лечение с последующим периодом восстановления.
Практически всегда человек после приема обезболивающей таблетке отмахивается от консультации с врачом. Стало легче и ладно. Не стоит этого делать, потому что боль обязательно вернется. Очень часто при появлении острой боли пациенту требуется срочная операция. И тут счет может идти на часы и даже минуты. Не рекомендуется рисковать, лучше пройти обследование у врача.
После того как доктор поставил диагноз и назначил лечение медикаментами можно помочь организму и прибегнуть к помощи народной медицины. Но перед приемом трав лучше проконсультироваться с лечащим доктором. Кроме того, следует удостовериться, что на употребляемую траву нет аллергии. Существует несколько проверенных на практике народных методов лечения:
При гастрите хорошо помогут рецепты:
- Одинаковыми пропорциями смешиваются: тысячелистник, календула и зверобой. Из полученного состава готовится настой: две столовые ложки заливаются полулитрами кипятка и настаиваются три часа. Пить приготовленный состав требуется за полчаса до еды по сто грамм.
- Настойка из прополиса отлично помогает справить с гастритом. Для этого десять капель растворяют в ста граммах водички и пьют за полчаса до еды. Указанный состав очень эффективно употреблятьдаже при более серьезных заболеваниях.
Справиться с язвой помогут следующие составы:
- Трижды в день требуется пить по одному стакану капустного сока, на протяжении полутора месяцев.
- Допускается заменить капусту, на томат или облепиховое масло, но эффект будет слабее.
- Мумиё является очень эффективным способом лечения. Для этого в 150 грамм мяты требуется растворить пять грамм мумиё. Полученный состав следует употреблять два раза в день на протяжении двух недель.
Поможет избавиться от панкреатита:
- Настойки календулы или эхинацеи, которые необходимо пить ежедневно. Они имеют отличное обезболивающее свойство.
- Барбарис, залитый спиртом, требуется принимать по одной ложке каждый день. Настаивать состав необходимо в течение часа. Перед употреблением настой рекомендуется процедить.
Но-шпа поможет
Любая боль области подреберья не возникает на пустом месте.
Это результат неправильного образа жизни человека, его поведения и вредных привычек.
Чтобы избежать заболеваний требуется правильно питаться и отказаться от вредных привычек.
Еда быстрого приготовления на улице не даст большего удовольствия, чем домашняя. Человек, который желает прожить долгую и здоровую жизнь не будет ее целенаправленно укорачивать.
Чтобы не заработать язву нужно, прежде всего, беречь нервы. Все нервные потрясения в первую очередь отражаются на здоровье человека.
После установления диагноза, остается только следовать рекомендациям доктора и соблюдать определенную диету. Иначе может случиться ухудшение состояния здоровья. Боль может возобновиться, а воспалительный процесс будет только прогрессировать. Тогда, скорее всего, придется делать операцию.
Почему при беге болит в левом боку — объясняется в видеоматериале:
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
♦ Рубрика: Диагностика.
Источник: https://KakZdravie.com/bolit-levyj-bok-posle-edy/
Боль в левом подреберье после приема пищи
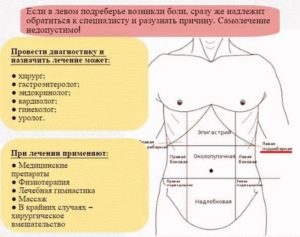
Боль в животе слева после приема пищи появляется при развитии патологического процесса в органах пищеварительного тракта. Большинство с подобным симптомом предпочитают справляться самостоятельно и устраняют боль с помощью антацидных или ферментных препаратов.
Но медикаменты оказывают только временный эффект и не влияют на течение заболевания, поэтому болезнь прогрессирует, переходит в хроническую форму и вызывает различного рода осложнения. Чтобы избежать развития заболевания необходимо пройти обследование, которое сможет установить, почему появляется боль в левом подреберье после еды.
По локализации боли, ее характеру и времени появления можно предположить какой именно орган брюшной полости перестал справляться со своей функцией. Если болезненность ощущается после приема пищи, то это говорит о нарушении пищеварительной или эвакуаторной функции желудочно-кишечного тракта (ЖКТ).
Боль сразу после еды указывает на присутствие воспалительного или дистрофического процесса в тканях желудка, двенадцатиперстной кишки или поджелудочной железы. Помимо болевого синдрома, при болезнях пищеварительного тракта возникают и другие признаки, но они редко бывают специфичными, поэтому для постановки диагноза требуется пройти лабораторное и аппаратное исследование.
Чем раньше будет установлена причина боли, тем больше шансов избежать перехода болезни в хроническую форму и ниже риск возникновения осложнений. И все же, если клиническая картина характерна для какого-либо заболевания, то знание особенностей его немедикаментозного лечения поможет избежать приступов боли и обеспечить функциональный покой для воспаленного органа.
Гастрит
Боль в левом боку после еды ощущается при воспалении слизистой ткани желудка. Париетальными клетками желудка выделяется соляная кислота, которая способствует активизации пропепсиногенов и гастрина, денатурации и набуханию белков, створаживанию молока, кроме того, она обладает бактерицидными свойствами.
Для предохранения слизистой ткани выделяется специальный секрет (муцин), который препятствует контакту соляной кислоты с клетками и тем самым не допускает самопереваривания. Под влиянием желчных кислот, медикаментов, пропионовой или масляной кислоты, алкоголя или чрезмерно высокой концентрации соляной кислоты начинается процесс аутолиза.
Нарушение защитной функции слизи и повышенный синтез соляной кислоты способствует развитию Helicobacter pylori. Бактерия синтезирует вещества, разрушающие муцин, урелазу (фермент, расщепляющий мочевину с выделением аммиака) и эндотоксины. Аммиак нейтрализует действие соляной кислоты и обеспечивает оптимальную локальную среду для существования бактерии.
https://www.youtube.com/watch?v=HSlbMz3Ri04
Вместе с тем вещество оказывает раздражающее воздействие на ткани желудка, что вызывает воспаление, а затем и гибель клеток. Микроорганизм колонизирует желудок и двенадцатиперстную кишку, из-за чего развивается язва, гастрит, дуоденит, рак желудка и, по видимости, лимфома.
Острый гастрит манифестирует бурно, но клинические проявления стихают в течение 3–4 дней
Как показывают исследования, хеликабактер присутствует у подавляющего большинства обследуемых людей, но далеко не всегда она вызывает развитие гастрита. Ее активизации способствуют следующие факторы;
- неправильный рацион, в котором преобладает жирные и сладкие блюда;
- переедание;
- прием пищи нерегулярен (голодание);
- употребление острых блюд, горячих напитков, алкоголя.
При воспалительном процессе в слизистой ткани желудка появляются следующие симптомы:
- острая спазматическая боль в левом подреберье спереди или в околопупочной области;
- тошнота и рвота;
- отрыжка;
- отсутствие аппетита.
Для постановки диагноза гастроэнтеролог назначает проведение фиброгастроскопии, ультразвукового исследования и лабораторного анализа крови и мочи. Слизистая желудка гиперемированная, отечна, при биопсии заметна клеточная инфильтрация, существенные изменения эпителия и повышенная регенерация.
В тяжелых случаях назначается промывание желудка. Больным советуют воздержаться от употребления пищи 1–2 дня, затем показана диета (стол No 5). Рекомендуется употреблять жидкие каши, соки, протертое мясо. Запрещено употребление острой, пряной, грубой, слишком горячей или холодной еды, поскольку это раздражает слизистую желудка.
Если проигнорировать признаки острого гастрита, то болезнь переходит в хроническую форму, при которой наблюдаются воспалительно-дистрофические процессы, сопровождающиеся изменением структуры ткани и прогрессированием отмирания железистого эпителия, а также ухудшением секреторной, защитной, моторной функции.
Причины хронического гастрита:
- заражение хеликобактерией, вирусом герпеса, цитомегаловирусом, грибковой флорой;
- синтезируются организмом антитела к обкладочным клеткам;
- рефлюкс дуоденального содержимого (в частности, негативно воздействуют желчные кислоты и изолецитин);
- пристрастие к грубой, острой, горячей еде, а также отсутствие графика приема пищи;
- курение, чрезмерное злоупотребление спиртными напитками;
- медикаментозная терапия (преднизолоном, салицилатами, препаратами наперстянки);
- хронические патологии (ротовой полости, туберкулез, холецистит);
- патология эндокринных органов (болезнь Аддисона, гипотиреоз, сахарный диабет);
- ухудшение обмена веществ (недостаток железа, ожирение, подагра);
- болезни, при которых нарушается транспортировка кислорода (легочная и сердечная недостаточность).
На начальном этапе заболевания возникают функциональные нарушения секреции и моторики органа, что приводит к органическим изменениям.
При обострении хронического гастрита появляются следующие симптомы: желудочная диспепсия (распирание в желудке после еды, тяжесть, отрыжка, срыгивание, рвота, изжога, тошнота, неприятный привкус во рту, нарушение аппетита), боли неинтенсивны, кишечная диспепсия (изменение консистенции и частоты стула, метеоризм), астеноневротический синдром (перепады настроения, раздражительность, утомляемость, нарушение сна).
Лечение зависит от фазы заболевания (ремиссия, обострение), причин, кислотности желудка
Больным рекомендуется снизить нагрузку на орган и исключить продукты способные оказывать термическое или механическое раздражение (придерживаться диеты стол No 2), есть маленькими порциями, но часто. Если выявлена секреторная недостаточность, то врач назначает препараты, улучшающие питание слизистой желудка и микроциркуляцию (витамины группы В, Солкосерил, Метилурацил).
Если гастрит ассоциирован хеликобактер, назначаются антибактериальные препараты и гастропротекторы (Де-нол, Метронидазол, Амоксициллин, Вентер, Алсукрал, Андапсин).
При ухудшении секреции прописываются препараты, повышающие выработку соляной кислоты (настойку из корней одуванчика, траву полыни), а если соляная кислота отсутствует, то прибегают к ее замещению (таблетки Ацедин-Пепсин, Абомин, Бетацид).
Если синтезируется много кислоты, то проводится восстановление моторной функции холинолитиками (Атропин сульфат, Гастроцепин, Метацин, Платифиллин). При возникновении эрозии назначаются блокаторы Н-2 рецепторов (Омез, Циметидин, Фамотидин, Ранитидин), которые подавляют секреторную функцию.
Избежать обострения хронического гастрита получится только придерживаясь рационального питания с соблюдением графика приема пищи (чтоб не допускать ощущение голода или переедания), а также отказавшись от спиртосодержащих напитков и курения. Необходимо провести санацию хронических инфекционных очагов.
Язвенная болезнь
Если игнорировать гастрит, то со временем в слизистой ткани желудка появятся язвы, прободение которых может угрожать жизни больного.
Язвенная болезнь рецидивирующая хроническая патология, склонная к развитию, затрагивающая желудок и двенадцатиперстную кишку.
Для заболевания характерно ухудшение эндокринной и нейрогуморальной регуляции, двигательной, секреторной и защитной функции затронутого органа.
Развивается язвенная болезнь в результате:
- генетической предрасположенности и наследственности (не активен в достаточной мере антитрипсин, есть HLA-В5-антиген, первая группа крови, повышена выработка соляной кислоты);
- заболеваний желудка и кишечника (дуоденит, функциональные нарушения, гастрит);
- курения, злоупотребления алкоголем;
- неправильного режим питания;
- приема медикаментов, угнетающих защитные свойства слизистой (Бутадион, Аспирин, Индометацин);
- хронического стресса.
При язве желудка появляются боли вверху живота, которые способны отдавать за грудину, в левое плечо, поэтому иногда они путаются со стенокардической болью. Если язва развилась у малой кривизны желудка, то боли появляются спустя 15–60 минут после трапезы.
Поражения антрального отдела вызывают ночные, «голодные» или так называемые поздние боли, которые ощущаются через 2–3 часа после еды. Язва образовавшиеся в пилорической части вызывает интенсивные боли, которые не зависят от приема пищи. Боль в левом подреберье после еды появляется, если есть язва в области сфинктера, дна или тела желудка.
Как болит язва желудка?
Помимо боли, также характерна отрыжка воздухом или пищей, тошнота, рвота (при изъявлении привратника), срыгивание, метеоризм, запор.
При язвенной болезни может возникнуть кровотечение, прободение в брюшную полость или малигнизация (клетки перерождаются в раковые).
Лечение предполагает соблюдение щадящей диеты (стол No 2), отказ от пагубных привычек, включает медикаментозную терапию. Чрезмерную выработку пепсина и соляной кислоты подавляют с помощью Атропина, Платифиллина, Метацина, Ранитидина, Омеза. Способствует нормализации эвакуаторной функции Мотилиум, Церукал.
Препараты на основе висмута (Де-нол) защитят слизистую желудка. Для уничтожения хеликобактер необходим прием антибиотика. Ускорят процесс регенерации клеток Вентер, Метилурацил, Солкосерил. Если сильно начал болеть живот, при этом мышцы напряжены, а газы не отходят, то, вероятно, что это прободение язвы. Данное состояние требует срочного хирургического вмешательства.
Панкреатит
Болит чаще всего под левым ребром из-за воспаления хвоста поджелудочной железы. Из-за нарушения выхода ферментов в результате закупорки, в железе начинается процесс самопереваривания, что приводит к сильной боли. Количество ферментов повышается после приема пищи, соответственно, болезненность нарастает именно в этот период. При остром панкреатите боль постепенно усиливается.
Панкреатит развивается в результате:
- хронического алкоголизма;
- аутоиммунных заболеваний (иммунные клетки распознают клетки организма как чужеродные и атакуют их);
- проникновения паразита;
- нарушения обмена веществ (стенки сосудов сужаются из-за оседания на них липидов);
- длительной гормональной терапии;
- воздействия вирусной инфекции (микоплазмы, гепатита, паротита).
Признаками панкреатита являются:
- боль в животе при прощупывании и после еды;
- тошнота, рвота;
- пенистый стул, при опорожнении кишечника есть болезненность;
- учащенное сердцебиение;
- одышка;
- снижение массы тела.
Диагноз подтверждается ультразвуковым исследованием. При остром панкреатите показано голодание в течение 3–5 дней, чтобы обеспечить органу функциональный покой. В некоторых случаях назначается питание внутривенно. Затем больному рекомендуется придерживаться строгой диеты (стол No 5 П) в течение 2–4 месяцев.
Снять боль помогут спазмолитики и холодный компресс. При панкреатите назначается консервативная терапия, а в случае закупорки желчного протока камнем и хирургическое лечение.
Больному прописываются спазмолитики (Но-шпа, Дротаверин) для снятия боли, мочегонные препараты (Фуросемид, Диакарб) для выведения токсинов и снятия отека железы, ингибиторы ферментов (Контрикал, Гордокс), антибиотики при гнойной инфекции, витамины (группы В, С, Е, А).
Диафрагмальная грыжа
Диафрагма разделяет брюшную и грудную полость. Она задействована в процессе дыхания и препятствует проникновению органов брюшной полости в область грудины. При травме или слабости соединительной ткани вероятен разрыв диафрагмы и поднятие части желудка на несколько сантиметров выше или защемление пищевода.
Диафрагмальная грыжа вызывает схожие симптомы с заболеваниями ЖКТ. Неправильный диагноз или игнорирование клиники может привести к ущемлению грыжи, в результате чего потребуется срочное хирургическое вмешательство. При грыже диафрагмы развиваются следующие симптомы:
- отрыжка;
- изжога;
- вздутие живота (из-за проникновения воздуха в желудок);
- боль может возникать внизу или вверху живота, сбоку;
- усиливается боль после еды, при движении, поворотах туловища.
Диагноз подтверждается с помощью УЗИ или МРТ, ФЭГДС.
Если грыжа небольшая, то проводится консервативная терапия. Назначается диета, исключающая из рациона острую, кислую пищу. Есть нужно часто, небольшими порциями, чтоб не перегружать желудок. Для устранения изжоги назначаются антациды (Фосфалюгель, Омез, Ранитидин, Альмагель). Боль снимают спазмолитические препараты (Но-шпа, Дротаверин).
Хирургическое лечение необходимо при защемлении грыжи или при ее больших размерах. Грыжевой мешок иссекается и проводится ушивание отверстия грыжи или наложение синтетических материалов. Если боли возникают только после еды, то необходимо откорректировать меню. Исключить все жирные, жареные, острые блюда, алкоголь.
Следить чтоб пища не была слишком горячей или холодной. Есть необходимо небольшими порциями, желательно каждые 4 часа или хотя бы в одно и то же время. Избегайте стрессовых ситуаций, поскольку они сильно сказываются на моторной функции желудка.
Если при соблюдении диеты боли в левом подреберье после каждого приема пищи продолжают беспокоить, то необходимо показаться терапевту или гастроэнтерологу.
Врач после проведенного обследования назначит лекарственные препараты, устраняющие причины патологии.
При возникновении острой боли, сильной тошноты или рвоты, слабости, повышении температуры, изменение цвета кожи в области живота необходимо вызывать скорую помощь.
Источник: https://vrbiz.ru/diagnostika/bol-levom-podrebere-posle-priema-pishchi





