Травматический дерматит: фото, лечение, причины и симптомы
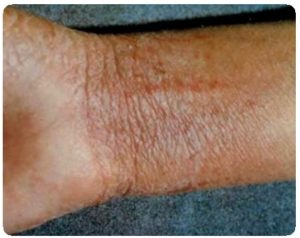
Механический (травматический) дерматит у человека – воспаление кожи, которое развивается вследствие механического воздействия (трения, царапин, давления и др.). Очаги воспаления носят локальный характер, проходят после устранения причин. К клиническим формам болезни относятся опрелости и потёртости, мозоли и водянки.
Чтобы диагностировать механический дерматит, врач проводит осмотр, назначает дерматоскопию, клиническое исследование крови, бактериологическое исследование отделяемого или соскоба. В некоторых случаях требуется измерение уровня кислотности (рН) кожи и другие методы диагностики.
Лечение заключается в устранении причин и провоцирующих факторов с помощью гигиенических процедур, противовоспалительных препаратов и дезинфицирующих средств.
Особенности травматического дерматита
Актинический дерматит, ожоги, отморожения и травматический дерматит относятся к поражениям кожного покрова, вызванным внешним воздействием – трением или давлением. Клиническая картина заболевания зависит от силы воздействия и особенностей эпидермиса.
В группу риска входят люди с нежной, чувствительной, слишком влажной или чрезмерно сухой кожей, пациенты с нарушением циркуляции крови и структуры тканей, что наблюдается при атеросклерозе, варикозном расширении вен, трофических язвах, сахарном диабете.
От интенсивного трения и повышенного давления при слишком тесной одежде и обуви, занятиях спортом или профессиональной деятельности на коже возникают потёртости, которые постепенно превращаются в водяные мозоли. Провоцирующие факторы приводят к тому, что появляются опрелости и омозолелости, развивается механический дерматит. Как это выглядит? Ниже представлен ряд фото с наиболее типичными проявлениями заболевания.
Признаки травматического дерматита зависят от особенностей кожи, времени и силы воздействия на её поверхность, а также от сопутствующих заболеваний, ещё не известных пациенту или уже диагностированных.
Травматический дерматит у человека проявляется как:
- Покраснения и отёчность.
- Образование пузырей.
- Отслоение верхнего слоя кожи.
- Язвы, эрозии, некротические изменения.
- Сильные боли в области поражений.
При устранении причин симптомы дерматита быстро исчезают и не оставляют следов. В запущенных случаях после лечения могут остаться рубцы и пигментные пятна.
К травматическому дерматиту относятся:
- Потёртости. Сопровождаются покраснением, жжением и болью.
- Эрозии. Нарушается верхний слой кожи.
- Водяные мозоли. Пузыри, наполненные прозрачной жидкостью. Чаще всего появляются на руках – от рабочих инструментов и спортивных снарядов, на ногах – от трения неудобной и тесной обуви.
- Опрелости. Характерны для слишком жирной или сухой кожи, появляются при сильном потоотделении или перегреве.
- Мозоли. Ороговевшие участки кожи в местах постоянного, но не сильного механического воздействия. Имеют чёткие границы.
- Омозолелости. Похожи на мозоли, но без чётких очертаний.
Травматический и посттравматический дерматит развивается при длительном или интенсивном воздействии на кожу механических раздражителей. Поэтому основные причины болезни – трение и давление.
Механические повреждения кожи могут возникнуть при:
- Трении тесной, неудобной обуви.
- Ношении рюкзаков, оружия, ремней (особенно – во время жары).
- Давлении ручек, карандашей, музыкальных инструментов.
- Трудовой деятельности (чаще – у токарей, плотников, представителей других профессий, которые работают с различными инструментами).
Провоцируют механический дерматит:
- Повышенная температура тела или окружающей среды.
- Слишком чувствительная, чрезмерно сухая или влажная кожа.
- Изменение свойств кожи из-за хронических болезней.
Травматический дерматит у детей (чаще – у новорожденных) развивается в кожных складках, в области половых органов и анального отверстия.
Основная причина – длительное воздействие мочи и кала при несвоевременной смене подгузника и несоблюдении правил гигиены. В случае недостаточного внимания к этим моментам и отсутствии лечения образуются трещины, развивается эритема.
Для того, чтобы начать эффективное лечение, требуется консультация педиатра (дерматолога) и подтверждение диагноза.
Поводом для обращения к дерматологу может быть болезненность и изменения кожного покрова в местах постоянного трения (давления). Чтобы установить диагноз, врач проводит осмотр, назначает дерматоскопию и измерение кислотности кожи.
Исследуется бактериологический посев соскоба или отделяемого с поверхности поражённого участка. При локализации признаков дерматита на стопах может потребоваться консультация подолога.
При отсутствии явных причин необходима консультация других профильных специалистов – причиной может быть скрытое хроническое заболевание, вызывающе изменение свойств кожи.
Лечение механического дерматита направлено на устранение причин болезни и способствующих ей факторов, восстановление нормального состояния кожи и организма.
Иногда для этого достаточно сменить обувь, одежду, профессию (хотя бы использовать перчатки) или использовать специальный пластырь (подкладки).
В более тяжёлых случаях назначаются противовоспалительные препараты и антибактериальные средства, обязательно нужно пользоваться местными дезинфицирующими средствами.
При отсутствии лечения механический дерматит может перейти в хроническую форму и стать причиной более тяжёлых заболеваний.
Повреждённые участки кожи – это простейший путь, по которому в организм может проникнуть опасная инфекция, а изменение свойств эпидермиса – это первый признак болезненных процессов в организме.
Помимо лечения избежать травматического дерматита помогут профилактические меры.
Основные меры профилактики механического дерматита – свободная одежда из натуральных тканей и лёгкая, удобная обувь по размеру.
Кроме того, будет полезно:
- Чаще находиться на свежем воздухе.
- Ходить босиком, выезжая на природу.
- Работать в перчатках.
- Использовать специальные средства при занятиях спортом.
- Соблюдать правила гигиены.
- Вовремя дезинфицировать места повреждений.
Не следует заниматься самолечением, это может привести к серьёзным осложнениям.
Своевременное обращение к врачу – залог быстрого выздоровления, отличного состояния кожи и организма в целом.
Источник: http://dermatit.su/types/travmaticheskij/
Травматический дерматит

Травматический или механический дерматит — это воспаление кожного покрова, возникающее в ответ на воздействие физических факторов. К развитию травматического дерматита приводит повреждающее механическое воздействие на кожу (например, давление или трение).
Травматическим дерматитам наиболее подвержены люди, склонные к гипогидрозу или гипергидрозу, обладатели чувствительной кожи, а также лица с нарушением трофики тканей и микроциркуляции (к примеру, при венозной недостаточности, сахарном диабете, атеросклерозе, трофических язвах и др.
). Травматический…
Показать полностью
ВерещагинаНаталья Сергеевна
Дерматолог, трихолог, косметолог,
СлабухаОксана Владимировна
Дерматолог, трихолог
Наименование Цена (₽)
| Первичный прием врача-дерматолога высшей категории | 2000 |
| Повторный прием врача-дерматолога высшей категории | 1800 |
| Взятие мазка на специфическую инфекцию | 400 |
| Взятие соскоба с кожи, ресниц, ногтевых пластин | 400 |
| Взятие соскоба с ногтевых пластинок и кожи на патогенные грибы | 400 |
| Дерматоскопия | 1500 |
| Забор материала для гистологического исследования | 400 |
| Инфильтрационная анестезия | 750 |
| Йодная проба | 350 |
| Наложение мазевой повязки | 250 |
| Невус удаление | 1500 |
| Обработка кожных покровов лекарственными препаратами | 200 |
| Осмотр под лампой Вуда | 400 |
| Проводниковая анестезия | 600 |
| Удаление доброкачественного новообразования кожи более 0,5 см в диаметре (1 элемент) | 2000 |
| Удаление доброкачественного новообразования кожи до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление бородавки аппаратом Сургитрон | 1200 |
| Удаление папилломы аппаратом Сургитрон | 600 |
| Удаление контагиозного моллюска (1 элемент) | 500 |
| Удаление остроконечных кондилом молекулярно-резонансным методом «Сургитрон» — 1-я категория | 7500 |
| Удаление остроконечных кондилом молекулярно-резонансным методом «Сургитрон» — 2-я категория | 10500 |
| Удаление остроконечных кондилом молекулярно-резонансным методом «Сургитрон» — 3-я категория | 14500 |
| Удаление точеченых ангиом кожи до 0,3 см в диаметре (1 элемент) | 2150 |
| Плазмолифтинг (1 пробирка) | 3600 |
| Плазмолифтинг (вторая и последующие пробирки) | 3000 |
| Забор соскоба на грибы | 400 |
материалы:
Травматический или механический дерматит — это воспаление кожного покрова, возникающее в ответ на воздействие физических факторов. К развитию травматического дерматита приводит повреждающее механическое воздействие на кожу (например, давление или трение).
Травматическим дерматитам наиболее подвержены люди, склонные к гипогидрозу или гипергидрозу, обладатели чувствительной кожи, а также лица с нарушением трофики тканей и микроциркуляции (к примеру, при венозной недостаточности, сахарном диабете, атеросклерозе, трофических язвах и др.).
Травматический дерматит: симптомы
Если говорить о признаках такого заболевания, как травматический дерматит, симптомы будут во многом зависеть от свойств кожи человека, а также времени и степени воздействия фактора, повреждающего кожу.
Изменения кожи могут проявляться по-разному:
— отечность и покраснение; — отслойка эпидермиса и образование пузырей;
— образование язв, эрозий, некротических участков.
Кроме того, для травматического дерматита характерна сильная болезненность, особенно в случае прикосновения к пораженному участку кожи. При устранении травмирующего фактора происходит достаточно быстрый регресс признаков дерматита. Чаще всего на коже не остается следов, однако при глубоком поражении кожа может зарубцеваться или запигментироваться.
Если говорить подробнее о такой болезни, как травматический дерматит, что такое заболевание собой представляет, нужно сказать, что современная дерматология относит к травматическим дерматитам:
— потертости, — водяные мозоли, — опрелости, — омозолелости,
— мозоли.
Потертости проявляются краснотой, болезненностью и жжением кожи. Если не устранить механическое воздействие, на коже образуются эрозии и пузыри. Водяная мозоль представляет собой пузырь, наполненный прозрачной жидкостью.
Такие мозоли часто образуются на ступнях или ладонях при интенсивном трении обувью, спортивными снарядами или рабочими инструментами. Опрелости чаще всего наблюдаются у людей, страдающих гипергидрозом, а также при повышенном потоотделении из-за перегревания.
Кроме того, опрелости могут возникать при постоянном пропитывании кожи каловыми массами или мочой. Опрелости обычно локализуются в кожных складках, сопровождаются болезненностью и зудом.
Омозолелости и мозоли – это следствие повышенного ороговения кожи из-за постоянного механического воздействия небольшой силы. Эти разновидности травматического дерматита чаще всего локализуются на ступнях и ладонях. Омозолелость отличается от мозоли тем, что не имеет четких границ.
Травматический дерматит: лечение
Если говорить о методах избавления от такой проблемы, как травматический дерматит, лечение должно начинаться с устранения механического травмирования участка кожи, а также факторов, которые способствуют развитию дерматита.
Для этого необходимо носить удобную обувь и мягкую одежду, использовать специальные подкладки под мозоль и пластырь, работать в перчатках.
В случае необходимости следует обратиться к врачу и провести терапию гипергидроза и лечение трофических нарушений.
При лечении потертостей чрезвычайно эффективны противовоспалительные мази и ванночки с перманганатом калия. Мозоли и омозолелости следует обработать кератолитическими средствами, размягчить в содово-мыльном растворе, после чего можно снять избыточный ороговевший слой кожи. Вылечить опрелости поможет применение противовоспалительных средств и подсушивающих присыпок.
Источник: https://xn----ctbhofdbekubgb2addy.xn--p1ai/%D1%82%D1%80%D0%B0%D0%B2%D0%BC%D0%B0%D1%82%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9-%D0%B4%D0%B5%D1%80%D0%BC%D0%B0%D1%82%D0%B8%D1%82
Дерматиты. Аллергический дерматит. Атопичексий дерматит и др

Это воспалительные реакции кожи в ответ на воздействие раздражителей внешней среды.
Различают: Контактные дерматиты и Токсидермии.
Контактные дерматиты возникают под влиянием непосредственного воздействия внешних факторов на кожу, при токсидермиях последние первоначально проникают во внутреннюю среду организма.
ПРОСТОЙ ДЕРМАТИТ (искусственный).
Этиология. Раздражители, обусловливающие дерматиты, имеют физическую, химическую или биологическую природу.
Так называемые Облигатные раздражители вызывают: Простой(искусственный, артефициальный) дерматит.
К облигатным раздражителям относятся трение, давление, лучевые и температурные воздействия, кислоты и щелочи, некоторые растения (крапива, ясенец, едкий лютик, молочай и др.).
Факультативные раздражители вызывают воспаление кожи лишь у лиц, имеющих к ним повышенную чувствительность, возникает: Аллергический (сенсибилизационный) дерматит.
Количество факультативных раздражителей (сенсибилизаторов) огромно и непрерывно увеличивается.
Наибольшее практическое значение из них имеют соли хрома, никеля, кобальта, формалин, скипидар, полимеры, медикаменты, стиральные порошки, косметические средства, предметы парфюмерии, инсектициды, некоторые растения (алоэ, табак, подснежник, герань, чеснок и др.).
Патогенез.
МеханизмПростого дерматита сводится к непосредственному повреждению тканей кожи.
Поэтому клинические проявления простого дерматита и его течение определяются силой (концентрацией), длительностью воздействия и природой раздражителя, причем поражение кожи возникает немедленно или вскоре после первого же контакта с раздражителем, а площадь поражения строго соответствует площади этого контакта.
В основе Аллергического дерматита
лежит моновалентная сенсибилизация кожи.
Сенсибилизаторы, вызывающие аллергические дерматиты, являются обычно гаптенами. Соединяясь с белками кожи, они образуют конъюгаты, обладающие свойствами полных аллергенов, под влиянием которых стимулируются лимфоциты, что и обусловливает развитие сенсибилизационного дерматита как аллергической реакции замедленного типа.
Огромную роль в механизме сенсибилизации играют индивидуальные особенности организма: состояние нервной системы (включая вегетативную), генетическая предрасположенность; перенесенные и сопутствующие заболевания (в том числе микозы стоп), состояние водно-липидной мантии кожи, а также функции сальных и потовых желез.
Моновалентная сенсибилизация определяет особенности клиники и течения аллергического дерматита: четкую специфичность (дерматит развивается под влиянием строго определенного раздражителя); наличие скрытого (сенсибилизационного) периода между первым контактом с раздражителем и возникновением дерматита (от 5 дней до 4 нед), необычную интенсивную воспалительную реакцию кожи, неадекватную концентрации раздражителя и времени его воздействия; обширность поражения, далеко выходящего за пределы площади воздействия раздражителя.
Клиническая картина.
Простой дерматитпротекает остро или хронически.
Острые дерматиты сопровождаются зудом, жжением или болью, что зависит от степени поражения.
Хронические дерматиты, причиной которых служит длительное воздействие слабых раздражителей, характеризуются застойной гиперемией, инфильтрацией, лихенификацией, трещинами, усиленным ороговением, иногда атрофией кожи.
Различают 3 стадии Острого Дерматита:
- Эритематозную (гиперемия и отечность различной степени выраженности),
- Везикулезную или буллезную (на эритематозно-отечном фоне формируются пузырьки и пузыри, подсыхающие в корки или вскрывающиеся с образованием мокнущих эрозий),
- Некротическую (распад тканей с образованием изъязвлений и последующим рубцеванием).
РАЗНОВИДНОСТИ ОСТРОГО ДЕРМАТИТА.
- Потертость.Одной из наиболее частых разновидностей острого дерматита является потертость,возникающая обычно на ладонях, особенно у лиц, не имеющих навыка к физическому труду, и стопах при ходьбе в неудобной обуви. Клинически характеризуется резко очерченной отечной гиперемией, на фоне которой при продолжающемся воздействии раздражающего фактора возникают крупные пузыри — «водяные мозоли»; возможно присоединение пиококковой инфекции.
- Омозолелость — хроническая форма механического дерматита — развивается вследствие длительного и систематического давления и трения на кистях при выполнении ручных операций (профессиональная примета), а на стопах — при ношении тесной обуви. Потертость может возникать также в складках при трении соприкасающихся поверхностей, особенно у тучных лиц.
- Солнечные дерматиты, клинически протекающие по эритематозному или везикулобуллезному типу, отличаются наличием небольшого (до нескольких часов) скрытого периода, обширностью поражения и исходом в пигментацию (загар); возможны общие явления. Подобные изменения могут дать также источники искусственного ультрафиолетового излучения. В результате длительной инсоляции, которой подвергаются лица, вынужденные по условиям своей профессии длительное время находиться на открытом воздухе (геологи, пастухи, рыбаки), развивается хронический дерматит.
- Лучевые дерматиты протекают однотипно независимо от вида ионизирующего излучения. Острый лучевой дерматит, возникающий от однократного облучения, реже при лучевом лечении (радиоэпидермит), может быть зритематозным, везикулобуллезным или некротическим, что зависит от дозы излучения. Латентный период имеет прогностическое значение: чем он короче, тем тяжелее протекает дерматит. Язвы отличаются торпидным течением (многие месяцы, даже годы) и мучительной болью. Отмечаются общие явления с изменениями состава крови. Хронический лучевой дерматит развивается как результат длительного воздействия ионизирующей радиации в небольших, но превышающих предельно допустимые дозах: сухая, атрофичная кожа покрывается чещуйками, телеангиэктазиями, депигментированными и гиперпигментированными пятнами, гиперкератозами, трофическими язвами, склонными к малигнизации.
- Острый дерматит, вызываемый Кислотами и щелочами, протекает по типу химического ожога:эритематозного, везикулобуллезного или некротического. Слабые их растворы при длительном воздействии вызывают хронический дерматит в виде инфильтрации и лихенификации различной степени выраженности.Диагноз простого дерматита основывается на четкой связи с воздействием раздражителя, быстром возникновении после контакта с ним, резких границах поражения, быстрой инволюции после устранения раздражителя.
- Клиническая картина Аллергического дерматита характеризуется яркой эритемой с резко выраженным отеком. На этом фоне могут появляться многочисленные пузырьки и пузыри, дающие при вскрытии мокнущие эрозии. При стихании воспаления образуются корки и чешуйки, по отпадении которых некоторое время сохраняются синюшно-розовые пятна. Для подтверждения диагноза используют аллергические пробы.
ЛЕЧЕНИЕ ПРОСТОГО ДЕРМАТИТА.
- Устранение раздражителя.
- При эритематозной стадии — индифферентные присыпки и водно-взбалтываемые взвеси.
- Пузыри, особенно при потертостях, следует вскрыть и обработать анилиновыми красками.
- В везикуло-буллезной стадии —холодные примочки.
- При всех формах и стадиях, за исключением язвенных, показаны кортикостероидные мази, при пиококковых осложнениях — с дезинфицирующими компонентами.
- При химических ожогах первая помощь заключается в немедленном обильном и продолжительном смывании водой.
Лечение язвенно-некротических поражений проводят в условиях стационара.
Профилактика.
Соблюдение техники безопасности на производстве и в быту; своевременная санация фокальной инфекции и микозов стоп; применение антибиотиков и других сенсибилизирующих медикаментов строго по показаниям с учетом их переносимости в прошлом.
Прогноз обычно благоприятный, за исключением некротического дерматита химической и особенно лучевой этиологии.
АТОПИЧЕСКИЙ ДЕРМАТИТ (диффузный нейродермит).
Это заболевание кожи, характеризующееся зудом, лихеноидными папулами, лихенификациями и хроническим рецидивирующим течением.
Имеет четкую сезонную зависимость: зимой — обострения и рецидивы, летом — частичные или полные ремиссии. Характерен белый дермографизм.
Провоцирующую роль играют пищевые продукты (цитрусовые, сладости, копчености, острые блюда, спиртные напитки), медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона), прививки и другие факторы.
Этиология неизвестна.
В основе патогенеза лежит измененная реактивность организма, обусловленная иммунными и неиммунными механизмами. Нередки сочетания с аллергическим ринитом, астмой, поллинозом или указания на наличие их в семейном анамнезе.
Симптомы, течение.
Заболевание впервые может проявиться в одной из трех возрастных фаз — младенческой, детской и взрослой, приобретая, как правило, упорное течение.
Клиническая картина определяется возрастом больного независимо от момента начала заболевания. Фазы характеризуются постепенной сменой локализации клинических проявлений, ослаблением острого воспаления и формированием с последующим превалированием лихеноидных папул и очагов лихенификации. Во всех фазах беспокоит сильный, подчас мучительный зуд.
Младенческая фаза охватывает период с 7-8-й недели жизни ребенка до 1,5-2 лет. Заболевание носит в этот период острый, экземоподобный характер с преимущественным поражением кожи лица (щеки, лоб), хотя может распространиться и на другие участки кожи.
В детской фазе (до пубертатного возраста) начинают преобладать лихеноидные папулы и очаги лихенификации, локализующиеся в основном на боковых поверхностях шеи, верхней части груди, локтевых и подколенных сгибах и кистях.
Взрослая фаза начинается с пубертатного возраста и по клинической симптоматике приближается к высыпаниям в позднем детстве (лихеноидные папулы, очаги лихенификации). В зависимости от степени вовлечения кожного покрова различают ограниченные, распространенные и универсальные (эритродермия) формы.
ЛЕЧЕНИЕ АТОПИЧЕСКОГО ДЕРМАТИТА.
- Устранение провоцирующих факторов,
- Гипоаллергенная диета, регулирование стула,
- Антигистаминные, седативные и иммунокорригирующие препараты,
- Рефлексотерапия, ультрафиолетовое облучение, селективная фототерапия, фотохимиотерапия,
- Местные средства (примочки, кортикостероидные мази, горячие припарки, парафиновые аппликации).
- При тяжелых обострениях показана госпитализация с использованием инфузионной терапии (гемодез, рео-полиглюкин), гемосорбции, плазмафереза.
- Наиболее эффективна по стойкости результатов длительная климатотерапия (пребывание в течение 2-3 лет в теплой климатической зоне, например в Крыму).
Профилактика предусматривает рациональное ведение беременности и родов, диету кормящей матери и новорожденного, коррекцию сопутствующей патологии, длительный прием задитена. Особое внимание уделяется психотерапии, социально-бытовой адаптации, профессиональной ориентации, рациональному питанию и другим факторам.
Источник: https://www.medglav.com/bolezni-koji/dermatity.html
Признаки травматического дерматита у человека и правила его лечения
Воспаление кожных покровов, сопровождающееся покраснением, сыпью, зудом, называется дерматитом. Это весьма распространенная дерматологическая проблема, поскольку спровоцировать воспалительную реакцию могут самые разные факторы. В том числе и различные травмы. Разберемся, что такое травматический дерматит и как нужно лечить этот недуг.
Воспалительную реакцию кожи могут спровоцировать самые разные факторы, в том числе и травматические повреждения. Наиболее вероятными причинами развития кожного недуга, который называют травматический дерматит, является натирание. Симптомы этого недуга зависят от силы и продолжительности воздействия.
Группа риска
Травматический дерматит чаще развивается у людей, имеющих тонкий и сухой эпидермис. Кроме того, в группу риска входят люди, страдающие повышенной потливостью. Часто заболевание развивается у людей, которые страдают нарушением кровообращения и питания тканей, такое состояние отмечается при следующих заболеваниях, как:
- диабет;
- заболевания вен, протекающие в хронической форме.
Что провоцирует?
Травматический тип дерматита развивается вследствие сдавливания или натирания частей тела. Поэтому воспаление нередко развивается при ношении неправильно подобранных туфель или тесной одежды. Еще одним фактором является выполнение некоторых видов работ, при которых орудие труда оказывает воздействие на ладони.
Натирание приводит к образованию различных повреждений, при кратковременном воздействии образуется потертость. Если же трение оказывается в условиях повышенной влажности, то на месте воздействия образуются опрелости. При слабом, но длительном воздействии образуются омозолелости или сухие мозоли.
Клиническая картина
Негативные изменения кожи ограничены областью, на которую были оказаны воздействия. Основные симптомы дерматита:
- покраснение;
- отек;
- болезненность;
- образование сыпи;
- после вскрытия везикул образуется мокнущая или эрозивная поверхность.
Важнейшей составляющей выздоровления является устранение фактора, повреждающего эпидермис. После этого отмечается быстрое восстановление поврежденных кожных покровов.
Совет! В большинстве случаев заживление происходит бесследно, но при глубоких эрозиях возможно образование участков гиперпигментации или рубца.
В современной дерматологии в группу механических включены следующие дерматиты:
- Натертость. Повреждение проявляется покраснением, чувством болезненности, на поверхности кожи могут быть видны ссадины. Если механическое воздействие не прекратится, могут возникнуть пузырьки с жидкостью, после вскрытия которых появляются эрозии. На этом этапе может присоединиться вторичная инфекция (чаще всего, стафилококковая), при этом, развивается нагноение.
- Водяная мозоль. Так называют буллы с прозрачной жидкостью, чаще всего, образуются на ступнях или на ладонях.
- Опрелости. Этот тип повреждения отмечается у людей, которые сильно потеют. Проявляется воспалительная реакция этого типа в кожных складках, образуются большие области покраснения с размытыми границами, формированием эрозий и трещин.
Совет! Опрелости могут развиваться вследствие разъедания кожи физиологическими выделениями (мочой или фекалиями). Этот тип заболевания развивается у младенцев или лежачих больных при отсутствии достаточного санитарного ухода.
- Омозоление и сухие мозоли. При развитии этого типа заболевания проявляются явления гиперкератоза, то есть, чрезмерного ороговению эпидермиса. Чаще всего, повреждения такого типа развиваются на внутренних поверхностях ладони и подошвах, реже – на локтях и коленях.
Лечение
Чтобы вылечить травматические повреждения, консультация дерматолога не является обязательной. Обращаться к специалисту стоит только в случае сильной болезненности или присоединения вторичной инфекции.
Для успешного лечения необходимо, прежде всего, устранить раздражающий фактор. То есть, перестать носить тесную одежду или обувь, соблюдать правила гигиены. Для защиты поврежденной кожи рекомендуется использовать бактерицидный пластырь или использовать средства защиты (работать с инструментом, надев на руки рабочие перчатки).
При повышенной потливости возможно специальное лечение, используются такие методики, как эндоскопический кюретаж или деструкция потовых желез при помощи ультразвука. При потертостях используют следующие методы:
- ванночки со слабым раствором марганцовки;
- применение противовоспалительных мазей.
При появлении опрелостей стоит использовать присыпки и противовоспалительные местные средства. Для устранения омозолелости используются пластыри или мази кератолитического действия.
Посттравматический
Иногда на месте повреждения кожи развивается посттравматическая экзема. Это заболевание имеет инфекционную природу. При повреждении кожи в ранку могут попасть различные патогенные микроорганизмы. Микрофлора провоцирует аллергическую реакцию и воспаление кожных покровов. Чаще всего, к развитию посттравматического дерматоза приводит инфицирование следующими микроорганизмами;
- стафилококки или стрептококки;
- грибки-дерматофиты или дрожжи.
При посттравматической экземе можно заметить следующие признаки:
- появление отека;
- покраснение кожи;
- образование высыпаний в виде бугорков или пузырьков;
- ощущения дискомфорта в месте поражения, кожа болит и чешется;
- локальное повышение температуры в месте повреждения.
Посттравматический дерматоз прогрессирует постепенно:
- на первой стадии отмечается покраснение кожи и появление болезненности;
- затем на пораженные инфекцией участке появляются мелкие узелки, выступающие над поверхностью. Узелки имеют красноватый цвет;
- на месте узелков образуются везикулы – маленькие пузырьки, наполненные серозной жидкостью;
- со временем покрышки пузырьков вскрываются, образуя эрозивную поверхность;
- при бактериальной природе дерматоза содержимое везикул теряет прозрачность, наполняется гноем.
Итак, травматический дерматит развивается на месте механического воздействия на кожу, а посттравматический – при инфицировании царапин или других повреждений кожи. При лечении применяются антисептические и противовоспалительные средства, а для удаления омозолелостей требуются средства кератолитического действия.
Источник: https://moidermatolog.ru/dermatit/travmaticheskij-dermatit.html
Травматический дерматит: симптомы, причины, диагностика и лечение
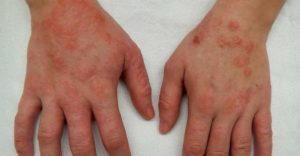
Травматический (механический) дерматит является ответной воспалительной реакцией кожи, которая возникает на механическое раздражающее действие: давление, либо трение. Клинические формы заболевания бывают разных видов и могут возникать в виде потертости, водяной мозоли, омозолелости, водянки, мозоли или опрелости.
Для постановки диагноза специалист осматривает место повреждения, делает дерматоскопию. Кроме этого проводится бактериологическое исследование образца, взятого из места воспаления, также меряется рН кожи и выявляются имеющиеся расстройства трофики.
Перед началом лечения необходимо устранить раздражитель, а также факторы, которые усугубляют его действие. В терапевтических целях применяются местные противовоспалительные препараты и дезинфицирующие средства. Дополнительно проводятся гигиенические водные процедуры.
Симптомы
Выраженность симптомов зависит от следующих факторов:
- степени механического воздействия;
- сколько по времени действует раздражитель;
- свойств кожи.
В процессе действия раздражителя на эпидермисе появляется локальное воспаление. Клинические симптомы могут проявляться по-разному и возникать в виде:
- покраснения;
- отечности;
- отслаивающегося эпидермиса, в этом случае формируются пузыри;
- эрозий, язв или в тяжелом случае некроза тканей.
В случае прикосновения к поражению возникает сильная боль. При устранении раздражителя наступает быстрое выздоровление, при этом в основном на эпидермисе не видно никаких следов от патологических проявлений. Но в тяжелых случаях могут образовываться шрамы, гиперпигментация.
Если возникает повторное воздействие провоцирующего фактора, то возможно снова развитие этой патологии.
Клинические проявления представлены разными формами и могут быть в виде водяной мозоли, потертости, опрелости, мозоли либо омозолелости.
- Водяная мозоль является пузырем, внутри которого находится прозрачная жидкость. Как правило, появляется на эпидермисе ладоней в случае трения рабочего инструмента либо спортивного снаряда. Также образовывается на ступнях в случае ношения неудобной или несоответствующей размеру ноги обуви.
- Потертость проявляется выраженной покраснением эпидермиса, чувством жжения, болевыми ощущениями. В случае непрекращающегося воздействия в пораженной зоне появляются эрозии, пузыри. Может присоединиться к патологическому процессу и вторичная инфекция.
- Опрелость возникает у лиц, страдающих от гипергидроза либо повышенного потоотделения, появляющегося от перегревания. Также может появляться в случае частой мацерации кожного покрова мочей либо калом. Это происходит при ненадлежащем уходе за младенцами, пациентами, страдающими от недержания мочи, каловых масс или при диарее. В этих случаях поражения возникают в основном в складках кожного покрова. Опрелость характеризуется появлением покраснения, трещин, а также эрозий. Кроме болезненности возникает еще и зуд. Пеленочный дерматит считается отдельным вариантом опрелости.
- Омозолелость и мозоль возникают вследствие имеющегося компенсаторного гиперкератоза, который проявляется повышенной степенью ороговения верхнего слоя эпидермиса. Возникает как ответная реакция на постоянное механическое травмирование, имеющее небольшую силу. Основная локализация – поверхность ладоней, ступней. При этой разновидности заболевания утолщается эпидермис, а также происходит процесс огрубения кожного покрова. У омозолелости отсутствуют выраженные границы, а мозоль, наоборот, имеет четкие контуры, глубоко расположенный корень.
Причины
Наиболее часто от этой патологии страдают люди, которые имеют чувствительный эпидермис или сухую кожу. Также подвержены этому заболеванию лица, имеющие в анамнезе гипергидроз, или у которых нарушена микроциркуляция и есть трофические изменения.
В случае ношения неудобной обуви, облегающей одежды из жестких материалов или при спортивных тренировках может появляться потертость. Если еще добавляется влажность, то образовывается опрелость.
Такие проявления как мозоль либо омозолелость появляются в случае длительного раздражения, однако не сильно интенсивного.
Диагностика и лечение
За диагностикой и лечением не во всех случаях необходимо посещать дерматолога. Консультация специалиста потребуется при сильных болевых ощущениях, появлении эрозий или в случае инфицирования. Если проявления располагаются в области стопы, то нужна помощь подолога.
Чтобы подтвердить диагноз, специалист делает осмотр поражений, проводит дерматоскопию, направляет пациента на исследования:
- рН кожного покрова;
- бакпосева материала, взятого с патологической зоны.
Если у больного выявляется нарушение трофики, которое вызывают сопутствующие патологии, то его направляют к другим узким специалистам.
Лечение сводится к устранению механического раздражителя, а также факторов, которые способствуют появлению травматической формы дерматита. В случае необходимости у пациентов лечится нарушенная трофика и гипергидроз. Для этого проводится:
- ультразвуковая деструкция;
- эндоскопический кюретаж;
- липоксация в области подмышек.
Рекомендовано проведение воздушных ванн.
Потертости лечат с помощью местных противовоспалительных препаратов, применяют ванночки, в которых разбавлен перманганат калия. Чтобы убрать опрелости используются подсушивающие присыпки и мази с противовоспалительным эффектом.
На мозоли, а также омозолелости наносят кератолитические средства, а затем размягчают в мыльно-содовом растворе и счищают ороговевшую кожу. Мозоли можно обрабатывать во время проведения аппаратного педикюра или пилинга эпидермиса стопы.
Профилактика
Чтобы не допускать появления травматической формы дерматита рекомендуется соблюдать следующие правила:
- Регулярно соблюдать личную гигиену.
- Покупать обувь, которая подходит по размеру, соответствует полноте ноги и подъему, не вызывает дискомфорта при ходьбе.
- Носить одежду из мягких тканей, не раздражающих кожу.
- При работе и спортивных занятиях использовать специальные защитные перчатки.
- Применять пластыри, а также подкладки, используемые под мозоль.
- Бороться с повышенным потоотделением, применяя антиперспиранты в течение дня. При необходимости можно пройти процедуры в косметологическом салоне.
Источник: https://profmedblog.ru/kozhnye-zabolevaniya/travmaticheskiy-dermatit
Дерматит — описание болезни, лечение и профилактика основных видов дерматитов (95 фото и видео)
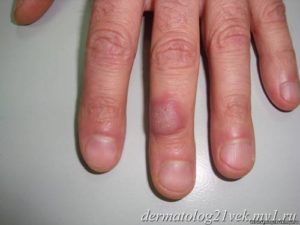
Врачи всего мира ведут неустанную борьбу с кожными заболеваниями. Дерматиты выделены в особую группу. Это трудноизлечимая болезнь, которая развивается в результате воспаления или аллергии. Причины могут быть химические, механические или биологические.
Профессиональное название заболевания аллергодерматоз. В эту гетерогенную группу входят крапивница, экзема, токсидермия, другие разновидности.
Борьба с недугом
Заболевания могут носить хронический характер. Некоторые относятся к неизлечимым. В любом случае, необходимо проходить курсы лечения и наблюдаться у врача.
Лечение дерматита включает применение наружных препаратов (мазей, кремов, примочек), витаминно-минеральных комплексов.
Могут быть назначены физиотерапевтические процедуры. К лекарственному лечению добавляется диетотерапия, препараты, восстанавливающие работу желудочно-кишечного тракта. В некоторых случаях медик выписывает системные кортикостероиды.
При поражённой коже, независимо от величины зоны поражения, воздерживаются от долгого пребывания на солнце. Иногда сыпь является реакцией на ультрафиолетовое излучение.
Разновидности болезни
Следует отметить, что могут встречаться разные проявления недуга. Они имеют специфические симптомы. Каждый тип болезни предусматривает своё лечение. На этом фото можно увидеть, как выглядит дерматит.
Атопический дерматит
Это хроническая форма аллергического дерматита. Заболевание может быть наследственным. Его причиной является нарушение работы иммунитета.
На коже появляются образования, сопровождающиеся зудом. Со временем, картина осложняется появлением расчёсов и отёков.
Лечение носит комплексный характер, направлено на восстановление иммунных функций организма. Лекарственная терапия включает иммуномодуляторы. Для лечения патологии выпущены препараты «Тимоген», «Элоком», «Адвантан».
Чтобы облегчить состояние больного, необходимо придерживаться следующих правил в обиходе:
- В помещении должно быть не более +23 0С, а влажность не менее 60%.
- Для снятия зуда следует принимать антигистаминные препараты.
- Соблюдать диету, не использовать аллергены в пищу.
- Использовать синтетические наполнители в одежде, постельном белье, вместо натуральной шерсти и пуха.
- Устранить ковры и книги из комнаты больного, чтобы не накапливалась пыль.
- Проводить еженедельно влажную уборку.
- Удалить плесень, грибки со стен, пола.
- Убрать животных и растения.
- Химические чистящие средства не использовать.
- Носить хлопчатобумажное бельё.
- Не курить.
- Исключить физические нагрузки.
- Мыться только натуральным мылом и шампунем.
- Избегать стрессовых ситуаций.
- Стараться не расчёсывать больные места.
- Больным следует воздерживаться от алкоголя, сладкого, жирного и острых специй.
Себорейный дерматит
После поражения функции сальных желез может развиться себорейный дерматит. Он выражается светло-серыми чешуйками, шелушением. Как правило, появляется ощущение зуда.
Может быть на волосяной части головы, за ушами, реже на туловище. Причиной патологии является стресс. Грибок-возбудитель начинает бесконтрольно размножаться.
В основе лечебной терапии стоит тактика уменьшения активности кожной микрофлоры, нормализация обмена веществ. Основной упор делается на диету, устранение острых и жирных блюд.
Сладкие блюда лучше готовить на растительном или оливковом масле. Но можно от них и воздержаться.
Некоторые врачи дополняют лечение не гормональными препаратами. В каждом отдельном случае выписывается индивидуальный рецепт, если нет противопоказаний.
Витаминно-минеральные комплексы всегда используются, как укрепляющие. Также назначаются и гормональные препараты, такие как: «Гистан-Н», «Фторокорт», другие.
Необходимо постоянно наблюдать за здоровьем волос. Появление обильной перхоти может стать вестником размножения грибка Малассезии. Лучше пользоваться высококачественными шампунями, избегать стрессов.
Аллергический дерматит
Заболевание возникает из-за попадания на кожу аллергенов. Это могут быть: лекарства, шерсть животных, слюна насекомых, продукты питания, пыльца, косметика, духи, одеколон, стиральные порошки, моющие средства. Больной покрывается характерной сыпью. Появляются пузырьки, зуд, жжение, отёчность.
В первую очередь, необходимо избавиться от воздействия аллергена. Для этого его устанавливают, благодаря анализу крови в специальной лаборатории. Проводятся всевозможные пробы, тесты, исследования на антитела.
После уточнения диагноза, назначаются антигистаминные и противовоспалительные средства. В качестве лекарственной терапии выписываются препараты «Бетадерм», «Латикорт».
При установлении вторичных инфекций, медик предлагает пройти курс антибиотиков. Также, больной проходит процедуры, направленные на избавление от интоксикации.
Дерматит у детей
Обычно, первое проявление называется диатезом. Как правило, причиной становится аллерген. Покраснение, шелушение, появление сыпи у детей вызывается вдыханием, прикосновением к веществу, на которое организм даёт такую реакцию. Лечение должен назначать только врач.
Все дерматиты относятся к заболеваниям, связанным с неправильной работой иммунитета. На первом этапе определяется тип патологии. Затем проводятся лечебные мероприятия.
Детям назначают те же препараты, что и взрослым. Но дозировка лекарства меньше. Терапия включает витамины, антигистамины, гормоны, мази, гели, кремы.
Особенно, врачи рекомендуют больным детям кромоны, которые не имеют побочных эффектов, безопасны. Их можно применять длительное время.
Дерматит у взрослых
Он бывает наследственный или приобретённый с возрастом. Это может произойти из-за понижения иммунитета, в результате стресса или травмы.
После исследования крови, биопсии уточняется диагноз. Затем проводятся курсы лечения, физиотерапия, процедуры с жидким азотом.
Лекарства, минеральные вещества, БАДы способствуют уменьшению сыпи, улучшению самочувствия. Капли, аэрозоли остановят развитие болезни в дыхательных путях. Мази, кремы помогут очистить кожу. Диета избавит от проникновения в организм вредящих элементов.
Важно: При обнаружении сыпи немедленно нужно обратиться к врачу. Своевременное лечение не даст заболеванию перерасти в хроническую форму.
Фото дерматита
Пожалуйста, сделайте репост
Источник: https://doktorvilechit.ru/dermatit/





