Что такое лейкоплакия слизистой: предрак у женщин
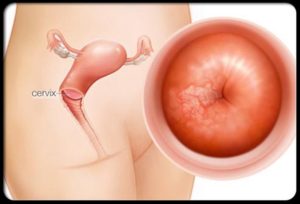
При лейкоплакии влагалища на слизистой вагины появляются участки ороговевших клеток, выглядящие как белые пятна. Чаще болезнь охватывает, помимо влагалища, вульву и шейку матки.
Лейкоплакия влагалища протекает практически бессимптомно, поэтому болезнь, как правило, обнаруживается внезапно во время осмотра в женской консультации. Так как патология иногда перерождается в рак, лечиться нужно сразу же после постановки диагноза. Без лечения слизистая покрывается трещинами, возникают рубцы.
Что же делать, если на приеме у гинеколога вам пришлось столкнуться с неприятным «сюрпризом», и можно ли избавиться от лейкоплакии, избежав последствий?
Почему возникает лейкоплакия
Точного ответа на этот вопрос пока нет. Но ученые однозначно утверждают, что у женщин с лейкоплакией отмечаются одна или несколько проблем:
- Гормональные расстройства, связанные с недостатком женских гормонов, сахарным диабетом, дисфункцией гипофиза и яичников, беременностью;
- Авитаминозы, особенно недостаток ретинола (витамина А), недостаточное питание;
- Заболевания, влияющие на состав флоры влагалища: хронический кандидоз (молочница), дисбиоз влагалища, кольпиты, ЗППП;
- Заражение вирусом папилломы HPV, HIV и HSV-2 (вызывает рак);
- Регулярная или разовая травматизация слизистой: неправильно подобранные гинекологические кольца, спринцевания агрессивными растворами, лечение методом электрокоагуляции и др.
Лейкоплакия может быть симптомом других заболеваний, например, сифилиса. В этом случае патологию считают вторичной.
Как часто лейкоплакия переходит в рак
Болезнь чаще возникает у женщин после 40 лет, но иногда встречается у молодых женщин и даже девочек-подростков. Хотя это заболевание считается предраковым, частота перерождения лейкоплакических клеток в раковые не переходит границу 7%.
Что чувствует женщина при лейкоплакии
Первая стадия заболевания протекает бессимптомно и диагностируется только во время гинекологического осмотра. Доктор увидит на слизистой вагины воспаленные участки, покрытые беловато-серым налетом.
Формы лейкоплакии:
- плоская — бляшки не выступают над здоровой слизистой;
- бородавчатая (чешуйчатая) – пораженные участки образуют наросты на поверхности влагалища;
- эрозивная – появляются эрозии, язвы и трещины.
Вторая и третья формы опасны — именно они становятся почвой для онкологической опухоли.
Для уточнения диагноза доктор проведет биопсию — забор клеток на анализ. В зависимости от результатов выделяют лейкоплакию с атипией и без нее. Наличие атипичных клеток (с измененной структурой) свидетельствует о начавшемся перерождении в рак.
При запущенных формах основные жалобы при лейкоплакии — зуд и жжение во влагалище, усиливающиеся в ночные часы.
Кроме этого, у женщин отмечаются:
- нарушения менструального цикла, связанные с гормональной недостаточностью;
- боль при половом акте;
- кровянистые выделения;
- чувство дискомфорта, сухости и «стянутости» во влагалище;
- появление на половых губах трещин и светлых образований, напоминающих бородавки;
- шелушение слизистой, сопровождающееся резью и жжением в области вагины и вульвы.
Лечение лейкоплакии
Если известна причина, то изначально лечат ее — нормализуют гормональный фон, восстанавливают нормальный состав флоры влагалища и т.д.
Очаги лейкоплакии удаляют одним из способов:
- диатермокоагуляция — прижигание высокочастотным током;
- криодеструкция — прижигание азотом;
- лазеротерапия — выпаривание клеток лазером;
- химическая коагуляция — прижигание химическим раствором;
- радиоволновая терапия — разрушение клеток радиоволнами.
Лучшими считаются два способа — лазеро- и радиоволновая терапия.
Для устранения сухости и зуда применяют смягчающие кремы с обезболивающими и противовоспалительными компонентами.
Всегда ли нужно прижигать лейкоплакию?
Многие пациентки интересуются, можно ли вылечить эту патологию при помощи медикаментов? Многое зависит от формы заболевания. Например, чешуйчатая форма лейкоплакии лечится только хирургически.
Характерная особенность чешуйчатой формы заболевания — ороговение слизистой оболочки влагалища на большую глубину. Выступающие пятна на тканях, выстилающих вагинальный канал, требуют обязательного лечения, поскольку эта форма лейкоплакии может быстро перерождаться в рак.
Лечение лейкоплакии влагалища требует комплексного подхода, однако главное направление терапии — удаление очагов переродившихся клеток. Медикаментозное лечение лейкоплакии устраняет причины заболевания, но не позволяет восстановить нормальное состояние слизистой оболочки.
Поэтому не стоит поддаваться страхам и переживаниям и откладывать операцию. Желательно при первой же возможности прибегнуть к удалению патологических участков тканей с применением одной из современных аппаратных методик.
Зачем при лейкоплакии назначают гормоны
Вылечить и устранить ороговевшие ткани влагалища при помощи таблеток не удастся, однако если врач установил вероятную причину развития заболевания, медикаментозная терапия будет эффективной. Лечение гормональными препаратами назначается на фоне изучения эндокринного баланса.
Как показывает практика, частой причиной ороговения и гипертрофии тканей вагинального канала становится недостаток эстрогенов или дисгармония в соотношении эстрадиола и других женских половых гормонов.
При выявлении таких проблем доктор рекомендует прием гормонов, который поможет тканям быстро восстановиться после удаления очагов и избежать рецидивов. Чтобы иметь гарантию, что все препараты назначены правильно, необходимо лечиться у квалифицированных гинекологов, имеющих опыт в лечении подобных патологий.
Когда нужно лечить обширную лейкоплакию влагалища: до или после беременности?
Врачи рекомендуют решать проблему лейкоплакии до беременности. Это связано с риском перерождения очагов лейкоплакии в онкологию, который может стимулировать гормональная перестройка в организме после зачатия.
При этом переживать по поводу безопасности операции не стоит — аппаратные способы эффективно устраняют очаги лейкоплакии, не травмируя слизистую и сохраняя ее физиологическую активность. Воздерживаться от половой жизни придется лишь несколько недель после удаления, после чего допустимо зачатие и нормальное вынашивание беременности.
Какой методике прижигания лучше отдать предпочтение: электрокоагуляции или лазеролечению?
Методика удаления очагов лейкоплакии при помощи электрокоагуляции была популярной в прошлом и считалась безопасной для пациенток. Практика показала, что подобный способ может спровоцировать некоторые побочные эффекты, среди которых кровотечения, нарушения менструального цикла и имплантационный эндометриоз. Чтобы избежать подобных последствий, лучше выбрать менее травматичную методику.
Гинекологи рекомендуют следующие методы безболезненного и безопасного удаления даже обширных очагов влагалищной лейкоплакии:
- Лазерная коррекция. Воздействуя на патологические клетки направленным лазерным лучом, удается добиться повышения температуры внутриклеточной жидкости, с последующим ее закипанием и испарением. В результате разрушаются только ороговевшие ткани, а сосуды “запаиваются”, что исключает кровотечения и травмирование здоровых тканей.
- Криодеструкция. Прижигание очагов лейкоплакии жидким азотом сверхнизких температур демонстрирует высочайшую эффективность и низкую вероятность развития рецидива – результативность метода до 96%.
- Радиоволновое прижигание. Радиоволновой нож минимально травмирует ткани, поэтому показан нерожавшим женщинам, которые в ближайшем будущем планируют беременность.
Медицинский центр “Радуга» предлагает пациенткам только современные и безопасные методики лечения лейкоплакии, которые позволят женщине вернуться к нормальной жизни и обезопасить себя от рака.
Как предотвратить лейкоплакию
Профилактические меры включают:
- нормализацию гормонального фона, в том числе при климаксе;
- прием витаминов, микроэлементов и препаратов, улучшающих иммунитет, полноценное питание;
- профилактика папилломавирусной инфекции — для девочек это прививка;
- своевременное лечение кольпитов и кандидозов.
Это заболевание намного легче вылечить на начальной стадии, поэтому при первых симптомах лейкоплакии обратитесь к врачу-гинекологу.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Консультация гинеколога — 1200 руб.
Вернуться к списку статей
Источник: https://www.raduga-clinic.ru/articles/lejkoplakiya-predrak/
Лейкоплакия шейки матки — что это за заболевание?
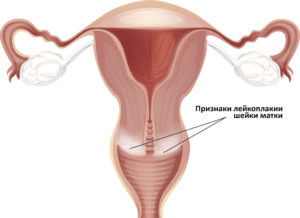
Лейкоплакия шейки матки является серьезным заболеванием и выявляется при гинекологическом осмотре.
Согласно данным медицинской статистики, патология достаточно распространена и диагностируется у 5-12% женщин детородного возраста.
Лейкоплакия в переводе с греческого, обозначает «белая бляшка» и известен в медицинской практике с 1887 года. Им обозначают процессы, характеризующиеся ороговением верхних слоев эпителия.
Определение заболевания
Лейкоплакия – это патологическое изменение слизистой шейки матки со свойственным ороговением и уплотнением эпителиального слоя.
Внешне болезнь выражается как возвышающиеся над слизистой тканью белесые бляшки или в виде пленки серовато-белого цвета во влагалищной части шейки матки.
Их невозможно смыть или отделить соскабливанием, нередко они распространяются на эпителий цервикального канала. Патология развивается без каких-либо выраженных симптомов, иногда появляются обильные бели и выделения.
Лейкоплакия может сопутствовать всевозможным гинекологическим заболеваниям. При возникновении неблагоприятных факторов она может переродиться и приобрести злокачественный характер. Это наблюдается у четверти пациенток с данным заболеванием.
Причины возникновения патологии
Современной медицине пока что не удалось полностью установить причины, провоцирующие развитие лейкоплакии. Существует теория, что толчком для распространения болезни является специфическое влияние на цервикальные области. Исходя из этого причинные факторы делятся на экзогенные и эндогенные.
Внешние (экзогенные):
- воспалительный процесс в матке и яичниках (эндометриоз, кисты);
- травмы шейки матки после родов и абортов;
- диатермокоагуляция (прижигание эрозии);
- химическое воздействие (препарат «Солковагин»);
- инфекция половых органов (папилломавирус, хламидии, герпес, микоплазмоз);
- нарушение менструального цикла (олигоменорея), связанного с гормональным нарушением.
Внутренние (эндогенные):
- изменения иммунной системы;
- соматические болезни;
- генетическая наследственность;
- ослабление защитных сил организма;
- реакция на внутриматочную спираль.
Механизм развития лейкоплакии заключается в том, что из-за указанных причин происходит чрезмерное образование кератина в эпителии. Возникают изменения в строении клеток, ядро распадается, а гликоген теряется практически полностью, а как результат этих патологический изменений – нарастание ороговевших чешуек.
Возможно, развитие лейкоплакии на фоне эктопии шейки. В момент, когда происходит заживление эктопии, выявляются ее очаги – многочисленные или единичные.
Клинические признаки и формы
Болезнь чаще всего протекает ярко выраженных признаков. Если они и появляются, то характеризуют ту патологию, которая спровоцировала лейкоплакию.
Если провоцирующие факторы связаны с инфекцией или воспалением половых органов, то у пациенток присутствуют выделения, жжение, микрокровотечения. При нарушениях в гормональной системе, женщины отмечают сбои менструального цикла.
Принято различать две формы заболевания:
- Простая – происходит формирование ороговевших клеток на шейке, из которых образуются бляшки. При этом происходит скопление кератина в клетках. Микроструктурных нарушений не отмечается.
- С атипией клеток – характеризуется возникновением сравнительно большей массы ороговевших клеток с нарушением микроскопической структуры. Эта форма относится к предраковым состояниям.
Диагностика
Во время гинекологического осмотра при помощи зеркал диагностировать простую форму невозможно. Хотя ярко выраженную патологию можно увидеть невооруженным взглядом.
При этом заметны беловатые пятна и бляшки округлой формы со строгими контурами. Под ними обнаруживаются блестящие розовые очаги различных размеров, которые могут поражать и стенки влагалища, но одного визуального осмотра явно недостаточно.
Поэтому потребуется провести дополнительные методы диагностирования:
- Цитологическое обследование. Этот способ исследования основывается на изучении соскоба шейки. Он позволяет максимально выявить скопление клеток с поверхностного эпителия с наличием гиперкератоза и паракератоза.
- Биопсия – основной метод диагностики. При помощи скальпеля с патологических участков снимаются пораженные ткани, и с полученным материалом проводится гистологическое исследование на наличие опухоли.
- Выскабливание – в цервикальном канале, поскольку лейкоплакия распространяется не только на шейку. Исследуемый материал покажет толщину и ороговение эпителия, отсутствие гликогена, изменение клеток.
- Кольпоскопия. Позволяет сопоставить масштабы поражения. При этом методе можно увидеть беловатые бляшки с ровным контуром, без присутствия кровеносных сосудов. Проба Шиллера выявляет участки, не окрашиваемые йодом.
- Мазки на бактериологические и микроскопическое исследование для обнаружения вирусов и патогенных микроорганизмов.
- Микрокольпогистероскопия – новейший способ исследования. Не прибегая к анестезии, можно осмотреть цервикальный канал, попав в него, не применяя расширения. Проводится осмотр его стенок и забор биопсии.
Женщинам с подтвержденным диагнозом дополнительно рекомендован осмотр у онкогинеколога и гинеколога-эндокринолога.
Беременность и лейкоплакия
Патология, обнаруженная у беременных пациенток, не оказывает влияния на состояние плода и его развитие. Однако возникает определенная опасность для здоровья самой женщины. Осложнения могут проявиться из-за слабого иммунитета или изменения гормонального фона.
Если лейкоплакия обнаружена до наступления беременности, то понадобится лечение. Наличие патологии не влияет на способность к зачатию. Невозможностью для оплодотворения могут стать причины, спровоцировавшие болезнь (нарушение овуляции, воспалительные процессы, повторная диатермокоагуляция).
При наступлении беременности женщинам проводятся постоянные осмотры с зеркалом. Удовлетворительное состояние слизистой шейки матки предполагает естественные роды.
Методы терапии
Прежде чем приступить к лечению лейкоплакии шейки матки, следует проверить женщину на наличие воспалительного процесса, спровоцированного инфекцией, вирусами, грибками. При положительном диагнозе понадобится лечение противомикробными и противогрибковыми препаратами.
На поврежденные ткани воздействуют следующими способами:
- Диатермокоагуляция. Прижигание очагов болезни высокой температурой. Недостатками этого лечения являются риск возникновения эндометриоза, боль, длительная регенерация, кровотечение.
- Использование лазера. Операция безболезненна и стерильна. Процедура осуществляется амбулаторно. Способ предусматривает выпаривание измененных тканей, при этом образуется тонкая пленка, защищающая слизистую от инфекции. Восстановительный период составит -1-1,5 месяца.
- Криотерапия – наиболее востребованный способ лечения. Под воздействием низкой температуры происходит некроз поврежденных участков. За один сеанс длительностью до пяти минут, можно достичь 95–97% эффективности результата.
- Химическое прижигание. Для лечения лейкоплакии применяется средство «Солковагин». Проникая на 2 мм в глубину эпителия, происходит разрушение очагов патологии. Процедура безболезненна. Метод запрещен при подозрении на онкологические заболевания.
- Хирургический способ. Если имеются изменения в форме шейки, то патологические участки иссекаются ножевой или лазерной конизацией.
Рецепты народной медицины окажутся неэффективными и могут спровоцировать прогрессирование лейкоплакии. Под запретом находятся: масло шиповника и облепихи, алоэ.
Профилактика
Пациентки с нарушениями менструального цикла, инфекционными и воспалительными болезнями, с разрывами шейки матки при родах, особенно внимательно должны относиться к профилактике лейкоплакии.
Следует проводить своевременное лечение гинекологических заболеваний, исключить аборты, пользоваться барьерной контрацепцией, проводить лечение эрозии на начальной стадии, выявлять и устранять гормональные нарушения.
Источник: https://zdorovaya-ya.ru/zabolevaniya/leykoplakiya/leykoplakiya-sheyki-matki.html
Лейкоплакия шейки матки

Лейкоплакия шейки матки — что это такое? Симптомы и лечение
Лейкоплакия шейки матки является довольно любопытным гинекологическим заболеванием и находится в отдельной категории патологий.
Дело в том, что до сих пор не понятен механизм действия этого заболевания, поэтому врачи не могут дать ответ на вопрос: по какому пути пойдет развитие патологии – доброкачественному или злокачественному?
Встречаемость этого заболевания, по статистике различных клиницистов, является разной и колеблется в пределах от 1,1% до 12,5% случаев. Сложность лечения лейкоплакии вытекает, соответственно, из неясности патогенеза и причин возникновения патологии.
Что это такое?
Лейкоплакия шейки матки – это патологическое изменение строения покрывающего шейку матки эпителия.
Изначально термин «лейкоплакия» произошел от греческого словосочетания «белая бляшка» и очень точно передавал визуальную характеристику заболевания – появление на поверхности шеечного эпителия белого, плотного на вид отграниченного пятна.
Лейкоплакия это рак или нет?
По данным различных наблюдений трансформация лейкоплакии в рак происходит в 3-20% случаев. Однако выделяют случаи простой лейкоплакии, которая не сопровождается атипией клеток и не являются предраковыми состояниям, а относятся к фоновым процессам организма.
Классификация
В зависимости от макроскопической картины различают следующие формы лейкоплакии:
- Веррукозная или бородавчатая (вторая стадия заболевания) – белесые наросты наслаиваются друг на друга, из за чего шейка выглядит бугристой, а сами очаги лейкоплакии значительно возвышаются над слизистой и не заметить их практически невозможно;
- Простая, которая считается начальной стадией процесса, при этом белые бляшки находятся вровень со слизистой и не выступают над ее поверхностью, их легко можно не заметить во время осмотра шейки матки;
- Эрозивная – на белесоватых бляшках имеются трещины и/или эрозивные участки.
После проведения гистологического исследования кусочка бляшки выделяют простую лейкоплакию и лейкоплакию с атипией (пролиферативную). Простая лейкоплакия (не выявлены атипичные, то есть склонных к перерождению, клетки) причисляется к фоновым процессам шейки. Лейкоплакия с атипией (имеются атипичные клетки) считается предраком.
Причины возникновения лейкоплакии
Нет единой доказанной причины развития лейкоплакии шейки матки. Предполагают две группы факторов, которые способствуют развитию этой патологии:
1) Внутренние:
- Сопутствующие соматические заболевания (сахарный диабет и др.);
- Генетическая предрасположенность;
- Снижение иммунитета и др;
- Аллергия или контактные дерматиты, например, при установке внутриматочной спирали.
2) Внешние:
- Инфекция (папилломавирус, хламидии, микоплазмы и др.);
- Воспалительные процессы (эндометрит и др.);
- Травматическое повреждение слизистой (диагностическое выскабливание, жесткий половой акт и др.).
Таким образом, только сочетание определённых факторов может привести к развитию этой патологии, а у некоторых женщин лейкоплакия возникает без видимых причин и обнаруживается абсолютно случайно.
Во время беременности
Если лейкоплакия выявлена при беременности, то она обычно не влияет на плод и не вызывает патологий плода. При этом существует некоторый риск для самой беременной – велика вероятность усугубления патологии, что может обернуться возникновением гораздо более тяжелых заболеваний и даже малигнизацией поражения.
Спровоцировать подобные осложнения может нарушение гормонального баланса, ослабление иммунитета или роды, при которых шеечные ткани могут серьезно повредиться при растяжении. Если наличие патологического процесса выявлено до беременности в период ее планирования, то избавиться от него необходимо до зачатия. Если предполагается ЭКО, то лейкоплакию обязательно устраняют.
Если же лечение не предпринято, то осложнения и последствия могут привести к необратимым нарушениям вроде озлокачествления патологического процесса.
Симптомы лейкоплакии, фото
Симптоматика лейкоплакии зависит от ее вида.
Плоская лейкоплакия (простая) протекает без особых симптомов. Дискомфорт, чувство жжения внутри может вызывать бородавчатая лейкоплакия.
Эрозийная лейкоплакия может оставлять пятна сукровицы на ежедневных прокладках, особенно после полового акта. Если лейкоплакия распространилась на область вульвы, то здесь может наблюдаться зуд и как следствие – появление мельчайших трещин, ссадин, расчесов. Данные симптомы достаточно нечетки – они есть и при других заболеваниях женской половой сферы.
Обычно для дифференциальной диагностики применяется кольпоскопия и биопсия – тогда с большой вероятностью можно говорить о лейкоплакии.
Большинство врачей склонно не считать лейкоплакию злокачественной болезнью, однако такое утверждение можно давать лишь после исследования биоптата.
При наличии атипичных базальных клеток такая лейкоплакия не может считаться доброкачественной и далее лечение будет строиться уже с учетом этого момента.
Осложнения
Главной опасностью этой патологии является ее возможность перерождения в рак шейки матки. В медицинской терминологии такое состояние называется «факультативный предрак», т.е. состояние которое может с большой вероятностью перейти в рак.
В связи с этим эта проблема находится под строгим врачебным контролем, и специалисты рекомендуют удалять измененные очаги слизистой.
Лечение лейкоплакии шейки матки
Для ликвидации лейкоплакии шейки матки применяют различные методы лечения. Но в первую очередь необходимо ликвидировать воспалительный процесс (в случае его наличия) и другие провоцирующие факторы.
При обнаружении воспаления половых органов или выявлении половых инфекций назначаются препараты с противовирусным, антибактериальным, противотрихомонадным или противогрибковым действием (в зависимости от выявленного возбудителя).
В случае диагностики гормональных нарушений назначается коррегирующая гормональная терапия. [adsen]
Как лечить лейкоплакию шейки матки, обуславливается многими факторами, а конкретный метод лечения подбирается с учетом его недостатков и достоинств:
- Лазерное воздействия. Лазерное удаление лейкоплакии шейки матки – самый современный способ лечения. Используется высокоинтенсивный углекислый лазер. Процедура проводится бесконтактно и безболезненно. При этом исключается возможность заражения пациентки какими-либо инфекционными заболеваниями или кровотечения. Лазер выпаривает поврежденные ткани, образуя тонкую пленку, которая предохраняет ранку от попадания крови и инфекции. Лазерная коагуляция проводится амбулаторно, в первую неделю цикла. Непосредственно перед воздействием шейку окрашивают раствором Люголя для определения границ лейкоплакии. Если поражена не только шейка, но и стенки влагалища, на первом этапе проводят лазерную коагуляцию очагов на шейке, а через месяц – на стенках влагалища. Полное заживление наступает примерно через 1,5 месяца после процедуры.
- Криодеструкция (заморозка). Некроз патологического очага на шейке вызывается безболезненным воздействием низких температур. В качестве «замораживающего» компонента применяется закись жидкого азота. Процессы эпителизации не сопровождаются образованием рубца, что является существенным преимуществом: шейка матки сохраняет эластичные свойства и не порвется в зоне рубца при будущих родах. Однако наряду с высокой (54 – 96%) эффективностью метод имеет существенный недостаток: наблюдаются рецидивы лейкоплакии, особенно у пациенток с менструальной дисфункцией.
- Радиоволновое лечение лейкоплакии шейки матки. Сравнительно новая методика лечения, не получившая пока широкого распространения. Особенностью подготовки пациенток является обязательное предварительное гистологическое исследование (биопсия) видоизмененных тканей шейки матки. Метод использует свойства радиоволн повышать температуру внутриклеточной жидкости, то есть разрушать лейкоплакию с помощью «выкипания» участка лейкоплакии.
- Прижигание или электрокоагуляция. Данную методику врачи применяют чаще всего, так как она доступная и относительно недорогая. Но стоит отметить, что прижигание имеет несколько существенных минусов. Процедура эта довольно болезненная и травматичная для женщины и вместе с патологическими очагами поражаются и здоровые ткани. Последствия её проведения могут быть довольно неприятными. Процесс заживления проходит очень долго. После проведения прижигания нет гарантии того, что не возникнет рецидив патологии.
В том случае, если лейкоплакия сопровождается выраженной деформацией и гипертрофией, прибегают к радикальному лечению – удаляют шейку матки. Если наряду с лейкоплакией наблюдаются воспалительные процессы в половых путях, то сначала нужно лечить их. В этом случае прибегают к консервативному лечению. Назначают:
- антивоспалительные препараты;
- антибиотики широкого спектра;
- препараты для коррекции сопутствующих патологий;
- иммуностимуляторы;
- витаминные и минеральные комплексы.
Лечение народными средствами в случае развития данного состояния проводить не целесообразно, так как они являются малоэффективными.
Также не следует заниматься самолечением, так как существует опасность того, что без адекватной терапии недуг может перерасти в рак. Народные средства можно использовать только в комплексе с традиционными методиками лечения.
Основной терапией они быть не должны. Лечение народными средствами можно проводить только с разрешения лечащего врача.
Послеоперационный период
В послеоперационном периоде врачи рекомендуют полностью исключить сексуальные контакты в течение 1,5 месяца. Также нужно избегать подъемов тяжестей, походов в сауны и бани, приема горячих ванн. Помимо этого, запрещено использовать гигиенические тампоны и проводить спринцевание. Также нужно безукоризненно соблюдать правила интимной гигиены.
В течение первых десяти дней после обработки шейки матки (не важно, каким методом) могут появляться обильные жидкие выделения, которые не должны пугать. Просто так организм реагирует на лечение, и это является свидетельством успешного заживления поверхности раны.
Отзывы о лечении
Некоторые отзывы женщин которые проходили лечения данного заболевания:
- Екатерина, 38 лет. Мне лечили шеечную лейкоплакию традиционным прижиганием. Осложнений не было. После лечения через полтора года благополучно родила сына. Поэтому можно смело сказать, что лечение прошло удачно.
- Евгения, 27 лет. Когда выявили цервикальную лейкоплакию, врач предложила на выбор – прижигать или удалять лазером. По рекомендации знакомого гинеколога остановилась на лезеротерапии, о чем ничуть не сожалею. Процедура прошла без осложнений, быстро и безболезненно. Рекомендую.
Лейкоплакия шейки матки относится к опасным патологиям. Любую форму этого заболевания, в частности, простую лейкоплакию, необходимо своевременно лечить.
Среди мер профилактики лейкоплакии можно выделить:
- предупреждение половых инфекций;
- применение барьерного способа контрацепции;
- коррекцию гормональных нарушений;
- регулярное обследование у гинеколога;
- исключение хирургического прерывания беременности, травматизации шейки матки при родах и выскабливаниях;
- лечение эктопии, воспалительных процессов и инфекционных болезней, поражающих репродуктивную систему;
После лечения простой лейкоплакии женщина дважды в год проходит обследование, которое включает кольпоскопию, мазок на онкоцитологию и ВПЧ. Если по истечении двух лет рецидивы не возникают, пациентку снимают с диспансерного учёта.
Прогноз
Полное излечение этой патологии наблюдается практически в 99% случаев. Прогноз заболевания в целом благоприятный, при условии, что проведено своевременное устранение провоцирующих факторов и начата адекватная терапия. В противном случае процесс может рецидивировать. Также существует 15% вероятность перерождения лейкоплакии в дисплазию шейки матки и далее в злокачественный процесс.
Источник: https://p-87.ru/m/lejkoplakiya-shejki-matki/
Лейкоплакия шейки матки — что это такое и чем опасна
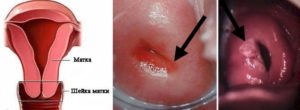
Лейкоплакия, в переводе с греческого языка означает белое пятно, появляется только на слизистых оболочках, состоящих из многослойного плоского эпителия. Встречается в 10-12% случаев заболевания у женщин детородного периода. Тревожит вопрос: Лейкоплакия шейки матки — что это такое и чем опасна для женщины? Об этом расскажу вам в этой статье.
Лейкоплакия шейки матки — что это
Слизистая шейки матки состоит из многослойного плоского эпителия. Из-за патологических процессов происходит утолщение и ороговение (образование белых чешуек) слизистой шейки.
Существуют два вида лейкоплакии: простой и осложненный. Осложненный вид имеет две формы: эрозивная и бородавчатая
К простому виду относится лейкоплакия без особых изменений слизистой. Появление слегка беловатого пятна на небольшом участке эпителия. Атипические (раковые) клетки отсутствуют.
Эрозивная форма лейкоплакии – это появление, помимо белых пятен, эрозий, язв и трещин.
При бородавчатой форме пораженные участки отчетливо видны и, как бы, возвышаются над поверхностью слизистой. Очаги имеют грубую бугристую структуру, пораженные клетки наслаиваются друг на друга, поверхность похожа на бородавку.
Бородавчатая и эрозивная формы заболевания считаются предраковыми. Без своевременного лечения прогноз не благополучен.
Нередко лейкоплакия сочетается с дисплазией шейки матки. Это совершенные разные заболевания, хотя визуально похожи. Структура пораженных клеток, течение болезни отличает их друг от друга. Эти заболевания на определенном этапе считаются предраковыми, часто встречаются в онкогинекологии.
О дисплазии шейки матки можете прочитать здесь
Симптомы лейкоплакии шейки матки
Лейкоплакия протекает бессимптомно. Часто болезнь обнаруживается при очередном гинекологическом осмотре. Вот почему раз в год необходимо проходить обследования, даже если у вас ничего не болит.
Обратите внимание на выделения из половых путей, боли во время секса и кровянистые выделения после секса.
Причины лейкоплакии
Причин возникновения заболевания очень много, чаще это следствие, каких либо перенесенных тяжелых вирусных инфекций мочеполовой системы. Основными причинами называют два фактора:
Гормональный дисбаланс — уменьшение выработки прогестерона, увеличение эстрогена
Инфекции половых путей – не долеченные инфекционные заболевания.
Второстепенными причинами считаются механическое воздействие на шейку (это аборты, выскабливание) и термические, химические ожоги. Если еще добавить заражение папилломавирусной инфекцией, то вероятность возникновения предрака увеличивается в разы. Лейкоплакия шейки матки — что это такое и как избежать страшную болезнь?
Беременность при лейкоплакии
При планировании беременности необходимо пройти обследование у врача — гинеколога. Если у женщины обнаружилась лейкоплакия шейки матки, то после проведенных нужных диагностических исследований, врач вынесет свой вердикт.
При простой лейкоплакии планировать беременность можно, это не страшно. Никого вреда здоровью женщины и плода не будет. Беременность и роды пройдут без осложнений.
Но если лейкоплакия оказалось осложненной, рекомендовано подождать с планированием беременности. Все индивидуально, только врач на основании результатов анализов, поможет принять правильное решение.
Если заболевание обнаружилось во время беременности, то необходимое тщательное наблюдение у гинеколога. Беременность не прерывают. Так же проводят все необходимые для диагностики процедуры, а после родов врач решает, что делать.
Диагностика лейкоплакии шейки
Диагноз лейкоплакии ставится на основании нескольких методов обследования.
При гинекологическом осмотре можно выявить характерные изменения эпителия шейки, появление на слизистой белых пятен.
На этом основании назначается более тщательные обследования для постановки точного диагноза и назначения адекватного лечения.
Обязательны лабораторные исследования:
1️⃣ Анализ крови и мочи – для обнаружений воспалительных процессов.
2️⃣ Анализ крови на гормоны – определение баланс вырабатываемых гормонов
3️⃣ Биохимический анализ крови – диагностика нарушений обмена веществ
4️⃣ Мазок из влагалища на микрофлору
5️⃣ Обязательно пройдите ПАП – тест! Это тест на выявление атипических раковых клеток. Пробу на тест берется не только с шейки матки, но и с цервикального канала
6️⃣ Биопсия тканей слизистой шейки матки
7️⃣ Кольпоскопический осмотр шейки
Лечение лейкоплакии шейки
Лечение зависит от степени и локализации очага поражения слизистой эпителия, наличия атипических клеток.
К сожаленью консервативного лечения лейкоплакии нет. На начальной стадии проводится только наблюдения, нередко болезнь сама проходит или не развивается дальше.
Хирургическая деструкция
Обработка Солковагином, Ваготилом — веществами, способствующие некрозу (омертвлению) пораженных клеток. Применяют при лечении неглубоких поражений слизистой.
Диатермокоагуляция
Прижигание пораженной ткани электрическим током. Метод умеренно болезненный, восстановление не долгое, на шейке остается рубец.
Лазерная деструкция
Прогрессирующий метод, выполняется высокоточным лазером. Этот метод очень точно воздействует на пораженные очаги, не повреждая здоровые участки
Криодеструкция
Криодеструкция – воздействие на очаг поражения патологическими клетками низкой температурой (замораживание жидким азотом). Метод очень результативный, снижает риск осложнений.
Радиоволновая деструкция
Это бесконтактный метод. На патологический участок воздействует ток высокой частоты. Удаление очагов поражения проходит безболезненно, быстро и без швов. Метод безопасен, после процедуры можно планировать беременность.
Рецидив лейкоплакии возможен. Нередко такое случатся.
Фотодинамическая терапия
Одним из современных методов лечение лейкоплакии – это ФДТ (фотодинамическая терапия). Его широко применяют в онкогинекологии при лечении крауроза вульвы, лейкоплакии, дисплазии шейки
Процедура такова:
Вводится фотосенсибилизатор внутривенно или местно за 1,5 – 2 часа до процедуры
Препарат накапливается в опухоли, в очаге пораженных клеток
Опухоль облучается лазерным лучом в течение 15-20 минут
В результате фотохимической реакции клетки опухоли погибают
Рецидивы после такого метода редки.
Метод ФДТ просмотрите на видео
Послеоперационное лечение
После проведение одного из методов лечение, назначают противовоспалительные препараты, антибиотики. Проводят восстановительную терапию.
Женщинам запрещается тяжелые физические нагрузки, секс, плавание в бассейне, реке и т.д. Так же запрещается принимать ванны, купаться, париться в банях и саунах.
Профилактика лейкоплакии
Методом профилактики лейкоплакии шейки матки, так же как при других заболеваниях, это регулярное обследование у врача — гинеколога.
✅ Своевременное лечение воспалительных и инфекционных заболеваний.
✅ Использование презерватива огородит вас от венерических заболеваний.
✅ Принимая гормональные препараты, строго соблюдайте схему приема и дозировку.
Особое место в профилактике рака шейки занимает вакцинация от вируса папилломы человека. Ее нужно делать в любом случае, независимо от того есть лейкоплакия или нет.
Лейкоплакия предраковое заболевание, прививка полностью предупреждает развитию рака шейки матки.
Вакцинации подлежат девочки с 9 лет, девушки и женщины до 45.
Не занимайтесь самолечением.
Народные методы
Лейкоплакия является коварным заболеванием. Никогда не знаешь, в какую сторону повернет. Поэтому лечение народными средствами может ухудшить течение болезни.
С целью профилактики и лечение простудных заболеваний, поддерживание интимной гигиены, повышение иммунитета и защитных функций организма можно употреблять травяные чаи, отвары и настои лекарственных трав.
Лейкоплакия шейки матки — что это такое теперь вам известно. Берегите себя. Знайте, ваше здоровье в ваших руках.
Источник: https://zdorovyenadom.ru/lejkoplakiya-shejki-matki/
Причины лейкоплакии шейки матки
К наиболее вероятным причинам появления на шейке матки лейкоплакии в настоящее время относятся:
1) Инфекционно-воспалительные недуги. Рецидивирующие инфекционные воспалительные процессы во влагалище негативно сказываются на состоянии плоского эпителия, провоцируя его десквамацию, а также истощают иммунитет. Достоверно установлено, что у женщин репродуктивной поры возникновению лейкоплакии шейки матки нередко предшествуют воспалительные процессы матки и придатков.
Свыше 50% имеющих лейкоплакию шейки матки пациенток имеют диагностически подтвержденный вирус папилломы человека. Он внедряется в слизистые через имеющиеся микротравмы и, грубо говоря, повреждает их генетическую память.
2) Гормональная дисфункция, а именно абсолютная или относительная гиперэстрогения. Все происходящие в слизистых наружных гениталий процессы зависят от состояния гормональной функции яичников, особенно от уровня эстрогенов. Повышенная секреция эстрогенов (преобладание эстрадиола) приводит к чрезмерной пролиферации многослойного эпителия.
У женщин с менструальными нарушениями лейкоплакия шейки матки встречается в 13%, а у тех, чей менструальный ритм сохранен – только в 3%.
3) Травмы слизистой различного генеза: аборты, роды, диагностические травмирующие манипуляции, барьерные и спермицидные контрацептивы, некорректное использование влагалищных гигиенических тампонов, агрессивные половые контакты и прочие.
Лейкоплакия шейки матки на фоне травмы слизистых всегда сочетается с наличием на шейке матки эктопии. Образующиеся микроповреждения слизистых нередко заживают некорректно, это приводит к формированию псевдоэрозий, а лейкоплакия появляется на одном из этапов ее образования.
Из экзогенных факторов, увеличивающих шансы развития лейкоплакии, можно назвать эндокринные патологии (особенно сахарный диабет), деформацию иммунного статуса.
Лейкоплакия и беременность
Планировать беременность при наличии лейкоплакии не рекомендуется. Врачи советуют сначала вылечить заболевание, а потом приступать к зачатию.
На протекание беременности патология влияния не оказывает. Но под воздействием гормональных изменений поврежденные клетки эпителия могут переродиться в злокачественную опухоль.
Дополнительным провоцирующим фактором в данном случае является снижение иммунитета.
Сама по себе лейкоплакия не препятствует зачатию. Способность к оплодотворению падает из-за причин, спровоцировавших патологию. Очень часто гинекологические заболевания сопровождаются ановуляцией.
Если недуг появился во время вынашивания ребенка, терапию откладывают на послеродовой период. Родовая деятельность чаще всего осуществляется естественным путем.
При интенсивном разрастании роговых чешуек показано проведение кесарева сечения.
Фото
При лейкоплакии на шейке матке появляются белые пятна, которые образуются после структурных изменений в нормальных тканях. Участок поражения отличается от окружающей здоровой области цветом, повышенной сухостью и отсутствием эластичности.
Ниже представлено как заболевание выглядит на фото:
Подобное перерождение тканей может происходить в области вульвы и клитора. Там женщина может легко заметить патологические изменения и вовремя обратиться к врачу. Для ранней диагностики проблем с шейкой матки необходимо проходить ежегодные осмотры у гинеколога и делать кольпоскопию.
Медикаментозное лечение
Применяются следующие медикаментозные средства.
- Антибиотики. Назначаются при сопутствующих половых инфекциях, наличии воспаления, например, в местах расчесов. Если таких признаков нет, антибактериальные препараты не используются.
- Противовирусные. При обнаружении сопутствующего поражения ВПЧ или ВПГ (вируса простого герпеса).
- Иммуномодулирующие. Часто включаются в схемы для повышения резистентности организма. Это биологические добавки, препараты из группы интерферонов в виде свечей.
- «Солковагин». Это раствор, состоящий из смеси кислот. Используется для обработки шейки матки в местах поражения, после чего в этих зонах формируется местный небольшой ожог тканей с их последующим восстановлением. Обычно требуется две-три процедуры обработки с интервалом в семь-десять дней. Но лечение «Солковагином» нельзя проводить при подозрении или наличии дисплазии или воспаления.
Не рекомендуется лечение лейкоплакии шейки матки народными средствами. Такие вещества, как облепиховое масло, масло шиповника, средства на основе алоэ и другие популярные рецепты могут усилить размножение патологических клеток и вызвать появление атипичных клеток. Советуем женщинам не рисковать своим здоровьем, а лечиться согласно современным представлениям.
Методы удаления лейкоплакии
Хирургические методы, которые могут применяться для лечения лейкоплакии шейки матки:
- Термокоагуляция. На пораженный участок воздействуют электрическим током, что приводит к ожогу, отмиранию пораженного эпителия и замены его на здоровые клетки. Процедура болезненная, простая в проведении, сопровождается высоким риском кровотечения и длительным заживлением.
- Криодеструкция. Лечение холодом считается современным и высокоэффективным методом. Жидкий азот разрушает пораженную область и атипичные клетки прекращают разрастаться. Процедура имеет множество преимуществ – безболезненность, высокую эффективность, отсутствие рубцов.
- Лазеротерапия. Один из лучших методов лечения на сегодняшний день. Процедура не требует обезболивания, шейка матки быстро заживает и не кровоточит. Метод бесконтактный – пучок лазер обрабатывает патологические клетки, после чего они разрушаются. В конце процедуры на пораженной поверхности образуется защитная пленка, которая предупреждает проникновение инфекции в рану. Метод достаточно дорогостоящий.
- Радиоволновая терапия. Также представляет собой бесконтактный и эффективный метод, который разрушает очаг лейкоплакии радиоволнами.
- Химическая коагуляция. Пораженный участок слизистой обрабатывают препаратом Солковагин, который содержит смесь кислот. Метод безболезненный. Однако эффективный только при поверхностной лейкоплакии, так как средство не проникает глубже 2 мм.
В каждом случае необходимо взвесить все «за» и «против» лечения. Особое внимание следует уделять женщинам, планирующим беременность или вообще еще не рожавшим. Применяемые оперативные технологии по отношению к ним должны подразумевать минимально возможное удаление тканей, иначе в будущем последствия такого лечения лейкоплакии шейки матки могут привести к проблемам с вынашиванием.
Некоторые отзывы женщин:
- Евгения, 27 лет: когда выявили цервикальную лейкоплакию, врач предложила на выбор – прижигать или удалять лазером. По рекомендации знакомого гинеколога остановилась на лезеротерапии, о чем ничуть не сожалею. Процедура прошла без осложнений, быстро и безболезненно. Рекомендую.
- Екатерина, 38 лет: мне лечили шеечную лейкоплакию традиционным прижиганием. Осложнений не было. После лечения через полтора года благополучно родила сына. Поэтому можно смело сказать, что лечение прошло удачно.
В послеоперационном периоде врачи настоятельно рекомендуют соблюдать половой покой на протяжении 1,5 месяцев. Также запрещается подъем тяжестей, прием горячих ванн, походы в бани и сауны.
Кроме того, запрещается проведение спринцеваний и использование гигиенических тампонов. Необходимо соблюдать и правила интимной гигиены.
В первые 10 дней после любого способа обработки шейки матки возможно появление обильных жидких выделений, что не должно пугать женщину. Это реакция на лечение и свидетельствует о заживлении раневой поверхности.
Прогноз лечения
Да, полное излечение гарантировано практически в 99%.
Прогноз при данном заболевании благоприятный, в случае своевременного лечения и устранения провоцирующих факторов. В противном случае возможно рецидивирование процесса, а в 15% перерождение лейкоплакии в дисплазию и злокачественное перерождение шейки матки.
Источник: https://doctor-365.net/lejkoplakiya-shejki-matki/





