Прыщики на ногах у ребенка: виды, способы лечения на руках, какие опасны
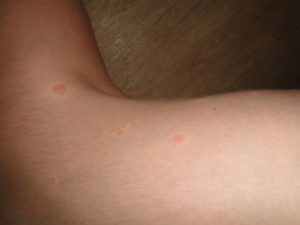
Заботливые родители сразу замечают физиологические и психологические изменения у своего ребенка. Прыщики на ногах у детей говорят о наличии патологического процесса.
По характеру высыпаний устанавливают причину, но заниматься этим, как и назначением лечения, должен педиатр.
8 причин появления прыщиков на руках и ногах у детей
Иммунная система ребенка плохо сформирована, даже незначительное воздействие негативных факторов вызывает патологическую реакцию.
Причин появления высыпаний достаточно много, условно их делят на 8 групп:
- Отсутствие гигиены можно считать основной причиной развития патологий, вызывающих сыпь.
- Неправильное питание. Резкое введение новых продуктов, несбалансированный рацион вызывают иммунопатологическую реакцию. Появляются высыпания различной локализации, сопровождающиеся зудом.
- Аллергия. У малышей до года аллергическая реакция часто вызвана непереносимостью лактозы. Волдыри и покраснения могут появляться при приеме лекарственных препаратов, укусах насекомых, постоянном контакте с синтетическими материалами, красителями. Иммунопатологический процесс у мальчиков и девочек нередко обусловлен заражением глистами.
- Дерматологические заболевания. Пеленочный дерматит встречается у новорожденных. Проявляется покраснениями кожи, позже появляются гнойничковые элементы. Почесуха (пруриго) часто диагностируется в возрасте до 5 лет. На разгибательных частях рук и ног появляются кровяные узелки с маленькими пузырьками внутри.
- Грибковые заболевания. Характер высыпаний зависит от вида и способности инфекционного агента поражать организм. Наиболее распространенным заболеваниям является микроспория. Характеризуется мелкими пузырьками, которые перерастают в крупные пятна. Не менее редко встречается кандидоз. Болезнь сопровождается везикулярными высыпаниями, зудом.
- Бактериальные инфекции: дисбактериоз, везикулопустулез, скарлатина.
- Вирусные инфекции. Корь начинается с лихорадки, после снижения температуры появляется сыпь, сначала на голове, затем распространяется на все тело. При ветряной оспе возникают прыщики в виде пузырьков, которые лопаются через 3-4 дня.
- Сосудистые патологии. Геморрагический васкулит характеризуется высокой температурой, мелкими красными прыщами на голени, бедрах. При узелковом периартериите наблюдаются пятнисто-папулезная сыпь, узелки на коже в области предплечий, бедер.
Точную причину способен определить только врач на основании физикального осмотра и результатов анализов.
Виды сыпи у детей
Кожа малыша по-разному реагирует на наличие аллергенов и патогенных микроорганизмов.
- Красные точки – обычно, реакция на аллерген. У малышей до года появление подобных симптомов может быть связано с введением новых продуктов, непереносимости лактозы. Красные и розовые мелкие элементы также наблюдаются при краснухе.
- Пузырьки (водянистые прыщи) вызывают бактериальные (скарлатина, стрептодермия) и вирусные (ветрянка, лишай) инфекции. Водянистые элементы могут быть симптомом пузырчатки – аутоиммунная патология или потницы – заболевание, развевающееся вследствие недостаточной гигиены.
- Крупные пятна. Увеличенная в размерах сыпь возникает при кори, эритеме, розовом лишае, укусах насекомых. Изначально маленькие пятна быстро увеличиваются, часто сопровождаются зудом, болезненными ощущениями при прикосновении. Несвоевременное обращение за медицинской помощью грозит развитием сепсиса.
- Шершавую сыпь вызывают грибковые поражения: кандидозы, разноцветный лишай. В области поражения просматриваются белые чешуйки, серозные корочки.
- Бесцветные белые угри характерны при недостатке витаминов или кератозах.
- Зудящая сыпь возникает при аллергии, укусах насекомых.
Для ряда патологий характерны сразу несколько видов сыпи, диагноз ставят с учетом всех симптомов.
Основные места локализации
При постановке предварительного диагноза имеет значение не только характер, но места локализации пустулезных элементов:
- Красные пятна и волдыри на запястьях и ладонях характерны при поражении организма бактериальными инфекциями.
- Пустулезные элементы между пальцами вызывает чесотка, укусы клещей.
- При грибковых заболеваниях поражаются фаланги пальцев рук и ног.
- Пятна и пустулы на сгибах конечностей могут говорить о дерматологических патологиях не инфекционной природы.
- Папулезные элементы на бедрах и ногах могут развиваться в результате менингококкокемии, патологий кровеносной системы.
При несоблюдении гигиены и аллергии патологические проявления наблюдаются по всему телу.
Что делать при обнаружении прыщиков на руках и ногах у ребенка?
При обнаружении необычных появлений нельзя паниковать. Первоначально осматривают больного, оценивая характер высыпаний. Расспрашивают о самочувствии, наличие дополнительных клинических проявлений (понос, болезненные ощущения, жажда), меряют температуру. При лихорадке дают препараты на основе парацетамола или ибупрофена.
Из рациона убирают цитрусовые, красные овощи и фрукты, минимизируют белковую пищу. Меняют постельное белье, максимально ограничивают контакт с потенциальными аллергенами: животные, синтетический материал. Дают антигистаминные средства в соответствии с возрастом. При резком ухудшении состояния вызывают неотложную медицинскую помощь.
Лечение высыпаний на руках и ногах
Тактика лечения определяется в зависимости от причины и клиники.
Для устранения подавляющего большинства патологий, вызывающих пустулезные образования применяется медикаментозная терапия.
- Противовоспалительные дерматопротективные средства для наружного применения (Бепантен, Декспантенол).
- Глюкокортикостероидные мази, гели (Адвантан, Комфодерм, Бетаметазон).
- Антигистаминные препараты (Зодак, Зиртек).
- Противовирусные средства (Цикловир, Валвир).
- Иммуномодуляторы (Эргоферон, Анаферон, Изопринозин).
Проводят симптоматическую терапию с применением НПВС, противодиарейных и прочих препаратов. Лечение медикаментами в детском возрасте должно назначаться и проводится под наблюдением врача.
Профилактические меры
Полностью оградить сына или дочь от воздействия негативных факторов не удастся.
Но ряд принятых профилактических мер помогут избежать появления прыщей:
- Соблюдение гигиены. Новорожденных обмывают после каждого туалета, салфетки используют при недоступности водных процедур, предпочтение отдают гипоаллергенным. Следят за чистотой рук, особенно после прогулок.
- Проводят общую вакцинацию от кори (к ней формируется пожизненный иммунитет) и других инфекционных патологий.
- Следят за рационом, смотрят за реакцией организма на употребление новой пищи. При выборе продуктов учитывают индивидуальную пищевую непереносимость малыша и генетических родителей – пищевая аллергия часто передается по наследству.
- В поездках на природу используют средства, отпугивающие насекомых. Кожу обрабатывают репеллентами или одевают специальные браслеты.
- Через каждые полгода проводят антигельминтную профилактику.
- Регулярно проходят профилактические медицинские осмотры.
При любых сомнениях или ухудшении состояния здоровья обращаются к врачу.
При какой сыпи необходимо обратиться к врачу?
Любые проявления на коже свидетельствует о нарушении здоровья. У всех детей защитные функции организма развиты по-разному. При возникновении прыщей у новорожденных обращаться за медицинской консультацией нужно как можно раньше. К распространенному пеленочному дерматиту быстро присоединяются вторичные инфекционные заболевания.
Родители, сыновья и дочери, которых посещают ДДУ и школы при появлении симптомов должны быть осведомлены о наличии в учреждениях эпидемии ветряной оспы, кори и прочих инфекциях. Болезни передаются путем контакта инфицированного человека со здоровым. Если во время карантина возникли нехарактерные проявления. Малыша сразу отводят к специалисту.
Весомым поводом обращения к педиатру служат ряд симптомов:
- повышение температуры;
- жалобы на болезненные ощущения;
- понос, рвота;
- отсутствие аппетита;
- изменение характера высыпаний в худшую сторону.
Не рекомендуется самостоятельно назначать лечение.
Заключение
Появление прыщей в маленьком возрасте – распространенное явление. В большинстве случаев симптомы не опасны для здоровья и проходят самостоятельно. Но в ряде случаев некоторые неопасные заболевания из-за несформированной иммунной системы способны дать осложнения.
Чтобы избежать тяжелых последствий при возникновении кожных проявлений у малыша следует показать педиатру.
Вам также может понравиться
Источник: https://Kataliya.ru/pryshhi/raspolozhenie/pryschiki-na-nogakh-u-rebenka.html
Сыпь у ребенка на ногах: фото высыпаний на ступнях, бедрах, пятках и других частях конечностей

Сыпь у детей – распространенное явление, которое возникает по многим причинам. К тому же само высыпание может протекать в различных формах и сопровождаться дополнительными симптомами.
Почему появляется сыпь на ногах у малышей в разном возрасте? Каковы ее внешний вид и локализация? Что делать с высыпаниями? Какие методы помогут вылечить заболевание?
Причины появления сыпи на ногах у детей разного возраста
Высыпания на ногах появляются по многим причинам. Это факторы инфекционного, аллергического, системного и другого происхождения. В частности, от причин возникновения сыпи зависит симптоматика.
Главные причины высыпаний на ногах у ребенка:
- инфекционные заболевания (краснуха, корь, скарлатина, ветрянка и др.);
- паразиты (чесотка, пылевой клещ);
- аллергическая реакция (на пыльцу, одежду, домашних животных, косметику и пр.);
- укусы насекомых (рекомендуем прочитать: чем можно обработать укус комара у ребенка в домашних условиях?);
- грибок (сыпь проявляется на стопах и пятках);
- несоблюдение гигиены;
- атипичная реакция на холод или прямые солнечные лучи и др.
ЧИТАЕМ ТАКЖЕ: чесотка у детей: симптомы с фото
Инфекционные заболевания
Когда причиной высыпаний становится инфекция, помимо характерных прыщиков обязательно присутствуют дополнительные симптомы. Малыша беспокоят сильный зуд или жжение, озноб, повышение температуры тела, боль в животе, тошнота и другие признаки интоксикации организма.
Инфекционные болезни, которые сопровождаются сыпью:
- ветрянка (в этом случае маленькие волдыри присутствуют по всему телу, но в начале заболевания могут локализоваться только на нижних конечностях);
- корь;
- краснуха (рекомендуем прочитать: симптомы с фото и лечение краснухи у детей);
- менингококковая инфекция;
- скарлатина и др.
Сначала в организм ребенка попадает болезнетворный вирус, который проходит защитный барьер иммунной системы и начинает активизироваться. С момента заражения до появления первой симптоматики обычно проходят несколько дней.
Аллергическая реакция
Аллергия – самая распространенная причина сыпи или прыщиков. Это может быть пищевая аллергия или реакция на окружающую среду и медикаменты. Контактная аллергия чаще всего приводит к высыпаниям на ногах (бедрах, ступнях, голенях).
Возможные аллергены:
- продукты питания (молоко, шоколад, мед, ягоды и др.);
- лекарства (для приема внутрь и для местного применения – мази, кремы);
- цветущие растения и травы (крапива и прочие травы во время цветения);
- бытовая химия (средства для стирки);
- косметические средства (гель для купания, пена, крем, присыпка);
- одежда из некачественных синтетических материалов или окрашенная химическими красителями;
- синтетическое белье и носки (раздражение появилось на пятках, щиколотках, попе, между ножек);
- домашние животные;
- постельное белье;
- неподходящие подгузники;
- реакция на укусы насекомых (комаров, мошек) (рекомендуем прочитать: как выглядят аллергические реакции с фото на укусы комаров у ребенка?).
ЧИТАЕМ ТАКЖЕ: чем лучше всего помазать укус комара ребенку?
Заболевания крови
В некоторых случаях заболевания кровеносной системы (крови и сосудов) проявляются в виде дерматологических проблем. Они имеют свои особенности, значительно отличаясь от аллергии или инфекции, что видно на фото ниже.
В основном при патологиях крови и сосудов имеет место геморрагическая сыпь различного характера. Фактически это не прыщики, а маленькие кровоизлияния сосудов в кожу. Геморрагический васкулит может выглядеть как маленькие красные точки, пятна, синяки или гематомы (рекомендуем прочитать: геморрагический васкулит у детей: симптомы, фото и лечение). Обычно поражаются голени и стопы.
Иногда отдельные поражения сливаются в одно крупное и отекшее пятно. Помимо видимых симптомов у ребенка наблюдаются признаки интоксикации (головная боль, жар, озноб, тошнота, слабость), боль в суставах.
Тромбоцитопеническая пурпура приводит к появлению ассиметричных пятен (рекомендуем прочитать: тромбоцитопеническая пурпура: фото проявлений у детей). Такое случается, когда уровень тромбоцитов значительно падает.
Язвенная сыпь на подошвах может свидетельствовать о запущенной патологии кровеносной системы. У детей подобный недуг встречается редко.
Несоблюдение гигиены
Несоблюдение правил личной гигиены нередко приводит к раздражению кожи и возникновению сыпи. Особенно часто страдают младенцы и груднички.
Распространенной проблемой является потница. Она характеризуется появлением мелких пузырьков или прыщей. Появляется при некачественном уходе за ребенком, высокой температуре в помещении, «запаривании» малыша в слишком теплой и синтетической одежде, которая не пропускает воздух.
Образования обычно покрывают попу, бедра, паховую зону, складки под коленками, подмышечные впадины. Потница может быть папулезной, красной (красные узелковые образования) и кристаллической (мелкие прозрачные пузырьки). Кожа при этом шелушится, сохнет и чешется.
Другие причины
Прочие факторы:
- Экзема или псориаз. Характеризуется красной сыпью, белыми волдырями, заполненными жидкостью. После того как папулы лопаются, образуются желтоватые корки. Кожа при этом шелушится, зудит и болит.
- Гормональные нарушения. Характерны не только для подростков. Гормональный сдвиг провоцирует любое нарушение в эндокринной системе.
- Авитаминоз. Недостаток необходимых витаминов и микроэлементов обязательно отразится на коже, которой они необходимы. Помимо обострения дерматологических проблем появляются сухость кожных покровов, шелушение, выпадение волос.
- Грибок. Обычно поражает ступни, пальцы на ногах. Это высыпания или пузырьки, которые без должного лечения превращаются в болезненные язвы. Также присутствуют неприятный запах, воспаление, трещины.
- Псевдотуберкулез (рекомендуем прочитать: симптомы и лечение псевдотуберкулеза у детей). Розово-синяя сыпь поражает область «носочков» без сопутствующих симптомов. Бывает у детей старше 6 месяцев.
- Нейродермит. Детские ступни покрываются красными папулами с экссудатом. Кожа чешется и болит. Неприятная симптоматика обостряется ночью.
Виды сыпи на ногах и ее локализация
В некоторых случаях локализация высыпаний может указывать на первопричину их появления. Например, при аллергии раздражение появляется на месте контакта кожи с аллергеном. От некачественных носков – на стопах и щиколотках, от подгузников – на попе и в паховой области.
Сыпь на стопах у ребенка говорит о грибке или нейродермите. При заболеваниях крови страдают голени и ступни. Потница проявляется в местах, закрытых одеждой, и складках (под коленками, в подмышечных впадинах).
ЧИТАЕМ ТАКЖЕ: грибок стопы у детей: симптомы с фото, способы лечения
Термин «сыпь» обобщенный. Он объединяет названия различных кожных патологий, которые отличаются внешним видом и характером проявления. На фото ниже можно рассмотреть разные виды сыпи.
Разновидности сыпи, а также причины, которые могут ее вызывать:
- Мелкая сыпь (красная или розовая). Аллергическая реакция, потница, грибок, псориаз, чесотка, краснуха. В каждом отдельном случае присутствуют дополнительные симптомы (повышенная температура тела, озноб, зуд, трещины или шелушение).
- Крупная красная. Крупные прыщи в виде «звездочек» по всему телу указывают на заражение менингококком, который крайне опасен для грудничков и новорожденных младенцев. Большие прыщи только на нижних конечностях свидетельствуют о чесотке (чесоточный клещ).
- Прозрачная, бесцветная. Возникает при аллергии, грибке, авитаминозе, гормональном дисбалансе и нарушениях работы желудочно-кишечного тракта.
- Прыщики (отдельные или в большой группе). Появляются при различных патологиях и под влиянием окружающей среды. Потница, аллергическая реакция, солнечный ожог, обветривание, заражение стрептококком (стрептодермия), дисбактриоз, диабет, некачественная гигиена, гормональные сдвиги или нарушения (например, у подростка), реакция на прививку или новое лекарство.
- Шершавая сухая. Характерный признак скарлатины. Сопровождается высокой температурой, слабостью, значительным покраснением горла и языка. Очень заразна, передается воздушно-капельным путем. Шершавые папулы или узелки присутствуют при атопическом дерматите.
По мере развития заболевания пятна и прыщики могут видоизменяться в пузырьки, язвы. Воспаление начинается при отсутствии своевременной медицинской помощи.
Диагностические методы
При появлении подозрительных высыпаний необходимо сразу идти к врачу. Сначала — к педиатру на первичный осмотр, затем — к узким специалистам (аллергологу, иммунологу, дерматологу, инфекционисту, гастроэнтерологу и др.).
Необходимы общие анализы крови и мочи. Может понадобиться дополнительное исследование крови на выявление инфекции (вирусов, бактерий, грибка), особых иммуноглобулинов (свидетельствуют об аллергической реакции). При запущенной патологии врач возьмет соскоб с пораженных участков эпидермиса.
Тактика лечения в зависимости от причин появления симптома
Сыпь на ногах у ребенка требует квалифицированной медицинской помощи. Лечение зависит от природы происхождения патологии. Нередко корректировка образа и качества жизни практически сразу приводит к улучшениям. Комплексное лечение включает устранение основной причины, внешних проявлений на коже (местное лечение), соблюдение правил гигиены, правильное питание.
Специальную терапию назначает специалист. Она предполагает прием противовирусных, антибактериальных или противогрибковых препаратов. Однако большинство заболеваний требует полноценного ухода за ребенком, диеты, местного лечения для снятия воспаления и зуда.
Лекарственные препараты:
- противоаллергические средства, подходящие по возрасту — они хорошо снимают отек тканей, уменьшают неприятные ощущения (Фенистил, Эриус, Зиртек, Супрастин, Диазолин и др.);
- кортикостероидные мази или кремы;
- гормональные препараты для наружного применения (Преднизолон, Кеналог и пр.);
- иммуномодуляторы или иммуностимуляторы (применяются в крайних случаях у детей после 3 лет);
- мази или гели для уменьшения воспаления и зуда, а также для быстрого заживления (Фенистил гель, Бепантен, Веледа и др.);
- антисептические средства — при необходимости (Бетадин, Хлоргексидин, Мирамистин).
Помимо медикаментозной терапии важно позаботиться о личной гигиене, питании, окружающей среде. Следует купать ребенка ежедневно с использованием мягких детских средств или просто теплой водой (грудничков). Нужно отказаться от некачественной косметики.
Важно пересмотреть домашнюю бытовую химию, особенно средства для стирки. Лучше перейти на экологические гипоаллергенные марки. В помещении должно быть чисто. Постельное и нижнее белье, одежда должны быть из натуральных тканей.
Если причиной проблемы стала аллергия, нужно изолировать малыша от аллергена, в т.ч. обеспечить гипоаллергенную диету. В остальных случаях, особенно при авитаминозе, важно пересмотреть рацион малыша. Важное значение имеет полноценное правильное питание, которое подразумевает употребление нежирного мяса, рыбы, кисломолочных продуктов, овощей, фруктов, каш.
Профилактические мероприятия
Профилактика высыпаний у ребенка:
- укрепление иммунитета;
- соблюдение личной гигиены;
- использование качественных средств по уходу;
- гипоаллергенная бытовая химия;
- качественная обувь и одежда из натуральных материалов;
- полноценное питание (при необходимости — исключение продуктов-аллергенов);
- ношение ребенком одежды по погоде;
- своевременная и правильная терапия заболеваний;
- регулярные посещения педиатра и анализы;
- внимательное отношение к здоровью и самочувствию малыша.
Источник: https://www.deti34.ru/simptomy/kozha/syp-na-stupnyah-u-rebenka.html
Круглое розовое, белое пятно на коже с красным ободком чешется: фото у ребенка
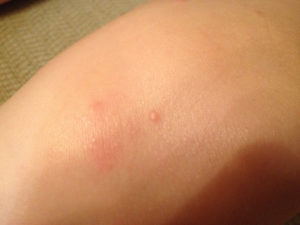
Пятна на коже с красным ободком сигнализируют о патологиях внутренних органов, грибковых инфекций или аллергии.
Самостоятельно выявить причину больной не сможет. Важно посетить врача, чтобы он провел диагностические мероприятия и определил, что это за высыпания и какое необходимо провести лечение для их устранения.
Круглые пятна на коже с ободком
На ощупь такие пятна в основном гладкие, но в отдельных случаях могут немного выступать или же отличатся шероховатостью. Много таких пятнышек вызывают в том числе психологический дискомфорт, даже если они не являют собой тяжелую патологию.
Но все же есть отдельные случаи, когда такое необычное проявление на коже человека может свидетельствовать о различных заболеваниях, в частности, о наличии инфекции или аллергии. В основном такие пятна имеют розовый или белый окрас.
В отдельном случае могут проявляться темноватые и даже черные пятна. В таком случае необходимо срочно обратиться к врачу, который сможет провести профессиональное обследование, а также назначить соответствующее лечение. Если затягивать с лечением, это может грозить неприятностями в виде тяжелого заболевания, а иногда все может закончиться намного плачевней.
В статье на сайте посмотрите что делать, если пятно на коже чешется.
Пятна на коже с красным ободком у ребенка
Детская кожа более тонкая и чувствительная, чем у взрослого человека. Поэтому на любые изменения кожного покрова у ребенка необходимо обращать внимание. Если на теле малыша появилось круглое пятно с красным ободком, необходимо посетить врача. Только врач сможет оценить, насколько пятно опасно, является ли оно признаком инфекционного заболевания, и как его лечить.
Основные причины
Эпидермис выполняет функцию барьера, сохраняющего внутреннюю стерильность организма. Это надежная преграда для патогенных микроорганизмов и токсинов до тех пор, пока иммунитет работает во всю силу.
Сбой в иммунной системе отражается на здоровье органов и систем. Из-за патологий изменяется структура и биохимический состав барьерного покрова.
Он покрывается высыпаниями, становится средой для развития болезнетворных агентов.
Красные пятна с белым центром могут быть следствием:
- вирусных, бактериальных инфекций;
- грибковых поражений;
- аллергических реакций;
- болезней аутоиммунного генеза;
- заражения лишаями.
Природа и механизм дерматозов изучены лишь поверхностно. Один и тот же возбудитель у нескольких инфицированных дает клиническую картину в разных вариациях, зависящих от особенностей организма.
Причиной появления одиночных или множественных контурных пятен может быть влияние внешних факторов или патологические состояния и заболевания:
- косметические средства;
- зубные пасты с фтором;
- лекарства с кортикостероидами;
- контакты чувствительной кожи с химическими препаратами, металлами;
- гормональные отклонения;
- нарушения со стороны пищеварительной, эндокринной, нервной систем.
Вирусные и бактериальные заболевания
Розеолу шелушащуюся, по одной из медицинских версий, относят к герпесной патологии. Вирусов герпеса насчитывается более 100 видов.
Предположительно какой-то штамм активизируется в сезон простуд и ОРВИ, при гиповитаминозе, травмах эпидермиса, стрессах. Основной симптом — появление 1—3 очагов шелушения, окруженных воспаленным ярко-розовым краем.
Они растут до 5 см, а к концу недели к ним прибавляются мелкие пятнышки на плечах, спине, ребрах, бедрах.
На пике высыпаний больные жалуются на недомогание, припухание челюстных и шейных лимфоузлов, небольшое повышение температуры. Заболевание проходит само по себе через 1,5—2 месяца. Очень редко остаются пигментированные следы. Контагиозность (передача) розеолы не доказана.
Светлое пятно в красном кружке оставляет после себя клещ. Он является переносчиком бактерий — спирохет Borrelia burgdorferi. Эти микроорганизмы вызывают опасный клещевой боррелиоз, или болезнь Лайма.
Симптомы заражения спирохетами:
- покраснение в месте извлечения клеща;
- рост пятна;
- образование гиперемированного кольца с голубоватой центральной частью или нескольких мишенеобразных красных кругов с белой серединой.
Инкубационный период бывает скоротечным (1—2 недели) или растянутым — от нескольких месяцев до нескольких лет. Лайм-боррелиоз опасен осложнениями, поражающими нервную систему, суставы, сердце.
Аллергические реакции
Пятна в красном ореоле наблюдаются при периоральном (околоротовом), контактном дерматитах или крапивнице. Это ответ организма на вещества-раздражители (антигены) — косметику, лекарства, продукты питания.
При контактном дерматите возникает белый круг с красной окантовкой. В дальнейшем на фоне пятна появятся пузырьки. Когда они лопаются, истекает серозная жидкость, засыхающая корками. Очаг воспаления чаще образуется на теле в местах его контакта с предметом-аллергеном или антигенным химическим соединением.
Крапивница — кожная реакция на лекарственные препараты, еду, вдыхаемые или употребляемые химические вещества, нервные переживания, снижение функций желудка, печени. Визуальная симптоматика разнится в зависимости от состояния организма. Пятно на любом участке кожного покрова может окружать выраженная или размытая красная кайма.
Схожее в аллергических дерматитах то, что очаг будет чесаться, а исчезнет от прерывания контакта с антигеном.
Грибковые заболевания кожи
Микозы отличаются высокой контагиозностью: передаются через общие предметы гигиены, одежду, обувь или соприкосновение с больным.
Пятна с красным ободком появляются в результате заражения грибками:
- эпидерморфитон;
- трихофитон;
- ржавый микроспорум.
Эпидермофития — дерматомикоз кожных складок, стоп и ногтей на них. У каждой локализации свой штамм.
Из паховой складки у мужчин гриб забрасывает споры на мошонку, пенис, бедра, анус и внутреннюю часть ягодиц. У женщин — под молочные железы, подмышки.
Предпосылками инфицирования становятся диабет, гипергидроз (обильная потливость), тучность, обтягивающая одежда, недостаточность гигиенических процедур.
Отличительные признаки эпидермофитии — пятно с воспаленным валиком, покрытым пузырьками, шелушением, корочками.
Вместе с этим зуд, болезненность, гнойный запах. Пятно растет особым образом: гиперемированное кольцо расширяется, а середина приобретает естественный вид.
Поверхностная трихофития возникает на фоне дефицита витамина А, нарушений со стороны эндокринных, половых желез, вегето-сосудистой системы.
Через 3—4 дня после заражения от больных людей или животных появляются розоватые пятна в окружении припухшего валика с шелушением, точечными высыпаниями, переходящими в корки. На пораженной трихофитоном голове образуются чешуйки по типу перхоти, а со временем — гнойники.
Волосы в этих местах обламываются, поэтому второе название болезни — стригущий лишай. Пятно не чешется или слабо зудит.
Отличительные признаки лишая
Природа (этиология) лишая многолика:
- вирусная;
- иммуно-аллергическая;
- токсическая;
- нейрогенная.
Красный плоский лишай имеет такую же этиологию. При типичном течении он формирует на коже пятно с пупырышками. Ободок темно-красного цвета локализуется на локтях, боках, бедрах и других частях тела.
На крупных папулах, если смазать их маслом, можно рассмотреть сетку. На 100% не доказано, что красный лишай передается при прикосновениях, но медики не исключают контактную заразность.
Без лечения переходит в хроническую стадию, поражая слизистые.
Аутоиммунные заболевания
«Ауто», то есть обращенный к себе, говорит о том, что защитные тельца по каким-то причинам борются с клетками своего же организма. Один из симптомов — кожные высыпания.
Выраженные зудящие пятна в красных границах с такого же цвета точкой в центре наблюдаются, например, при псориазе на ноге, руке, затылочной и волосистой области головы. Поверхность очага воспаления покрывается шелушением, серебристыми хлопьями, превращаясь в псориатическую бляшку.
Розовые пятна на коже с красным ободком
Такие пятна очень легко узнать, ведь они хоть и не сильно, но все же отличаются от основного цвета кожи. В основном это небольшие светлые или светло-розовые пятна, которые могут появиться абсолютно на любом участке человеческого тела. Если дотронуться до них, то, скорее всего, они окажутся гладкими, но в некоторых случаях могут иметь легкую шероховатость.
Все розовые пятна, которые могут появиться на теле человека, условно разделяют на три основных вида:
- Гиперемические. Данный вид ассоциируются с воспалительными процессами, но в некоторых случаях могут и не иметь воспалительную природу. Когда кровеносные сосуды расширяются, таких розовых пятен возникает большое количество и разного размера.
- Телеангиэктатические, Очень часто розовые пятна на теле человека проявляются в моменты, когда он испытывает определенные эмоции, например, стыд или гнев. В это время кровеносные сосуды расширяются, а основным местом, где сосредоточенно самое большое количество таких пятен – это шея, лицо и грудь.
- Геморрагические. Геморрагические пятна вызваны кровоизлиянием в слоях дермы, которое вызывается внешним механическим воздействием. Иногда это может свидетельствовать о некоторых заболеваниях.
Белые пятна на коже с красным ободком
Белые пятна могут появиться на коже вследствие понижения количества в организме меланина. Возникают они при увеличении пигментации, при этом их количество может время от времени меняться. Такие пятна привыкли разделять на врожденные и полученные под воздействием определенных факторов. Простыми словами – это родинки и веснушки.
Источник: https://PlastikaPlus.ru/uhod/telo/pyatno-na-kozhe-s-krasnym-obodkom.html
Сыпь у детей: какая бывает и где чаще всего появляется?
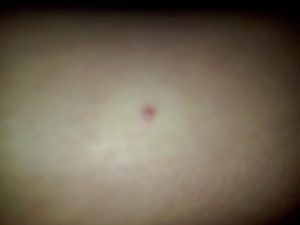
Детский организм чаще всего подвергается инфекционным заболеваниям, так как иммунитет ребенка еще слишком слаб. Также причиной появления всевозможных инфекций является состояние микробиоценоза кишечника.
Сыпь в виде красных точек
Такая сыпь, как маленькие красные точки, возникает чаще всего из-за аллергических реакций. Возможно, это связано с рационом питания, с потребляемыми продуктами, с прилегающими к телу тканями.
Свойства, характеристика, причины:
- На теле такая сыпь выглядит как красные точечные пятнышки, имеющие овальную, круглую форму.
- Не имеет возвышения над остальными участками тела. Сыпь выделяется лишь цветом.
- Появление красных точек происходит из-за сильного кровенаполнения. Гиперемия или артериальное полнокровие увеличивает приток крови, что приводит к появлению таких пятен.
- Красные точки могут иметь грани, края. Или же могут быть сплошными.
Такая сыпь делится на два основных вида:
- Розеола. Характерной особенностью этого вида сыпи является небольшой размер. Он составляет от 3 до 30 миллиметров.
- Эритема. Эту сыпь отличает большой размер элементов. От 3 сантиметров. Располагается чаще всего в зоне груди. Характерный цвет — ярко-алый.
Важно! Если лечение будет оказано неправильно, на месте покраснений и точек может образоваться депигментация. И лечение уже не приведет к начальному результату (чистой и здоровой коже). В этом случае необходимо прибегать к хирургическому вмешательству.
Сыпь в виде прыщиков
Прыщи – это реакция тела на различные внешние или внутренние факторы окружающей среды. Также прыщики появляются из-за аллергических реакций, инфекционных заболеваний.
Основные характеристики, описание, причины появления прыщей:
- Данная сыпь имеет разные формы и виды. Она может быть представлена как гнойничок. Поднимается над уровнем кожи и образует округлую пустулу.
- Размеры такой сыпи не очень велики. Около 1-1,5 миллиметров в высоту.
- Формовой образ: округлый прыщ, конусообразный прыщ, внутренний (плоский) прыщ.
- Основная причина появления прыщей у маленьких детей – это аллергические реакции. Такая сыпь может сопровождаться зудом, покраснением.
- Появление прыщей может быть вызвано и наследственными факторами. Такое заболевание может передаваться от матери к ребенку.
- Стресс часто приводит к появлению такого вида сыпи.
Сыпь в виде прыщей делят на 4 группы (по внешнему виду и характеру воспаления):
- Сухие прыщи. Образование таких прыщей происходит в зимнее время года как у детей, так и у взрослых. Они появляются из-за утолщения ороговевшего слоя эпидермиса. Лечение оказывают косметическими средствами, которые отшелушивают ороговевшие частицы и увлажняют кожу.
- Водянистые прыщи. Они появляются по многим причинам (диатез, потребление некачественных продуктов питания, использование некачественных косметических средств – шампуней, кремов, пенок, мыла), но самой распространенной является аллергическая реакция на продукт. Водянистые прыщи сопровождаются зудом. Могут быть симптомом чесотки, кори, ветрянки, краснухи, дисгидроза.
- Гнойные прыщи. Сначала данная сыпь может выглядеть как маленькие красные точки, но по истечении срока в три-четыре дня происходят изменения. Красные пятна преобразуются в гнойные прыщи. Данная сыпь может быть вызвана стафилококковой или стрептококковой инфекцией. Необходимо сделать полный (клинический) анализ крови, общий анализ мочи, после чего обратиться к специалисту. В период сдачи анализов следует отказаться от сладких продуктов питания, чтобы бактерии не смогли размножаться.
- Подкожный прыщ. Возникновение таких прыщей происходит из-за закупоривания протоков пробками сальных желез. Обычно данное явление проходит самостоятельно, но, если не происходит никаких изменений, следует обратиться к специалисту за консультацией.
Сыпь в виде пузырьков
Появление пузырьковой сыпи может привести к ряду очень опасных заболеваний:
- Пузырчатка. Это заболевание способно привести ребенка к летальному исходу. Происходит поражение иммунной системы, когда организм начинает борьбу со здоровыми клетками.
- Герпетиформный дерматит, который является аутоиммунным заболеванием. Особенностью этой болезни является появление пузырьков и волдырей.
Сыпь в виде пузырьков может быть двух форм:
- Она может составлять около 50% человеческого тела. Появляется в разных частях тела.
- Появляется в отдельной части тела, образуя лишь маленькие округлые зудящие покраснения.
Появиться данная сыпь может из-за:
- Аллергических реакций организма, кожи.
- Системных заболеваний.
- Кожных заболеваний.
- Инфекционных заболеваний.
После заживления пузырек исчезает, не оставляя следов на теле.
Чтобы начать курс лечения, необходимо выявить причину, стадию данного заболевания, для чего необходимо обратиться к специалисту.
Сыпь в виде пятен
Выглядит данная сыпь, как пятна с различным окрасом (красный, розовый, желтый, коричневый). Цвет пятна зависит от меланина (пигмента кожи). Если меланин присутствует, то соответственно цвет кожи с участками пятен будет темнее. Если меланин отсутствует, цветовой оттенок пятен становится более ярким, светлым.
Сыпь в виде пятен характерная для таких заболеваний, как:
- Корь
- Краснуха
- Скарлатина
- Опухоли кожи
- Различные кожные заболевания.
Особенности сыпи в виде пятен:
- Причиной возникновения сыпи являются сотни вирусных агентов.
- У данной сыпи существует тенденция — из малых округлых пятнышек сливаться в более крупные пятна.
- Поражение кожи чаще всего происходит в области груди (туловища) ребенка.
- Сыпь может появиться вследствие пищевой, контактной, лекарственной аллергии.
Чтобы точно определить уровень данного заболевания, выявить причину, правильно назначить лечение, необходимо обратиться к специалисту.
Список врачей, к которым следует обратиться при сыпи в виде пятен:
- Дерматолог
- Невропатолог
- Онколог
- Аллерголог
- Хирург
Здесь вы можете подробнее прочитать про красные пятна на лице.
Описание основных элементов сыпи
Основные элементы сыпи:
- Бугорки — выступающие над общим уровнем кожи бесполостные образования размером 1- 5 миллиметров (иногда достигают до 10 миллиметров). Бугорки способны образовывать язвы или же заживляться путем замещения инфильтрата с образованием на месте элемента рубцовой атрофии кожного покрова.
- Волдыри – образования с сильным воспалительным процессом. Размеры волдыря доходят до 10 сантиметров. Кожное воспаление имеет бледно-розовый цвет у основания и ярко-красный цвет в середине элемента.
- Пузырьки – небольшие в размере, заполненные жидкостью полостные элементы. Их диаметр составляет около 10 миллиметров. Могут возникать при ожогах, укусах, различных кожных заболеваниях, аллергических реакциях. Везикулы (пузырьки) возникают вследствие проявления таких болезней, как герпетическая инфекция, аллергический дерматит, аутоиммунные буллезные заболевания.
- Пятна – плоские высыпания на теле человека. Их диаметр в стандарте составляет около 10 миллиметров. Пятна бывают разных размеров, образуя через некоторый период времени более большие в диаметре воспаленные участки кожи.
- Папулы (также имеет название узел) – образования разной консистенции, выступающие над основным уровнем кожи. Делятся на два вида: воспалительные и не воспалительные. Размеры достигают 5 миллиметров. Форма различна.
- Везикулы – небольшое полостное образование полушаровидные формы. Внутренне содержание включает в себя прозрачную или полупрозрачную жидкость. Отличается от пузырька более мелкими размерами.
- Пустулы – это гнойничок. Внутри пустулы содержится гной серого или белого цвета. При инфекции гной приобретает зеленоватый цвет.
- Розеолы – маленькие пятна, не возвышающиеся над уровнем кожи. Обычно образуются группы пятен.
- Геморрагия – кровоизлияние в кожный покров вследствие деструкции сосудов. На коже выглядит, как маленькие по размеру пятна или точки разной формы. Имеет красный, а после желтый цвет (при заживлении).
Характерное расположение сыпи у детей
Детская сыпь имеет различные места расположения. Основное расположение той или иной сыпи приводит к начальному выявлению заболевания. Сыпь у ребенка может располагаться в разных местах тела, вызывая раздражение, зуд, острую боль, неприятные ощущения.
Итак, основное расположение сыпи у детей:
- Сыпь располагается на руках, в области локтевого сгиба, запястий, предплечий.
- Иногда сыпь появляется на ногах (во внутренней части ноги). Наиболее частой причиной становятся аллергические реакции детей на продукты питания, но встречаются и более сложные случаи.
- Чаще всего высыпания возникают на лице. Очаговым центром являются щеки.
- Туловище также подвергается воспалительным процессам. Наиболее часто высыпания происходят в области грудной клетки, а также в лопаточной области.
Болезни, сопровождающиеся сыпью
Болезни, которые сопровождаются сыпью:
- Аллергические реакции часто вызывают активное высыпание на теле. Аллергеном для каждого ребенка является свой агент, который обнаружить крайне сложно. Аллергическая сыпь легко заметна – на всем теле образуются маленькие точки, прыщи, пузырьки, которые возвышаются над уровнем кожи. Обычно диаметр таких элементов составляет приблизительно 5 миллиметров.
- Инфекционное заболевание. Появляется после контакта с больным. Ярким примером данной группы заболеваний является ветрянка. Сначала образуется высокая температура, после трех – четырех дней заболевания появляются характерные высыпания на теле ребенка.
В чем заключается отличие инфекционной сыпи?
Инфекция (корь, краснуха, ветряная оспа) является заразной болезнью.
Она имеет основные отличительные качества от аллергических и других заболеваний:
- Увеличиваются лимфоузлы.
- Шелушение кожи. Такое качество свойственно многим инфекционным заболеваниям.
- Образуются пузырьки с жидкостью.
- Подкожные кровоизлияния наиболее характерны для кори.
При подобных симптомах необходимо получить квалифицированную помощь специалиста.





