Цитомегаловирусный мононуклеоз

К одной из форм герпетического заболевания относится мононуклеозоподобный синдром. Он характеризуется увеличением лимфатических узлов, паренхиматозных органов, изменением состава крови и сильной лихорадкой.
В основном такое инфекционное заболевание поражает сексуально активную молодежь.
После полного выздоровления в организме человека вырабатывается пожизненный иммунитет к возникновению мононуклеоза, вызванного цитомегаловирусом.
Причины заболевания и пути заражения
Возбудителем заболевания является вирус герпеса 5 типа. Болезнь обуславливается активацией патогенного вируса, который, передвигаясь по нервным тканям, вызывает мононуклеозный синдром.
Главной причиной развития цитомегаловирусного мононуклеоза является переход вируса из латентного состояния в активное при ослаблении защитных свойств организма.
К основным причинам развития мононуклеоза, вызванного цитомегаловирусом, относятся:
- половой акт с носителем вируса;
- кожно-венерические заболевания;
- осложнения после гриппа, ОРВИ;
- сильное переохлаждение организма;
- психологическое перенапряжение.
Пути заражения
Основными путями заражения являются:
- прямой контакт — поцелуи, половые акты;
- прием пищи из одних столовых приборов;
- переливание крови;
- внутриутробно;
- грудное молоко при лактации.
Симптоматика заболевания
От момента попадания цитомегаловируса в организм до появления первых симптомов мононуклеоза может проходить от 5-ти дней до 2-х месяцев.
Вирус герпеса передается через плаценту.
Патология характеризуется поэтапным развитием симптоматики. Болезнь длится от 2-х до 6-ти недель. На начальном этапе ее развития появляются признаки общетоксического действия инфекции:
- появляется заложенность носа и гнусавость голоса;
- возникает лихорадочное состояние, слабость;
- при глотании в горле ощущается боль и жжение;
- наблюдается покраснение слизистой рта;
- на миндалинах образуется рыхлый налеты желтого цвета;
- уплотняются затылочные, заднешейные и подчелюстные лимфоузлы.
Клиническая картина второй стадии болезни усложняется:
- на кожном покрове образуются герпетические высыпания;
- лихорадочное состояние и боль в горле усиливаются;
- увеличивается печень и селезенка;
- затрудняется дыхание;
- на слизистой неба образуется герпесный налет или сыпь;
- задняя стенка глотки краснеет, на ней образуются гиперплазированные фолликулы;
- увеличиваются лимфатические узлы.
В следствии дисфункции печени появляется желтоватый цвет кожных покровов.
Через 14—20 дней герпетический признак мононуклеоза, вызванного цитомегаловирусом, стихает, симптомы ослабевают, человек постепенно выздоравливает. Рецидивы недуга не появляются, но инфицированный человек является носителем инфекционного заболевания всю жизнь.
Отличия развития цитомегаловирусного мононуклеоза у взрослых и у детей незначительные. У детей наблюдается более сильное увеличение и болезненность лимфатических узлов.
У взрослых в патологический процесс вовлекается печень, что провоцирует развитие желтушного синдрома.
Лабораторные анализы
Диагностика заболевания проводится на основе лабораторных анализов на определение возбудителя болезни. Чтобы определить наличие цитомегаловируса, вызвавшего мононуклеоз, проводят:
- Исследования крови, мочи, спермы, слюны на наличие в них патологических изменений, вызванных наличием вирусной инфекции в организме.
- Иммуноферментный анализ, выявляющий наличие в крови человека антител к вирусу герпеса.
- Анализ полимеразной цепной реакции, определяющий ДНК вируса в биологическом материале.
При мононуклеозе, вызванном цитомегаловирусом, проба на гетерофильные антитела всегда отрицательная.
Лечение патологии
Для лечения болезни необходима комплексная медикаментозная терапия.
Мононуклеозоподобный синдром лечится медикаментозной терапией. Ее назначает врач-инфекционист после получения результатов диагностических исследований.
Главными целями лечебной терапии являются уничтожение цитомегаловируса, ликвидация симптомов патологии и мобилизация внутренних сил человеческого организма.
Действенные медпрепараты для лечения такого недуга представлены в таблице:
| «Реаферон» | Оказывает иммуномодулирующее и противовирусное действие |
| «Ацикловир» | Ликвидирует вирус герпеса |
| «Ибупрофен» | Снимает воспаление, снижает температуру тела |
| «Ганцикловир» | Уничтожает цитомегаловирус |
| «Актовегин» | Восстанавливает защитные свойства организма |
| «Фурацилин» | Мощный антисептик, препятствует размножению патогенного вируса |
| «Ацетаминофен» | Устраняет лихорадку, обезболивает |
| «Галазолин» | Снимает затруднение носового дыхания |
| «Супрастин» | Предупреждает и ослабляет аллергические реакции |
Последствия мононуклеоза, вызванного цитомегаловирусом
Инфекционный мононуклеоз, вызванный цитомегаловирусом, может вызвать следующие негативные для человеческого организма последствия:
- развитие синдрома Гийена-Барре;
- ухудшение проводимости нервных окончаний;
- серьезные нарушения в развитии плода;
- нарушения в работе мозга и ЦНС;
- расстройство функционирования внутренних органов и систем;
- возникновение пневмонии, гепатита, миалгии;
- генерализация вирусного поражения;
- разрыв селезенки;
- развитие печеночной недостаточности или гемолитической анемии.
В большинстве случаев цитомегаловирусный мононуклеоз отличается благоприятным прогнозом.
Во время лечебной терапии рекомендуется придерживаться специальной диеты, увеличить употребление воды до 2-х л в день и вести здоровый образ жизни.
Для предупреждения развития болезни необходимо пользоваться средствами личной гигиены, использовать средства контрацепции и своевременно лечить инфекционные заболевания.
Источник: http://EtoHerpes.ru/vidy/cmv/mononukleoz-vyzvannyj-tsitomegalovirusom.html
Инфекции, вызываемые вирусом Эпштейна-Барр, и цитомегаловирусная инфекция
ЦМВ — представитель группы вирусов р-герпес, содержащий двойную спираль ДНК.
Эпидемиология: Вирус распространен во всем мире, чаще отмечается в перинатальном периоде и в детском возрасте. В США им инфицированы около 1 % новорожденных.
Инфи-цирование происходит только в результате повторного длительного тесного контакта. Передача происходит при сексуальных контактах, после переливания препаратов крови с частотой 0,14-10 % на единицу перелитой крови.
После того, как инфицированный ЦМВ ребенок попадает в семью или небольшой коллектив, передача инфекции чувствительным лицам составляет 50 % в течение 6 мес.
Патогенез: После проникновения ЦМВ в организм в ходе бессимптомной или клинически манифестной инфекции, он латентно персистирует в тканях организма неопределенно долго. При нарушении активности Т-клеток организма вирус может реактивироваться, что проявляется разнообразными клиническими синдромами.
Клинические проявления: Врожденная ЦМВ-инфекция. В большинстве случаев у новорожденных ЦМВ-инфекция не имеет проявлений; у 5-25 % детей, родившихся без проявлений инфекции, в течение последующих лет развиваются психомоторные, слуховые, зрительные отклонения.
Цитомегалия, или инклюзивная болезнь, развивается примерно У 5 % плодов, матери которых были первично инфицированы во время беременности. Симптомы: петехии, гепатоспленомегалия и желтуха (у 60-80 %).
В 30-50 % случаев бывает микроцефалия (с кальцификацией вещества головного мозга или без нее), замедление внутриутробного роста и недоношенность. При тяжелых поражениях летальность составляет 20-30%.
Перинатальная инфекция. У большинства новорожденных, инфицированных в родах, признаки заболевания отсутствуют. Инфицирование происходит при прохождении через инфицированные родовые пути, а после рождения — с молоком матери. Реже ЦМВ вызывает затянувшийся интерстициальный пневмонит недоношенных.
ЦМВ-мононуклеоз. Мононуклеоз с отрицательными гетерофильными антителами — наиболее частое проявление ЦМВ-инфекции у соматически здоровых новорожденных. Инкубационный период 20-60 дней, длительность заболевания 2-6 нед. ЦМВ-мононуклеоз характеризуется длительной высокой лихорадкой, иногда с ознобом, быстрой утомляемостью, недомоганием.
Миалгия, головная боль и спле-номегалия встречаются часто, а экссудативный фарингит и шейная лимфаденопа-тия редки, что контрастирует с мононуклеозом, вызванным вирусом Эпштейна— Барр, для которого эти поражения характерны. Лабораторные данные — относительный лейкоцитоз с наличием более 10 % атипичных лимфоцитов.
Умеренное повышение активности сывороточной АлАТ и ЩФ также типичны; желтуха встречается редко.
ЦМВ-инфекция у больных со сниженным иммунитетом. ЦМВ наиболее часто поражает реципиентов трансплантируемых органов. Симптомы инфекции: лихорадка, лейкопения, гепатит, пневмонит, эзофагит, гастрит, колит, ретинит. Период максимального риска приходится на 1-4-й месяц после трансплантации.
Максимальный риск заболевания выше при первичном инфицировании. После пересадки печени возникает ЦМВ-гепатит, после пересадки легких — ЦМВ-пневмонит. Он также развивается у 15-20 % больных-реципиентов костного мозга и дает летальность 84-88 %. ЦМВ часто обнаруживают у больных с ВИЧ-инфекцией. В процесс вовлекается ЖКТ (включая язвы пищевода и колит).
ЦМВ-ретинит — главная причина развития слепоты при СПИДе.
Для диагностики необходимо выделить вирус в тканевой культуре, это занимает несколько дней при высоком титре вируса, но может потребоваться и несколько недель. Для ускорения многие лаборатории применяют оболочно-пузырьковую методику для работы с тканевой культурой.
При этом применяют моноклональные антитела и иммуноцитохимический тест для раннего обнаружения антигена.
Выделение вируса из мочи или слюны не подтверждает заболевания, поскольку сохраняется месяцы и годы после перенесенной инфекции; определение ЦМВ-виремии культу-ральным методом или скоростными антигенными тестами и в лейкоцитах периферической крови — эти методики являются наилучшими.
Нужно учесть, что, хотя 4-кратный подъем в титре антител может подтвердить наличие инфекции в организме, этот подъем может занять около 4 нед, титр остается повышенным на протяжении ряда лет.
Лечение: Ганцикловир был эффективен у 70-90 % больных с ВИЧ-инфекцией, леченных по поводу ЦМВ-вирусного ретинита и колита. Начальная доза препарата составила 5 мг/кг 2 раза в сутки внутривенно в течение 14-21 дня, поддерживающая — 5 мг/кг в сутки внутривенно.
Нейтропения, главный токсический эффект, может быть уменьшена путем применения колониестимулирующих факторов. У реципиентов костного мозга применение ганцикловира и ЦМВ-иммунного глобулина позволило получить положительный результат у 50-70% больных с ЦМВ-пневмонитом.
Для разновидностей ЦМВ, резистентных к ганцикловиру, эффективен фоскарнет (влечении больных с ЦМВ-ретинитом при ВИЧ-инфекции). Первоначальная доза фос-карнета 60 мг/кг через 8 ч в течение 14-21 дня, затем сутки вводят инфузионно 90-120 мг/кг.
У 5 % больных лечение сопровождалось выраженным токсическим эффектом, включая дисфункцию почек, гипомагнезиемию, гипокалиемию, гипокальциемию, судороги, лихорадку, сыпь.
Инфекции, вызываемые вирусом Эпштейна – Барр (ВЭБ)
ВЭБ содержит ДНК в форме двойной спирали, относится к группе герпес-вирусов человека, обладает лимфотропностью к В-клеткам.
Эпидемиология: ВЭБ передается преимущественно со слюной, иногда при переливании крови и не является высоко контагиозным. Первичная инфекция в основном поражает детей раннего возраста, а также малообеспеченные слои населения и популяции в развивающихся странах.
Инфекционный мононуклеоз обусловливает большинство случаев данного заболевания среди подростков и молодых взрослых. У взрослых в большинстве случаев обнаруживаются антитела к ВЭБ. Вирус выделяется во внешнюю среду из ротоглотки в течение 18 мес после первичного инфицирования.
Затем выделение вируса периодически продолжается у всех серопозитивных рекон-валесцентов при отсутствии клинической симптоматики.
Клинические проявления:
Инфекционный мононуклеоз. Инкубационный период длится 4-8 нед. Продромальные признаки (слабость, анорексия, озноб) часто на несколько дней опережают начало заболевания в виде фарингита, лихорадки и лимфаденопатии. Выраженный фарингит заставляет больного обращаться за медицинской помощью.
Лихорадка отмечена у 90 % больных, температура тела может достигать 39-40°С. При физикальном исследовании: распространенный фарингит с экссудацией у ‘/3 больных; шейная лимфаденопатия, захватывающая задние и (или) передние группы лимфатических узлов более чем у 90 % больных, спленомегалия примерно у половины на 2-3-й неделях болезни и сыпь у 5 %.
После назначения ампициллина у 90-100 % больных инфекционным мононуклеозом возникает зудящая макулопапулезная сыпь. Фарингит длится не более 5-7 дней с постепенным исчезновением в последующие 7-10 дней; лихорадка тянется 7-14 дней, но иногда дольше; лимфаденопатия исчезает за 3 нед, а слабость сохраняется на протяжении месяцев.
Осложнения нечасты, но могут быть тяжелыми, включая развитие аутоиммунной гемолитической анемии, тромбоцитопении, гранулоцитопении, разрыв селезенки, патологию черепных нервов, энцефалит, гепатит, перикардит, миокардит, спазм коронарных артерий, обструкцию дыхательных путей (в результате фарингеальной или паратрахеальной ЗДенопатии).
Описаны случаи крайне тяжелой ВЭБ-инфекции, которую расценивали как связанный с Х-хромосомой лимфопролиферативный синдром, или синдром Дункана.
Злокачественные новообразования, связанные с вирусом Эпштейна — Барр
Эта зависимость была впервые описана между ВЭБ и африканской лимфомой Бер-китта. Она прослежена у 90 % больных лимфомой, тогда как в США — у 15%; то же установлено в отношении анапластической назофарингеальной карциномы, В-кле-точной лимфомы, особенно у больных с иммунодефицитом после трансплантации аллотканей; у больных с атаксией-телеангиоэктазией (синдром Луи-Бар) и ВИЧ-инфекцией.
Диагностика: Относительный и абсолютный лимфоцитоз отмечен примерно у 75 % больных инфекционным мононуклеозом, чаще на 2-3-й неделе болезни.
Гетерофильные антитела (антитела к эритроцитам барана, которые могут быть удалены при абсорбции с эритроцитами быка) встречаются у 50 % детей и 90-95 % подростков и взрослых с мононуклеозом. Обследование, выполненное на первой неделе, у 10-15 % больных дает отрицательный результат.
IgM-антитела к антигену вирусной капсулы (АВК) диагностически значимы при первичной ВЭБ-инфекции. Ig-анти-АВК антитела обнаруживаются на ранних этапах инфекционного процесса и сохраняются на всю жизнь.
Антитела к ядерному антигену EBNA появляются примерно на 6-8-й неделе и также сохраняются в течение всей жизни. Наличие IgM-анти-АВК антител и сероконверсия титра антител к ядерному антигену EBNA диагностически значимы при первичной ВЭБ-инфекции.
Лечение: Лечение инфекционного мононуклеоза — симптоматическое. На 6-8 нед следует ограничить интенсивную физическую активность, которая может вызвать разрыв селезенки.
Глюкокортикоиды назначают лишь при синдроме обструкции дыхательных путей, выраженной гемолитической анемии и тромбоцитопении.
Состояние некоторых больных с затяжным течением болезни можно улучшить проведением короткого курса преднизолона, но стандартная терапия стероидами не показана.
Источник: https://naromed.ru/med/infekcionnie/inf_barr.htm
Цитомегаловирусная инфекция (ЦМВ) у детей и взрослых: причины, симптомы, осложнения, лечение, профилактика

Цитомегаловирусная инфекция является часто встречающимся вирусным заболеванием, которым может заразиться практически любой человек. После заражения вирус сохраняется в организме человека всю жизнь. Большинство людей не подозревают, что у них есть цитомегаловирус, потому что очень редко этот вирус вызывает проблемы у здоровых людей.
Но если заражается беременная или человек с ослабленной иммунной системой, цитомегаловирус вызывает заболевание. Если у женщины есть цитомегаловирусная инфекция во время беременности, она может передать вирус ребенку. У людей с ослабленным иммунитетом, особенно после трансплантации органов, цитомегаловирусная инфекция может быть смертельной.
Цитомегаловирус распространяется от человека к человеку через биологические жидкости, такие как кровь, слюна, моча, сперма и грудное молоко. На сегодняшний день нет никакого лекарства от цитомегаловируса, который полностью бы элиминировал его из организма.
Симптомы цитомегаловирусной инфекции
Большинство людей, инфицированных цитомегаловирусом, имеют мало специфических симптомов или вообще не имеют их.
Наиболее выраженные симптомы цитомегаловирусной инфекции бывают у следующих пациентов:
- Новорожденные с цитомегаловирусной инфекцией до рождения (врожденная цитомегаловирусная инфекция);
- Младенцы, которые заражаются во время рождения или вскоре после этого (перинатальная цитомегаловирусная). Эта группа включает детей, которые заражаются через грудное молоко;
- Люди с ослабленной иммунной системой, например, которые принимают иммуносупрессивную терапию из-за трансплантации органов или больные ВИЧ-инфекцией.
Цитомегаловирусная инфекция у новорожденных детей
Большинство детей с врожденной цитомегаловирусной инфекцией кажутся здоровыми при рождении.
Симптомы становятся заметным с течением времени – иногда они появляются только через несколько месяцев или лет после рождения. Наиболее частыми из этих признаков позднего начала являются потеря слуха и задержка нервно-психичнского развития. У некоторых детей также могут быть проблемы со зрением.
Признаки врожденной цитомегаловирусной инфекции:
- Преждевременные роды
- Низкий вес ребенка при рождении
- Желтый цвет кожи и белков глаз (желтуха)
- Увеличение размеров и нарушение функции печени
- Фиолетовые пятна на коже или сыпь, или и то, и другое
- Аномально маленькая голова (микроцефалия)
- Увеличение селезенки
- Пневмония
- Судорожный синдром
Цитомегаловирусная инфекция у людей без признаков других хронический заболеваний
Большинство людей, инфицированных цитомегаловирусом, имеют мало признаков и симптомов или вообще не имеют их. При первичном заражении у некоторых взрослых могут быть симптомы, похожие на инфекционный мононуклеоз, в том числе:
- Усталость
- Лихорадка
- Боль в горле
- Мышечная боль
Цитомегаловирусный мононуклеоз с меньшей вероятностью приводит к увеличению лимфатических узлов и селезенки, чем инфекционный мононуклеоз (ВЭБ-инфекция).
Когда нужно обратиться к врачу
Консультация показана в следующих случаях:
- Если у пациента ослабленная иммунная система и есть признаки и симптомы цитомегаловирусной инфекции. Цитомегаловирусная инфекция у людей с ослабленным иммунитетом может быть серьезной или даже смертельной. Люди, перенесшие трансплантацию органов или стволовых клеток, подвергаются повышенному риску.
- Если женщина заболела мононуклеозом во время беременности, необходимо проверить ее на наличие цитомегаловирусной инфекции.
Причины цитомегаловирусной инфекции
Цитомегаловирус относиться к семейству герпес-вирусов, тех же, что вызывают ветряную оспу, простой герпес и инфекционный мононуклеоз. Цитомегаловирусная инфекция имеет волнообразное течение, чередование неактивного периода и периода реактивации.
Когда заболевание находится в активной фазе, больной может передать вирус другим. Передача вируса происходит через биологические жидкости организма, такие как кровь, моча, слюна, грудное молоко, слезы, сперма и вагинальные выделения.
Пути передачи цитомегаловирусной инфекции:
- При прикосновении к глазам или внутренней части носа или рта после контакта с жидкостями организма инфицированного человека;
- Через половой контакт с инфицированным человеком;
- Через грудное молоко инфицированной матери;
- Путем пересадки органов или переливания крови;
- При рождении. Беременная женщина, которая заражена, может передать вирус своему ребенку до или во время родов. Если женщина впервые заразились инфекцией во время беременности, риск передачи вируса ребенку выше, чем при реактивированной инфекции;
- Цитомегаловирус является широко распространенным вирусом, который может заразить практически любого человека. Большинство детей и взрослых, которые заражаются вирусом, имеют мало симптомов или вообще не имеют их, поэтому цитомегаловирусная инфекция обычно недиагностируется.
Осложнения цитомегаловирусной инфекции
Осложнения цитомегаловирусной инфекции варьируются в зависимости от общего состояния здоровья и того, когда человек заразился.
Редко цитомегаловирусная инфекция у практически здоровых взрослых вызывает цитомегаловирусной мононуклеоз. Другими редкими осложнениями у здоровых взрослых являются проблемы с пищеварительной системой, печенью, мозгом и нервной системой.
У людей с ослабленной иммунной системой могут быть такие осложнения:
- Потеря зрения из-за воспаления светочувствительного слоя глаза (ретинит);
- Проблемы с пищеварительным трактом, которые могут включать воспаление толстой кишки(колит), пищевода (эзофагит) и печени (гепатит);
- Проблемы с нервной системой, в том числе воспаление головного мозга (энцефалит);
- Пневмония.
Дети с врожденной цитомегаловирусной инфекцией
Осложнения чаще возникают, если у матери ребенка была первичная цитомегаловирусная инфекция во время беременности. В таком случае частыми осложнениями являются:
- Потеря слуха;
- Умственная отсталость;
- Проблемы со зрением;
- Судорожный синдром;
- Мышечная слабость и дистрофия.
Профилактика заражения цитомегаловирусной инфекцией
Тщательная гигиена – лучший способ предотвратить цитомегаловирусную инфекцию.
- Мойте руки часто. Мойте с мылом и водой в течение 15-20 секунд, особенно, если у вас есть контакт с маленькими детьми или их подгузниками, слюной или другими выделениями. Это имеет особое значение, если дети посещают детские сады.
- Избегайте контакта со слезами и слюной, когда вы целуете ребенка. Например, вместо того, чтобы целовать ребенка в губы, можно сделать это в лоб. Это имеет особое значение, если женщина беременна.
- Избегайте совместного использования посуды или питья из того же стакана, что и другие. Совместное использование стаканов и посуды может быть путем передачи цитомегаловирусной инфекции.
- Будьте осторожны с одноразовыми предметами. Когда вы выбрасываете подгузники, носовые платки и другие предметы, загрязненные жидкостями организма, Будьте осторожны, чтобы не коснуться лица.
- Поддерживайте безопасный секс. Используйте презерватив во время полового контакта, чтобы предотвратить передачу цитомегаловирусной инфекции через сперму и выделения из влагалища.
- Если у человека ослабленый иммунитет, целесообразно принимать противовирусные препараты, чтобы избежать цитомегаловирусной инфекции.
Диагностика цитомегаловирусной инфекции
Лабораторная диагностика основывается на выявлении серологических маркеров (иммуноглобулинов IgМ, IgG и авидности IgG) и молекулярных методах (выявление методом ПЦР вируса в различных биологических жидкостях).
Анализы для определения инфицирования цитомегаловирусом важны при беременности. У беременных женщин с достаточным количеством антител очень мало шансов получить реактивацию и заразить плод.
Если врач обнаруживает первичную цитомегаловирусную инфекцию во время беременности, он может провести пренатальный тест (амниоцентез) для определения заражения. При амниоцентезе врач получает и исследует образец амниотической жидкости. Амниоцентез обычно рекомендуется при обнаружении аномалий, которые могли быть вызваны цитомегаловирусом на УЗИ.
При подозрения врожденной цитомегаловирусной инфекции у ребенка, важно пройти тестирование в первые три недели после рождения. Через три недели уже невозможно определить у ребенка врожденная цитомегаловирусная инфекция или приобретенная. При наличии цитомегаловирусной инфекции необходимо также дополнительно обследовать функцию почек и печени.
Анализ на наличие цитомегаловируса также важен пациентам с ослабленной иммунной системой. Например, если у пациента ВИЧ или СПИД.
Лечение цитомегаловирусной инфекции
Как правило, здоровые дети и взрослые не требуют лечения. Практически здоровые взрослые, которые имеют симптомы цитомегаловирусного мононуклеоза, обычно выздоравливают без назначения лекарств.
Новорожденные и люди с ослабленной иммунной системой нуждаются в лечении, когда у них появляются признаки и симптомы цитомегаловирусной инфекции. Тип лечения зависит от признаков и симптомов и их тяжести.
Наиболее частое лечение – противовирусными препаратами. Эти препараты могут замедлять скорость размножения вируса, но не устраняют его полностью. Исследователи изучают новые лекарства и вакцины для лечения и профилактики цитомегаловируса.
Экспериментальные вакцины тестируются для женщин детородного возраста. Эти вакцины могут быть полезны для предотвращения цитомегаловирусной инфекции у матерей и младенцев, а также для снижения вероятности инвалидизации детей инфицированных матерей.
Источник: https://medjournal.info/citomegalovirusnaya-infekciya-cmv-u-detej-i-vzroslyh-prichiny-simptomy-oslozhneniya-lechenie-profilaktika/
Что такое цитомегаловирус (ЦМВ) и каковы особенности цитомегаловирусной инфекции (ЦМВИ)

Цитомегаловирус (ЦМВ) — это вирус герпеса 5 типа. Как и большинство герпесвирусов он часто протекает в скрытой форме. Опасность его заключается в том, что он может серьёзно поражать внутренние органы при определённых ситуациях. Ниже мы поговорим о том чем опасен цитомегаловирус, а также как передаётся ЦМВ, о лечении цитомегаловируса и причинах его проявления.
Причины и пути передачи
Цитомегаловирусная инфекция (ЦМВИ), или как ещё её называют цитомегалия, довольно широко распространена. Она встречается почти у половины взрослого населения планеты и около 15% подростков. Несмотря на наличие антител к цитомегаловирусу это ещё не значит, что человек болен.
А симптоматика цитомегаловируса зачастую бывает скрытой. Человек может быть носителем ЦМВИ с латентным протеканием вируса в организме до тех пор, пока иммунная система в порядке или нет благоприятных для ЦМВ обстоятельств чтобы активизироваться.
В принципе, вирус «цитомегаловирус» по отношению к организму ведёт себя как большинство герпесвирусов если говорить о хроническом протекании.
Общие причины рецидивов цитомегаловируса
Ниже перечислены причины, по которым цитомегаловирусная инфекция может себя проявить из скрытой формы:
- угнетённый иммунитет;
- наличие ВИЧ-инфекции;
- после трансплантации костного мозга;
- приём иммунодепрессантов.
Пути передачи цитомегаловируса
Пути передачи ЦМВ инфекции:
- через грудное молоко;
- половым путём;
- через заражение кровью;
- воздушно-капельным путём;
- может передаваться через слюну.
Естественно, что цитомегаловирусная инфекция передаётся через больного человека к здоровому, но из всех перечисленных выше способов, пожалуй, самый частый — это через половые контакты и поцелуи.
Необходимо довольно небольшое количество инфицированной слюны, чтобы заразить здорового человека, поэтому частым первичным заражением ЦМВИ подвержены маленькие дети, когда их постоянно целуют инфицированные взрослые, включая маму малыша.
К тому же цитомегаловирус называют молодёжным заболеванием, потому что молодёжь реже, чем взрослые беспокоится о безопасном сексе.
Первичное заражение ЦМВИ очень часто приходится на новорожденных детей. Около 35% новорожденных имеют в организме антитела к цитомегаловирусной инфекции. По статистике наличие ЦМВ в организме беременной женщины вырастает от первого триместра к родам от 2 до 35%.
Статистика говорит о том, что на планете около 80% людей являются носителями цитомегаловируса. После первичного заражения ЦМВИ, человек на всю жизнь останется носителем, и его иммунная систем будет вырабатывать антитела к вирусу и хронический цитомегаловирус будет подавляться иммунитетом пока система защиты не даст сбой.
Мононуклеозоподобный синдром
Мононуклеозоподобный синдром, чаще всего, проявляется у маленьких детей. Он развивается при нормальном иммунитете.
Клинически похож на развитие мононуклеоза, это тоже инфекционное заболевание, которое вызвано герпесом 4 типа вирусом Эпштейна—Барра.
При мононуклеозоподобном синдроме наблюдается головная боль, общая слабость организма, сыпь, которая очень похожа на краснуху, болит горло и очень долго держится высокая температура.
Иногда это форма цитомегаловируса может привести к гепатиту или пневмонии. Но когда иммунная система сильная, заболевание может протекать и вовсе без симптомов. Длится болезнь от недели до двух месяцев. Но после выздоровления организм может ещё быть ослаблен несколько месяцев, и на протяжении этого времени могут держаться общая слабость и воспалённые лимфатические узлы.
Врождённая и приобретённая цитомегалия у новорожденных
Врождённая. Обычно при заражении плода ЦМВ симптомов у новорожденного нет. Но в некоторых случаях может развиться так называемая врождённая цитомегалия. При этом проявления дают о себе знать, чаще всего в виде сыпи, плохом развитии плода в утробе, желтухи.
Приобретённая. В этом случае заражение цитомегаловирусной инфекцией происходит либо при родах, либо после, когда мать заражает малыша через кормление грудью или бытовым способом.
Симптомов обычно не наблюдается, исключая случаи, когда ребёнок не недоношенный. Поскольку у недоношенных детей приобретённая цитомегалия может вызвать пневмонию.
А также есть риск того, что ребёнок может заболеть гепатитом или столкнуться с медленным физическим развитием.
Иммунодефицит и цитомегаловирусная инфекция
Иммунодефицит наблюдается не только у людей с ВИЧ-инфекцией или СПИДом, он также может возникнуть после пересадки органов или костного мозга. При этом цитомегаловирус часто поражает матку, яичники и влагалище с женской стороны, и простату или яички с мужской.
После пересадки органов, ЦМВ поражает те органы, которые были пересажены. Если была пересадка печени может развиться гепатит, если лёгких соответственно пневмония. Опаснее всего если пациент получает уже инфицированный ЦМВ донорский орган.
Среди ВИЧ-инфицированных почти все страдают от цитомегаловирусной инфекции. Изначально у больного наблюдаются следующие симптомы:
- боли в мышцах и суставах;
- потливость, когда человек спит;
- лихорадка.
После этого цитомегаловирусом могут быть поражены следующие органы:
- мозг, развивается энцефалит;
- печень, развивается гепатит;
- лёгкие, развивается пневмония;
- глазная сетчатка, развивается ретинит;
- развиваются кровотечения в желудки и кишечники.
Таким образом, мы можем выделить три основные группы риска. В них входят люди с иммунодефицитом, пациенты, перенёсшие трансплантацию органов и новорожденные дети.
Симптомы
Сегодня мы поговорим об общих симптомах цитомегаловируса и как они проявляются у взрослых. Подробно про цмв инфекцию и то как она может проявляться у детей, вы можете прочитать в статье — цитомегаловирус у детей.
При активизации цитомегаловируса симптомы следует разделить на две категории — при работающим иммунитете и при его угнетении либо отказе.
Давайте рассмотрим симптомы цитомегаловирусной инфекции при активно работающей иммунной системе:
- наблюдается заметная боль в мышцах;
- появляется общая слабость организма;
- могут увеличиться лимфатические узлы.
При этом организм самостоятельно победит ЦМВ инфекцию, так как иммунитет вырабатывает антитела к вирусу.
А теперь обратите внимание на симптомы цитомегалии при ухудшении иммунной системы. В этом случае все симптомы указывают на поражение внутренних органов, таких как печень, лёгкие, поджелудочная. А также наблюдается поражение сетчатки глаза. Это указывает что обострилась генерализованная (то есть распространилась по всему организму) форма цитомегаловирусной инфекции.
Диагностика
Диагностика ЦМВ направлена на поиски антител в крови, которые способны сказать о наличии ДНК цитомегаловируса в организме. Чаще всего, носитель ЦМВ подвергается трём методам диагностики.
- ПЦР (Полимеразная цепная реакция). При ПЦР берётся соскоб биоматериала у больного, это может быть рот для забора слюны или уретральный канал, могут быть и другие места для соскоба. При данном анализе можно определить насколько вирус активен в организме.
- Иммуноглобулины M – Anti – CMV – IgM. Часто делается при беременности. Если при этом анализе выявляется высокий титр антител, то есть возможность заразить цитомегаловирусом плод. Это анализ на маркеры высокой активности ЦМВ.
- Иммуноглобулины G – Anti – CMV – IgG. При этом анализе можно лишь выяснить присутствует ли цитомегаловирус в организме человека, но насколько вирус активно себя ведёт он не выявляет.
Лучше всего подходить комплексно к определению цитомегаловирусной инфекции. Кроме этого при определённых ситуациях необходимо провести дифференциацию цитомегалии от таких заболеваний, как краснуха, сифилис, различных бактериальных инфекций и многих других болезней, которые могут дать схожую симптоматику.
Лечение
Итак, что такое цитомегаловирус мы с вами разобрались. Давайте поговорим о лечении цитомегаловируса в общем смысле этого понятия.
Изначально стоит напомнить, что цитомегаловирусная инфекция — это герпес 5 типа и как уже стало принято, герпесвирусы живут в человеке в латентной форме, иногда герпес проявляется, а затем снова прячется. То есть цитомегаловирус полностью неизлечим.
Если говорить о назначениях при лечении цитомегаловируса, то стоит выделить то что в основном лечится это заболевание с помощью противовирусных и иммуномодуляторов.
А также необходимо соблюдать диету и вести здоровый образ жизни. При лечении вирусов герпеса пациента часто мотивируют делать всё, чтобы вернуть в форму иммунитет.
Ведь при возобновлении иммунной системы снова начинается выработка антител для подавления герпеса.
Стоит заметить, что при проявлении цитомегалии не по причине ослабленного иммунитета, то есть когда ЦМВ проявляется, но иммунитет всё равно вырабатывает к вирусу антитела, лечение и вовсе не нужно. Поскольку в этом случае защитные свойства организма подавят цитомегаловирусную инфекцию самостоятельно.
На сегодняшний день есть надежда что в скором времени медицина найдёт лекарство для полного излечения организма от цитомегаловируса. Для этого идёт изучение кислоты, которую берут из корней солодки, и медики считаю, что в будущем лекарство из неё будет довольно эффективным.
Если говорить в общем, то для лечения цитомегаловируса необходимы средства, которые будут направлены как на борьбу с самим вирусом, так и на поднятие иммунитета.
Но ни в коем случае не занимайтесь самолечением и не слушайте продавцов в аптеке, которые могут порекомендовать купить вам медикаменты против ЦМВ. Если начать лечить вирус цитомегалии неверно, это может привести к серьёзным осложнениям.
Более подробно о том, как лечится это заболевание вы можете ознакомиться в статье — лечение цитомегаловируса.
Подводя итоги, стоит заметить что цитомегаловирус живёт в организме у большинства жителей планеты. Чаще всего это протекает в виде хронической цитомегаловирусной инфекции.
Наличие цитомегаловирусной инфекции у взрослых гораздо выше чем у подростков, а это значит, что многие заразятся лишь с возрастом в первую очередь пренебрегая правилами безопасного секса.
Поэтому если вы уверены, что инфекция до вас не добралась, перечитайте как передаётся вирус чтобы заранее себя обезопасить. И не забывайте, что поставить диагноз и назначить лечение при проявлении вируса герпеса пятого типа способен только врач.
Источник: https://Herpess.ru/zabolevaniya/citomegalovirus.html
Инфекционный Мононуклеоз Цитомегаловирус

Герпес- это инфекционное заболевание вирусного генеза, основными проявлениями которого являются поражения кожи и слизистой в виде сгруппированных пузырьков с жидкостью.
Наиболее часто герпетические высыпания поражают слизистые оболочки (нос, глаза), кожу и наружные половые органы.
Более тяжелые формы протекают по типу поражения ЦНС с последующим развитием герпетического менингита и энцефалита.
Заболеванию более всего подвержены люди со слабым иммунитетом (после переохлаждений и других инфекционных процессов).
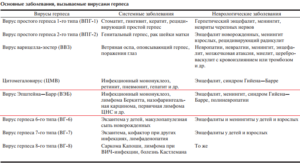
Организм человека подвержен атакам 8 типов герпесвирусов:
- 1 тип представлен вирусом простого герпеса — проявляется под видом высыпаний на губах;
- 2 тип – генитальный герпес- поражаются половые органы;
- 3 тип — варицелла зостер (вирус ветряной оспы и опоясывающий лишай);
- 4 тип — Вирус Эпштейна — Барр — считается причиной развития болезни Филатова;
- 5 тип представлен цитомегаловирусом(ЦМВ).
- 6 тип- появление внезапной экзантемы (детской розеолы);
- 7 тип — розеоловирус, причина синдрома хронической усталости. Часто встречается с вирусом герпеса 6 типа;
- 8 тип- герпесвирус, ассоциируют с саркомой Капоши.
Информация о патогенезе
Если говорить о патогенезе герпесвирусов, то передаются они контактным путем (через предметы обихода). Данный вирус может передаваться и воздушно-капельным путем.
Вирус герпеса обладает способностью проникать сквозь слизистые оболочки, к примеру:
- половые органы;
- ротовая полость;
- верхние дыхательные пути.
Через кожные покровы вирус попадает в кровь, затем стремительно разносится и оседает в органах и системах. Одно из его любимых мест — чувствительные нервные волокна, таким образом он встраивается в генетический аппарат ЦНС. Попав в ЦНС, он остается в ней навсегда, выдалить его оттуда никоим образом невозможно.
Для защиты от вирусных атак иммунная система вырабатывает специфические антитела, которые блокируют циркулирующие в крови вирусные частицы, таким образом вирус хранится в нервной системе в спящем состоянии. Момент активации вируса- ослабление иммунитета при ОРВИ, а также гиповитаминозе.
На сегодняшний день гарантированного излечения от герпеса не разработано. Существуют, однако, специальные противовирусные препараты (Ацикловир, Валавир, Гропринозин, Циклоферон), которые могут подавлять дальнейшее размножение вируса, таким образом возможно повышение качества жизни больных.
Инфекционный мононуклеоз
Под таким медицинским термином, как инфекционный мононуклеоз (болезнь Филатова) необходимо понимать острое вирусное заболевание, для которого характерна такая клиническая симптоматика:
поражение зева, лихорадочное состояние, увеличение регионарных лимфоузлов, печени и селезенки (вплоть до разрыва). В ходе диагностических мероприятий у больных обнаруживаются характерные изменения в составе крови- мононуклеары.
В большинстве случаев носителем инфекции считается больной человек (в том числе скрытые формы, в таких случаях вирусоноситель). Путь передачи заболевания – воздушно-капельный, наиболее часто со слюной, к примеру, при поцелуях, использовании предметов общего обихода, существуют случаи передачи инфекционных агентов при переливании крови.
Возбудитель мононуклеоза — ДНК-геномный вирус Эпштейна — Барр из семейства Herpesviridae. Основное отличие от других герпесвирусов- способность реплицироваться в клетках крови В-лимфоцитах, он не приводит к гибели клеток, а наоборот, способствует пролиферации.
Возбудитель болезни Филатова во внешней среде неустойчив, он быстро погибает от высоких температур, дезинфицирующих средств и при высыхании. Вирус Эпштейна- Барр, кроме мононуклеоза, является возбудителем таких серьезных патологий, как карцинома носоглотки и лимфома Беркитта.
На сегодняшний день роль Эпштейна-Барр в возникновении ряда других патологических состояний не полностью изучена.
Клиническая картина инфекционного мононуклеоза
Говоря о клинических признаках болезни Филатова, следует отметить тот факт, что инкубационный период в среднем достигает 21 дня, но может наступать и ранее (около 7 дней).
Период от начала заболевания до полной ремиссии составляет примерно 2 месяца.
Принято различать следующие симптомы мононуклеоза (они могут возникать как комплексно, так и выборочно (в разные временные отрезки)):
- Чувство слабости и разбитости;
- увеличение и болезненность лимфоузлов;
- Бронхит, трахеит;
- Болевые ощущение в суставах и мышцах (вследствие лимфостаза);
- Субфебрильные температурные значения;
- повышенная потливость;
- тонзиллит (гнойный налет на миндалинах);
- увеличение размеров печени и селезенки;
- изменения состава крови: повышенное количество лейкоцитов, присутствие большого количества одноядерных клеток(мононуклеаров), которые по своему строению имеют схожесть с моноцитами и лимфоцитами;
- Повышенная восприимчивость к ОРВИ и другим инфекциям на фоне ослабления иммунной защиты;
- поражения кожных покровов (губы, слизистая носа) вирусом простого герпеса.
При диагностировании болезни Филатова следует провести дифференциацию от ВИЧ, дифтерии, ангины, краснухи, ОРВИ, листериоза, туляремии, псевдотуберкулёза, вирусного гепатита, болезни Ходжкина и острого лейкоза. Диагностика основывается на данных анамнеза и результатов лабораторных тестов.
Данная болезнь протекает в двух формах: острая и хроническая. Болезнь Филатова может иметь и атипичную форму, для которой характерно отсутствие или чрезмерная выраженность одного из признаков, к примеру: наличие желтухи — желтушная форма.
Если говорить о прогнозе заболевания, то заканчивается оно полным выздоровлением, осложнения, как правило возникают редко (не считая разрыва селезенки при несвоевременной постановке диагноза.
Специфической терапии нет, в качестве лечения применяют противовирусные препарата (ацикловир, валавир, гропринозин, циклоферон, в некоторых случаях необходима антибиотикотерапия (при присоединении бактериальной флоры), для снятия отечности применяют антигистаминные препараты. Всем пациентам на весь период болезни необходима полная изоляция.
Цитомегаловирус
Цитомегаловирус является представителем семейства Herpesviridae и относится к роду герпесвирус человека типа 5 (Human herpesvirus 5). Данный вирус поражает человека и может спровоцировать развитие цитомегалии.
Если говорить о путях передачи цитомегаловируса, то инфицирование происходит таким образом:
- воздушно-капельным путем;
- половым путем;
- при медицинских манипуляциях;
- при внутриутробном развитии или при прохождении сквозь инфицированные половые пути матери;
- в период грудного вскармливания.
Клиническая картина ЦМВ
Инкубационный период варьируется в пределах от 20 до 60 дней, тогда как острый период длится 2 — 6 недель. Острая фаза характеризуется следующими проявлениями:
- субфебрильные температурные значения;
- озноб;
- головная боль;
- общая интоксикация;
- ломота и боль в мышцах;
- признаки бронхита.
В последствии, с целью борьбы с ЦМВ наблюдается перестройка иммунитета. Когда организм ослаблен, острая фаза переходит в скрытое течение, при котором наблюдается поражение внутренних органов и развитие вегетативно-сосудистых дисфункций. В таких случаях клинические проявления могут протекать в трех вариантах:
- Генерализованная форма цитомегаловируса — воспаление внутренних органов (ткани печени, почек, селезенки, надпочечников и поджелудочной железы). При данной форме ЦМВ может развиваться бронхит или пневмония (в таких случаях антибиотикотерапия не дает видимых результатов). Внешние проявления генерализованной формы ЦМВ – кожная сыпь.
- ОРВИ: для нее характерна следующая симптоматика – головная боль, субфебрильные температурные значения, слабость, ринит, воспаление слизистой ротовой полости (чаще всего сиаладенит, белый налет на языке), в отдельных случаях возникает воспаление глоточных миндалин.
- Цитомегаловирусное поражение мочеполового аппарата: основным признаком является периодическое воспаление органов малого таза, которое также трудно поддается лечению с помощью традиционных антибиотиков.
Диагноз ставится на основании лабораторных исследований
- ПЦР;
- Наличие штаммов вируса в биологических жидкостях.
- ИФА (обнаружение специфических антител в плазме крови).
Терапевтическое лечение ЦМВ имеет комплексный характер и должно быть направлено на укрепление иммунного статуса, антибактериальная терапия сопутствующих заболеваний, назначение противовирусных и общеукрепляющих препаратов с целью перехода заболевания в латентное течение.
Статью подготовила врач Тютюнник Дарья Михайловна
Источник: https://stanzdorovei.ru/zdorove/infektsionnyj-mononukleoz-i-tsitomegalovirus.html





