Спицы в руке при переломе
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Выбор метода лечения перелома это всегда прерогатива врача. Если специалист считает целесообразным использовать спицы, значит – это единственно возможный вариант вернуть конечности подвижность, а пациенту — здоровье и хорошее самочувствие. Спицы ставятся не всегда, чаще всего при таких переломах, как:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- винтообразный;
- оскольчатый;
- компрессионный;
- косой.
К сожалению, травмы рук часто сопровождаются именно такими, сложными переломами. Инстинктивно мы выставляем руки вперед при падении, закрываемся ими, поэтому на них приходится большая ударная нагрузка.
Переломы руки со смещением и дроблением костей требуют применения фиксирующих конструкций. Чаще всего используют спицы, на которые как бы «нанизывают» костные фрагменты.
Таким образом удается и придать правильное положение обломкам, и зафиксировать в неподвижности сломанную кость.
Так, при травмах фаланг пальцев спицы ставятся в случае нестабильных переломов, когда задеты суставы и части кости сильно смещены относительно продольной оси. В таких случаях выполняется остеосинтез — совмещение и фиксация осколков с помощью различных конструкций. Спицы в палец могут ставиться как через разрез (открытым способом), так и через кожу, с минимальным повреждением.
Более сложными считаются переломы костей в кисти рук. Несмотря на то что это один из самых распространенных видов переломов (по статистике около 30% от всех переломов приходится именно на кисти), диагностика и лечение его по-прежнему вызывают затруднения.
Эти травмы часто сопровождаются вывихом сустава и задача травматолога не только собрать фрагменты кости, но и восстановить подвижность пальцев.
Поэтому хирургическое лечение таких переломов (устранение смещения, фиксация спицами Киршнера) является скорее нормой, чем исключением.
Спицы при переломе: виды и когда требуются
Спицы Киршнера
Впервые использование спиц при переломе было описано и введено в медицинскую практику Мартином Киршнером в 1909 году, и остается актуальным и на сегодняшний день, сохраняя историческое название – спица Киршнера (англ. Kirshcner-wire или K-wire).
статьи
Cпица Киршнера
К ее характеристикам можно отнести следующие:
- Изготавливается из нержавеющей стали, титана или нержавеющей стали с напылением оксида титана
- Диаметр от 0,7 мм до 2,5 мм
- Длина от 10 до 28 см
- Варианты заточки: перьевидная, копьевидная
- Проводится через кость с использованием электрической дрели
Области, где применяются спицы в фиксации переломов:
- Скелетное вытяжение
- Детская травматология
- Хирургия кисти; фиксация перелома лучевой кости в типичном месте
- Фиксация переломов локтевого отростка, надколенника
- Чрескостный остеосинтез
Как различаются спицы Киршнера по размерам
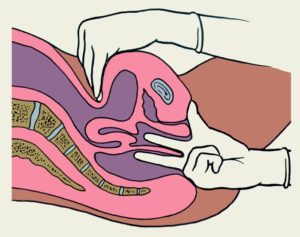
Скелетное вытяжение
Как самостоятельный метод лечения в настоящее время применяется относительно редко, часто встречается как этапная процедура перед непосредственно операцией по остеосинтезу костных отломков. Как правило, у пациентов возникает вопрос: зачем вставляют спицы при переломе, который потом все равно будет оперирован.
Это делается со следующими целями:
- Установить костные отломки в правильном положении (груз преодолевает сопротивление мышц)
- Предупредить начало сращения перелома в порочном положении
Спица проведена через бугристость большеберцовой кости
Процедура проводится под местной анестезией. После обезболивания, травматолог строго перпендикулярно кости проводит спицу электрической дрелью, после чего фиксирует и натягивает ее в специальной скобе, через которую подвешивается груз, масса которого подбирается с учетом веса пациента, пораженного сегмента конечности.
На спицевые отверстия накладывается спиртовая повязка, резиновые пробки сверху. Таким образом, груз будет вытягивать конечность по оси.
Наиболее часто используемые места для проведения спиц:
| Наиболее часто используемые места для проведения спиц |
Скелетное вытяжение:
| При каких переломах чаще всего используется скелетное вытяжение: | |
| Схема скелетного вытяжения на шине Беллера при переломе большеберцовой кости |
Как самостоятельный метод лечения также может применяться, однако требует длительного постельного режима в условиях стационара, что существенно повышает риск развития пневмонии, пролежней и других осложнений у пациентов, особенно пожилого возраста.
С возрастом риск развития осложнений, связанных с длительным постельным режимом возрастает
Спица удаляется непосредственно перед началом операции, в операционной: перекусывается у кожи с одной из сторон и извлекается из кости инструментом с другой стороны, для того, чтобы не происходило инфицирование тканей. В случае использования скелетного вытяжения как основного метода лечения, спица сохраняется до окончания сроков лечения (для разных сегментов конечности сроки сращения переломов различны).
Детская травматология
В лечение переломов у детей важно сохранить зоны роста костей
Учитывая анатомические особенности – хорошее кровоснабжение, относительно большую толщину надкостницы, сроки заживления переломов у детей значительно ниже. По возможности следует выбирать консервативный метод лечения травм.
Однако, если операции не избежать, одним из наиболее частых методов фиксации отломков в детской травматологии — с помощью спицы Киршнера. Цена вопроса в сохранении зоны роста. Спица, даже при проведении через зону роста, не будет существенно влиять на дальнейший рост и развитие конечности.
Перелом правой плечевой кости у ребенка зафиксирован спицами
Использование изолированно спиц для лечения переломов
Следует отдельно остановиться на том, при каких переломах вставляют спицы изолированно без использования дополнительных металлоконструкций.
В хирургии кисти
| Перелом средней фаланги пальца зафиксирован спицами |
При переломе лучевой кости в типичном месте:
| Перелом лучевой кости зафиксирован спицами |
Техника
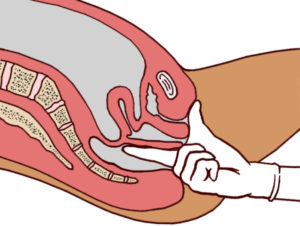
Коротко остановимся на том, как вставляют спицы при переломе лучевой кости.
Проведение спицы через кость
Под анестезией ассистент выполняет тракцию сегмента конечности (вытягивает конечность по оси), в то время как врач проводит спицы через отломки. Во время операции выполняются рентгеновские снимки для того, чтобы оценить правильность проведения спиц.
Свободные части спиц скусываются, их концы загибаются, чтобы исключить возможность случайной травматизации пациента острыми концами. На основание спиц у кожи накладывается асептическая спиртовая повязка.
Так выглядят спицы в послеоперационном периоде
В дальнейшем обработка спицы при переломе лучевой кости может проводиться самостоятельно, в домашних условиях.
Удаление спицы после перелома
Перед тем, как удаляют спицы после перелома, делают контрольный рентгеновский снимок, чтобы оценить сращение перелома. Удаление спиц происходит в условиях перевязочной, под местной анестезией по потребности.
После обработки кожи антисептиком, хирург фиксирует инструментом спицу и удаляет ее, как на фото ниже. Процедура обычно происходит достаточно быстро. Спицевые раны в дальнейшем не требуют зашивания, заживают самостоятельно.
Удаление спицы правой кисти
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Внимание! Хотя фиксация перелома спицами является менее травматичным вмешательством по сравнению с обычным остеосинтезом пластиной, важно усиленно заниматься реабилитацией и разработкой движений в суставе.
При переломах локтевого отростка, надколенника спицы используются совместно с проволокой:
| Остеосинтез локтевого отростка спицами, проволокойОстеосинтез надколенника спицами, проволокой |
Чрескостный остеосинтез
Правая нижняя конечность в аппарате Илизарова
Показания
- Открытые переломы
- Сложные, многооскольчатые, множественные переломы
- Ложные суставы в месте перелома (особенно в сочетании с наличием остеомиелита, трофических язв – когда невозможно проведение костнопластических операций)
Данный метод лечения представляет собой фиксацию костных отломков посредством проведения спиц и/или стержней сквозь небольшие отверстия на коже через отломки выше или ниже места переломаДалее — фиксация спиц, стержней в специальных полукольцах, кольцах или других элементах аппарата внешней фиксации.Этот аппарат позволяет:
| Спицевой аппарат внешней фиксации |
Характеристики:
| Преимущества | Недостатки |
| Высокая прочность фиксации | Неудобства для пациента, связанные с громоздкостью аппарата |
| Возможность корректировать положение отломков в процессе лечения | Трудоемкость сборки аппарата |
| Возможность профилактики развития контрактур смежных суставов | Обязательное условие – наличие соответствующей опыта, знаний у хирурга |
| Возможность лечения ложных суставов | Риск возникновения инфекции (спицы контактируют с окружающей средой) |
| Высокая эффективность |
В случае лечения перелома в аппарате внешней фиксации важно тщательно выполнять перевязку спицевых ран для профилактики осложнений. Инструкция как выполнять перевязку в домашних условиях будет дана вашим лечащим врачом.
Возможные осложнения применения спиц в лечении переломов
К ним относятся:
- Продольное прорезание кожи спицей
- Миграция спицы
- Воспалительные явления в мягких тканях вокруг спицевых ран
- Спицевой остеомиелит
- Стойкий болевой синдром
Учитывая высокий результат лечения переломов с использованиям спиц, вопроса для чего вставляют спицу при переломе, если имеется столько осложнений, не возникает. Более детально посмотреть, как происходит фиксация переломов можно на имеющихся в интернете видео, в этой статье же приведены лишь примерные описания оперативных вмешательств.
В заключение хочется сказать, что лечение переломов с использованием спиц при правильном определении показаний, соблюдений правил асептики и антисептики, хорошей реабилитации, показывает хорошие функциональные результаты.
travm.info
Источник: https://artrit.asustav.ru/simptomy/spiczy-v-ruke-pri-perelome/
Защелкивающийся палец
Защелкивающийся палец – это заболевание кисти, при котором один или несколько пальцев блокируются в согнутом или, реже, в разогнутом положении. Это заболевание известно как стенозирующий тендовагинит, стенозирующий лигаментит, пружинящий палец, болезнь Нотта, узловатый тендинит и щелкающий палец.
Характерный симптом этого заболевания – боль в основании пораженного пальца. Болит при надавливании или при выполнении мелких движений. Часто над больным местом образуется припухлость. На этой стадии уже можно прощупать уплотнение в сухожилии на ладони в основании пальца.
Через некоторое время боли начинают беспокоить не только в движении и при надавливании, но и в покое. При сгибании и, особенно, при разгибании страдающий чувствует какую-то помеху. Чтобы выполнить действие, нужно прилагать все больше усилий. Часто пациенты чувствуют щелчок в области последнего сустава, после которого палец фиксируется в согнутом положении.
А потом наступает период, когда палец привести в разогнутое или согнутое положение становится невозможно.
Описание
Защелкивающийся палец впервые описал А. Нотта, в честь которого это заболевание и названо.
В 1850 году он опубликовал статью «Исследование о своеобразном заболевании оболочек сухожилий кисти, характеризующемся развитием узловатости сухожильного канала сгибателей пальцев и препятствием к их движению».
А первую операцию по избавлению от этого заболевания провел Шенборн в 1887 году. Операция прошла успешно, однако гораздо важнее было то, что во время этой операции врачи получили возможность разобраться, что же все-таки происходит в пальцах при болезни Нотта.
Стенозирующий тендовагинит – это сжимающее воспаление сухожильного влагалища. Сухожилие – это тяжи из волокнистой ткани, прикрепляющее мышцу к кости. Они окружены защитной оболочкой – сухожильным влагалищем. Она предотвращает трение при скольжении сухожилий мышц-сгибателей и разгибателей.
Сухожилия мышц-сгибателей пальцев через канал запястья выходят на ладонь, а оттуда расходятся к пальцам. Причем к первому пальцу отходит только одно сгибательное сухожилие, а к остальным – по два. А чтобы зафиксировать сгибающие сухожилия и препятствовать разгибанию пальцев, существуют кольцевидные связки.
Как правило, в области кольцевидной связки и возникает сжимающее воспаление. Оно развивается при перегрузке связок или при постоянном давлении на них.
При воспалении не только сужается кольцевидная связка, но и утолщается часть сухожилия. Именно при протискивании этой утолщенной части через суженную связку и возникает щелчок. А через какое-то время утолщенная часть не может пройти через связку и застревает перед ней.
Это профессиональное заболевание, встречающееся преимущественно у молодых людей, работа которых требует большой нагрузки на пальцы рук.
В группе риска находятся электросварщики, полировщики, закройщики, штамповщики, обрубщики и каменщики, а также представители других профессий, при которых происходит хроническая травматизация кистей.
Любая работа, при которой человек постоянно совершает хватательные движения или при которой что-либо давит на ладонь в районе кольцевидных связок, может стать причиной щелкающего пальца.
Бывает, что щелкающий палец развивается у детей. Это происходит из-за слишком толстого сухожилия, которое не может нормально скользить в сухожильном влагалище.
Диагностика
Для постановки диагноза требуется осмотр пациента, данные анамнеза и рентгенограмма кисти.
Щелкающий палец нужно дифференцировать от артритов и артрозов. В отличие от этого заболевания у страдающих артритами и артрозами не возникает уплотнения в ладони у основания пальца. Рентгенограммы кисти при этих заболеваниях также будут отличаться. Однако часто щелкающий палец развивается на фоне артритов и артрозов, и тогда диагностика усложняется.
Также это заболевание нужно дифференцировать с различными травмами и контрактурой Дюпюитрена. Симптомы этого заболевания могут проявляться и при заболеваниях, связанных с нарушением обмена веществ, например, при сахарном диабете или при подагре.
Лечение
Лечение щелкающего пальца может быть консервативным и оперативным. Консервативное лечение заключается в устранении причины заболевания, иммобилизации пальца, физиотерапевтических процедурах. Также назначают противовоспалительные препараты.
Консервативное лечение может занять много времени, однако к излечению оно приводит не всегда. И если оно не помогает, палец все еще неподвижен и болит, тогда проводят операцию. В ходе операции рассекают кольцевидную связку пальцев.
После выписки из больницы после операции пациент должен разрабатывать пальцы, но не перегружать их. Это нужно делать, чтобы избежать контрактур и срастания сухожилий пальцев. После операции пациент нетрудоспособен примерно 3 недели.
Однако судить об успешности операции можно только через год.
Профилактика
Профилактика щелкающего пальца заключается в предотвращении травм и соблюдении гигиены производства. Причем последнее – очень важно.
Известны случаи, когда у работников развивался щелкающий палец из-за того, что они нарушали правила работы, например, резали вместо 5 слоев ткани 8 или больше.
Заболевание развивается очень быстро, поэтому при первых же симптомах, возникших в руке при изменении вида деятельности или порядка работы, нужно обратиться к ортопеду.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/536/
6 основных причин боли в пальцах рук

Человеку, далекому от медицины, бывает сложно разобраться в разнообразии клинической симптоматики, в результате чего он теряется, оттягивает визит к врачу, лишь усугубляя течение заболевания.
Поговорим о таком разнообразном клиническом признаке, как боль в пальцах рук.
Причины данного симптома могут быть различны, так же, как и характеристика боли. Специальность врачей, к которым следует обращаться при появлении боли, также многочисленны: терапевт, ревматолог, хирург, ортопед, невролог, ангиохирург, нейрохирург.
- ✅ Травмы кисти, вывих пальцев, перелом. В данном случае возникает резкая боль, палец занимает неестественное положение, любое движение причиняет боль. Чаще всего травме подвергается большой палец.
- ✅ Лигаментит связок запястья, туннельный синдром, при котором возникает не боль, а скорее, ощущение парестезии, мурашек, жжения в первых трех пальцах кисти. Боль идет по ладонной поверхности, преимущественно усиливается в ночное время, внешний вид пальцев не изменяется.
- ✅ Воспаление суставов пальцев, которое может быть связано с системными заболеваниями: ревматоидный артрит, подагра, ревматизм, периартериит. Боль в пальцах рук возникает чаще всего симметрично в обеих кистях, поражаются мелкие суставы, характерна утренняя скованность, постепенно боль возникает в других, более крупных суставах.
- ✅ Панариций пальца – в этом случае к боли присоединяются покраснение, опухание пальца, лихорадка.
- ✅ Нейропатия локтевого нерва, при котором боль возникает в двух последних пальцев, присоединяется их парез, кисть приобретает вид «когтистой лапы».
- ✅ Шейный или грудной остеохондроз, корешковый синдром, опухоли позвоночника и др. Здесь боль может возникать сразу во всех пальцах, либо в последних двух. Пациенты описывают боль, словно в руку что-то простреливает. Боль может усиливаться при резком изменении положения тела, чихании, кашле, наклоне.
- ✅ Сосудистые кризы, при которых боль сопровождается парестезиями, изменением цвета кожи пальцев, похолоданием. Приступы могут развиваться несколько раз в день, в том числе под воздействием стрессовых психологических факторов.
- ✅ Профессиональные заболевания, например, вибрационная болезнь.
- ✅ Полицитемия – увеличение числа красных кровяных клеток. Характерен медленно прогрессирующий болевой синдром в результате повышения кровенаполнения сосудов, в том числе и пальцев рук.
- ✅ Инсульт, опухоли мозга.
Чаще всего боли в пальцах рук вызывают:
■ полиостеоартроз пальцев рук;
■ ревматоидный артрит;
■ псориатический артрит;
■ подагра, или подагрический артрит;
■ теносиновит де Кервена;
■ ризартроз.
Кроме того, боли в пальцах рук (вкупе с их онемением) вызывают синдром запястного канала и синдром Рейно, о которых мы говорили в главах 20 и 21. В сумме синдром запястного канала и синдром Рейно дают примерно 30—35% случаев болей в пальцах рук.
Скачать статью pdf
Наверное, прочитав весь приведенный обширный перечень, вы сейчас с ужасом думаете о том, что разобраться в таком количестве болезней и понять, какой из них вызваны боли в ваших пальцах, будет очень тяжело.
Но на самом деле это не так. Разобраться будет не слишком трудно. Например, две болезни сразу выделяются из общего списка — это синдром запястного канала и синдром Рейно. Они, как уже говорилось, всегда протекают с онемением рук.
Если же у вас боли в пальцах, но нет явного онемения в руках, можете смело исключить синдром запястного канала и синдром Рейно из рассматриваемого списка.
К сведению
Остальные болезни пальцев рук имеют настолько характерные симптомы, что отличить одну болезнь от другой чаще всего бывает совсем нетрудно. И далее я расскажу вам об этих характерных симптомах. Вам остается только внимательно читать и сравнивать свои ощущения с моими описаниями.
Полиостеоартроз пальцев рук («узловатые пальцы») — примерно 40% всех случаев болей в пальцах рук
Болеют люди не моложе 40—45 лет (люди моложе 40 лет болеют этим заболеванием в исключительно редких случаях), но особенно часто полиостеоартрозом пальцев рук болеют люди в возрасте 50 — 55 лет и старше. Женщины болеют значительно чаще мужчин.
Для полиостеоартроза пальцев рук характерно возникновение особых узелков (так называемых узелков Гебердена) на тыльной или боковой поверхности тех суставов, что расположены ближе к ногтям. Узелки Гебердена чаще всего развиваются симметрично, т. е. на правой и левой руках одновременно и в одних и тех же местах. При этом они могут образоваться на любых пальцах рук, от больших до мизинцев.
В период формирования узелков Гебердена в суставах под ними могут возникать жжение и боль; иногда эти суставы припухают и краснеют. Но у трети больных формирование узелков Гебердена происходит бессимптомно, без боли и жжения.
Помимо узелков Гебердена, при полиостеоартрозе возникают малоболезненные узелки на тех суставах, которые расположены примерно посередине пальцев (на проксимальных межфаланговых суставах). Это узелки Бушара. Они имеют веретенообразную форму, развиваются очень медленно и за редким исключением почти не болят.
Ревматоидный артрит — примерно 5—7% всех случаев болей в пальцах рук
Болеют люди любого возраста, но чаще всего те, кому за тридцать. Женщины болеют примерно в 5 раз чаще мужчин.
Подробнее…
Заболевание развивается, как правило, после тяжелого стресса либо после гриппа, сильных простуд, инфекций или переохлаждения.
Ревматоидный артрит чаще всего начинается с воспаления и припухания пястно-фаланговых суставов указательного и среднего пальцев рук (т. е. с воспаления суставов, находящихся у основания этих пальцев, в области выпирающих косточек сжатого кулака). Воспаление пястно-фаланговых суставов в большинстве случаев сочетается с воспалением и припуханием лучезапястных суставов.
Воспаление пальцев и лучезапястных суставов при ревматоидном артрите симметричное, т. е. если поражены суставы на правой руке, то почти обязательно поражены такие же суставы на левой руке.
У большинства болеющих в процесс часто вовлекаются и другие суставы пальцев рук и ног, а также крупные суставы: коленные, локтевые, голеностопные и т. д.
При этом для ревматоидного артрита наиболее типичен воспалительный ритм болей: боли в суставах усиливаются во второй половине ночи, под утро. Днем и вечером боли обычно несколько ослабевают.
Очень часто перечисленные симптомы сопровождаются у ревматоидных больных чувством слабости, повышением температуры тела, похудением и ознобами, т. е. болезнь нередко приводит к общему ухудшению самочувствия заболевшего.
Псориатический артрит — менее 5% всех случаев болей в пальцах рук
Подробнее…
Заболевание поражает чаще всего людей в возрасте 20—50 лет.
В большинстве случаев (но не всегда) заболевание развивается у людей, уже имеющих кожные псориатические проявления — сухие шелушащиеся красноватые пятна на теле или на волосистой части головы (псориатические бляшки).
Для поражения пальцев при псориатическом артрите характерно так называемое осевое воспаление, когда на каком-либо пальце вспухают сразу все его суставчики. Сам палец при этом краснеет и становится похож на сосиску. Подобная патология так и называется —«сосискообразный палец».
При псориатическом артрите осевое воспаление может возникнуть в любом пальце. Но заметьте, что при данном заболевании воспаление пальцев на правой и левой руках чаще всего бывает несимметричным. т. е. поражаются, как правило, пальцы на одной руке; а иногда сразу на двух руках, но тогда на одной руке воспаляются одни пальцы и суставы, а на второй руке — совсем другие.
Подагра, или подагрический артрит, — менее 5% всех случаев болей в пальцах рук
Подробнее…
В народе принято называть подагрой деформацию большого пальца стопы, которая обычно развивается у женщин. Но на самом деле это не подагра, а артроз большого пальца стопы.
А вот «классическая», настоящая подагра (подагрический артрит) чаще случается у мужчин. Женщины болеют подагрой в несколько раз реже.
И хотя настоящая подагра действительно часто (но отнюдь не всегда) начинается с многострадальных больших пальцев ног, она может поражать любые суставы как на руках, так и на ногах.
Подагрический артрит обычно проявляется в возрасте 20— 50 лет. Первыми, как уже говорилось, чаще воспаляются суставы пальцев ног либо коленные или голеностопные суставы. На руках чаще других воспаляются суставы больших пальцев (но могут воспаляться и любые другие пальцы как на одной руке, так и на обеих).
Воспаление суставов при подагре происходит в виде приступов. В большинстве случаев подагрический приступ случается совершенно неожиданно: обычно он начинается на фоне полного здоровья, чаще всего ночью.
Боль в суставах при подагрическом приступе часто бывает очень острой: по рассказам пациентов, «от нее хочется лезть на стену». Пораженный сустав при таком приступе краснеет, кожа над ним становится ярко-красной или багряной и горячей на ощупь.
Хотя у некоторых пациентов, особенно у женщин, приступы протекают мягче, без покраснения сустава и без такой острой боли.
Но в любом случае приступ при подагре возникает неожиданно и длится от 3 до 10 дней; затем он вдруг проходит, будто ничего и не было, однако спустя какое-то время приступ так же внезапно повторяется вновь.
Вот такое приступообразное течение болезни и является визитной карточкой подагрического артрита.
Теносиновит де Кервена — примерно 5% всех случаев болей в пальцах рук
Подробнее…
Это воспаление связок и «малых» мышц в области исключительно большого пальца руки. Другие пальцы при теносиновите де Кервена не воспаляются.
Теносиновит де Кервена может возникнуть в любом возрасте как у мужчин, так и у женщин. Характерные симптомы: боли у основания большого пальца и под ним, там, где большой палец соприкасается с лучезапястным суставом.
Боли могут возникать спонтанно, «на ровном месте», но чаще всего они появляются при нагрузке на большой палец, попытке надавить большим пальцем на что-то или при попытке захватить что- то большим и указательным пальцами. Кроме того, боли усиливаются при разгибании большого пальца на себя, т. е. в сторону локтя.
Ризартроз (артроз большого пальца руки) — примерно 5% всех случаев болей в пальцах рук
Ризартроз поражает сустав, расположенный в основании большого пальца и соединяющий пястную кость большого пальца с лучезапястным суставом.
Обычно ризартроз бывает одним из проявлений полиостеоартроза пальцев рук, и тогда поставить диагноз не представляет труда. Но примерно в 20—30% случаев ризартроз возникает как самостоятельное заболевание, обычно у людей, постоянно сильно нагружающих или однажды крайне перегрузивших большой палец.
В этом случае бывает довольно трудно отличить ризартроз от теносиновита де Кервена, поскольку симптомы этих болезней совпадают почти на 90%.
В такой ситуации нам поможет отличить ризартроз от теносиновита де Кервена деформация косточек больного сустава, которая явно заметна при осмотре и отчетливо фиксируется на рентгеновском снимке (при теносиновите де Кервена на рентгене можно обнаружить только изменение мягких тканей над суставом, да и то крайне редко).
Как видно из перечисленных выше симптомов, причины настолько различны, что даже могут не относятся непосредственно к костно-мышечному аппарату.
Поэтому, когда возникает боль в пальцах рук, необходимо срочно обратиться к специалисту.
Врачи сети «Открытая клиника» приветствуют преемственность, поэтому, даже если Вы пришли к непрофильному специалисту, врач выслушает Вас, определит причину развития болевого синдрома и направит к нужному врачу.
Боль в пальцах рук при сгибании
Подробнее…
Важно разбираться в характере болевого синдрома. Одним из основных факторов при развитии боли являются причины, ухудшающие ее или являющиеся предпосылками для возникновения боли.
Чаще всего боль в пальцах рук при сгибании является характерным признаком при компрессионных невропатиях, при лигаментите, при различных видах артрита, подагре или травме. Соответственно, в зависимости от истинной причины развития боли, будет меняться и лечение боли в пальцах рук.
Помните, что самостоятельное назначение обезболивающих препаратов действительно может устранить данный симптом, но это лишь симптоматическое лечение. Причина, вызывавшая эту боль, остается неустановленной.
Что делать если выбил палец на руке: первая помощь, диагностика, лечение

Выбитый палец – это закрытое повреждение тканей, со смещением фаланг пальцев относительно друг друга и нарушением суставного сочленения. Часто сопровождается разрывом связок, разрывом суставной сумки, переломами костей.
Чаще всего выбивают большой, указательный, безымянный пальцы на руке; мизинец и большой палец на ноге.
Боксёры и другие спортсмены, занимающиеся единоборствами, часто выбивают, так называемый, «казанок» (пястно-фаланговый сустав) на мизинце и безымянном пальце руки.
Автор статьи / Эксперты сайта Шулепин Иван Владимирович, врач травматолог-ортопед, высшая квалификационная категория
Общий стаж работы более 25 лет. В 1994 г. окончил Московский институт медико-социальной реабилилитологии, в 1997 г. прошел ординатуру по специальности «Травматология и ортопедия» в Центральном научно-исследовательском институте травмотологии и ортопедии им. Н.Н. Прифова.
Причины
Неудачное приземление на кисть руки может спровоцировать травматизацию фаланг. Чаще других повреждения подобного рода получают спортсмены. Выбить палец можно как в баскетболе, так и в волейболе. Люди, занимающиеся спортом с мячом, травмируют фаланги пальцев и получают локализованные переломы.
Есть и другие причины, по которым можно выбить палец:
- драки и спарринг-тренировки;
- заболевания костно-мышечной системы;
- неправильное поднятие тяжестей;
- ошибки при выполнении элементов на спортивных снарядах;
- несчастный случай на производстве.
Выбитый палец обычно сопровождается вывихом в различных сегментах. Реже возникают переломы костей, разрывы связок и сухожилий.
Отличия от перелома
Если у человека перелом, то он характеризуется нарушением целостности костей. Если же вывих мизинца, то связочный аппарат суставов резко растягивается и разрывается суставная капсула.
Происходит нарушение соотношения между поверхностью сустава. Любые движения поврежденной руки блокированы.
Проявляется противоестественная подвижность тех костей, которые раньше были цельными. Если человек сломал руку, то место движущихся обломков можно нащупать рукой.
То место, где произошел перелом, приобретает отечность. На нем может появиться гематома, которая при неправильном лечении распространяется по руке. Если хоть немного постучать по руке, то возникает острая боль. Если же это вывих, то форма травмированной части остается прежней.
Читать также: Как лечить вывих голеностопа
То, насколько будет укорочена травмированная конечность, напрямую зависит от степени тяжести вывиха.
Ведь во время перелома длина, форма руки обычно изменяется.
Это говорит о том, что обломки расходятся по суставу. Такое не происходит при вывихе.
Во время вывиха, в отличие от перелома, боль возникает сразу же. Она острая и интенсивная. При переломе боль возникает несколько позже.
Симптомы
Состояние пациента при легких повреждениях кисти не вызывает опасений. Вывих поначалу можно спутать с обычным ушибом. Если симптоматика в течение дня после травмы нарастает, следует обратиться к травматологу, который занимается диагностикой и лечением травм.
Если выбит палец, человек испытывает острую боль, она усиливается при пальпации и движениях. Также происходит покраснение ушибленных тканей. Область повреждения распухает и пульсирует. В месте травмирования разливается гематома.
Признаки указывают на характер травмы. Если повреждены суставы и кости пальца руки, травмированный орган выглядит деформированным, болит и не может сгибаться. Болевым эффектом сопровождаются любые повреждения: от ушиба до перелома.
А вот удлинение фаланги говорит о смещении в суставе. Выпирающие элементы свидетельствуют о переломе костных структур.
Дополнительные симптомы выбитого пальца включают потерю чувствительности, синюшность, ограниченность в движениях или патологическую подвижность.
Лечебный процесс
Лечение вывиха подразумевает процедуру вправления, которую осуществляет врач – травматолог. Только он знает, что делать при вывихе и как вправить его правильно.
Закрытое вправление считается достаточно болезненной манипуляцией, поэтому не исключен внутривенный наркоз или местная анестезия, способствующая мышечному расслаблению. Далее рука принимает приподнятое положение, чтобы улучшить отток крови и избежать образования отечности.
Доктор вправляет вывих, используя медленные аккуратные потягивания за кончик пальца. Характерный щелчок будет говорить о положительном результате. По окончанию данной манипуляции следует наложить повязку, которую нельзя снимать в течение последующих двадцати дней.
Так же пациенту прописывают болеутоляющие препараты и противовоспалительные средства.
При правильном выполнении всех инструкций, вправленный палец возвращается к обычному функционированию в течение четырех недель.
Открытое вправление осуществляется в том случае, если при вывихе наблюдается разрыв или с момента его получения прошло семь дней. Пациента необходимо госпитализировать и назначить хирургическую операцию, во время которой ущемленная капсула рассекается, сухожилие сдвигается элеватором и хирург осуществляет вправление. Спустя десять суток можно снимать швы.
Если не вправить палец своевременно, может сформироваться ложный сустав. Для устранения подобного дефекта потребуется восстанавливать не только суставный, но и связочный аппараты.После проведения необходимых манипуляций, задача лечащего врача состоит в наложении гипса.
Первая помощь
Что делать, если человек выбил мизинец или иной палец на руке? При травмах кисти несложно оказать первую помощь себе самому.
В домашних условиях конечность охлаждают водой из-под крана или замороженными продуктами из морозильной камеры. Холодные компрессы предотвратят отечность и уменьшат воспалительный процесс.
Перед любыми манипуляциями необходимо снять с руки украшения, ухудшающие кровоток.
При выбитом пальце потребуется иммобилизация. Повязку накладывают при подозрении на вывих или перелом, а также для предотвращения опухания конечности после ушиба.
Зафиксировать травмированный орган можно с помощью карандаша или шариковой ручки. Если под рукой нет подобных приспособлений и средств, допускается бинтовать пальцы друг с другом – здоровый с поврежденным.
При этом бинт удерживает деформированную структуру в нужном положении и препятствует смещению.
Первоочередные действия
Вот несколько важных советов:
- Избегайте любого неправильного действия, в том числе попытки самостоятельно вправить сустав. Ведь любое небольшое неправильное движение приводит к тому, что кость или срастется, или растянется, или усугубится общее положение.
- По мере возможности — снимаются кольца. Его необходимо надежно зафиксировать и избавить от любых лишних движений. Это поможет избежать любых других травм. Так положение не усугубится еще больше. В качестве фиксатора используют бинт. Но не завязывайте его слишком туго.
- Место повреждения важно немного охладить чем-то холодным.
- По мере необходимости следует принять обезболивающее лекарство.
- Как можно быстрее больного доставляют в больницу, чтобы его осмотрел травматолог. Иногда есть необходимость вызова скорой.
- Во время приема у врача происходит осмотр повреждения. Можно точно определить, какова природа заболевания: это вывих, растяжение или перелом. Если определили вывих, то врач его может вправить вручную. Самому это делать категорически запрещено.
↑
Впраление вывихов пальцев рук
Если вывих осложнен повреждением связок или суставной сумки, может потребоваться оперативное вмешательство.
Как уже говорилось выше, при вывихе сопровождающимся переломом необходима операция. Во время операции перелом фиксируют спицами либо винтами либо минипластиной.
Для устранения застарелого вывиха может потребоваться дистракционный аппарат.
Источник: https://medspina.ru/artrit/vybityj-palec.html





